Мазок на цитологию вирус герпеса
Мазок на заболевания урогенитальной сферы — один из самых распространенных и информативных методов анализа в современной медицине. С его помощью можно выявить не только банальные воспаления, но и предупредить развитие онкологических заболеваний. Несмотря на надежность и доступность метода, не все женщины осознают необходимость регулярного посещения гинеколога и сдачи анализов и нередко обращаются к врачу только в запущенных случаях.
Показания к назначению анализа мазка у женщин
Каждая женщина хоть раз в своей жизни, посещая гинеколога, сдавала мазок на микрофлору или скрытые инфекции. Мазок берется со стенок влагалища, цервикального канала и шейки матки. В лабораторных условиях проводится микроскопическое исследование клеток, содержащихся в биологическом материале. Такой анализ позволяет оценить состояние эпителиальных клеток матки и влагалища, выявить патогенные микроорганизмы и заболевания, передающиеся половым путем. Мазок желательно сдавать регулярно, раз в год, даже если у женщины нет видимых поводов для беспокойства, поскольку многие инфекции в течение длительного времени могут не вызывать никаких симптомов.
В обязательном порядке назначается мазок в тех случаях, когда женщина жалуется на зуд и жжение в области половых органов, необычные выделения из них, внезапную боль внизу живота. Как правило, эти признаки указывают на наличие какого-либо заболевания, диагностировать которое можно только с помощью анализа мазка. Кроме того, желательно провести исследование биоматериала в том случае, если у женщины произошел незащищенный контакт с малоизвестным ей партнером и есть риск заразиться инфекционным заболеванием, передающимся половым путем.
Также врач-гинеколог назначает обязательную сдачу анализа мазка женщинам, планирующим беременность, готовящимся к ЭКО или другим процедурам искусственного оплодотворения (ВРТ). Женщинам, ожидающим ребенка, анализ мазка проводится трижды на всем протяжении срока, поскольку инфекции способны передаваться от матери к ребенку, осложнять роды или вызывать выкидыш.
В гинекологии существует несколько типов анализа мазка в зависимости от вида исследования.
- Самым распространенным является мазок на флору или общий мазок , при помощи которого врач определяет так называемую чистоту влагалища у женщины. Что он показывает? Этим способом можно определить состояние клеток эпителия и выявить наличие заболеваний, вызванных патогенными микроорганизмами, таких как вагинит, кандидоз (молочница), вагиноз, цервицит.
В результате проведения бактериоскопического исследования также диагностируются некоторые заболевания, передающиеся половым путем — гонорея, трихомониаз. В основе анализа лежит способность разных микроорганизмов окрашиваться в разные цвета в зависимости от степени устойчивости к воздействию антибиотиков. Эта способность была открыта датским ученым Г.К. Грамом. В результате окрашивания биоматериала выявляются грамположительные (грам+) микроорганизмы, имеющие большую чувствительность к антибиотикам, и грамотрицательные (грам—), отличающиеся более тонкой и сложной в строении оболочкой и низкой чувствительностью к препаратам. Грамотрицательные микроорганизмы способны вызвать различные заболевания женской половой сферы.
Врач-лаборант в процессе проведения анализа под микроскопом подсчитывает количество по-разному окрашенных микроорганизмов, лейкоцитов, определяет форму бактерий, их размеры и расположение. В некоторых случаях исследуются неокрашенные (нативные) мазки, что позволяет обнаружить жгутиковые формы трихомонад. Кроме того, в рамках мазка на флору может проводиться так называемый посев на микрофлору. Он используется в тех случаях, когда возбудитель заболевания из-за его малой концентрации не может быть обнаружен под микроскопом и для определения рода и вида бактерий. В этом случае биоматериал, взятый из половых органов женщины, помещают в специальную питательную среду на основе желатина, и через определенное время изучают результат.
Появление на питательном субстрате колоний микроорганизмов говорит о наличии заболевания. Метод посева также используется для определения стратегии лечения, поскольку во время созревания колонии можно выяснить, к воздействию каких групп антибиотиков она особенно неустойчива.
- Мазок на скрытые инфекции . К скрытым инфекциям относят группу болезней, которые могут бессимптомно протекать на протяжении нескольких месяцев или даже лет, вызывая осложнения, а некоторых случаях — даже бесплодие. На сегодняшний день наиболее достоверным способом выявления скрытых инфекций является исследование мазка при помощи ПЦР (полимеразной цепной реакции). Этот метод используется для диагностики инфекций, не обнаруживаемых в общих мазках. Для проведения анализа берется секрет из шейки матки, влагалища или мочеиспускательного канала и производится многоэтапное повышение концентрации нуклеиновой кислоты и копирование отдельных фрагментов ДНК присутствующих в мазке микроорганизмов. В результате врач может установить видовую и родовую принадлежность всех патогенных бактерий и их способность вызывать развитие заболеваний. В большинстве случаев ПЦР-анализ применятся при подозрении на наличие заболеваний, передающихся половым путем и имеющих на ранних стадиях практически бессимптомное течение. Преимуществами метода являются:
- высокая точность определения возбудителя инфекции;
- возможность определения именно наличия вируса, а не продуктов его жизнедеятельности или распада;
- возможность постановки точного диагноза на основе всего одной клетки микроорганизма.
- Мазок на онкоцитологию, или тест по Папаниколау (пап-тест) , позволяет выявить наличие онкологических заболеваний в шейке матки на ранних стадиях и вовремя начать терапию. Пап-тест определяет большинство воспалительных заболеваний, дисплазию эпителия и злокачественные образования. Сдавать этот мазок рекомендуется ежегодно всем женщинам в возрасте от 21 до 65 лет. В случае если у женщины наблюдаются нарушения менструального цикла, воспалительные процессы цервикального канала, бесплодие, врач назначит мазок на онкоцитологию в обязательном порядке. Также рекомендуется пройти пап-тест при диагностировании диабета, ожирения 2–3 степени, в период планирования беременности, при приеме гормоносодержщих препаратов и наличии в организме вирусов генитального герпеса и папилломы.
При анализе мазка можно получить пять типов результата в зависимости от наличия и степени патологии. Первый тип — это отрицательный показатель, говорящий о том, что никаких отклонений от нормы в организме женщины нет, и она полностью здорова. При втором типе присутствует воспалительное заболевание, требующее лечения. Третий тип свидетельствует о наличии в эпителии единичных клеток с аномальным строением ядра. Четвертый тип — подозрение на злокачественное образование или эрозию шейки матки, генитальный герпес, папиллломовирусную инфекцию, паракератоз. Пятый тип — наличие онкологического заболевания, требующего незамедлительного лечения. Следует помнить, что мазок показывает только степень изменения клеток, но не причину, их вызвавшую. Для постановки диагноза необходимы результаты других анализов, включая биопсию, кольпоскопию и гистологическое исследование.
Если в мазке будут найдены атипичные клетки, то в заключении будет об этом написано, а также будет указан тип изменений. Если в расшифровке мазка на цитологию нет особых примечаний, это говорит о том, что в ходе исследования никаких патологий обнаружено не было.
При выборе дня для взятия мазка нужно учитывать менструальный цикл. Желательно сдавать анализ перед началом менструации или через несколько дней после ее окончания (оптимальный срок — пятый день), чтобы избежать попадания крови в мазок. Хотя процедура взятия мазка и не слишком сложна, все же необходимо заранее принять некоторые дополнительные меры, чтобы обеспечить чистоту результата. Подготовка к мазку на инфекции у женщин заключается в следующем:
- Не использовать вагинальные свечи, тампоны, мази перед анализом.
- Отказаться от спринцевания.
- При наличии воспалительного заболевания, сопровождающегося обильным выделением секрета необходимо сначала провести лечение и только после полного выздоровления сдавать мазок.
- Воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
- Не использовать средства интимной гигиены накануне и в день процедуры.
- Воздержаться от опорожнения мочевого пузыря в ближайшее время перед сдачей мазка.
В остальном женщина может вести обычный образ жизни: не требуется ограничений ни по питанию, ни по физической активности.
Взятие у женщины мазка на флору, на скрытые инфекции и на онкоцитологию несколько различается. Во всех случаях перед процедурой женщина проходит общий гинекологический осмотр на кресле с помощью зеркала.
При мазке на флору после визуальной оценки стенок влагалища врач специальным стерильным шпателем осуществляет забор материала из трех участков — влагалища, шейки матки и наружного отверстия мочеиспускательного канала. В некоторых случаях забор производится только с двух первых участков. Взятый шпателем материал равномерно широким мазком распределяется по стерильному предметному стеклу. Нанесение материала каплей, толстым слоем или небольшим мазком считается неправильным, поскольку затрудняет работу врача-лаборанта. При этом материалы из разных участков должны наносится на стекло отдельно друг от друга. С обратной стороны стекла врач делает пометки о месте взятия мазка: U — мочеиспускательный канал, V — влагалище, С — шейка матки. После этого стекло высушивается и направляется в лабораторию на исследование.
При сдаче мазка у женщин на скрытые инфекции и на онкоцитологию забор материала производится специальной щеточкой или с помощью особых стерильных ватных тампонов. Перед взятием материала обязательно удаляют слизь, так как ее наличие может дать ложный результат. Поскольку большинство микроорганизмов являются внутриклеточными паразитами, точное обнаружение их возможно только при исследовании соскоба со стенок половых органов. При анализе на скрытые инфекции материал со щеточки помещают в физраствор, хранящийся в холодильнике. Мазок на онкоцитологию наносят на предметное стекло и высушивают.
Как правило, процедура забора мазка для женщины практически безболезненна. Неудобство может вызывать соприкосновение с гинекологическим зеркалом из-за разницы температур между телом и металлическим инструментом. При взятии материала тампоном или щеточкой с шейки матки может отмечаться незначительное болевое ощущение, которое проходит сразу после окончания манипуляции. Мазок на онкоцитологию иногда способен вызывать незначительные кровянистые выделения в течение двух-трех дней. Если возникают сильные кровотечения, повышение температуры, боли в животе, то необходимо срочно обратиться к гинекологу, поскольку такие симптомы при взятии мазка нормой не являются.
После проведения анализа мазка пациентка получает результаты, которые полностью зависят от типа, назначенного ей исследования.
При расшифровке анализа мазка на флору необходимо знать показатели нормы:
- Плоский эпителий (пл.эп) — у здоровой женщины этот показатель не должен превышать 15 клеток в поле зрения. Большее их количество говорит о воспалительном процессе, а меньшее — о наличии гормональных нарушений.
- Лейкоциты (L) . Нормальное количество во влагалище — не более 10-ти, а в шейке матки не более 30-ти единиц.
- Палочки Дедерлейна , обеспечивающие нормальную микрофлору женских половых органов. В мазке здоровой женщины они должны присутствовать в большом количестве, поскольку их недостаток свидетельствует о нарушенной микрофлоре влагалища.
- Слизь должна присутствовать в мазке в умеренном количестве. Обильные выделения слизи — признак воспаления или инфекции.
- Грибки рода кандида, гонококки, трихомонады в мазке выявляться не должны. Их наличие свидетельствует о заболевании.
Кроме этих показателей в анализе может быть указана одна из четырех степеней чистоты влагалища. Нормальными являются только первая и вторая степень, третья и четвертая являются признаком заболевания половых путей.
Результаты анализа мазка на скрытые инфекции можно получить через 1–2 суток после сдачи. В некоторых случаях они могут быть готовы прямо в день прохождения процедуры. При помощи мазка выявляются следующие инфекции:
- герпес-вирус человека 1 и 2 типов;
- вирус Эпштейна-Барр;
- цитомегаловирус;
- герпес-вирус человека;
- вирус папилломы человека;
- бледная трепонема;
- мобилункус;
- бактероиды;
- гонококк;
- гарднерелла;
- микоплазма;
- уреаплазма;
- хламидии.
Мазок на инфекции в большинстве случаев является достаточно надежной диагностической процедурой. С его помощью можно выявить большинство серьезных заболеваний половой сферы, при этом стоимость анализа является вполне доступной даже в частных клиниках.
Далеко не каждый знает, что практически любой человек - потенциальный носитель вируса герпеса. До поры до времени он пребывает в организме в так называемом латентном состоянии. Заставить его активизироваться способны любые неблагоприятные обстоятельства: переохлаждение или перегревание, стресс или инфекция. Даже самый обычный грипп, ослабивший иммунную систему, а также менструация, беременность, хорошая доза алкоголя и отдельные факторы риска. Анализ на герпес, сданный в этот период, покажет положительный результат.
Строго говоря, герпес - это не конкретное заболевание, а общее название целой группы болезней, которые характеризуются одинаковым признаком - высыпаниями на коже или слизистых оболочках и вызваны вирусами одной группы. В природе существует около 80 различных видов герпетической инфекции, но для человека представляют опасность только семь.
Общие сведения о вирусе
Герпес является одной из самых распространенных вирусных инфекций у людей. Свыше 85% населения земного шара инфицировано вирусом простого герпеса (ВПГ) 1 или 2 типа и до 25% из них имеют те или иные клинические проявления инфекции и положительные анализы на герпес в крови или мазках.
Заражение вирусом герпеса происходит, как правило, воздушно-капельным или контактным, нередко - бытовым или половым путем (генитальный герпес), а иногда вследствие переливания крови. Он поражает клетку человека, встраиваясь в генный аппарат. При каждом последующем ее делении он автоматически передается вновь образованным клеткам вместе с наследственной информацией. Именно поэтому вирус становится нашим вечным спутником, таясь в организме до первого удобного случая.
Первичное заражение вирусом герпеса у взрослых дает, как правило, очень обширные высыпания. Рецидивы протекают спокойнее, а вот частота их появления сугубо индивидуальна и зависит в первую очередь от состояния иммунной системы человека, то есть от способности организма вырабатывать антитела и сопротивляться инфекции. Обычно рецидив длится около трех недель. И в этот период - даже если у вас просто появилась "простуда" на губах - лучше всего иметь в доме и на работе личную посуду, мыло, полотенце, ни в коем случае не целоваться, особенно с детьми, а также совершенно исключить половые контакты.
Один из вирусов герпеса - зостер - вызывает обычную ветрянку, которой многие из нас переболели в детстве. И это хорошо, потому что в подобном случае мы застрахованы пожизненным иммунитетом от весьма тяжелого и неприятного заболевания - опоясывающего лишая, поражающего исключительно взрослых. Он сопровождается длительным болевым синдромом, от которого не так-то просто избавиться. Инфекция проникает в нервные волокна, и они реагируют болью, причем чаще всего - в области межреберья. При этом на поверхности грудной клетки обычно появляется полоса пузырьков, наполненных жидкостью.
Другой вирус герпеса - цитомегаловирус - особенно опасен для еще не родившегося ребенка. Он способен проникать сквозь плаценту и инфицировать плод в утробе матери. Возможно заражение и при прохождении ребенка через родовые пути. В этом случае беременные женщины либо не донашивают плод, либо производят на свет мертвого ребенка. Однако заразиться этим видом вируса могут и взрослые. Тогда вирус поражает в основном печень - она увеличивается, появляется желтуха, развивается острая печеночная недостаточность, возможен даже летальный исход.
Еще одна разновидность герпеса - вирус Эпштейна-Барра - чаще всего вызывает такую болезнь, как мононуклеоз, при которой увеличивается селезенка, печень, развивается ангина. Возможные осложнения при этом - стоматит, отит, пневмония, серозный менингит, желтуха.
Вирусы герпеса шестого и седьмого типов открыты совсем недавно, и пока что о них известно немного, да и то - только предположительно. Например, некоторые специалисты считают, что герпес 6 типа вызывает такое заболевание, как "синдром хронической усталости". Оно характеризуется увеличением лимфатических узлов, головной болью, кашлем, насморком, першением в горле, упадком сил.
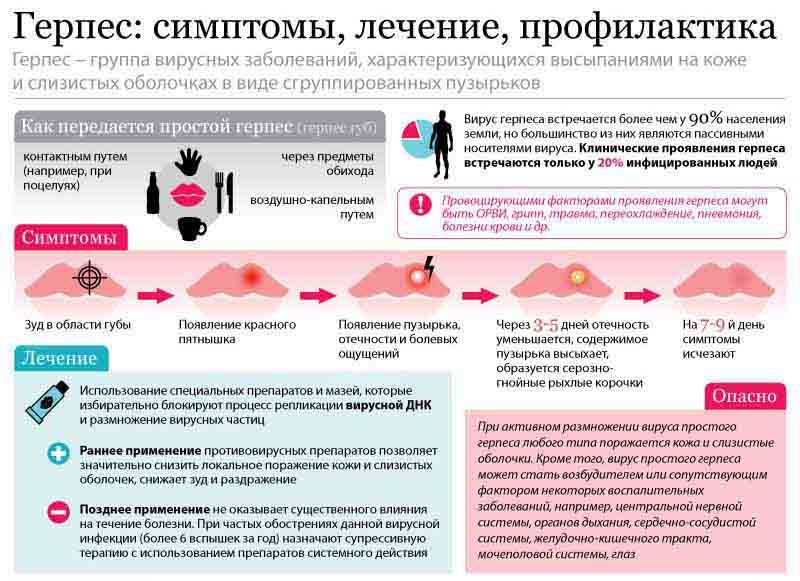
Вирус первого типа обычно проявляется лихорадкой на губах при простуде. Однако это не значит, что он внедряется только там - болезнь поражает весь организм и, начавшись на губах, постепенно может инфицировать и другие слизистые оболочки. Этот вирус в основном поражает слизистые и кожу, нередко - глаза, а при резком снижении иммунитета - печень, кишечник и даже головной мозг.
Если заболевание локализуется в области рта, наблюдается знакомая картина "лихорадки", которая нередко сопровождает острое респираторное заболевание. Однако если у больного пониженная сопротивляемость организма, такие язвочки нередко могут возникать на небе, внутренней поверхности щек, языке, миндалинах. Вирус герпеса способен переместиться и на слизистую глаз. При этом развивается конъюнктивит и даже кератит - появляется воспаление, отечность, выделяется гной. В тяжелых случаях герпеса на роговице глаза образуются ветвящиеся язвы, которые заживают с образованием рубца, что может привести даже к слепоте.
Серьезные неприятности доставляет вирус герпеса второго типа (генитальный герпес). Он вызывает поверхностные язвы на слизистой половых органов. Внешне это выглядит, как "лихорадка", только область поражения может быть гораздо обширнее. У мужчин высыпания появляются на головке полового члена, крайней плоти, у женщин - в области вульвы, на больших и малых половых губах, ягодицах, на коже лобка. Нередко генитальный герпес поражает яички и простату. При этом распухают местные лимфатические узлы, нарушается мочеиспускание, часто отмечаются боли внизу живота. Как правило, высыпаниям предшествуют лихорадка, озноб и боль в пояснице.
В 75-80% случаев лихорадка или легкое жжение при мочеиспускании могут быть единственными симптомами генитального герпеса. Нередки и вовсе бессимптомные формы. Кроме того, герпес половых органов у женщин может "маскироваться" под венерические болезни или хламидиоз. Поэтому при малейшем подозрении на нечто подобное необходимо немедленно показаться врачу и сдать анализы на половые инфекции.
По локализации герпетических высыпаний выделяют 3 стадии:
I стадия — генитальный герпес поражает наружные половые органы;
II стадия — очаги герпеса затрагивают влагалище, шейку матки, уретру;
III стадия — вирус внедряется в матку, придатки, мочевой пузырь, простату.
При нетипичных формах полового герпеса заболевший человек иногда месяцами ходит по врачам различных специальностей (урологам, гинекологам, дермато-венерологам) с жалобами на дискомфорт в области гениталий, однако без специальных лабораторных методов поставить диагноз практически невозможно.
Развитие рецидивов полового герпеса встречается у 50-70% пациентов, перенесших первичную инфекцию. В зависимости от частоты повторных эпизодов различают несколько форм рецидивирующего генитального герпеса:
- легкую форму (обострения не чаще 3 раз в год),
- среднетяжелую форму (обострения от 4 до 6 раз в год),
- тяжелую форму (ежемесячные обострения).
Нередко болезнь приводит к образованию скоплений кондилом на интимных местах, похожих на бородавки округлой формы. Разрастаясь, они приобретают вид цветной капусты и локализуются в области половых органов, промежности и заднего прохода. Похожая картина нередко наблюдается при венерических заболеваниях, например, сифилисе, поэтому очень важно сразу же поставить точный диагноз.
добрый день.
1,5 года назад сдавала анализы на торч инфекции, вот результат:
HSV Ig G - обнаружено (к-2,5)
отриц. меньше то ли 0,0 то ли 0,9, неразборчиво написано
диагн. знач.титр больше или равно 5,0
мой гинеколог сказала что ничего страшного, никакого лечения не было.
в остальном все нормально, герпесом я никогда не болела.
но вот сегодня пришли результаты цитологии:
изменения, характерные для герпесвирусной инфекции.
подскажите, что это значит, насколько серьезно? т.к. мой врач в отъезде, будет через несколько дней, хочется понимать всю серьезность ситуации..
это нужно будет пройти лечение? какие то дополнительные анализы?
заранее спасибо за помощь.
ну а результат бактпосева год назад? что он означает? я так понимаю что показывает что было инфицирование?
мой врач вернулась, назначила лечение, без дополнительных обследований, от грибов cаndida и герпеса, - валавир, виферон, мазь ацикловир, малавит р-р, нистатин и канадский йогурт.
назначение делала врач гинеколог, а мужа хотела отправить к урологу, но тот сказал что он такими вещами не занимается и нужно идти к кожвенерологу, отсюда вопрос, занимается ли лечением герпеса гинеколог?? и не знаю, начинать ли лечение, или настоять на пцр?
относительно назначенного лечения - буду благодарна за ваше мнение.
заранее большое спасибо за внимание и помощь!!
понятно..с нашим врачем все..
подскажите еще пожалуйста, анализ крови на антитела к вирусу герпеса в данной ситуации уместен?
врач мужа на пцр не направил, зато направил сдать кровь на антитела.
А пцр есть двух видов в прайсе лабы - соскоб и кровь, кач. опред. - какой нужно сдавать?
еще раз большое спасибо за помошь
п.с. и я буду Вам предельно благодарна, если поможете разобраться, а то я запуталась окончательно, наличие антител класса IgG в крови к вирусу герпеса (выше нормы) показывает наличие вируса в крови?
а пцр - это более расширенный анализ? более глубокий т.е.? и его делают с целью определения активности герпеса?
т.е. для того чтобы узнать есть ли вирус герпеса в крови или нету, то в принципе кровь на антитела будет информативным показателем в этом плане?
сегодня забрала анализы крови с лаборатории, которые вообще "удивили", мы с мужем сдали кровь (метод ІФА), муж сдавал на антитела герпеса класса IgG и класса IgM? - не обнаружено.
я сдавала на антитела герпеса IgG - не обнаружено, антитела IgG до human Cytomegalovirus - обнаружено, ОГ зразка 1,478, при норме "ОГ критична 0,263".
муж на цитомегаловирус кровь не сдавал.
теперь что получается, год назад у меня CMV - не обнаружено, HSV IgG - обнаружено, год спустя - все наоборот, и как такое может быть?
теперь нужно мужу тоже сдать кровь на CMV - сдавать и IgG и IgM? или достаточно только G?
я хочу пересдать в другой лаборатории, сдам кровь на антитела IgG к цитомегаловирусу, и ПЦР соскоб на вирус герпеса , или на цитомегаловирус тоже ПЦР нужно?
подскажите пожалуйста, что нужно сдавать чтобы была полная картина, и буду благодарна за коментарии к сложившейся ситуации, заранее спасибо. завтра собираюсь на пересдачу.
кстати, врач в кожвендиспансере, к которому мы обратились с проблемой, высказала свое недоверие к анализам методом ПЦР, якобы это неточный метод, и сказала сдать еще мужу CMV методом IФА, чем еще больше запутала меня..(((
не поняла, зачем вы вообще все это сдавали?
если есть проявления генитального герпеса, имеет смысл сдать пцр из самих элементов во время обострения
про цмв вообще не стоит зацикливаться, перестаньте их сдавать и все
не поняла, зачем вы вообще все это сдавали?
если есть проявления генитального герпеса, имеет смысл сдать пцр из самих элементов во время обострения
про цмв вообще не стоит зацикливаться, перестаньте их сдавать и все
ни у меня ни у мужа НЕ было никаких проявлений герпеса, при цитологии обнаружили изменения характерные для герпес вирусной инфекции, сдали кровь, герпес НЕ обнаружили, ЦМВ- обнаружен у меня, цмв - это ведь герепес вирусная инфекция, которая и повлекла за собой изменения клеток, тогда почему вы говорите "перестаньте их сдавать и все" :confused:
думаю, что имеет смысл проконсультироваться у другого гинеколога. на мой взгляд, что-то странное вам сказали и обследуют:)
цитологическое исследование делают для другого
гинекологи форума приглашены в тему. вероятно ответят в течение нескольких дней
благодарю!
т.к. редактировать первое сообщение уже нет возможности, допишу здесь- цитологию у меня брали, т.к. делали колькоскопию и была обнаружена эрозия шейки матки, также при бактпосеве обнаружены грибы рода Candida.
Это для полноты картины, возможно это важно.
дальнейшие действия вытекают одно из другого, буду благодарна если кто-то сможет мне помочь разобраться со всем этим(((
в том-то и дело, что не вытекает.
гинекологи присоединятся, как только появится возможность
Это большая редкость, на самом деле, тем более без клинических проявлений. Цитология - метод довольно субъективный, поэтому требует подтверждения более точными анализами, в данном случае - соскоб на ПЦР из места нахождения измененных клеток. ПЦР выявляет непосредственно сам вирус.
В крови Вам определяли антитела, а не сам вирус. Их наличие/отсутствие говорит лишь о том, что Ваш организм сталкивался (или не сталкивался) с этой инфекцией, на фоне хорошего самочувствия эти исследования диагностического значения не имеют. Еще меньше пользы от определения антител к ЦМВ в Вашей ситуации, т.к 80-90% людей являются их носителями. Это исследование полезно лишь при планировании беременности.
Во-первых, не совсем герпесная, во-вторых, изменения клеток при ЦМВ отличаются от изменений при ВПГ-инфекции.
чем дальше тем сложнее.
1) мне нужно сдать соскоб на ПЦР на вирус герпеса, это я поняла.
2) пцр на ЦМВ мне сдавать не нужно?
исследование при планировании беременности проводится непосредственно перед самой беременностью?
дело в том, что детей у нас еще нет, и возможно стоит сдать пцр и на него, чтоб успеть привести организм в порядок, т.к. я не исключаю возможность беременности в ближайший год-полтора..
3) при колькоскопии были проведены 2 пробы, люголем и еще чем-то, вследствии чего врач сказала что есть небольшая эрозия, взяла мазок, по которому были повышены лейкоциты 20-25, взяла анализ на цитологию, и бактпосев. По результатам бактпосева лейкоциты оказались в норме, были найдены только грибы кандида.
По цитологии - "изменения характерные для Herpes virus-инфекции", причем этот пункт просто подчеркнут в бланке, отдельного пункта по CMV в этом бланке нет.
рядом от руки дописано "клетки цилиндрического эпителия с признаками с признаками пролиферации и плоскоклеточной метаплазии".
4) нужно ли сдавать что-то мужу, или пока не стоит тратить деньги, разобраться со своими анализами, а потом, в случае если что-то найдется проверить у мужа?
5) меня смущает в этом всем, что год назад антитела G были на герпес, а сейчас их нет, но есть G на смв, они что- могут разве исчезать? говорит ли это о том, что какой то анализ был сделан неправильно?
я дико извиняюсь за надоедливость, но очень хочется в этом всем разобраться, и вылечить, если что не так.
всем Вам спасибо огромнейшее за помощь и терпение!! с нетерпение жду ответов.
1. Да.
2) ПЦР на ЦМВ не надо. Антитела (в крови) к ЦМВ уже есть (при условии, что анализ достоверен), сдавать тоже не надо.
3.Изменения характерные для Herpes virus-инфекции - см. пункт 1.
- при эрозии такое часто обнаруживается, к герпесвирусной инфекции не имеет отношения.
4) пока не стоит тратить деньги.
5) здесь много разных вариантов, поскольку данные антитела в вашем случае не актуальны, не обращайте внимания.
хорошо, завтра иду сдавать пцр.
подскажите еще такой момент-если допустим методом пцр не будет найден вирус в организме, но присутствуют антитела IgG выше допустимой нормы - то лечение проводить все равно не надо будет?
и 2) по каким то косвенным критериям у меня исключен вариант присутствия вируса цитомегаловируса в огранизме? и именно поэтому мне не нужно сдавать пцр? или наоборот?
а если антитела смв выше нормы- лечиться надо таки или нет?
спасибо!!
если допустим методом пцр не будет найден вирус в организме, но присутствуют антитела IgG выше допустимой нормы - то лечение проводить все равно не надо будет?
Не надо. Норма - понятие для этих тестов очень относительное. Лечить нужно проявления герпесвирусной инфекции, но вы о них не пишите.
по каким то косвенным критериям у меня исключен вариант присутствия вируса цитомегаловируса в огранизме? и именно поэтому мне не нужно сдавать пцр? или наоборот?
а если антитела смв выше нормы- лечиться надо таки или нет?
спасибо!!
в вашей ситуации нет необходимости вылавливать в организме ЦМВ. Он вызывает совершенно другие проблемы, о которых вы также не пишите.
Это два генотипа ВПГ. Отдельно герпес 1 и 2 не определяют, они очень близки по свойствам и структуре, на подходы к лечению это не влияет.
Боль в уретре после соскоба бывает.
- важно ПЦР сейчас, потому что именно сейчас возник вопрос о возможно герпетической причине, так инфекция герпеса не подтверждается только по цитологии, нужен точный метод; бак. посев не определяет наличие вируса, на то он и "бак посев"
- разумный гинеколог вполне может заниматься лечением герпеса, ничего там "хитрого" нет, схемы стандартные, но сначала обязательно подтверждение диагноза, а без определнных методов для ВПГ еще не факт(ПЦР наиболее доступный сейчас или метод Тцанка)
- . лучше тогда еще обратиться к кому-нибудь из специалистов(подходит разумный гинеколог/дерматолог в КВД)
- местное назначение при НЕ подтвержденном ГЕНИТАЛЬНОМ герпесе, да еще и с возможной локализацией на шейке, лечить местно ацикловиром это конечно. если используют ацикловир, то в таблетках; ацикловир наружный только для простых форм герпеса(на коже лица, например), нистатин в современное время при кандидозе используется редко, остальное. мягко говоря не имеет показаний совсем
добрый день,
подскажите пожалуйста такой момент- возможно ли методом колькоскопии диагностировать вирус папиллома человека (путем окрашивания как я поняла люголем) - шейка не окрасилась полностью, а лишь местами, также она красноватая, воспален цервикальный канал, эрозии нету.
врач сказала что т.к. шейка не окрасилась полностью - это признак наличия вируса, и она практически уверена что это папиллома, но ведь должны быть еще какие то признаки этого вируса или по характеру поражения таки можно определить его?
также она сказала что нужно будет подтвердить наличие вируса методом пцр.
и поставила под сомнение результат бактпосева с найденными грибами candida, т.к. выделения не творожистого вида, а имеют "сметанковый" вид.
к слову в последнюю неделю меня жутко беспокоит зуд, раньше его не было.
врач поставила тампон с нистатином, который должен убрать это зуд, и который вообще якобы очень хорошо влияет на слизистую.
а по поводу метаплазии клеток, так она сказала что это пред дисплазийное состояние.
да, и самое главное, в колькоскопии поставлен диагноз: эндоцервицит.
в общем, я окончательно запутана, обескуражена, и вообще в шоке.
буду благодарна за мнения, кто что думает по этому поводу.
1. При кольпоскопии можно выявить изменения слизистой, характерные для вирусного поражения ВПЧ.
2. Подтверждение - ПЦР на ВПЧ, цитологическое исследование для оценки изменений эпителия шейки матки.
3. Метаплазия - физиологический процесс замещения цилиндрического эпителия на плоский в зоне перехода эндоцервикса в эктоцервикс.
3. Пред-дисплазионные изменения - это, в некотором роде, фантазии. Настороженность должна вызывать метаплазия с атипией - это уже и есть дисплазия. Ответ на вопрос о наличии дисплазии дает цитологическое исследование.
цитологию я уже делала
вот результат
"изменения характерные для Herpes virus-инфекции", рядом от руки дописано "клетки цилиндрического эпителия с признаками с признаками пролиферации и плоскоклеточной метаплазии".
но ведь ВПЧ это не герпес вирусная инфекция. получается опять результаты анализов не сходятся, или .
но ведь ВПЧ это не герпес вирусная инфекция. получается опять результаты анализов не сходятся, или .
Или. Возможно, цитолог путает изменеия при ВПЧ и ВПГ.
Есть смысл сдать анализ ПЦР на ВПЧ-скрининг высокого риска
Здравствуйте.
Нашла свою старую тему, тут как раз все описывается как все начиналось)
итак, в 2011 году у меня подтвердился диагноз ВПЧ 16,18 типов.
Прошла курс для повышения иммунитета (аллокин альфа и др. препараты, уже не помню все), после чего в 2012г забеременела, во время беременности иммунитет упал, опять высыпали папиломы по верхней части тела, сдала пцр- опять впч. Лечение начала через год после родов, т.к. ребенок находился на гв. Была обнаружена дисплазия легкой степени, после чего была проведена лазерная корреляция (или как правильно называется лазерное прижигание), также пропила препараты для повышения иммунитета. Пересдавала ПЦР - вирус не обнаружен.
У меня такой вопрос - так как вирус этот у меня навсегда, я естественно опасаюсь за свое здоровье.
Подскажите, пожалуйста, какие меры предосторожности, способы укрепления иммунитета, может быть периодический прием каких-нибудь иммуно-повышающих препаратов Вы рекомендуете своим пациентам с таким диагнозом? для того чтобы недопустить рак.
Как часто нужно обследоваться? достаточно ли сдавать пцр на впч у гинеколога, или нужны еще и консультации/осмотр онкологом?
я буду благодарна за любые советы и рекомендации.
у меня иммунитет не слишком хороший, достаточно часто болеем орз (вместе с ребенком, сначала он, потом от него подхватываю и я, практически каждый месяц), плюс по женской части тоже вечно какие-то непорядки, то молочница, сейчас вот золотистый стафилококк и стрептококк (они проявились у меня во время беременности), потом вроде все было в норме, сейчас вот опять((
мой врач говорит что если ничего не беспокоит то раз в полгода нужно обследоваться. Этого достаточно будет, чтобы не проворонить рак?
и еще хотела уточнить - правда ли что каждая вторая женщина, носящая в организме впч высокоонкогенного типа обречена на ршм??
или если систематически обследоваться - то этого можно избежать?
еще раз заранее вам большое спасибо, с нетерпением буду ждать мнения и советов специалистов.
Читайте также:


