Лечение преднизолоном при вирусном гепатите в
Учитывая высокий уровень заболеваемости, частоты инвалидизации и смертности, лечение вирусного гепатита В приобретает важное медицинское и социально-экономическое значение. Вирусы, вызывающие гепатиты В, С и D, становятся причиной развития грозных осложнений — хронических гепатитов, цирроза печени и первичного рака печени (гепатоцеллюлярной карциномы). Эрадикация (полное уничтожение вирусов), приостановка прогрессирования заболевания и снижение риска развития осложнений — основная цель лечения хронических гепатитов.
Сегодня эффективная специфическая терапия гепатита В отсутствует. Интерферон альфа является единственным препаратом с доказанной эффективностью. Стойкий ответ на его применение достигается у 25 — 40% больных с хроническими формами гепатита В. Для лечения используются противовирусные препараты аналоги нуклеозидов. Терапия хронического гепатита может быть дополнена препаратами, обладающими противовирусной, иммуномодулирующей и интерфероногенной активностью.
Лечение вирусного гепатита В является достаточно агрессивным и сопровождается целым рядом побочных эффектов, что требует постоянного наблюдения врачей, имеющих достаточно высокий опыт ведения таких больных. Стоимость лечения крайне высока. Не все пациенты в состоянии приобретать дорогостоящие препараты зарубежного производства на весь курс лечения.
Рис. 1. Желтушная фаза вирусного гепатита.
Лечение острого гепатита В
При удовлетворительном состоянии или средней тяжести лечение больных гепатитом В можно проводить в домашних условиях. Постельный режим назначается до улучшения самочувствия. Отказ от алкоголя и сбалансированное достаточно калорийное питание (стол № 5 или 5а) являются обязательным условием успешного излечения. При упорной анорексии больному показано введение растворов глюкозы, электролитов и витаминов.
При тяжелом течении гепатита больные полежат госпитализации. Актуальными и обязательными являются проведение в острый период следующих мероприятий:
Дезинтоксикация проводится от простого увеличения суточного объема потребления жидкости (минеральная вода) до внутривенной терапии 5% раствора глюкозы, физиологического раствора, гемодеза и его аналогов, кристаллоидных растворов под контролем диуреза. Форсированный диурез применяется при развитии острой печеночной энцефалопатии.
Энтеросорбенты применяются с целью связывания и вывода из кишечника токсинов. Хорошо зарекомендовали себя такие препараты, как Лактофильтрум, Фильтрум-СТИ, Энтеросгель, Полифепан, Дюфалак, Нормазе и др.
Гепатопротекторы путем препятствия разрушения клеточных мембран и стимуляции регенерации гепатоцитов оказывают положительное влияние на функционирование печени. Хорошо зарекомендовали себя такие препараты, как Гептрал, Фосфоглив, Рибоксин, Хофитол, Легалон, Карсил, Дипана и др.
Показано назначение препаратов группы глутоксима (Глутоксим), моделирующие тиоловый обмен в клетках печени, от которого зависят генетические и метаболические тканевые процессы. Иммуномодулирующим и гепатопротективным действием обладает Моликсан.
Глюкокортикоиды применяются в случае обострений заболевания, протекающих с аутоиммунным компонентом. К их назначению необходимо подходить с осторожностью из-за высокого риска хронизации процесса.
При повышенной кровоточивости и кровотечениях, причиной которых является нарушение системы свертывания крови, применяются противогеморрагические препараты и ингибиторы протеаз.
В случае развития холестатического варианта течения гепатита В назначаются препараты урсодеоксихолевой кислоты (Урсофальк, Уросан). При нормализации цвета мочи и стула назначаются желчегонные препараты растительного происхождения.
В ряде случаев положительный эффект дают дуоденальные зондирования и плазмаферез. При фульминантном гепатите (самая тяжелая форма гепатита) требуется срочная госпитализация больного в медицинский специализированный центр, где производится трансплантация печени.
После выписки из стационара больному рекомендуется ограничение физических нагрузок, исключение занятиями разными видами спорта, перевод на легкий физический труд. Сроки ограничения устанавливаются врачом индивидуально.
Причиной повышенной кровоточивости является нарушение системы свертывания крови, что связано со снижением основных функций печени в результате заболевания.
Лечение хронического гепатита В
Численность больных хроническим вирусным гепатитом В на Земле составляет более 400 млн. человек (1/3 всего населения). Диагноз хронического гепатита устанавливается не ранее, чем после 6 месяцев от начала болезни. Следует учитывать, что 30 — 40% больных хроническим гепатитом в прошлом не переносили манифестную форму острого гепатита В. Конечной целью лечения заболевания является повышение качества и продолжительности жизни больного, что достигается путем остановки прогрессирования гепатита (подавление репликации вирусов), предупреждение развития цирроза печени, декомпенсации органа и снижение риска развития гепатоцеллюлярной карциномы.
Переход острого гепатита в хроническую форму требует проведения противовирусного лечения. В периоды обострений лечение дополняется средствами патогенетической терапии (см. Лечение острого гепатита В).
При лечении хронического гепатита В используются:
- Препараты группы интерферонов: интерферон (ИФН) и пегилированный (продленного действия) ИФН (пег-ИФН).
- Аналоги нуклеозидов (нуклеозидные: Ламивудин, Энтекавир, Телбивудин, Фамцикловир и нуклеотидные: Тенофовир, Адефовир).
- Терапия хронического гепатита может быть дополнена препаратами, обладающими противовирусной, иммуномодулирующей и интерфероногенной активностью.
Противовирусное лечение гепатита В показано лицам с подтвержденной активностью инфекционного процесса, что доказывается наличием ДНК вируса в сыворотке крови, степенью активности АЛТ и тяжестью поражения печени с учетом возраста больного, его состоянием здоровья, внепеченочных проявлений инфекции и семейного анамнеза по риску развития цирроза печени и/или гепатоцеллюлярной карциномы.
Маркеры активности инфекционного процесса:
- Показаниями к лечению хронического гепатита В является обнаружение маркеров репликации вирусов: уровень ДНК HBV в сыворотке крови более 2000МЕ/мл, появление HbeAg и Анти-Hbe IgM.
- Наличие выраженного воспалительно-некротического процесса и/или умеренно выраженного фиброза, выявляемых по результатам биопсии.
- Активность АЛТ, превышающей верхнюю границу нормы. В случае наличия вышеперечисленных первых 2-х параметров лечение начинается даже при нормальных показателях АЛТ.
Абсолютными противопоказаниями к проведению противовирусной терапии являются беременность, алкоголизм, продолжение употребление наркотиков, заболевания системы крови и наличие аутоиммунных заболеваний у пациента.
HBе-негативный гепатит характеризуется невысоким уровнем активности трансфераз и ДНК HBV в сыворотке крови. Как правило, такие больные не подлежат противовирусной терапии. Их лечение направлено на предупреждение обострений, для чего используются диета и препараты патогенетической терапии.
Рис. 3. На фото вирусные частицы HBV.
Лечение гепатита В противовирусными препаратами
Интерфероны являются гликопротеиновыми цитокинами, обладающими противовирусной, антипролиферативной и иммуномодулирующей активностью. Они продуцируются клетками иммунной системы в ответ на антигены вирусов, замедляют и останавливают их репликацию. Под воздействием интерферонов увеличивается экспрессия антигенов HLA I класса (главный комплекс гистосовместимости) на поверхности клеток, стимулируется созревание цитотоксических Т-клеток, усиливается активность натуральных киллеров — NK-клеток. Есть данные, что под воздействием интерферонов замедляется процесс фиброгенеза в печени, что происходит не только в результате уничтожения вирусов, но и в результате прямого воздействия ИФА на синтез коллагена.
Интерфероны подразделяются на 2 типа. ИФН-a и ИФН-b относятся к 1-у типу, ИФН-g — ко 2-му типу. ИФН-a наиболее эффективны при лечении хронических вирусных гепатитов. Из них наибольшее распространение получили рекомбинантные препараты ИФН-a. Препараты интерферонов применяются внутримышечно и подкожно.
- Молодой возраст больного.
- Короткий анамнез болезни (до 2-х лет).
- Низкий уровень ДНК HBV в сыворотке крови и превышение уровня АЛТ в 2 раза.
- Отсутствие приема иммуносупрессоров.
- ВИЧ-негативность, отсутствие инфицирования вирусами С, D и F.
- Отсутствие серьезной патологии внутренних органов.
- Отсутствие признаков развития цирроза печени.
- Цирроз печени в стадии декомпенсации.
- Серьезная патология внутренних органов.
- Психические заболевания, в том числе тяжелая депрессия.
- Тромбоцитопения (уровень менее 100 тыс./мл).
- Лейкопения (уровень менее 3 тыс./мл).
- Употребление алкоголя и наркотиков.
Больные с хроническим гепатитом В при развитии у них цирроза печени рассматриваются как кандидаты для лечения интерферонами в случае сохранения синтетической функции печени, числом тромбоцитов более 100 тыс./мл, лейкоцитов — более 3 тыс./мл, отсутствия в анамнезе осложнений цирроза: асцита, кровотечений, печеночной энцефалопатии.
- Развитие гриппоподобного синдрома.
- Снижение чиста лейкоцитов и тромбоцитов.
- Снижение аппетита и резкая потеря массы тела.
- Депрессия.
- Аутоиммунные осложнения.
Наибольшее распространение при лечении хронических вирусных гепатитов получили ИФН-a. Из них широко применяются рекомбинантные препараты ИФН-a.
Группа препаратов ИФН-a:
- Интерферон альфа (Реаферон-ЕС).
- Интерферон альфа-2а (Роферон-А, Инталь).
- Интерферон альфа-2b (Альфарон, Интрон А, Реальдирон, Эберон альфа Р).
- Интерферон альфа натуральный (Альфаферон).
При лечении вирусного гепатита В применяются интерфероны пролонгированного действия (пег-ИФН). Они более длительно поддерживают нужную концентрацию лекарственного средства в организме больного.
Группы препаратов пег-ИФН:
- Пег-ИФН альфа-2a (Пегасис).
- Пег-ИФН альфа-2b (ПегИнтрон).
- Интерферон по 5 млн. МЕ применяется 5 — 7 раз в неделю. Общая продолжительность лечения составляет 16 — 24 недели под контролем клинического состояния больного. Стойкий ответ на лечение отмечается у 30 — 40% больных. Его снижение отмечается при инфицировании мутантными штаммами HВV. В 7 — 11% случаев отмечается исчезновение HbsAg.
- У больных с циррозом печени доза интерферона снижается до 3 млн. МЕ 3 раза в неделю. Продолжительность лечения составляет 6 — 18 месяцев.
- В ряде случаев допустимо лечение более высокими дозами интерферонов — до 10 млн. МЕ. Препарат применяется ежедневно или через день 4 — 6 мес. При инфицировании вирусами гепатита В и D лечение продолжается до 12 мес. Однако ряд специалистов считает, что ударные дозы препарата оправданы только в начале лечения с целью предупреждения развития устойчивости к данному противовирусному препарату.
- Пег-интерфероны используются в схемах лечения вместо препаратов интерферонов. Удобны в применении (вводятся 1 раз в неделю). Их главное преимущество — отсутствие развития резистентности. Используются при лечении HBeAg-позитивных и HBeAg-негативных больных. Основными недостатками Пег-интерфероновой терапии является плохая переносимость препаратов, риск развития нежелательных явлений и подкожный метод введения лекарственных средств.
- При лечении хронического вирусного гепатита В применяются сочетанные схемы лечения (сочетание препаратов интерферон-альфа с нуклеозидами):
- Пег-ИФН + Зеффикс.
- Пег-ИФН + Ламивудин (сегодня не рекомендуется).
- Пег-ИФН + Телбивудин(сегодня не рекомендуется из-за риска развития тяжелой полинейропатии).
На ИФН-терапию реагирует около 50% больных. Полный положительный ответ регистрируется у 30 — 40% больных. Положительным ответом является исчезновение ДНК HBV, HBsAg и HbeAg, а также увеличение титров антител к HbeAg.
Первым положительным ответом на ИФН-терапию считается элиминация HbeAg и появление антител к Hbe-антигену. Одновременно в сыворотке крови исчезают ДНК HBV. На 2 — 3 месяцы лечения отмечается повышение по отношению к исходному в 2 — 4 раза уровня трансаминаз, что связано с развитием иммунологически обусловленной элиминацией HВV зараженных гепатоцитов. Чаще всего этот синдром протекает бессимптомно, реже — с клиническим ухудшением и развитием желтухи.
Ответ на ИФН-терапию бывает:
- Стойкий (отсутствие ДНК HBV и нормализация уровня АЛТ к концу лечения и в течение 6-и месяцев после его завершения. По истечении этого времени вероятность развития рецидива незначительна).
- Нестойкий (развитие рецидива заболевания в течение 6-и месяцев после завершения лечения. В таком случае проводится повторный курс лечения.).
- Частичный (сохранение маркеров репликации вирусов на фоне снижения уровня АЛТ).
- Отсутствие ответа (сохранение ДНК HBV и повышенного уровня АЛТ).
- При частичном эффекте или его отсутствии доза ИФН-препарата корректируется или осуществляется переход на комбинированные схемы лечения.
Рис. 4. Цирроз печени, как следствие поражения органа. На фото портальный цирроз печени. При заболевании в брюшной полости скапливается жидкость. О нарушении функции печени говорят множественные кровоизлияния и кровоподтеки.
Аналоги нуклеозидов обладают прямым противовирусным действием. Они обладают по отношению к пег-ИФН более выраженным противовирусным эффектом, хорошо переносятся, принимаются внутрь. К недостаткам АН-терапии относятся риск развития резистентности, неопределенная длительность терапии, отсутствие данных о безопасности длительного лечения.
В настоящее время для лечения хронического вирусного гепатита В используются 4 нуклеозидных (Ламивудин, Энтекавир, Телбивудин и Фамцикловир) и 2 нуклеотидных (Тенофовир и Адефовир).
Энтекавир и Тенофовир обладают мощным противовирусным действием и высоким генетическим барьером к развитию устойчивости. Препараты используются при монотерапии и являются препаратами первой линии при лечении хронического гепатита В. Остальные аналоги нуклеозидов применяются в случае недоступности к более мощным АН или при развитии непереносимости более активных препаратов.
Адефовир дороже Тенофовира и менее эффективен.
Ламивудин (Зеффикс) является недорогим препаратом, но его длительное применение часто приводит к развитию резистентности (в течение 5-и лет развитие резистентности достигает 60 — 70%). Курс терапии составляет 12 мес. В случае формирования устойчивости назначается прием Энтекавира (Бараклюд).
Телбивудин является мощным ингибитором репликации вирусов гепатита В. К препарату быстро развивается устойчивость у лиц с высоким уровнем ДНК HBV до начала лечения и отмечается относительно невысокая устойчивость у лиц с низким уровнем ДНК HBV до начала лечения.
Рис. 5. Цирроз печени (фото слева) и первичный рак печени — грозные осложнения вирусных гепатитов.
Терапия хронического гепатита может быть дополнена препаратами, обладающими противовирусной, иммуномодулирующей и интерфероногенной активностью:
- Беталейкин (интерлейкин-1 бета).
- Циклоферон.
- Глутоксим.
- Имунофан.
- Левамизол.
- Тимозин-альфа1.
- Комплекс цитокинов.
Критерии эффективности лечения
Адекватное лечение обеспечивает:
- Высокую степень подавления репликации HBV (наличие отрицательных результатов ДНК HBV в течение года).
- Исчезновение HbsAg и появление антител к ядерному антигену (Анти-HBe).
- Нормализацию биохимических показателей.
- Улучшение гистологической картины печени: уменьшение воспаления и степени фиброза органа.
- Предотвращение развития осложнений.
- Улучшение качества жизни больного.
Рис. 6. Сосудистые звездочки, кровоизлияния и кровоподтеки при циррозе печени — свидетельство резкого снижения основных функций органа.
Диета при гепатите В
Важное место при лечении гепатита В занимает диета. При заболеваниях печени используется диета № 5 или 5а.
Питание при заболевании должно быть дробным (4 — 5 раз в сутки) и разнообразным. Из меню исключаются продукты, оказывающие раздражающее действие на слизистую оболочку желудка, 12-и перстной кишки и верхних отделов тонкого кишечника.
- пряности;
- приправы (кетчупы, майонез, соусы, хрен, горчица, перец);
- уксус и блюда его содержащие;
- содержащие кислоты овощи, кислые ягоды и фрукты: щавель, томаты, томатная паста, квашеная капуста и др;
- овощи, содержащие эфирные масла — лук, чеснок и редис;
- запрещены к употреблению тугоплавкие жиры (свиной, гусиный, бараний) и копчености,
- жирные сорта рыбы, птицы, мяса, печень и почки;
- жареные блюда;
- цельное молоко, острые сорта сыра;
- соленая рыба, раки и крабы;
- исключаются бобовые и грибы;
- изделия из сдобного и слоеного теста;
- шоколад, кондитерские изделия с кремом;
- кофе, какао и чай;
- алкоголь в любом виде;
- продукты длительного хранения (консервы, супы, бульоны, соки, напитки, кондитерские изделия);
- Сметану, творог, йогурт и ряженку.
- Соль и достаточно соленые продукты.
- При приготовлении блюд не следует пользоваться крепкими мясными и рыбными бульонами (следует сливать первый бульон).
- Продукты рекомендуется употреблять в вареном или запеченном виде, приготовленные на пару.
- Фарш дважды пропускать через мясорубку.
- Каши варить на молоке, разведенном водой.
Лечение вирусного гепатита В является достаточно агрессивным и сопровождается целым рядом побочных эффектов, что требует постоянного наблюдения врачей, имеющих достаточно высокий опыт ведения таких больных.
При лечении хронического гепатита необходимо учитывать его этиологию, фазу развития вируса, наличие суперинфекции (вирусом гепатита D). Основу лечения составляет этиотропная противовирусная терапия. В настоящее время используют препарат а-интерферон для лечения хронического гепатита - препарат с доказанной противовирусной активностью.
Вирусный хронический гепатит - лечение, препараты
Постельный режим показан при лечении обострений хронического гепатита с высокой активностью. При хроническом гепатите с умеренной и минимальной активностью для лечения показан щадящий режим с ограничением физических и эмоциональных нагрузок. Противопоказаны при лечении хронического гепатита препаратами вакцинации, инсоляции, тепловые процедуры, переохлаждение. Устраняют профессиональные и бытовые вредности, санируют хронические очаги инфекции. Диета должна быть полноценной, содержащей 100-120 г белков, 80-100 г жиров, 400-500 г углеводов. Ограничения животного белка оправданы при печёночной энцефалопатии, соли - при асците.
Препарат интерферон для лечения хронического гепатита
Препарат а-Интерферон в подавляющем большинстве случаев не элиминирует вирусы гепатита, а прекращает их репликацию. При хроническом гепатите В наибольшее распространение получила следующая схема лечения: а-интерферон вводят по 5 млн ЕД п/к ежедневно или 10 млн ЕД 3 раза в неделю в течение 4-6 мес. В результате лечения у 40-50% больных нормализуется активность аминотрансфераз, исчезает HBeAg из сыворотки крови и появляются AT к нему, улучшается гистологическая картина печени. При возникновении рецидива хронического гепатита проводят повторный курс лечения интерферонотерапии, так как это снижает риск возникновения цирроза печени и печёночно-клеточной карциномы. Если перед началом лечения препаратом уровень аминотрансфераз низкий, то до назначения интерферонотерапии проводят лечение преднизолоном в течение 6 нед по схеме: 2 нед по 60 мг/сут, 2 нед по 40 мг/сут, 2 нед по 20 мг/сут. Через 2 нед назначают интерферон в дозе 5 млн ЕД 3 раза в неделю в течение 3 мес. Преднизолон вызывает эффект "иммунного рикошета", после его отмены происходит стимуляция иммунных механизмов, увеличение выработки эндогенного интерферона, усиление лизиса инфицированных гепатоцитов. В последние годы наиболее предпочтительным в лечении хронического гепатита В считают ламивудин в дозе 100 мг внутрь ежедневно в течение 1-4 лет. Ламивудин даёт значительно меньше побочных эффектов по сравнению с а-интерфероном, однако на поздних сроках лечения он может вызвать мутации генома вируса гепатита В, о чём может свидетельствовать нарастание уровня АЛТ и появление HBV-ДНК в сыворотке крови.

Для лечения хронического гепатита С препарат а-интерферон используют для лечения в дозе 3 млн ЕД 3 раза в неделю в течение 6-12 мес. Стабильные положительные результаты лечения препаратом а-интерфероном удаётся получить у 20- 25% больных. В пожилом возрасте эффективность ниже, положительные результаты наблюдают только у 5-10%. Это объясняют высокой склонностью вируса к мутациям, а также активной внепечёночной репликацией. В лечении хронического вирусного гепатита С получила комбинация а-интерферона с рибавирином (предпочтительно 1000-1200 мл ежедневно в течение 12 мес), позволяющая добиться стойкого эффекта лечения хронического гепатита у 40-50% пациентов. Урсодезоксихолевая кислота обладает антихолеста-тическим, иммуномодулирующим эффектом и эффективна при холеста-тическом синдроме, нередко сопутствуующем хроническому гепатиту С. Назначают в дозе 10-15 мг/кг/сут в течение месяца.
Хронический гепатит D характеризуется высокой резистентностью к противовирусной терапии, поэтому а-интерферон назначают в дозе 9-10 млн ЕД 3 раза в неделю в течение 12-18 мес. Стойкий эффект лечения препаратами достигается у 25% больных с хроническим гепатитом, но высокая доза увеличивает риск развития побочных эффектов. Действие а-интерферона развивается медленнее, чем при других видах гепатита, поэтому оценку результата проводят не ранее чем через 12 мес после начала лечения хронического гепатита.
Противопоказания к назначению препарата а-интерферона для лечения хронического гепатита: гиперчувствительность к препарату, наличие декомпенсированного цирроза печени, тяжёлой печёночной недостаточности, беременность, лейко- и тромбоцитопения, тяжёлое заболевание почек, сердечно-сосудистой и центральной нервной систем, при наличии психических расстройств, бронхиальной астмы, аутоиммунных заболеваний.
Побочные эффекты препарата интерферона при лечении хронического гепатита
Наиболее распространённый побочный эффект препарата интерферона при лечении хронического гепатита - гриппопо-добный синдром (лихорадка, миалгии, артралгии). Он развивается у 75-90% больных через 2-5 ч после первых инъекций препарата. Спустя 2-3 нед от начала лечения его выраженность уменьшается или он полностью исчезает. У ряда больных в первые недели лечения развивается цитолитический криз, проявляющийся повышением активности аминотрансфераз. Он свидетельствует о массовой гибели заражённых гепатоцитов. Значительно реже наблюдают другие побочные реакции: уменьшение массы тела, депрессию, алопецию, лейко- и тромбоцитопению.
Лечение аутоиммунного хронического гепатита препаратами
В лечении аутоиммунного хронического гепатита препаратами ведущая роль принадлежит иммуносупрессивной терапии.
Показания к проведению иммуносупрессивной терапии для лечения хронического гепатита:
- Тяжёлые клинические проявления хронического гепатита, угрожающие жизни больного.
- Длительное повышение активности аминотрансфераз более чем в 5 раз, гипергаммаглобулинемия.
- Наличие ступенчатых, мостовидных или мультилобулярных некрозов в ткани печени при морфологическом исследовании.
Противопоказания к иммуносупрессивной терапии препаратами при хроническом гепатите: выраженная портальная гипертензия с отёчно-асцитическим синдромом, тяжёлая печёночная недостаточность, хронические инфекции и общие противопоказания для назначения глюкокортикоидов и цитостатиков.
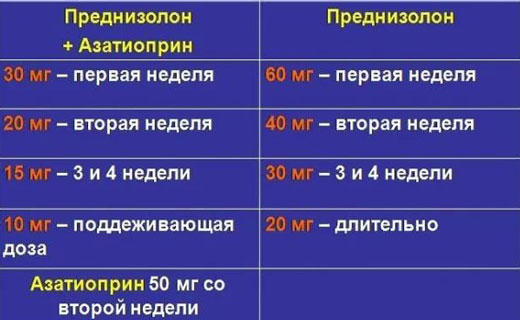
Иммуносупрессивную терапию препаратами проводят преднизолоном (30-40 мг/сут) или метилпреднизолоном (24-32 мг/сут). После достижения эффекта дозу постепенно снижают до поддерживающей дозы 15-20 мг/сут, которую пациенты принимают длительно (от 6 мес до 2 лет) после наступления ремиссии.
Недостаточная эффективность глюкокортикоидов или развитие побочных эффектов служит показанием к назначению препарата азатиоприна для лечения хронического гепатита. В этом случае препарат преднизолон назначают в дозе 15-25 мг/сут, препарат азатиоприн - 50-100 мг/сут. Поддерживающая доза препарата азатиоприна для лечения хронического гепатита составляет 50 мг/сут, преднизолона - 10 мг/сут. Длительность лечения такая же, как при монотерапии преднизолоном. Обе схемы лечения препаратами хронического гепатита одинаково эффективны, но при сочетанном применении осложнения наблюдают в 4 раза реже. Терапия азатиоприном в сочетании с преднизолоном наиболее эффективна на ранних стадиях заболевания.
Алкогольный хронический гепатит - лечение препаратами
Обязательное условие лечения алкогольного гепатита - полное прекращение приёма алкоголя. Диета при лечении хронического гепатита должна быть полноценной (3000 ккал/сут), богатой белком (1 - 1,5 г/кг). При наличии анорексии проводят зондовое энтеральное питание для лечения или осуществляют внутривенное введение аминокислотных смесей. Лекарственное лечение предусматривает назначение препаратов для лечения хронического гепатита: урсодезоксихолевой кислоты в дозе 750-1000 мг/сут в течение нескольких месяцев. У этих больных необходимо выявление вирусов гепатита В и С с помощью ПЦР.
Препараты для лечения хронического лекарственного гепатита
При лекарственных гепатитах необходима отмена препарата или прекращение контакта с токсическим веществом, вызвавшим гепатит для лечения. Устранение этиологического фактора приводит к постепенному стиханию патологического процесса и восстановлению структуры и функций печени. При наличии симптомов холестаза при хроническом гепатите назначают антихолестатические препараты для лечения (урсодезокси-холевая кислота в дозе 750-1000 мг/сут, адеметионин в дозе 800 мг 2 раза в сутки) до достижения клинико-лабораторного эффекта.
Для лечения болезни Уилсона-Коновалова при хронической гепатите используют для лечения препарат пеницилламин (способствует элиминации меди) в дозе 1500 мг/сут пожизненно, при этом дозу изменяют, например, при беременности, развитии цитопении.
Профилактика хронического гепатита
Профилактика препаратами разработана для хронического вирусного гепатита В (вакцина). Вакцинация препаратами даёт возможность снизить заболеваемость хроническим гепатитом В в 10-15 раз. В первую очередь её необходимо проводить лицам, входящим в группы риска: медицинскому персоналу, детям, родившимся от матерей - носителей HBsAg. Критерий эффективности вакцинации препаратами против хронического гепатита - появление в сыворотке крови AT к HBsAg в защитных титрах. Вакцины против вируса гепатита С ввиду его большой изменчивости не существует. Профилактика HCV-инфекции включает эффективное лечение хронического гепатита С в группах риска, а также защиту от факторов риска (наркомания и т.д.)
Прогноз лечения хронического гепатита
Прогноз зависит от стадии болезни, гистологических признаков активности процесса, типа некроза. Возможность полного выздоровления незначительна. Признаками стабилизации процесса хронического гепатита считают стойкую клиническую ремиссию и улучшение биохимических показателей в течение не менее чем 1,5-2 лет. У 10-25% больных хроническим гепатитом возникают спонтанные ремиссии. В 30-50% случаев хронические гепатиты переходят в цирроз печени. Длительная персистенция HBV-ДНК и HCV-PHK может предрасполагать к развитию печёночно-клеточной карциномы, особенно если заболевание началось в детстве или имеется злоупотребление алкоголем. Угроза малигнизации при хроническом гепатите D меньше, чем при гепатите В. Гепатит D сопровождается высокой летальностью; значительная часть больных не доживает до печёночно-клеточной карциномы.
Прогноз лечения аутоиммунного гепатита наименее благоприятен по сравнению с другими формами гепатита. Частота перехода в цирроз выше, а пятилетняя выживаемость при лечении наименьшая по сравнению с аналогичным показателем при других формах гепатита.
Медицинский справочник болезней
Гепатиты. Хронические гепатиты. Причины, виды и лечение хронических гепатитов.
Хронический гепатит (ХГ) - это воспалительное заболевание печени, продолжающееся более 6 мес. ХГ -- диффузное поражение печени и постоянный воспалительный процесс. ХГ чаще всего бывает с вирусом гепатита В, С и Д, но сюда включаются и другие формы (аутоиммунные, лекарственные и др.).
2 основных этиологических фактора:
Из всех острых вирусных гепатитов наиболее часто переходят в хронический гепатит и цирроз печени гепатит типа В. Наиболее опасные у детей.
Наиболее часто переходят в хроническую форму у лиц среднего и пожилого возраста.
1. Алкогольный фактор в 55% случаев переходят из острого в хронический.
2. Вирусный фактор на 2-месте
3. Холестатический фактор, поражается желчный проток (холедох).
4. Лекарственная форма -- холестатический гепатит
5. Токсическая форма, токсический холестаз (неалкогольная форма)
Классификация Топнера и Шафнера.
Самая четкая классификация по клинико-морфологическим формам.
Различают:
1. Персистирующий, доброкачественный.
2. Агрессивный, злокачественный.
3. Холестатический.
Каждый из этих имеет 2 стадии: обострения и ремиссии, а агрессивный и холестатический --- обострение и внеобострение или стадия неполной ремиссии.
Клиника и диагностика.
Этот вид гепатита характеризуется тем, что в печени имеет место обычный воспалительный процесс в перипортальных и портальных частях, небольшой умеренный воспалительный инфильтрат, который то тлеет, то активируется. Прогрессирует очень медленно, продолжается до 30 лет, иногда при снятии этиологического фактора происходит полное излечение.
Характеризуется длительными периодами ремиссии и короткими обострениями. Для персистирующего гепатита характерен только воспалительный процесс, некроз и фиброз не характерны.
Жалобы.
Быстрая утомляемость, головные боли, диспепсический синдром, распирание, давление, склонность к поносам. Все печеночные больные чувствительны к жирной пище, алкоголю, никотину. Бывают болевые ощущения в правом подреберье, тяжесть. Желтуха (повышение билирубина) не характерна, только у 25 % встречается при обострении.
При пальпации печень слегка болезненна, уплотненной консистенции.
Лабораторные данные.
Гипоальбуминемия, гипопротеинемия, положительные осадочные пробы и повышение билирубина у 20-25% больных.
Ультразвук: небольшие диффузные изменения, умеренное увеличение размеров печени, закругленные края.
- Глюкоза 5% с Эссенциале и с витамином С,
- При алкогольном гепатите - Фолиевая кислота 2,0 в день.
- Если есть повышение липидов, назначают Липостабил, Липоевая кислота и др.
- Пища должна быть белковой, витаминной.
- Также применяется симптоматическое лечение, дезинтоксикация.
Этиологический фактор: причиной является вирусный гепатит. Тяжелая форма гепатита, которая часто переходит в агрессивную форму.
Морфологически:
1. Бурное течение: гиперергическая воспалительная инфильтрация печени, экссудат проникает в дольки печени, но не разрушает дольки, а смазывает его контуры.
2. Элементы некроза: отдельные клетки, группы клеток некротизируются.
3. Фиброз.
Течение:
Короткие ремиссии и частые рецидивы тяжелого течения. Быстро прогрессирует и быстро переходит в цирроз.
Лабораторная диагностика:
Идет повышение трансаминаз. При острых нарушениях идет повышение АлТ, а если повышается АсТ, то процесс более глубокий.
АсТ может повышаться с момента желтухи.
Щелочная фосфотаза (ЩФ) повышается в основном при механической желтухе. Альдолаза повышается при паренхиматозной желтухе.
ГГТ –гамма-глютамилтрансфераза, небольшая патология дает повышение, он повышается и при всех гепатитах. При острых повыш. в 2-3-5 раз, а если в 20-30 раз, то это хронический гепатит, может цирроз. При механической желтухе в 50-60 раз, при раке печени - в 50-60 раз.
Холинэстераза - при заболеваниях печени снижается, так как не синтезируется в печени.
Общий билирубин повышается за счет прямого (связанного) билирубина, то есть он концентрируется в печени, а так как прямой билирубин водорастворимый, то реакция мочи положительная на билирубин после желтухи. А реакция мочи на уробилиноген в моче положительна с 1-го дня гепатита.
ЛЕЧЕНИЕ.
Если это вирусный гепатит, то применяют:
- Интерферон, Пегасис.
- Преднизолон (при высоких титрах антител). После улучшения раз в 7 дней снимают по 1 таб.
Нельзя назначать: при язвенной болезни, сахарном диабете, гипотиреозе. - Гепатопротекторы -- Эссенциале сначала в/в, затем капсулы, Гептрал,Карсил и др.
- Мочегонные, Препараты Са, Витамины.
Может развиваться печеночная энцефалопатия, тогда продукты распада белков накапливаются в организме, происходит интоксикация организма, отравление мозга.
- Гепамерц -- детоксикационный преперат.
- Слабительные, если есть запоры -- Препараты сенны, Лактулоза, Форлакс.
Дюспаталинназначают при метеоризме, вздутии.
ЛЕЧЕНИЕ ХРОНИЧЕСКИХ БОЛЕЗНЕЙ ПЕЧЕНИ (Гепатитов, Циррозов).
Общая схема.
Общие принципы: комплексное лечение, лечебный режим питания, санаторно-куруртное лечение в дальнейшем.
Лечебный режим - постельный режим, в период ремиссии облегченный труд, 1-1,5 часа отдых.
Диета.
Необходима высококалорийная пища, разнообразная, вкусная.
Ограничить соль до 4-5 г в день, должно быть достаточно липотропных факторов (вит В6, В12, метионин, холин).
Содержание белков в пределах нормы, до 130-140 г (при жировом гепатозе), при обычных гепатитах до 100-120 г.
Если есть энцефалопатия, прекома, количество белков нужно снизить до 50 г, если уже печеночная кома, до 20 г (чтобы из белков не образовался аммиак).
Углеводы также в пределах физиологической нормы, до 400 г.
Жиры: сливочное масло - 60-80г, растительное масло - 30-40 г в натуральном виде. Жиры резко ограничить при билиарном циррозе, жировом гепатозе.
Лекарственная терапия .
Базисная терапия --- Глюкоза 5-15% капельно с вит. С, витаминотерапия, инсулин в некоторых случаях.
Печеночные экстракты или гидролизаты .
Гепатопротекторы - -- Гептрал, Карсил, Эссенциале, Лив-52
Гормональные, анаболические стероиды, Иммунодепрессанты, Группу белковых препаратов, Желчегонные,
Препараты, связывающие желчные кислоты, Препараты, улучшающие коньюгацию билирубина,
Липотропные, Антибиотики.
- Печеночные экстракты или гидролизаты - -- стимулируют регенерацию, улучшают все метаболические процессы, гликогенизацию, улучшают кровоснабжение: Сирепар, Гепалон и др.
Ставится проба - в/м 0,2-0,3 мл, 30-40 мин.
Сирепар -- 3-5 мл в день в/в, в/м. Несколько курсов, в зависимости от состояния. Очень эффективны при липотропных гепатитах.
Эссенциале - можно при любом виде поражений печени, стадии. Повышают гепатотропный барьер, очень эффективны.
Дают по схеме:
Первые 1-2 нед, минимум 20 мл, максимум 80 мл в день, разделить на 2-3 раза, в/в кап. с физ. раствором или Глюкозой.
Следующую неделю дозу уменьшить в 2 раза, per os(внутрь) по 1-2 таб. 3 раза в день. Курс 5-6 недель.
Легалон (Карсил, Силебор) – действует также на мембрану клеток, улучшает обмен веществ.. В день по 4 таб. Курс 2 месяца.
Лив-52 - улучшает также кровообращение, желчегонное, уменьшает метеоризм, улучшает аппетит, биостимулятор. Назначать по 2 таб. 3-4 раз в день после еды 30-40 мин.спустя. Если есть дискинезия, давать с Но-шпой. Курс 2 месяца.
- Гормональные препараты.
Имеют противовоспалительное, десенсибилизирующее, противофибробластическое действие..
Назначают, если есть отечно-астецический синдром, где перестали действовать диуретики. Нужно соответственно давать калиевые препараты.
1) При гепатитах с холециститом (температура, боли, активный воспалительный процесс).
2) Если длительно дают гормоны, то в первые 10 дней дают антибиотики, так как при гормональной терапии снижается резистентность организма.
3) При прекоме, чтобы подавлять патогенную кишечную микрофлору. Дают в течение 6-10 дней.
4) Если есть интерурентная инфекция.
- Холестерамин --- если есть зуд, при холестазе.
- Диксорин --- для коньюгации билирубина, улучшения обмена билирубина.
Читайте также:


