Лечение аденовирусного конъюнктивита клинические рекомендации
Классификация
Выделяют катаральную, фолликулярную и везикулярно-язвенную формы герпетического конъюнктивита.
Этиология
Возбудитель заболевания — Herpes simplex.
Клинические признаки и симптомы
Заболевание чаще возникает у детей, характеризуется длительным вялым течением, как правило, носит односторонний характер.
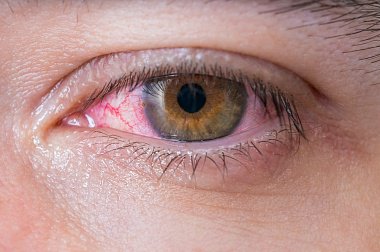
Катаральная форма конъюнктивита характеризуется гиперемией и отеком конъюнктивы, небольшим количеством слизистого или слизисто-гнойного отделяемого из конъюнктивальной полости. Фолликулярная форма (рис. 28) конъюнктивита сопровождается появлением фолликулов на фоне вышеперечисленных симптомов. Везикулярно-язвенная форма заболевания протекает с образованием рецидивирующих язв или эрозий на конъюнктиве и крае века, прикрытых нежными пленками. Иногда возможно образование узелков в склере в области лимба, напоминающих фликтены. При всех формах герпетического конъюнктивита возможно появление характерных высыпаний на коже век и крыльев носа.
Клинические рекомендации
Местно применяют антиметаболиты в виде глазных капель или мазей:
идоксиуридина 0,1% р-р 6—8 р/сут (Офтан ИДУ);
ацикловира 3% мазь (Зовиракс) 2—3 р/сут;
оксалиновую 0,25% мазь 2—3 р/сут;
флореналевую 0,5% мазь 2—3 р/сут;
теброфеновую 0,5% мазь 2-3 р/сут.
Антиметаболиты сочетают с местным использованием интерферона и его индукторов:
интерферона р-р 4000 ЕД/мл каждые 2 ч (ex temporae);
полудана р-р 50 ЕД/мл каждые 2 ч (ex temporae);
парааминобензойной кислоты 0,07% р-р 3-4 р/сут (Актипол).
Классификация
Выделяют катаральную, фолликулярную и пленчатую формы аденовирусного конъюнктивита.
Этиология
Возбудитель заболевания — аденовирусы серотипов 3, 5, 7. Заболевание передается воздушно-капельным и контактным путем.
Клинические признаки и симптомы
Инкубационный период — 7-8 дней. Заболевание начинается с выраженного назофарингита и повышения температуры тела. На второй волне повышения температуры появляются симптомы конъюнктивита сначала на одном глазу, а через 2—3 дня — на другом. Регионарные лимфатические узлы увеличиваются. Чувствительность роговицы снижена.
Катаральная форма (рис. 29) конъюнктивита характеризуется гиперемией и отеком конъюнктивы, век и переходных складок, небольшим количеством слизистого или слизисто-гнойного отделяемого из конъюнктивальной полости. Продолжительность заболевания 5— 7 дней; конъюнктивит не сопровождается поражением роговицы.
Фолликулярная форма конъюнктивита характеризуется появлением фолликулов на фоне вышеперечисленных симптомов. Фолликулы располагаются преимущественно в области переходных складок, они могут быть мелкими или крупными студенистыми. Пленчатая форма (рис. 30) аденовирусного конъюнктивита протекает с образованием нежных серовато-белых пленок на конъюнктиве, которые легко снимаются влажным ватным тампоном. Редко пленки могут быть плотными и с трудом отделяться от конъюнктивы. Поверхность конъюнктивы под пленкой кровоточит.
Клинические рекомендации
Местно применяют антиметаболиты в виде глазных капель мазей в течение 2—3 нед:
оксалиновую 0,25% мазь 2—3 р/сут;
флореналевую 0,5% мазь 2—3 р/сут;
теброфеновую 0,5% мазь 2—3 р/сут.
Антиметаболиты сочетают с местным использованием интерферона и его индукторов:
интерферона р-р 4000 ЕД/мл каждые 2 ч (ex temporae);
полудана р-р 50 ЕД/мл каждые 2 ч (ex temporae);
парааминобензойной кислоты 0,07% р-р 3—4 р/сут (Актипол).
Для профилактики присоединения вторичной инфекции 2—3 р/сут в течение 10—14 дней применяют:
пиклоксидина 0,05% р-р (Витабакт);
мирамистина 0,01% р-р;
левомицетина 0,25% р-р.
Этиология
Возбудитель заболевания — аденовирусы серотипа 8. Заболевания передается контактным путем.
Клинические признаки и симптомы
Инкубационный период — 4-8 дней. Продолжительность заболевания — от 2 нед до 2 мес. После заболевания остается иммунитет.
Заболевание начинается остро, симптомы конъюнктивита появляются сначала на одном глазу, а затем — на другом. Симптомам конъюнктивита предшествует общее недомогание. Регионарные лимфатические узлы увеличиваются с обеих сторон, при пальпации болезненны.
При осмотре обращают на себя внимание гиперемия и отек конъюнктивы, век и переходных складок, наблюдается небольшое количество слизистого или слизисто-гнойного отделяемого из конъюнктивальной полости (рис. 31). На конъюнктиве главным образом нижних переходных складок появляются мелкие прозрачные фолликулы. Чувствительность роговицы снижена. Через 1 нед после небольшого снижения субъективных ощущений появляются симптомы кератита — множественные точечные субэпителиальные инфильтраты роговицы.
Клинические рекомендации сходны с таковыми для аденовирусного конъюнктивита.
Этиология
Возбудитель заболевания — энтеровирус-70 (из группы пикорнавирусов). Заболевание передается контактным путем.
Клинические признаки и симптомы
Инкубационный период — 12-48 ч. Через 8-12 дней после начала заболевания наступает выздоровление.
Заболевание начинается остро, симптомы конъюнктивита (светобоязнь, резкая боль, ощущение инородного тела) появляются сначала на одном глазу, а через 1—2 дня — на другом. Симптомам конъюнктивита предшествует общее недомогание. Наблюдается увеличение предушных лимфатических узлов. При осмотре выявляют гиперемию, фолликулы и выраженный отек конъюнктивы нижней переходной складки, небольшое количество слизистого или слизисто-гнойного отделяемого из конъюнктивальной полости. На 2-й день появляются различной степени выраженности субконъюнктивальные кровоизлияния. Чувствительность роговицы снижена. Иногда появляются точечные субэпителиальные инфильтраты роговицы.
Клинические рекомендации
В конъюнктивальный мешок закапывают в течение 2—3 нед растворы интерферона и его индукторов:
интерферона р-р 4000 ЕД/мл каждые 2 ч (ex temporae);
полудана р-р 50 ЕД/мл каждые 2 ч (ex temporae);
парааминобензойной кислоты 0,07% р-р 3—4 р/сут (Актипол).
Для профилактики присоединения вторичной инфекции 2—3 р/сут в течение 10—14 дней применяют:
пиклоксидина 0,05% р-р (Витабакт);
мирамистина 0,01% р-р;
левомицетина 0,25% р-р.
Этиология
Возбудитель заболевания относится к дерматотропным поксвиру-сам. Поражает различные отделы кожи, в том числе лица и век. Передается контактно-бытовым путем.
Клинические признаки и симптомы
На фоне характерных изменений кожи век (см. Вирусные заболевания век) появляются гиперемия, отек и фолликулез конъюнктивы век и переходных складок.
Клинические рекомендации
После устранения поражения кожи век симптомы конъюнктивита исчезают самостоятельно.
Этиология
Возбудитель заболевания — вирус ветряной оспы. Заражение происходит от больного человека воздушно-капельным путем. Чаще заболевают дети.
Клинические признаки и симптомы
Инкубационный период — 21 день. На фоне резкого повышения температуры тела и пятнисто-везикулезной сыпи появляются слезотечение, светобоязнь. Поражение конъюнктивы характеризуется инъекцией глазного яблока и везикулезными высыпаниями на конъюнктиве, коже век и межреберном пространстве век. Пузырьки изъязвляются с образованием мелких рубчиков. Появляется небольшое количество слизистого отделяемого из конъюнктивальной полости. В редких случаях возможно развитие кератита.
Клинические рекомендации
В конъюнктивальный мешок закапывают в течение 2—3 нед растворы интерферона и его индукторов:
интерферона р-р 4000 ЕД/мл каждые 2 ч (ex temporae);
полудана р-р 50 ЕД/мл каждые 2 ч (ex temporae);
парааминобензойной кислоты 0,07% р-р 3—4 р/сут (Актипол).
Для профилактики присоединения вторичной инфекции 2—3 р/сут в течение 10—14 дней применяют:
пиклоксидина 0,05% р-р (Витабакт);
мирамистина 0,01% р-р;
сульфацил-натрия 10—20% р-р;
левомицетина 0,25% р-р.
Е.А. Егоров, А.В. Свирин, Е.Г. Рыбакова и др.
Н52 Неотложная офтальмология : Учеб. пос. / Под ред. Е.А Егорова. 2-е изд.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Эпидемический кератоконъюнктивит (ЭКК) – часто встречающееся высококонтагиозное заболевание глазной поверхности, вызванное аденовирусной инфекцией, эпидемические вспышки которого могут приводить к значительным экономическим потерям, в т. ч. вследствие временной нетрудоспособности больных, а в ряде случаев становиться причиной стойкого снижения остроты зрения.
Диагноз ЭКК, как правило, основывается на клинической картине и может быть подтвержден при помощи лабораторных тестов с выявлением антигенов, полимеразной цепной реакции (ПЦР), электронной микроскопии и выделения вирусов в культуре клеток. Точная своевременная диагностика и четкое соблюдение мер профилактики распространения аденовирусного кератоконъюнктивита являются наиболее надежными методами контроля распространения инфекции.
Противовирусные препараты, направленно действующие на аденовирус, на сегодняшний день отсутствуют, поэтому лечение остается симптоматическим. При использовании кортикостероидов необходимо учитывать не только возможную клиническую пользу в облегчении симптоматики, но и потенциальные осложнения, связанные с их применением. Считается, что применение кортикостероидов целесообразно при осложненных формах ЭКК, когда существует угроза снижения остроты зрения из-за появления стойких субэпителиальных инфильтратов (СЭИ), псевдомембранозного конъюнктивита и иридоциклита. Поиск эффективной антивирусной терапии с минимальным побочным действием остается актуальной проблемой. Чтобы предотвратить необратимое снижение остроты зрения, при назначении существующих терапевтических схем лечения ЭКК следует применять грамотный индивидуальный подход.
Ключевые слова: аденовирус, эпидемический кератоконъюнктивит, кортикостероиды, индукторы интерферона, циклоспорин А, катионорм, диагностика, лечение.
Для цитирования: Труфанов С.В., Маложен С.А., Крахмалева Д.А., Пивин Е.А. Аденовирусный эпидемический кератоконъюнктивит // РМЖ. Клиническая офтальмология. 2016. № 3. С. 144–150.
Для цитирования: Труфанов С.В., Маложен С.А., Крахмалева Д.А., Пивин Е.А. Аденовирусный эпидемический кератоконъюнктивит. РМЖ. Клиническая офтальмология. 2016;3:144-150.
Adenovirus epidemic keratoconjunctivitis
Trufanov S.V., Malozhen S.A., Krakhmaleva D.A., Pivin E.A.
State Research Institute of Eye Diseases, Moscow
Epidemic keratoconjunctivitis (EKC) is widespread contagious disease of ocular surface caused by adenovirus infection. Epidemic outbreaks of EKC can lead to significant economic losses, including temporary disability of patients. Some EKC cases can lead to permanent visual acuity impairment. The diagnosis is mainly clinical, although its etiology can be confirmed using laboratory tests with detection of antigens, polymerase chain reaction, electron microscopy and cell cultures. Early correct diagnosis and adherence to preventive services of adenoviral keratoconjunctivitis are most reliable methods to control spreading of infection.
Antiviral drugs with specific activity against adenovirus are not available to date, so the treatment is symptomatic. It is believed that use of corticosteroids is reasonable in complicated forms of EKC where there is a threat of loss of visual acuity due to the emergence of persistent subepithelial infiltrates, pseudomembranous conjunctivitis and iridocyclitis. However, a balanced approach is necessary taking into consideration the possible clinical benefits in relieving the symptoms and risks associated with use of corticosteroids. It is a clinical challenge to choose an adequate method of treatment of EKC, while the search for an effective anti-viral therapy with minimal side effects continues. When assigning existing therapeutic regimens of EKS treatment it is necessary to keep a competent individual approach to prevent irreversible decrease in visual acuity.
Key words: adenovirus, epidemic keratoconjunctivitis, interferon inductors, corticosteroids, cyclosporine A, kationorm, diagnosis, treatment.
For citation: Trufanov S.V., Malozhen S.A., Krakhmaleva D.A., Pivin E.A. Adenovirus epidemic keratoconjunctivitis // RMJ. Clinical ophthalmology. 2016. № 3. P. 144–150.
Статья посвящена проблеме аденовирусного эпидемического кератоконъюнктивита
Эпидемический кератоконъюнктивит (ЭКК) – часто встречающееся высококонтагиозное заболевание глазной поверхности, вызванное аденовирусной инфекцией, эпидемические вспышки которого могут приводить к значительным экономическим потерям, в т. ч. вследствие временной нетрудоспособности больных, а в ряде случаев становиться причиной стойкого снижения остроты зрения.
Лабораторные исследования
Лабораторное подтверждение диагноза может помочь врачам неотложно инициировать гигиенические мероприятия и определить эпидемиологическую значимость инфекции. Существующие тесты основаны на выявлении антигенов, нуклеиновых кислот, электронной микроскопии и выделении вирусов в культуре клеток. Последние 2 теста выполняются в специальных лабораториях. Имеющиеся в продаже экспресс-тесты для выявления аденовирусного антигена менее чувствительны и специфичны, чем тесты для обнаружения нуклеиновых кислот, но они могут быть легко и быстро применены в клинической практике. Такие тесты, по результатам различных исследований, имеют чувствительность от 9 до 88% и специфичность от 91 до 100% [26, 27]. Обнаружение нуклеиновых кислот с помощью методов амплификации, таких как ПЦР, является диагностическим тестом выбора для ЭКК из-за его высоких чувствительности, специфичности и скорости выполнения [2, 8]. Тем не менее часто диагностика и лечение осуществляются на основе прежде всего клинических проявлений и симптомов заболевания [1].
Профилактические меры
Учитывая, что человек непроизвольно касается век и тарзальной конъюнктивы примерно 14 раз в день, а еще и во время нанесения косметики для лица, основным способом заражения ЭКК следует считать прямой контакт с пальцами. От человека к человеку болезнь может передаваться посредством рук персонала и/или других лиц, находящихся в контакте с пациентами, а также такими предметами, как платки, дверные ручки и др. Внутрибольничный ЭКК распространяется в офтальмологических клиниках и кабинетах врачей обычно вследствие применения инфицированных инструментов (например, тонометры, линзы Гольдмана) и контаминированных капель [18].
Аденовирусы являются исключительно стабильными к воздействию химических или физических агентов и неблагоприятным условиям pH, что позволяет им длительно выживать вне организма человека. Например, вызывающий ЭКК аденовирус серотипа 19 может сохранять жизнеспособность до 8 дней на бумаге, до 9 – на наконечнике тонометра, до 10 – на текстиле и металле, до 35 – на пластике [28].
Пациент должен быть осведомлен, что ЭКК легко передается при контакте с инертными поверхностями, такими как дверные ручки, избегать тереть глаза, а затем что-либо трогать [29]. Пациенту нужно часто мыть руки, не позволять пользоваться своими полотенцами и косметикой другим членам семьи [30]. Те, кто носит контактные линзы, должны использовать новую пару только после завершения инфекционного процесса [30]. Пациента необходимо проинформировать о том, что заразный период при ЭКК может длиться более 14 дней с момента появления симптомов, до этого времени следует проявлять осторожность при возвращении в школу или на работу [31].
Из-за высокой контагиозности вспышки ЭКК в кабинете врача могут иметь эффект снежного кома, быстро распространяясь от одного больного к другому [23]. В случае подозрения или при наличии аденовируса акцент должен быть сделан на надлежащей дезинфекции смотрового кабинета и любых инструментов, контактирующих с пациентом. Когда возможно, для оказания помощи и обследования больного должны использоваться одноразовые устройства. Рекомендуется производить чистку всех поверхностей большой площади тканью с изопропиловым спиртом, 30% спиртовым раствором или раствором гипохлорита натрия (полученным разведением 1:5 5% бытового отбеливателя). С учетом широкого использования электронных медицинских записей в современной практике рекомендуется также каждый день протирать клавиатуру компьютера спиртом. Кроме того, при обеззараживании или стерилизации офтальмологических приборов следует придерживаться рекомендаций производителя [30].
Хирургическое лечение
Поздние осложнения ЭКК, такие как стойкие субэпителиальные помутнения роговицы, неправильный астигматизм, могут существенно снижать остроту зрения и качество восприятия изображения [58]. В тех случаях, в которых иммуносупрессивная терапия, применяемая в сроки от 3 до 6 мес., оказывается неэффективной, возможно выполнение фототерапевтической кератэктомии. Осложнениями этой процедуры могут стать реактивация инфильтрации и индуцированная гиперметропия [58, 60]. В отдельных случаях целесообразно провести переднюю послойную кератопластику [60].
Заключение
На сегодняшний день существует явная необходимость в противовирусном препарате, который устраняет симптомы аденовирусного поражения глаз, препятствует образованию СЭИ и не замедляет элиминацию вируса. Пока нет эффективного противовирусного лечения ЭКК, следует тщательно учитывать пользу и риски от использования симптоматической терапии, особенно кортикостероидов. Длительный период выведения аденовируса, связанный с применением кортикостероидов, может способствовать распространению аденовирусной инфекции, приводя к увеличению локальных эпидемий. Точная диагностика и четкое соблюдение мер профилактики распространения аденовирусного кератоконъюнктивита играют важную роль в сдерживании эпидемии и минимизации заболеваемости пациентов. В то время как поиск высокоэффективной антивирусной терапии с минимальными побочными эффектами продолжается, выбор адекватного способа лечения ЭКК остается клинической дилеммой. Чтобы предотвратить необратимое снижение остроты зрения, при назначении существующих терапевтических схем лечения ЭКК следует соблюдать грамотный индивидуальный подход.

Главный внештатный специалист-офтальмолог Министерства здравоохранения Российской Федерации академик РАН Владимир Нероев дал рекомендации по воспалительным заболеваниям глаз в период пандемии COVID-19.
Воспаление конъюнктивы глаза - конъюнктивит - является одним из клинических признаков инфекций, передающихся воздушно-капельным, воздушно-пылевым и контактным путем, к которым относится COVID-19.
Биологические жидкости, в том числе слеза, являются источником вирусной инфекции, а слизистые оболочки глаза представляют собой возможные входные ворота для инфекции. При контакте с конъюнктивой глаза контаминированных объектов (наиболее часто загрязненные пальцы рук), либо отделяемого зараженного человека (при кашле, чихании либо разговоре на расстоянии ближе 2 метров) повышается риск проникновения вируса в организм.
Возникновение конъюнктивита при различных вирусных инфекциях отличается частотой распространения и тяжестью течения. Так, при аденовирусной инфекции, острый конъюнктивит встречается более, чем в 80% случаев, при ротавирусной инфекции - в 39% случаев. По литературным данным, приведенным китайскими специалистами, распространенность конъюнктивита составляла около 0,8% среди пациентов с COVID-19, при этом воспаление конъюнктивы глаза являлось одним из первых признаков заболевания. В то же время следует обратить внимание на то, что при инфицировании COVID-19 признаки воспаления конъюнктивы не являются единственными, а входят в состав симптомокомплекса, включающего повышение температуры тела, катаральные явления, недомогание, одышку, головную боль и др.
Клиническая картина острого конъюнктивита при COVID-19 не отличается какой-либо специфичностью. Выраженность клинических симптомов конъюнктивита может варьировать от незначительных появлений до яркой клинической картины. В процессе дифференциальной диагностики принципиальным является сочетание с другими клиническими проявлениями заболевания.
В связи с риском распространения COVID-19 рекомендуется:
В медицинских учреждениях
- ограничить, по возможности, посещение пациентами офтальмолога и проведение диагностических процедур планового порядка;
- при обращении пациентов с явлениями конъюнктивита в лечебное учреждение измерить температуру тела. При повышении температуры тела - направление пациента согласно действующей маршрутаризации пациентов с подозрением на коронавирусную инфекцию;
- пациента с явлениями конъюнктивита опросить о недавнем пребывании его или ближайшего окружения в странах с неблагоприятной эпидемической обстановкой. При положительном ответе - направление пациента согласно действующей маршрутаризации пациентов с подозрением на коронавирусную инфекцию;
- организовать помещение, в котором пациенты ожидают приема, соответствующим образом, обеспечивающим расстояние между пациентами не менее 2 метров;
- при возможности, обеспечить пациентов защитными масками;
- при осмотре офтальмологом с помощью щелевой лампы попросить пациента не разговаривать, все вопросы озвучить после проведения осмотра;
- целесообразно использование пластикового защитного экрана щелевой лампы;
- обрабатывать все используемое офтальмологическое оборудование, включая очковую оправу, дезинфицирующими средствами до и после осмотра каждого пациента;
В домашних условиях
- строго соблюдать правила личной гигиены в семье: пользоваться отдельным полотенцем, постельными принадлежностями, отдельной посудой;
- полотенце и постельное белье необходимо менять не реже двух раз в неделю;
- без необходимости не дотрагиваться до области век и глаз;
- умывать лицо только после тщательного мытья рук теплой водой с мылом не менее 20 секунд;
- пациентам, постоянно использующим глазные капли, например, при глаукоме, следует тщательно мыть руки теплой водой с мылом не менее 20 секунд до и после каждой процедуры закапывания капель. Аналогичным образом следует обрабатывать руки тем, кто закапывает капли другому человеку;
- глазные капли, мази, гели, пипетки, стеклянные палочки для закладывания мази должны быть строго индивидуального пользования;
- чаще обрабатывать дезинфицирующими средствами очки, не допускать использование очков другими лицами;
- по возможности ограничить ношение контактных линз, тщательно мыть руки теплой водой с мылом не менее 20 секунд до и после каждой манипуляции с контактными линзами;
- хорошо проветривать помещение, проводить влажную уборку с использованием специальных дезинфицирующих средств. Особенно тщательно дезинфицировать дверные ручки.
Поддержите нас - единственный источник разума в это непростое время
Семейство Adenoviridae включает в себя более 130 различных серотипов вирусов, которые могут инфицировать человека, других млекопитающих, птиц, рептилий и амфибий. Наличие широкого спектра хозяев позволяет предположить, что аденовирусы произошли от общего вируса-предшественника, который существовал 350–400 млн лет назад. Сейчас известны 54 типа патогенных для человека аденовирусов, которые подразделяются на 7 групп.
Аденовирусы являются двухцепочечными ДНК-вирусами примерно от 80 до 110 нм в размере. Они окружены икосаэдрическим капсидом, несущим групповые и типоспецифические антигены, и не имеют наружного липидного биослоя. Внутри капсида находятся матричный белок С, вирусный геном и ряд вспомогательных белков. ДНК имеет молекулярную массу 23×106 Da, что составляет 10–15% массы вируса.
Основными наиболее частыми возбудителями аденовирусного конъюнктивита являются аденовирусы 3, 4, 6, 7, 7a, 10, 11. Как показывают многочисленные исследования, серотипы 3, 7a и 11 обычно выявляются при эпидемических вспышках, серотипы 4, 6, 7, 10 - в случаях спорадических заболеваний. Аденовирусы помимо того, что вызывают конъюнктивиты или кератоконъюнктивиты, могут поражать дыхательные пути и желудочно-кишечный тракт.
Факторами повышенного риска являются: контакт с больным аденовирусным конъюнктивитом, переохлаждение, травмы глаза, нарушение гигиены, купание в загрязненных водоемах и бассейнах, несоблюдение правил ношения и ухода за контактными линзами, ОРВИ, хирургическое лечение патологии роговицы, стрессы.
Вспышки аденовирусного конъюнктивита наблюдаются в весенне-осенний период, чаще всего в детских коллективах. Сначала появляются у больного ребенка насморк, головная боль, кашель, боль в горле, слабость, озноб, боль в животе, повышается температура. Затем воспаляется слизистая оболочка глаз, развивается конъюнктивит, но протекает он легче, чем у взрослых. Роговая оболочка вовлекается в процесс редко. Острота зрения не снижается.
Для аденовирусного конъюнктивита характерна общие симптомы:
- поражение респираторного тракта с повышением температуры тела и головной болью.
- системное поражение может предшествовать заболеванию глаз.
- длительность аденовирусного конъюнктивита - 2 недели.
Аденовирусы встречаются по всему миру и передаются преимущественно воздушно-капельным путем, а также через инфицированные биологические жидкости, которые проникают в организм человека через нос, горло и конъюнктиву. Время инкубации вируса составляет от 2 до 12 дней. Болезнь считается заразной еще до того, как появляются симптомы, и остается таковой до тех пор, пока вирус находится в средах организма. Этот период (для слезной жидкости) обычно длится от 2 до 4 нед. с момента передачи вируса. После этого наступает период элиминации вирусного агента из организма хозяина, что характерно для так называемой самоограниченной инфекции, при которой наступает самопроизвольное выздоровление.
Аденовирус обнаруживается в конъюнктиве больных в уменьшенном количестве уже через 10 дней после начала болезни, но при этом больше половины пациентов еще заразны, некоторые остаются носителями вируса в течение 2-х лет. В случае острого геморрагического конъюнктивита аденовирусы серотипов 2, 3, 4, 5 и 19 также могут быть обнаружены в конъюнктиве через несколько месяцев после начала заболевания.
Аденовирусное поражение глазной поверхности можно разделить на 2 четко дифференцированных клинических синдрома: эпидемический кератоконъюнктивит и фарингоконъюнктивальную лихорадку (ФКЛ). Также отдельные авторы выделяют фолликулярный конъюнктивит и геморрагический конъюнктивит. Возбудителем последнего могут быть аденовирусы в сочетании с энтеровирусом и вирусом Коксаки, относящимися к семейству РНК-содержащих пикорнавирусов.
ЭКК обычно связан с серотипами 8, 19 и 37, ФКЛ – с серотипами 3, 7 и (редко) 14, фолликулярный конъюнктивит – с серотипами 3, 4 и 7. Инфекции дыхательных путей, такие как пневмония, тонзиллит и фарингит, ассоциируются с серотипами 1–5, 7, 14 и 21, а серотипы 1, 2, 5, 31, 40 и 41 вызывают гастроэнтерит. Серотипы 1, 2, и 5 могут быть ответственны за сепсисоподобные проявления, особенно у больных с ослабленным иммунитетом.
Заболевание начинается с выраженного назофарингита и повышения температуры тела. На второй волне повышения температуры появляются симптомы конъюнктивита сначала на одном глазу, а через 1-3 дня - на другом. Появляется скудное прозрачное слизистое отделяемое. Конъюнктива век и переходных складок гиперемирована, отечна, с большей или меньшей фолликулярной реакцией и с образованием на конъюнктиве век (обычно у детей) легко снимающихся пленок. Регионарные лимфатические узлы увеличиваются. Чувствительность роговицы снижена.
Явления кератита обычно полностью исчезают при выздоровлении, которое наступает в течение 2-4 недель.
В зависимости от степени выраженности симптомов различают формы аденовирусного конъюнктивита:
- При катаральной форме аденовирусного конъюнктивита явления воспаления выражены незначительно. Покраснение небольшое, количество отделяемого тоже. Течение легкое. Продолжительность болезни до одной недели.
- В 25% случаев встречается пленчатая форма аденовирусного конъюктивита. При этой форме на слизистой оболочке глаза образуются тоненькие пленки, серовато-белого цвета, которые можно легко снять ватным тампоном. Иногда пленки могут быть плотно припаяны к конъюнктиве, под ними обнажается кровоточащая поверхность. В этом случае необходимо бывает провести обследование на дифтерию. После исчезновения пленок обычно не остается следов, но иногда могут появиться негрубые рубцы. В конъюнктиве также могут возникнуть точечные кровоизлияние и инфильтраты (уплотнения), которые после выздоровления полностью рассасываются. При пленчатом аденовирусном конъюнктивите страдает общее состояние: развивается высокая лихорадка (до 38°С–39°С), которая может держаться от 3-х до 10 дней.
- При фолликулярной форме аденовирусного конъюнктивита на слизистой оболочке глаза возникают мелкие пузырьки, иногда они бывают крупными.
Заболевшие аденовирусным кератоконъюнктивитом сначала жалуются на все более выраженное ощущение инородного тела в одном глазу (справа или слева в зависимости от стороны ведущей руки), которое может начинаться от носового угла глаза и перемещаться в течение болезни к латеральному. Затем появляются значительный отек век, эпифора (слезотечение), зуд, светобоязнь и нечеткость зрения. Подобные, но часто более легкие проявления обычно возникают на другом глазу через 2–7 дней (до 70% случаев). Тяжесть заболевания колеблется от субклинического конъюнктивита до очень тяжелого заболевания с бактериальной суперинфекцией и выраженными системными симптомами, такими как общая слабость и боли в конечностях. Вовлечение второго глаза часто настолько слабо, что может пройти незамеченным.
При биомикроскопии выявляется серозно-фибринозный, иногда слизисто-гнойный экссудат, четко определяются покраснение и отек преимущественно конъюнктивы глазного яблока и конъюнктивы века с фолликулярной реакцией, больше в нижнем своде. Часто развивается хемоз конъюнктивы. Отдельные авторы выявляют петехии и даже полное субконъюнктивальное кровоизлияние, другие считают, что это в основном отмечается при геморрагическом конъюнктивите. В случае острого геморрагического конъюнктивита уже через 48 ч после первых симптомов могут отмечаться обширные эпибульбарные и тарзальные кровоизлияния.
Отек полулунной складки и слезного мясца выявляется в большей или меньшей степени выраженности у всех больных и обычно указывает на диагноз эпидемического кератоконъюнктивита (ЭКК). Отек века и связанный с ним воспалительный птоз часто наблюдаются только в преимущественно пораженном глазу.
Длительность острого воспаления составляет 1–4 нед. Нередким осложнением у пациентов с ЭКК, особенно если инфекция вызвана серотипами 8, 19 и 37, являются псевдомембраны. Тарзальные псевдомембраны, которые состоят из некротических тканей и фибрина и лежат на неповрежденной эпителиальной поверхности (могут удаляться без признаков кровотечения), чаще встречаются при острой фульминантной (молниеносной) форме заболевания и ассоциируются с иммунодефицитными состояниями. Они могут приводить к образованию рубцов конъюнктивы и легкого симблефарона.
При аденовирусной инфекции отмечается увеличение околоушных, подчелюстных и шейных лимфатических узлов, некоторые случаи сопровождают инфекция верхних дыхательных путей, а также выраженное недомогание.
Симптомы, проявления и длительность ЭКК, как упоминалось выше, могут широко варьировать. Однако он отличается от других аденовирусных инфекций вовлечением в процесс роговицы с развитием в ней мультифокальных стойких субэпителиальных инфильтратов (СЭИ) в своей второй, хронической, фазе заболевания. Наличие у пациента СЭИ считается патогномоничным для диагностики ЭКК.
Роговичный компонент заболевания наблюдается в 50–90% случаев и обычно возникает через 7–10 дней после появления первых признаков инфекции, но может развиваться и позже, а также полностью отсутствовать. Если поражается роговица, первым признаком обычно является развитие мелких эпителиальных инфильтратов, которые затем увеличиваются и становятся видимыми. Чувствительность роговицы при этом не затрагивается. Поэтому эстезиометрия при вовлечении роговицы может помочь дифференцировать герпетическое поражение от аденовирусной инфекции.
После того как острая стадия заболевания окончится, в роговице остаются отдельные или сливающиеся субэпителиальные монетовидные очаги-поражения. Считается, что эти инфильтраты являются результатом клеточного иммунного ответа на антигены аденовируса. Они состоят из дендритных клеток, лимфоцитов, гистиоцитов и фибробластов. Если инфильтраты располагаются в пределах зрительной оси, снижается острота зрения. Монетовидные помутнения, которые ухудшают остроту зрения, обычно регрессируют в течение нескольких недель, но в редких случаях могут сохраняться годами, вызывая неправильный астигматизм и порождая светобоязнь. Хотя роговичные инфильтраты чувствительны к инстилляциям кортикостероидов, улучшение состояния может быть временным и не влиять на продолжительность процесса.
При подозрении на аденовирусный конъюнктивит офтальмолог выясняет наличие в анамнезе контакта с больным фаринго-конъюнктивальной лихорадкой. При осмотре выявляются симптомы конъюнктивита в сочетании с катаральными изменениями верхних дыхательных путей и регионарной лимфаденопатией.
Для выделения аденовируса используют лабораторные серологические, цитологические, вирусологические методы. Ранняя диагностика аденовирусного конъюнктивита проводится иммунофлюоресцентным методом, позволяющим выявить специфические вирусные антигены в мазке со слизистой оболочки глаза.
Информативна полимеразная цепная реакция (ПЦР), обнаруживающая ДНК аденовируса в конъюнктивальном соскобе. Антитела к аденовирусам в сыворотке крови выявляют с помощью реакции связывания комплемента (РСК), имууноферментного анализа (ИФА). Диагностическим критерием аденовирусного конъюнктивита служит нарастание титра антител в 4 и более раза. С целью выделения и идентификации аденовируса на культуре клеток проводится бактериологическое исследование мазка с конъюнктивы.
При цитологическом исследовании мазка у больных с аденовирусным конъюнктивитом выявляется деструкция эпителиальных клеток, характеризующаяся вакуолизацией, распадом хроматина, гипертрофией ядрышек, образованием ядерной оболочки. В цитограмме преобладают клетки мононуклеарного типа.
Учитывая, что человек непроизвольно касается век и тарзальной конъюнктивы примерно 14 раз в день, а еще и во время нанесения косметики для лица, основным способом заражения ЭКК следует считать прямой контакт с пальцами. От человека к человеку болезнь может передаваться посредством рук персонала и/или других лиц, находящихся в контакте с пациентами, а также такими предметами, как платки, дверные ручки и др. Внутрибольничный ЭКК распространяется в офтальмологических клиниках и кабинетах врачей обычно вследствие применения инфицированных инструментов (например, тонометры, линзы Гольдмана) и контаминированных капель.
Аденовирусы являются исключительно стабильными к воздействию химических или физических агентов и неблагоприятным условиям pH, что позволяет им длительно выживать вне организма человека. Например, вызывающий ЭКК аденовирус серотипа 19 может сохранять жизнеспособность до 8 дней на бумаге, до 9 – на наконечнике тонометра, до 10 – на текстиле и металле, до 35 – на пластике.
Пациент должен быть осведомлен, что ЭКК легко передается при контакте с инертными поверхностями, такими как дверные ручки, избегать тереть глаза, а затем что-либо трогать. Пациенту нужно часто мыть руки, не позволять пользоваться своими полотенцами и косметикой другим членам семьи. Те, кто носит контактные линзы, должны использовать новую пару только после завершения инфекционного процесса. Пациента необходимо проинформировать о том, что заразный период при ЭКК может длиться более 14 дней с момента появления симптомов, до этого времени следует проявлять осторожность при возвращении в школу или на работу.
Из-за высокой контагиозности вспышки ЭКК в кабинете врача могут иметь эффект снежного кома, быстро распространяясь от одного больного к другому. В случае подозрения или при наличии аденовируса акцент должен быть сделан на надлежащей дезинфекции смотрового кабинета и любых инструментов, контактирующих с пациентом. Когда возможно, для оказания помощи и обследования больного должны использоваться одноразовые устройства. Рекомендуется производить чистку всех поверхностей большой площади тканью с изопропиловым спиртом, 30% спиртовым раствором или раствором гипохлорита натрия (полученным разведением 1:5 5% бытового отбеливателя). С учетом широкого использования электронных медицинских записей в современной практике рекомендуется также каждый день протирать клавиатуру компьютера спиртом. Кроме того, при обеззараживании или стерилизации офтальмологических приборов следует придерживаться рекомендаций производителя.
Также необходимо соблюдать несколько простых правил:
- Необходимо выделить для больного отдельные предметы гигиены – полотенце, подушку, мыло, а также посуду.
- Пипетка для закапывания капель должна быть только для единоличного использования, также как и другие атрибуты лечения – тампоны, носовые платки, салфетки.
- Тем, кто ухаживает за больным, нужно регулярно мыть руки с мылом, этого достаточно, чтобы не переносить вирус на окружающих и на самого себя.
- Пипетка, стеклянная палочка для закладывания мази, посуда должны подвергаться обработке с помощью кипячения. Вирус невозможно нейтрализовать спиртом, однако при высокой температуре он погибает.
- Комнату, где находится больной, следует проветривать и обеспечить в ней нормальный уровень влажности, желательно затемнить (зашторить) окна на несколько дней, когда глаз раздражается от света.
Для лечения аденовирусного кератоконъюнктивита изучались такие виростатические лекарственные вещества, как трифлуридин, флореналь, бонафтон, видарабин, рибавирин. Они имели ограниченную активность и недостаточную эффективность либо были неэффективны в отношении 3-х преобладающих аденовирусных серотипов, связанных с ЭКК (8, 19 и 37) in vitro, in vivo на моделях животных и при клинических испытаниях на человеке. Изучалось также действие против аденовирусной инфекции нуклеозидных аналогов: цидофовира и ганцикловира. После успешных исследований на модели кроликов в США были проведены клинические испытания цидофовира при аденовирусном поражении глаз человека, которые не доказали своей эффективности. Другое исследование эффективности местного применения 1% цидофовира с и без 1% циклоспорина А показало, что цидофовир уменьшает частоту тяжелых помутнений роговицы. Тем не менее его клиническое применение было ограничено из-за местной токсичности в отношении конъюнктивальной ткани и век с развитием псевдомембран и стенозов протоков слезной железы. Кроме того, имелись данные о возможном развитии клинической резистентности.
Целесообразность применения интерферона и его индукторов также неоднозначна. Хотя первые результаты применения интерферона человека были положительными, дальнейшие рандомизированные клинические испытания свидетельствовали о неэффективности препарата для лечения аденовирусного поражения глаз.
Поскольку в настоящее время нет антивирусной терапии ЭКК с четко доказанной эффективностью, особенно в тяжелых случаях, оправданным является сиптоматическое лечение. Использование холодных компрессов и современных слезозаменителей может в большинстве случаев обеспечить существенное облегчение симптомов практически без риска побочных эффектов.
Пример схемы лечения в стадиях отека и активной (до 8-10 дней)
- Увлажняющий препарат (Катионорм, Хилозар-комод, Баларпан)
- Нестероидные противовоспалительные 3 раза в день (Броксинак, Дикло-ф) или Антигистаминные капли (Опатанол, Лекролин)
- Антибактериальные (Тобрекс, Вигамокс, Ципромед)
Применение кортикостероидов (Дексаметазон) целесообразно при остром ЭКК в тех случаях, когда существует угроза снижения остроты зрения из-за появления стойких СЭИ, псевдомембранозного конъюнктивита и иридоциклита!
Системные препараты — антигистаминные (Супрастин) и обезболивающие (Кетарол)
Читайте также:


