Кто является возбудителем бешенства
Брянская область , 18.02.2014 г.
Бешенство - смертельная вирусная болезнь, поражающая центральную нервную систему человека и животных.
Инкубационный период у человека составляет от 10 дней до 3-4 месяцев (в некоторых случаях- до одного года). В развитии болезни отмечается 3 периода:
- продромальный, или начальный, длится 1-3 дня и характеризуется повышением температуры до 37,2-37,3Cº, угнетением состояния, бессонницей, болью в месте укуса.
- период разгара, или гидрофобии, длится 1-4 дня и характеризуется резкой чувствительностью к раздражениям органов чувств (свету, звукам и пр.) с возникновением судорог. Развивается водобоязнь и аэрофобия, повышается агрессивность, возникает бред и галлюцинации.
Заболевший умирает в течение 10-12 дней с начала проявлений.
Возбудитель бешенства циркулирует в популяциях хищных и рукокрылых животных.
Перечень переносчиков инфекции многообразен: собаки, кошки, лисицы, енотовидные собаки, волки, барсуки, ежи, грызуны, летучие мыши. Часто заражаются сельскохозяйственные животные - крупный рогатый скот (КРС), лошади, козы, овцы, свиньи и др.
В 2013 году в Брянской области зарегистрировано 62 случая лабораторно подтверждённого бешенства среди животных (34 - лисы, 11 – КРС, 9- кошек, 7- собак, 1-олень). В январе 2014г. в области зарегистрировано 8сл. лабораторно подтверждённого бешенства среди животных (4 лисы, 3 енотовидных собаки, 1 кошка).
Человек заражается бешенством при контакте с больным животным. Это может быть укус, оцарапывание или ослюнение. Опасно попадание капелек слюны на кожу (ведь на ней бывают микротрещины), на слизистые оболочки. Отмечались случаи, когда заражались бешенством после облизывания больным животным рук пострадавших. Можно заразиться от больной коровы при обследовании её рта на наличие посторонних предметов.
Выделение вируса со слюной у животного начинается за 10 дней до проявления клинических признаков. Инкубационный период заболевания у кошек и собак может превышать 2 месяца, в экспериментальных условиях вирус бешенства в слюне собаки выделяли через год после заражения.
Проявления бешенства у животных.
Заболевание животных может проявляться в 2-х формах - в буйной или в тихой (паралитической).
При буйной форме заболевания собака может ожесточенно кидаться на окружающих, бежать, не разбирая дороги, хрипло лаять, грызть окружающие предметы.
При бешенстве в тихой форме собака может убегать из дома, ластиться к хозяину, а потом как бы случайно укусить его,.
Больная собака угнетена, забирается в темный угол, не откликается на зов хозяина, у неё развивается косоглазие, отказывают задние ноги.
Буйство кошек очень опасно. Животное может прыгать людям на голову, грызть, кусать и царапать окружающие предметы, людей и животных. Или забраться в подвал, под мебель и укусить при вытаскивании.
Обычно скрытная, заболев бешенством, лисица теряет чувство страха, начинает забегать в населенные пункты, залезать в постройки, кусать скот, заигрывать с собаками, бросаться и покусывать их. Выходит на дорогу, автотрассу, не обращая внимания на людей. При приближении к ней всегда бросается на человека.
Бешеные волки, очень агрессивны, набрасываются на жертву, несмотря ни на что, наносят множественные глубокие укусы в шею, голову.
Енотовидные собаки склонны затаиваться. Трогать неподвижно лежащее животное и привозить домой очень опасно.
Бешеные коровы могут выглядеть как подавившиеся пищей (затруднено глотание, испуганный вид, отвисание челюсти). В выраженных формах животные ревут, отказываются от еды, зевают, бросаются на стены, на людей и животных. Такие проявления характерны и для заболевших бешенством коз, овец.
Практически у всех заболевших животных отмечается слюнотечение, однако, боязнь воды отсутствует.
Меры по предупреждению заражения людей бешенством.
Если животное укусило, поцарапало или обслюнило человека, необходимо немедленно обильно промыть рану или место ослюнения проточной водой с мылом (не менее 15 минут), обработать спиртовой настойкой йода, спиртом, одеколоном или другой спиртсодержащей жидкостью. После этого как можно скорее обратиться к врачу-хирургу, который при необходимости назначит курс профилактических прививок.
Прививки - это единственное средство спасения от бешенства. Иммунизация состоит из 6 прививок, которые проводят по определенной схеме, первая прививка - в день обращения, затем на 3, 7,14, 30, 90 день.
Во время такого лечения запрещено употреблять алкоголь. Собаку или кошку, укусивших, оцарапавших или обслюнивших человека, необходимо подвергнуть карантинному наблюдению в течение 10 дней. Если они остаются здоровыми в течение 10 дней после укуса, проведение прививок пострадавшему завершается. Но если животное погибло, убежало или было убито, то прививки необходимо продолжать.
Меры профилактики заболевания животных бешенством.
Животные, как домашние, так и сельскохозяйственные, должны быть обязательно привиты от бешенства.
Выгул собак на прогулки должен проводиться на коротком поводке, а бойцовых или крупных - в наморднике.
Животных следует оберегать от контактов с бездомными животными.
Безнадзорные собаки и кошки представляют большую опасность и подлежат отлову.
Управление Роспотребнадзора по Брянской области обращает внимание жителей области на то, что
БЕШЕНСТВО - СТРАШНОЕ НЕИЗЛЕЧИМОЕ ЗАБОЛЕВАНИЕ, ОДНАКО, ИММУНИЗАЦИЯ СПОСОБНА ЗАЩИТИТЬ ОТ НЕГО.
ЕСЛИ ВЫ ПОСТРАДАЛИ ОТ НАПАДЕНИЯ ЖИВОТНОГО, НЕ ОТКЛАДЫВАЙТЕ ОБРАЩЕНИЕ К ВРАЧУ, НЕ ОТКАЗЫВАЙТЕСЬ ОТ ПРИВИВОК!
Бешенство (Rabies, Hydrophobia, Lyssa) - особо опасное, остро протекающее инфекционное заболевание человека и теплокровных животных, передающееся через слюну больных животных, г.о. при укусе, и характеризующееся тяжелым поражением ЦНС и смертельным исходом. Вирусная этиология бешенства доказана в 1903 г. Ремленже.
Характеристика возбудителя.Возбудитель - вирус бешенства относится к сем. Rhabdoviridae, роду Lissavirus. Морфология. Вирионы имеют пулевидную форму (170х70нм). Содержат однонитчатую «-« нитевую РНК, которая окружена липопротеидной оболочкой с шипиками гликопротеидной природы, обладающими гемагглютини-рующими и гемадсорбирующими свойствами. Репродукция вируса происходит в цитоплазме клетки. Культивирование.Вирус бешенства культивируют в мозговой ткани белых мышеи, сирийских хомяков, кроликов, крыс и т.д. У зараженных животных развиваются параличи конечностей, затем они погибают. Вирус бешенства может быть адаптирован к первичным и превиваемым культурам клеток и куриным эмбрионам. В цитоплазме пораженных вирусом клеток головного мозга животных или культур ткани образуются специфические включения - тельца Бабеша-Негри. Они имеют сферическую или овальную форму от 0,5 до 20 мкм и хорошо окрашиваются анилиновыми красителями в рубиново-красный цвет. Их обнаружение имеет диагностическое значение. Антигенная структура. Имеются сердцевинные и поверхностные антигены. Гликопротеидный поверхностный антиген (белок шипиков) обладает выраженными иммуногенными свойствами. Все штаммы вируса идентичны в антигенном отношении, поэтому иммунизация одним вирусом вызывает невосприимчивость к другим вирусам.
Естественный приобретенный иммунитет не изучен. Искусственный иммунитет - после проведения вакцинации людям, укушенным бешеным животным. Он обусловлен вируснейт-рализующими антителами (они появляются через 2 недели после вакцинации), образованием интерферона, клеточными факторами. Антитела сохраняются в течение года. Невосприимчивость после вакцинации также объясняется явлением интерференции: фиксированный вирус быстрее достигает клеток нервной системы, размножается в них и препятствует внедрению уличного вируса.
Лабораторная диагностика.Лабораторные исследования проводятся посмертно (при жизни вирус выделить не удается).
Исследуемый материал: слюна, кровь, кусочки головного и спинного мозга, подчелюстные слюнные железы. Материал отбирается согласно правилам работы с особо опасными инфекциями.
Методы диагностики:
- вирусоскопический - обнаружение в тканях телец Бабеша-Негри; тельца можно обнаружить в окрашенных мазках, отпечатках из нефиксированной мозговой ткани и на гистологических срезах тельца располагаются около ядер и имеют неровные очертания;
- серологический - обнаружение в материале вирусного антигена с помощью РИФ и ИФА; является методом экспресс-диагностики;
- вирусологический - выделение вируса путем биологического метода на новорожденных белых мышах: мышей заражают суспензией мозга или слюнных желез умерших (материал вводят в мозг), через 5-15 дней у животных развивается расстройство координации, возбуждение и параличи; в мозге погибших или забитых животных обнаруживают тельца Бабеша-Негри или
вирусный антиген с помощью РИФ или ИФА.
- выявление антител у вакцинированных лиц в РСК, РН, РИФ и др.
Лечение и профилактика.Лечение включает проведение общих мероприятий и специфической профилактики.
Первоначально раны или укусы обрабатывают антисептиками; места ослюнения обмывают мыльным раствором. Затем проводят специфическую иммунопрофилактику антирабической вакциной и антирабическим иммуноглобулином.
Антирабическая вакцина (вакцина против бешенства) была разработана и предложена Л. Пастером и его учениками Ру и Шамберланом в 1885 г. Она представляет огромную ценность для человечества, т.к. принесла избавление от бешенства. Пастер вынес нападки и обвинения в распространении бешенства, пока вакцина не нашла признания. В России вакцину против бешенства стали получать в Одессе (Пастеровская станция, 1886г.).
До этого не было никаких средств лечения, и единственным исходом заболевания была смерть больного. Предлагались самые невероятные способы лечения: выжигание, печень бешеного животного, исцеление у святых, удушение. Пастер, обнаружив способность аттенуированных форм предохранять от заболевания, взялся решить эту сложную задачу. Исходным материалом явилась суспензия мозга собаки, в результате 133 пассажей через мозг кролика был получен фиксированный вирус с постоянным инкубационным периодом; для большего снижения вирулентности Пастер подвергал мозг кролика высушиванию над парами едкого кали. Полученным препаратом иммунизировали вначале животных, а затем людей. Впервые вакцинацию осуществил Пастер 6 июля 1885 г.мальчику Иозефу Майсте-ру, укушенному бешеной собакой.
В настоящее время предложены живые аттенуированные и убитые вакцины. Вакцины из ослабленного (вакцина Ферми и Хемпта) или убитого (вакцины Семпла, Хемпта-Николича) вируса, выращенного на нервных клетках, вытесняются культуральными вакцинами из ослабленного вируса, полученные на линиях различных клеток. Культуральные вакцины лишены побочных эффектов (энцефалиты, параличи) и более иммуногенны. В нашей стране применяют антирабическую культуральную концентрированную вакцину, полученную из штамма Внуково-32 (происходит от фиксированного вируса Пастера), инактивированную УФ- и гамма-лучами. Методом генной инженерии разрабатываются новые антирабические вакцины.
Лечебно-профилактической вакцинации подвергаются лица укушенные или ослюненные больными или подозрительными животными. Прививки необходимо начинать как можно раньше после укуса. Они проводятся многократно, подкожно в область живота. Вакцину вводят в 1,3, 7, 14 и 28 сутки. Вакцина является лечебно-профилактическим средством, т.к. специфические защитные реакции успевают развиться во время инкубационного периода. Нейтрализующее действие на возбудителя оказывают антитела к поверхностным гликопротеиновым антигенам.
В тяжелых случаях применяют комбинированное введение гомологичного (из сыворотки иммунизированных людей) или гетерологичного (из сыворотки иммунизированных фиксированным вирусом лошадей) антирабического γ-глобулина и вакцины, γ-глобулин обладает способностью нейтрализовать действие вируса и предупреждает поствакцинальные осложнения.
При появлении клинических симптомов спасти больных не удается. Проводят симптоматическое лечение, облегчающее страдания больного.
Неспецифическая профилактика - защита от укусов, борьба с бешенством среди животных. Для этого осуществляется контроль над заболеванием в природе и вакцинопрофилактика. Необходимо вакцинировать всех домашних и сельскохозяйственных животных, бороться с природными очагами бешенства (отслеживание численности диких животных и уничтожение заболевших), вносить в природные резервуары приманки с вакциной, применять жесткие карантинные меры при импорте животных. Обязательную профилактику проводят в группах повышенного риска - звероловам, ветеринар

Вирус бешенства – опасный микроорганизм, проникающий в организм человека и вызывающий развитие тяжелого инфекционного заболевания, которое сопровождается стойким поражением ЦНС и часто заканчивается летально. Отличительные признаки патологии: быстрое течение, тяжелые проявления и неблагоприятный прогноз.
Rabies virus относится к роду Lyssavirus семейства Rhabdoviridae. Вирус обладает тропностью к структурам нервной ткани, которые постепенно разрушаются и отмирают. Микроб оказывает двоякое действие – сначала повышает возбудимость нервных волокон, а затем вызывает их паралич, сопровождающийся мышечной дисфункцией с полным или частичным отсутствием способности к сокращению. Люди заражаются через укусы животных, в слюне которых содержатся патогены. Вирусы по аксонам нейронов распространяются по всему организму, устремляются к церебральным и спинномозговым центрам и поражают их, вызывая необратимые изменения, которые становятся причиной гибели больных.
Бешенство у человека сопровождается развитием специфического энцефалита с формированием патологических очагов в коре и других участках головного мозга. Симптомами инфекции являются признаки стойкой дисфункции ЦНС – различные фобии, приступы агрессии и эйфории, галлюциноз.
Бешенство — неизлечимая патология. Чтобы спасти человека, необходимо сразу после укуса животного ввести антирабическую вакцину. Иммуннопрофилактика до развития симптомов — единственный метод лечения. Даже самые сильные антибактериальные и противовирусные средства не помогают при бешенстве. Все случаи патологии после появления клинических признаков заканчиваются смертью пациента.
Этиология
Рабивирус — нейротропный вирус, вызывающий бешенство. Он передается здоровым лицам через секрет слюнных желез больных животных. Микроорганизм обладает целым рядом специфических свойств: морфологических, тинкториальных, физиологических, культуральных, патогенных, антигенных.
![]()
Вирус бешенства имеет цилиндрическую или многогранную форму, спиральную или кубическую симметрию, плотную оболочку и одну цепочку РНК. Внешне клетка напоминает пулю, один конец которой закруглен и немного заужен, а другой – плоский или слегка вогнутый.- Гликопротеиновый каркас имеет на своей поверхности специальные шипы-рецепторы, позволяющие вириону внедриться внутрь клетки хозяина и обуславливающие его иммуногенность – способность вызывать иммунный ответ.
- Размножение вирусов происходит в цитоплазме нейронов головного мозга. Этот процесс сопровождается появлением особых новообразований. Тельца Бабеша-Негри имеют овальную или палочковидную форму. Они получили свое название в честь ученых, которые впервые их описали независимо друг от друга.
- К факторам патогенности микроба относятся: аксонный транспорт, обеспечивающий его перемещение по нервным волокнам в ЦНС; белок P, подавляющий иммунную реакцию макроорганизма; белок G – антиген, стимулирующий выработку иммуноглобулинов.
- Вирус бешенства сравнительно устойчив. Он живет во внешней среде — на поверхности земли при температуре + 2—16° до 3 месяцев. Микроб обладает высокой чувствительностью к гипертермии, ультрафиолету, этанолу и прочим дезинфицирующим средствам. Микроб быстро погибает при кипячении, высушивании и при попадании в кислую среду. Он обладает устойчивостью к гипотермии, антибиотикам и фенолу. В трупах больных животных вирус остается жизнеспособным в течение пяти недель, теряя при этом свою патогенность.
- Культивируют микроорганизмы в клетках почек новорожденных хомячков и головного мозга белых мышей, а также в желточном мешке куриных эмбрионов.
Патогенетические особенности
Патогенные биологические агенты проникают в макроорганизм через рану, образовавшуюся в результате укуса животного. В месте внедрения происходит первичная репликация микробов. Сначала поражаются мягкие ткани вокруг раны, а затем нервные волокна. По ним вирусы направляются в церебральные и спинномозговые структуры. Гематогенный и лимфогенный пути диссеминации возбудителя не играют существенной роли в развитии патологии. Вирусы взаимодействуют с нейромедиаторами, осуществляющими нервно-мышечную передачу, повышая возбудимость нейронов, а затем вызывая их паралич. Этот механизм лежит в основе патогенеза болезни.
Проникая нейрогенным путем в клетки мозговой ткани, вирусы провоцируют развитие грубых и необратимых нарушений в работе ЦНС. У больных возникает негнойный менингоэнцефалит, и происходит постепенное разрушение нервных клеток. На месте погибших нейронов образуются тельца Бабеша-Негри. Патоморфологические особенности бешенства – кровоизлияние в мозг, отек мозговой ткани, очаги некроза, дегенеративные изменения. Органическое поражение приводит к стойкой дисфункции. В организме нарушается иннервация внутренних органов и тканей, и развивается полиорганная недостаточность.

Стремительная деструкция очагов жизнеобеспечения, расположенных в коре головного мозга, клинически проявляется судорожным синдромом, парезами и параличами. Больные впадают в кому и погибают от асфиксии и остановки сердца, которые вызваны поражением соответствующих центров в головном мозге. Смерть наступает очень быстро без предшествующего развития осложнений и наступления негативных последствий.
Эпидемиология
Основными эпидемиологическими звеньями инфекции являются: источник, пути передачи, восприимчивый организм. Выключение любого из этих элементов приводит к прерыванию эпидемического процесса.
Природным резервуаром вируса бешенства являются различные животные – дикие, домашние, сельскохозяйственные. Носители и распространители инфекции считаются максимально опасными в эпидотношении в последние десять дней инкубации и в период выраженных клинических проявлений.
Микробы покидают организм больных животных вместе с секретом слюнных желез. Человек заражается парентеральным путем через укусы, ослюнение поврежденной кожи, оцарапывание, а также при контакте с предметами, загрязненными инфицированной слюной. Возбудитель через рану проникает в кровь. У 95% укушенных лиц развивается патологический процесс. Заражение контактным путем иногда происходит при разделке убитых животных. Известны случаи распространения инфекции аэрогенным путем при вдыхании инфицированной слюны и пищевым путем при поедании павших животных. Вирус бешенства не передается через бытовые предметы. Заболевание не развивается даже после тесного общения с зараженным пациентом или медицинским работником.

Восприимчивость людей к бешенству всеобщая. Она определяется локализацией очага поражения и глубиной повреждения мягких тканей. Лица, укушенные в шею и лицо, в 100% случаев заболеют. При укусах голеней, кистей и стоп бешенство возникает у 30% людей. Домашние животные и скот — основные виновники заражения человека. Инфекция крайне опасна для детей, проживающих на селе, где много беспризорных собак. В азиатских и африканских странах ежегодно от бешенства умирает более 50 тысяч людей.
Бешенство распространено практически повсеместно. Заболевание регистрируется на всех континентах, кроме Антарктиды. В России вирус широко распространен в Липецке, Туле, Брянске, Москве. Ранняя и адекватная медико-профилактическая помощь предотвратит развитие патологии у инфицированных лиц. Бешенство без вакцинации – гарантированная смерть.
Симптоматика
Бешенство как и любой другой инфекционный процесс представляет собой ряд сменяющих друг друга стадий.
- Длительность инкубации зависит от локализации укуса: на голове — пару недель, на ногах и руках — 2-3 месяца. В это время у больного отсутствуют симптомы патологии.
- Продрома — относительно короткий период, проявляющийся общим недомоганием, угнетением сознания, субфебрилитетом, зудом и болью в месте уже зажившей раны. Иногда воспаляется рубец и близлежащие ткани.
- Начальная стадия называется депрессией. У больного начинает изменяться поведение. Появляются признаки поражения ЦНС — цефалгия, бессонница, потеря аппетита, равнодушие ко всему, подавленное настроение, беспокойство и раздражительность, панические атаки. Неврологические и психические расстройства обычно сопровождаются неприятными ощущениями за грудиной и нарушением пищеварения.
- Разгар болезни называется возбуждением. Эта стадия через 2-3 дня сменяет депрессию. У пациента появляются фобии: они боятся воды, воздуха, звуков, света, перестают пить, уединяются в темной комнате, избегают общения. Вид и шум воды вызывают сильный страх, при котором возникают приступы удушья. Даже испытывая сильную жажду, больные не могут сделать и глотка. У пациентов спазмируются мимические мышцы, расширяются зрачки, дрожат руки. Возбуждение достигает крайней степени выраженности. Больные испытывают панику и ужас, кричат, откидываются назад, дышат прерывисто и громко со свистящими и шумными вдохами. Они становятся агрессивными, мечутся, кидаются в драку, рвут одежду, кусаются. Все изменения поведения сопровождаются повышенным выделением слюны, которая постоянно течет изо рта по подбородку. По мере развития патологии пациенты сильно худеют. Они перестают употреблять пищу и воду. В организме происходят дегидратационные процессы. У больных заостряются черты лица, возникают эпиприпадки, бред, галлюциноз.
![]()
- Терминальная паралитическая стадия проявляется апатией, ограничением движения, снижением чувствительности. Фобические пароксизмы исчезают, и наступает мнимое благополучие. Больному лишь ненадолго становится лучше, он начинает есть и пить, а затем быстро поднимается температура тела, учащается сердцебиение, падает давление. Глазные, скуловые мышцы и мускулатура конечностей теряют свою силу, возникает паралич. Пациенты не шевелятся, тяжело дышат и подолгу смотрят в одну точку, не замечая происходящего вокруг. Они будто спят с открытыми глазами. Из-за параличей у них отвисает нижняя челюсть, возникает экзофтальм, лицо выражает глубокое страдание. У больных появляется икота, рвота, извращенный аппетит — они едят все несъедобное и опасное. В паралитический процесс вовлекаются и мозговые нервы. Поражение жизненно важных центров приводит к прекращению работы сердца и органов дыхания.
Диагностический процесс
Диагностика бешенства начинается с изучения симптоматики и сбора эпиданамнеза. Важно установить факт контакта с инфицированным животным – наличие укуса, оцарапывания или ослюнения. Симптомы патологии весьма специфичны: гидрофобия, аэрофобия, судороги и спазмы мышц, гиперсаливация, отвисшая челюсть и прочие. Врачи наблюдают за больным и отмечают мидриаз, странное поведение, тяжелое дыхание.

Результаты вирусологического исследования и серодиагностики имеют решающее значение при постановке диагноза. В лаборатории исследуют биоматериал от больного – ликвор, слюну, мозговую ткань, ставят биопробы, определяют антитела.
- Реакция иммунофлуоресценции — выявление антигенов вируса в мазках-отпечатках мозговой и железистой ткани.
- Реакция нейтрализации, связывания комплемента, радиоиммунный и иммуноферментный анализы — обнаружение антител против вируса бешенства.
- ПЦР ликвора — определение генетического материала микроба в испытуемом образце.
- Биопроба на лабораторных грызунах – их заражение слюной или ликвором больного.
- Гистологический анализ биопсийного материала – мозговой ткани, взятой от умершего человека.
Диагностические процедуры проводят сертифицированные специалисты в условиях лаборатории особо опасных инфекций. Окончательный диагноз бешенства обычно устанавливается посмертно.
Лечебно-профилактические меры
Бешенство — смертельно опасная патология, исход которой зависит от времени обращения в ЛПУ. При наличии у больного явно выраженных симптомов недуга прогноз становится неблагоприятным.

Сразу после обращения пострадавшего в больницу проводят местные лечебные процедуры. Сначала рану промывают и обрабатывают спиртом, затем ее края иссекают и ушивают. Иммуноглобулин вводят глубоко в рану и окружающие ткани. Специфическое лечение – введение больным антирабической вакциной. Эти препараты по разному воздействуют на макро- и микроорганизм. Вакцина не может самостоятельно убить вирус. Она предоставляет организму информацию о его антигенной структуре, благодаря чему начинается продукция антител, нейтрализующих антигены. На выработку активного иммунитета уходит 13-15 дней. Чтобы защитить организм в это время, используют иммуноглобулин. С его помощью вводят готовые антитела, полученные из крови донора. Больным с клиническими признаками болезни эти методы не помогут. Им проводят паллиативную терапию, облегчающую общее состояние и устраняющую неприятные симптомы.
Пациентам с бешенством показаны:
- Госпитализация в темную и изолированную от шума палату,
- Симптоматические препараты — антиконвульсанты, анестетики, седативные и снотворные средства,
- Мероприятия, поддерживающие функцию дыхания и работу сердца,
- Парентеральное питание,
- Дегидратационные процедуры.
В настоящее время специалисты разрабатывают новые терапевтические методы. К ним относится иммуномодулирующая терапия, заключающаяся во введении больным специфических иммуноглобулинов. Хороший эффект в экспериментальных условиях дает гипотермия головного мозга. Новые методики интенсивной терапии направлены на продление и сохранение жизни пациентов. Но не смотря на разработки современных ученых-медиков, бешенство все еще остается серьезным инфекционным заболеванием, при котором летальность составляет 100%.
Чтобы предупредить развитие патологии, необходимо иммунизировать домашних животных. Профилактическое вакцинирование показано ветеринарным врачам и фельдшерам, сотрудникам лабораторий, лесникам, любителям охоты, работникам производств по разделке мяса. Вакцинация — это единственный эффективный способ предотвращения патологии, позволяющий сохранить жизнь человека.
Специалист в области микробиологии Луи Пастер является первооткрывателем вакцины против бешенства. В далеком 1885 году он получил вакцинный штамм путем многократного введения вируса в головной мозг кролика. Впервые вакцину ввели мальчику, которого укусила собака. Организм ребенка смог противостоять инфекции. Современные антирабические вакцины вводят шесть раз, начиная с дня обращения к врачу и далее, по специальной схеме, до 90 дня. Если выяснится, что животное здоровое, вакцинацию прекращают. К концу лечебного курса формируется стойкая иммунная защита, и вирус погибает. Успех вакцинопрофилактики зависит от времени начала лечения. Чем раньше введут вакцину, тем благоприятнее исход процесса.
Видео: бешенство: устойчивость вируса, осложнения, прогноз

Бешенство – особо опасное инфекционное заболевание, вызываемое инфицированием нейтропным вирусом Rabies virus . Провоцирует возникновение энцефалита (воспалительного процесса головного мозга) специфического происхождения. При попадании в живой организм вирус распространяется по клеткам ЦНС, инициирует разрушение их структурной целостности с последующим отмиранием. Патология характеризуется быстрым течением активной фазы, тяжелой симптоматикой и высоким риском летального исхода.
Заражение человека происходит вследствие укуса инфицированного животного. Эволюционная частотность болезни зависит от места инфицирования и тяжести локального поражения. Само заболевание характерно специфическими признаками на всех стадиях развития.
Вирус бешенства, пути заражения
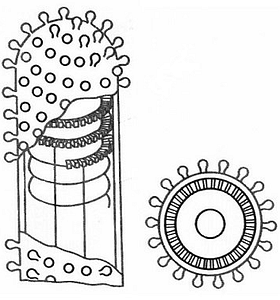
Вирус бешенства классифицирован по миксовирусовой группе Lyssavirus семейство Rhabdovtridae. Имеет форму винтовочной пули размерами до 200 нм с однонитиевой РНК. Является патогенным для теплокровных животных и человека. Различают два вида вириона: циркулирующий (природный, опасный для людей) и фиксированный (синтезирован лабораторно, безвредный для человека).
Источником заражения человека могут быть собаки (до 60%), кошки, дикие животные (до 35%), волки (3%), другие животные (2%). Существует гипотеза первоначального источника вириона бешенства – грызуны, не погибшие сразу после вирусного проникновения.

Вирион бешенства концентрируется в слюнных железах, выделение активного микроба происходит со слюной жидкостью. Вероятность заражения человека больным животным при укусе составляет 95%, при ослюнении 60%. Вирион-возбудитель бешенства обладает высокой тропностью (органическая привязанность к определенному виду ткани) к нервным клеткам.
Первоначально микроб активизирует деятельность в мышечных волокнах раны, затем перемещается к нервным окончаниям. Посредством деления и размножения бактерия разрушает нервную систему, образуя на месте погибших клеток тельца Бабеша-Негри. Органические образования представляют собой специфические включения цитоплазмы в репликационных местах.
Судороги и параличи инфицированного человека обусловлены вирусным достижением нервной системы головного мозга с последующим стремительным разрушением жизнеобеспечивающих участков мозгового вещества. На этой стадии излечение пациента невозможно, больной впадает в коматозное состояние и умирает.
- микроб устойчив к низкому перепаду температуры, в замороженном состоянии сохраняет активную жизнедеятельность;
- в трупах животных содержится до 4-х месяцев;
- против бешенства бессильны любые сильнодействующие антибиотики, антибактериальные препараты, противовирусные средства;
- продвигаясь по нервным клеткам, вызывает воспалительные процессы, разрушающие их структуру.

Развитие и прогрессирование бешенства после укуса напрямую связано с поздним сроком обращения укушенного за медицинской помощью, нарушения прививочного режима или комплекса курса терапии. Наибольшая распространенность возбудителя болезни обуславливается нахождением человека в сельской местности вблизи лесных насаждений.
Инкубационный время болезни
Период инкубации бешенства длиться от 10 дней до 4-х месяцев, чаще всего срок сокращается до 1 месяца. На практике зафиксированы случаи более долгого инкубационного периода – от года до 5 лет.
Вероятность прогрессирования болезни зависит от воздействующих факторов: вид инфицированного животного, количество попавших в рану вирионов, сопротивляемости иммунной системы, место заражения (наиболее восприимчивыми являются участки тела с скоплением нервных окончаний).
Симптоматика бешенства у человека
Специфические симптомы развития болезни условно подразделяются на несколько этапов, различимых между собой характерными признаками и поведением больного.
- Ранний (продромальный). Длительность до трех дней. Наблюдается субфебрильная температура, отсутствие или нарушение сна, апатия, угнетенность, беспокойное поведение пациента. В месте заражения ощущаются болезненные симптомы, даже если укус зарубцевался.
- Разгар (агрессия). Длится до 4 дней. Резкая гиперчувствительность к любому внешнему раздражителю – яркое освещение, громкий звук и шум. Пациент боится воды, агрессивен, испытывает дикое чувство страха, судорожно вздрагивает. В этот период появляются галлюцинации и бредовые видения, неадекватное поведение и реакции больного, повышенное слюноотделение. Иногда пациент замирает, начинает тяжело дышать и смотреть в одну точку расширенными зрачками глаз.
- Параличный (бешенство). Вследствие паралича скуловой и глазной мускулатуры отвисает нижняя часть челюсти. Поздняя стадия характеризуется неестественным аппетитом (больной есть несъедобные и опасные вещи). Наблюдается полная деградация пациента как осознанной личности. По причине паралича дыхательных путей наступает удушье.
Совокупная продолжительность активной фазы болезни составляет от 8 до 12 дней. Однако не исключаются атипичное прогрессирование заболевания – отсутствие продромальной стадии или начало болезни с параличного периода. В большинстве атипичных случаев диагностировать болезнь удается только посмертно.
Диагностирование бешенства
Диагностика симптомов бешенства проводится путем сбора и тщательного анализа данных анамнеза заболевания у пострадавшего человека.
- Фундаментальное значение в длительности временного промежутка между инкубационным периодом и проявлением видимых признаков имеет место заражения. Больной осматривается на предмет характерных особенностей раны, глубины проникновения зубов животного, степени ослюнения.
- Пациент визуально диагностируется врачом по первоначальным признакам болезни – расширены ли зрачки, как ведет себя больной, что чувствует.
- Для микрообследования производят забор клеток слюнной железы и заражают ими лабораторных мышей. Наличие бешенства определяется по быстро развивающимся признакам паралича и смерти грызунов.
- Так как специфическое исследование вируса бешенства затруднительно выполнить при жизни больного в острой стадии течения заболевания, окончательный диагноз устанавливается после смерти пациента.

Симптомы бешенства у животных, как понять, опасно ли животное
Появлению видимых симптомов болезни у домашних животных предшествует возникновение вирусного возбудителя в слюне.
Любое домашнее животное становиться заразным примерно за неделю до появления характерных признаков бешенства и остается опасным весь период острого течения болезни.

Заражение собаки происходит от укуса других собак, волоков или кошек. Стандартный период инкубации у собаки от 3 до 7 дней.
Продромальная стадия начинается с беспокойного поведения пса. У животного появляется несвойственный аппетит – поедание абсолютно несъедобных предметов. Лай воющий с сиплым оттенком. Собака старается грызть укус, появляются признаки возбуждения или чрезмерной ласковости, характерно слюнотечение.
Фаза возбуждения начинается с 2-3 дня болезни. Сопровождается странным поведением животного – вспышки агрессии резко сменяются нападением, пес грызет землю, периодически появляются судорожные сокращения мышц, рвота и косоглазие.
Появление стадии депрессии (параличной) определяется по признакам: собака истощена, ослаблена. На 4 день наступает паралич и гибель животного.
Заражение пушистого домашнего питомца происходит от укусов больных грызунов, собак, ежей и других котов. Латентный период инкубации длится от 10 дней до 3 недель, у котят до 7 дней максимум.

Симптомы бешенства у кошек развиваются на протяжении 3-10 дней. В начальном периоде животное вялое, не ест, резко сильно ласковое. Далее начинает развиваться пугливость, беспокойное поведение и беспричинная нервозность. Кошка кусает и грызет несъедобные вещи, озирается по сторонам, пытается царапать место укуса. Не исключаются появление тошноты, рвоты, жидкого стула. Приступ агрессии может вызвать громкий шум, стук, яркий свет.
На 3-е сутки развивается маниакальная стадия и длится до 5 дней. Обильное слюнотечение сменяется спазмами мышц глотки. Кошка не может самостоятельно пить, старается напасть и укусить.
Срок депрессивной стадии не более 2 суток. Животное впадает в апатию, не двигается. Кошка не может мяукать, отвисает нижняя челюсть, выпадает язык, мутнеет роговица глаз. Наступает онемение конечностей и смерть животного от парализации дыхательных мышц.

Иммунитет и профилактика бешенства

Многие люди задумываются о том, а стоит ли вообще делать прививку от бешенства ? На практике давно существует бесплатная ветеринарная услуга – вакцинация животных от бешенства. Ежегодное применение вакцины от бешенства в профилактических целях – это залог вашего здоровья и жизни домашнего любимца.
Фундаментальные правила профилактических мер заключаются в годовой поголовной вакцинации домашних животных, введение карантина при обнаружении очага инфекции.

Единственная возможность спастись от смерти – предотвратить появление визуальных проявлений болезни. Вакцину от бешенства необходимо ввести до 14 дня с момента укуса животного. Наиболее рекомендуемая форма вакцинации – укол специфического иммуноглобулина или активная периодичная иммунизация, после которой категорически запрещается употребление алкоголя на срок до полугода.
С момента заражения через укус современные вакцины используются не более 6 раз: в первый день обращения к врачу, затем на 3, 7, 14, 30 и 90 день соответственно. Укусившее животное изолируется, за ним устанавливается медицинское наблюдение в течение 10 дней. Если поведение животного не вызывает подозрений, вакцинация потерпевшего прекращается.

- Поволжье (западные и центральные районы). В 72% случаях источником заражения являются лисицы. Распространяется волками, енотами и барсуками.
- Заполярье (арктическая циркуляция). Вирус распространяется среди песцов.
- Городские очаги поражения. Вирус популяризуется среди собак, источников заражения чаще всего становятся кошки и сельскохозяйственные домашние животные.
Поражение бешенством человека – это как игра со смертью, не сегодня и не завтра. Но не повезет. Если вас укусило животное, нельзя думать что все заживет и будет хорошо. Помните, незамедлительное обращение за медицинской помощью до истечения 14 дней после укуса – 99% вероятность выживания даже при условии инфицирования вирионом бешенства.
Читайте также:




