Когда врач ставит диагноз хронический гепатит с
По оценкам экспертов в России с диагнозом гепатит С сейчас живут от 3,5 до 4,7 млн человек
Что вы знаете о гепатите С? Если бы меня остановили на улице и задали этот вопрос, вряд ли бы я ответила что-то членораздельное. Да, слышала, кажется, что-то связанное с печенью. Этим и ограничивались мои скромные познания. Недавно мне представилась возможность восполнить свой образовательный пробел. Ликбез для журналистов провели московские и самарские эксперты: Владимир Чуланов, руководитель Референс-центра по мониторингу за вирусными гепатитами Роспотребнадзора и Елена Стребкова, координатор региональной программы по лечению хронических вирусных гепатитов.
Что такое гепатит?
Гепатит – воспаление ткани печени, в результате чего нарушаются функции этого жизненно важного органа. Болезнь страшна своими последствиями – вызывает цирроз и рак печени.
Существует несколько типов вирусных гепатитов: A, B, C, D, E. Подробнее всего эксперты остановились на гепатите С. Почему? Этим заболеванием страдают около 160 миллионов человек во всем мире. А уровень знаний об этой болезни минимальный.
Как и любое заболевание, гепатит имеет острую и хроническую формы. В первом случае недуг длится менее шести месяцев, после чего человек выздоравливает. Если же болезнь продолжается больше полугода, речь идет о хронической форме. Гепатит С переходит в хроническую форму в 60-80% случаев.
Пути передачи
Вирус гепатита С попадает в организм человека через кровь и реже половым путем. Риску подвержены люди, перенесшие операцию, употребляющие наркотики, получившие донорскую кровь, практикующие беспорядочные половые связи, а также медицинские работники и дети, родившиеся от инфицированных матерей. Людям, которые любят татуировки, пирсинг и даже маникюр, стоит задуматься.
Риск перинатальной передачи гепатита С — 1-5%. Это случается чаще, если у мамы положительный ВИЧ-статус или она употребляет наркотики.
Зависит от организма
В среднем период от заражения вирусом гепатита С до его последствий — цирроза и рака печени — составляет 20 лет. Многое зависит от организма человека. Предсказать время течения болезни пока не может никто. Однако существуют факторы, ускоряющие болезнь. Она развивается быстрее, как правило, у мужчин и пожилых людей. Быстрому прогрессированию способствует употребление алкоголя и наличие других заболеваний (гепатит В, ВИЧ-инфекция).
Без симптомов
У этого гепатита нет никаких специфических симптомов. Иногда человек может почувствовать дискомфорт, боли в животе, в мышцах и суставах, недомогание. Как правило, в таких случаях мы к врачу не обращаемся. В результате больной узнает о своем диагнозе случайно. Например, на обследовании в стационаре. Или после сдачи крови на станции переливания. Гепатит С проявляет себя, когда болезнь уже запущена.
Предположим, вы сдали анализ на гепатит С. Наличие вируса в организме на первом этапе определяется с помощью специальных маркеров – антител. Положительный результат теста может означать наличие острого или хронического гепатита. Или свидетельствовать о том, что вы перенесли острый гепатит С, вылечили его – антитела к различным видам инфекций остаются в нашем организме длительное время. Это даже может быть и ложно-положительный результат — существующие тест-системы тоже имеют определенную погрешность.
Если антитела все-таки выявили, обязательно нужен дополнительный подтверждающий тест. Кроме антител должно быть подтверждено наличие самого вируса (методом ПЦР – полимеразная цепная реакция). Если ПЦР — анализ отрицателен, тогда человек на протяжении двух лет должен наблюдаться у врача и раз в полгода сдавать анализ на наличие вируса. С чем связана эта необходимость? Уровень вируса в организме человека колеблется. Иногда он может быть ниже порога, при котором его можно обнаружить. Чтобы избежать ошибок, лучше сдать анализ повторно.
Важность преемственности
С начала регистрации заболевания в России выявлено около 2,5 миллиона человек. Из них на диспансерном учете состоят только 500 тысяч человек (18%). Это показательная для нашей страны характеристика – отсутствует преемственность между скринингом (выявлением заболевания) и программами наблюдения и лечения: поликлиники перегружены, не хватает врачей-инфекционистов и гепатологов.
Недоступно
Хронический гепатит С излечим. Существуют различные схемы лечения. Недавно были разработаны препараты с почти 100% эффективностью. Однако доступность таких программ остается очень низкой. Классическая схема стоит 500-700 тысяч рублей. Государство пока не в состоянии покрывать всем нуждающимся стоимость лечения. Трудно поверить, что у обычного человека найдутся такие средства.
Две беды
Какие пациенты могут получать лечение? Существует несколько вариантов: программа льготного лекарственного обеспечения (для людей, имеющих федеральные льготы, например, инвалидов). Для медицинских работников действует своя программа лечения.
Клинические протоколы также позволяют лечить людей, причем, самыми современными препаратами. Главная проблема — количество граждан, участвующих в этих программах, ограничено.
Своими глазами
Люди, которым поставлен диагноз гепатит С, часто это скрывают. Бытует мнение, что все заразившиеся гепатитом или ВИЧ-инфекцией – наркоманы. Даже среди медиков мало кто знает, что хронический гепатит С излечим. Однако нашелся человек, готовый рассказать свою историю.
Потом начались мытарства – бесконечные поездки в Самару, Казань, наконец, в Москву. Никакого результата. Реальную помощь и совет Ирина нашла в своем городе, в Тольятти, – там встретился замечательный доктор.
Воспалительные поражения печени несут серьезную угрозу здоровья. Одним из самых распространенных заболеваний является хронический гепатит C. Это вирусное поражение, провоцирующие воспаление тканей с последующим отмиранием гепатоцитов. Отсутствие своевременной терапии приводит к развитию тяжелых осложнений.
О чем я узнаю? Содержание статьи.
Возбудитель гепатита C
Рассматривая симптомы и лечение хронического гепатита C, необходимо определить возбудитель патологии. Болезнь имеет инфекционное происхождение. Провоцируется вирусными микроорганизмами, поражающими печеночные клетки.
Особенностью вируса является длительный срок жизни – 10-20 лет. Инфекция устойчива к неблагоприятным внешним факторам, ультрафиолетовому излучению, обеззараживающим веществам, стойко переносит перепады температуры.
После заражения организма, вирус длительное время сохраняет латентность. При этом инфицированный человек является потенциальным переносчиком патогена. До наступления острой фазы выявить болезнь можно только при помощи лабораторного исследования крови.
Причины заболевания
Патология провоцируется проникновением возбудителя в кровь человека. Заражение происходит разными способами. Развитию болезни сопутствует ряд факторов.
К ним относятся:
- Повышенная чувствительность организма к инфекциям
- Наличие ВИЧ-инфекции
- Злоупотребление алкоголем
- Несоблюдение гигиенических норм
- Контакты с инфицированными
- Сопутствующие патологии печени
- Токсическое воздействие на гепатобилиарный тракт
- Паразитарные инвазии
- Неправильное питание
Заболевание провоцируется вирусной инфекцией, однако риск заражения повышается при влиянии сопутствующих факторов.
В каких случаях болезнь переходит в хроническую форму?
Патология протекает в несколько стадий. Болезнь характеризуется длительным, вялым течением с низкой интенсивностью симптомов. Часто поражение печени долгое время остается необнаруженным, что повышает риск осложнений. Длительный инкубационный период, латентное течение, обострения хронического гепатита характерны для большинства генотипов.
Начальный этап – развитие острой формы. Данный период не сопровождается интенсивной симптоматикой. Состояние пациентов удовлетворительное, ввиду чего заподозрить присутствие патологии сложно.
В дальнейшем развивается фаза реактивации. Данный период характеризуется постепенным переходом острой стадии в затяжную с последующим развитием хронического гепатита C.
Основная причина перехода – отсутствие своевременной терапии. При правильном лечении, железа постепенно восстанавливается. Нормализуются главные функции, свойства органа.
Если терапии нет, клетки печени постепенно отмирают, развивается фиброз. Очаги некроза замещаются рубцовой тканью. Увеличивается вирусная нагрузка, что означает рост числа пораженных клеток. Частота трансформации составляет 75%-80%.
Как передается хронический гепатит C?
Инфекция, вызывающая болезнь, отличается высокой распространенностью. Главный механизм передачи – парентеральный. Источник инфекции – кровь зараженного человека. Реже вирус содержат другие биологические жидкости (кал, семенная жидкость, моча, слюна, секрет слизистых оболочек).
Наиболее распространенные источники заражения:
- Незащищенный половой контакт с инфицированным человеком (в том числе гомосексуальные)
- Нарушение гигиенических норм
- Несоблюдение стандартов стерильности при проведение хирургических операций
- Косметологические процедуры с использованием нестерильных инструментов
- Многократное использование одноразовых шприцев
- Переливание зараженной донорской крови
- Антисанитарные условия жизни
- Применение индивидуальных вещей, предметов гигиены, одежды, столовых приборов инфицированного
- Внутриутробное заражение
- Инфицирование при прохождении ребенком родовых путей
Считается, что вирус неспособен передаваться бытовыми путями, через попадание слюнной жидкостей, других биологических веществ. Однако известны случаи такой передачи инфекции, что указывает на потенциальный риск для каждого человека.
Группы повышенного риска:
- Инъекционные наркоманы
- Население регионов с повышенной эпидемиологической ситуацией
- Мужчины, поддерживающие гомосексуальные половые связи
- Лица, пребывающие в местах лишения свободы
- Персонал медицинских учреждений, фармацевтических производств, лабораторий
- Сотрудники сферы ЖКХ
- Люди, члены семьи которых заражены
Заболевание передается многочисленными способами, что объясняет высокую распространенность.
Симптомы хронического гепатита C
Клиническая картина провоцируется фиброзными изменениями органа, разрушением функциональных клеток. Симптомы хронического гепатита с минимальной степенью активности, во многом похожи на острую форму. Патология протекает вяло, выраженные признаки поражения печени отсутствуют. Интенсивная симптоматика развивается при последующих обострениях, сопутствующих осложнениях.
- Тошнота
- Рвота
- Метеоризм
- Отрыжка
- Горький привкус во рту
- Желтушность кожи
- Гепатомегалия
- Отсутствие аппетита
На фоне интоксикации возникают болевые синдромы. Поражаются суставные, мышечные ткани. Отмечаются выраженные головные боли, спазмы брюшной области с правой стороны. При ощупывании наблюдается увеличение, уплотнение печени. Помимо желтухи присутствуют другие кожные проявления: высыпания, зуд.
Общее состояние пациента ухудшается. Снижается работоспособность, повышается утомляемость, слабость. Больной испытывает сонливость, головокружение. Тяжелое течение хронической формы сопровождается расстройствами нервной системы, судорогами, обмороками, мигренями.
Диагностика
При возникновении симптомов поражения печени требуется комплексное обследование. Начальный этап диагностики подразумевает сбор жалоб пациента, изучение анамнеза, пальпацию, внешний осмотр. Полученные сведения позволяют предположить о наличии болезни. Дальнейшие процедуры направлена на подтверждение диагноза, определение генотипа, выбор методов лечения хронического вирусного гепатита.
- Анализы крови (общий, иммуноферментный, биохимический)
- Полимеразная цепная реакция
- Иммуноглобулиновый тест
- УЗИ печени
- Пункционная биопсия
- МРТ
- Коагулограмма
Пациентам, у которых диагностирована хроническая форма гепатита, должны регулярно проходить повторное обследование для изучения динамики развития процесса, определения эффективности терапии.
Лечение хронического гепатита C
Терапия назначается с учетом стадии, степени тяжести болезни, индивидуальных особенностей больного, наличия осложнений, противопоказаний. Основным способом является медикаментозная терапия в сочетании с диетой. При активном фиброзе лечение хронического гепатита c проводится хирургическими методами.
Патология успешно лечится при помощи противовирусных медикаментов. В терапевтических целях применяют сильнодействующим препараты, направленные на подавление ретровирусной инфекции. Подобные медикаменты применяют при гепатитах и ВИЧ.
Хроническую форму лечат при помощи препаратов, содержащих Интерферон и Рибавирин. Они обладает выраженной противовирусной активностью, взаимно дополняют эффект друг друга.
Инновационным методом терапии считается прием препаратов прямого действия. К ним относятся ингибиторы протеаз и аналоги нуклеозидов.
- Софосбувир
- Даклатасвир
- Ледипасвир
- Симепревир
- Даклинза
- Телапревир
Курс терапии зависит от генотипа вируса. Минимальный срок лечения составляет 12 недель. Максимальный достигает 36 и более.
После противовирусной терапии назначают вспомогательные медикаментозные средства:
- Диуретики
- Желчегонные препараты
- Сорбенты
- Гепатопротекторы
- Витаминные комплексы
Медикаментозное лечение хронического вирусного гепатита производится при условии отсутствия противопоказаний.
Пациентам с поражениями печени назначается лечебная диета. Главная задача – снижение нагрузки на печень, органы пищеварение, одновременное обеспечение организма питательными веществами.
- Дробный режим
- Отказ от жирного (копчености, колбасные изделия, жареное, консервы)
- Снижение потребления соли, острых специй
- Исключение жирной молочной продукции, кондитерских изделий, мучного
- Обогащение рациона сложными углеводами, белками
- Обильный питьевой режим
- Исключение алкоголя
Калорийность рациона подбирается таким образом, чтобы пациенты с лишним весом, худели на 600-800 г еженедельно. Средний суточный объем калорий – 2000-2500 ккал.
Подвергается ли хронический гепатит c лечению при помощи нетрадиционных методов – вопрос, интересующий каждого, кто столкнулся с заболеванием. Избавиться от инфекции, вызывающей патологию при помощи народных средств нельзя. Однако нетрадиционная медицина предлагает большое количество рецептов, помогающих восстанавливать функции пораженного органа, способствующих регенерации тканей, ускоряющих выздоровление.
- Травяной настой. Необходимо смешать в равных пропорциях пижму, шалфей, тысячелистник, репешок, листья лопуха. Сбор дополняют плодами шиповника, цветками зверобоя, ромашки. 4 ложка сбора заливают 1 л кипятка, оставляют настаиваться 3 часа. Лекарство принимают трижды в сутки по 0.5 стакана.
- Мумие. 3 г растворяют 3 л кипяченной прохладной воды. Жидкость принимают утром, вечером по 1 стакану. Длительность курса терапии – 10 дней.
- Шрот расторопши. Семена растения измельчают кофемолкой. Полученный порошок принимают утром, перед завтраком, запивая водой по 1 ложке.
- Отвар семян. Измельченные семена расторопши (3 ложки) заливают 0.5 л кипятка, держат на паровой бане пока не выкипит половина жидкости. Готовое лекарство процедить, пить за несколько приемов.
- Кукурузные рыльца. Столовая ложка рылец заливается стаканом кипятка. Лекарство настаивают 2 часа. Принимают средство по 3 больших ложки перед едой.
Лечение воспалительных поражений печени – комплексный процесс, предполагающий применение медикаментозных средств, народных лекарств, соблюдение диеты.
Профилактика и прогноз
Спрогнозировать течение болезни трудно. Терапевтический процесс осложняется различными факторами.
К ним относятся:
- Вредные привычки
- Несоблюдение гигиены
- Нарушение врачебных предписаний
- Неправильный прием медикаментов
- Избыточный вес
- Нарушение режима питания
- Присоединение сопутствующих заболеваний
При отсутствии лечения, либо если оно проводится неправильно, возрастает риск осложнений. Потенциально опасны для жизни цирроз печени, гепатоцеллюлярная карцинома, внутренние кровотечения, брюшная водянка – наиболее распространенные последствия гепатита C.
Соблюдение профилактических мероприятий уменьшает вероятность летального исхода. Соблюдать профилактику рекомендуют с целью предотвращения заражения, развития осложнений у больных, для понижения уровня распространенности патологии.
- Соблюдение стерильности при медицинских, косметологических манипуляциях
- Защищенная половая жизнь
- Отказ от вредных привычек
- Укрепление иммунитета
- Вакцинация против других вирусных заболеваний
- Правильное питание
- Исключение контактов с инфицированными
Предотвратить заражение со стопроцентной вероятность нельзя. Но соблюдение профилактики существенно снижает возможность занесения инфекции с последующими осложнениями.
Можно ли полностью вылечить хронический гепатит C?
Вопрос о том, лечится ли описанное заболевание, интересует многих пациентов. Современные методы противовирусной терапии позволяют подавить инфекцию. При соблюдении рекомендаций врача, грамотной профилактике, печень восстанавливается за 2-3 года. Для выздоровления важно начать терапию как можно раньше, пока не возник фиброз, другие патологические изменения органа.
Гепатит C относится к числу распространенных хронических заболеваний. Несвоевременная диагностика, лечение приводят к развитию осложнений, провоцирующих летальные последствия. При помощи инновационных противовирусных медикаментов можно полностью вылечить патологию, исключив угрозу для жизни.
Особенности диагностики гепатита
Чем бы ни был вызван гепатит, разрушения, произведенные им, практически всегда одинаковы — клетки печени перестают выполнять свои функции и гибнут.
Самая распространенная группа гепатитов. Разрушения в клетках печени происходят из-за проникновения в организм специфических вирусов. Различают несколько форм вирусного гепатита — A, B, C, D, E и G.
А, В, D и Е проявляются относительно одинаково — диарея, тошнота и рвота, нарастающая слабость, боль в области желудка и правого подреберья, пожелтение кожных покровов и белков глаз, увеличение печени в размерах. Гепатиты С и G более коварны и нередко долгие годы единственным симптомом является непреходящая усталость.
Лабораторные методы диагностики являются основными при выявлении заболевания. Обязателен ПЦР-анализ на выявление фрагментов РНК вируса и иммунологическое исследование, определяющее наличие антител к вирусу. Также необходимо сделать биохимический анализ крови, определить уровень билирубина и ферментов (например, АлТ, АсТ).
Не только вирусы, но и токсины растительного и искусственного происхождения могут вызвать гепатит. Различные отравляющие вещества, яды, которые содержатся в растениях и грибах, способствуют гибели клеток печени. Диагностика гепатита этого типа проводится путем выявления уровня билирубина, альбумина и протромбина, а также ферментов.
Одним из проявлений лучевой болезни, которая возникает из-за радиационного воздействия, является лучевой гепатит. В клинической практике данное заболевание встречается редко. Чтобы возник риск развития этой болезни, человек должен достаточно долго (в течение 3-4 месяцев) получать дозы радиации, превышающие 400 рад. Главный лабораторный метод диагностики лучевого гепатита — биохимический анализ крови и анализ на билирубин.
Это редкая форма гепатита, и наука до сих пор не может объяснить, почему такое заболевание возникает. При аутоиммунном гепатите защитная система дает сбой и начинает атаковать клетки печени так, словно это чужеродные организмы. Данная форма гепатита часто сопровождает другие аутоиммунные заболевания, но может развиваться и самостоятельно. Для лабораторной диагностики аутоиммунного гепатита исследуется уровень гамма-глобулинов и IgG (болезнь можно заподозрить, если их показатели выше нормальных вдвое и больше), АсТ, АлТ.
Поскольку вирусные гепатиты распространены шире всего, остановимся на лабораторных методах их диагностики подробнее. Следует сказать, что именно анализ крови может дать больше всего информации об этом заболевании. Инструментальные методы (КТ, МРТ, УЗИ) для диагностики гепатита малоэффективны, они могут дать информацию о состоянии и структуре печени, но не о том, какой именно вирус поразил организм и как давно это произошло.
- Общий и биохимический анализ крови . Для этого типа гепатита характерны низкий уровень лейкоцитов и высокая скорость оседания эритроцитов (СОЭ), пониженный альбумин и билирубин.
- Выявление антител к вирусу . Антитела к вирусу гепатита А Анти-НАV IgM можно обнаружить в самом начале заболевания, при появлении первых симптомов, сразу после окончания инкубационного периода. Самый надежный метод диагностики — ПЦР-анализ, позволяющий побнаружить в сыворотке крови антитела даже тогда, когда их концентрация ничтожно мала. Более того, метод ПЦР дает информацию о том, когда именно произошло заражение.
- Анализ на определение РНК вируса . ПЦР-анализ дает возможность обнаружить и фрагменты РНК вируса гепатита А.
- Общий и биохимический анализ крови . Как и при гепатите А, этот анализ позволяет оценить изменения в работе и состоянии печени.
- Анализ на антигены. HBsAg — самый ранний маркер этого вируса, его можно обнаружить уже в инкубационном периоде. Количественное определение этого антигена используют не только для подтверждения диагноза, но и для определения стадии — острой или хронической.
- Анализ на антитела к антигенам вирус а. Наличие антител к HB-core Ag может говорить о том, что человек когда-то переболел гепатитом В, поскольку эти антитела сохраняются в крови еще очень долго после выздоровления, иногда — всю жизнь.
- Общий и биохимический анализ крови.
- Анализ на антитела . При проведении выявляется наличие антител IgM.
- Анализ на определение РНК вируса . Проводится методом ПЦР, позволяет выявить болезнь на ранней стадии и избежать ее перехода в хроническую форму.
- Определение интерлейкина 28 бета . Анализ, проводится методом ПЦР, позволяет спрогнозировать возможную эффективность лечения.
- Общий и биохимический анализ крови.
- Определение антител к антигенам. В момент, когда заболевание находится в острой стадии, анализ показывает высокое содержание антител IgM. После этого в течение какого-то времени могут быть обнаружены другие антитела — IgG.
- Определение РНК вируса. При помощи ПЦР-метода РНК вируса можно обнаружить даже при его малой концентрации. Анализ дает информацию не только о типе вируса, но и о стадии болезни.
- Общий и биохимический анализ крови.
- Анализ на определение антител. Это основной лабораторный метод диагностики гепатита Е. Он показывает наличие антител IgM и IgG.
Лабораторные исследования — крайне важная часть диагностики гепатита, и если у вас есть подозрение на это заболевание, необходимо срочно сдать анализы. От их результатов зависит схема и эффективность лечения гепатита.

Очень часто диагностика гепатита включает в себя не только лабораторные, но и инструментальные исследования — как правило, УЗИ печени. Однако этот метод считается лишь вспомогательным.
По оценке экспертов, HCV инфицированы более 185 млн. человек. При этом хронический гепатит С диагностирован у подавляющего большинства пациентов – почти в 150 млн. случаев. По словам аналитиков из Всемирной организации здравоохранения, вирусная инфекция распространена по всему земному шару, но наибольшее разнообразие генотипов и субтипов отмечают на Африканском континенте, в Центральной и Восточной Азии.

В странах Европы от хронического вирусного гепатита C (ХВГС) страдает практически 9 млн. человек, ежегодно эта цифра увеличивается на 3–4 млн. Наиболее высокую распространенность HCV отмечают во Франции. В России количество зараженных превышает 4 млн.
Вполне естественный вопрос у каждого человека, когда диагностирован хронический гепатит С, что это значит? Специалисты дают подробнейшее описание патологии. Данная болезнь провоцируется РНК-содержащим вирусом – Hepatitis C Virus (HCV). Опасность заболевания состоит в бессимптомном течении и быстром переходе в хроническую форму.
Только у 15–20% больных самоизлечение происходит на стадии острого течения патологического процесса, а диагноз на данном этапе ставят еще реже из-за отсутствия специфических признаков.
Но без соответствующей терапии хронический гепатит C (ХГС) вызывает фиброз, а впоследствии цирроз, у 5–10% пациентов – рак печени.
Скорость формирования осложнений и некротические изменения в гепатоцитах носят индивидуальный характер и зависят как от особенностей пациента, так и от разновидности HCV:
- генотип вируса: перечисленные осложнения при генотипе 3а развиваются гораздо быстрее;
- сахарный диабет;
- активное потребление алкогольных напитков;
- длительный прием медикаментов;
- пристрастие к наркотикам;
- нездоровый образ жизни и т.д.
Хронический вирусный гепатит (ХВГ) – одно из основных показаний к проведению трансплантации печени.
Но, несмотря на неблагоприятный прогноз развития последствий, с начала 2000-х годов заболевание успешно лечится. Эффективная терапия возможна практически на любой стадии хронического вируса. Вызванные HCV поражения печени носят необратимый характер. Именно по этой причине важны регулярные специфические анализы, назначаемые как с целью диагностики латентной формы патологии, так и для профилактики длительного скрытого течения вирусной инфекции.
Этиология и патогенез заболевания
По биологической систематике вирус, вызывающий инфекцию гепатита С, относится к обширному семейству Flaviridae. Основу патогена составляет одноцепочечная рибонуклеиновая кислота (сокращенно, РНК), которая состоит более чем из 10 000 субъединиц белковой структуры – нуклеотидов.
РНК и ряд других структурных и неструктурных протеинов (киназ и протеаз) регулируют все стадии развития вирусной инфекции в организме человека: проникновение в клетку, фазу репликации и дальнейшее распространение патологии. Однако структурная последовательность, как и строение нуклеотидов носит непостоянный характер.
В зависимости от степени отличия выделяют несколько разновидностей HCV, их именуют генотипами. На сегодняшний день известно больше 10 генотипов вируса, но у человека диагностируют только один из шести. Наиболее распространенным является HCV 1 генотип, на его долю приходится около 46% случаев. И именно эта разновидность инфекции отличается скрытым течением и переходит в хроническое заболевание.
Этиология и патогенез хронического вирусного гепатита С до сих пор изучаются. Эти данные помогают определить специфические симптомы и назначить полноценное лечение заболевания. Благодаря исследованиям клинические рекомендации дополняются новыми, все более эффективными лекарственными средствами.
Точный механизм развития внепеченочных осложнений HCV не известен. Специалисты предполагают, что причиной аутоиммунных, кардиоваскулярных расстройств, поражений эпидермального покрова является портальная гипертензия и стойкое нарушение всех основных функций печени. Доказано, что после эрадикации вируса на фоне приема специфических медикаментов, постепенно проходят и внепеченочные осложнения.
Существует только одна причина развития заболевания – попадание HCV в кровь здорового человека. Приблизительно 15% случаев инфицирования заканчиваются самоизлечением. Причем пациент может и не догадываться о перенесенной патологии – это демонстрируют результаты серологических исследований.
Вероятность развития хронической формы болезни выше при наличии ряда сопутствующих заболеваний или синдромов:
- ВИЧ/СПИД;
- аутоиммунные патологии;
- сахарный диабет;
- нарушение функции печени (предшествующее инфицированию);
- эндокринные расстройства;
- нервное и физическое истощение;
- ожирение.
Риск развития инфекции в разы выше при избыточном потреблении спиртных напитков, курении, нездоровом образе жизни. Хронический гепатит С (часто на терминальных стадиях) распространен среди пациентов с зависимостью от внутривенного введения наркотиков. Но известны случаи, когда у вполне здорового человека диагностируют тяжелую форму HCV.
Риск развития осложнений, как и скорость их прогрессирования сугубо индивидуальны для каждого пациента.
Классификация HCV основана на различных аспектах течения заболевания. Так, до постановки точного диагноза в истории болезни пациента может быть указан криптогенный гепатит (то есть неуточненной этиологии).
Развитие хронического гепатита С происходит поэтапно:
- инкубационный период, сменяющийся фазой репликации, распространения вируса и острым течением HCV;
- фаза реактивации, сопровождается стиханием острого процесса и переходом патологии в хроническую форму;
- фаза ремиссии, не вызывает яркую симптоматику, протекает скрыто, активность развития заболевания стихает;
- фаза обострения, возникает на фоне стадии ремиссии в результате воздействия провоцирующих факторов (нарушения режима питания, злоупотребления спиртными напитками, тяжелых физических нагрузок и т.д.).
В зависимости от выраженности клинических проявлений выделяют следующие формы HCV:
- с минимальной степенью активности, что означает длительное бессимптомное течение заболевания;
- слабовыраженная активность HCV, признаки патологии неспецифичны, возникают редко на фоне влияния провоцирующих факторов;
- умеренная активность вирусной инфекции, симптомы часто характерны для поражения клеток печени (желтизна кожи, боли, дискомфорт в правом подреберье и т.д.);
- тяжелая степень хронического гепатита C, сопровождающаяся быстрым прогрессированием внепеченочных осложнений и поражением печени.
По степени влияния на печень HCV может протекать с синдромом холестаза (сдавление желчных протоков), с фиброзом (различной степени тяжести), с циррозом (компенсированным или декомпенсированным) или гепатоцеллюлярным раком.

В соответствии с данными медицинской статистики, скрытая форма хронической HCV-инфекции отмечается почти в 60% случаев. Ежегодный прирост количества зараженных (во всем мире) приближается к 700 000 человек. На ранних стадиях ХВГС диагностируется менее чем у 20% больных. Но вылечить патологию (при условии отсутствия серьезных поражений печени и коинфекций) удается в 98% случаев (при применении современных противовирусных медикаментов).
Как передается хронический вирусный гепатит С
Заражение происходит при непосредственном контакте крови здорового человека с инфицированной (в том числе и засохшей, так как HCV сохраняет жизнеспособность на протяжении нескольких суток).
Перечень путей, как передается хронический гепатит С, включает:
- совместное применение шприцов потребителями инъекционных наркотиков;
- повторное использование нестерилизованных или подвергшихся недостаточной дезинфекции медицинских инструментов (в первую очередь игл, различных приборов);
- переливание непроверенной крови (с 1992 года донорская кровь тщательно проверяется на наличие HCV и других инфекций, передающихся парентерально);
- от больной матери к ребенку (но не в процессе вынашивания плода, а при прохождении по родовым путям);
- проведение гемодиализа (инфицирование происходит крайне редко);
- косметологические процедуры (порезы при маникюре и/или педикюре, стрижке, бритье, повреждение кожи во время нанесения татуировок и т.д.);
- использование контаминированных предметов гигиены (бритв, ножниц, зубных щеток и т.д.);
- сексуальные контакты, особенно агрессивные половые акты, сопровождающиеся выделением крови.
Чтобы исключить вопросы, передается или нет хронический гепатит С другими путями, специалисты утверждают, что заразиться невозможно через грудное молоко, еду, напитки, поцелуи, прикосновения.
Но вопрос относительно факторов инфицирования достаточно сложен. До недавнего время основным путем заражения являлись хирургические вмешательства, трансплантация органов и пересадка крови. Но с начала 1990-х годов о таких случаях неизвестно. Риск заражения крайне высок у наркоманов, лиц, неразборчивых в сексуальных связях.
Но основная проблема состоит в том, что в 25% случаев источник инфекции установить невозможно. Речь идет о социально ориентированных пациентах, ведущих вполне нормальный и здоровый образ жизни и при этом не относящихся к группе риска. Некоторые из них перенесли оперативные вмешательства, для других источником заражения могут стать эндоскопические обследования, широко применяемые в гинекологии, урологии и т.д.
Учитывая статистику распространения HCV, заразиться рискует любой человек, оказавшийся на приеме у стоматолога или косметолога, где пренебрегают правилами дезинфекции и обработки медицинских инструментов.
В истории болезни пациента для ведения классификации, дальнейшей регистрации и облегчения статистических подсчетов диагноз обозначают кодом, состоящим из букв и цифр. Так, если выявлен хронический вирусный гепатит С, код по МКБ (международной классификацией болезней) указывают В18.2.
Диагностика
Диагностика хронического гепатита С не ограничивается проведением одного анализа. Заболевание крайне опасно, может долгие годы протекать в латентной форме, некоторые исследования не дают однозначного результата. Нередко вирус обнаруживают в ходе случайной проверки при постановке на учет по поводу беременности, проведении регулярного медицинского осмотра для оформления медкнижки.
Существуют два основных исследования, назначаемых при подозрении на хронический гепатит С (результаты при ХВГС приведены в схеме).
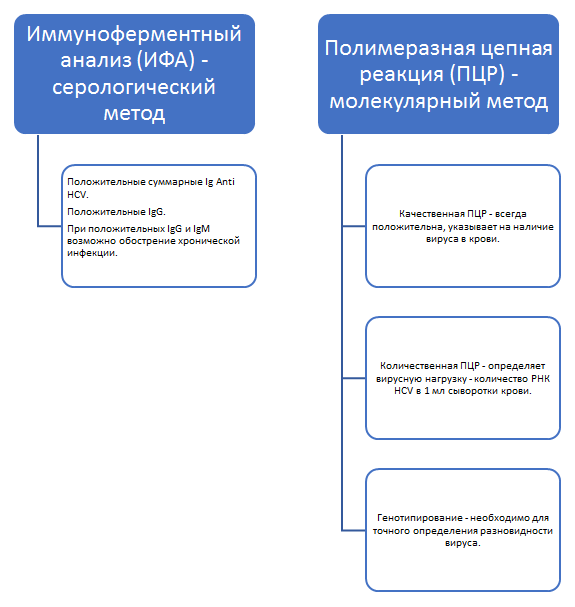
Иммуноферментный анализ (ИФА) и полимеразная цепная реакция (ПЦР) проводятся всегда. Таким образом доктора подтверждают диагноз и исключают ложноположительные или ложноотрицательные лабораторные признаки хронического гепатита С.
Если диагностированы HCV и ВИЧ возможен отрицательный анализ ИФА и положительный ПЦР, что свидетельствует об инфицировании. У детей, рожденных от инфицированных или переболевших матерей результаты противоположны – позитивный ИФА и отрицательный ПЦР – в большинстве случаев означает, что ребенок здоров.
Кроме того, поэтапное проведение исследований позволяет провести дифференциальный диагноз с другими разновидностями вирусных поражений печени, выявить длительно протекающий латентный гепатит С.
Помимо ИФА и ПЦР пациенту назначают ряд других исследований. Доктору необходимо оценить работу печени, исключить или подтвердить наличие сопутствующих инфекций, выявить возможные относительные и/или абсолютные противопоказания к проведению противовирусной терапии.
Симптомы хронического гепатита С у мужчин и у женщин практически не отличаются. HCV-инфекция редко сопровождается специфическими клиническими проявлениями.
Но наиболее типичными признаками заболевания служат:
Иногда возникают классические проявления желтухи. Но такие симптомы непостоянны, могут спонтанно исчезать и появляться.
Лечение хронического гепатита С
Анализом симптомов и назначением лечения гепатита С занимается инфекционист-гепатолог, специализирующийся на поражениях печени. Только профильный специалист объяснит, как понять спорные результаты анализов (например, отрицательный ИФА/положительный ПЦР или наоборот), определит, лечится ли хронический гепатит С конкретного, выявленного у пациента генотипа.
В настоящее время для терапии HCV применяют противовирусные медикаменты нового поколения, которые обеспечивают практически 100% эрадикацию вируса из организма человека.
Различные протоколы, по которым проводят лечение хронического гепатита С, включают применение комбинации из следующих препаратов прямого противовирусного действия (в скобках указаны лицензированные наименования лекарств, под которыми они зарегистрировано в Российской Федерации):
- Софосбувир (Совальди), один из базовых препаратов, показан в суточной дозе 0,4 г;
- Симепревир (Совриад), назначают по 0,15 г в сутки;
- Даклатасвир (Даклинза), прописывают по 0,06 (реже, по 0,03 г в день), обычно в сочетании с софосбувиром;
- Боцепревир и Телапревир (Виктрелис и Инсиво), в настоящее время практически не применяются из-за выраженных побочных явлений;
- Асунапревир (Сунвепра), принимают по 0,1 г в день.

Также при гепатите C назначают комбинированные медикаменты, содержащие необходимую дозу противовирусных агентов. Это Викейра Пак (в состав входят паритапревир, ритонавир, омбитасвир, дасабувир), Харвони (сочетание софосбувира и ледипасвира) и др. При приеме препаратов данного класса достаточно одной таблетки в сутки.
Особенности лечения хронической формы у взрослых зависят от генотипа вируса, наличия сопутствующих заболеваний и предшествующей терапии. Так, в дополнение к противовирусным препаратам прямого действия могут назначать Рибавирин, реже – интерфероны. Продолжительность приема лекарств – 12 или 24 недели.
До достижения 18-летнего возраста применение современных противовирусных препаратов противопоказан. Поэтому в вопросе, как лечить детей и подростков, специалисты придерживаются ранее разработанных схем. Применяют комбинацию интерферона (предпочтение отдают пегилированной пролонгированной форме) с Рибавирином.
В первую очередь, инфекционист беседует с родителями ребенка на тему опасности заражения гепатитом С, особенностях течения хронической формы инфекции. Дозировку лекарственных средств подбирают в индивидуальном порядке. Продолжительность терапии составляет в среднем год. Положительный результат отмечают более чем в 60% случаев.
Проблема HCV затрагивает и беременных. В период вынашивания ребенка противопоказаны как противовирусные средства прямого действия, так и устаревшие протоколы с Рибавирином и Интерфероном. Беременной женщине показано симптоматическое и поддерживающее лечение. Но при агрессивном и быстро прогрессирующем течении HCV-инфекции специалисты поднимают вопрос о безопасности и целесообразности сохранения беременности.
Вирус не проникает через плацентарный барьер, поэтому заражение плода исключено. Однако вероятность передачи заболевания присутствует в процессе родовой деятельности. Женщине с хроническим гепатитом С без предшествующего уверенного вирусологического ответа настоятельно рекомендуют провести родоразрешение путем кесарева сечения.
После этого ребенка оставляют под наблюдением врачей для исключения инфицирования. В случае заражения соответствующую терапию начинают незамедлительно.
Диета
Соблюдение рекомендаций врача относительно особенностей питания – обязательная часть лечения HCV. Диета показана с момента начала диагностического процесса (еще до старта курса терапии).
Необходимо строго ограничить потребление следующих продуктов:
- острых специй, пряностей;
- жирных соусов (майонеза и т.д.), уксуса;
- жирных сортов мяса и птицы (свинины, утки, гуся и т.д.);
- блюд, приготовленных с использованием большого количества масла (стейки, отбивные, жареное мясо или рыба, шашлык и т.д.);
- снеки (чипсы, сухарики, соленые орешки и др.);
- алкоголь (вне зависимости от крепости);
- соленая и сушеная рыба;
- копчености;
- колбасные изделия;
- консервы.

В меню разрешено включать:
- молочнокислые продукты (нежирные), молоко;
- нежирные сорта мяса, птицы и рыбы;
- хлебобулочные изделия (в небольшом количестве);
- каши;
- растительное и сливочное масло (ограниченное количество);
- первые блюда (приготовленные на втором бульоне);
- соки (лучше домашнего изготовления);
- компоты и морсы;
- овощи и фрукты, салаты, зелень.
Блюда необходимо потреблять в тушеном, отварном или запеченном виде. Овощи и фрукты можно есть свежими, готовить салаты с заправкой из натуральных растительных масел.
Важно соблюдать режим питания, необходимо придерживаться правил дробности – потреблять пищу 4–5 раз в день (3 основных приема и 1–2 перекуса), небольшими порциями.
Учитывая, что хронический гепатит С может спровоцировать необратимые повреждения печени, соблюдать соответствующую диету и отказаться от спиртного необходимо навсегда.
Прогноз и возможные осложнения
При хроническом гепатите С больному необходимо постоянное медицинское наблюдение. Это связано с осложнениями, которые достаточно часто вызывает заболевание:
- фиброз (различной степени тяжести);
- цирроз;
- рак печени (встречается нечасто, но опасен летальным исходом в достаточно короткие сроки).
Из внепеченочных проявлений возможны:
- отеки;
- аутоиммунные нарушения;
- поражения кожных покровов.
Прогноз развития патологии зависит от стадии, когда было начато лечение. Обычно, положительный результат достигается у всех пациентов. Только при наличии ВИЧ, противопоказаний к применению противовирусных препаратов нового поколения, возможно или прогрессирование инфекции, или рецидив.
Профилактика
Предупредить переход болезни в хроническое течение сложно, так как обычно гепатит С протекает в скрытой, бессимптомной форме. Людям из группы риска рекомендуют раз в 6–8 месяцев сдавать кровь на гепатит С методом ИФА и/или ПЦР. При получении сомнительных результатов необходимо как можно быстрее обратиться к специалисту.
Читайте также:


