Клинические рекомендации по вирусным бородавками
Вирусные бородавки являются достаточно распространенной патологией кожи и слизистых оболочек как у детей, так и у взрослых лиц. По наблюдениям ряда авторов, клинические проявления папилломавирусной инфекции кожи наблюдаются у 3-9% детей и подростков и у 28-30% взрослых лиц. Достоверной корреляционной зависимости между частотой встречаемости данной патологии и расовой или гендерной принадлежностью не наблюдается. Около 38-42% людей являются носителями ВПЧ на видимо здоровой коже.
Возбудитель заболевания - вирус папилломы человека (ВПЧ), относится к ДНК-содержащим вирусам семейства папававирусов (Papavaviridae).В настоящее время идентифицировано и охарактеризовано около 200 генотипов ВПЧ, инфицирующих человека, млекопитающих и птиц;из них к родам, представители которых инфицируют человека, относятся alpha-, beta-, gamma-, mu- и nupa-pillomavirus. Наиболее частыми причинами возникновения вирусных бородавок являются ВПЧ 2, 27 и 57 типов(alpha-papillomavirus), 4 типа (gamma-papillomavirus) и 1 типа (mu-papillomavirus).Реже выявляются ВПЧ 3, 7, 10 и 28 типов (alpha-papillomavirus), ВПЧ 65, 88 и 95 типов (gamma-papillomavirus) и ВПЧ 41 типа (nupa-pillomavirus).
Вирусы папилломы человека обладают тканевой специфичностью - способностью определенных типов ВПЧ поражать свойственную для их локализации ткань:
Передача вируса может происходить контактно-бытовым путем, при ауто-или гетероинокуляции в местах повреждения эпителиальной ткани. Риск инфицирования ВПЧ зависит от ряда факторов, таких как локализация очагов поражения, количественные показатели ВПЧ (вирусная нагрузка), степень и характер контакта, состояние общего и локального иммунного статуса. Инфицированию способствует наличие микротравм и воспалительных процессов кожных покровов.Следует учитывать, что ВПЧ присутствуют не только в клетках базального слоя очагов поражения, но и в клинически интактных близлежащих участках кожи и слизистых оболочек, где вирус может персистировать в латентном или малоактивном состоянии, активизация же инфекции может привести к рецидиву заболевания даже через несколько лет после лечения.При наличии благоприятных факторов начинается процесс репликации вирусов папилломы человека в эпителии, что приводит к нарушению дифференцировки клеток и формированию морфологически измененных тканей.
Общепринятой классификации не существует.
В зависимости от особенностей клинической картины заболевания выделяют следующие виды кожных поражений:
- наличие одиночных или множественных образований в виде папул на коже и/или слизистых оболочках;
- болезненность при компрессии в местах локализации бородавок;
- деформация ногтевых пластинок при формировании разрастаний в зоне околоногтевых валиков;
- деформация стопы при массивном поражении кожи подошвы и выраженном болевом синдроме.
Бородавки часто исчезают самопроизвольно срок от нескольких месяцев до 5 лет, особенно у детей. Бородавки у взрослых и пациентов с ослабленным иммунитетом могут вызывать осложнения в виде эрозий и, редко, прогрессирование в плоскоклеточный рак. У иммунокомпетентных людей бородавки почти никогда не подвергаются злокачественной трансформации.
| Известны также как простые бородавки, common wart, verruca vulgaris.Самое частое заболевание, вызываемое ВПЧ. Их доля в общей структуре бородавчатых поражений кожи человека оценивается в 71%. Наиболее часто они возникают в детском и юношеском возрасте, после инокуляции вируса инкубационный период варьирует от нескольких недель до 18 мес. |
| Известны также как филиформные или пальчиковые бородавки, filiform warts, verruca filiformis.Являются клиническим вариантом простых бородавок в виде небольших, часто множественных, экзофитных папиллом с вегетирующей кератотической поверхностью. Часто встречаются у мужчин в области подбородка, а на волосистой части головы, вокруг рта, носа и глаз наблюдаются у лиц обоих полов. Иногда нитевидную форму приобретают отдельные бородавки в области конечностей. |
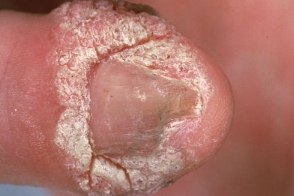 Известны также как periungual warts. Клинический вариант простых бородавок, характеризующийся возникновением гиперкератотических папул с шероховатой поверхностью в области ногтевого валика, боковых и проксимальной складок ногтя.Отличаются болезненностью и невосприимчивостью к терапии. |
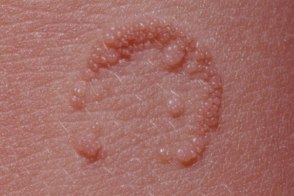 Известны также как бородавки пончик (бублик), ведьмино кольцо, donut warts. Возникают после неполноценного удаления бородавок с помощью кантаридина или криотерапии, которое сопровождается формированием пузырей. В ходе последующего их рассасывания формируются бородавки, образующие кольцевидный очаг. |
| Известны также как подошвенные бородавки, plantar wart, verruca plantaris.Возникают на на коже подошв стоп и/или ладонной поверхности кистей, особенно часто в местах максимального давления: в проекции головок плюсневых костей, на пятках, на подушечках пальцев и других опорных участках стопы. Наиболее часто они возникают при иммуносупрессии или у спортсменов в местах повторных микротравм. |
Представляют собой плотные болезненные округлые папулы и бляшки, округлой, овальной или полигональной формы с центральным углублением и зазубренными скошенными краями, по цвету не отличающуюся от окружающей кожи, локализующиеся на одном уровне с неизмененной кожей, имеющие зернистую поверхность, покрытую гиперкератотическими наслоениями.В центре образований при снятии скальпелем поверхностного слоя, наблюдаются черно-коричневые точки затромбированных капилляров, повреждение которых приводит к кровотечению.
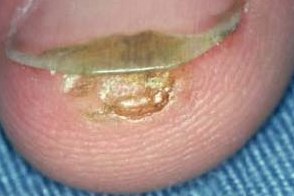 Известны также как subungual wart. Клинический вариант подошвенных бородавок, характеризующийся гиперкератотическими папулами и бляшками под ногтевой пластинкой.Часто наблюдается онихолиз и подногтевые линейные кровоизлияния.Очень болезненные и не имеют тенденции к самопроизвольному регрессу. |
| Известны также как cystic warts.Редкий тип подошвенных бородавок в виде образования мягкого узла с гиперкератозом и трещинами на поверхности, при вскрытии которого выделяется беложелтое творожистое содержимое.Частая локализация на давящей поверхности подошвы. |
| Известны также как юношеские бородавки, flat warts.Встречаются редко (4%), обычно у детей и подростков, вызываются ВПЧ-3 и ВПЧ-10 и чаще развиваются в местах механической травмы, при атопическом дерматите и иммуносупрессии. |
Клинически имеют вид множественных плоских папул полициклической, округлой или овальной, а в местах расчесов — линейной формы (феномен Кебнера), телесного, желтоватого или красного цвета, с гладкой поверхностью, величиной от 1 до 3 мм и слегка (на 1-2 мм) возвышающихся над уровнем кожи. Располагаются группами обычно на лице (подбородке, лбу), тыле кистей, предплечий, голенях, иногда на слизистых оболочках.
| Известны также как butchers warts. Характеризуются гипертрофическими бородавчатыми разрастаниями цвета нормальной кожи или светло-коричневыми, напоминающими цветную капусту и локализующимися на тыле кистей и пальцах у людей, имеющих профессиональный контакт с мясом. |
| Известна также как focal epithelial hyperplasia, Heck disease.Считается, что заболевание обусловлено папилломавирусной инфекцией (ВПЧ-1, 6, 11, 13, 32). Не исключается, что болезнь Хека является вариантом или стадией развития цветущего орального папилломатоза. Регистрируется в молодом возрасте, чаще у индейцев Северной и Южной Америк, описаны случаи у ВИЧ-инфицированных. |
Характерны множественные плоские гипертрофические серовато-белые папулы и бляшки, размером 0, 1-0, 5 см, рассеянные по слизистой оболочке рта, в основном в области щек, углов рта, красной каймы губ. При слиянии множественных очагов слизистая полости рта приобретает тип "булыжной мостовой".Изредка происходит трансформация в плоскоклеточный рак.
| Известна также как эпидермодисплазия верруциформная Левандовского-Лютца, epidermodysplasia verruciformis.Аутосомно-рецессивно наследуемое заболевание, характеризующееся множественными пигментными пятнами и бородавками главным образом плоского типа, которые имеют тенденцию к слиянию и распространяются по всей поверхности тыла кистей, предплечий, голеней, лица. |
Диагноз вирусных бородавок базируется на основании клинической картины и данных анамнеза (указывающих на развитие приобретенных медленно увеличивающихся в размерах и/или количестве папул), дерматоскопии и гистологического исследования.
Для подтверждения диагноза может использоваться гистологическое исследование.
- Вульгарные бородавки
- Гистологическая картина характеризуется акантозом, папилломатозом, гиперкератозом, отдельными участками паракератоза. Эпителиальные выросты длинные, остроконечные, располагаются радиально по отношению к центру очага. Среди клеток верхней части зернистого и шиповатого слоев встречаются койлоциты. Иногда наблюдается зернистость цитоплазмы, связанная со скоплением гранул кератогиалина. Строма образования содержит расширенные извилистые кровеносные капилляры
- Нитевидные бородавки
- Состоят из двух или нескольких пальцевидных эпидермальных выростов, исходящих из узкого или широкого основания.
- Подошвенные бородавки
- Характеризуются меньшим количеством экзофитных структур и более глубоким проникновением в дерму, чем простые бородавки. Они состоят из широких неправильных разрастаний многослойного плоского эпителия, покрытых гипер- и паракератотическими наслоениями. В верхних слоях эпидермиса часто обнаруживаются крупные неправильной формы эозинофильные цитоплазматические включения.
- Плоские бородавки.
- При гистологическом исследовании присутствуют гиперкератоз и акантоз, но такого явного папилломатоза и паракератоза, как в простых бородавках, не отмечается. Верхние слои эпидермиса содержат большое количество вакуолизированных кератиноцитов, что придает роговому слою вид плетеной корзины
- Болезнь Хека
- Характеризуется очаговой гиперплазией эпителия с акантозом, паракератозом, но, в отличие от цветущего орального папилломатоза, без прорастания эпидермальных выростов в соединительнотканные слои, заметного ядерного плеоморфизма и гиперхромазии, фигур митоза. Субэпидермально наблюдают слабовыраженный воспалительный инфильтрат
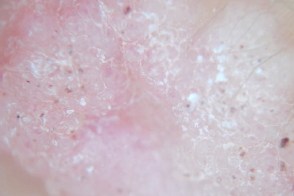 Вульгарные бородавки Округлые структуры, напоминающие головоломку (мозаичный рисунок). Неравномерно распределенные геморрагические красноватые точки. |
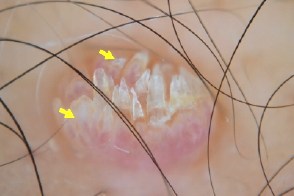 Нитевидные бородавки Множественные папилломатозные выступы (похожие на пальцы), в некоторые из которых наблюдаются удлиненные кровеносные сосуды (стрелки). |
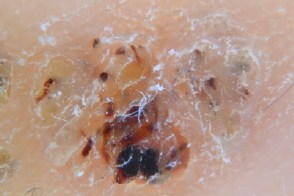 Подошвенные бородавки Бородавчатые желтоватые бесструктурные участки с множественными неравномерно распределенными коричневато-черными точками и прерывистыми линиями кожи. |
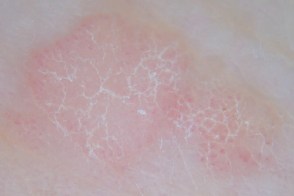 Плоские бородавки Множественные красные точки, часто распределенные равномерно на светло-желтом фоне. |
В связи с применением в терапии деструктивных методов дополнительно рекомендуется проведение серологического исследования на сифилис, гепатиты, ВИЧ.
- Контагиозный моллюск чаще располагается на туловище и половых органах и редко - на тыле кистей и стоп. Элементы имеют полушаровидную форму с вдавлением на поверхности, при надавливании на них с боков выделяется белесоватая кашицеобразная масса.
- Эпидермальный бородавчатый невус, в отличие от простых бородавок чаще бывает одиночным и существует, как правило, с рождения или первых лет жизни; невус значительно возвышается над уровнем кожи, имеет коричневый цвет и зачастую покрыт волосами.
- Базалиома, как правило, развивается у лиц пожилого возраста, имеет инфильтрированное основание, по периферии элемента - типичный периферический валик из узелковых элементов (жемчужины), а в центральной части - зону западения, покрытую корочкой, после удаления которой образуется поверхностное слегка кровоточащее изъязвление.
- Кольцевидная гранулема
- папулы и узелки, обычно образующие кольца
- поверхность гладкая
- Надсуставные подушечки пальцев (узелки в области межфаланговых суставов)
- бляшки или папулы над межфаланговыми суставами
- поверхность гладкая
- Дифференциально-диагностическим признаком бородавчатого туберкулеза кожи и обыкновенных бородавок является отчетливый воспалительный характер поражения кожи при бородавчатом туберкулезе.
- Кератодермия ладоней и подошв при болезни Рейтера отличается большим размером, конической формой, наличием воспаления вокруг наслоившихся роговых масс, отсутствием в центре очага черно-коричневых точек затромбированных капилляров.
- Ладонно-подошвенные сифилиды обычно множественные, безболезненные, имеют по периферии зону отслаивающегося эпидермиса (воротничок Биетта), подтвержадются положительными серологическими реакциями насифилис.
- Мозоль имеет папиллярный рисунок. Давление на бородавку в направлении формирования кожной складки часто вызывает болезненность, в то время как мозоли бывают болезненными только при вертикальном давлении.Кроме того, при подошвенных бородавках эпителий на краях очага не продолжается на его поверхности, а при снятии скальпелем верхнего слоя видны характерные черные точки (геморрагии капилляров сосочкового слоя дермы).
- Околоногтевые мозоли
- Приобретенная фиброкератома пальцев
- Болезнь Боуэна (плоскоклеточный рак in situ)
- Плоскоклеточный рак
- Туберкулез веррукозный
- Эпидермальный невус
- Красный плоский лишай
- Гранулема инородного тела
- Болезнь Боуэна
- Плоскоклеточный рак
- Приобретенная фиброкератома пальца
- Гломус-опухоль
- Подногтевая фиброма
- Гранулема инородного тела
- Онихоклавус (подногтевой кожный рог)
- Онихоматрикома
- Экзостоз
- Энхондрома
- деструкция вирусных бородавок;
- улучшение качества жизни пациентов.
Показанием к проведению лечения является наличие клинических проявлений вирусных бородавок.Ведущим направлением в лечении вирусных бородавок является деструктивная терапия. Данная методика является приоритетной, несмотря на то что ее эффективность составляет 50-80%, а вероятность развития рецидива послерегенерации тканей остается весьма высокой. Высокий риск рецидивирования отмечается при распространенных бородавках (площадью более 2 см 2 ), при подошвенных бородавках, при бородавках с околоногтевой локализацией.При выборе метода терапии необходимо учитывать локализацию и площадь очагов поражения.
Показания к госпитализации: Отсутствуют.
Лечение детей.Методами выбора лечения бородавок у детей являются физические методы деструкции, не вызывающие токсических побочных реакций.
Требования к результатам лечения. Клиническое выздоровление.
Профилактика.Методов профилактики не существует.
Вирусные бородавки
- Российское общество дерматовенерологов и косметологов
Оглавление
Ключевые слова
- Вирус папилломы человека
- Вирусные бородавки
- Деструкция
- Папилломавирусная инфекция
- Плоские бородавки
- Подошвенные бородавки
Список сокращений
ВИЧ – вирус иммунодефицита человека
ВПЧ – вирус папилломы человека
ДНК – дезоксирибонуклеиновая кислота
МКБ – Международная классификация болезней
РКИ – рандомизированные контролируемые исследования
Термины и определения
Вирусные бородавки (verrucae) – доброкачественное пролиферативное заболевание кожи и слизистых оболочек, вызываемое вирусами папилломы человека (ВПЧ) и характеризующееся появлением эпидермальных новообразований.
Вирус папилломы человека (ВПЧ) – ДНК-содержащий вирус семейства папававирусов (Papavaviridae), вызывающий появление вирусных бородавок.
1. Краткая информация
1.1 Определение
Вирусные бородавки (verrucae) – доброкачественное пролиферативное заболевание кожи и слизистых оболочек, вызываемое вирусами папилломы человека (ВПЧ) и характеризующееся появлением эпидермальных новообразований.
1.2 Этиология и патогенез
Возбудитель заболевания – вирус папилломы человека (ВПЧ) относится к ДНК-содержащим вирусам семейства папававирусов (Papavaviridae).
В настоящее время идентифицировано и охарактеризовано около 200 генотипов ВПЧ, инфицирующих человека, млекопитающих и птиц; из них к родам, представители которых инфицируют человека, относятся alpha-, beta-, gamma-, mu- и nupapillomavirus. Наиболее частой причиной возникновения вирусных бородавок являются ВПЧ 2, 27 и 57 типов (alрhapapillomavirus), 4 типа (gammapapillomavirus) и 1 типа (mupapillomavirus). Реже выявляются ВПЧ 3, 7, 10 и 28 типов (alphapapillomavirus), ВПЧ 65, 88 и 95 (gammapapillomavirus) и ВПЧ 41 типа (nupapillomavirus).
Передача вируса может происходить контактно-бытовым путем, при ауто- или гетероинокуляции в местах повреждения эпителиальной ткани. Риск инфицирования ВПЧ зависит от ряда факторов, таких как локализация очагов поражения, количественные показатели ВПЧ (вирусная нагрузка), степень и характер контакта с инфекцией, состояние общего и локального иммунного статуса. Инфицированию способствует наличие микротравм и воспалительных процессов кожных покровов и слизистых оболочек.
В клетках базального слоя вирус может находиться длительное время в латентном состоянии. При наличии благоприятных факторов начинается процесс репликации вирусов папилломы человека в эпителии, что приводит к нарушению дифференцировки клеток и формированию морфологически измененных тканей.
1.3 Эпидемиология
Вирусные бородавки являются одной из наиболее широко распространенной инфекционной патологией кожи, имеющей тенденцию к длительному рецидивирующему течению. Клинические проявления папилломавирусной инфекции кожи наблюдаются у 3-9% детей и подростков и у 28-30% взрослых лиц. Достоверной корреляционной зависимости между частотой встречаемости данной патологии и расовой или гендерной принадлежностью не наблюдается. Около 38-42% людей являются носителями ВПЧ на видимо здоровой коже.
1.4 Кодирование по МКБ 10
В07 – Вирусные бородавки.
1.5 Классификация
В зависимости от особенностей клинических проявлений выделяют следующие виды заболевания:
1.6 Клиническая картина
Вульгарные бородавки: множественные безболезненные папулы диаметром 0,2-0,5 см, покрытые папилломатозными разрастаниями и локализующиеся преимущественно на тыле кистей и стоп.
Ладонно-подошвенные бородавки: плотные болезненные округлые папулы и бляшки, локализующиеся на коже подошв стоп и/или ладонной поверхности кистей на одном уровне с неизмененной кожей, имеющие зернистую поверхность, покрытую гиперкератотическими наслоениями; в центре образований нередко наблюдаются черно-коричневые точки затромбированных капилляров, повреждение которых приводит к кровотечению.
Мозаичные бородавки: диффузные очаги гиперкератоза, локализующиеся на коже ладоней и подошв, чаще в области переднего отдела стопы, нередко покрытые глубокими трещинами.
Кистозные бородавки: образования в виде мягкого узла с гиперкератозом и трещинами на поверхности, при вскрытии которого выделяется бело-желтое творожистое содержимое; локализуются на давящей поверхности подошвы.
Плоские бородавки: мелкие множественные папулы цвета нормальной кожи, локализующиеся преимущественно на тыле кистей, предплечий, лице и слизистых оболочках.
Нитевидные бородавки: тонкие роговые выросты, локализующиеся, как правило, вокруг рта, носа и глаз.
Фокальная эпителиальная гиперплазия: множественные светлые или бледно-розовые куполообразные папулы размером 0,1-0,5 см, сливающиеся в бляшки и локализующиеся на красной кайме губ с переходом на слизистую оболочку полости рта, десен и языка; встречаются исключительно у лиц индейского происхождения.
Верруциформная эпидермодисплазия – аутосомно-рецессивно наследуемое заболевание, характеризующееся множественными пигментными пятнами и бородавками, главным образом, плоского типа, которые имеют тенденцию к слиянию и распространяются по всей поверхности тыла кисти, предплечий, голени, лица.
2. Диагностика
2.1 Жалобы и анамнез
Длительность заболевания может варьировать от нескольких дней до лет. Характер жалоб зависит от площади поражения, размеров образования и их локализации. Больные могут предъявлять жалобы на:
- наличие одиночных или множественных образований на коже и/или слизистых оболочках;
- болезненность при компрессии в местах локализации бородавок;
- изменение формы ногтевых пластинок при локализации бородавок в области ногтевых валиков;
- изменение формы стопы при обширных поражениях кожи подошвы и значительном болевом синдроме.
2.2 Физикальное обследование
2.3 Лабораторная диагностика
Рекомендуется проведение гистологического исследования при необходимости дифференциальной диагностики с другими заболеваниями кожи и/или слизистых оболочек.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Рекомендуется проведение серологического исследования на сифилис, вирусные гепатиты В и С, ВИЧ в связи с применением в терапии деструктивных методов.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.4 Инструментальная диагностика
2.5 Иная диагностика
- Рекомендуется консультация врача-иммунолога при суммарной площади поражения кожи более 2 см 2 и/или более 5 вирусных образований [17].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
3. Лечение
3.1 Консервативное лечение
- Рекомендуется электрокоагуляция вирусных бородавок. Вирусные бородавки методом электрокоагуляции удаляют послойно путем легкого контакта игольчатого наконечника электрода с поверхностью образования 2.
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2++)
Комментарии: Деструкцию проводят под местной инфильтрационной анестезией 2% раствором лидокаина или артикаина гидрохлорида/эпинефрина гидрохлорида.
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2++)
- Рекомендуется лазерная деструкция вирусных бородавок. Бородавки удаляют послойно. Воздействие осуществляют контактным способом, сканирующими движениями световода, в непрерывном режиме работы аппарата, с экспозицией от 2-5 секунд до 2-3 минут в зависимости от размера бородавки. Образовавшийся в процессе лазерной абляции струп иссекают ножницами, затем дно раны вторично облучают лазером. После облучения разрушенные ткани удаляют марлевым тампоном, смоченным спиртовым раствором или раствором перекиси водорода 12.
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2++)
Комментарии: Пациенту рекомендуется обрабатывать раневую поверхность растворами анилиновых красителей (бриллиантового зеленого, фукорцина) 2-4 раза в сутки, избегать травмирования раны и контакта с водой, а также самостоятельного удаления струпа до окончания процесса заживления. Деструкцию проводят под местной инфильтрационной анестезией 2% раствором лидокаина или артикаина гидрохлорида/эпинефрина гидрохлорида.
- Рекомендуется радиохирургическая деструкция вирусных бородавок [15, 16].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
Комментарии: Метод основан на генерации электромагнитной волны различных частот в диапазоне от 100 кГц до 105 МГц. Радиоволна большой мощности проходит от рабочего электрода через ткань, вызывая незначительный разогрев в месте касания рабочего электрода, при этом происходит разрыв или рассечение ткани без механического усилия или коагуляции. Деструкцию проводят под местной инфильтрационной анестезией 2% раствором лидокаина или артикаина гидрохлорида/эпинефрина гидрохлорида.
- Рекомендуется деструкция вирусных бородавок 1,5% раствором цинка хлорпропионата в 50% 2-хлорпропионовой кислоте. Раствор для наружного применения наносится на бородавки с помощью деревянного шпателя с заостренным наконечником (для новообразований с диаметром от 0,1 до 0,5 см) или с помощью стеклянного капилляра (для новообразований с диаметром свыше 0,5 см). Перед нанесением препарата обрабатываемую поверхность предварительно обезжиривают 70% спиртовым раствором для лучшего проникновения раствора. Нанесение раствора проводят до изменения окраски тканей: плоские бородавки изменяют цвет на серовато-белый спустя 1-3 мин после однократного нанесения, вульгарные бородавки - на серовато-желтый в течение 2-5 мин после 2-3-кратного нанесения препарата. При подошвенных бородавках цвет образований практически не меняется, однако в течение 5-7 мин после 3-5 последовательных аппликаций наблюдается их выраженная инфильтрация. Для получения клинического эффекта при плоских и вульгарных бородавках достаточно 1-2 последовательных обработок кратностью 1 раз в 7-14 дней, при подошвенных бородавках — 1-3 обработок кратностью 1 раз в 14-21 день. Перед каждой обработкой рекомендуется механически удалять мумифицированные ткани 18.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
Комментарии: Обработку проводит медицинский персонал в условиях процедурного кабинета. После деструкции бородавок рекомендуется ограничение водных процедур и обработка мумифицирующихся образований неспиртовыми растворами антисептиков (хлоргексидин, Бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат, водорода пероксид).
- Рекомендуется деструкция вирусных бородавок комбинацией азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди. Раствор для наружного применения наносится специальным пластиковым шпателем или с помощью стеклянного капилляра на предварительно обезжиренную спиртовым раствором поверхность очага. Обработку бородавок проводят до появления желтого окрашивания очагов, расположенных на коже, или белого окрашивания очагов, расположенных на слизистых оболочках, не затрагивая здоровых тканей. Появление равномерной желтой или белой окраски свидетельствует о достаточном уровне обработки и является гарантией последующей мумификации образования. [20, 21].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2++)
Комментарии: Контрольный осмотр больных проводится через 3-5 дней после первичной обработки, в случае необходимости проводят повторную обработку очагов (перерыв между процедурами составляет 1-4 недели). Не рекомендуется обрабатывать поверхность, превышающую 4-5 см 2 .
- Рекомендуется для лечения детей и беременных использовать физические методы деструкции, не вызывающие токсических побочных реакций.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
Комментарии: Ведущим направлением в лечении вирусных бородавок является деструктивная терапия. Данная методика является приоритетной, несмотря на то, что ее эффективность составляет 50-80%, а вероятность развития рецидива после регенерации тканей остается весьма высокой. Высокий риск рецидивирования отмечается при распространенных бородавках (площадью более 2 см 2 ), при подошвенных бородавках, при бородавках с околоногтевой локализацией. При выборе метода терапии необходимо учитывать локализацию и площадь очагов поражения.
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
- Российское общество дерматовенерологов и косметологов
Оглавление
1. Краткая информация
Вирусные бородавки (verrucae) – вызываемое ВПЧ доброкачественное пролиферативное заболевание кожи и слизистых, характеризующееся появлением эпидермальных новообразований.
Возбудитель заболевания – ДНК-содержащий семейства папававирусов (Papavaviridae) ВПЧ.
Частая причина вирусных бородавок ВПЧ типа:
- 2
- 27
- 57 (alрhapapillomavirus),
- 4 (gammapapillomavirus)
- 1 (mupapillomavirus).
Реже причина бородавок ВПЧ типа:
- 3
- 7
- 10
- 28 (alphapapillomavirus)
- 65
- 88
- 95 (gammapapillomavirus)
- 41 (nupapillomavirus).
Пути передача вируса:
- контактно-бытовой,
- ауто- или гетероинокуляции при повреждении эпителиальной ткани.
Факторы риска инфицирования ВПЧ:
- локализация очагов поражения,
- вирусная нагрузка,
- степень и характер контакта с инфекцией,
- состояние общего и локального иммунного статуса.
Инфицированию способствуют микротравмы и воспалительные процессы кожи и слизистых.
Тканевая специфичность ВПЧ:
Одна из широко распространенных инфекционных патологий кожи с длительным рецидивирующим течением.
Клинические проявления папилломавирусной инфекции кожи:
- 3-9% детей и подростков
- 28-30% взрослых.
Носители ВПЧ на видимо здоровой коже - 38-42% людей.
Без достоверной корреляционной зависимости частоты встречаемости с расовой или гендерной принадлежностью.
В07 – Вирусные бородавки.
- множественные
- безболезненные папулы 0,2-0,5 см
- с папилломатозными разрастаниями
- преимущественно на тыле кистей и стоп.
- плотные болезненные округлые папулы и бляшки
- на коже подошв стоп и/или ладонной поверхности кистей
- на одном уровне с неизмененной кожей
- зернистая поверхность
- покрыты гиперкератотическими наслоениями
- в центре часто черно-коричневые точки затромбированных капилляров.
- диффузные очаги гиперкератоза
- кожа ладоней и подошв
- чаще в области переднего отдела стопы
- нередко покрыты глубокими трещинами.
- мягкий узел с гиперкератозом и трещинами
- при вскрытии выделяется бело-желтое творожистое содержимое
- локализация на давящей поверхности подошвы.
- мелкие множественные папулы цвета нормальной кожи
- преимущественно на тыле кистей, предплечий, лице и слизистых оболочках.
- тонкие роговые выросты
- вокруг рта, носа и глаз.
- гипертрофические бородавчатые разрастания цвета нормальной кожи
- напоминают цветную капусту
- на тыле кистей и пальцах у людей, имеющих профессиональный контакт с мясом.
Фокальная эпителиальная гиперплазия:
- множественные светлые или бледно-розовые куполообразные папулы 0,1-0,5 см
- сливаются в бляшки
- на красной кайме губ с переходом на слизистую оболочку полости рта, десен и языка
- исключительно у лиц индейского происхождения.
- аутосомно-рецессивно наследуемое заболевание
- множественные пигментные пятна и бородавки плоского типа
- тенденцию к слиянию и распространяются по всей поверхности тыла кисти, предплечий, голени, лица.
2. Диагностика
Длительность заболевания от нескольких дней до лет.
Характер жалоб зависит от площади поражения, размеров и локализации.
- наличие одиночных или множественных образований;
- болезненность при компрессии;
- изменение формы ногтевых пластинок при локализации в ногтевых валиках;
- изменение формы стопы при обширных поражениях и значительном болевом синдроме.
Гистологическое исследование при необходимости дифференциальной диагностики.
Серологическое исследование в связи с применением деструктивных методов терапии:
- при суммарной площади поражения более 2 см 2
- более 5 образований.
3. Лечение
Электрокоагуляция вирусных бородавок послойно под местной инфильтрационной анестезией 2% лидокаином или артикаином гидрохлорида/эпинефрина гидрохлорида.
Криодеструкция вирусных бородавок:
Лазерная деструкция вирусных бородавок:
- под местной инфильтрационной анестезией 2% раствором лидокаина или артикаина гидрохлорида/эпинефрина гидрохлорида
- послойное удаление контактным способом
- сканирующими движениями световода в непрерывном режиме работы
- экспозиция от 2-5 секунд до 2-3 минут
- струп иссекают ножницами, дно раны вторично облучают лазером
- разрушенные ткани удаляют марлевым тампоном, смоченным спиртовым или раствором перекиси водорода
- 2-4 раза в сутки обработка раны анилиновыми красителями (бриллиантовый зеленый, фукорцин)
- избегать контакта с водой
- пациенту нельзя самостоятельно удалять струп до окончания процесса заживления
Радиохирургическая деструкция вирусных бородавок под местной инфильтрационной анестезией 2% раствором лидокаина или артикаина гидрохлорида/эпинефрина гидрохлорида.
Деструкция вирусных бородавок 1,5% раствором цинка хлорпропионата в 50% 2-хлорпропионовой кислоте:
- предварительное обезжиривание 70% спиртовым раствором
- на бородавки 0,1-0,5 см наносится деревянным шпателем с заостренным наконечником
- на бородавки больше 0,5 см наносится стеклянным капилляром
- нанесение раствора до изменения окраски: плоские 1-3 мин, вульгарные 2-5 мин после 2-3-кратного нанесения
- при подошвенных бородавках цвет не меняется, через 5-7 мин после 3-5 аппликаций наблюдается выраженная инфильтрация
- клинический эффект: при плоских и вульгарных после 1-2 обработок через 7- 14 дней, при подошвенных — 1-3 обработки через 14-21 день
- перед каждой обработкой механическое удаление мумифицированной ткани неспиртовыми антисептиками (хлоргексидин, Бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат, водорода пероксид)
- ограничение водных процедур.
Деструкция бородавок комбинацией азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди:
- предварительное обезжиривание спиртовым раствором
- раствор наносится пластиковым шпателем или стеклянным капилляром
- обработка до появления желтого окрашивания очагов на коже или белого на слизистых
- здоровые ткани не затрагиваются
- контрольный осмотр через 3-5 дней после первичной обработки
- при необходимости повторная обработка очагов с интервалом 1-4 недели
- не рекомендуется обрабатывать более 4-5 см 2 .
Для лечения детей и беременных используют физические методы деструкции, не вызывающие токсических побочных реакций.
Деструктивная терапия приоритетна, несмотря на эффективность 50-80% и высокую вероятность рецидива:
- при поражении более 2 см 2
- при подошвенных бородавках
- при бородавках с околоногтевой локализацией.
Читайте также:


