Кашель после прививки от гриппа у взрослого
Грипп — одна из распространенных инфекций холодного периода года. Заболевание может представлять опасность и выходить на уровень эпидемии. Для профилактики заражения и уменьшения развития осложнений инфекции разработаны вакцины. Нередко после прививки от гриппа появляется кашель, насморк и другие признаки вирусной инфекции. Зная, как избежать развития осложнений после вакцинации, можно обеспечить себе хорошее самочувствие и надежную защиту.

Нормальная реакция на прививку от гриппа
Любая вакцинация может сопровождаться серьезными осложнениями для организма. Предотвратить некоторые невозможно, так как они имеют индивидуальный характер.
К местным реакциям на прививку относят проявления, которые появляются в области введения вакцины. Они возникают в первые сутки после процедуры, как правило, это покраснение и инфильтрацией тканей, возможна болезненность. Местные реакции могут продолжаться в течение 2–3 суток и не вызывают значимого беспокойства у человека.
К общим реакциям организма на применение вакцины относятся:
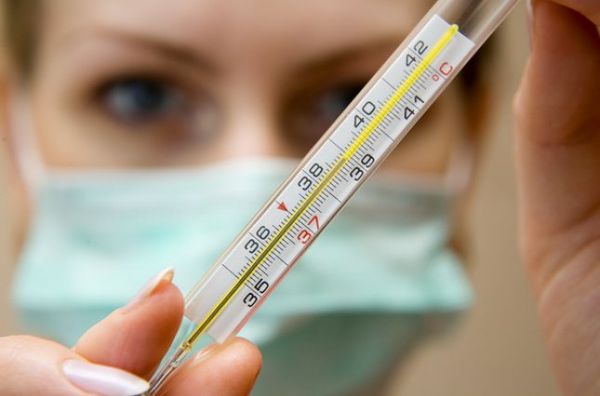
- Повышение температуры тела до 37,5 °C — адекватный ответ на введение чужеродного белка в организм. Субфебрилитет необходим для того, чтобы выработались защитные иммунные клетки против вируса гриппа.
- Кашель после прививки. Допускается легкое покашливание, першение в горле и насморк.
Если общие реакции на введение препарата не исчезают на 4–5 день после иммунизации, возможно, развилось другое заболевание, вследствие ослабления защитных сил организма. В этом случае следует немедленно показаться доктору.
Противопоказания к вакцинации
Применение иммунопрофилактики от гриппа сопряжено с определенным риском для человека. Поэтому важно знать и избегать противопоказания к прививкам.
| Пожизненные | Временные |
|
|
В случае временных противопоказаний вакцину вводят через две недели после полного клинического и лабораторного выздоровления при острых инфекциях. При хронических заболеваниях процедуру проводят в фазу ремиссии.
Может ли возникнуть кашель после вакцинации
Легкое покашливание после прививки не должно вводить в страх, но если на третий или четвертый день возникает сухой интенсивный кашель, то говорят о возникшем осложнении. Такое состояние обычно сопровождается лихорадкой, слабостью, ознобом, потливостью, болью в мышцах и костях. Кроме кашля вероятны и другие грозные осложнения: анафилактический шок, судороги, частичная потеря слуха, васкулит.

В таких обстоятельствах следует знать:
- противогриппозная вакцина не защищает от других инфекционных патологий;
- заболевание способен вызвать штамм гриппа, компоненты которого отсутствовали в прививке;
- параллельно необходимо соблюдать и другие правила профилактики заражения простудными инфекциями;
- появление кашля может быть следствием инфицирования каким-то возбудителем ранее, а прививка всего лишь поспособствовала снижению иммунитета и яркой клинической картине;
- возникновения клинических симптомов простуды спустя несколько недель не может быть связано с применением вакцины;
- использование иммунопрепарата с нарушением методики введения повышает риск развития нежелательных последствий.
В таких ситуациях возможно формирование заболеваний, аналогичных осложнениям после гриппа — синусит, отит, бронхит, пневмония, миокардит и менингит.
Устранение кашля
Появление сильного кашля от прививки требует срочной медицинской помощи пациенту.
В первую очередь необходимо соблюдать следующее:
- рекомендуется покой и больше времени проводить, лежа в постели;
- важно обильное теплое питье (до 2 литров в сутки), предпочтительны компоты из свежих ягод и сухофруктов, минеральная вода без газа, молоко и кисломолочные продукты;
- необходимо полноценное питание с достаточным количеством мяса, овощей и фруктов;
- должна проводиться уборка в помещении с проветриванием каждые 1,5–2 часа, и увлажнением воздуха;
- необходимо избавиться на период болезни от вредоносных привычек — курения, употребления алкогольных напитков;
- исключить переохлаждение и стрессовые ситуации.

Назначается этиологическая, патогенетическая и симптоматическая медикаментозная терапия при кашле:
- При развитии гриппозной инфекции показано назначение противовирусных лекарственных средств — Гриппферон, Кипферон, Кагоцел, Цитовир, Ремантадин, Тамифлю.
- Когда кашель спровоцирован бактериальной инфекцией, показано применение противомикробных препаратов широкого спектра действия: цефалоспорины (Цефазолин, Цефуроксим), макролиды (Кларитромицин, Рокситромицин), фторхинолоны (Офлоксацин, Левофлоксацин), аминогликозиды (Амикацин).
- При вязкой мокроте используют отхаркивающие медикаменты — Мукалтин, Амброксол, Флудитек, Лазолван. Малышам предпочтительно применять средства растительного происхождения (сиропы Геделикс, Стоптуссин, Гербион, Бронхикум).
- Жаропонижающие лекарства при лихорадке — Парацетамол, Упсарин Упса, Ибупрофен, Нурофен. Детям назначают Панадол, Эффералган, Цефекон в ректальных свечах.
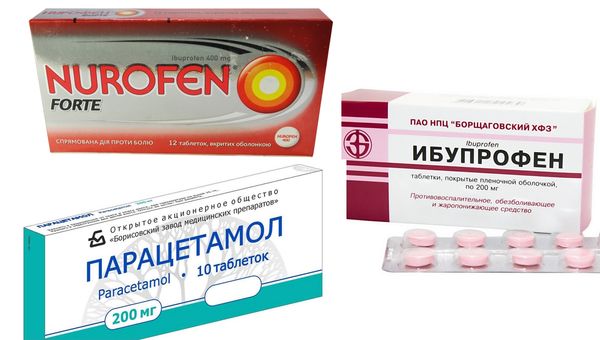
Также могут применяться в терапии кашля после прививки. Самый простой способ — дышать над паром из кастрюли с прокипяченной водой с добавлением ромашки, мать-и-мачехи, шалфея или липы. Эффективно использовать небулайзер.
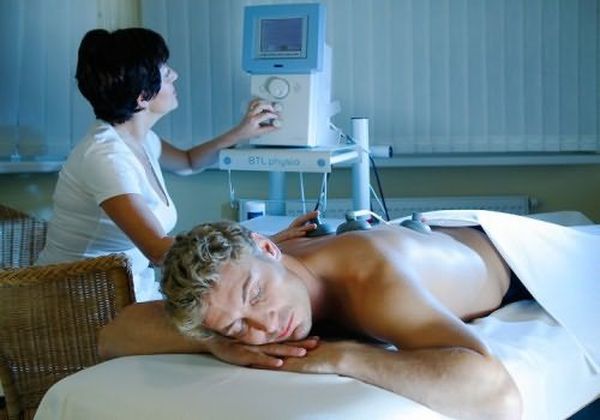
Физиотерапевтические методики, применяемые при кашле:
- теплопроцедуры с парафином, грязелечения и глины;
- индуктотермия в межлопаточной зоне;
- методы УВЧ и УФО грудной клетки;
- магнитотерапия;
- лекарственный электрофорез.
Улучшит состояние пациента проведение дыхательной гимнастики, которая предупреждает развитие застойных явлений в легких и содействует скорейшей эвакуации мокроты. Для этого делают вдох, задерживают дыхание на несколько секунд, а затем медленно выдыхают. Повторять упражнение рекомендуется 4–5 раз в сутки по 5–6 минут.
Придание человеку дренажного положение при кашле поможет очищению воздухоносных путей от слизи. Для этого головной конец тела необходимо расположить ниже ножного.
Лечебный массаж также дополнит традиционные методы терапии кашля после прививки от гриппа.
Как предотвратить развитие побочных эффектов
В первую очередь профилактические меры касаются медицинского персонала. Вакцинировать разрешается только специально обученным медсестрам и врачам в процедурном кабинете поликлиники, школы, ФАПа, здравпункта. Иммунопрепарат транспортируется и храниться с соблюдением всех условий.
Важно правильно оценить показания и противопоказания к назначению препарата от гриппа. Если процедура планируется ребенку, родители имеют право написать отказ от прививки по личным соображениям.
В случае если вакцинация все-таки будет проводиться, необходимо подготовиться к процедуре, чтобы избежать кашля и насморка:
- назначается анализ мочи и периферической крови для исключения воспалительного процесса в организме;
- если в анамнезе была анафилаксия (острая аллергическая реакция на что-либо с развитием шока, отека Квинке или крапивницы), рекомендуется консультация аллерголога или иммунолога;
- для профилактики советуют прием антигистаминных препаратов за трое суток до прививки;
- до вакцинации и после нее следует беречь себя от переохлаждения, не голодать, исключить длительные прогулки;
- маленьким деткам запрещается использование новых прикормов и продуктов питания в ближайшие дни до и после иммунизации;
- после непосредственного введения препарата не следует отправляться домой в течение 30–40 минут, лучше находиться под прививочным кабинетом это время, чтобы в любой момент позвать на помощь медиков;
- необходимо следить за изменением состояния первые 3–4 дня после вакцинации, родителем нужно наблюдать за ребенком, измерять ему температуру тела.
Только грамотное и тщательное соблюдение правил подготовки, проведения и наблюдения после иммунопрофилактики избавит от нежелательных реакций и осложнений прививки.
Заключение
Легкое покашливание после вакцинации против гриппа относится к нормальной реакции организма на внедрение чужеродных белков. Появление сильного кашля с температурой и другими тяжелыми последствиями относится к осложнениям иммунизации, связанной с несоблюдением норм хранения и введения вакцины или неправильной подготовкой взрослых и детей. Верная тактика медицинского персонала и самого человека перед применением прививке не вызовет нежелательных результатов, а поможет сформировать крепкий иммунитет против гриппа.

Прививка от гриппа помогает взрослым и детям избежать тяжелых последствий болезни. При своевременной вакцинации организм создает защитный барьер для патогенного вируса. Точное соблюдение правил процедуры позволяет избежать появления кашля и других осложнений после инъекции.
Что представляет собой грипп
Грипп – это острое вирусное заболевание. Оно поражает органы дыхательной системы, сопровождается тяжелой интоксикацией организма. Возбудитель попадает на слизистую носоглотки воздушно-капельным путем. После недолгого инкубационного периода, во время которого вирус активно размножается и распространяется по клеткам оболочки, начинается острая фаза болезни. Она проявляется такими симптомами:
- высокая температура тела;
- головная, суставная, мышечная боль;
- потливость, вялость, дрожь в теле.
Если в течение 5-7 дней не удалось вылечить болезнь, к ней присоединяется бактериальная инфекция.
Особенности вакцинации
Вакцинация – это введение в организм биологически-активного препарата, способного сформировать иммунную защиту от вируса гриппа. Вакцина вводится внутримышечным способом. Прививки делают в поликлинике или в медицинском кабинете предприятия, учебного учреждения.
Чтобы после прививки у ребенка не появился кашель или другие симптомы болезней, перед инъекцией врач осматривает малышей, меряет им температуру. Вакцину вводят только здоровым детям, организм которых способен уничтожить ослабленные фрагменты вируса. Такое же правило актуально для взрослых пациентов.
Внутримышечная инъекция считается довольно болезненной. Поэтому укол часто делают в зону плеча. Верхняя часть руки не испытывает большую нагрузку, но при этом мышечная ткань постоянно движется, что способствует быстрому всасыванию компонентов в кровь. Детям, младше одного года, прививку вводят в бедро, так как мамам трудно удержать сидячего ребенка в неподвижном положении.
Как обезопасить здоровье после прививки
В течение 2-3 недель после прививки формируется иммунитет против вируса гриппа. В этот период организм считается ослабленным. Поэтому для профилактики кашля и других симптомов болезни, соблюдайте следующие правила:
- не навещайте больных родственников;
- не находитесь в местах массового скопления людей;
- ограничьте физическую нагрузку;
- избегайте стрессов;
- соблюдайте режим труда и отдыха.
Ребенку после прививки рекомендуется побыть один день дома, не посещать детский сад или учебное заведение.
Кашель после прививки
Иногда ребенок или взрослый человек болеют гриппом даже после вакцинации. Но в этом случае заболевание протекает в легкой форме, без развития осложнений. Кашель, насморк и головная боль легко поддаются консервативному лечению.
Кроме того, вакцина от гриппа не защищает организм от других вирусных и бактериальных инфекций. Поэтому после повышения температуры тела, появления кашля или насморка вызывайте врача и выполняйте все указания и рекомендации по лечению болезни.
Противопоказания и побочные эффекты
Прививку от гриппа не делают во время острой фазы любой хронической болезни. Вакцинация противопоказана во время лечения простудного и аллергического кашля. Сахарный диабет и другие нарушения обмена веществ также считаются противопоказанием к проведению профилактической инъекции.
Вакцину от гриппа не водят людям с аллергией на куриный белок.
Побочные эффекты от прививки появляются очень редко. Согласно статистическим данным, лишь 1% людей ощущает неприятные симптомы после инъекции. Они выражаются в уплотнении места прокола кожи, появлении головной боли, сухого кашля, общего недомогания организма.
Теперь возвращаемся к COVID-19. По сути это тоже одна из острых респираторных вирусных инфекций, только более тяжелая. Грипп, кстати, также относится к группе вирусных респираторных инфекций и тоже может протекать достаточно тяжело. Переболеть именно гриппом, одним и тем же его штаммом в рамках одного эпидемического сезона можно только один раз. Но ничто не мешает человеку до этого гриппа или после него переболеть другими ОРВИ, теми самыми простудами.
ПРОСТУДИЛСЯ — ЖДИ COVID?
- Все зависит от тяжести перенесенной респираторной инфекции и от общего состояния здоровья человека. Мы же не зря говорим нашим пациентам, что болеть на ногах — дурной тон и в отношении себя, и по отношению к окружающим. И если до сих пор это были пусть и настоятельные, но пожелания, то сейчас это критически важно. Потому что, если человек заболел коронавирусной инфекцией в легкой форме и чувствует себя относительно удовлетворительно, то, наплевав на все и выйдя на работу или просто в магазин за продуктами, он может заразить кучу народа. И совершенно не обязательно, что все эти люди точно так же будут болеть легко. Нет, они могут заболеть очень тяжело.

Анализ крови после ОРВИ у некоторых людей немного меняется Фото: Юлия ПЫХАЛОВА
Отдельная история — люди из группы риска. Это старшее поколение (60+), беременные женщины, пациенты с серьезными хроническими заболеваниями, в первую очередь с болезнями органов дыхания. У них риски действительно повышены и требуется более тщательное медицинское наблюдение. К этой же группе, по всей видимости, можно добавить тех, кто перенес ОРВИ или грипп в тяжелой форме. У них период восстановления после болезни дольше, и в это время они тоже находятся в группе риска, должны быть особенно осторожны.
ЧТО ЗНАЧАТ ИЗМЕНЕНИЯ В АНАЛИЗАХ КРОВИ
- Есть такая версия: если после любой простуды (ОРВИ) сдать анализ крови, то в нем будет снижено количество иммунных клеток лимфоцитов. А это точно говорит о том, что защита нашего организма перед новыми врагами ослаблена.
- Действительно, анализ крови после ОРВИ у некоторых людей немного меняется. Он выглядит чуть иначе, чем, скажем, после перенесенных бактериальных инфекций. Врачам хорошо известно, что при той или иной тяжелой болезни может развиваться так называемый вторичный иммунодефицит. И это найдет свое отражение в том числе в анализе крови. Но важно понимать: лабораторные маркеры (те или иные показатели в анализе крови. - Ред.) и клинический иммунодефицит это разные вещи. То есть: изменения в анализах, которые мы видим на исходе ОРВИ, в подавляющем большинстве случаев не сопровождаются заметными клиническими проявлениями. Реального ощутимого ослабления, ухудшения состояния организма не происходит. К тому же сниженные показатели, как правило, быстро восстанавливаются.
- Значит, это заблуждение, что организм обязательно ослабляется?

COVID-19 по сути тоже одна из острых респираторных вирусных инфекций, только более тяжелая Фото: Юлия ПЫХАЛОВА
МОЖНО ЛИ НАТРЕНИРОВАТЬ ИММУНИТЕТ
От редакции: как сообщает Всемирная организация здравоохранения, такая прививка так же ничуть не снижает восприимчивость к коронавирусу.
ВОПРОС В ТЕМУ
А если вирусы нападут одновременно?
- Может ли человек заразиться несколькими вирусами одновременно? Скажем, заболеть сразу и простудой, и COVID?
- Теоретически — да. Практически — нужны серьезные исследования. Научных достоверных данных о коронавирусной инфекции, включая ее взаимодействие с другими вирусными возбудителями, накоплено еще все-таки недостаточно много. Сейчас это будут только предположения.
- Давайте разберем ситуацию из практики: если сейчас к врачу приходит человек с кашлем-температурой, то будут ли основания заподозрить у пациента сочетанную инфекцию, COVID и ОРВИ? И предпринять какие-то особенные меры?
- Что-то такое подозревать просто нет смысла. Уже не раз было сказано: отличить коронавирусную инфекцию от других ОРВИ по клинической симптоматике практически невозможно. Поэтому, если есть какие-либо признаки острого респираторного заболевания, нам важно не выяснять, сочетается ли тут ОРВИ и COVID-19, а установить: есть ли именно коронавирус у данного человека? Если коронавирусной инфекции нет, то не столь принципиально, какой другой возбудитель вызвал ОРВИ. Просто лечим человека симптоматическими препаратами. Потому что ОРВИ нетяжелого течения у здорового в целом человека специальной терапии не требует.
Если же диагностирована COVID-19, то принимаются меры по изоляции или госпитализации, особому медицинскому наблюдению и лечению.
Карантин - это НЕ каникулы.В Москве ввели карантин. Но жители столицы решили, что это каникулы Такая безответственность поставила под удар не только самих нарушителей, но и всех окружающих. Поэтому c 30 марта власти запретили москвичам выходить из дома без веских причин
ЧИТАЙТЕ ТАКЖЕ
Как с помощью экспресс-анализов ученые собираются обуздать эпидемию коронавируса
Только тотальное тестирование позволит выявить армию пациентов-невидимок с бессимптомным течением COVID-19 (подробности)
Почему насморк и кашель — не повод отложить плановую прививку

Календарь профилактических прививок строго регламентирован: каждая вакцина имеет свои сроки введения. Они рассчитаны исходя из особенностей иммунной защиты и сроков формирования системного иммунитета. Чаще всего после введения первой дозы необходимо делать ревакцинацию, т. е. прививаться повторно. Количество рекомендованных ревакцинаций разными вакцинами колеблется от о1 до 7. Интервал между прививками, как и график, утвержден исходя из особенностей иммунного ответа на ту или иную вакцину.
И это понятно — ведь чаще всего вакцинируют детей, а они могут болеть респираторными инфекциями до 10 раз в год, а то и больше. При плотном графике прививок в первые годы жизни вероятность того, что очередная вакцинация придется на простуду, весьма велика.
Сегодня, когда все чаще звучат давно забытые диагнозы, такие как корь, дифтерия и даже бешенство и столбняк, медлить с надежной защитой можно только когда риск вакцинации превышает пользу. И при простуде чаша весов зачастую склоняется в пользу прививания, а не отказа от него.

Зарубежные специалисты уверены: дети с ОРВИ, протекающей в мягкой форме, должны прививаться по графику, даже если на момент вакцинации у них повышена температура тела. Авторитетные медицинские организации, в том числе Американский центр по контролю и профилактике инфекционных заболеваний, Американская академия семейных врачей и другие, рекомендуют прививать ребенка, даже если у него:
- температура тела выше 37 градусов (но не выше 38!);
- насморк или кашель;
- воспаление среднего уха (отит);
- легкая диарея.
Во всех этих ситуациях польза от вакцинации (своевременная защита от тяжелых инфекций) существенно выше, чем риск побочных эффектов.
Читайте также:
Лечение насморка у маленьких детей
Вакцина — это лишь еще один, дополнительный, антиген. Она может вызвать, как правило, мягкие побочные эффекты, например, умеренную лихорадку, болезненность или отечность в месте введения. Но вакцина не способствует ухудшению состояния или обострению легкой простуды: дополнительный антиген — это только один вызов из многих тысяч, на которые приходится отвечать постоянно.
Стоит отметить, что мнение отечественных педиатров по поводу иммунизации температурящих детей все-таки отличается от точки зрения западных коллег: в методических указаниях Минздрава РФ при нетяжелых ОРВИ рекомендуется проводить вакцинацию после нормализации температуры тела.
И все же набивший оскомину насморк не является противопоказанием к прививкам и в отечественной медицине. Как и кашель, боль в горле и прочие катаральные симптомы, протекающие при температуре менее 37 градусов.
Хочется подчеркнуть, что в подавляющем большинстве случаев нет необходимости в проведении анализов крови перед планируемой вакцинацией, поскольку реальные противопоказания подтверждать лабораторными исследованиями нет смысла: их нельзя не заметить.

Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний — безусловные временные противопоказания к вакцинации. Под это понятие подпадают:
- ОРВИ и грипп, сопровождающиеся повышением температуры тела (выше 37 градусов в отечественных рекомендациях и выше 38 — в западных);
- бактериальные инфекции (бронхит, пневмония и др.);
- бронхиальная астма в стадии обострения;
- хронический обструктивный бронхит в стадии обострения;
- атопический дерматит в стадии обострения;
- сенная лихорадка в стадии обострения и другие патологии.
Согласно методическим указаниям Минздрава РФ, плановые прививки в таких случаях должны проводиться через 2–4 недели после выздоровления или во время ремиссии. При этом в некоторых случаях имеет смысл вакцинировать под лекарственной защитой, например прививать ребенка, страдающего аллергией или атопическим дерматитом, на фоне назначения антигистаминных препаратов.
Существует также и перечень заболеваний, которые являются медотводом от вакцинации. Среди них:
- Тяжелое хроническое заболевание, например рак.
- Иммунодепрессия. К этому состоянию не относятся частые простуды — об истинном иммунодефиците говорят после трансплантации органов или костного мозга, а также при приеме иммунодепрессантов.
- Тяжелая аллергическая реакция на предыдущую дозу вакцины или компонента вакцины. Опять же подчеркнем, что к тяжелым не относятся местные реакции, лихорадка.
Согласно статистике Минздрава РФ, только у 1 % детей встречаются основания для медотвода от вакцинации и примерно еще у 1 % — для временной отсрочки иммунизации. Таким образом, 98 детей из 100 должны прививаться согласно календарю прививок, из месяца в месяц, несмотря на насморки и прочие мелкие неприятности.
Многие родители интересуются, можно ли делать прививку от гриппа, если ребенок кашляет. При появлении кашля и других сопутствующих клинических признаков педиатры рекомендуют перенести проведение процедуры до того времени, пока малыш полностью не вылечится. Категорически не рекомендуется давать медикаментозные препараты ребенку без врачебного назначения, что может привести к тяжелым последствиям.
Разрешается ли делать прививку при кашле?
Педиатры не рекомендуют вводить вакцину при кашле ребенку, особенно, если малыш не может откашляться, данное состояние сопровождают другие болезненные симптомы, увеличена температура тела. После успешного излечения заболевания должно пройти не менее 2 – 4 недель перед прививанием. Этого времени хватит детскому организму для полного восстановления, при этом вероятность появления нежелательных реакций после введения лекарственного препарата значительно снижается.
При возникновении рассматриваемого явления не стоит отменять вакцинацию, ее следует отложить на некоторое время. Прививка поможет избежать серьезных последствий после заболевания гриппом, вплоть до летального исхода. Перед вакцинацией следует провести обследование организма, сдать некоторые анализы, которые назначит педиатр.

Противопоказания при вакцинации
К противопоказаниям относятся:
- развитие сильной негативной реакции после предыдущей вакцинации;
- ослабленные защитные свойства организма (иммунодефицитное состояние);
- афебрильные судороги;
- серьезные заболевания центральной нервной системы;
- масса тела менее 2 кг;
- дерматит аллергической природы;
- склонность к аллергическим проявлениям, особенно на яичный белок, аминогликозиды, дрожжи.
Также существуют временные ограничения проведения вакцинации:
- обострение патологий хронической формы;
- острые заболевания инфекционного/неинфекционного типа;
- ринит;
- кашель;
- увеличенная температура тела.
При наличии подобных проблем необходимо отложить проведение процедуры до полного излечения, восстановления иммунных качеств организма. Не рекомендуется прививать младенцев в раннем возрасте (до 6 мес.), а также тех, кто переболел простудным заболеванием менее двух недель назад. Введение препарата при наличии вышеперечисленных состояний способно привести к нежелательным последствиям.
Возможные осложнения после прививки
При развитии негативной реакции на вакцину против гриппа возникают те же болезненные симптомы, что и на другие прививки (общее ослабление организма, недомогание, местное воспаление). Место укола может слегка припухнуть и покраснеть. Также возможно развитие кашля после прививки от гриппа.
Появление подобного состояния объясняется началом развития иммунного ответа на введенное лекарственное средство и продуцирования антител к вирусу гриппа. При появлении следующих клинических признаков следует обратиться за врачебной помощью:
- увеличение температурных показателей выше 38,5°;
- развитие сильной аллергической реакции (крапивницы, отечности);
- температура тела от 37,5° не проходит на протяжении 4 сут.;
- сильное опухание области введения препарата, появление уплотнения.
Многие мамы беспокоятся о здоровье малыша после прививки, так как подразумевают развитие заболевания после введения лекарства. Однако это не может произойти в результате проникновения в организм неживых (инактивированных) вирусов. Несмотря на это, ребенок может простудиться на фоне сниженных защитных качеств.
Лечение и профилактика кашля
Терапия длительного кашля должна быть комбинированной, состоящей из медикаментозных препаратов и физиотерапевтических процедур. При возникновении подобного состояния необходимо посетить педиатра, который должен установить точную причину появления кашля.

Лечение сухого кашля направлено на его переход в продуктивную форму, при которой происходит разжижение и отделение мокроты в дыхательных путях. При влажном – на облегчение и ускорение выведения слизи из них. При этом врач может назначить:
- Противокашлевые медикаменты с кодеином в основе. Среди подобных лекарств выделяют: Кодтерпин, Гликодин, Коделак, Тусупрекс, Омнитус. Принимать по одной таблетке 2 – 3 р./сут.
- Лекарственные препараты, блокирующие кашель (B-адреноблокаторы). Например, Стоптуссин, Флавамед, Бронхикум, Синекод. Выпускаются в таблетированной и жидкой форме. Терапевтический курс не должен превышать полутора – двух недель.
- Лекарства с противовирусным эффектом (Амизон, Новирин, Анаферон, Амиксин, Афлубин). Назначаются при вирусном происхождении кашля. Принимать по 1 – 2 табл. 2 – 4 р./сут.
- Антибиотические средства (Азитромицин, Эритромицин, Амоксил, Бисептол). Используются при бактериологической природе рассматриваемого состояния. Курс лечения, как правило, составляет 5 – 7 сут. Препарат употреблять по 1 – 2 табл. 1 – 2 р./день после принятия пищи.
- Противовоспалительные медикаменты (Ибупрофен, Сератта). Пить по 1 – 2 табл. 2 – 3 р./сут. после трапезы. Длительность лечения составляет 1 – 1,5 нед.
- Антигистаминные препараты (L-Цет, Супрастин). Принимать по 1 табл. 1 раз/сут. после трапезы. Курс терапии составляет 5 – 7 сут.
- Жаропонижающие лекарства (Панадол, Ибупрофен, Аспирин, Парацетамол). Используются для снижения температурных показателей, достигших 38°. Принимать по 1 – 2 табл. после еды.
- Витамины (Декамевит, Аскоцил). Способствуют повышению защитных качеств организма. Пить по 1 табл. 2 – 3 р. сут. не более 1 – 1,5 нед.
Для предупреждения развития патологического явления в организме человека следует придерживаться следующих профилактических правил:
- Избегать переохлаждения.
- Регулярно промывать руки мыльным раствором.
- Отказаться от контактов с инфицированными людьми.
- Использовать медицинскую маску во время нахождения в общественных местах во время повышенной заболеваемости гриппом/ОРВИ.
- Искоренить вредную привычку (курение).
- Контролировать питьевой режим. Рекомендуется ежесуточно выпивать до 2 – 2,5 л жидкости.
- В период эпидемий проходить вакцинацию.
- Избегать пассивного курения (воздействия на организм табачного дыма).

При появлении болезненной симптоматики следует отправиться к педиатру, который определит точную причину развития кашля, назначит соответствующее лечение, учитывая степень тяжести болезни, индивидуальные особенности организма ребенка. Настоятельно не рекомендуется заниматься самолечением.
Читайте также:



