Какому семейству относится гепатит с

Вирусный гепатит С является серьезным и опасным заболеванием, требующим своевременной терапии и постоянного наблюдения у лечащего врача. Если заболевание запустить, повышается вероятность осложненного течения ВГС. В частности, повышается риск возникновения цирроза или фиброза печеночных тканей. Именно поэтому начать лечение вирусного поражения печени нужно как можно раньше.
Но для того, чтобы безошибочно выбрать терапию болезни, важно знать историю гепатита С. Что это за болезнь? Когда она была открыта? Как лечили ВГС раньше? Как в наше время обстоят дела с распространенностью и лечением этого заболевания? Подробный ответ на каждый из этих вопросов по истории болезни гепатит С вы сможете найти в нашей статье.
Что это за болезнь?
ВГС является вирусным заболеванием, характеризующимся воспалительными процессами в печени и общим недомоганием. Вирус гепатита С относится к семейству флававирусов. Наибольшая концентрация гепатовируса содержится в крови зараженного. Незначительное его количество обнаруживается в слюне, сперме, вагинальных выделениях и слизи зараженного человека.
Примерно у 15% из общего числа заболевших развивается острая форма ВГС. Для данного состояния характерна следующая симптоматика:
- Боли в области правого подреберья
- Желтушный оттенок кожных покровов и глазных яблок
- Общее недомогание, напоминающее состояние при гриппе
- Потемнение мочи до оттенка темного пива и обесцвечивание каловых масс
- Нарушения сна (бессонница, сонливость)
- Нарушения координации и вялость
- Депрессивные расстройства.
Несмотря на кажущуюся тяжесть острой фазы, именно в ее период организм активно борется с гепатовирусом.
Когда был обнаружен ВГС?
Позднее, в 1989 году, был сделан решающий шаг в выделении патогенного агента ВГС. В исследуемых образцах крови была обнаружена РНК возбудителя заболевания, характерная для семейства флававирусов. Именно этот патоген был назван вирусом гепатита С.
Как лечили заболевание раньше?
Первой схемой лечения, используемой при терапии вирусного гепатита С, является Интерферон-альфа + Рибавирин. Эти лекарственные средства напрямую на вирус не воздействуют, однако могут обеспечить стойкую ремиссию, благодаря медикаментозному усилению естественной защиты гепатоцитов. Интерферон применяется в виде инъекций, Рибавирин — в таблетированной форме.
Подобная схема лечения имеет массу недостатков:
- Выраженные побочные эффекты. Интерферон плохо воспринимается человеческим организмом. В процессе терапии пациент может значительно потерять в весе и лишиться волос.
- Длительность терапии. Лекарства применяются в течение 6-12 месяцев. Это может негативно повлиять на работу почек и эндокринной системы.
- Негативное влияние на биохимический состав крови больного. В значительной мере повышается уровень лимфоцитов и тромбоцитов, что может привести к злокачественной анемии. По этой причине пациентам приходится регулярно сдавать анализы крови и срочно прерывать терапию, если обнаруживается тревожная тенденция.
- Низкая эффективность. Купировать болезнь удается в 70 случаях, полностью вылечить гепатит при помощи Рибавирина и Интерферона практически не реально.
В настоящее время интерфероновая методика терапии ВГС используется в бюджетных медицинских учреждениях и постепенно устаревает.
Каков процент зараженных в настоящее время?
В настоящее время по истории болезни гепатит С известно 8 генотипов возбудителя заболевания. Наиболее распространены первые 6 из них. При этом процент заражения:
- 1, 2 и 3 gen выше на Европейском континенте, в частности, на территории бывшего ССССР
- 4 генотипом наиболее высок в США и на территории Северной Африки
- 5 gen все больше возрастает в Азиатских странах
- 6 генотипом высок в странах Южной Африки
В настоящее время хроническим гепатитом С страдает около 150 миллионов человек. Все эти больные подвергаются риску развития цирроза и фиброза печени.
Данные статистики в этом плане не утешительны. Ежегодно:
- Более 350 тысяч инфицированных умирает от осложнений, связанных с вирусным поражением печени.
- Более 3-4 миллионов людей заражаются при контакте с инфицированной кровью.
В настоящее время в России число больных ВГС составляет около 11 миллионов человек. К сожалению, эта цифра неуклонно растет. При этом, флававирус интенсивно мутирует. По данным исследований, в течение ближайших 10 лет количество зараженных может резко возрасти.
Разработка новых препаратов от ВГС
В 2011 году американская корпорация Gilead начала интенсивную разработку инновационных препаратов прямого противовирусного действия (ПППД). В 2013 году был выпущен Софосбувир, нуклеотидный аналог, являющийся прямым ингибитором полимеразы флававируса NS5B.
Лекарство было подвергнуто ряду лабораторных и клинических исследований, результаты которых показали, что Софосбувир одинаково эффективен как с Рибавирином, так и без него. Разработка нуклеотидного ингибитора позволила отказаться от опасных инъекций Интерферона-альфа.
Софосбувир не используется в монотерапии. В совокупности с ним применяются NS5A-ингибиторы, разработанные несколько позднее:
- Ледипасвир — применяется для лечения 1, 4, 5 и 6 генотипов. Разработан Gilead Sciences.
- Даклатасвир — применяется в терапии 1, 2, 3 и 4 генотипов. Разработан Bristol-Myers Squibb.
- Велпатасвир — эффективен при лечении любого генетического типа ВГС. Разработан Gilead Sciences.
В настоящее время производством оригинальных ПППД занимаются США и Индия.
Американский Софосбувир (400 мг в 1 драже) вышел на мировой рынок под торговым названием Sovaldi в 2014 году. Чуть позднее были выпущены следующие лекарственные средства:
- Daclinza — 60 мг Даклатасвира в таблетке;
- Epclusa — 100 мг Велпатасвира, 400 мг Софосбувира;
- Harvoni — 90 мг Ледипасвира, 400 мг Софосбувира.
Новейшие ПППД отличались высочайшим качеством и эффективностью. Не менее 97% из общего числа больных выздоравливали после курса приема этих лекарственных средств. Курс их приема сравнительно краток — 12-24 недели. На биохимический состав крови лекарства не влияют, сильных побочных эффектов не вызывают.
Но есть у препаратов американского производства существенный недостаток. По причине того, что корпорациям приходится покрывать расходы на разработку, стоимость лекарств чрезвычайно высока. За одну упаковку Sovaldi, к примеру, придется заплатить не менее 126 000 рублей.
Чрезвычайно высокая стоимость ПППД из Америки вызвала шквал критики. Ведь основной процент инфицированных проживает на территории бедных стран. Эти люди не могут себе позволить настолько дорогие медикаменты.
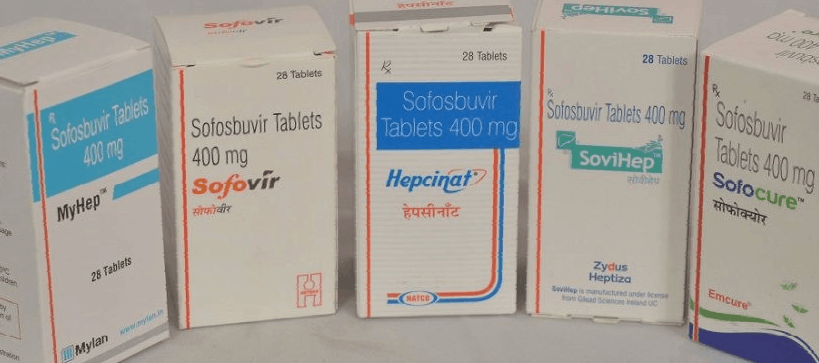
Ситуацию спасло предоставление международной лицензии на производство лекарств для борьбы с хроническим гепатитом С индийским фармагигантам. Лицензия позволяет производить ПППД по оригинальной рецептуре, а так как Индия платит лишь за ежегодное продление договоренности, стоят производимые ею медикаменты в 20 раз дешевле американских.
Всего лицензионный договор получили 11 фармагигантов, в числе которых Zydus Heptiza, Natco Pharma, MyLan и Hetero. Ниже представлен перечень основной продукции этих концернов:
| Аналог из США | Zydus | Natco | Aprazer | Hetero | Mylan |
| Sovaldi / Совальди | Sovihep | Hepcinat | Sofokast | Sofovir | MyHep |
| Epclusa / Епклуса | SoviHep V | Velpanat | Velakast | Velasof | MyHep All |
| Daclinza / Даклинза | Dacihep | DaclaHep | Dacikast | Natdac | MyDacla |
| Harvoni / Харвони | LediHep | Hepcinat LP | Ledikadt | LediFos | MyHep LVIR |
Соглашение международного уровня позволяет изготовителям из Индии распространять свою продукцию за пределами своей страны. Однако по договоренности оптовые партии лекарств могут направляться лишь в 105 стран третьего мира, перечень которых указан в лицензии. Россия в этот список не входит, однако препараты можно легально заказать через официальное представительство Zydus Heptiza с прямой доставкой из Индии.
Индийские препараты от ВГС — новое слово в истории болезни гепатит С. Благодаря лицензии, полученной индийскими производителями, даже у малоимущих пациентов появляется шанс на быстрое выздоровление.
Заключение
Итак, современная история гепатита С достаточно противоречива. С одной стороны, количество зараженных постоянно растет. Вирус гепатита С постоянно мутирует, появляются новые штаммы. В особенной зоне риска находятся жители стран с очень низким уровнем экономического развития.
Однако есть и положительный момент. В наше время ВГС полностью излечим. К тому же, можно приобрести недорогие препараты, эффективность которых ничуть не ниже, чем у дорогостоящих.
Таким образом, можно сказать, что текущий период является переломным в истории гепатита С. Болезнь еще не побеждена полностью, однако, благодаря современным лекарствам, ее уже нельзя назвать неизлечимой и обрекающей зараженного на медленную и мучительную смерть.
При этом изучение вируса гепатита С не прекращается. Изучаются новые штаммы, разрабатываются дополнительные схемы лечения. Благодаря всему этому можно с уверенностью заявить, что вирусное воспаление печени — не приговор.
Генотип гепатита С представляет собой подтип вирусной инфекции печени. В зависимости от него определяется степень патологического процесса. Заболевание характеризуется длительным инкубационным периодом и отсутствием ярких клинических проявлений. Лечение разных генотипов гепатита С зависит от конкретной видовой принадлежности возбудителя. Из-за долгого скрытого периода и отсутствия яркой клинической картины воспаление часто переходит в хроническую форму.
Генотип гепатита С представляет собой подтип вирусной инфекции печени
Характеристика вируса и его симптомы
Гепатит С развивается вследствие проникновения в организм человека РНК-содержащего вируса, который относится к роду Flaviviridae. Возникнуть может при нескольких ситуациях. Наиболее распространены следующие:
- переливание (заражённой крови донора);
- во время нанесения татуировок, осуществления проколов кожного покрова для пирсинга (если заражён инструментарий);
- при посещении салона красоты и использовании необработанных ножниц и прочих предметов личного ухода;
- использования заражённой иглы во время инъекции наркотиками;
- в процессе родовой деятельности, если заражена мать;
- интимные отношения, когда один из партнеров болен.
Описание клинической картины включает характеристику основных этапов инфекции. На протяжении инкубационного периода (в среднем составляет от 20 до 140 дней) отсутствуют проявления болезни. После его окончания проявляются общие симптомы, которые могут характеризовать разные патологические процессы. Среди них выделяют:
- ощущение общей слабости;
- чувство дискомфорта;
- болезненность в правом подреберье;
- плохой аппетит;
- тошноту;
- уменьшение массы тела;
- диарею.
Опасность гепатита С заключается в том, что часто он выявляется слишком поздно. Запущенность заболевания вызывает необратимые процессы в печени и переход его в хроническое течение.
Группы генотипов гепатита
О том, какие бывают генотипы гепатита С, может рассказать специалист при постановке диагноза. Ведь от характеристики выявленного возбудителя зависит лечение и его эффективность. Выделяют 6 генотипов вируса, которые имеют клиническое значение:
1 генотип имеет три подтипа: a, b и c. Распространен на всем земном шаре. Специфика данного типа заключается в сложности лечения. Это обусловлено быстрой адаптацией патогенной флоры к новым условиям существования.
Гепатит С развивается вследствие проникновения в организм человека РНК-содержащего вируса, который относится к роду Flaviviridae
Среди подтипов наиболее опасен для человека подтип b. В большинстве случаев он переходит в хроническую форму и характеризуется развитием серьезных осложнений.
Эффективность проведенного лечения при 1 генотипе определяется:
- запущенностью патологии;
- концентрацией патогенной микрофлоры в крови;
- соблюдением основных принципов здорового образа жизни, отказом от вредных привычек.
2 генотип, как и первый, делится на три подтипа: a, b и c. Встречается он в разных странах, но гораздо реже по сравнению с другими видами заболевания. Его отличает низкая вирусная нагрузка и медленное течение воспалительного процесса. Осложнения наступают редко. В целом терапия характеризуется положительным прогнозом.
3 генотип имеет 2 подтипа: a и b. Наибольшее распространение заболевание получило на территории стран бывшего Советского Союза. 3 генотип наиболее изучен из всех вариантов гепатита С. В связи с этим его лечения оказывается эффективным в преобладающем количестве случаев заражения.
Длительность терапии в среднем составляет 24 недели. При ее отсутствии высок риск развития фиброза и стеатоза (жировой дистрофии) печени.
Остальные три генотипа (4, 5, 6) изучены меньше по сравнению с первыми. Генотип 4 получил наибольшее распространение в Африке. Он характеризуется большим числом подтипов: a, b, c, d, e, f, h, i, j.
Генотипы 5 и 6 имеют по одному подтипу. Заболевание 5а чаще всего встречается в ЮАР, 6а – в Азии.
Генотипирование возбудителя обусловлено теми мутациями, которые происходят с вирусом. Так как изменения протекают на генетическом уровне, иммунитет не справляется с возникающей нагрузкой. Ему приходится постоянно подстраиваться под патогенную флору. Пока это происходит заболевание переходит в хроническое течение. В некоторых случаях генотип бывает смешанным, что ещё больше усложняет процесс избавления от возбудителя и снижает вероятность полного выздоровления.
Какой генотип гепатита С самый опасный
Исследователи выделяют два наиболее опасных типа вируса, вызывающего гепатит С. Первым в этом списке стоит генотип 1, в частности его подтип b. Особенность патологии включает следующие моменты:
- передачу только через кровь;
- наличие частых рецидивов;
- отсутствие полного выздоровления;
- осложнения в виде цирроза, развития новообразований.
Вторым по степени опасности является генотип 3а. Его специфические особенности:
Для генотипа 3а характерно развитие фиброза печени
- заболеваемость среди людей моложе 30 лет;
- развитие такого осложнения, как фиброз печени;
- наличие признаков стеатоза органа;
- проявления криоглобулинемии, когда происходит патологический процесс оседания на стенках мелких сосудов иммуноглобулинов, закупоривающих просвет.
Диагностические мероприятия
Отсутствие яркой клинической картины гепатита С обуславливает необходимость применения точных диагностических методов, позволяющих выявить наличие в крови определённого вируса. Направление на обследование выдает инфекционист или гепатолог, которые могут более подробно рассказать о том, как определить патогенную флору.
Анализ на генотип включает:
- Проведение ультразвуковой диагностики. Позволяет выявить изменения в самом органе, которые диагностируют развитие именно гепатита С. Яркий признак – это наличие стеатоза, то есть появление жировых клеток в ткани печени.
- Исследование крови – ПЦР-диагностика. Позволяет обнаружить антитела к возбудителю и выделить его РНК.
Перед изучением биологического материал важно соблюдать определенные правила: не курить непосредственно перед посещением лаборатории, за несколько до процедуры отказаться от употребления алкогольных напитков. Иногда с помощью анализа крови инфекция не выявляется. Узнать о том, заражён человек или нет, поможет повторное обследование. Определение вируса бывает затруднено из-за:
- нетипичного возбудителя;
- низкой концентрации РНК возбудителя в исследуемом материале;
- наличие нескольких генотипов (именно поэтому столь важным является генотипирование, позволяющее выявить конкретный подтип патогенной микрофлоры);
- неправильных условий сдачи анализа или хранения материала.
Специфика лечения
Гепатит С распространен по всему миру. Лечение заболевания усложняется тем, что до сих пор не создана вакцина против инфекции. Заражение может произойти с любым человеком, независимо от пола, возраста и статуса. Разные подтипы заболевания вызывают разное течение патологического процесса. Их лечение требует применения в первую очередь противовирусных средств.
Терапия гепатита С основана на использовании:
- Рибавирина;
- интерферонов, которые представляют собой противовирусные препараты прямого действия.
Специфика схемы лечения определяется генотипом заболевания. Эффективно применяются пегилированные интерфероны, представленные Пегинтроном и Пегасисом. Они хорошо снимают общие проявления патологии, улучшают самочувствие пациента.
В некоторых случаях заболевание оказывается сильно запущенным. Человека может беспокоить нарушение сна, зуд кожных покровов, усталость. Эти симптомы требуют обязательного устранения.
В качестве главного критерия результативности терапии является вирусологический ответ. Он характеризуется снижением вирусной нагрузки или её отсутствием на определённых этапах лечения. Генотипы 2 и 3a характеризуются ранним вирусологическим ответом. При 1 и 4 типах ответ проявится поздно или не появится совсем.
От генотипа зависит и срок лечения. 48 недель необходимо для устранения симптомов 1 и 4 генотипа. Острая форма 2 и 3 типа требует меньше времени — 24 недели. Хроническое заболевание при любых формах требует контроля на протяжении всей жизни.
Исследователи постоянно занимаются разработкой новых препаратов, позволяющих быстрей справиться с заболеванием. Среди таких лекарств популярны Телапревир и Боцепревир. Ими активно дополняют терапию интерферонами и Рибавирином.
На этапе испытаний находится еще один препарат — Софосбувир. Несмотря на его положительные результаты в борьбе с гепатитом С, в России он не зарегистрирован, поэтому официально применяться не может.
Несмотря на научные разработки в области медицины, гепатит С по-прежнему остается опасным заболеванием. Существование различных генотипов патологии усложняет процесс лечения и избавления от вируса. Поэтому особа роль отводиться профилактике болезни, то есть соблюдении элементарных правил защиты: чистота половой жизни, посещение проверенных салонов красоты, отказ от употребления наркотиков.
Видео
Имеет ли значение генотип при лечении гепатита С?
Описание механизма проникновения вируса гепатита и его разрушительного действия
Гепатит С (hepatitis C) - антропонозная инфекция с гемоконтактным (парентеральным) механизмом передачи, характеризующаяся преимущественным поражением печени, чаще всего с легким безжелтушным ходом острой формы болезни и частым переходом в хронический гепатит с многолетним малосимптомным течением и последствиями в виде цирроза печени или первичной гепатоцеллюлярной карциномы.
Исторические сведения
Обработка вируссодержащего материала различными химическими препаратами позволило установить чувствительность вируса к дезинфекционным веществам и доказало, что он чувствителен к жирорастворимым средствам.
На основании полученных в этих опытах данных вирус (еще до открытия) был отнесен к семейству Flaviviridae. Используя плазму инфицированных шимпанзе, M. Houghton и соавт. в 1988 году с помощью новых молекулярно-биологических методов удалось клонирование и секвестрацию генома вируса гепатита С (ВГС).
Возбудитель гепатита С - РНК-содержащий вирус, который относится к семейству Flaviviridae. Геном вируса - одноцепочная линейная РНК положительной полярности; в геноме имеются две зоны, кодирующие структурные и неструктурные белки (см. рисунок).

У инфицированных постоянно происходит мутация вируса. Существенные изменения нуклеотидных последовательностей возникают в участках генома вируса, обозначеных как Е1 и Е2 (гипервариабельные и вариабельные участки). Эти участки генома играют ведущую роль в уклонении вируса от иммунного ответа организма и вызывают длительную его персистенцию.
Изменения в гипервариабельных областях, приводящие к изменениям в антигенных детерминантах, могут происходить настолько быстро, что иммунное реагирование на соответствующий антиген запаздывает. Репродукция ВГС в основном происходит в гепатоцитах печени, возможно его размножения в мононуклеарах периферической крови, что отрицательно влияет на состояние иммунной системы больного человека.
Основные этапы репродукции
• адсорбция вируса на клеточной мембране с последующим высвобождением в цитоплазму вирусной РНК;
• трансляция РНК, процессинг вирусного полипротеина и формирования реактивного комплекса, связанного с внутриклеточной мембраной;
• использование плюс-цепей РНК ВГС для синтеза промежуточных минус-цепей РНК ВГС;
• синтез новых плюс-цепей и вирусных белков для сбора новых частиц вируса;
• выход ВГС с инфицированной клетки.
Генотипы, субтипы, квазивиды ВГС
Следствием интенсивной генетической изменчивости ВГС является существование различных генотипов, субтипов и квазивидов вируса (все они отличаются нуклеотидной последовательностью в отдельных участках генома). В настоящее время идентифицировано шесть основных генотипов ВГС (в зависимости от уровня гомологии, который принимается в качестве критерия деления на генотипы, количество их может отличаться). Наиболее распространенными в мире являются генотипы 1а, 1b, 2a, 2b, 3a. На их долю приходится более 90% вирусов, выделенных в странах Европы, Южной и Восточной Америки; генотипы 4, 5 и 6 обнаруживают в странах Африки и Азии.
В группе вирусов, принадлежащих к одному генотипу, выделяют субтипы. Уровень гомологии между ними превышает 70%. Известно более 100 субтипов ВГС, кроме того, существуют квазивиды ВГС (разница в последовательностях менее существенная - в пределах 1-14%).
В организме больного одновременно могут содержаться миллионы различных квазивидов ВГС, что негативно влияет на эффективность иммунного ответа. Культивировать вирус не удается. Поэтому свойства ВГС изучены недостаточно.
Считают, что вирус выдерживает нагревание до 50 ° С, инактивируется при температуре 60 ° С за 30 мин, при 100 ° С - за 1-2 мин; чувствителен к УФО, инактивируется жирорастворимыми дезинфектантами.

Возбудитель гепатита С – это РНК-содержащий флавивирус. По данным ВОЗ, в настоящее время 71 миллион человек инфицированы им. Первые микробиологические признаки гепатита С были открыты в 70-х годах. Проведенные в то время анализы крови выделили патоген, который не соответствует вирусному гепатиту групп А и В. В 1987 году ученым из американской корпорации Хирон удалось выделить фрагмент РНК, который принадлежал возбудителю С-гепатита.
Возбудитель гепатита С – актуальный предмет изучения микробиологии, ведь несмотря на все, что известно сегодня о ВГС, вакцина от него не изобретена. Микроорганизм относится к группе РНК-содержащих вирусов, имеет сферическую форму, защищен оболочкой. У гепатита С маленький геном, в котором зашифрована структура 9 белков. В нем много участков мутаций, благодаря которым возбудитель ускользает от иммунного контроля.
Таксономическая принадлежность
Возбудитель гепатита С принадлежит к семейству Flaviviridae. По данным Международного комитета по таксономии вирусов, семейство подразделяется на 4 рода:
- Flavivirus, куда входят 53 вируса человека и животных, в том числе вирус желтой лихорадки и лихорадки Западного Нила, денге, клещевого энцефалита, Зика;
- Hepacivirus, куда входят 14 видов, в том числе возбудитель гепатита C;
- Pegivirus, 11 видов микроорганизмов;
- Pestivirus, 4 вида, которые поражают млекопитающих кроме человека, в том числе вирус диареи крупного рогатого скота и классической чумы свиней.
Структура
Вирусный гепатит С вызывается сферическим вирусом с размером вириона около 30-75 нанометров. Возбудитель имеет белковую оболочку (капсид), которая защищает РНК и имеет строго упорядоченную структуру.
У вирионов гепатита С также имеется суперкапсид – внешняя оболочка, которая состоит из мембранного белка и липидов. Она имеет выросты – гликопротеиновые шипы. Суперкапсид выполняет защитную функцию, связывает микроорганизм с клеткой-мишенью и помогает ему проникать через мембрану.

РНК и генотипы
Геном возбудителя гепатита С представлен однонитевой РКН длиной до 10000 нуклеотидов. При репликации вируса образуется 9 белков – нуклеопротеин, 2 белка оболочки и 6 неструктурных белков, предназначенных для регуляции репродукции микроорганизма. Все гены ВГС характеризуются изменчивостью, и это определяет способность возбудителя длительно сохраняться в активном состоянии в клетках организма-носителя. Такой механизм называют персистенцией.
Во время репликации ВГС активно мутирует. Он воспроизводит измененные копии себя, не видимые для клеток иммунной системы больного человека. Неизменным остается участок из 321-341 нуклекотидов. Это свойство учитывается при постановке диагноза в ПЦР-анализе.
Из-за генетической неоднородности возбудитель гепатита С имеет 11 генотипов и 100 подтипов.
Антигены
Возбудитель гепатита С имеет следующие преобладающие антигены:
- структурные протеины оболочки E1 и E2;
- протеин С (core, ядерный);
- неструктурные белки-ферменты NS2, NS3, NS4 (a и b), NS5 (a и b).
К каждому из антигенов вырабатываются антитела, что обычно происходит через 6-8 недель после инфицирования. Причем антитела не обедают нейтрализующими качествами, достаточными для уничтожения вируса. Против этого у возбудителя есть механизм самозащиты: белки внешней оболочки вируса E1 и E2 имеют участки с высокой частотой мутации, за счет чего образуется множество генотипов и субтипов. Ученые считают, что таким образом подавляется выработка антител, и инфекция перетекает в хроническую форму с постоянной репликацией ВГС в клетках печени.
В ответ на активность возбудителя заболевания происходит изменение белковых фракций гамма-глобулинов в крови. Значительная гипергаммаглобулинемия соответствует воспалительному процессу и характерна для хронически активных гепатитов и циррозов печени.
Устойчивость
Возбудитель достаточно устойчив во внешней среде. Несколько капель высохшей крови больного с высокой вирусной нагрузкой остаются заразными для окружающих при стандартной температуре и влажности в течение 4 суток. При кипячении (температура 95-100°С) возбудитель погибает за 5-10 минут, при температуре 60°С остается активным в течение 20 минут. Вирус не выживает под действием ультрафиолета.
По этой причине больным нужно соблюдать особую осторожность, чтобы не заразить окружающих. Инфицирование может произойти при контакте со следующими личными вещами больного:
- полотенце;
- бритва;
- зубная щетка;
- медицинские и косметологические инструменты;
- поварские ножи при случайных порезах;
- белье, в том числе постельное.
Чтобы продезинфицировать белье, его достаточно пропустить через стандартный цикл автоматической стирки с высокой температурой, а перед использованием прогладить утюгом с двух сторон.
Для дезинфекции предметов обихода можно использовать антисептические растворы – спирт, Хлоргексидин, Мирамистин.
Существует два способа передачи ВГС – естественный и искусственный. Механизм естественной передачи возбудителя гепатита С включает половой, вертикальный и бытовой пути.
Вертикальный путь (от инфицированной матери к ребенку) фигурирует в 19% случаев. Такой способ возможен при высокой вирусной нагрузке либо когда вирус гепатита С у матери выявляется одновременно с ВИЧ-инфекцией.
Половой путь определяется в 4-8% случаев. Возбудитель гепатита C может концентрироваться не только в крови, но и в вагинальном секрете женщин, а также сперме мужчин. Чаще всего гепатит С регистрируется у проституированных женщин, гомосексуалов и партнеров ВГС-позитивных людей (носителей антител). Риск заражения повышается в зависимости от количества сексуальных партнеров и продолжительности контакта.
В 40-50% случаев отследить способ передачи невозможно.
Искусственный механизм передачи возбудителя – парентеральный. Источником гепатита может выступает инфицированная кровь или ее продукты, поэтому уязвимыми оказываются пациенты, которым необходимо переливание крови. Заражение возможно при инвазивных медицинских и косметологических процедурах.
Первые в группе риска – парентеральные (инъекционные) наркоманы. На их долю в разных странах приходится от 30 до 70% случаев гепатита С. В группе риска находятся больные, которые получают лечение гемиодиализом, пациенты с гемофилией, медработники, которые осуществляют гемодиализ и другие медицинские процедуры.

Высокому риску подвергаются те, кто делает пирсинг, татуировки, прокол мочек ушей нестерильными инструментами. Заражение возможно в стоматологическом кабинете или на сеансе обрезного маникюра и педикюра.
Восприимчивость к вирусу во многом зависит от полученной дозы возбудителя.
Главная особенность возбудителя в том, что он не провоцирует острых симптомов и признаков желтухи. Из-за этого гепатит протекает незамеченным. Часто болезнь диагностируют уже на стадии цирроза печени или даже раковой опухоли.
Как выявляют возбудителя
Диагностика гепатита С проводится по следующей схеме:
- Биохимический анализ крови на билирубин и уровень печеночных трансаминаз.
- Иммуноферментный анализ на уровень специфических антител IgM и IgG.
- Качественный, количественный ПЦР и генотипирование.
Результат ИФА не считается 100% гарантией отсутствия или наличия гепатита. ПЦР дает гораздо более точный результат, но его чувствительность позволяет выявить возбудителя лишь через 1,5-2 недели после заражения.
Симптомы
Характерные симптомы вирусного гепатита С включают слабость, апатию, утомляемость, пониженный аппетит. Возможна боль в области печени и диспепсический синдром. Температура тела поднимается редко и не выше 37,5 °С. Обычно таким симптомам больные не придают значения.
В 1% случаев течение гепатита острое и тяжелое. Тогда развивается агранулоцитоз, апластическая анемия, невриты периферических нервов.
Лечение
Терапия вирусного гепатита С включает следующие меры:
- комбинированное лечение препаратами Софосбувир, Ледипасвир, Даклатасвир или их дженериками;
- если инфекция рецидивирует или предшествующие меры оказались неэффективны, терапия дополняется Рибавирином или Интерфероном;
- диета с ограничением жиров, алкоголя и продуктов, стимулирующих секрецию желчи и печеночных ферментов;
- по показаниям – дезинтоксикационная терапия.
Образуется ли иммунитет
В настоящее время постинфекционный иммунитет недостаточно изучен. Считается, к возбудителю не формируется защитный иммунитет. После успешного излечения больной может заразиться повторно тем же или другим генотипом.
Инфекционное заболевание провоцирует опасные осложнения. Репликация (размножение) ВГС приводит к некрозу клеток печени и замещению их соединительной тканью. В дальнейшем фиброз сменяется циррозом. Гепатит С склонен к хронизации и озлокачествлению (в 5-6% случаев подтвержденного гепатита).
Особенно сложная ситуация у ВИЧ-инфицированных. Возбудителя можно победить при помощи современных медикаментов, репликацию вируса сдерживает только постоянный прием антиретровирусных препаратов. На фоне ВИЧ-инфекции осложнения гепатита развиваются стремительно. У здорового человека с момента инфицирования до формирования карциномы проходит в среднем 20-30 лет, у человека с ВИЧ-инфекцией – всего 10-15 лет.
Отличия от других типов гепатовирусов
Возбудитель вирусного гепатита С имеет ряд отличий от других гепатовирусов:
- По способу заражения. В отличие от гепатитов А и Е с энтеральным механизмом заражения, гепатит С передается парентерально (с кровью, спермой, вагинальными выделениями).
- По поведению. Попадая в организм, возбудитель гепатита С повреждает клетки печени, но, в отличие от гепатита А, ускользает от иммунной системы из-за непрерывной мутации.
- По симптоматике. Если гепатит А и Е проявляет себя через 15-50 дней, тип В – через 3-6 месяцев, то тип С имеет инкубационный период около 2-3 месяцев и далее проявляется умеренно, почти не вызывая подозрений у носителя.
В настоящее время изучение возбудителя гепатита С остается актуальной проблемой, поскольку вакцины от заболевания не существует.
Читайте также:




