Какие вирусы вызывают инфекционный мононуклеоз
Большинство родителей слышали пугающее слово — мононуклеоз, или даже столкнулись с необходимостью лечить от этого вируса своего ребенка. Но, чтобы быстро распознать эту болезнь среди их множества, необходимо иметь представление о главных ее симптомах и проявлениях — и сразу приступать к лечению.
Содержание статьи:
Что такое мононуклеоз?
Вирус Эпштейна-Барр (ВЭБ) — главная причина мононуклеоза.
Инфекционный мононуклеоз — это заразное заболевание. Оно может передаваться через слюну, а инкубационный период для моно составляет от четырех до восьми недель.
Использование загрязненных предметов — стаканов или зубных щеток, может распространить инфекцию. У большинства взрослых имеются антитела против вируса Эпштейна-Барр и они невосприимчивы к дальнейшему ее развитию.

Диагноз мононуклеоз подтверждается анализами крови. Болезнь может вызвать воспаление печени (гепатит) и увеличение селезенки.
Во время болезни и фазы восстановления следует избегать активных контактных видов спорта, чтобы предотвратить разрыв селезенки. Долгосрочный прогноз для большинства людей с мононуклеозом благоприятен, а тяжелые осложнения редки.
Симптомы мононуклеоза
Симптомы вирусной инфекции Эпштейна-Барр включают:
- лихорадку;
- усталость ;
- недомогание;
- боль в горле .

Начальные симптомы мононуклеоза:
- общее отсутствие энергии или недомогание;
- усталость;
- потеря аппетита;
- озноб.
Эти начальные симптомы могут длиться от одного до трех дней, прежде чем начнутся более интенсивные симптомы болезни, которые включают:
- сильная боль в горле;
- лихорадка, которая может быть постоянной.
Как правило, сильная боль в горле побуждает людей обращаться к врачу.
Признаки мононуклеоза
Наиболее распространенными признаками мононуклеоза являются:
- покрасневшее горло и миндалины (тонзиллит);
- опухшие лимфатические узлы на шее (обычно с обеих сторон).
Миндалины имеют беловатый налет, как минимум, в одной трети случаев. Селезенка (иногда называемая самым большим лимфатическим узлом в организме) — орган, который находится в левой верхней части живота под грудной клеткой, увеличивается или опухает примерно у половины пациентов с моно.

Может быть увеличена печень и обнаруживаются отклонения в функциональных пробах печени (анализы крови). У некоторых пациентов на теле появляется пятнистая красная сыпь, похожая на сыпь от кори. В течение первых нескольких дней болезни может появиться временный отек обоих верхних век.
Причины мононуклеоза
ВЭБ, вызывающий мононуклеоз, встречается во всем мире. К тому времени, когда большинство людей достигает зрелого возраста, антитела против вируса могут присутствовать в их крови. В России до 95% взрослых в возрасте 35-40 лет имеют антитела к ВЭБ .
Это означает, что большинство людей, когда-то в своей жизни, были заражены этим вирусом. Иммунная система организма вырабатывает антитела для атаки и помогает уничтожать вторгающиеся вирусы и бактерии. Эти специфические антитела к ВЭБ можно обнаружить в крови людей, инфицированных мононуклеозом.
Когда инфекция возникает в детстве, вирус чаще всего не проявляет никаких симптомов. В среднем, только около 10% детей, инфицированных ВЭБ, заболевают этой болезнью.
Точно так же, вероятно, из-за иммунитета от предшествующей инфекции, взрослые обычно не заболевают. Большинство случаев инфекционного мононуклеоза наблюдается в возрастной группе 15-24 лет.
Среди всех существующих заболеваний, подпадающих под широкую классификацию мононуклеозов и вызывающих сходные симптомы (например, цитомегаловирусная инфекция) и увеличение количества лимфоцитов крови, мононуклеоз, вызванный ВЭБ, является самым распространенным.
Факторы риска
ВЭБ может заразить кого угодно. Как было сказано ранее, большинство людей заразились вирусом к тому времени, когда они достигли совершеннолетия. Большинство этих инфекций не вызывают симптомов и не признаются монофоническими.
Моно чаще всего диагностируется у подростков и молодых людей, с пиковой заболеваемостью в возрасте 15-17 лет. Тем не менее, он встречается и у детей.

Заболевание у маленьких детей протекает легче и может имитировать симптомы других распространенных детских заболеваний. Это объясняет почему оно реже диагностируется или распознается в этой младшей возрастной группе.
Как передается мононуклеоз?
После первоначального попадания вирусной инфекции Эпштейна-Барр у людей появляются симптомы в течение четырех — восьми недель. Человек с моно может также передать болезнь, кашляя или чихая — распространяя маленькие капли зараженной слюны или слизи в воздухе, который вдыхается другими.
Совместное употребление пищи или напитков из одного контейнера или посуды также может передавать вирус от одного человека другому, так как это может привести к контакту с зараженной слюной.
Большинство людей были подвержены воздействию вируса в детстве, и в результате чего у них развился иммунитет . Следует отметить, что у большинства людей, которые подвергаются ВЭБ, никогда не развивается мононуклеоз.
Инкубационный период для мононуклеоза — то есть время от начальной вирусной инфекции до появления клинических симптомов, составляет от четырех до восьми недель.
Во время инфекции заразный период, в течение которого человек может передавать вирус другим, длится несколько недель а, возможно, и дольше — даже после исчезновения симптомов.
Поскольку здоровые люди без симптомов также выделяют вирус во время периодов реактивации на протяжении всей жизни, изоляция инфицированных людей не является необходимой.
Считается, что здоровые люди — носители частиц ВЭБ, являются основным путем передачи вируса среди людей. Трудно точно определить, как долго инфекция может оставаться заразной.
Диагностика мононуклеоза
Диагноз мононуклеоз предполагается врачом на основании вышеуказанных симптомов и признаков. Подтверждается болезнь анализами крови, в том числе исключающими другие возможные причины симптомов, например, воспаление горла.
В начале мононуклеоза анализы крови могут показывать увеличение количества лейкоцитов (лимфоцитов) одного типа. Некоторые из этих лимфоцитов имеют необычный внешний вид (атипичные лимфоциты) при просмотре под микроскопом — признак мононуклеоза.
Диагноз могут подтвердить более конкретные анализы крови, такие как моноспот и гетерофильные антитела. Эти тесты проверяют реакцию иммунной системы организма, вырабатывающей антитела против ВЭБ. К сожалению, антитела не могут быть обнаружены до второй или третьей недели болезни.
Анализ крови может выявить воспаление и нарушения функции печени. Диагностические тесты, проводимые в лаборатории, могут быть полезны и в плане исключения других причин ангины и лихорадки — цитомегаловирусной инфекции, острого фарингита и менее распространенных состояний, таких как острая ВИЧ-инфекция или токсоплазмоз.

Какой врач лечит?
Инфекционный мононуклеоз часто лечится специалистами первичной медицинской помощи — педиатрами и терапевтами. При осложнениях или тяжелых ситуациях можно консультироваться с другими медицинскими специалистами: инфекционистами, гематологами, кардиологами, гастроэнтерологами или неврологами.
В случае других клинических осложнений, таких как разрыв селезенки, в лечении пациента участвует и хирург.
Лечение мононуклеоза
Чаще всего никакого специального медицинского лечения мононуклеоза не требуется. Заболевание самоограничено и проходит так же, как и другие распространенные вирусные заболевания. Лечение направлено лишь на облегчение клинических симптомов и признаков.
Все, что необходимо больному — соблюдение режима питания и отдыха.
Доступные противовирусные препараты не оказывают существенного влияния на общий исход мононуклеоза и могут фактически продлить течение болезни. Иногда воспаление горла возникает в сочетании с мононуклеозом и лучше всего лечится пенициллином или эритромицином.
Следует избегать приема ампициллина (омнипен, поликиллин, принципен) и амоксициллина (амоксил , DisperMox, тримокс), так как у 90% пациентов с моно появляется сыпь при приеме этих препаратов. У людей может развиться и аллергия на пенициллин.
Противовирусные препараты не показали значительных результатов. Ацетаминофен (Тайленол) или ибупрофен (Адвил) можно назначать при лихорадке, любых головных болях или болях в теле.
Болезненность горла усиливается в течение первых пяти-семи дней болезни, а затем проходит в течение следующих семи-десяти дней. Набухшие, нежные лимфатические узлы обычно спадают к третьей неделе.
Чувство усталости может сохраняться в течение нескольких месяцев после фазы острой инфекции. Пациентам с мононуклеозом рекомендуется избегать занятий какими-либо контактными видами спорта в течение трех-четырех недель после появления симптомов, чтобы предотвратить разрыв селезенки.
Иногда для лечения сильно опухших миндалин или тканей горла, которые угрожают затруднить дыхание, назначают лечение кортизоном.

Тем не менее, лабораторные исследования, как правило, не подтверждают активную инфекцию ВЭБ у людей с хроническими симптомами этого вируса.
При инфицировании мононуклеозом, стоит обратить внимание и на психосоматику заболевания. Причины вирусов можно посмотреть в таблице психосоматических заболеваний Лиз Бурбо.
Осложнения
Распространенным, но не очень серьезным осложнением моно является легкое воспаление печени или гепатит. Эта форма гепатита редко требует лечения. Как правило, проблема разрешается сама и состояние улучшается.
При увеличении селезенки, возможным осложнением является травматический разрыв. Сильный отек горла и миндалин также может привести к обструкции дыхательных путей. Инфекция в области миндалин изредка может стать серьезным абсцессом (перитонзиллярным абсцессом).
К счастью, более серьезные осложнения мононуклеоза довольно редки, и он очень редко приводит к летальному исходу здоровых людей. Редкими тяжелыми осложнениями бывают: разрушение эритроцитов (гемолитическая анемия) и воспаление мешочка, окружающего сердце (перикардит), саму сердечную мышцу (миокардит) и мозг (энцефалит).
Мононуклеоз имеет тенденцию быть более агрессивным у пациентов с нарушениями иммунной системы , например у больных СПИДом или тех, кто принимает лекарства, подавляющие иммунную функцию.
ВЭБ бывает связан с некоторыми типами рака (чаще всего лимфомы). Это обычно происходит у людей, чья иммунная система была нарушена из-за болезней или иммунодепрессантов.
Также было обнаружено, что ВЭБ-инфекция связана с двумя типами рака , которые иногда встречаются в других культурах: рак носоглотки в южном Китае и лимфома Беркитта челюсти у детей в экваториальной Африке.
Кроме того, многочисленные исследования показали, что инфекция ВЭБ связана с развитием по крайней мере одного подтипа болезни Ходжкина.
Однако, поскольку подавляющее большинство людей инфицированы ВЭБ и никогда не заболевают этими типами опухолей, инфекция ВЭБ не может быть единственной причиной этих видов рака.
Подавляющее большинство людей, перенесших мононуклеоз, полностью выздоравливают без каких-либо серьезных осложнений.
Прогноз
Большинство людей с мононуклеозом полностью выздоравливают без долговременных проблем. Усталость, связанная с этим состоянием, может сохраняться в течение нескольких месяцев после того, как температура и другие симптомы исчезнут. Тяжелые осложнения, как описано выше, очень редки.
Инфекционный мононуклеоз обычно является самоограниченным, хотя иногда и длительным, а часто и некомфортным заболеванием. Не смотря на то, что специальное лечение требуется редко, потенциальные осложнения вынуждают людей с этим заболеванием наблюдаться у врача.
Профилактика мононуклеоза
Поскольку мононуклеоз передается от человека к человеку, избегание тесного личного контакта с инфицированными людьми и соблюдение элементарных гигиенических правил может помочь предотвратить передачу вируса: исключение совместного использования посуды, зубных щеток и стаканов.
Однако, поскольку у здоровых людей происходит периодическая реактивация вирусной инфекции, и поскольку у многих инфицированных людей, которые могут передавать вирус другим, симптомы заболевания отсутствуют, профилактика крайне затруднена.
Предполагают, что люди без симптомов являются основным источником передачи вируса. Тот факт, что до 95% взрослых имеют антитела к ВЭБ , говорит о том, что профилактика инфекции трудна или даже невозможна.
Неизвестно, почему у некоторых людей появляются симптомы мононуклеоза, в то время как другие, кажется, приобретают инфекцию ВЭБ без симптомов. Возможно, что многие появляющиеся инфекции вызывают легкие симптомы и не распознаются как мононуклеоз, тогда как другие инфекции могут вообще не вызывать симптомов.
Заключение
Надеюсь, Вам было полезно узнать про мононуклеоз — это что такое и как он проявляется.
Приходите на сеанс и будьте здоровы!

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ЭБВ, герпесвирус человека тип 4) и характеризуется повышенной утомляемостью, лихорадкой, фарингитом, лимфоаденопатией.
Утомляемость может продолжаться недели и месяцы. Серьезные осложнения включают разрыв селезенки, неврологические синдромы, но встречаются редко. Диагноз "инфекционный мононуклеоз" клинический или при исследовании гетерофильных антител. Лечение инфекционного мононуклеоза симптоматическое.
Антропонозная инфекционная болезнь, вызываемая Эпстайн-Бар вирусом с аэрозольным механизмом передачи. Характеризуется циклическим течением, лихорадкой, острым тонзиллитом, фарингитом, выраженным поражением лимфоидной ткани, гепатоспленомегалией, лимфомоноцитозом, появлением в крови атипичных мононуклеаров.
Код по МКБ-10
В27.0. Мононуклеоз, вызванный гамма-герпетическим вирусом.
Код по МКБ-10
Что вызывает инфекционный мононуклеоз?
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр, который инфицирует 50 % детей в возрасте до 5 лет, его хозяином является человек. После первоначальной репликации в носоглотке вирус поражает В-лимфоциты, ответственные за синтез иммуноглобулинов, в том числе и гетерофильных антител. Морфологически выявляются атипичные лимфоциты, преимущественно Т-клетки с фенотипом CD8+.
После первичного инфицирования вирусом Эпштейн-Барр остается в организме в течение всей жизни, преимущественно в В-клетках с бессимптомным персистированием в ротоглотке. Он определяется в ротоглоточном секрете 15-25 % здоровых ЭБВ-серопозитивных взрослых. Распространенность и титр выше у иммуноскомпрометированных лиц (напри¬мер, реципиентов донорских органов, ВИЧ-инфицированных больных).
Вирус Эпштейн-Барр не передается из окружающей среды и не очень контагиозен. Передача может происходить при переливании продуктов крови, но чаще всего заражение происходит при поцелуях с инфицированными лицами, у которых инфекция протекает в бессимптомной форме. Только 5 % больных заражается при контакте с больными острой инфекцией. Заражение маленьких детей чаще происходит в группах с низким социально-экономическим уровнем и в коллективах.
Эпштейн-Барр инфекция статистически связан и, возможно, является причиной лимфомы Беркитта, которая развивается из В-клеток у иммуноскомпрометированных больных, также с риском развития назофарингеальной карциномы. Вирус не является причиной развития синдрома хронической усталости. Тем не менее, он может приводить к развитию немотивированной лихорадки, интерстициальных пневмонитов, панцитопении и увеитов (например, хроническая активная ЭБВ).
Какие симптомы имеет инфекционный мононуклеоз?
У большинства молодых людей первичная Эпштейн-Барр инфекция протекает асимптоматично. Симптомы инфекционного мононуклеоза более часто развиваются у детей старшего возраста и взрослых.
Инкубационный период инфекционного мононуклеоза составляет 30-50 дней. Обычно сначала развивается слабость, на протяжении нескольких дней, недели или больше, затем появляются лихорадка, фарингит и лимфаденопатия. Не обязательно встречаются все эти симптомы. Слабость и утомляемость могут длиться месяцами, но наиболее выраженны в первые 2-3 недели. Лихорадка имеет пик в обеденное время или ранним вечером, с максимальным подъемом температуры до 39,5 "С, иногда достигая 40,5 "С. Когда в клинической картине преобладают слабость и лихорадка (так называемая тифоподобная форма), обострение и разрешение происходят более медленно. Фарингит может быть тяжелым, сопровождаться болью, экссудацией и осложняться стрептококковой инфекцией. Характерно развитие аденопатии передних и задних шейных лимфоузлов; аденопатия симметрична. Иногда увеличение лимфоузлов является единственным проявлением болезни.
Приблизительно в 50 % случаев имеет место спленомегалия с максимальным увеличением селезенки в течение 2-й и 3-й недель болезни, причем обычно пальпируется ее край. Выявляются умеренное увеличение печени и ее чувствительность при перкуссии или пальпации. Менее часто выявляются пятнисто-папулезная сыпь, желтуха, периорбитальный отек, энантема твердого неба.
Несмотря на то что обычно больные выздоравливают, оcложнения инфекционного мононуклеоза могут носить драматический характер.
Среди неврологических осложнений следует инфекционного мононуклеоза помнить об энцефалите, судорогах, синдроме Гийена-Барре, периферической нейропатии, асептическом менингите, миелите, параличе черепных нервов и психозе. Энцефалит может проявляться мозжечковыми нарушениями либо иметь более серьезное и прогрессирующее течение, подобно герпетическим энцефалитам, но со склонностью к саморазрешению.
Гематологические нарушения обычно проходят сами. Могут обнаруживаться гранулоцитопения, тромбоцитопения и гемолитическая анемия. Преходящая, умеренно выраженная гранулоцитопения или тромбоцитопения имеет место приблизительно у 50 %больных; присоединение бактериальной инфекции или кровотечение наблюдаются менее часто. Гемолитическая анемия развивается в результате появления античспецифических аутоантител.
Разрыв селезенки может быть одним из серьезнейших последствий инфекционного мононуклеоза. Он происходит в результате значительного увеличения ее размеров и отека капсулы (максимально - на 10-21-й день заболевания), причем травма имеет место приблизительно у половины больных. Разрыв селезенки сопровождается болью, но иногда проявляется в виде безболезненной гипотензии.
Редкие респираторные осложнения инфекционного мононуклеоза включают обструкцию верхних дыхательных путей в результате аденопатии гортанных и околотрахеальных лимфоузлов; эти осложнения поддаются кортикостероидной терапии. Клинически бессимптомные интерстициальные легочные инфильтраты встречаются обычно у детей и хорошо выявляются при рентгенологическом исследовании.
Печеночные осложнения встречаются у около 95 % больных и включают повышение аминотрансфераз (2-3-кратное превышение нормы и возврат к исходному уровню спустя 3-4 недели). Если развивается желтуха и более значительное повышение активности печеночных ферментов, следует исключить другие причины поражения печени.
Генерализованная инфекция ЭБВ иногда имеет место, но охватывает семьи, особенно с Х-связанным лимфопролиферативным синдромом. Эти лица, перенесшие ЭБВ-инфекцию, имеют повышенный риск развития агаммаглобулинемии или лимфомы.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Что беспокоит?
Как диагностируется инфекционный мононуклеоз?
Инфекционный мононуклеоз должен быть заподозрен у больных с типичными клиническими симптомами. Экссудативный фарингит, лимфоаденопатия передних шейных лимфоузлов и лихорадка требуют дифференциальной диагностики с заболеванием, вызванным бета-гемолитическим стрептококком; в пользу инфекционного мононуклеоза свидетельствуют поражение задних шейных лимфоузлов или генерализованная лимфоаденопатия и гепатоспленомегалия. Более того, обнаружение стрептококков в ротоглотке не исключает инфекционного мононуклеоза. Цитомегаловирусная инфекция может проявляться сходными симптомами - атипичный лимфоцитоз, гепатоспленомегалия, гепатит, но при этом отсутствует фарингит. Инфекционный мононуклеоз следует дифференцировать с токсоплазмозом, гепатитом В, краснухой, первичной ВИЧ-инфекцией, побочными реакциями при приеме лекарств (появление атипичных лимфоцитов).
Среди лабораторных методов используют подсчет лейкоцитов периферической крови и определение гетерофильных антител. Атипичные лимфоциты составляют более 80 % общего числа лейкоцитов. Отдельные лимфоциты могут быть похожи на таковые при лейкемии, но в целом они весьма гетерогенны (в отличие от лейкемии).
Гетерофильные антитела оценивают с помощью теста агглютинации. Антитела выявляются только у 50 % больных младше 5 лет, но у 90 % выздоравливающих и взрослых, перенесших первичную ЭБВ инфекцию. Титр и частота встречаемости гетерофильных антител повышаются между 2-й и 3-й неделями болезни. Таким образом, если вероятность заболевания высока, а гетерофильные антитела не обнаружены, целесообразно повторить этот тест спустя 7-10 дней после появления первых симптомов. Если тест остается отрицательным, целесообразно оценить уровень антител к ЭБВ. Если их уровень не соответствует острой ЭБВ-инфекции, следует думать о ЦМВ-инфекции. Гетерофильные антитела могут персистировать 6-12 месяцев.
У детей младше 4 лет, когда гетерофильные антитела могут не определяться в принципе, об острой ЭБВ-инфекции свидетельствует наличие lgM-антител к капсидному антигену вируса; эти антитела исчезают спустя 3 месяца после перенесенной инфекции, но, к сожалению, эти тесты осуществляются только в отдельных лабораториях.
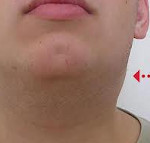
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов. Его передача от больного осуществляется аэрозольным путем. Типичными симптомами инфекционного мононуклеоза выступают общеинфекционные явления, ангина, полиаденопатия, гепатоспленомегалия; возможны пятнисто-папулезные высыпания на различных участках кожи.
МКБ-10
Общие сведения
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Распространение инфекции – повсеместное, сезонность не выявлена, отмечается повышенная заболеваемость в пубертатный период (девушки 14-16 лет и юноши 16-18 лет). Заболеваемость после 40 лет крайне редка, исключение составляют ВИЧ-инфицированные лица, у которых может развиться манифестация латентно существующей инфекции в любом возрасте. В случае заражения вирусом в раннем детском возрасте заболевание протекает по типу острой респираторной инфекции, в более старшем возрасте – без выраженной симптоматики. У взрослых клиническое течение заболевания практически не отмечается, поскольку у большинства к 30-35 годам сформирован специфический иммунитет.
Причины
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ДНК-содержащий вирус рода Lymphocryptovirus). Вирус относится к семейству герпесвирусов, но в отличие от них не вызывает гибели клетки-хозяина (вирус преимущественно размножается в В-лимфоцитах), а стимулирует ее рост. Помимо инфекционного мононуклеоза вирус Эпштейна-Барр вызывает лимфому Беркитта и карциному носоглотки.
Резервуаром и источником инфекции является больной человек или носитель инфекции. Выделение вируса больными людьми происходит, начиная с последних дней инкубационного периода, и продолжается 6-18 месяцев. Вирус выделяется со слюной. У 15-25 % здоровых людей с положительным тестом на специфические антитела возбудитель обнаруживается в смывах из ротоглотки.
Механизм передачи вируса Эпштейна-Барр – аэрозольный, преимущественный путь передачи – воздушно-капельный, возможна реализация контактным путем (поцелуи, половые контакты, грязные руки, посуда, предметы быта). Кроме того, вирус может быть передан при переливании крови и интранатально от матери к ребенку. Люди обладают высокой естественной восприимчивостью к инфекции, но при заражении преимущественно развиваются легкие и стертые клинические формы. Незначительная заболеваемость среди детей до года говорит об имеющем место врожденном пассивном иммунитете. Тяжелому течению и генерализации инфекции способствует иммунодефицит.
Патогенез
Вирус Эпштейна-Барр вдыхается человеком и поражает клетки эпителия верхних дыхательных путей, ротоглотки (способствуя развитию умеренного воспаления в слизистой оболочке), оттуда возбудитель с током лимфы попадает в регионарные лимфоузлы, вызывая лимфаденит. При попадании в кровь вирус внедряется в В-лимфоциты, где начинает активную репликацию. Поражение В-лимфоцитов приводит к формированию специфических иммунных реакций, патологической деформации клеток. С током крови возбудитель распространяется по организму. В связи с тем, что внедрение вируса происходит в иммунные клетки и значимую роль в патогенезе играют иммунные процессы, заболевание относят в СПИД-ассоциированным. Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета.
Симптомы инфекционного мононуклеоза
Инкубационный период колеблется в широких пределах: от 5 дней до полутора месяцев. Иногда могут отмечаться неспецифические продромальные явления (слабость, недомогание, катаральные симптомы). В таких случаях идет постепенное нарастание симптоматики, недомогание усиливается, температура поднимается до субфебрильных значений, отмечается заложенность носа, першение в горле. При осмотре выявляется гиперемия слизистой ротоглотки, миндалины могут быть увеличены.
В случае острого начала заболевания развивается лихорадка, озноб, повышение потоотделения, отмечается симптоматика интоксикации (ломота в мышцах, головная боль), больные жалуются на боль в горле при глотании. Лихорадка может сохраняться от нескольких дней до месяца, течение (тип лихорадки) может приобретать различное.
Спустя неделю заболевание обычно переходит в фазу разгара: проявляется вся основная клиническая симптоматика (общая интоксикация, ангина, лимфоаденопатия, гепатоспленомегалия). Состояние больного обычно ухудшается (усугубляются симптомы общей интоксикации), в горле характерная картина катаральной, язвенно-некротической, пленчатой или фолликулярной ангины: интенсивная гиперемия слизистой оболочки миндалин, желтоватые, рыхлые налеты (иногда по типу дифтерийных). Гиперемия и зернистость задней стенки глотки, фолликулярная гиперплазия, возможны кровоизлияния слизистой.
В первые же дни заболевания возникает полиаденопатия. Увеличение лимфоузлов возможно обнаружить практически в любой доступной для пальпаторного исследования группе, чаще всего поражаются затылочные, заднешейные и подчелюстные узлы. На ощупь лимфоузлы плотные, подвижные, безболезненные (либо болезненность выражена слабо). Иногда может отмечаться умеренный отек окружающей клетчатки.
В разгар заболевания у большинства больных развивается гепатолиенальный синдром – печень и селезенка увеличены, может проявляться желтушность склер, кожных покровов, диспепсия, потемнение мочи. В некоторых случаях отмечаются пятнисто-папулезные высыпания разнообразной локализации. Сыпь кратковременная, не сопровождается субъективными ощущениями (зуд, жжение) и не оставляет после себя каких-либо остаточных явлений.
Разгар заболевания занимает обычно около 2-3 недель, после чего происходит постепенное стихание клинической симптоматики и наступает период реконвалесценции. Температура тела нормализуется, признаки ангины исчезают, печень и селезенка возвращаются к своему нормальному размеру. В некоторых случаях в течение нескольких недель могут сохраняться признаки аденопатии и субфебрилитет.
Инфекционный мононуклеоз может приобретать хроническое рецидивирующее течение, в результате чего продолжительность заболевания увеличивается до полутора и более лет. Течение мононуклеоза у взрослых обычно постепенное, с продромальным периодом и меньшей выраженностью клинической симптоматики. Лихорадка редко продолжается более 2 недель, лимфоаденопатия и гиперплазия миндалин выражена слабо, однако чаще отмечаются симптомы, связанные с функциональным расстройством работы печени (желтуха, диспепсия).
Осложнения
Осложнения инфекционного мононуклеоза преимущественно связаны с развитием присоединившейся вторичной инфекции (стафилококковые и стрептококковые поражения). Может возникнуть менингоэнцефалит, обструкция верхних дыхательных путей гипертрофированными миндалинами. У детей может отмечаться тяжелый гепатит, иногда (редко) формируется интерстициальная двусторонняя инфильтрация легких. Также к редким осложнениям относят тромбоцитопению, перерастяжка лиенальной капсулы может спровоцировать разрыв селезенки.
Диагностика
Неспецифическая лабораторная диагностика включает тщательное исследование клеточного состава крови. Общий анализ крови показывает умеренный лейкоцитоз с преобладанием лимфоцитов и моноцитов и относительной нейтропенией, сдвиг лейкоцитарной формулы влево. В крови появляются крупные клетки разнообразной формы с широкой базофильной цитоплазмой – атипичные мононуклеары. Для диагностики мононуклеоза значимо увеличение содержания этих клеток в крови до 10-12%, нередко их количество превышает 80% всех элементов белой крови. При исследовании крови в первые дни мононуклеары могут отсутствовать, что, однако, не исключает диагноз. Иногда формирование этих клеток может занимать 2-3 недели. Картина крови обычно постепенно приходит в норму в периоде реконвалесценции, при этом атипичные мононуклеары нередко сохраняются.
Специфическая вирусологическая диагностика не применяется в силу трудоемкости и нерациональности, хотя возможно выделить вирус в смыве из ротоглотки и идентифицировать его ДНК с помощью ПЦР. Существуют серологические методы диагностики: выявляются антитела к VCA- антигенам вируса Эпштейна-Барр. Сывороточные иммуноглобулины типа М нередко определяются еще в период инкубации, а в разгар заболевания отмечаются у всех больных и исчезают не ранее 2-3 дней после выздоровления. Выявление этих антител служит достаточным диагностическим критерием инфекционного мононуклеоза. После перенесения инфекции в крови присутствуют специфические иммуноглобулины G, сохраняющиеся пожизненно.
Больные инфекционным мононуклеозом (или лица с подозрением на эту инфекцию) подвергаются трехкратному (в первый раз - в период острой инфекции, и с интервалом в три месяца – еще дважды) серологическому исследованию на предмет выявления ВИЧ-инфекции, поскольку при ней также может отмечаться наличие мононуклеаров в крови. Для дифференциальной диагностики ангины при инфекционном мононуклеозе от ангин другой этиологии необходима консультация отоларинголога и проведение фарингоскопии.
Лечение инфекционного мононуклеоза
Инфекционный мононуклеоз легкого и среднетяжелого течения лечится амбулаторно, постельный режим рекомендован в случае выраженной интоксикации, тяжелой лихорадки. При имеющих место признаках нарушения функции печени, назначается диета №5 по Певзнеру.
Этиотропное лечение в настоящее время отсутствует, комплекс показанных мероприятий включает дезинтоксикационную, десенсибилизационную, общеукрепляющую терапию и симптоматические средства в зависимости от имеющейся клиники. Тяжелое гипертоксическое течение, угроза асфиксии при пережатии гортани гиперплазированными миндалинами являются показанием к кратковременному назначению преднизолона.
Антибиотикотерапия назначается при некротизирующих процессах в зеве с целью подавления местной бактериальной флоры и профилактики вторичных бактериальных инфекций, а также в случае имеющихся осложнений (вторичные пневмонии и др.). В качестве препаратов выбора назначают пенициллины, ампициллин и оксациллин, антибиотики тетрациклинового ряда. Сульфаниламидные препараты и хлорамфеникол противопоказаны ввиду побочного угнетающего действия на кроветворную систему. Разрыв селезенки является показанием к экстренной спленэктомии.
Прогноз и профилактика
Неосложненный инфекционный мононуклеоз имеет благоприятный прогноз, опасные осложнения, способные его значительно усугубить, при этом заболевании возникают достаточно редко. Имеющие место остаточные явления в крови являются поводом к диспансерному наблюдению в течение 6-12 месяцев.
Профилактические мероприятия, направленные на снижение заболеваемости инфекционным мононуклеозом, сходны с таковыми при острых респираторных инфекционных заболеваниях, индивидуальные меры неспецифической профилактики заключаются в повышении иммунитета, как с помощью общих оздоровительных мероприятий, так и с применением мягких иммунорегуляторов и адаптогенов при отсутствии противопоказаний. Специфическая профилактика (вакцинация) для мононуклеоза не разработана. Меры экстренной профилактики применяются по отношению к детям, общавшимся с больным, заключаются в назначении специфического иммуноглобулина. В очаге заболевания производится тщательная влажная уборка, личные вещи подвергаются дезинфекции.
Читайте также:


