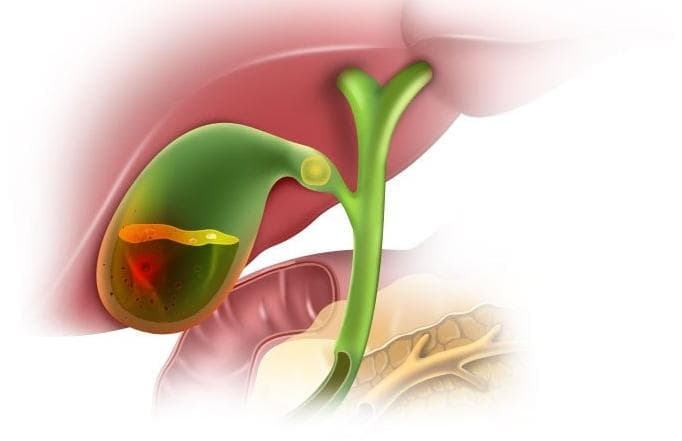
Как лечить желчный пузырь при гепатите с
Гепатит и холецистит – так называются воспаление печени и желчного пузыря. Симптомы и лечение этих болезней во многом похожи.
О чем я узнаю? Содержание статьи.
Причины воспаления печени
Воспалительные заболевания печени имеют разные причины. Наиболее известны вирусные гепатиты, вызванные одноименными вирусами (Вирус гепатита А, вирус гепатита В и т.д.). К воспалению печени могут привести и другие вирусные заболевания: краснуха, герпес, цитомегаловирус и т.д. Причиной также могут стать бактерии или глистные инвазии.
Так как печень принимает удар токсинов, при злоупотреблении некоторыми веществами или отравлениях возникает алкогольный гепатит, лекарственный гепатит, токсический гепатит.
Причины воспаления желчного пузыря
Желчный пузырь воспаляется из-за попадания инфекционных агентов, паразитов и простейших. Чаще всего причиной холецистита становится условно-патогенная флора, которая активизируется при снижении иммунитета. Стафилококки, стрептококки, лямблии, протеи, описторхи и другие возбудители попадают в желчный пузырь из кишечника, кровотока или лимфотока.
Провоцирующие факторы холецистита:
- дискинезия желчевыводящих путей;
- хронические инфекции в любом органе, включая зубы;
- гиподинамия;
- нарушения питания – избыточный или недостаточный рацион, плотные ужины, обилие жирных продуктов;
- нарушения гормонального фона;
- пожилой возраст;
- иммунодефицит.
Если заболевание вылечили менее, чем за 3 месяца, говорят об остром воспалении. Хронический холецистит порой затягивается на годы, протекает с обострениями и стиханиями.
Может ли быть одновременно воспаление желчного пузыря и печени?
Желчный пузырь связан с печенью желчевыводящими протоками. Инфекционный агент, вызвавший холецистит, по протоку попадет в печень . При воспалении желчного пузыря меняется состав и консистенция желчи, что не лучшим образом сказывается на печени. Зачастую, если воспален один из этих органов, патологический процесс затрагивает и другой орган, хоть и в меньшей степени.
Общие симптомы
Заболевания и печени, и желчного пузыря могут протекать бессимптомно. Иногда в течение долгого времени проявляется всего один симптом, например, горечь во рту.
Для воспалений обоих органов характерна боль в правом подреберье, в редких случаях – слева или ближе к спине, чаще появляющаяся после приема жирной пищи или сильных нагрузок. Боль может быть острой, тупой, ноющей, резкой и т.д., приступы длятся от нескольких минут до суток. Периодически появляющаяся тошнота, повышение температуры встречаются при многих заболеваниях.
Специфические симптомы
Диагноз гепатит и холецистит не ставится на основании 2-3 симптомов. Наличие признаков из списка позволяет заподозрить заболевание и обратиться к врачу. Доктор проведет пальпацию печени и назначит обследования, по результатам которых поставит окончательный диагноз и назначит лечение.
Симптомы воспаления печени:
- слабость без видимой причины;
- сильное снижение аппетита;
- желтоватый оттенок кожи и склер;
- зуд по всему телу или в области живота;
- потемнение мочи, светлый или желтоватый цвет кала.
О наличии холецистита говорят такие симптомы:
- горький привкус во рту;
- метеоризм, тошнота, нарушения стула;
- повышение температуры тела обычно происходит по вечерам.
Лечение
Если известна причина, вызвавшая воспаление, в первую очередь нужно поработать над ее устранением. Пролечить сопутствующие заболевания, наладить режим питания. Если гепатит возник вследствие избыточного приема разнообразных лекарств или спиртных напитков – сократить прием медикаментов, отказаться от алкоголя.
Если холецистит сопровождается наличием крупных камней, может быть принято решение о дроблении конкрементов ультразвуком или об удалении желчного пузыря хирургическим путем.
При вирусных воспалениях печени назначают препараты, останавливающие развитие вируса гепатита. Это Софосбувир, Велпатасвир, Симепревир.
При холецистите назначают прием желчегонных препаратов, в том числе растительного происхождения: Лиобил, Холосас. Для ликвидации спазма протоков применяют Спазмалгон, Но-шпу. Антибиотики при воспалении желчного пузыря назначают в тех случаях, когда причиной стала стафилококковая или стрептококковая инфекция.
Бактериальное воспаление диагностируют по лейкоцитарной формуле общего анализа крови. Врачу для назначения антибиотиков бывает достаточно знания о других болезнях пациента. Если воспаление вызвано простейшими или паразитами, для лечения необходимы противопротозойные и антигельминтные препараты.
Наряду с таблетками при воспалениях помогут средства нетрадиционной медицины. Универсальное народное лекарство от воспаления печени и желчного пузыря – настои и отвары трав. В готовый лечебный напиток по вкусу добавляют мед, если он не противопоказан больному по другим заболеваниям. Варианты печеночного чая:
- к 2 стаканам воды добавить 4 столовых ложки крапивы, кипятить 5 минут;
- 8 столовых ложек молодых листьев одуванчика залить литром теплой воды, укутать, дать настояться 4-8 часов;
- чайную ложку смеси полыни и шалфея заварить стаканом кипятка, настоять в течение часа, пить по 100 мл трижды в день;
- столовую ложку кукурузных рылец заварить стаканом кипятка;
- можно купить готовый печеночный сбор в аптеке, готовить в соответствии с инструкцией на упаковке.
При хронических воспалениях печени, желчного пузыря и желчевыводящих потоков проводят процедуру, которая называется тюбаж. 50-70 мл подсолнечного масла нагревают на водяной бане, выпивают утром натощак или перед сном. Затем ложатся на правый бок, подложив под него грелку. Тюбаж противопоказан при беременности, повышенной температуре, болях в животе, камнях в печени и желчном пузыре. При любых хронических заболеваниях нужно согласовать возможность проведения процедуры с врачом.
Рекомендации по питанию одинаковы для страдающих заболеваниями печени и желчного пузыря. Больным желательно питаться небольшими порциями 5-6 раз в день. Перерывы между приемами пищи дольше 3 часов нежелательны. В поездке или на работе желательно иметь с собой продукты для легкого перекуса.
При заболеваниях желчного пузыря, протоков и печени нужно исключить жареное, жирное, острое, копченое. Под запретом солености, маринады и алкоголь. При острых воспалениях или обострении хронических недугов рыбу и мясо можно есть только в отварном виде. При хронических болезнях в стадии ремиссии допускается периодическое употребление нежирных запеченных блюд. Следует избегать грибов, бобовых, газировок, крепкого кофе, кислых фруктов, ягод и овощей.
Основу питания должны составлять:
- каши и гарниры из круп и макарон;
- отварные и печеные овощи, немного сырых овощей и фруктов;
- отварное, паровое мясо, рыба нежирных сортов;
- супы на овощном бульоне;
- молочные и кисломолочные продукты умеренной жирности;
- яйца, омлеты;
- хлеб, сухари, несдобная выпечка;
- разрешается употребление меда, пастилы, зефира, некислого варенья.
Острое воспаление с сильными болями и температурой требует постельного режима. Если самочувствие больного близко к нормальному, не следует пренебрегать умеренными физическими нагрузками. Прогулки, подвижные игры, зарядка и легкий труд способствуют своевременному оттоку желчи.

Желчный при гепатите С вовлекается в общий патологический процесс, поскольку он с печенью образует единое целое – гепатобилиарный тракт. Желчь вырабатывается печенью, скапливается в пузыре и выводится в кишечник для переваривания пищи. Воспаление печени может привести к застою желчи, ее загущению и последующему образованию взвеси и камней. Развивается холелитиаз – желчнокаменная болезнь. При тяжелом поражении органа прибегают к удалению пузыря вместе с камнями.
Как страдает желчный пузырь при гепатите С
Симптомы заболевания печени и желчного во многом схожи:
- тяжесть после жирной еды;
- боль в правом подреберье;
- тошнота, рвота;
- обесцвечивание кала и потемнение мочи;
- желтушность слизистых и кожи.
Общая симптоматика для желчевыводящих путей и печени включает повышение температуры.
Может различаться характер болевых ощущений. При гепатите это тупая боль, обусловленная увеличением печени. Она возникает при растягивании печеночной оболочки (капсулы), так как в самой печени болевых рецепторов нет. При холецистите, особенно калькулезном, острая боль носит характер спазмов, колик.
Методы лечения осложнений
Желчный пузырь при гепатите С переполнен загустевшим секретом. Как следствие, нарушается пищеварение из-за изменения характера желчи. Скопившийся в пузыре секрет меняет свои свойства: вначале образуются хлопья, затем микрочастицы, которые сливаются в более крупные конкременты (камни).
Среди осложнений гепатита на желчный – процесс литогенеза (образования камней). Они еще более осложняют отток желчи, закупоривая протоки. При этом наблюдается желчекаменная колика – приступ болей, привязанный к потреблению тяжелой пищи. Для расщепления и переваривания жирной еды нужна желчь, и пузырь пытается вытолкнуть ее порцию в кишечник. Препятствие в протоке вызывает спазмы стенок – так орган пытается убрать камень.
Все методы лечения можно разделить на консервативные и радикальные. Консервативный – в основном медикаментозная терапия, направленная на снятие спазмов при коликах и растворение камней. Радикальный метод – хирургическое удаление желчного вместе с камнями:
При лапароскопическом методе брюшная стенка не рассекается, достаточно небольшого разреза для введения инструмента и внутриполостной операции. Если малоинвазивная холецистэктомия (удаление пузыря) невозможна, прибегают к лапаротомическому методу – рассечению брюшины и открытой операции.
Холецистэктомия во время гепатита
Наличие вирусной инфекции не является противопоказанием к операции. Удаляют ли желчный пузырь людям, у которых гепатит С, зависит прежде всего от тяжести желчнокаменной болезни (другие названия – холелитиаз). Человек с холелитиазом относится к категории ургентных (нуждающихся в неотложной помощи), если:
- приступ желчных колик сопровождается невыносимой болью и длится более 2 часов;
- боль в правой верхней части брюшины не купируется спазмолитиками (Но-шпа, Дротаверин);
- отмечается фебрильная (до 38,5°C) температура;
- возникает тошнота, а затем – приступы рвоты.
В такой ситуации гепатит С отходит на второй план, потому что возникает угроза разрыва закупоренного камнем протока или прободения переполненного конкрементами пузыря. Это неизбежно повлечет за собой перитонит – воспаление брюшной полости.
Гепатит С и камни в желчном пузыре могут мирно сосуществовать, если не наблюдается обострение холецистита. Это заболевание хроническое, и стадии обострения чередуются со стадиями ремиссии.
У человека с гепатитом удаление желчного при калькулезном холецистите улучшит состояние. Симптоматика смягчится, снизится нагрузка на печень и организм в целом. Пройдут приступы желчекаменных колик, которые сопровождаются сильными болями. Кроме того, конкременты в желчном протоке могут одновременно перекрыть выход из поджелудочной железы в двенадцатиперстную кишку. Это приведет к накапливанию секрета поджелудочной и началу процесса аутолиза – самопереваривания железы.
Удаление желчного пузыря при гепатите показано при любом количестве камней, если конкременты подвижны, а в органе без оттока продолжает накапливаться желчь. Предварительно показано консервативное (нехирургическое) лечение с применением желчегонных препаратов (Аллохол, Урохол, Уролесан и др.) и лекарств, способствующих рассасыванию камней (Урсохол, Хенофальк, Зифлан и т.д.). Такая терапия имеет смысл при небольшом размере камней (до 1,5 см), нормальной проходимости протоков и отсутствии болевого синдрома. Укрупнение конкрементов и наполнение ими более половины пузыря – показания к профилактической холецисэктомии.
Удалять желчный при показаниях больному с гепатитом С можно на любой стадии воспаления печени. Если оставить орган, наполненный конкрементами, это только отягчит состояние и будет представлять собой постоянный источник вторичной инфекции. Если гепатит протекает хронически, а калькулезный холецистит не поддается консервативному лечению, врач намечает плановую операцию на период спокойствия желчного пузыря. После холецистэктомии состояние больного улучшается.
Желчнокаменная болезнь (Статья Трухан Д.И.) Желчнокаменная болезнь (ЖКБ) – заболевание, характеризующееся образованием камней в желчном пузыре и/или желчных протоках, в результате нарушения обмена холестерина и/или билирубина в организме.

Автор статьи: Трухан Дмитрий Иванович,
Профессор кафедры внутренних болезней и поликлинической терапии
Доктор медицинских наук
Желчнокаменная болезнь (ЖКБ) – заболевание, характеризующееся образованием камней в желчном пузыре и/или желчных протоках, в результате нарушения обмена холестерина и/или билирубина в организме.
ЖКБ – одно из наиболее распространенных заболеваний человека и занимает третье место в структуре заболеваемости после сердечно-сосудистых заболеваний и сахарного диабета. В развитых странах частота встречаемости ЖКБ составляет в среднем 10-15% взрослого населения. В России распространенность ЖКБ колеблется в пределах 3-12%. У женщин ЖКБ встречается в 3-4 раза чаще, чем у мужчин. В связи с высокой распространенностью ЖКБ и устойчивой тенденцией к ее росту увеличивается и число операций по поводу ЖКБ. В настоящее время по числу оперативных вмешательств холецистэктомия вышла на второе место в мире после аппендэктомии.
По химическому составу различают: холестериновые (чистые и смешанные) и билирубиновые (пигментные) коричневые и черные. В зависимости от степени насыщения солями кальция конкременты подразделяются на две группы: кальцифицированные (обызвествленные) и некальцифицированные (необызвествленные).
Состав камней важно учитывать для оценки возможной эффективности применения медикаментозного растворения препаратами урсодезоксихолевой кислоты .
Классификация ЖКБ (3-й внеочередной съезд Научного общества гастроэнтерологов России, 2002 г).
I стадия – начальная или предкаменная.
А. Густая неоднородная желчь.
Б. Формирования билиарного сладжа: с наличием микролитов, с наличием замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
II стадия – формирования желчных камней.
А. По локализации: в желчном пузыре, в общем желчном протоке, печеночных протоках.
Б. По количеству конкрементов: одиночные, множественные.
В. По составу: холестериновые, пигментные, смешанные.
Г. По клиническому течению:
- латентное течение,
- с наличием клинических симптомов:
- болевая форма с типичными желчными коликами,
- диспепсическая форма,
- под маской других заболеваний.
III стадия –хронического рецидивирующего калькулезного холецистита.
IV стадия – осложнений.
Причины желчнокаменной болезни
Желчнокаменная болезнь – многофакторное заболевание.
Факторы риска ЖКБ удобно подразделить на модифицируемые и немодифицируемые (см. таблицу).
Факторы риска ЖКБ
1) характер питания: чрезмерное употребление жирной пищи с высоким содержанием холестерина*
4) географические зоны проживания
5) заболевания кишечника
6) приём ЛС***: фибратов, эстрогенов
3) генетическая предрасположенность******
4) этнические особенности
Комментарии к таблице:
*Питание уровень холестерина в желчи повышается при употреблении пищи с высоким содержанием холестерина, рафинированных (очищенных) углеводов.
**Избыточная масса тела ожирение сопровождается повышенным синтезом и экскрецией холестерина. Низкокалорийные диеты, применяемые с целью похудания у пациентов с ожирением, в 25% сопровождаются образованием замазкообразной желчи и образованием конкрементов.
*** Лекарственные препараты – литогенные свойства желчи увеличивает прием клофибрата, эстрогенов, сандостатина (октреотида) и ряда других препаратов.
**** Пол лица женского пола болеют ЖКБ в 3-4 раза чаще, чем мужчины. Литогенность желчи увеличивается при беременности, приеме пероральных контрацептивов, эстрогензаместительной гормональной терапии.
***** Возраст – предполагается, что с возрастом повышается содержание холестерина в желчи, у лиц в возрасте 60-70 лет конкременты обнаруживают в 30-40%.
****** Наследственность – риск образования желчных камней в 2-4 раза выше у лиц, родственники которых страдают ЖКБ. В последние года активно изучаются гены литогенности человека.
Симптомы желчнокаменной болезни
Билиарный сладж в подавляющем большинстве случаев протекает бессимптомно. При наличии клиники отсутствует специфическая симптоматика. Пациенты могут предъявлять жалобы на дискомфорт или боли в правом подреберье, чаще связанные с погрешностью в питании, которым может сопутствовать ощущение горечи во рту, возникающее, как правило, в утренние часы.
Бессимптомное течение ЖКБ. У 60-80% лиц конкременты в желчном пузыре не вызывают неприятных ощущений и они составляют группу камненосителей. У большинства пациентов с наличием желчных камней клиническая симптоматика отсутствует на протяжении многих лет.
Диспепсическая форма ЖКБ. В основе клинических проявлений сниженная сократительная способность ЖП и недостаток желчи в кишечнике. Проявляется непереносимостью жирной пищи, тяжестью в правом подреберье, тошнотой, метеоризмом, отрыжкой, рвотой, горечью во рту. Болевая форма с типичными желчными коликами. Типичным проявлением ЖКБ признана желчная колика.
Желчная колика – это острый приступ висцеральной боли, причиной которого служит обструкция конкрементом пузырного протока. В настоящее время термину билиарная боль отдается предпочтение перед термином желчная колика, поскольку первый отражает состояние, возникающее при временной обструкции пузырного протока не только камнями, но и билиарным сладжем.
Начало и продолжительность приступа. Боль провоцируется обильным приёмом жирной и/или жареной пищи, она появляется в вечернее или ночное время. Боль имеет внезапное начало и длится обычно от 15-30 минут до 3-4 часов (иногда до 6-8 часов). Продолжительность болевого приступа более 12 часов бывает в тех случаях, когда развивается острый холецистит.
Если у пациента развился первый эпизод билиарной боли, вероятность появления последующих эпизодов высокая и составляет примерно 75% в последующие два года.
Риск развития серьезных осложнений (острый холецистит, панкреатит или холангит) у пациента после первого эпизода билиарной боли, составляет примерно 1-2% в год последующего наблюдения.
При прогрессировании ЖКБ колики начинают часто повторяться, приобретают затяжной характер, нарастает интенсивность боли, которая может стать постоянной. При развитии острого холецистита и сопутствующего холангита возможно присоединение лихорадки.
Ситуация, когда пациенты после первой колики не подвергаются оперативному лечению, вполне оправдана, поскольку риск развития повторной колики на протяжении последующего года составляет 50%.
У 30% пациентов повторная колика не развивается на протяжении последующих 10 лет и более. У таких пациентов риск развития осложнений ЖКБ не выше, чем у лиц, оперированных после первой колики, поэтому выжидательная тактика ведения считается оправданной. Такие пациенты нуждаются в активном динамическом наблюдении.
После второй колики и при рецидивирующем течении ЖКБ показано оперативное лечение, так как риск развития осложнений и риск смерти после повторной колики повышается в 4 раза.
Диагностика желчнокаменной болезни
В соответствии с последней классификации ЖКБ к начальной стадии ЖКБ относится билиарный сладж . Этим термином обозначают любую неоднородность желчи, выявляемую при эхографическом (УЗИ) исследовании. В переводе с английского слово сладж (sladge) означает грязь, муть, ил.
Таким образом, УЗИ –исследование является ранним диагностическим методом диагностики ЖКБ. Выделяют три основных варианта билиарного сладжа, имеющих наиболее четко очерченную УЗИ-картину:
1) микролитиаз – взвесь гиперэхогенных частиц в виде точечных, единичных или множественных, смещаемых гиперэхогенных образований, не дающих акустической тени, выявляемых после изменения положения тела пациента;
2) эхонеоднородная желчь с наличием различной плотности сгустков, смещаемых и не дающих акустической тени, или в редких случаях с эффектом ослабления за сгустком;
3) сочетание замазкообразной желчи с микролитами. При этом микролиты могут быть одновременно как в составе сгустка замазкообразной желчи, так и в полости желчного пузыря.
Желчнокаменная болезнь прогрессирует лишь у каждого 1/5 — 1/4 пациента с билиарным сладжем.
Но необходимо отметить и другие возможные осложнения билиарного сладжа — развитие дисфункции и стеноза сфинктера Одди, а также билиарного панкреатита. Поэтому, устранение билиарного сладжа является наиболее эффективной профилактикой ЖКБ.
Лечение желчнокаменной болезни
Питание должено быть частым (4–6 раз в день) и дробным (небольшими порциями), что способствует регулярному опорожнению желчного пузыря. Необходимо исключить из рациона жирную, жареную, острую пищу, газированные напитки, вино, пиво, яичные желтки, орехи, сдобу, блюда в холодном виде, крем, сырые овощи и фрукты.
Целесообразно следовать диете 5-го стола. По мере стихания болей диету расширяют.
Диетические рекомендации занимают ведущее место и в профилактике образования билиарного сладжа:
- ограничение (но не полное исключение) приема продуктов, содержащих холестерин (жиры животного происхождения) и жирные кислоты (жиры, прошедшие термическую обработку свыше 100°С- жареные продукты);
- медленное снижение массы тела;
- при использовании низкокалорийных диет, при голодании, при проведении шунтирующих операций показано дополнительно назначение урсодезоксихолевой кислоты (Урсосан) 10-15 мг/кг в сутки;
- регулярный 4-6 кратный прием пищи;
- добавление в пищевой рацион пищевых волокон в виде продуктов растительного происхождения или пищевых добавок (отруби и др.). При этом овощи, фрукты, травы лучше использовать термически обработанными (отварные, запеченные). Отруби могут применяться в виде готовых завтраков (каша, хлеб) и патентованных препаратов;
- обеспечение ежедневного эффективного стула.
Медикаментозная терапия билиарного сладжа.Если билиарный сладж сохраняется на протяжении 3 месяцев, показано проведение консервативной терапии. В настоящее время методом патогенетической терапии является урсотерапия препаратами урсодезоксихолевой кислоты (УДХК). УДХК (Урсосан) тормозит всасывание холестерина в кишечнике, оказывает ингибирующее влияние на активность ГМГ-КоА-редуктазы и тем самым тормозит синтез холестерина, образует жидкие кристаллы с холестерином. Среди общего пула желчных кислот доля УДХК составляет 0,5 — 5%. При пероральном приеме УДХК становится доминирующей желчной кислотой. Курс лечения зависит от формы билиарного сладжа и составляет от 1 до 3-х месяцев.
Цели лечения клинически выраженной ЖКБ:
- быстрое купирование желчной колики,
- предупреждение осложнений ЖКБ и своевременное оперативное удаление конкрементов и желчного пузыря при рецидивирующих желчных коликах,
- предотвращение рецидива желчной колики после первого приступа,
- предотвращение развития симптомов ЖКБ при бессимптомном камненосительстве.
- Купирование желчной колики. Применяются спазмолитические средства. Пациента с некупирующейся в течение 5 часов желчной коликой необходимо госпитализировать в хирургическое отделение.
- Профилактика развития желчной колики (при камненосительстве или после первой желчной колики, при отсутствии показаний к хирургическому лечению):
- нормализация массы тела,
- занятия физкультурой и спортом,
- исключение жирной пищи и сладостей,
- регулярный прием пищи каждые 3-4 часа,
- исключение длительных периодов голодания,
- прием достаточного количества жидкости (не менее 1,5 л в день).
Из медикаментозных препаратов показан прием урсодезоксихолевой кислоты (Урсосан). Оптимально проведение пероральной литолитической терапии при наличии показаний.
Для коррекции билиарной недостаточности необходима заместительная терапия препаратами желчных кислот (УДХК). Для улучшения оттока желчи показана спазмолитическая терапия: мебеверин (дюспаталин), пинаверия бромид (дицетели), другие препараты.
При билиарной недостаточности, сопровождающейся внешнесекреторной недостаточностью поджелудочной железы – заместительная ферментная терапия, при этом препаратом выбора является креон 10000, креон 25000.
Показания к хирургическому лечению:
- Наличие крупных и мелких конкрементов желчного пузыря, занимающих более 1/3 объема желчного пузыря.
- Течение с частыми приступами желчных колик, независимо от размеров конкрементов.
- Отключенный желчный пузырь.
- Наличие холецистита и/или холангита.
- Сочетание с холедохолитиазом.
- Наличие водянки, эмпиемы желчного пузыря.
- Наличие пенетрации, перфорации, билиарных свищей.
- Снижение сократительной функции желчного пузыря (фракция выброса после желчегонного завтрака менее 30%).
- Наличие билиарного панкреатита.
- Наличие нарушения проходимости общего желчного протока.
- Развитие синдрома Мирицци (обструкция общего печеночного протока в результате наружного давления желчным камнем, находящимся в пузырном протоке или шейке желчного пузыря).
Международные рекомендации по отбору пациентов с ЖКБ для хирургического лечения представлены в таблице.
Одновременное проявление симптомов воспалительных процессов с локализацией очагов поражения в печени и желчном пузыре называется гепатохолециститом. Заболевание развивается у пациентов различных возрастных групп, включая детей и пожилых людей. Учитывая его сложный характер, схема лечения подбирается с учетом особенностей организма, наличия других заболеваний.
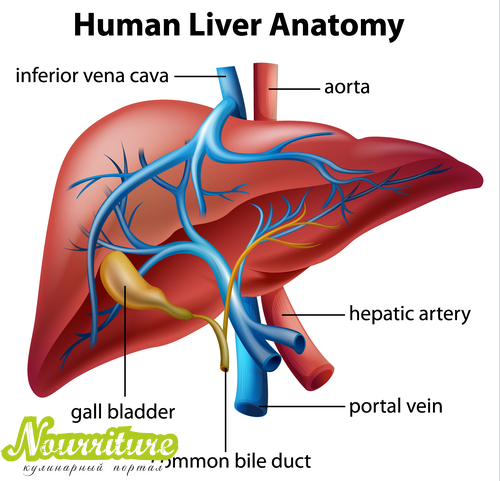
Взаимосвязь и причины холецистита при гепатите
Воспаление желчного пузыря и печени развивается практически одновременно, когда отмечается нарушение ряда процессов в организме. Прослеживается связь между малоподвижным образом жизни и ухудшением работы внутренних органов. При гиподинамии снижается интенсивность кровообращения, развиваются застойные явления. На фоне нарушения кровоснабжения уменьшается концентрация полезных веществ в клетках.
В результате ухудшается работа внутренних органов. К числу первых симптомов относят затруднение отведения желчи, что может быть связано с уменьшением просвета желчных протоков. Одновременно отмечается нарушение процесса пищеварения, возникает застой желчи. Последний из факторов является основной причиной развития холецистита. Вследствие этого по цепной реакции нарушается функция печени, т. к. негативное влияние внешних факторов может привести к ухудшению работы всей пищеварительной системы.
В зависимости от состояния организма на разных этапах развиваются 2 формы заболевания:
- хронический гепатохолецистит;
![]()
- острый воспалительный процесс.
![]()
Нарушение работы печени может носить разный характер, включая вирусный. В данном случае воспаление желчного пузыря развивается на фоне хронического гепатита. Спровоцировать появление признаков гепатохолецистита при этом могут и другие заболевания печени. Еще данное патологическое состояние развивается на фоне образования камней в желчном пузыре. Существует и бескаменная форма заболевания. В данном случае конкременты не образуются.
Воспалительный процесс может иметь разные формы:
В первом случае острый холецистит развивается вследствие нарушения режима питания. Эта форма наиболее легкая. Симптомы проходят через несколько дней.
Флегмозное воспаление сопровождается увеличением печени. Вместе с тем отмечается изменение размера стенок желчного пузыря. На их поверхностях возникают гнойные образования, нехарактерный налет.
Наиболее тяжелой формой является гангренозный воспалительный процесс. При этом многократно увеличивается риск развития перитонита, что создает угрозу для жизни. В данном случае нарушается работа кишечника (перистальтика отсутствует), возникают острые боли. Такая форма заболевания сопровождается некротическими процессами. На фоне поражения печени воспаление желчевыводящих путей и желчного пузыря может привести к летальному исходу.
Основные факторы, провоцирующие развитие гепатохолецистита:
- прием препаратов, из-за чего изменяется состав желчи;
- застой желчи;
- спазмы;
- вирусные инфекции;
- нарушение рациона: употребление копченой, жирной, соленой пищи;
- ухудшение моторики желчевыводящих путей;
- употребление избыточного количества пищи;
- механическая желтуха;
- холестатический гепатит;
- стрессы, нервные расстройства;
- заселение желчных протоков болезнетворными микроорганизмами.
Перечисленные причины могут негативно влиять на состояние тканей и работу только желчного пузыря или печени, но иногда происходит одновременное нарушение функции двух органов. Дополнительно отмечают и ряд косвенных факторов, способствующих развитию гепатохолецистита:
- малоподвижный образ жизни;
- злоупотребление алкоголем (негативно влияет на печень);
- избыточный вес;
- курение (способствует образованию дефицита полезных веществ).
Симптомы
Гепатохолецистит проявляется признаками, которые сопровождают нарушение работы пищеварительной системы:
- боль в области правого подреберья, причем ее характер может меняться, начиная с тупой, ноющей при хроническом холецистите, гепатите и заканчивая приступообразной в период обострения заболевания;
- слабость в теле;
- сонливое состояние;
- побледнение наружных покровов;
- металлический или горький привкус во рту;
- изменение структуры кала: может появиться диарея или запор;
- тошнота, связанная с употреблением пищи: возникает непосредственно во время или сразу после еды;
- на фоне тошноты появляются рвотные позывы;
- увеличивается температура, на начальном этапе развития заболевания изменения незначительные, в острый период температура может подняться до 39 °C и выше.
Дополнительно отмечают изменение состава крови, часто на фоне воспаления увеличиваются такие показатели, как СОЭ, лейкоциты. Характер данных изменений зависит от причины заболевания.
Какие бывают осложнения
Если своевременно не начать лечение, могут возникнуть негативные проявления:
- сепсис – ответ организма на распространение инфекции, сопровождается воспалением;
- гнойные процессы;
- задержка крови и лимфы в тканях, при этом появляются признаки воспаления, отека;
- патологическое состояние, сопровождающееся воспалительным процессом поджелудочной железы;
- холангит, в данном случае развивается воспаление с очагом поражения в желчных протоках.
Еще отмечается изжога. На фоне повышения температуры возникает озноб, дыхание становится поверхностным.

Диагностика
Чтобы подтвердить развитие гепатохолецистита, проводится полное обследование. Врач назначает такие анализы и аппаратные исследования внутренних органов, как:
- анализ мочи, крови (общий, биохимический);
- УЗИ органов брюшной полости;
- компьютерная томография;
- холецистохолангиография – метод, основанный на выполнении рентгенографии, позволяет выявить конкременты и оценить состояние желчных протоков, преимуществом этого способа исследования является возможность обнаружить камни, которые не видны на стандартном рентгеновском снимке;
- зондирование желудка, при этом производится забор секрета из двенадцатиперстной кишки для определения степени соответствия основных показателей норме.
Последний из методов еще и способствует ускорению отведения застойной желчи.
Что делать при обострении
Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
При более тяжелой форме заболевания пациент начинает придерживаться диеты при гепатите и холецистите не сразу. В течение первых 2-3 суток следует полностью исключить пищу. Тяжелые формы заболевания требуют лечения в стационаре.
Как лечить гепатохолецистит
Помимо диеты, рекомендуется пройти курс терапии. Причем не существует стандартной схемы лечения при гепатохолецистите. Курс терапии может включать в себя ряд препаратов различных групп. Их выбор зависит от причины развития заболевания. Распространенные медикаменты, которые чаще назначают при гепатохолецистите:
- антибактериальные средства;
- противовирусные;
- спазмолитики;
- препараты, способствующие выведению желчи;
- иммуномодуляторы;
- средства, поддерживающие функцию пищеварения, устраняющие тошноту.
Антибиотики назначают для устранения симптомов и причины бактериальной инфекции. Предпочтение отдают средствам широкого спектра действия. Благодаря антибактериальным препаратам устраняют не последствия, а источник заболевания. Значит, наряду с ними требуется принимать лекарства других групп, чтобы облегчить состояние пациента. Распространены антибиотики Ципрофлоксацин и Норфлоксацин. Они относятся к группе фторхинолонов.
Высокая эффективность обусловлена бактерицидным действием. Значит, положительный результат при лечении достигается за счет нарушения ДНК-гиразы вредоносных микроорганизмов. Это способствует снижению интенсивности синтеза бактерий. Препараты эффективны при различных нарушениях внутренних органов, если источником заболеваний является бактериальная инфекция.
Противовирусные средства назначаются при вирусном гепатите. В данном случае комплекс препаратов подбирается индивидуально с учетом состояния печени и организма пациента.
Спазмолитики позволяют устранить спазм на разных участках тканей, за счет чего увеличивается просвет желчных протоков, проходит боль. Назначаются такие препараты:
Спазмолитические средства относятся к группе миорелаксантов, однако действуют менее агрессивно. Во время приема расслабляются ткани на локальном участке. Такие средства действуют быстро, но эффект оказывают временный и не влияют на причину заболевания, но при условии, что задержка желчи не была спровоцирована сужением просвета желчевыводящих путей на фоне спазма.

Средства, способствующие ускорению процесса отведения желчи:
Препараты, поддерживающие функцию пищеварительной системы:
Иммуномодуляторы в большей мере эффективны при бактериальной или вирусной инфекции. В данном случае поддерживается способность организма самостоятельно бороться с заболеванием.
Иногда требуется проведение операции. Удаление желчного пузыря при гепатите позволяет восстановить работу пищеварительной системы, если стенки этого органа сильно поражены или образовался крупный конкремент.
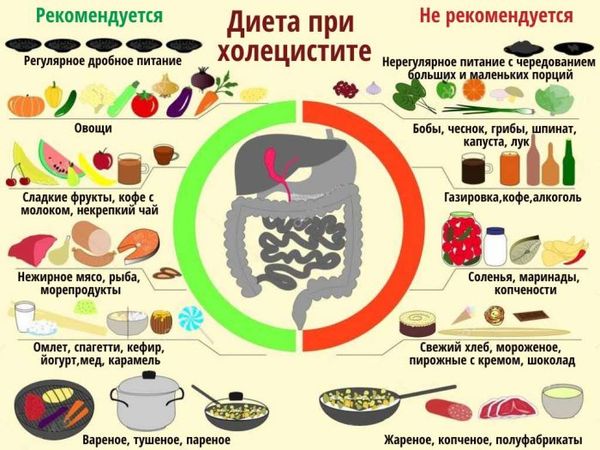
Какую диету соблюдать
Рекомендации по составлению рациона:
- хлеб – только пшеничный, подсушенный;
- мясо должно быть нежирным, рекомендуется готовить суфле, паровые котлеты;
- рыба тоже нежирная;
- мясо птицы можно подавать к столу в рубленом виде, мягкие сорта разрешено не измельчать;
- супы готовятся только перетертые, причем бульон должен иметь вязкую, слизистую консистенцию;
- овощи отваривают, готовят пюре, запеканки;
- нежирный сыр;
- творог употребляют в свежем виде или готовят запеканки;
- разрешен чай с молоком, отвар шиповника;
- кисель, печеные яблоки, компот;
- суточное количество сливочного масла – 30 г.
Следует исключить жирные сорта мяса и творог с повышенной жирностью, белый хлеб, рассыпчатые каши, макароны, мясной и рыбный бульон, сладости, кислые ягоды и фрукты.
Читайте также: