Как лечить стеатоз при гепатите
Нужно ли лечить стеатоз печени?
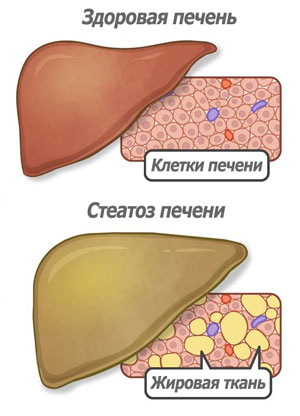
Очень часто при обычной УЗИ диагностике печени обнаруживаются диффузные изменения печени по типу стеатоза (жирового гепатоза, жировой инфильтрации печени). Стеатоз печени это обычное явление для людей пожилого возраста, чаще всего сопровождающее процессы старения, однако, в последнее время стеатоз печени характерен и для молодых людей и даже возможно без сопутствующего лишнего веса?
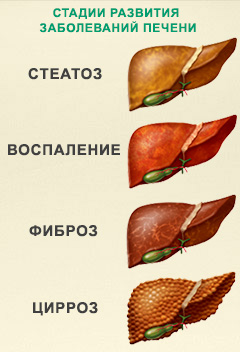
Безусловно, стеатоз это болезнь, которая выражается в том, что внутри печени формируется жировая ткань вместо тканей печени, не выполняющаяя функцию печени и отличается от ткани печени по своей структуре высокой плотностью. При стеатозе постепенно количество здоровой печени уменьшается и со временем оставшаяся здоровая часть не сможет обеспечить жизнедеятельность организма. Эта стадия заболевания называется цирроз печени и трудно поддается лечению.
Проблема осложняется тем, что печень не болит, и даже при серьезном ее поражении у пациента не возникает никаких жалоб, за исключением возможного чувства тяжести в правом подреберье. Чаще всего, тяжесть и дискомфорт в правом подреберье при стеатозе, как и при и других патологиях печени, обусловлены увеличением её размеров.
Причины стеатоза печени
Что является причиной стеатоза печени, почему по статистике Европейской ассоциации гепатологов эта болезнь распространена как эпидемия? Самое распространенное мнение – это неправильное питание и малоподвижный образ жизни. И это большая ошибка. Причина стеатоза – не в неправильном образе жизни, а в гормональных и метаболических изменениях, это болезнь, которая, помимо коррекции образа жизни, питания и физических нагрузок, также требует наблюдения у гепатолога и эндокринолога!
Лечение стеатоза печени
Как и любое заболевание печени, при котором идет ее разрушение с возможным исходом в цирроз, лечение стеатоза возможно только медикаментозное, действующее на причину болезни. В случае стеатоза причиной заболевания являются обменные и гормональные нарушения, которые и вызывают изменение структуры печеночной ткани. Внутреннее ожирение печени сопровождается всегда патологическим поступлением жира также в поджелудочную железу, сердце и сосуды, почки. Это системное заболевание, угрожающее жизни, называется метаболический синдром.
Метаболический синдром лечит врач гепатолог совместно с эндокринологом, воздействуя как на причины заболевания, так и на следствие – стеатоз. Результатом лечения всегда является выздоровление, если лечение назначено вовремя. Кроме медикаментозной коррекции обменных нарушений, в комплекс лечения входят рекомендации по правильному питанию и физическим нагрузкам, которые сами по себе, без лечения, не дают результатов. Трудность лечения обусловлена тем, что доля успеха в лечении зависит от поведения пациентов, поэтому так важна серьезная информированность пациента и его желание получить результат.
Необходимые обследования для назначения и контроля лечения стеатоза печени
Для назначения лечения стеатоза ппнчени необходимо пройти обследование, выявляющее степень поражения печени и выраженность показателей метаболического синдрома. Современное оборудование нашего центра позволяет не только обнаружить жировую ткань в печени, но и посчитать сколько в процентном отношении в печени нормальной здоровой ткани и сколько неработающей жировой! Это важно для тактики лечения и прогнозов на выздоровление.
Аппарат Фиброскан с дополнительным датчиком оценки стеатоза позволяет не только оценить количественно жировую ткань в печени по степени стеатоза от 0 до 3, но и позволяет измерить результат лечения, который в большинстве случаев приводит к полной нормализации структуры печени (стеатоз 0). Лечение назначается индивидуально в зависимости от результатов обследования. Общей для всех схемы лечения нет, так как обменные и гормональные нарушения могут быть по-разному выражены.
Опыт лечения стеатоза печени
За более чем десять лет успешного лечения метаболического синдрома и стеатоза мы вылечили несколько тысяч пациентом, которые не только получили в результате лечения здоровую печень без стеатоза, но и расстались с лишним весом, иногда доходящим до 140 кг!
Результаты лечения стеатоза печени
Дорогие Нелли Николаевна Цурикова, Мушинская Кира Владимировна, девушки в регистратуре, врач-Узи диагностики огромное вам всем спасибо за организацию лечения моей болезни. вы в команде творите чудеса!Профессионалы высокого уровня и люди с большой буквы! Благодарен судьбе, что нашел вашу клинику, которая реально спасла мне жизнь и изменила ее на 180 градусов. Благодаря усилиям, квалификации и вниманию с вашей стороны, я стал абсолютно здоровым человеком. Сбросил вес за 9 месяцев на 23.5 кг, печень моя стала реальной фабрикой , которая теперь работает отлично!
В общем , желаю вашему коллективу всех благ. Не останавливайтесь! Вы реально делаете большое дело для людей, помогаете преодолеть серьезные заболевания.
В преддверии Нового 2019 года хочу пожелать и вам тоже здоровья, семейных радостей и любви! с наилучшими пожеланиями, ваш пациент из Казани" >>>

После лечения стеатоза печени снижение веса на 25 кг и полное удаление жира из печени - по данным Фиброскана степень стеатоза после лечения - s0
Постоянный стресс, неправильное питание и малоподвижный образ жизни в совокупности негативно влияют на организм, ведут к увеличению веса и жировому гепатозу (стеатозу) печени — серьезному нарушению работы одного из самых важных органов человека. Об этом заболевании мы и поговорим в данной статье.

Препараты на основе глицирризиновой кислоты и фосфолипидов способны помочь в восстановлении клеток печени (гепатоцитов) и в снятии воспаления. Имеются противопоказания. Необходимо проконсультироваться со специалистом.



Классификация гепатоза и степени развития заболевания
В современном мире люди испытывают сильнейший дефицит времени. Увы, это факт. Не хватает пары часов на занятия спортом, не удается выкроить полчаса на приготовление сбалансированных вкусных блюд. При этом отдых мы зачастую связываем с употреблением алкоголя, прогулки заменяем просмотром фильмов, а домашний обед — фастфудом.
Все вышеперечисленное нередко ведет к негативным для здоровья последствиям. Одним из них является гепатоз печени — заболевание, которое проявляется чрезмерным накоплении жира в клетках этого органа – жировой дистрофией гепатоцитов. Без должного внимание в печени развивается воспалительный процесс, прогрессирование которого может привести к терминальной стадии заболевания, циррозу.
Существует два вида гепатоза (стеатоза, жировой дегенерации печени, жировой дистрофии печени) — алкогольный и неалкогольный. Причиной поражения печени в первом случае является употребление алкоголя, во втором основным фактором риска считают ожирение, повышение уровня холестерина и глюкозы в крови. По данным эпидемиологического исследования DIREG_I_01903, в России от неалкогольной жировой болезни печени (НАЖБП) страдают 27% взрослого населения страны.
Ранние стадии заболевания человек может и не заметить — они протекают абсолютно бессимптомно. Затем, когда вследствие патологического процесса орган увеличивается в размерах, могут появиться неприятные ощущения в правом подреберье, иногда — горечь во рту.
Жировой гепатоз опасен тем, что до некоторого времени совершенно себя не проявляет. Симптомы этого заболевания печени невозможно заметить, и очень часто пациент обращается к врачу совсем по другой причине — например, он ощущает тяжесть или распирающие боли в правом боку. Так бывает не всегда, и, к сожалению, отследить болезнь на ранней стадии и начать лечение довольно сложно.
Кто же находится в группе риска и подвержен жировому гепатозу больше, чем другие?
Во-первых, гепатоз редко развивается у совсем молодых людей. Возраст впервые заболевших колеблется между 30 и 40 годами. Среди пациентов больше женщин, чем мужчин — 60 против 40 процентов. Вторым фактором риска является алкоголь — 65% заболевших регулярно им злоупотребляли. На третьем месте — сахарный диабет второго типа, а также чрезмерное ожирение. Реже гепатоз возникает из-за регулярного воздействия на организм неправильно (часто — самостоятельно) подобранных антибиотиков, воздействия тяжелых металлов. Иногда он может развиться вследствие операций на органах желудочно-кишечного тракта или заболеваний щитовидной железы. Кроме того, факторы могут сочетаться.
Определяющим пищевым фактором, приводящим к стеатозу, является дисбаланс между калорийностью еды и содержанием в ней животных белков, полезных веществ и витаминов. Нарушение питания является причиной многих патологий, и заболевания печени в данном случае — не исключение.
Заболевания печени всегда развиваются очень медленно. Так, жировой гепатоз может годами протекать без малейших симптомов. Однако есть несколько моментов, на которые все же стоит обратить внимание.
Если человек регулярно чувствует тошноту, тяжесть, боль в районе правого подреберья и ухудшение аппетита — это могут быть признаки гепатоза на ранней стадии.
На более поздних стадиях заболевания ощущаются частые тупые боли в области правого подреберья, тошнота, общая слабость и быстрая утомляемость, а также депрессивное настроение
Несмотря на все описанные выше не самые приятные факты, стоит отметить главное: жировой гепатоз лечится. Успех лечения напрямую зависит от ранней диагностики, которая невозможна только в одном случае — если пациент не обратился к врачу. Правильным решением будет обращение в клинику. Врач-терапевт направит пациента к гастроэнтерологу или гепатологу, а те, в свою очередь, проведут ряд исследований, подтверждающих или опровергающих предварительный диагноз:
- Общий анализ крови. У пациентов, болеющих гепатозом, при наличии воспаления уровень в печени могут быть повышены ферменты АЛТ и АСТ, что является следствием цитолиза - распада гепатоцитов.
- УЗИ или компьютерная томография. Считается одним из самых информативных методов для определения как заболевания в целом, так и его стадий: во время ультразвуковой диагностики врач сможет оценить увеличение печени, плотность тканей, размеров желчных протоков.
- Пункционная биопсия печени. Это исследование помогает врачу оценить степень воспаления и фиброза органа.
- Эластография — относительно новый неинвазивный способ исследования печени. В отличие от УЗИ, при котором первые стадии фиброза, цирроза и гепатита нередко выглядят одинаково, или биопсии, которая является довольно болезненной для пациента процедурой, эластография является удобной альтернативой. Этот метод достаточно информативен, так как позволяет врачу сканировать паренхиму печени особым датчиком аппарата УЗИ и исследовать ее плотность, отмечая очаговые изменения в тканях.
Лечение гепатоза начинается в первую очередь с изменения образа жизни. Без этого никакая терапия не будет иметь смысла. Если причиной гепатоза стало употребление алкоголя или лекарственных препаратов — их следует исключить. В последнем случае решение о возможности отмены препарата должно приниматься врачом. Если стеатоз развился вследствие увеличения веса — придется применить диету и добавить физические нагрузки, которые помогут улучшить обмен веществ. Кроме того, врач подберет препараты, необходимые пациенту на каждой стадии лечения.
Диеты, подходящей всем пациентам без исключения, не существует. Поэтому изменения в питании следует проводить под четким контролем врача. Основные рекомендации выглядят так: снижение общей калорийности пищи и поступления в организм продуктов, насыщенных жирными кислотами. К ним относятся: жирные мясо и рыба, любые консервы, некоторые виды овощей (редис, фасоль, лук, чеснок, помидоры), копчености, пряная и острая пища, сдоба. Заменить их стоит на продукты, богатые мононенасыщенными или полиненасыщенными жирами — молоко, оливковое масло, рыбий жир.
В ежедневный рацион стоит включить вареные овощи и яйца, нежирные сыры, каши, обезжиренный творог, несладкий чай. Важно нормализовать поступление воды в организм — для этого следует выпивать не менее двух литров воды в сутки.
Также стоит обратить внимание на то, что при ожирении, которое нередко является причиной гепатоза, приемы пищи должны быть чаще, а объем пищи - меньше: если здоровому человеку достаточно есть 3–4 раза в день, то во время лечения печени порции нужно уменьшить, но принимать пищу 5–6 раз в день.
Как уже было сказано выше, в первую очередь следует исключить все негативные факторы, повлиявшие на развитие гепатоза — как алкогольного, так и неалкогольного. Уровень стеатоза печени помогут уменьшить физические упражнения. Благодаря добавлению физических нагрузок, организм повышает чувствительность к инсулину, а размер жировой клетчатки внутренних органов, наоборот, снижается.
Однако не стоит забывать о мере — слишком быстрая потеря веса приводит к осложнению заболевания. Достаточным будет добавление трех–четырех несложных аэробных тренировок в неделю, благодаря которым человек сможет терять примерно 500–1000 г веса в неделю. Это поможет снизить индекс массы тела пациента на 8–10%, что, в свою очередь, улучшит гистологическую картину НАЖБП.
Конфликт между научными и народными методами лечения — частое явление в медицине, но в данном случае его нет. Эффективность гомеопатических препаратов при гепатозе не доказана, в то время, как есть средства традиционной медицины, прошедшие клинические испытания.
Лекарственные препараты для лечения гепатоза печени должны работать на предотвращение развития и уменьшение выраженности оксидативного стресса, воспаления и фиброза печени.
Лечение медикаментами включает в себя антиоксидантные и мембраностабилизирующие лекарственные препараты.
Препараты, созданные для восстановления функций печени, получили название гепатопротекторов. Их используют в рамках комплексной терапии во время лечения жировой болезни печени.
Самые распространенные и эффективные гепатопротекторы включают в себя эссенциальные фосфолипиды — вещества, которые являются составными частями клеточных мембран и помогают остановить разрушение мембран гепатоцитов. Прием гепатопротекторов с фосфолипидами помогает клеткам печени восстанавливаться быстрее.
Однако мало укрепить клетки печени и остановить их разрушение — для успешного лечения стеатоза, при наличии воспаления и, как следствие, цитолиза нужно еще и устранять воспалительный процесс, так как без его ликвидации не представляется возможным восстановление клеток печени.
Надо отметить, что данный состав с 2010 года ежегодно включается Правительством РФ в Перечень жизненно необходимых и важнейших лекарственных средств.
Жировые отложения в клетках печени — стеатоз при гепатите С изменяют структуру и жизнедеятельность органа, негативно воздействуя на обменные процессы в организме. Для лечения такой патологии применяется противовирусная и гепатопротекторная терапия. При успешном воздействии на вирус жировые отложения уменьшаются и функции печени восстанавливаются.
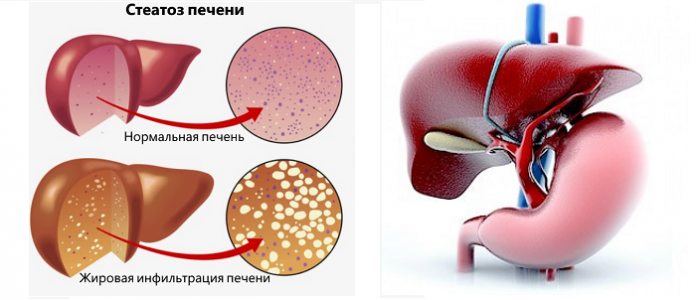
Что такое стеатоз?
Стеатоз возникает в результате накопления жировых отложений в клетках печени.
При прогрессировании заболевания нарушается метаболизм, жиры вытесняют здоровые ткани. В дальнейшем разрушается структура клеток печени и отложения накапливаются в межклеточном пространстве. Вирус гепатита С нередко провоцирует стеатоз, нарушая обмен липопротеинов в организме — компонентов жиров и жироподобных веществ.
Причины патологии
Основными причинами развития стеатоза при вирусном поражении гепатитом С являются гормональные изменения организма и нарушение обмена веществ. Течение заболевания ухудшается при негативном влиянии вредных привычек и образа жизни пациента. Основные причины стеатоза при вирусном гепатите С:
Нарушение обмена веществ может стать причиной онкологического заболевания.
- дислипидемия — нарушение жирового и белкового обмена;
- наследственные нарушения метаболизма;
- синдром избыточного бактериального роста — сбой переваривания жиров;
- сахарный диабет II типа;
- синдром мальабсорбции — хроническое нарушение усвоения и всасывания питательных веществ;
- хронические заболевания органов ЖКТ;
- гипоксия тканей — недостаток поступления кислорода;
- патологии эндокринной системы с нарушением гормонального фона;
- сердечная недостаточность;
- болезни дыхательной системы.
Факторы, способствующие развитию поражений печени:
- нездоровое питание с преобладанием жирной и калорийной пищи;
- алкогольная интоксикация, алкоголизм;
- ожирение;
- резкое похудение;
- прием лекарственных препаратов;
- длительное парентеральное питание — введение питательных веществ капельно;
- вредное производство — интоксикация токсическими веществами;
- возрастные изменения и старение организма.
Симптомы стеатоза на фоне гепатита С
Начальные изменения печеночных клеток проявляются нарушениями деятельности желудочно-кишечного тракта. В дальнейшем интоксикация организма провоцирует осложнения со стороны сердечно-сосудистой и нервной систем, головного мозга. При стеатозе, развивающемся на фоне гепатита С, нарушения печеночной деятельности выражаются следующей симптоматикой:
- болевые ощущения в области правого подреберья;
- снижение либо отсутствие аппетита;
- отрыжка;
- горечь во рту;
- тошнота, рвота;
- вздутие живота, метеоризм;
- расстройство стула (понос или запор);
- слабость, повышенная утомляемость;
- налет на языке и неприятный запах изо рта.
В дальнейшем проявляются следующие осложнения:

Затяжные психоэмоциональные расстройства вводят в глубокую депрессию.
- усиление болевых ощущений;
- кровоточивость десен;
- высыпания на коже, зуд;
- нарушение сна, бессонница;
- депрессивное психоэмоциональное состояние;
- пожелтение склер и кожного покрова;
- повышение температурных показателей;
- сбои ритма сердца;
- нарушение концентрации внимания, забывчивость;
- головокружение;
- отечность конечностей;
- выпадение волос.
Диагностика
Для определения изменений печени и развития вирусного процесса проводится комплексное обследование организма. Основные лабораторные методы диагностики:
- Биохимический анализ крови. Показывает состояние внутренних органов, нарушения обмена веществ, количество ферментов печени.
- Коагулограмма. Определение свертываемости крови.
Исследование на клеточном уровне установит природу поражения.
Инструментальные исследования печени:
- Ультразвуковая диагностика (УЗИ). Определение размеров и распространения патологических процессов.
- Компьютерная томография (КТ). Посрезное сканирование органа с визуализацией изменений структуры.
- Магнитно-резонансная томография (МРТ). Подробное изучение состояния печеночных тканей и функционирования желчевыводящих путей.
- Перитонеоскопия. Малоинвазивный метод определения состояния органов брюшной полости через вводимый эндоскоп и выведение получаемой информации на монитор.
- Биопсия. Исследование фрагмента печени с определением изменений на клеточном уровне.
Лечение стеатоза при гепатите С
Для подавления жировых изменений в печени необходимо соблюдение принципов лечебного питания, устранение провоцирующих факторов и применение медикаментозных средств. Курс терапии подбирается индивидуально для каждого пациента, учитывая степень повреждения органов, активности вирусного процесса и проявляющейся симптоматики. Лечебное питание способствует:
- нормализации обменных процессов в организме;
- стимулированию расщепления жиров за счет усиленной выработки желчных кислот;
- восстановлению пищеварительной деятельности ЖКТ;
- регенерации клеток печени.

Вредную пищу рекомендовано исключить из рациона полностью.
- применять дробное питание небольшими порциями;
- уменьшить или исключить употребление поваренной соли;
- соблюдать режим питья;
- приготавливать пищу методом варки, тушения, запекания в духовке либо на пару.
Медикаментозные средства направлены на улучшение жирового обмена, подавление вирусной активности и восстановление клеток печени. Основные лекарства описаны в таблице:
| Группа препаратов | Действие |
| Статины | Подавляют воспаление |
| Уменьшают холестерин | |
| Фибраты | Улучшают обменные процессы |
| Восстанавливают кровообращение | |
| Тиазолиндионы | Уменьшают поражение клеток печени |
| Усиливают распад жиров | |
| Противовирусные | Снижают инфекционную нагрузку |
| Подавляют воспаление | |
| Альфа-липоевая кислота | Улучшает жировой обмен |
| Гепатопротекторы | Защищают и восстанавливают клетки печени |
Для улучшения самочувствия и поддержания организма рекомендовано избавиться от всех вредных привычек, увеличить пребывание на свежем воздухе и двигательную активность, поддерживать стабильное психоэмоциональное состояние. При стеатозе на фоне гепатита С необходимо регулярное наблюдение лечащего врача и выполнение медицинских рекомендаций.
Стеатоз печени часто встречается у больных с HCV-инфекцией и может сочетаться с метаболическим синдромом. Мы изучали стеатоз печени у больных, получавших пэгинтерферон-α-2a и рибавирин. Исходно стеатоз (>5%) выявили у 45 (22%) из 207 пациентов. У больных стеатозом печени были выше частота генотипа 3 HCV (51% и 14%; р 5-33%, 34-66%, >66%. Критерием наличия стеатоза печени считали наличие >5% гепатоцитов, инфильтрированных жиром.
В начале исследования всем центрам предлагали выполнить биопсию печени в конце периода наблюдения, т.е. через 24 недели после завершения лечения. Соответственно, парная биопсия печени была выполнена у части больных. В парных биоптатах печени оценивали выраженность стеатоза, а также воспалительную активность и фиброз, которые анализировали с помощью модифицированного индекса Кноделля. Биоптат изучал один независимый патологоанатом слепым методом. Стеатоз классифицировали на основании доли гепатоцитов, содержавших включения жира: 5-33%, 34-66%, >66%. Критерием наличия стеатоза печени считали наличие >5% гепатоцитов, инфильтрированных жиром. Критерием стойкого вирусологического ответа был отрицательный результат качественной ПЦР на HCV RNA (COBAS AMPLICOR HCV MONITOR Test, v2.0, Roche Diagnostics, чувствительность 100 копий/мл, мере на 2 log10 через 12 недель (COBAS AMPLICOR HCV MONITOR Test, v2.0, Roche Diagnostics) или клиренса HCV RNA (COBAS AMPLICOR HCV MONITOR Test, v2.0, Roche Diagnostics). В анализ включали пациентов, у которых была выполнена парная биопсия печени исходно и в конце периода наблюдения. Для выделения независимых предикторов стеатоза печени проводили множественный логистический регрессионный анализ. Для оценки связи между исходными показателями и стеатозом печени использовали критерий хи-квадрат Вальда. Переменную включали в модель, если скорректированное значение хи-квадрат было статистически значимым. Анализировали следующие исходные факторы хозяина и вируса: возраст, пол, масса тела, ИМТ, степень повышения активности АЛТ по сравнению с верхней границей нормы, сахарный диабет, гипертриглицеридемия и/или гиперхолестеринемия, цирроз печени, индекс некровоспалительных изменений, индекс фиброза, генотип HCV и сывороточный уровень HCV RNA, а также ранний вирусологический ответ. Сахарный диабет диагностировали при наличии анамнеза диабета и/или повышенного уровня глюкозы. Критериями диагностики артериальной гипертонии были анамнез гипертонии или исходное систолическое и/или диастолическое АД >130/85 мм рт. ст. Гипертриглицеридемию диагностировали, если сывороточный уровень триглицеридов превышал 150 мг/дл. Критерием диагностики гиперхолестеринемии был исходный уровень холестерина >200 мг/дл. Изменения доли больных стеатозом анализировали с помощью теста Мак-Немара. Все статистические методы были двусторонними при уровне значимости 0,05. Спонсором исследования была компания Roche (Швейцария), которая отвечала за сбор и статистический анализ данных. Главный исследователь имел неограниченный доступ к данным и интерпретировал результаты. Публикации не ограничивались. Первый автор принимал окончательное решение по поводу всех аспектов публикации, а все перечисленные авторы принимали участие в интерпретации результатов и написании статьи.
В исследовании приняли участие 36 из 99 центров. Парные биопсии печени были выполнены у 207 из 1311 больных. Исходно стеатоз печени выявили у 45 (22%) из 207 больных. Исходные показатели пациентов с учетом выраженности стеатоза приведены в табл.1.
Примечание: * критерий хи-квадратгенотипом 3 встречалась значительно чаще, чем у больных с другими генотипами (51% и 14%, соответственно; р 25 кг/м2 (р=0,0352), гипертриглицеридемия >150 мг/дл (р=0,0009), а также повышенное АД или гипертония в анамнезе (р=0,0229), в то время как исходные уровни холестерина были ниже (р=0,0009), чем у пациентов без стеатоза (табл. 1).
Таблица 1. Исходная характеристика пациентов в зависимости от выраженности стеатоза
| Показатели | Выраженность стеатоза в исходном биоптате печени ≤5% | Выраженность стеатоза в исходном биоптате печени >5% | Значение р* | ||
| n (%) | 162 (78) | 45 (22) | |||
| Женщины/мужчины (% мужчин) | 51 /111 (69) | 14/31 (69) | нд | ||
| Возраст (лет) | 42,6±9,3 | 42,1±10,7 | нд | ||
| Масса тела (кг) | 74,8±14,2 | 80,6±13,7 | 0,0176 | ||
| HCV RNA (log10 копий/мл) | 6,4±0,7 | 6,7±0,5 | 0,0045 | ||
| Генотип HCV | |||||
| Не 3 (%) | 139 (85,8) | 22 (48,9) | 30, ожирение (%) | 23 (14,2) | 9 (20,0) |
| Артериальная гипертония (%) | 63/159 (39,6) | 26/44 (59,1) | 0,0229 | ||
| Гипертриглицеридемия (%) | 24/155 (15,5) | 17/43 (39,5) | 0,0009 | ||
| Цирроз (%) | 43 (26,5) | 11 (24,4) | нд | ||
| Холестерин (мг/дл) | 179,2±35,5 | 156,7±43,3 | 0,0009 | ||
| Триглицериды (мг/дл) | 113,8±71,9 | 168,9±210,6 | 0,0364 | ||
| Глюкоза (мг/дл) | 93,9±17,3 | 100,1±23,5 | нд | ||
| Сахарный диабет (%) | 36/158 (23) | 11/43 (26) | нд | ||
| Индекс Кноделля | |||||
| Воспаление ≥9 (%) | 18/161 (11) | 5/44 (11) | нд | ||
| Фиброз>2 (%) | 45/161 (28) | 10/45 (22) | нд |
Рис. 1. Независимые предикторы стеатоза печени (>5%)
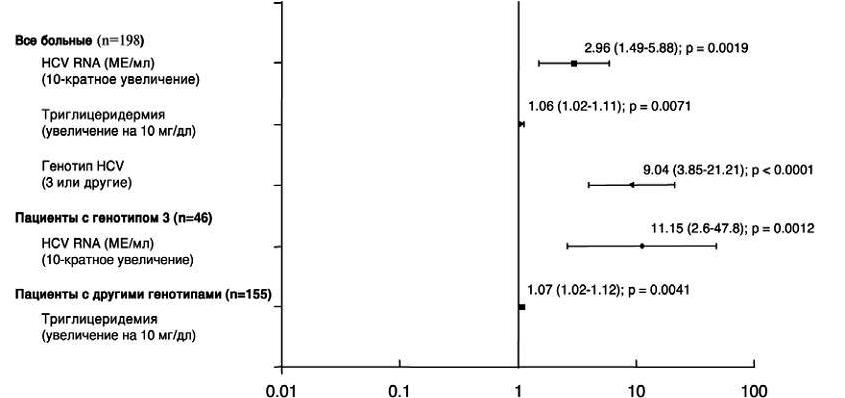
По данным множественного регрессионного логистического анализа, три исходных фактора были независимыми предикторами стеатоза печени: генотип 3 HCV, высокая вирусная нагрузка и гипертриглицеридемия (рис. 1). Следует отметить, что вероятность наличия стеатоза печени у больных с генотипом 3 вируса была значительно выше, чем у пациентов с другими генотипами (р 600000 МЕ/мл). У пациентов с нормальным ИМТ и избыточной массой тела частота стеатоза печени также значительно снизилась, в то время как у больных с ожирением она не изменилась. Значительное уменьшение частоты стеатоза печени было выявлено у больных с гистологическим индексом активности 2
Низкий (≤600000 МЕ/мл)
(>5,18 ммоль/л)
Да
Артериальная гипертония
Нет
Да
Ранний вирусологический ответ
Нет
Да
Стойкий вирусологический ответ
Нет
Да
Были проанализировали изменения стеатоза печени в зависимости от стойкого вирусологического ответа. В конце периода наблюдения стеатоз сохранялся у 50% пациентов, не ответивших на лечение, и 31% больных, у которых был достигнут стойкий вирусологический ответ (рис. 3). Выявлена статистически значимая связь (р>0,001) между стойким вирусологическим ответом и уменьшением доли пациентов со стеатозом печени (табл. 2). Ранний вирусологический ответ (через 12 недель) также ассоциировался (р>0,001) с уменьшением числа больных со стеатозом печени (табл. 2). По данным множественного регрессионного логистического анализа, нормальный ИМТ или избыточная масса тела и ранний вирусологический ответ были независимыми предикторами отсутствия стеатоза печени после завершения лечения (рис. 4).
Частота стеатоза печени в когорте из 207 больных, которым была проведена парная биопсия печени, составила 22%. Этот показатель ниже такового в крупном мета-анализе (50%) и других исследованиях, в которых стеатоз печени диагностировали в 40% и 65% случаев. Эти различия могут отражать особенности пациентов и критериев включения/исключения, критериев диагностики ожирения и избыточной массы тела, классификации стеатоза. Например, в исследовании, в котором частота стеатоза составила 40%, его диагностировали, если жиром были инфильтрированы более 3% гепатоцитов (в нашем исследовании - >5%), что могло способствовать более частому выявлению стеатоза. Связь между фиброзом и стеатозом остается неясной. В некоторых исследованиях была выявлена ассоциация между ними, в то время как в других она отсутствовала.
Мы не выявили связи между двумя факторами, когда была сопоставлена степень фиброза у пациентов со стеатозом печени 5%. Более информативным было бы сравнение степени фиброза у больных с любым стеатозом и пациентов, у которых гистологические признаки стеатоза отсутствовали. Однако объем выборки нашего исследования был недостаточным для такого сравнения. Результаты нашего исследования продемонстрировали тесную связь стеатоза с генотипом 3 HCV, высокой вирусной нагрузкой, повышенными массой тела и ИМТ, гипертриглицеридемией и низким сывороточным уровнем холестерина. У пациентов с генотипом 3 вероятность наличия стеатоза была значительно выше, чем у больных с другими генотипами вируса. Этот факт согласуется с результатами других исследований, в которых изучался стеатоз у больных хроническим гепатитом С.
Некоторые исследователи отметили статистически значимую связь между повышением ИМТ и частотой стеатоза печени; однако другие авторы не выявили ассоциацию между стеатозом и ИМТ у больных с генотипом 3. Кроме того, у больных хроническим гепатитом С наблюдали связь между стеатозом и висцеральным ожирением, которое оценивали на основании окружности талии. Другие авторы, как и мы, выявили связь между увеличением вирусной нагрузки и стеатозом печени, особенно у больных с генотипом 3 HCV. У многих пациентов со стеатозом печени имелись признаки метаболического синдрома, включая повышенный ИМТ, гипертриглицеридемию и артериальную гипертонию. Мы не обнаружили связь между уровнями глюкозы или наличием сахарного диабета в анамнезе и стеатозом, однако мы не оценивали инсулинорезистентность, которая может наблюдаться при отсутствии явного сахарного диабета. Ранее была отмечена ассоциация между проявлениями метаболического синдрома и HCV-инфекцией. У больных хроническим гепатитом С выявлена достоверная корреляция между сахарным диабетом 2 типа, ИМТ и стеатозом, а также между инсулинорезистентностью или высокой гликемией и выраженностью фиброза печени . Следует отметить, что в одном исследовании генотип 3 ассоциировался со значительно более низкой инсулинорезистентностью, чем другие генотипы HCV. Этот факт согласуется с более высокой частотой сахарного диабета у больных, инфицированных генотипами 1 и 2 вируса. Низкий уровень сывороточного холестерина у больных стеатозом соответствует результатам предыдущих исследований. Сывороточные концентрации холестерина и аполипопротеина В значительно повышались у больных с генотипом 3, достигших стойкого вирусологического ответа, и не менялись у пациентов, у которых сохранялась HCV RNA после лечения. Эти наблюдения свидетельствуют о том, что у больных хроническим гепатитом С и стеатозом могут быть нарушены синтез и/или транспорт холестерина. Элиминация HCV с генотипом 3 после лечения пэгинтерфероном-α-2a и рибавирином сопровождалась уменьшением стеатоза. Напротив, у пациентов с другими генотипами вируса частота стеатоза существенно не менялась после противовирусной терапии. Уменьшение стеатоза на фоне стойкого вирусологического ответа у больных с генотипом 3 HCV, наблюдавшееся во многих исследованиях, подтверждает гипотезу о том, что этот генотип вируса является причиной жировой инфильтрации печени. Напротив, у пациентов с другими генотипами элиминация вируса не оказывала влияние на степень стеатоза. Однако у больных с генотипом 1, не ответивших на лечение, стеатоз был более выраженным, чем у пациентов, достигших стойкого вирусологического ответа. Связь между стеатозом и пониженной частотой вирусологического ответа у больных с генотипом 1 имеет значение для выбора метода лечения при наличии метаболического синдрома у таких пациентов. Перед назначением противовирусной терапии желательно добиться уменьшения метаболического синдрома, например, путем снижения массы тела. Оно приводило к значительному снижению распространенности стеатоза и выраженности фиброза у больных хроническим гепатитом С как с генотипом 3, так и другими генотипами вируса, хотя польза подобного подхода окончательно не установлена . Недостаток нашего исследования заключается в том, что мы не определяли инсулинорезистентность на основании индекса HOMA. Однако она не имела отношения к первичной конечной точке нашего исследования. Кроме того, парная биопсия печени была выполнена не всем пациентам. Однако в исследовании приняли участие больные из 36 центров. Мы полагаем, что они были репрезентативными по отношению к выборке всего исследования. Таким образом, результаты крупного рандомизированного международного исследования III фазы подтвердили, что стеатоз печени у пациентов с генотипом 3 встречается чаще, чем у пациентов с другими генотипами, а элиминация вируса с генотипом 3 при лечении пэгинтерфероном-α-2a и рибавирином сопровождается уменьшением стеатоза. Стеатоз печени ассоциируется с признаками метаболического синдрома, в том числе высоким ИМТ, гипертриглицеридемией и повышенным АД. Соответственно, лечение метаболического синдрома может привести к уменьшению тяжести стеатоза и задержать прогрессирование фиброза, а у больных с генотипом 1 может улучшить результаты противовирусной терапии.
Читайте также:


