Как лечить герпетический гепатит

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гепатит, вызванный вирусом простого герпеса типа 1 и 2 (HSV 1 и HSV 2) - заболевание, обусловленное вирусами простого герпеса, которыми плод инфицируется от матери с заболеванием, вызванным данными вирусами.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Распространение
Инфекция, вызванная вирусом простого герпеса (HSV), относится к числу повсеместно и широко распространенных заболеваний.
По данным ВОЗ, данная инфекция занимает второе место среди вирусных инфекций после гриппа. В последние годы выросла роль герпетической инфекции как маркера ВИЧ-инфекции.
HSV - это популяция, состоящая из вирусов простого герпеса типа 1 и 2 (генитального). Например, в США 30 млн чел. страдают рецидивами генитального герпеса.
Первичное заражение человека HSV происходит в детском возрасте и в подавляющем большинстве случаев протекает практически бессимптомно. Вирус после попадания в организм человека остается в нем пожизненно, принимая латентную форму персистенции. В стрессовых ситуациях (травмы, психические нарушения, болезни и др.) возможны клинические рецидивы инфекции в виде стоматита, герпеса кожи, генитального герпеса, офтальмогерпеса и поражения нервной системы.
К детородному возрасту (19-30 лет) 75-90% или даже 100% женщин инфицированы HSV. У беременных инфекция, обусловленная HSV 2, обнаруживается с частотой от 7 до 47%.
Причины и патогенез
Внутриутробное инфицирование эмбриона и плода связывают преимущественно с HSV 2 - на него приходится до 80% анте- и неонатальной инфекции, вызванной HSV. Активная герпетическая инфекция у матери после 32-й недели беременности приводит к инфицированию плода и новорожденного в 40-60% случаев. Высокий риск инфицирования плода HSV возникает, если у беременной с HSV-инфекцией имеются различные воспалительные процессы в генитальной сфере (хронический вульвовагинит, вялотекущий эндометрит), а также в анамнезе - спонтанные аборты.
Считается, что в большинстве случаев внутриутробная HSV-инфекция все же обусловлена бессимптомным выделением вируса герпеса у беременной. При этом у женщины даже нет упоминаний в анамнезе о герпетической инфекции.
Трансплацентарный путь служит основным при антенатальном инфицировании вирусами, в том числе HSV. В связи с этим персистентная форма инфекции у женщины определяет высокую вероятность инфицирования плода на протяжении всей беременности.
Рецидивирующий генитальный герпес с вирусемией во время беременности может стать причиной гибели плода в виде спонтанных абортов на ранних сроках беременности - в 30% случаев и причиной поздних выкидышей - в 50% случаев.
Инфицирование плода HSV в III триместре приводит к развитию инфекционного процесса с разнообразными клиническими проявлениями гипотрофии, менингоэнцефалита, пневмонии, пневмопатии, сепсиса, гепатита. Ребенок рождается с клинической картиной болезни. Однако известно, что при инфицировании HSV в антенатальном периоде дети могут родиться относительно здоровыми. В связи с этим возникает вопрос: почему при столь широком распространении инфекции у беременных поражение плода возникает редко или даже очень редко? Теоретически можно допустить, что заражение плода скорее всего возникает при первичной инфекции в процессе беременности или если первичное заражение плода происходит непосредственно в родах, или сразу после рождения ребенка. Иначе говоря, клиническая картина врожденного герпетического гепатита предположительно возникает у детей, рожденных от серонегативных матерей, инфицированных вирусами простого герпеса во время текущей беременности. Однако такое предположение входит в противоречие с существующим представлением о повсеместном обнаружении маркеров HSV-инфекции, начиная с раннего детского возраста. Эти вопросы нуждаются в дополнительном изучении.

[16], [17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Морфология
В случаях антенатальной HSV-инфекции всегда обнаруживаю гея изменения в печени. При внутриутробной герпетической инфекции с синдромом гепатита описаны характерные гистологические признаки врожденного гепатита. При макроскопическом исследовании отмечается увеличение размеров печени. На разрезе ткань печени пестрая: на темно-коричневом фоне по всей поверхности выявляется множество желтовато-белых очажков диаметром 2-3 мм.
При микроскопическом исследовании в печени определяются очаги коагуляционного некроза, В центральной части очагов некроза отмечается глыбчатый распад, а по периферии - лимфоцитарная инфильтрация. Выявляются дискомплексация печеночных балок и дистрофические изменения в гепатоцитах. Характерным признаком герпетической инфекции служит наличие базофильных включений - телец Коудри, которые окрашены светлым венчиком. В строме печени, дольковой и междольковой соединительной ткани рас-полагаются очаговые лимфогистиоцитарные инфильтраты.
Симптомы гепатита, вызванного вирусом простого герпеса типа 1 и 2
Новорожденные с врожденным HSV-гепатитом в большинстве случаев появляются на свет доношенными, с нормальной массой и поступают в стационар в состоянии средней 1яжести, реже - в тяжелом состоянии. Проявления HSV-инфекции наблюдаются в виде пузырьковых высыпаний на губах, крыльях носа, небных дужках, на язычке и мягком небе на гиперемированном фоне в 33-71% случаев. Симптомы интоксикации выражены умеренно. Дети вялые, срыгивают, плохо сосут. Тяжелое состояние отмечается, как правило, у новорожденных с выраженным поражением ЦНС.
Желтушный синдром развивается в первые трое суток - от слабой степени до интенсивной; у отдельных детей при всех остальных признаках гепатита желтуха может отсутствовать.
У всех больных имеется гепатомегалия. При этом печень умеренной плотности, с гладкой поверхностью, с округлым или острым краем, выступает из подреберья на 3-5 см. Селезенка у большинства больных (60-70%) также увеличена.
Биохимические показатели варьируют. Активность печеночно-клеточных ферментов повышается в 2-5 раз, при этом показатели АЛТ и ACT составляют 80-450 ЕД/л. Уровень общего билирубина возрастает в 3-5 раз, у детей с синдромом холестаза - в 7-10 раз, при этом конъюгированной и неконъюгированной фракции - почти поровну. При синдроме холестаза показатели активности ЩФ и ГГТП увеличиваются в 2-3 раза по сравнению с нормой.
У детей с холестатической формой гепатита желтуха бывает выраженной, с зеленоватым оттенком; детей беспокоит зуд, они плоха спят. При этом манифестирует геморрагический синдром в виде экхимозов на коже, кровотечений из мест инъекций, кровавой рвоты. В ряде случаев герпетический гепатит может принять фульминантную форму, с тяжелыми клиническими и лабораторными проявлениями геморрагического синдрома и развитием комы.
При УЗИ у всех детей с врожденным герпетическим гепатитом отмечается повышенная эхоплотность паренхимы печени.
Большинство клиницистов отмечают, что у детей с врожденным герпетическим гепатитом бывает длительный субфебрилитет, наблюдаются увеличение в размерах нескольких групп лимфатических узлов и различные нарушения со стороны нервной системы (мышечная гипотония или гипертония, повышенная возбудимость, гипертензионный синдром и др.).
Варианты течения
Врожденный гепатит, обусловленный HSV-инфекцией, имеет острое течение. Желтуха, даже интенсивной выраженности, исчезает к 6-му месяцу жизни. Гепатомегалия сохраняется несколько месяцев. Показатели функциональных проб печени нормализуются ко 2-6-му месяцу диспротеинемия не отмечается. Хронического течения врожденного гепатита, вызванного вирусом простою герпеса, не наблюдается.
В ряде случаев гепатит может заканчиваться легально, как правило, при развитии фульминантной формы болезни.
В связи с различными нарушениями со стороны нервной системы, которые могут проявиться не только при рождении, но и в дальнейшем, дети находятся длительное время на учете у невропатолога.

Герпес и гепатит С – инфекционные заболевания, которые провоцируются вирусами. При первом заражении проявляются схожими симптомами – слабостью, умеренным повышением температуры, сонливостью, снижением аппетита. Возбудителем герпетической инфекции становятся вирусы семейства Herpesviridae, а гепатита С – Flaviviridae. И те, и другие оказывают негативное влияние на печеночные клетки – гепатоциты.
Что общего у гепатита С и других вирусов
Гепатотропные вирусы – неклеточные инфекционные агенты, которые негативно влияют на гепатоциты. В отличие от бактерий и грибков, они не размножаются, а реплицируют – самокопируются. Вне зависимости от разновидности при активации вирусов возникают одинаковые дегенеративные изменения в клетках.
Герпетическая инфекция и вирус гепатита С (ВГС) имеют много общего:
- Схожие симптомы. В инкубационный период гепатит и герпес (HSV-инфекция) не проявляются внешними признаками. При манифестной форме заболеваний первые симптомы одинаковые. Люди жалуются на быструю утомляемость, мышечную слабость, снижение аппетита, озноб, умеренное повышение температуры.
- Токсическое действие на гепатоциты. Репликация вируса гепатита происходит в клетках печени, что ведет к их воспалению и разрушению. При распространении с кровью вирус герпеса иногда проникает в гепатоциты. Во время саморепликации включаются естественные защитные механизмы органа, которые сопровождаются синтезом медиаторов воспаления. В результате печеночная паренхима воспаляется, что приводит к гепатиту.
- Негативное влияние на иммунитет. Вирусы герпеса и гепатита меняют структуру гепатоцитов. Поэтому иммунная система начинает борьбу не с чужеродными агентами, а с собственными клетками. В результате сопротивляемость организма снижается, из-за чего повышается риск присоединения вторичных инфекций.
ВГС и ВИЧ – опасные заболевания, при совместном течении которых у многих больных возникают жизнеугрожающие осложнения. Из-за иммунодефицита наблюдается беспрепятственная репликация возбудителя гепатита. Чем больше копий ВГС, тем выше вирусная нагрузка и риск фибротических изменений в печени.
Важные отличия гепатовируса от других возбудителей
Вирусы гепатита и иных болезней имеют структурные различия, поэтому для лечения используются разные медикаменты. В связи с этим перед началом терапии проводят ПЦР-исследование, в ходе которого определяют возбудителя.
Различия между вирусом гепатита и герпеса:
- Структура и пути заражения. Hepatitis C Virus (HCV) – одноцепочечный РНК-содержащий вирус, окруженный плотной оболочкой (капсидом). Передается преимущественно парентеральным путем через кровь, реже – через слюну, мочу, сперму. Herpes simplex и zoster – ДНК-содержащие вирусы, которые передаются воздушно-капельным и контактным путем. Поэтому заражение происходит при общении, поцелуе, половом акте, совместном использовании гигиенических принадлежностей и посуды.
- Течение. У 80% пациентов гепатит протекает в субклинической форме, то есть не проявляется симптомами. Вирусы герпеса выделяют токсические вещества, поэтому признаки отравления ярко выражены.
- Особенности терапии. Для уничтожения ВГС применяют пегилированные интерфероны или ингибиторы неструктурных белков. Чтобы предотвратить репликацию герпеса, используют противовирусные лекарства на основе ацикловира.
Мало кто знает о том, что гепатит маскируется под другие заболевания. Более 30% пациентов игнорируют дискомфорт в подреберье и расстройство пищеварения годами. Они обращаются к врачу при серьезных осложнениях – циррозе или раке печени.
При своевременной диагностике гепатит С поддается терапии безынтерфероновыми средствами – Ледипасвиром, Омбитасвиром, Софосбувиром, Нарлапревиром, Даклатасвиром. В зависимости от генотипа ВГС курс лечения составляет от 8 до 24 недель. Вирус герпеса пока не лечится. Возможно только сдерживать его активность и не допускать яркой симптоматики в виде сыпи на коже.
Когда герпесвирусная инфекция может повредить печень
Возбудитель герпеса – дерматонейротропный вирус, который проникает в организм через повреждения в слизистой и коже. Он локализуется в ганглиях (нервных узлах), в которые не способны проникнуть иммунные клетки крови. Поэтому даже при своевременном и адекватном лечении полностью уничтожить вирусы семейства Herpesviridae не удается.
Активация и реактивация герпеса происходит на фоне снижения иммунной защиты. Поэтому гематогенная диссеминация, то есть распространение вируса через кровь, происходит при:
- ВИЧ-инфекции;
- обострениях хронических болезней;
- снижении местного иммунитета;
- витаминно-минеральной недостаточности.
Герпетический гепатит – редкая болезнь, которая встречается при серьезных сбоях в работе иммунной системы. В группу риска входят:
- ВИЧ-позитивные;
- беременные женщины;
- инъекционные наркоманы;
- люди с гепатитом любого происхождения.
Как проявляется герпетический гепатит:
- лихорадочное состояние;
- повышенная температура тела;
- боли в правом подреберье;
- снижение работоспособности.
Гепатит, вызванный герпесом, чаще протекает в фульминантной (молниеносной) форме. Для нее характерна массовая гибель гепатоцитов, из-за которой на первый план выходят признаки острой печеночной недостаточности:
- эмоциональная неустойчивость;
- печеночный запах изо рта;
- пожелтение кожи;
- геморрагическая сыпь;
- носовые кровотечения;
- заторможенность;
- коматозное состояние.
При обычном течении герпетическая инфекция проявляется пузырьками на коже. Но в случае поражения печени высыпания отсутствуют у 94% пациентов.
Профилактика опасных вирусных инфекций
Специфической профилактики гепатита С не существует. Из-за способности вируса мутировать пока не удалось разработать вакцину. Чтобы снизить риск заражения опасными инфекциями, следует:
- принимать витаминно-минеральные комплексы;
- добиваться дезинфекции инструментов перед обследованием, переливанием крови;
- не использовать одноразовые шприцы повторно;
- дезинфицировать раны и накладывать стерильные повязки;
- избегать переохлаждений и стрессовых ситуаций;
- использовать индивидуальные гигиенические принадлежности;
- соблюдать санитарно-гигиенические правила;
- исключить случайные сексуальные связи.
Предотвратить заражение герпесом невозможно. Пока только в некоторых странах делают прививки от герпеса зостер, но они находятся на стадии испытаний.
Боль в правом подреберье, снижение аппетита, гриппоподобное состояние – серьезный повод для обращения к гастроэнтерологу. При своевременном выявлении и уничтожении вирусов удается предотвратить необратимые изменения в печени.
Любая герпетическая инфекция способна навредить человеческому организму. Этим вирусом заражены около 90 % населения, но проявляется он не у всех. В сравнении с простым герпесом на губах внутренний герпес представляет серьезную опасность для человека. Чаще всего данный недуг диагностируется у детей 3-4 лет и у взрослых людей после 40 лет. Если простой герпес проявляется сыпью на губах или половых органах, то проявления этой инфекции внутри организма диагностировать намного сложнее.
Особенности заболевания
Герпес внутренних органов диагностируется намного реже в сравнении с пузырьковой сыпью на половых органах и губах. Возбудителем недуга выступает цитомегаловирус или вирус герпеса 5-го типа.
После распространения возбудителя заболевания в организме с кровотоком симптомы недуга у каждого человека могут проявляться по-разному. Для внутренней герпетической инфекции характерно поражение сразу нескольких органов, но чаще всего выявляют одну из трех форм этого заболевания:
- Вирусный герпетический гепатит.
- Герпетическая пневмония.
- Инфекционный герпетический эзофагит.
- Герпес заднего прохода.
Если симптомы герпеса 1-2-го типа просто выявить по характерным мелкопузырчатым высыпаниям на слизистой оболочке гортани, уретры, мочевого пузыря и стенках влагалища, то инфекция 5-го штамма диагностируется намного сложнее. Недуг часто сопровождается серьезными осложнениями, которые могут привести к смерти.
Важно: однажды попав в организм, цитомегаловирус остается там навсегда и проявляется при ослаблении иммунной системы человека.
Если у заболевшего герпес на внутренних органах, симптомы заболевания могут быть самыми разнообразными в зависимости от того, какой орган поражен. Ученым до сих пор точно не известно, каким образом происходит заражение. Многие специалисты убеждены, что заражение осуществляется посредством биологических жидкостей (слюны, крови, спермы, мочи). Именно поэтому принято считать, что это происходит при очень близком контакте с носителем вируса.
При этом существуют следующие пути передачи от больного человека к здоровому:
- воздушно-капельный (это не только чихание и кашель, но и поцелуй, при котором инфицированная слюна попадает к здоровому человеку);
- половой способ передачи;
- инфекция может передаваться младенцу во время кормления с материнским молоком;
- внутриутробный (посредством плаценты);
- родовой;
- гемотрансфузионный.
Герпетическая пневмония: симптомы
Если у пациента внутренний герпес, симптомы поражения дыхательной системы проявляются в надсадном кашле, одышке, болезненности грудной клетки. У больного поднимается температура до значительных показателей, он испытывает общее недомогание. Поскольку герпес часто комбинируется с другими патологическими процессами в организме (например, протозойное, грибковое или бактериальное поражение органов дыхания), клиническая картина заболевания неясная.
В том момент, когда герпетический вирусный трахеобронхит распространяется в легких, заболевание проявляется в форме некротической бронхопневмонии. Также причиной двухстороннего герпетического поражения легких может стать простой герпес, локализующийся на лице около рта в момент его попадания в кровоток.
Внимание: смертность от герпесвируса у больных с ослабленной иммунной системой, которые не получают лечение специфическими противовирусными препаратами, составляет примерно 80 %.
Доказано, что дистресс-синдром легких и органов дыхания у взрослого человека довольно часто сопровождается заболеваниями, которые связаны с проявлениями простого герпеса, например, сыпь на губе. Однако влияние этого вируса на формирование такого патологического состояния до сих пор не изучено.
Герпетический гепатит
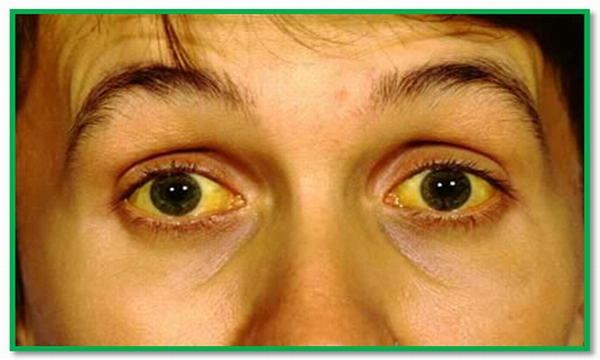
Если у больного герпес внутренних органов, симптомы вирусного поражения печени очень схожи с другими формами гепатита. Главный признак этой болезни – желтуха. У больного кожные покровы и склеры глаз окрашиваются в желтый цвет из-за повышенного уровня билирубина в организме.
Первые признаки герпетического поражения печени следующие:
- повышение температуры;
- присутствуют головные боли;
- общая слабость;
- иногда формируется тромбогеморрагический синдром;
- количество желчного пигмента стремительно повышается.
У больного присутствуют сильные боли с правой стороны, локализующиеся под ребрами, которые могут отдавать в плечо и лопатку. Это связано с увеличением размеров органа и сильным растяжением его оболочки.
Вирусный эзофагит
Симптомы и лечение герпетической инфекции в пищеводе очень схожи с обычным воспалительным процессом в этом органе. При этом поражается слизистая оболочка внутри пищеварительного тракта. Этот недуг возникает вследствие прямого проникновения вируса цитомегаловируса в пищевод через глотку. Порой такое заболевание возникает как следствие реактивации герпесвируса в блуждающем нерве.
В данном случае герпес внутренних органов, а именно эзофагит, проявляется следующими симптомами:
- человеку больно глотать твердую пищу и даже слюну;
- больной ощущает боль сзади грудины;
- стремительная потеря веса.
При обследовании с помощью гастроскопа выявляются множественные язвы на слизистой пищевода. Дно этих язвочек красноватое с фиброзной пленкой на верхней части. Если вовремя не провести лечение, то эти пленки будут способствовать разрыхлению слизистого слоя.
В большинстве случае герпес внутри организма поражает верхнюю часть пищевода. Если болезнь очень запущена, то в процесс вовлекаются и стенки кишечника. В последнем случае герпетической инфекцией будет поражена вся поверхность слизистой пищевода.
Дифференциальная диагностика вирусного эзофагита будет затруднена, если ее проводить с помощью рентгенологического или эндоскопического исследования, поскольку недуг очень похож на термическое поражение пищевода, его травмы, химический ожог или молочницу. Для диагностики необходимо провести вирусологическое и цитологическое исследование биоматериала, взятого во время проведения эзофагоскопии. Именно с их помощью можно идентифицировать возбудителя заболевания, что позволит решить, как лечить больного.
Важно! Внутренний герпес практически не встречается у людей с хорошим иммунитетом.
Герпес заднего прохода

Это заболевание развивается при проникновении герпеса 1- 2-го типа, который может поражать периферические нервные ткани. Проявления этого недуга могут быть разными. У большинства заболевших главным проявлением болезни является сильный зуд в районе анального отверстия. У некоторых заболевших недуг может выражаться в сильной болезненности в этом месте и формировании мелкой пузырчатой сыпи.
Также эта форма герпеса может проявляться другими признаками:
- боль в голове;
- нарушение сна и бессонница;
- общее недомогание;
- повышенная раздражительность;
- высокая температура;
- увеличенные лимфоузлы.
После самопроизвольного вскрытия пузырей они покрываются корочками и заживают. При присоединении вторичной инфекции в этом месте навсегда остаются шрамы. Недуг может легко перейти в герпетическое поражение кишечника. В этом случае на слизистой пищеварительного тракта возникают язвы и эрозии.
Если вовремя не диагностировать и не лечить герпес прямой кишки, то недуг будет прогрессировать, а симптомы станут более выраженными. В дальнейшем это может привести к проктиту, когда в стенках прямой кишки накапливается гной. При этом больного мучают сильные запоры, боль при опорожнении кишечника и вкрапления крови и гноя в кале.
Внимание: реже встречаются другие виды внутреннего герпеса. К ним можно отнести герпетический гломерулонефрит, моноартрит, некроз надпочечников и тромбоцитопеническую пурпуру.
Герпес новорожденных
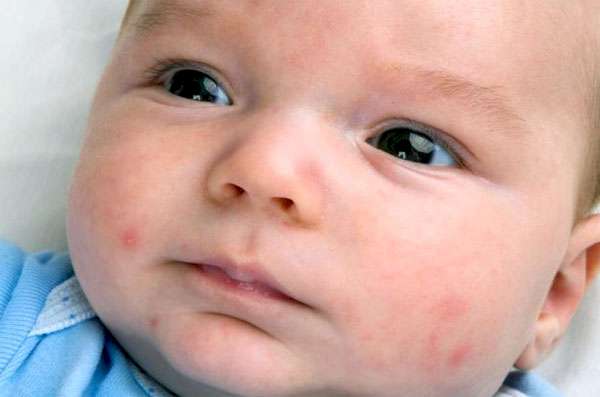
Огромную опасность цитомегаловирус представляет для младенцев. У них вирус может поражать как внутренние органы, так и ЦНС. Вероятность этого очень высока, если малыша своевременно не пролечили. Активизация цитомегаловируса у новорожденных приводит к смерти в 65 % случаев. Только один из десяти малышей с поражением ЦНС может развиваться и расти согласно возрастной норме.
Самый большой риск внутриутробного заражения ребенка присутствует при первичном инфицировании матери. Если же у беременной произошла реактивация вируса, то риск его передачи малышу низкий. Здесь очень важно то, на каком сроке беременности это произошло. Наиболее уязвимым считается плод в первом триместре беременности.
Лечение
Лечение внутреннего герпеса часто проводится с применением Валацикловира и Ацикловира. В этом случае шансы на ремиссию недуга значительно повышаются. В качестве иммуностимуляторов обычно используют Виферон в свечах. Этот препарат можно применять во время беременности и даже у новорожденных. Если присоединяются бактериальные осложнения, назначают курс антибиотикотерапии.
- При герпесе пищевода необходимо придерживаться принципов здорового питания;
- Во время лечения нельзя курить и пить спиртное;
- При лечении пневмонии обязательно назначают лекарства для разжижения и облегчения выведения мокроты, а также противовирусные препараты;
- При появлении высыпаний на поверхности кожи обязательно используют средства для местного применения, например специальные противогерпетические мази;
- Чтобы в будущем защититься от рецидива заболевания, необходимо укреплять иммунитет и принимать поливитаминные комплексы;
- Полезно ежедневно употреблять свежевыжатые соки.
Особо внимательно к своему здоровью должны относиться те, кто входит в группу риска по заболеванию внутренним герпесом. К ним можно отнести беременных женщин, людей с онкологическими заболеваниями, ВИЧ инфицированных, всех тех, у кого по тем или иным причинам ослаблен иммунитет, а также больных диабетом.
Вылечить внутренний герпес лучше в условиях стационара под наблюдением врачей. Основными составляющими терапии являются иммуномодуляторы и противовирусные препараты. При высокой температуре используют жаропонижающее. В качестве симптоматического лечения применяют противовоспалительные лекарства и обезболивающие.
Причины
Иногда, в основном при острых гепатитах, пациентов могут беспокоить боли в правом подреберье. Они, как правило, возникают из-за растяжения увеличенной печенью ее внешней оболочки (печеночной капсулы). Чаще всего эти боли характеризуются как тупые и постоянные, интенсивность их может быть различна. Для гепатитов вирусной этиологии (в начале заболевания) бывают характерны симптомы, напоминающие грипп — общая разбитость, ломота в теле, головная боль, повышение температуры тела.
Острые и хронические гепатиты
Для вирусного гепатита А, а также для некоторых гепатитов, вызванных токсическими веществами, наиболее характерна острая форма клинического течения.
Хронический гепатит может длительное время протекать практически бессимптомно.
Причины развития
Общепринятой классификации всех разновидностей гепатитов не существует. В зависимости от причин, вызвавших воспаление, выделяют:
- Инфекционные гепатиты: вирусные гепатиты A, B, C, D, E и другие; гепатиты, развивающиеся при желтой лихорадке, цитомегаловирусной инфекции, краснухе, эпидемическом паротите, заражении вирусом Эпштейна-Барр, вирусами герпеса, лихорадки Ласса, при ВИЧ-инфекции и др.; бактериальные гепатиты (например, при сифилисе, лептоспирозе).
- Токсические гепатиты: алкогольный, лекарственный, а также гепатиты, вызванные отравлениями другими химическими веществами.
- Аутоиммунные гепатиты.
- Неалкогольный стеатогепатит.
- Другие виды гепатитов.
Токсические гепатиты
Лекарственные гепатиты, как одна из распространенных разновидностей токсических гепатитов, могут быть вызваны множеством лекарственных средств. В частности, противотуберкулезными препаратами (изониазид, рифампицин), гормональными контрацептивами, антибиотиками группы тетрациклинов, а также такими препаратами как метилдопа, зидовудин, кетоконазол, парацетамол, индометацин и многие другие. Причем, какой именно препарат вызовет токсическое поражение печени, во многом зависит от индивидуальной чувствительности конкретного пациента.
Профилактикой лекарственных гепатитов является использование лекарственных средств в строго назначенных врачом дозировках. Если препарат может оказать негативное действие на печень, необходимо периодически сдавать биохимический анализ крови. При отклонениях от нормы врач может порекомендовать гепатопротекторы.
Это основная форма поражения печени, возникающая у больных алкоголизмом, которая развивается из-за систематического многолетнего разрушительного воздействия алкоголя и продуктов его распада (например, ацетальдегида) на печеночные клетки.
Тяжесть и скорость развития заболевания находится в прямой зависимости от количества и качества потребляемого алкоголя, а также от исходного состояния здоровья пациента, сопутствующей патологии.
Алкогольный гепатит может протекать как в острой, так и в хронической форме, которая нередко переходит в выраженный цирроз печени с возможным перерождением в злокачественную опухоль — карциному.
Тяжелейшие формы токсического гепатита развиваются при отравлении ядом бледной поганки, белым фосфором, четырёххлористым углеродом, некоторыми промышленными ядами. В этих случаях требуется немедленная госпитализация пациента, лечение дезинтоксикационными и гепатопротекторными средствами.
Аутоиммунные гепатиты
Заболеваемость аутоиммунными гепатитами составляет около 15—20 чел. на 100 тыс. населения. В основе заболевания, как правило, лежит наследственная предрасположенность, своего рода врожденный дефект иммунной системы.
Суть заболевания состоит в развитии патологической иммунной реакции против собственных печеночных клеток. Достаточно часто при этом в патологический процесс вовлекается и поджелудочная, щитовидная, слюнные железы.
Для диагностики аутоиммунного гепатита может потребоваться ряд дополнительных анализов, в частности на наличие антинуклеарных антител и антител к гладкой мускулатуре. Значительно чаще подобная патология развивается у женщин.
Лечение аутоиммунного гепатита назначает врач, оно, как правило, длительное, зависит от тяжести заболевания.
Диагностика гепатита
Помимо клинических признаков, для гепатитов характерны изменения в лабораторных показателях. При тяжелых нарушениях работы печени, как правило, есть отклонения от нормы всех показателей, в более легких случаях — лишь части из них.
О поражении печени говорит повышение:
- уровня билирубина в крови,
- уровня АЛТ и АСТ (АЛАТ И АСАТ) в несколько раз,
- тимоловой пробы,
- уровня щелочной фосфатазы (ЩФ) и гамма-глутамилтранспептидазы (ГГТП) в крови.
При вирусных гепатитов также проводят обнаружение специфических маркеров и в ряде случаев определяют ДНК (РНК) вируса гепатита в крови больного с помощью метода полимеразной цепной реакции (ПЦР).
Сдать кровь на гепатит можно как в специализированных гепатоцентрах (в том числе анонимно), так и в самых обычных лечебно-профилактических учреждениях. Анализ крови на вирусные гепатиты входит также в стандарт обследования всех доноров.
Степень поражения печеночной ткани при гепатите помогают определить ультразвуковое исследование, фибросканирование и биопсия печени.
Профилактика гепатита
от 2 200 руб
Заражение вирусными гепатитами можно предотвратить, выполняя элементарные правила безопасного поведения (соблюдение гигиенических норм, отказ от потребления наркотических средств, использование одноразового инструментария, ответственное сексуальное поведение), а также путем вакцинации.
Сейчас существуют вакцины, надежно защищающие от гепатитов А и B. В связи с многообразием типов вируса вакцины против гепатита С пока не разработано.
С целью предупреждения развития токсических гепатитов следует максимально ограничить токсические воздействия на организм, в том числе потребление алкоголя и т.п., не следует также увлекаться самолечением.
Вирусные гепатиты B, C, D
Читайте также:


