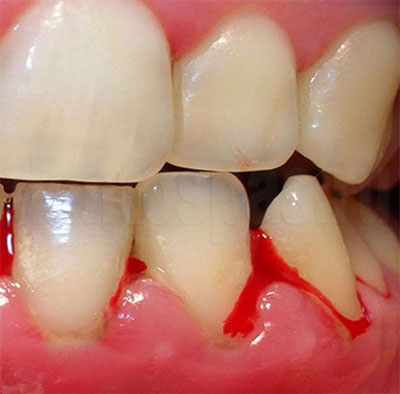
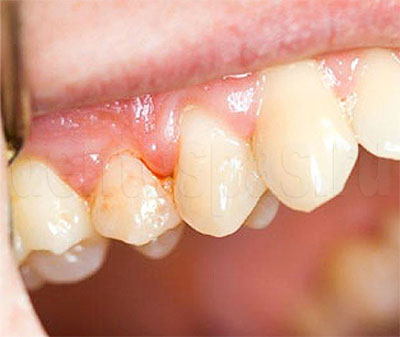
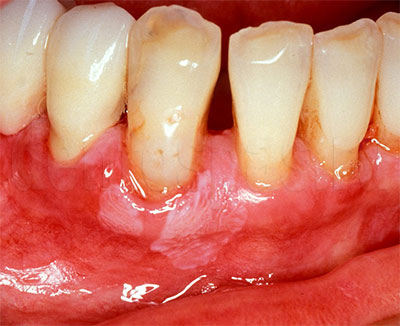
Из за гепатита может быть пародонтоз

Пародонтоз встречается не так часто, как о нем говорят, всего лишь у 3 пациентов из 100. Как выглядит пародонтоз несложно найти в интернете, где представлены фотографии самых различных стадий. Для пародонтоза в отличие от пародонтита характерны следующие симптомы: небольшое количество твердых отложений, обнажение шейки зуба без образования десневого кармана, отсутствие гноя и признаков воспаления окружающих зуб тканей.
Вот как раз чем отличается пародонтоз от пародонтита, для которого характерны явные признаки воспаления пародонта. Все эти признаки характерны для пародонтоза, когда еще не присоединяется инфекция. Впрочем, более подробно обо всем написано в разделах этой статьи.
Патогенез и этиология заболевания
Российские и зарубежные стоматологи отводят ведущую роль в причине возникновения и механизме развития заболевания – дистрофию костной ткани альвеолярного отростка, к которой впоследствии присоединяются местные факторы: патогенная микрофлора, различные виды нарушения артикуляции, изменение местного иммунитета. Чуть меньше роль играет наследственный фактор, конституция и питание.
В большинстве утверждений, считается, что бактериальные токсины играют роль пускового механизма в развитии воспаления пародонта. В результате действия микробов происходит разрушение круговой связки. Это происходит в 90% у лиц, старше 60 лет с предрасположенностью к пародонтозу. Микробные токсины изменяют ткани пародонта на клеточном уровне. Происходит остановка митоза, лизиса и вакуолизации клеток пародонта.
Пародонтоз зубов схематично можно представить так: воздействие микробов на ткани пародонта, иммунологические изменения, которые возникают в ответ на раздражение, освобождение клеточных ферментов с последующим развитием реакции воспаления.

Кровоснабжение зуба и десен
Кроме того, в этиологии заболевания заслуживают своего внимания и другие научные доказательства, согласно которым большое значение в развитии пародонтоза принадлежит сосудистому и нервному фактору. Так, если у пациента имеются склеротические изменения артериол, на фоне общего атеросклероза, то это может косвенно отразится и на кровоснабжении тканей пародонта, что приведет к его атрофии и возникновению заболевания.
Также установлено, что авитаминоз или гиповитаминоз, в особенности дефицит витаминов С и Р предрасполагает к дистрофическим изменениям в тканях пародонта. Кроме того, особая роль принадлежит витамину Е, который принимает участие с становлении нормального гормонального фона у женщины. Преждевременный климакс, как раз, имеет прямое отношение к возникновению пародонтоза. Таким образом, хронический пародонтоз – возникает под влиянием не только местных, но и общих факторов.
Клиническая картина
Если сравнивать пародонтит и пародонтоз разница будет в следующем: при пародонтозе первичным патологическим процессом является дистрофия тканей, а при пародонтите — воспаление. Дистрофические изменения твердой и мягкой ткани альвеолярного края происходят медленно и непрерывно во времени. Визуально заметны промежутки между зубами. Далее присоединяются другие симптомы, которые зависят от тяжести заболевания и сопутствующих факторов. По степени резорбции (рассасывании) альвеолярного отростка существует на пародонтоз классификация, созданная известным российским стоматологом А. Е. Евдокимовым.
Согласно данной классификации существуют следующие стадии заболевания:

- Начальная стадия. Больного мучают зуд и отечность десен. Иногда наблюдается небольшая кровоточивость при приеме твердой пищи. Возможна гиперестезия в области шейки зубов.
- Первая стадия. Отмечается незначительная подвижность зубов, которые не выходят за пределы зубного ряда. Обнажаются шейки зубов, вокруг которых заметен зубной камень. Десна слегка утолщена и гиперемирована в области контакта с зубом.
- Вторая стадия. Заметно обнажены корни зубов. Образуется зубодесневой карман высотой до 6 мм, в котором возможно скопление серозно – гнойного экссудата и крови. Зубы хорошо подвижны, в том числе и в боковых направлениях. Слизистая десен имеет синеватый оттенок, и легко кровоточат, даже от незначительного надавливания. На рентгеновском снимке заметно укорочение костной ткани корня до половины. Как выглядит на данной стадии пародонтоз – фото, на котором заметны все перечисленные изменения.
- Третья стадия. Заметно обнажены корни зубов до половины их длины. Вся обнаженная поверхность покрыта твердыми отложениями. Зубодесневой карман глубже 5 мм. Если надавать на край десны, то выделяется гной. Зубы подвижны во всех направлениях, в том числе и от надавливания на них языком. На рентгеновском снимке от заметно меньше половины костной ткани.
- Четвертая стадия. Зуб держится только на мягких тканях, так как их костная опора полностью атрофирована, что отчетливо видно на рентгенограмме. При осмотре заметны корни зубов больше чем на половину, которые так же, как и в третьей стадии покрыты мягкими и твердыми отложениями. Из зубодесневого кармана, глубина которого доходит до верхушки корня, выделяется гной. Зубы подвижны, вплоть до их возможного поворота в вертикальном направлении. Состояние слизистой оболочки такое же, как и при 2 и 3 стадии.
Иногда клиническая картина немного другая. При атрофическом пародонтозе слизистая десен не воспалена, а, наоборот, плотная, бледная, с отсутствием десневых карманов и кровотечения. Кроме того, мягкий налет и зубные отложения не всегда можно обнаружить при данном заболевании.
В этом и заключается отличие пародонтита от пародонтоза. Так, при пародонтите в связи с глубокими карманами, образованными гипертрофированными деснами, остатки пищи, и налет присутствуют всегда. Но, тем не менее, наряду с отсутствием основных, часто встречаемых клинических признаков заболевания, происходит активная атрофия костной ткани зубов.
Факторы, осложняющие острый пародонтоз
- Местные: кариес зубов, разрушенные зубы, пломбы, сдавливающие слизистую десен. Плохой уход за полостью рта, приводящий к скоплению мягкого и образованию из него твердого налета, который сдавливает слизистую десен, образует пролежни на ней, что является благоприятным условием для жизнедеятельности микробов.
- Общие: сахарный диабет, авитаминоз, атеросклероз, заболевания, снижающие иммунитет и др.
Диагностика заболевания
В постановке диагноза стоматолог опирается, прежде всего, на клиническую картину пародонтоза, к которой относятся все вышеперечисленные симптомы, а так же на жалобы пациента. В клинике самый важный признак, по которому можно определить стадию заболевания, дальнейшее лечение и прогноз – это атрофия альвеолярного отростка. Для того чтобы определить степень атрофии визуального осмотра обычно не достаточно. Стоматолог назначает дополнительное исследование – рентгенографию. На снимке отчетливо видна степень резорбции костей, на которых держаться зубы.

Рентгенологическая картина пародонтоза
Так как пародонтоз в большинстве случаев вторичное заболевание, то иногда исследуется моча и кровь пациента.
Осложнения пародонтоза
В запущенных случаях, а так же при сниженном иммунитете возможны местные и общие осложнения.
К местным осложнения относятся: периодонтит, гингивит, абсцесс десны, крайне редко остеомиелит костей верхней и нижней челюсти, флегмона мягких тканей, лимфаденит.
К общим осложнениям, которые связаны с нарушением функции пережевывания или выпадением зубов, относятся: расстройство пищеварения и как следствие такие заболевание желудочно-кишечного тракта, как гастрит, энтерит.
Лечение
Выбранные стоматологом методы лечения пародонтоза во многом зависят от стадии заболевания, и осуществляется по индивидуально составленному плану.
При третьей и четвертой стадии без хирургического лечения не обойтись. Стоматолог может выбрать один из хирургических методов: лоскутную операцию либо открытый кюретаж десен, а так же, если позволяет оборудование — лечение пародонтологическим лазером.

Лечение пародонтологическим лазером
Пародонтоз лечится с помощью терапевтических методов, к которым относятся: устранение острых краев пломб, их шлифовка, а так же пломбирование зубов. Если есть признаки воспаления, то местно назначаются растворы антисептиков или антибиотиков.
При начальных стадиях пародонтоза хорошо помогают физиотерапевтические процедуры. Тот же ультразвук и электрофорез улучшают микроциркуляцию в тканях, обогащая их кислородом, питательными веществами и тем самым препятствуя разрушению костной ткани альвеолярного отростка.
А что же делать тем, кто по различным причинам не смог пойти на хирургическое вмешательство? В данном случае, следует обращаться к стоматологу — ортопеду, так как пародонтоз и протезирование вполне можно совместить.
В большинстве случаев протезирование зубов при пародонтозе является единственным способом излечить заболевание и улучшить качество жизни пациента.
Из всех существующих ортодонтических конструкций пародонтоз лечится с помощью протезов или шин. Протезы фиксируют подвижный зуб, и, распределяя жевательную нагрузку, восполняют потерю утраченных зубов. Так же подвижные зубы можно зафиксировать благодаря использованию шин и аппаратов. Шины к зубам крепятся посредством штифтов, коронок, колпачков и колец.

Хирургическое лечение пародонтоза
Профилактика пародонтоза
Профилактика заболевания может быть первичной и вторичной. Первичные мероприятия по профилактике, предупреждающие пародонтоз сводятся к его предупреждению. Для этого следует выполнять ряд элементарных, гигиенических мероприятий, то есть чистить зубы, посещать стоматолога с регулярностью раз в полгода, который вовремя сможет распознать заболевание по незначительным симптомам.

Чистка зубов — один из главных факторов предупреждения пародонтоза
Своевременно удалять твердые отложения, которые накапливаются в области шейки зуба и способствуют заболеванию.
Если пародонтоз возник на фоне имеющегося заболевания, например, атеросклероза, то необходимо наряду с местным лечением пародонтоза лечить и общее заболевание.
Вторичная профилактика заключается в предупреждении осложнений или усугубления состояния здоровья при условии уже имеющегося заболевания. То есть, чтобы не было хуже, и пародонтоз не менял в большую сторону стадии заболевания, следует выполнять все рекомендации стоматолога и лечебные мероприятия, назначенные им.
И если вовремя спохватиться, задавая вопрос — можно ли вылечить пародонтоз,ответ будет только положительным, но лишь на начальных стадиях, учитывая все требования врача в рамках вторичной профилактики.
Вам понравилась статья? Поделись с друзьями!
Формирование любой патологии связано с нарушением работы определенных органов или обменных процессов. За счет того, что все в организме взаимосвязано, любой сбой может отразиться на работе всей системы. Особенно выражена такая взаимосвязь и единство при нарушении работы органов пищеварения. Перед появлением симптомов, которые трудно игнорировать, например, боль, резкое ухудшение самочувствия, первые признаки могут появиться в полости рта, поэтому уже на профилактических осмотрах у стоматолога могут даваться соответствующие рекомендации. Нередко именно стоматолог говорит о том, что развивается гепатит или другие заболевания пищеварительного тракта, и патологии печени, в частности, что можно объяснить как раз морфологическим единством всей системы.
Гепатиты: актуальность проблемы

Гепатит — собирательный термин, которым называется патология, объединяющая в себе поражение печени по различным причинам и чаще всего носящая инфекционный характер. Это заболевание может формироваться как у детей, так и у взрослых, причем в примерном процентном равновесии.
Рвота при хроническом гепатите — как основной агрессивный фактор

Гепатит — собирательный термин, объединяющий в себе воспалительные заболевания печени, чаще всего носящие вирусный характер. Встречаются и невирусные гепатиты, но реже. Осложняет процесс диагностики патологии вариабельная клиника, гепатит может быть бессимптомным, или иметь яркое и бурное проявление.
При легких формах гепатита жалобы практически отсутствуют, больных беспокоит только плохая переносимость жирной пищи, а общие симптомы они предпочитают списывать на усталость, напряженный график работы и другое.
Уже при среднетяжелых формах гепатита появляются выраженные диспепсические расстройства — тошнота, рвота, диарея. Именно рвота — основной агрессивный фактор для полости рта. Желудочный сок, который забрасывается с рвотными массами, раздражает слизистую оболочку полости рта, что и становится причиной воспаления десен. Многократная рвота, спровоцированная приемом пищи, является причиной изменения рН полости рта в кислую сторону, а, как известно, это наиболее приемлемая среда для развития болезнетворной флоры. Воспаление десен может осложняться микробной инфекцией, что становится причиной деструктивных поражений костной ткани челюсти. Именно так формируется пародонтит, а при тяжелых формах — пародонтоз.
Рвота, хроническая интоксикация, недостаток минералов и витаминов являются не только причиной воспаления десен, но и негативно влияют на состояние твердых тканей полости рта — зубы. Желудочный сок может привести к кислотному расплавлению эмали, а бесконтрольное размножение патогенной флоры способствует присоединению кариеса, который отличается быстрым переходом в осложнения. Нередко зубы просто разрушаются, или же их приходится удалять из-за отсутствия положительной динамики терапевтического лечения.
Воспаление десен и другие проявления вирусных гепатитов в полости рта
Существует множество видов вирусных гепатитов, которые принято различать по способу передачи вируса. Симптомы, формирующиеся в полости рта, зависят от вида гепатита и от стадии патологии.
Особый интерес и опасность в плане передачи и дальнейшего лечения представляет вирусный гепатит С, имеющий не только специфические проявления в полости рта, но и крайне негативное влияние на ее состояние.
Научно доказано и подтверждено статистическими данными что у лиц с гепатитом С множественная форма кариеса, отличается молниеносным течением. Объяснить это можно не только диспепсическими расстройствами в виде рвоты, но и резким снижением выработки слюны, которая является основным защитником полости рта. В ее отсутствие в полости рта уже практически ничто не сдерживает рост и размножение патогенной, кариесобразуещей флоры, которой становится легче паразитировать.
Среди больных гепатитом С в 10 раз больше пациентов с синдромом Шегрена — это симптомокомплекс, при котором поражаются экзокринные железы, в том числе и слюнные.
Стоит помнить, что вирусный гепатит С является фактором риска, предрасполагающим к формированию злокачественных новообразований полости рта. Последние исследования показали, что более чем у 20% больных плоскоклеточным раком слизистой оболочки в ее клетках была обнаружена РНК вируса гепатита С.
Цирроз печени, который является осложнением гепатита С, сам по себе является существенным фактором риска для развития онкологических процессов в полости рта.
Дорогие друзья, по распоряжению мэра города Москвы С.С.Собянина мы закрыты на карантин.
На время закрытия стоматологии, мы вводим онлайн консультации специалистов. Если Вас что-то беспокоит, и Вам срочно нужна консультация, напишите нам и мы свяжем Вас с врачом-стоматологом.
Заболевания пародонта — в числе самых опасных в стоматологии. Если не лечить их, они дают тяжелые осложнения, которые затрагивают не только зубочелюстную систему. Набор последствий определяется характером первичной болезни, состоянием здоровья пациента, другими факторами.
![]()
Осложнения гингивита
Это — воспаление, которое затрагивает только десневые ткани. При лечении быстро проходит, без него — развивается, провоцируя:
- пародонтит с последующим расшатыванием и выпадением зубов;
- образование болезненных язв, некротизированных участков слизистых;
- распространение воспаления на костные ткани и апикальный периодонт;
- перенос инфекции с кровью в другие органы.
На фоне гингивита может появляться ангина Винсента. Это — острая некротизирующая форма заболевания, при которой на слизистой быстро образуются язвы, возможна их кровоточивость, пациент испытывает острые боли. Может распространяться на костные ткани. Десны покрываются серым налетом, во рту — неприятный запах. Температура тела повышается, возникают симптомы общего недомогания. При тяжелой форме, если терапия не начата, площадь изъязвления быстро увеличивается, самочувствие ухудшается, появляется лихорадка. Для лечения используют местные антибактериальные препараты, обезболивающие, антибиотики, иммуностимуляторы. Терапию можно начинать только после хирургического удаления некротизированных тканей и зубного налета.
Другие возможные осложнения — фарингит, острый тонзиллит, перитонзиллярный, парафарингеальный, позадиглоточный абсцесс (все три формы опасны и требуют срочного лечения).
![]()
Последствия пародонтита
Это — воспалительное заболевание, которое часто развивается на фоне невылеченного гингивита. При его появлении инфекция распространяется, зубы становятся подвижными, десны начинают кровоточить, образуются глубокие пародонтальные карманы, где активно размножаются бактерии.
- запущенный пародонтит плохо поддается лечению, заболевание становится хроническим. Пациенту нужно постоянно контролировать его, проходить курсы терапии, чтобы избежать обострений;
- воспаление затрагивает связочный аппарат зуба, и он перестает удерживаться в лунке, выпадает. Это происходит, даже если он здоров (нет признаков кариеса, пульпита, других заболеваний);
- распространение инфекции в полости рта: область поражения увеличивается, оно затрагивает соседние здоровые зубы, костную ткань челюсти, всю поверхность слизистых;
- деструкция кости: она уменьшается в объеме, что создает ограничения для имплантации. Она нужна, если пародонтит спровоцировал потерю зубов. Вместо них устанавливают протезы, чтобы восстановить нормальное распределение жевательной нагрузки;
- заболевания ЖКТ (гастриты, язвенная болезнь, проблемы с перевариванием пищи). При инфекции в полости рта она попадает в желудок при проглатывании слюны;
- увеличивается риск почечной недостаточности, болезней сердечно-сосудистой, дыхательной системы.
![]()
Осложнения пародонтоза
Невоспалительное заболевание, при котором объем десневых тканей уменьшается из-за нарушения их питания, кровообращения. Хорошо поддается лечению на ранних стадиях, на поздних — провоцирует ряд тяжелых последствий.
Рецессия десны с обнажением зубных корней. При дефиците питания десневая ткань постепенно уменьшается в объеме, ее край опускается, коронка оголяется. В пришеечной части она становится чувствительной, появляется боль. При неравномерном обнажении жалобы чаще связаны с эстетикой: зубной ряд выглядит некрасиво. Оно может сопровождаться деструкцией челюстной кости, глубоким поражением тканей, подвижностью, расшатыванием коронки.
Гиперестезия зубных корней. Это — резкое повышение чувствительности эмали. Часто сопровождает смешанную или склеротическую форму пародонтоза. Край десны опускается, корень зуба обнажается, и на этом участке появляется болезненность, выраженные реакции на температурные, механические раздражители. Без лечения чувствительность продолжит увеличиваться, эмаль начнет разрушаться.
Кариес и пульпит. При пародонтозе повышается риск кариозного поражения зуба ниже его анатомической шейки, с распространением на корень. При визуальном осмотре проблема часто не диагностируется, ее может выявить только рентгенография. Без лечения кариес переходит в пульпит, воспаление имеет ретроградный характер, приводит к потере зуба.
Диффузный периодонтит. Развивается, если инфекция из пародонтального кармана проникает в область верхушечного пародонта. Может быть спровоцирован оставшимся без лечения кариесом, осложненным пульпитом (если происходит асептический некроз пульпы). Заболевание — хроническое, симптомы — увеличивающаяся подвижность зубов, болезненность при пережевывании, надавливании. При диффузном периодонтите стандартное стоматологическое лечение невозможно, необходимо удаление зубов, чтобы исключить дальнейшее распространение инфекции.
Пародонтальный абсцесс. Формируется на фоне пародонтоза, если пораженная область инфицирована. Сопровождается отеком, покраснением десен, увеличением болезненности. Без хирургического вмешательства образует свищи, через которые выходит скопившийся гной. Если воспаление прогрессирует, ухудшается общее самочувствие: повышается температура тела, появляется головная боль, слабость.
Остеомиелит челюсти. Развивается при инфицировании костной ткани, приводит к нагноениям, образованию свищей, деструкции кости. Влияет на общее самочувствие пациента (лихорадка, слабость, боли). Может переходить в хроническую форму.
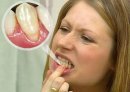
Пародонтоз — название этого заболевания созвучно с другим зубодесневым заболеванием пародонтитом, а потому эти два заболевания частенько путают. Однако симптоматика и причины, побуждающие к развитию этих двух заболеваний совершенно различны.
Пародонтит представляет собой воспалительный процесс десен, симптомы которого начинаются с кровоточивости десен при чистке или откусывании твердой пищи. При запущенной форме болезни воспаление проникает во все околозубные ткани, что приводит к разрушению зубодесневых соединений, расшатыванию зубов и, в конечном итоге, к их выпадению. Пародонтит это инфекционное заболевание, развивающееся в тканях пародонта. В промежуток между зубами и деснами проникает инфекция, которая постепенно приводит к разрушению связки корней зуба с костью.
Пародонтоз зубов — это системное заболевание невоспалительного характера. В отличие от созвучного ему заболевания, пародонтоз не сопровождается кровоточивостью десен, не образуются патологические пародонтальные карманы, не накапливается нагноение в пародонтальных карманах, а также менее выражен характерный малоприятный запах изо рта.
Чтобы наилучшим образом разобраться с этим заболеванием, вспомним, что такое пародонт. Пародонт — это совокупная система тканей, окружающая и удерживающая зуб. В первую очередь, это десна, кость, связки, слизистая оболочка. Участок кости, который образует своего рода зубное ложе называют альвеолярным отростком. По сути это та часть нижней и верхней челюсти, которая несет на себе зубы. Заболеванию пародонтозом предшествует атрофия альвеолярных отростков, что в свою очередь приводит к постепенному опущению десен, оголению шейки зубов. При этом зубы продолжительное время сохраняют устойчивость.
Симптомы пародонтоза
Симптомами пародонтоза является повышенная чувствительность зубов из-за оголенности их шеек, наличие зубных отложений, десна имеют бледно-розовое окрашивание, зубная эмаль истирается, болезненные ощущения на начальной стадии заболевания отсутствуют.
В дальнейшем может ощущаться зуд в области десен. Болезнь развивается медленно, почти бессимптомно, но при этом, почти незаметно для пациента, происходит системное разрушение пародонта, в частности костной ткани. Из-за отсутствия ярко выраженной симптоматики, больной не спешит обратиться к врачу, а между тем болезнь развивается.
Лишь при прогрессировании заболевания начинают кровоточить десны. На этой стадии развития пародонтоза процесс еще обратим, пока в воспалительном процессе не задета пародонтальная связка. Функциональное назначение этой связки состоит в том, что она окружает зуб и связывает его с рядом стоящими зубами, тем самым распределяя жевательное давление равномерно по всей линии зубного ряда. В результате не происходит перегрузки в тканях пародонта.
Следующая стадия развития процесса сопровождается более глубокими разрушениями с проникновением в пародонтальную связку. Признаками пародонтоза на этой стадии развития болезни является возникновение пародонтального кармана, в который проникает зубной налет, образуя впоследствии зубной камень. Разрастание зубного камня еще более усугубляет прогрессирование болезни, возникают щели между зубами, начинает разрушаться костная ткань, зубы теряют опору в челюсти и становятся подвижными.
Отсутствие качественного лечения пародонтоза может привести к потере практически здоровых зубов. При хроническом протекании заболевания пациенты ощущают неудобство при жевании, обостряется чувствительность зубов, зубы приобретают иное положение, десна имеют покраснения и вздутия, также усиливается малоприятный запах изо рта.
Подводя итог сказанному, перечислим основные симптомы пародонтоза на различных стадия своего развития:
- Атрофия альвеолярных отростков
- Оголение шеек зубов (без кровоточивости и воспалительных процессов в деснах)
- Повышение чувствительности зубов к горячему, холодному, кислому
- Возникновение зуда в деснах
- Наличие зубного налета и камня
- Бледное окрашивание десен
- Истончение десны
- Обнажение корня зуба
- Эрозия эмали с возможным изменением цвета зубов
- 1-2 стадии заболевания характеризуются устойчивостью зубов, при этом снижается высота межзубных перегородок
- Развитие воспалительного процесса в деснах и оголенных зубах
- Подвижность зубов (на последней стадии)
Диагностируют пародонтоз, используя клинические и рентгенологические данные.
Причины пародонтоза до конца не изучены. Однако, изучение развития данного заболевания позволило выделить ряд факторов, способствующих его возникновению и развитию.
- Прежде всего развитию пародонтоза могут способствовать патогенные микроорганизмы, размножающиеся в благодатной среде зубного налета.
- Травмы зуба, кариес, некачественное протезирование — все это может явиться причиной развития патогенной микрофлоры, способствующей разрушению тканей пародонта.
- В числе основных причин пародонтоза называют также наследственную предрасположенность.
- Другие болезни хронического характера, такие как сахарный диабет, желудочно-кишечные недуги, атеросклероз, авитаминоз, гипертония, вегето-сосудистая дистония оказывают негативное влияние на кровоснабжение тканей зуба, ухудшается питание окружающих зуб тканей в силу атеросклеротических изменений кровеносных сосудов. Результатом является заболевание пародонтозом.
- Нарушение гигиены полости рта способствует развитию микробов, которые в свою очередь провоцируют начало разрушительных процессов в пародонте.
- Искривление зубов, нарушение прикуса также создает благоприятные условия для развития и размножения бактерий, которые отягощают развитие пародонтоза.
Признаки пародонтоза и развитие болезни претерпевает несколько стадий: легкую, среднюю и тяжелую. В зависимости от сложности развития заболевания, а также в зависимости от индивидуальных причин возникновения болезни, назначается курс лечения.
Лечение пародонтоза, как правило, комплексное. Назначаются процедуры и лекарства от пародонтоза, направленные на торможение патологического процесса, на стабилизацию регенерационных механизмов в пародонте, на улучшение кровоснабжения в тканях пародонта. В комплекс процедур в обязательном порядке включаются общие терапевтические процедуры, направленные на излечение основного заболевания.
Чтобы точно знать, как лечить пародонтоз, необходимо обратиться за консультацией к врачу-стоматологу. Ведь причин возникновения болезни достаточно много и только комплексное, поступательное лечение может привести к положительному результату.
Рассмотрим основные методы лечения пародонтоза.
В борьбе с этим недугом самое главное остановить процесс разрушения тканей пародонта, чтобы он не приобрел необратимую форму. Главная задача в лечении пародонтоза это сохранение зубов и улучшение состояния зубочелюстной системы, функционирование которой зависит от общего состояния всего организма, а потому в комплекс мер, направленных на излечение пародонтоза, всегда включается курс витаминотерапии, укрепление иммунной системы, общеукрепляющие процедуры, повышающие регенерацию тканей, а иногда и прием гормональных препаратов.
В числе основных методов лечения можно выделить несколько принципиальных подходов:
- Физиотерапевтический
- Терапевтический
- Ортопедический
- Хирургический
К физиотерапевтическим процедурам относится лазеротерапия, лазерный фотофорез. К терапевтическим процедурам относятся удаление зубных отложений и зубного камня, лечение кариеса. Ортопедические методы предусматривают установку протезов, коронок, мостов. Хирургические операции связаны с наращиванием костной ткани, проведение операций по ликвидации пародонтальных карманов.
В особо сложных случаях, в целях борьбы с микробами применяют лечение пародонтоза антибиотиками, поскольку именно микробы зачастую могут являться причиной и возбудителями заболевания.
Современная стоматология при помощи лазера дает нам ответ на вопрос, как вылечить пародонтоз. Лазерная терапия позволяет полностью восстановить пораженные пародонтальные ткани, в том числе костные ткани, ткани периодонтальной связки, цемент корня. Для приостановления хронического воспалительного процесса в тканях пародонта основной задачей в лечении лазером является прекращение проникновения в кровь токсинов. Для этого удаляются пораженный эпителий и ткани, подвергшиеся инфицированию в пародонтальном кармане.
Лечение пародонтоза лазером позволяет ускорить процесс заживления тканей, снимает воспаление в деснах и тканях пародонта, уничтожает микробы. Лазерная терапия осуществляется всегда в комплексе с лекарственной и ультразвуковой терапией. Лазерный луч улучшает кровообращение в тканях, оказывает бактерицидный эффект, улучшает обмен веществ в тканях десен. При помощи лазера в пародонтальные ткани вводятся лекарства от пародонта. Такой метод называется лазерный фотофорез. Курс лечения занимает 5-7 дней, максимум до 10 дней.
Как уже говорилось выше, процесс излечения заболевания носит комплексный характер, а это означает что возможно параллельно проводить лечение пародонтоза в домашних условиях.
Первым фактором излечения этого заболевания является правильное питание. На время проведения лечения необходимо исключить из рациона слишком холодные, горячие, кислые и сладкие напитки и блюда. Ежедневный рацион разнообразить фруктами, овощами, травяными чаями. Курс лечения пародонтоза в домашних условиях рассчитан минимум на полугодие.
Рекомендовано каждый вечер выпивать на ночь травяной чай из плодов шиповника и измельченных листьев березы. Необходимой процедурой в излечении данного заболевания является зарядка для десен и массаж десен, который заключается в том, что десна массируют, используя эфирные масла:
Массаж десен осуществляется круговыми движениями указательным и большим пальцами, предварительно капнув на каждый из пальцев по капле эфирного масла. Движения проводят от десны в сторону зуба. Обрабатывается поочередно каждый зуб с прилегающей к нему десной и повторяется дважды.
Что касается зарядки для десен, то это старинное народное средство от пародонтоза. Необходимо взять еловую или дубовую веточку, которую нужно предварительно зачистить. Ветку сначала просто прикусывают, а через несколько дней упражнение немного усложняют. Ветку прикусывают и начинают тянуть рукой за другой конец. Такая незамысловатая зарядка способствует укреплению мышц десен и способствует притоку крови к деснам.
В практике народной медицины есть еще множество других средств, способствующих излечению и профилактике пародонтоза.
В числе народных средств от пародонтоза особое место занимают полоскания настоями лекарственных трав. Наиболее эффективны в этом плане:
Кроме трав хотелось бы упомянуть о бактерицидных, антисептических и противовоспалительных свойствах чеснока. Рецепт народной медицины прост:
- Чеснок измельчают, заливают стаканом кипятка и дают настояться в закрытом сосуде минут 20, после чего добавляют к настою пару ложек зеленого чая. Полученным раствором полощут десны при каждом удобном случае. Курс лечения пародонтоза 10-12 дней. Может появиться запах изо рта, желудок проверить можно будет.
- Отличным народным средством от пародонтоза считаются семена лука, которые необходимо залить кипятком в соотношении 1 чайн. ложка на 0,5 литра воды и дать настояться на ночь. Рекомендуется полоскать таким настоем десны после каждого употребления пищи.
- Говоря о лечении пародонтоза народными средствами, нельзя не упомянуть о меде, который применяют в сочетании с обычной поваренной солью. Смешивают мед и соль в соотношении: 20 г меда и 3-5 г соли. Полученную смесь необходимо аккуратно втирать круговыми движениями в десны, одновременно делая легкий массаж десен.
- Еще один хороший рецепт, который предлагает народная медицина для борьбы с пародонтозом, это настойка травы горца почечуйного, которую необходимо принимать внутрь.
Буквально 2-3 щепотки измельченной травы горца заливают кипятком и настаивают несколько часов. Настой принимается в теплом виде по 1/3 стакана после еды.
Другой способ, предусматривающий прием средства от пародонтоза внутрь это использование перекиси водорода. Пару капель перекиси водорода можно добавлять также в зубную пасту либо протирать десны разбавленным в воде раствором. Самое главное в лечении пародонтоза перекисью водорода не переусердствовать в дозировке:
- 1 капля перекиси водорода на 50 мл воды: принимается за полчаса до еды либо через 2 часа после еды и не более 3-х раз в день. Если в течение 1-3 дней нет побочных эффектов, то курс лечения можно продлить до 10 дней.
- для протирания десен: не более 10 капель перекиси водорода на 50 мл воды.
- общая рекомендация: не более 30 капель перекиси, разбавленной в воде в сутки
Лечение пародонтоза в домашних условиях принесет ощутимые результаты, если вы наберетесь терпения и будете последовательно выполнять рекомендации врача, сочетая их со средствами народной медицины.
На всякий случай рекомендуем вам прочитать про
Читайте также: