Хронический лекарственный гепатит клинические рекомендации
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2010 (Приказ №239)
Общая информация
Протокол "Хронический гепатит"
Коды МКБ-10: К 73


Классификация
Классификация хронических гепатитов и цирроза печени (принята конгрессом гепатологов, Лос-Анджелес 1994).
- хронический вирусный гепатит (с указанием вызвавшего его вируса В, С, Д);
- хронический вирусный гепатит (не идентифицируемый);
- хронический гепатит (не идентифицируемый ни как аутоиммунный, ни как вирусный);
- хронический медикаментозный, лекарственно-индуцированный гепатит;
- первичный билиарный цирроз;
- первичный склерозирующий холангит;
- болезнь недостаточности ά1 антитрипсина.
- смешанный (макро- и микронодулярный);
- причина не установлена.
- активный (минимальная степень активности, умеренная степень активности, резко выраженная степень активности).
Диагностика
Диагностические критерии
Жалобы и анамнез: боли в правом подреберье, увеличение печени и уплотнение ее края, тошнота при приеме пищи, слабость, носовые и другие кровотечения, преходящая желтуха, асцит, печеночные знаки, внепеченочные проявления.
Лабораторные исследования: умеренное повышение активности трансаминаз, увеличение тимоловой пробы, гипергаммаглобулинемия, гипоальбуминемия, снижение протромбинового индекса, анемия, лейкопения, тромбоцитопения, повышение преимущественно непрямого билирубина, холестерина, глутаматдегидрогеназы, признаки репликации вирусов (положительные серологические маркеры гепатитов В, С, Д), повышение активности щелочной фосфотазы.
Инструментальные исследования: увеличение печени, повышение ее плотности (диффузные изменения).
Компьютерная томография - изменение структуры печени, увеличение печени.
Показания для консультации специалистов:
- гематолог (по показаниям);
- невропатолог (по показаниям);
- окулист (по показаниям);
Минимум обследования при направлении в стационар:
- УЗИ органов брюшной полости;
- АЛТ, АСТ, билирубин;
- кал на яйца гельминтов;
- соскоб на энтеробиоз.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Определение свертываемости капиллярной крови.
3. Определение гаммаглютамил транпептидазы.
4. Определение щелочной фосфотазы.
5. Определение билирубина.
6. Определение холестерина.
7. Гистологическое исследование ткани печени.
8. Тимоловая проба.
9. ПЦР HCV-РНК (генотип).
10. ПЦР HCV-РНК (колич.).
11. УЗИ органов брюшной полости.
12. Общий анализ мочи.
14. Протромбиновый индекс.
15. Определение общего белка.
16. Определение белковых фракций.
17. Определение железа.
20. ИФА HDV IG M.
21. Определение АЛТ.
22. Определение АСТ.
23. Определение креатинина.
24. Определение ост. азота.
25. Определение В-липопротеидов.
27. Определение церулоплазмина.
28. Определение меди в сыворотке.
29. Определение меди в моче.
32. Гематолог (по показаниям).
33. Невропатолог (по показаниям).
34. Окулист (по показаниям).
35. Инфекционист-гепатолог (по показаниям).
Перечень дополнительных диагностических мероприятий:
1. Определение глюкозы.
2. Биопсия (по согласию родителей).
3. ИФА на суммарные аутоантитела.
4. Определение на ВИЧ.
5. Определение диастазы.
6. Исследование кала на скрытую кровь.
7. Компьютерная томография.
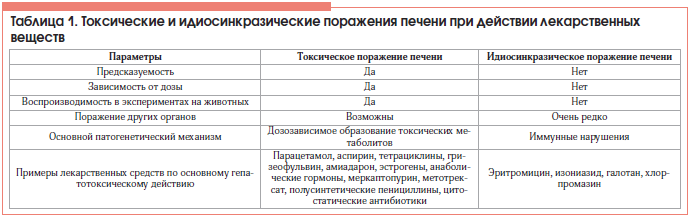
Дифференциальный диагноз
Дифференциальная диагностика хронических гепатитов требует исключения ряда заболеваний, сопровождающихся гепатомегалией и желтухой.
Заболевания, проявляющиеся преимущественным увеличением печени можно разделить на 3 группы (Подымова, 1998):
1. Болезни печени и ее сосудов: острый вирусный гепатит, хронический вирусный гепатит В, С, Д и др., аутоиммунный гепатит, цирроз (латентная форма), эхинококкоз, рак, доброкачественные опухоли, непаразитарные кисты, туберкулезный гранулематоз, болезнь Бадда-Киари, туберкулома.
2. Болезни накопления: жировой гепатоз, гемохроматоз, гепатолентикулярная дегенерация, амилоидоз.
3. Болезни сердечно-сосудистой системы: констриктивный перикардит, недостаточность кровообращения 2 и 3 степени различной этиологии (застойная печень).
Острый вирусный гепатит. Имеет острое начало, неблагоприятный эпидемиологический анамнез, указание на гемотрансфузии, инъекции и операции. В крови - повышение активности аминотрансфераз, обнаруживаются маркеры гепатитов А, В или D антигенов.
Цирроз печени. В анамнезе - острый вирусный гепатит, токсические отравления. При осмотре - отмечаются внепеченочные сосудистые знаки, гинекомастия. В крови - повышение содержания глобулинов, аминотрансфераз, понижение уровня альбуминов, протромбина. Наблюдаются признаки портальной гипертензии: расширение вен пищевода, желудка, геморроидальных вен, увеличение диаметра портальной и селезеночной вен. Прицельная биопсия печени позволяет выявить мультилобулярные узлы до 5 мм в диаметре при макронодулярной форме, узлы одинаковых размеров до 3 мм и фибринозные септы при микронодулярной форме цирроза.
Жировая дистрофия печени. В анамнезе - сахарный диабет, заболевания желудочно-кишечного тракта. Печень увеличена с закругленным краем, гладкой поверхностью. Жировая дистрофия хорошо диагностируется при УЗИ и КТ. Характерных функциональных критериев диагностики нет. Наблюдается диффузное ожирение гепатоцитов в биоптате печени.
Гемохроматоз. В начальной стадии характерные клинические симптомы могут отсутствовать. Отмечается значительное увеличение содержания железа в сыворотке крови, повышенное насыщение железом трансферрина, резкий рост уровня ферритина с сыворотке. В биоптатах печени наблюдается обильное отложение железа, дающего положительную реакцию Периса. В последующем отмечается гаптомегалия, сахарный диабет, гиперпигментация кожи и кардиомиопатия.
Гепатолентикулярная дегенерация (болезнь Вильсона - Коновалова). При абдоминальной форме характерных клинических симптомов нет. Выявляется неврологическая симптоматика, дрожательно-ригидный симптом или гиперкинезы, снижение интеллекта. При осмотре роговицы с помощью щелевой лампы наблюдается кольцо Кайзера-Флейшера (темно-зеленый ободок, содержащий медь). В сыворотке крови - снижение содержания сывороточного церулоплазмина (
Вид
Надпеченочная
Печеночная
Подпеченочная
Форма
Гемолитическая и шунт-гипербилирубиемия
Постмикросомальная (гепатоцеллюлярная)
Постгепатоцеллюлярная
(внутрипеченочный холестаз)
Внепеченочный холестаз
Гемолитическая анемия:
1. Врожденная - микросфероцитарная, овально-клеточная, гемоглобинопатии (талассемия, серповидноклеточная); энзимопатии эритроцитов (дефицит глюкоза - 6 - фосфатдегидрогеназы, пируваткиназы);
2. Приобретенные - аутоиммунные (лекарства, инфекции, хр. лимфолейкоз, системная красная волчанка), пороксизмальная ночная гемоглобинурия, при обширных кровоизлияниях, ожогах, отравлениях
Острые и хронические гепатиты, инфекционный мононуклеоз, циррозы печени, кисты, паразитарные поражения (эхинококкоз, лейшманиоз, опистархоз), гранулематозы (туберкулез, саркаидоз, лимфогранулематоз), доброкачественные и злокачественные опухоли печени, синдромы Дабина -Джонсона и др.
Холестатическая форма острого гепатита, хронический гепатит, билиарный цирроз печени, первичный склерозирующий холангит, сепсис, муковисцидоз, врожденное расширение внутрипеченчных желчных путей (болезнь Кароли) и др.
Опухоли и дивертикулы 12 перстной кишки, хронический панкреатит, рак поджелудочной железы, восходящий холангит, холедохолитиаз, рубцовое сужение общего желчного протока и сфинктера Одди, опухоли желчного пузыря и желчных протоков, аневризма печеночной артерии
Увеличение в крови свободного билирубина из-за повышенного разрушения эритроцитов в циркулирующей крови или макрофагами селезенки, печени костного мозга (внутрисосудистый и внутриклеточный) гемолиз
Одно из проявлений цитолиза гепатоцитов. Поступление прямого билирубина из печеночной клетки непосредственно в кровь связано с нарушением его выделения в желчь
Переход прямого билирубина в кровь из внутрипеченочных желчных протоков при нарушении оттока по ним желчи
Нарушение выделения желчи через внепеченочные желчные протоки вызывает повышение давления на уровне внутрипеченочных желчных протоков и поступления из них прямого (связанного) билирубина в кровь
Основные клинические и лабораторные признаки
Бледно-желтоватая с лимонным оттенком
Оранжевая или желтая
Темно-желтая, иногда с зеленоватым оттенком
Темно-желтая, иногда с зеленоватым оттенком
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
Ключевые слова: лекарственные поражения печени, гепатопротекторы, силибинин, Легалон.
Для цитирования: Логинов А.Ф., Буторова Л.И., Логинов В.А. Лекарственные поражения печени: диагностика, лечение // РМЖ. Гастроэнтерология. 2016. № 11. С. 721–727.
Для цитирования: Логинов А.Ф., Буторова Л.И., Логинов В.А. Лекарственные поражения печени: диагностика, лечение. РМЖ. 2016;11:721-727.
Drug-induced liver injury: diagnosis and treatment
Loginov A.F. 1 , Butorova L.I. 2 , Loginov V.A. 3
1 Faculty of Postgraduate Education, N.I. Pirogov National Medical Surgical Center, Moscow, Russia
2 I.M. Sechenov First Moscow State Medical University, Russia
3 Outpatient Clinic No. 2 of the Department of Presidential Affairs, Moscow, Russia
Drug-induced liver injury (DILI) is a heterogeneous group of clinical morphological variants of liver damage caused by the drugs in recommended standard therapeutic doses due to the direct toxic (usually predictable), toxic immunological (idiosyncratic) or allergic effect. The range of clinical presentations is wide and often similar to "classic" liver disorders. The diagnosis is based on a detailed history of the drugs used by a patient. Patients with moderate liver damage undergoing long-term treatment with hepatotoxic drugs in outpatient care units should take silymarin to protect their liver against pharmaceuticals as early as possible.
In most cases, hepatoprotective silymarin-containing drug with high bioavailability (Legalon) effectively prevents liver damage (in patients receiving drugs with known hepatotoxic properties) or treats verified mild-to-moderate DILI. This agent inhibits liver fibrosis, recovers intrinsic liver antioxidant systems, and provides anti-inflammatory, regenerative, and metabolic effects. Legalon should be taken throughout the treatment with hepatotoxic drug.
Key words: drug-induced liver injury, hepatoprotector, silybin, Legalon.
For citation: Loginov A.F., Butorova L.I., Loginov V.A. Drug-induced liver injury: diagnosis and treatment // RMJ. Gastroenterology. 2016. № 11. P. 721–727.
В статье освещены вопросы диагностики и лечения лекарственных поражений печени

Диагностика лекарственных поражений печени
Ранняя диагностика ЛПП представляет особую важность из-за высокого риска прогрессирования заболевания без отмены препарата. Возможность поражений такого рода учитывается при нарушении функции печени у пациентов, принимающих различные лекарственные препараты и препараты альтернативной медицины.
В связи с большим количеством малосимптомных лекарственно-ассоциированных заболеваний печени у больных, получающих гепатотоксичные лекарственные препараты, и при полипрагмазии целесообразно регулярно (не реже 1 р./2 нед., а при длительной терапии – 1 р./мес.) определять активность аминотрансфераз, ЩФ и уровень билирубина в сыворотке крови. Если активность трансаминаз повышена более чем в 3 раза, препарат отменяют. Альтернативой отмены препарата, а также при необходимости продолжения лечения гепатотоксичным препаратом, является снижение дозы гепатотоксиканта с приемом перорального гепатопротектора. Препаратом выбора в такой ситуации являются лекарства на основе силимарина (Легалон). Показание к немедленной отмене препарата – появление у больного лихорадки, сыпи или зуда.
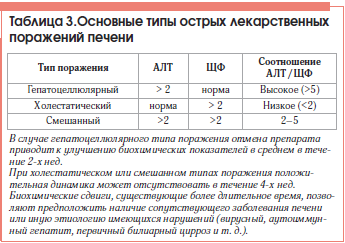
Основу диагностики ЛПП составляет тщательно собранный анамнез о применяющихся лекарственных препаратах с оценкой длительности и дозы получаемых средств, выяснением возможности их приема в прошлом. Следует обязательно уточнить ближайший анамнез, узнать, не имел ли место прием биологических активных добавок к пище. Они формально не являются лекарственными препаратами, однако обычно позиционируются в качестве средств лечения широкого спектра заболеваний, в т. ч. и болезней печени, при этом субстанции, входящие в состав подобных средств, нередко обладают выраженными гепатотоксичными свойствами (табл. 4).

Диагноз поражений печени, ассоциированных с лекарственными средствами, является в большинстве случаев диагнозом исключения. Вариант диагностического алгоритма представлен в таблице 5.

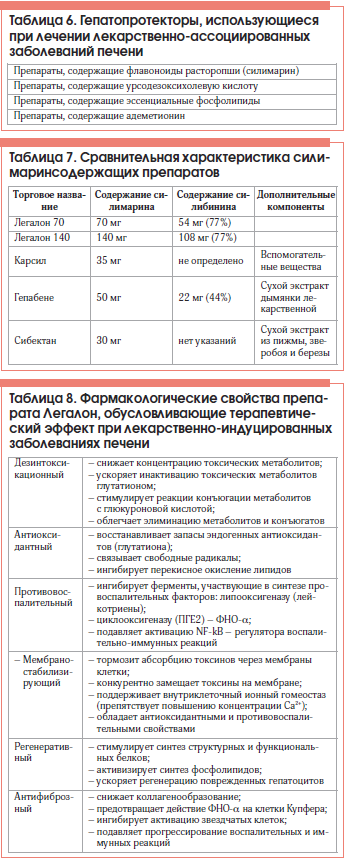
Легалоном следует сопровождать лекарственную терапию с первых дней лечения, т. к., по данным многочисленных исследований, более ранний старт гепатопротективной защиты значительно снижает риск хронизации заболевания.
Препарат целесообразно применять у больных с ЛПП с клиническими и биохимическими признаками активности профилактическими курсами при необходимости длительного приема гепатотоксичных препаратов (например, цитостатиков, НПВП, антиаритмических средств, антидепрессантов, контрацептивов и т. д.), при вынужденной полипрагмазии (особая группа риска – женщины после 40 лет). Лекарственную терапию пациентам с указанием в анамнезе на диффузные заболевания печени любой этиологии или страдающим алкогольной и никотиновой зависимостью следует также проводить в сочетании с приемом Легалона. Работникам вредных химических производств рекомендуется профилактический прием препарата.
Способы применения:
1. При ЛПП с умеренно выраженным цитолитическим синдромом: по 70 мг 3 р./сут в течение 3–4 мес.
2. При тяжелых ЛПП: 140 мг 3 р./сут 3–4 нед., с переходом на поддерживающие дозы 70 мг 3 р./сут 3–4 мес.
3. При хронических интоксикациях печени (лекарствами, промышленными, бытовыми гепатотоксичными соединениями): по 70 мг 3 р./сут курсами по 3–4 мес. 2–3 р./год.
4. При необходимости медикаментозной терапии пациентам с диффузными заболеваниями печени любой этиологии: 140 мг 3 раза на время проведения лечения и далее по 70 мг в течение 3–4 мес.
5. Для профилактики ЛПП работникам вредных производств: по 70 мг длительно.
Лечение ЛПП остается традиционно трудной проблемой для практических врачей. Отмена гепатотоксичного препарата зачастую невозможна без создания непосредственной или отсроченной угрозы для жизни пациента, либо без существенного ухудшения качества его жизни. Вместе с тем широко известные данные о способности ткани печени к регенерации позволяют достаточно оптимистично оценивать перспективы и потенциальные возможности патогенетической терапии лекарственно-индуцированных повреждений печени гепатопротекторами.
1 Управление по контролю за качеством пищевых продуктов и ле-
карственных препаратов (FDA, Food and Drug Administration) – пра-
вительственное агенство, подчиненное Министерству здравоохра-
нения США.
2 Европейское агентство лекарственных средств (EMEA, European
Medicines Agency) – агентство по оценке лекарственных препара-
тов на их соответствие требованиям, изложенным в Европейской
фармакопее.

Вирус гепатита С (HCV) является одной из основных причин хронических заболеваний печени. В текущий момент в мире насчитывается около 71 миллионов инфицированных людей. Медицинская помощь пациентам с заболеваниями печени, связанными HCV, значительно улучшилась за последнее время, благодаря более глубокому пониманию патофизиологии болезни и из-за изменений в диагностических процедурах и улучшения методов лечения и профилактики заражения. EASL (Европейская ассоциация по изучению печени) выпустила новые клинические рекомендации по лечению пациентов с острым и хроническим HCV.
Введение.
Вирус гепатита С (HCV) является одной из основных причин хронических заболеваний печени в мире. При поражении этим виросом, поражение печени бывает крейне разнообразным: от минимальных гистологических изменений до обширного фиброза и цирроза, вплоть до развития гепатоцеллюлярной карциномы (ГЦК). В настоящий момент в мире насчитывается около 71 миллиона людей, инфицированных HCV.
Медицинская помощь пациентам с заболеваниями печени, связанными HCV, значительно улучшилась за последнее время, благодаря более глубокому пониманию патофизиологии болезни и из-за изменений в диагностических процедурах и улучшения методов лечения и профилактики заражения. Основной целью терапии HCV является лечение инфекции, то есть достижение устойчивого вирусологического ответа (SVR).
- отрицательная РНК HCV в течение 12 недель после курса лечения (SVR12)
- или отрицательная РНК HCV в течение 24 недель (SVR24) после завершения лечения.
Устойчивый вирусологический ответ (SVR) соответствует излечению инфекции HCV с очень низкой вероятностью последующего рецидива. SVR обычно ассоциируется с нормализацией ферментов печени и уменьшением или исчезновением участков некрола и фиброза печени у пациентов без цирроза. Пациенты с выраженным фиброзом (показатель METAIR F3) или циррозом (F4) могут иметь жизнеугрожающие осложнения. Тем не менее, фиброз печени может регрессировать, и риск осложнений, таких как печеночная недостаточность и портальная гипертензия, снижается.
Недавно проведённые исследования свидетельствуют о том, что риск смертности от ГЦК и цирроза печени значительно снижается, но не устраняется у пациентов с SVR по сравнению с нелеченными пациентами, а также с пациентами, не достигших устойчивого вирусологического ответа. Особенно риски повышены у тех пациентов, которые имеют дополнительные осложняющие факторы: употребление алкоголя, наличие гепатита В, ожирение и метаболический синдром.
Клинические рекомендации EASL по лечению гепатита С предназначены для оказания помощи врачам и другим медицинским работникам, а также пациентам и другим заинтересованным лицам в процессе принятия клинических решений. Эти рекомендации относятся к методам лечения, которые были одобрены Европейским агентством по лекарственным препаратам и другими национальными европейскими учреждениями на момент их публикации.
Методология.
Рекомендации, в основном, основаны на данных из существующих публикаций и выступлений на международных совещаниях. Данные и рекомендации были оценены в соответствии с системой оценки, разработки и оценки рекомендаций (GRADE). Сила рекомендаций отражает качество базовых доказательств. Качество доказательств в рекомендациях было разделено на один из трех уровней: высокий (A), умеренный (B) или низкий (C). Система GRADE предлагает две рекомендации: сильная (1) или слабая (2) (таблица 1).
Таким образом, в рекомендациях рассматривается качество доказательств: чем выше качество доказательств, тем более вероятна сильная рекомендация; тем больше изменчивость значений и предпочтений, или чем больше неопределенность, тем более вероятна более слабая рекомендация. Рекомендации были одобрены Правлением EASL.
| Качество доказательств. | Заметки | Градация |
|---|---|---|
| Высокий уровень доказательности | Дальнейшие исследования вряд ли изменят уверенность в оценке качества доказательства. | A |
| Средний уровень доказательности | Дальнейшие исследования, вероятно, окажут значительное влияние на уверенность в оценке качества доказательств и могут изменить оценку | B |
| Низкий уровень доказательности | Дальнейшие исследования, скорее всего, окажут значительное влияние на уверенность в оценке качества доказательств и, скорее всего, изменят оценку. Любая смена оценки будет требовать дальнейших исследований. | C |
| Уровень рекомендаций | Заметки | Градация |
| Сильная | Факторы, влияющие на силу рекомендации, включали качество доказательств, предполагаемые важные для пациента результаты и стоимость лечения. | 1 |
| Слабая | Большая вариативность в доказательной базе. Такие рекомендации делаются с меньшей степенью определенности. | 2 |
Диагностика острого и хронического гепатита С.
Анти-HCV антитела обнаруживаются в сыворотке или плазме с помощью иммуноферментного анализа (ИФА) у подавляющего большинства пациентов с HCV-инфекцией, но результаты ИФА могут быть отрицательными при раннем остром гепатите C и у пациентов с выраженными иммунодефицитными состояниями. Анти-HCV-антитела сохраняются в отсутствие РНК HCV, но могут снижаться и, наконец, исчезать у некоторых людей (например, после успешно проведённого лечения).
Диагностика острого и хронического гепатита C основана на обнаружении РНК HCV в сыворотке или плазме качественным или количественным молекулярным методом.
Цель лечения вирусного гепатита С
Цель лечения – полное удаление вируса и предупреждение заболеваний печени и внепеченочных заболеваний, включая воспалительно-дегенеративные поражения, фиброз, цирроз, рак печени и тяжелые внепеченочные проявления.
Контрольный показатель эффективности лечения
Устойчивый вирусологический ответ (УВО) – отсутствие вируса (определяемой РНК-HCV)через 12 и 24 недели после окончания лечения. Исследование необходимо проводить чувствительным методом молекулярной диагностики с нижним порогом определения 15 МЕ/мл и менее.
Результаты исследований с долгосрочным наблюдением показали, что УВО соответствует окончательному излечению от гепатита в 99% случаев.
У пациентов с циррозом и выраженным фиброзом исследования РНК-HCV следует продолжать и после получения УВО.
Обследование перед началом терапии.
Прежде всего необходимо исключить другие факторы, влияющие на течение заболевания: наличие гепатотропных вирусов – гепатита В, ВИЧ, алкоголизма, аутоиммунного заболевания печени, поражение печени генетическими и метаболическими заболеваниями: гемахроматоз, сахарный диабет или ожирение, токсическое поражение печени и другие.
Поскольку от стадии фиброза зависит вероятность выздоровления, прежде всего, необходимо выявление цирроза или выраженного фиброза. В настоящее время убедительно показана возможность оценки степени фиброза не инвазивными методами:
эластометрия / эластография (на аппарате фиброскан),
фибромакс и фибротест (по показателям крови)
Наиболее информативным является совместное определение степени фиброза (по крови и на аппарате фиброскан), что полностью заменяет биопсию.
Пациентам с циррозом необходимо исключать гепатоцеллюлярную карциному (первичный рак печени), а также осложнение цирроза – выраженную портальную гипертензию с расширением вен пищевода и желудка. С этой целью важно до начала терапии провести ЭГДС (гастроскопию).
Для оценки состояния печени проводится биохимическое обследование крови с определением структурных (АЛТ, АСТ, ГГТ) и функциональных показателей (альбумин, общий белок, белковые фракции, фракции липидов), а также общий клинический анализ крови.
Для назначения противовирусной терапии необходимо определить вирусную нагрузку и генотип вируса.
Количественное определение вируса должно проводиться чувствительным методом.
Генотипы устанавливаются методами, позволяющими достоверно определить подтип вируса (например, 1а и 1в), так как они влияют на выбор терапии.
Определение генотипа интерлейкина 28В не потеряло своего прогностического значения.
Противопоказания для применения препаратов прямого противовирусного действия.
Абсолютных противопоказаний к применению препаратов прямого противовирусного действия нет.
Следует соблюдать меры предосторожности при лечении препаратом софосбувир пациентов с заболеваниями почек и сердца.
Пациентам с декомпенсированным циррозом класса В и С противопоказана комбинация препаратов Викейра Пак.
Продолжается исследование безопасности препарата симепревир для пациентов с декомпенсированным циррозом.
Показания к лечению: кого следует лечить?
Все пациенты с компенсированным и декомпенсированным хроническим гепатитом С являются кандидатами на лечение, если они не имеют противопоказаний.
Не имеет значения, получали они ранее терапию или нет.
Приоритет в лечении определяется стадией фиброза. В первую очередь следует назначать терапию пациентам с фиброзом F3-F4 по шкале METAVIR.
Пациентам с декомпенсированным циррозом (класс В и С по шкале Чайлд-Пью) лечение должно быть назначено незамедлительно. Желательно проводить его в условиях отделения трансплантологии.
К группе высокого приоритета относятся также пациенты, коинфецированные ВИЧ и гепатитом В, а также с клинически значимыми внепеченочными проявлениями, такими как васкулит, сопровождающийся криоглобулинемией.
Пациентам с умеренным фиброзом F2 назначение лечения оправдано, однако при необходимости оно может быть отложено (например, по материальным соображениям).
Время начала терапии у пациентов без проявлений или с легким течением заболевания (F0-1) и без внепеченочных симптомов определяется индивидуально.
Препараты прямого противовирусного действия, доступные в Европе.
Софосбувир следует принимать в дозе 400 мг (1 таблетка) один раз в сутки.
Софосбувир выводится в основном (80%) почками с мочой, поэтому назначение его требует осторожности у пациентов с заболеваниями почек.
Возможны межлекарственные взаимодействия с многими препаратами, поэтому следует внимательно относиться к сопутствующим заболеваниям и корректировать прием препаратов, назначенных для лечения этих заболеваний.
Ледипасвир доступен в комбинации с софосбувиром (400 мг софосбувира и 90 мг ледипасвира). Доза для приема – 1 таблетка в день независимо от приема пищи.
Так как ледипасвир может взаимодействовать с другими лекарственными препаратами, следует соблюдать меры предосторожности, с частым контролем функции почек. Кроме того, важно учитывать прием пациентом статинов и препаратов в схеме антиретровирусной терапии.
Симепревир
Симепревир следует принимать 1 капсулу 150 мг 1 раз в сутки. Пациентам, принимающим симепревир, противопоказаны некоторые препараты, в том числе антиретровирусные.
Даклатасвир применяют по следующей схеме: 1 таблетка 60 мг 1 раз в сутки. Многочисленные лекарственные взаимодействия даклатасвира требуют внимательного отношения при его назначении и соответственно контроля при его применении.
Викейра Пак – комплексный препарат, включающий 4 действующих вещества (ритонавир, усиливающий действие паритапревира, омбитасвир и дасабувир).
Рекомендуемая дозировка 1 раз в сутки во время еды 2 таблетки ритонавира/паритапревира/омнитасвира, а также дасабувир 2 раза в сутки. При назначении следует учитывать многочисленные лекарственные взаимодействия и класс цирроза.
Варианты лечения различных групп пациентов.
Для лечения хронического гепатита С противовирусными препаратами прямого действия существует несколько различных схем, эффективность и безопасность которых проверена во многих клинических испытаниях.
Выбор комбинаций лекарственных средств осуществляется врачом и зависит от генотипа и подтипа вируса, тяжести заболевания печени, результатов предшествующей терапии.
Длительность терапии зависит от степени поражения печени и наличия компенсированного или декомпенсированного цирроза. Стандартный курс терапии – 12 недель, при циррозе может быть увеличен до 24 недель.
Возможно назначение дополнительно к схеме лечения препарата рибавирин у пациентов с циррозом и с отрицательными прогностическими факторами ответа на лечение, например, при содержании тромбоцитов менее 75х10^3/мкл.
Для лечения пациентов с генотипом 1 (1а и 1в) существует 4 рекомендованные схемы препаратов прямого противовирусного действия:
Для лечения пациентов с генотипом 2 существует только одна безинтерфероновая схема: софосбувир+даклатасвир в течение 12 недель.
Пациентов с циррозом, ранее уже получавших или не получавших терапию, следует лечить также 12 недель.
Для лечение пациентов, инфицированных HCV генотипа 3, пока существует только одна схема безинтерфероновой терапии: софосбувир +даклатасвир. Ледипасвир в отношении HCV генотипа 3 значительно менее эффективен, чем даклатасвир, поэтому схемы с применением ледипасвира для этого генотипа не рекомендованы.
Пациентам с HCV генотипа 3 с циррозом, получавшим или не получавшим ранее терапию, следует назначать эту схему лечения с добавлением рибавирина и длительностью курса 24 недели.
Контроль лечения.
В процессе лечения необходимо контролировать эффективность и безопасность (побочные нежелательные эффекты).
Контроль эффективности лечения основан на регулярном определении уровня РНК HCV с использованием чувствительных количественных методов.
РНК HCV следует определять до начала терапии, через 2 недели, а затем через 4, 8 и 12 недель, а также через 12 и 24 недели после окончания курса лечения.
Прекращение терапии вследствие ее бесперспективности при лечении препаратами прямого противовирусного действия правилами НЕ предусмотрено.
Контроль безопасности лечения.
Схемы лечения препаратами прямого противовирусного действия хорошо переносятся. Случаи выраженных нежелательных явлений, требующих отмены препаратов, отмечены редко.
Однако, во время терапии необходимо контролировать проявления токсичности других препаратов, применяемых для лечения сопутствующих заболеваний, а также проявления лекарственных взаимодействий. При лечении схемами, содержащими софосбувир, необходимо контролировать состояние почек.
Наиболее часто отмечаются утомляемость и головная боль.
Лечение следует безотлагательно прекратить при обострении гепатита (АЛТ выше нормы в 10 раз).
Тактика лечения пациентов с ожирением и метаболическим синдромом.
При выявлении у пациентов с HCV сопутствующего поражения печени в результате метаболического синдрома (неалкогольная жировая болезнь печени – стеатоз) необходимо провести дополнительное обследование на показатели обменных и гормональных нарушений, характерных для этого заболевания.
Рекомендуется для оценки степени поражения печени использовать исследование крови – Фибромакс, которое дает возможность оценить отдельно степень поражения печени вирусом и отдельно метаболическим синдромом.
Тактика лечения зависит от степени поражения печени в целом, и отдельно каждым повреждающим фактором. Лечение противовирусными препаратами может быть назначено сразу, а дальнейшее лечение метаболического синдрома после получения УВО.
Если степень поражения печени вирусом значительно меньше, чем метаболическим синдромом, возможно начинать противовирусную терапию после лечения метаболического синдрома.
В случаях наличия сопутствующих заболеваний печени необходимо ставить целью лечения не только получение УВО, но и сохранение и восстановление печени, пострадавшей от других патологических факторов.
Читайте также:


