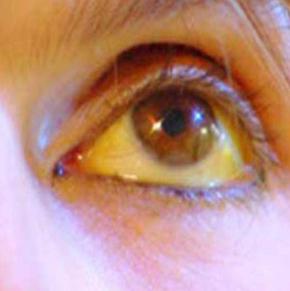
Хронический гепатит в и ожирение
Метаболический синдром развивается у 40 % людей в основном пенсионного возраста и у всех, кто ведет малоподвижный образ жизни и неправильно питается. Распространенность метаболического синдрома продолжает расти.
В основе метаболического синдрома и его проявлений лежит инсулинрезистентность. Резистентность (устойчивость) к инсулину заключается в том, что для поддержания нормального метаболизма требуется большее количество инсулина.
Отмечено, что инсулинрезистентность часто встречается у больных с хроническим вирусным гепатитом С (ХГС), что свидетельствует о тесной связи этих двух состояний. Поскольку ХГС больны более 170 млн. человек, сочетание инфекции с инсулинрезистентностью представляет серьезную проблему мирового здравоохранения.
С резистентностью к инсулину связано также развитие у больных ХГС стеатоза – жирового перерождения печени, которое почти в 2 раза чаще, чем в среднем у населения. Стеатоз связан также с повышением индекса массы тела (ИМТ), сахарным диабетом 2 типа, возрастом старше 40 лет, гепатитом С, вызванным вирусом С генотипа 3 и фиброзом.
Генотип вируса 3 оказывает прямое стеатогенное действие, у пациентов с другими генотипами вируса основную роль в формировании стеатоза играет инсулинрезистентность.
Независимо от того, что развивается первым, резистентность к инсулину является основным фактором риска тяжелого фиброза печени и рассматривается как важный прогностический фактор формирования цирроза печени.
Резистентность к инсулину играет основную роль в формировании сахарного диабета 2 типа, поэтому не удивительно, что среди больных гепатитом С он встречается в 2 раза чаще.
Резистентность к инсулину ухудшает результаты лечения ХГС. Для оценки инсулинрезистентности используют индекс HOMA-IR. При значении этого индекса больше 4 эффективность лечения (частота устойчивого вирусологического ответа – УВО) снижалась на 40 %. У пациентов с индексом HOMA-IR меньше 2 ранний вирусологический ответ определялся у всех пациентов.
Жировой гепатоз также значительно ухудшает прогнозы на выздоровление.
Поскольку на успех противовирусной терапии значительно влияют степень ожирения, резистентность к инсулину и стеатоз печени, следует оценивать эти факторы при назначении терапии. Если они присутствуют, то для достижения наилучшего терапевтического эффекта требуется коррекция резистентности к инсулину и лечение стеатоза.
Симптомы метаболического синдрома
Нарушения, объединенные рамками метаболического синдрома, длительное время протекают бессимптомно. Наиболее ранними проявлениями метаболического синдрома являются дислипидемия и повышение артериального давления. Часто не все компоненты метаболического синдрома встречаются одновременно:
- абдоминально-висцеральное ожирение (окружность талии более 102 см у мужчин и более 88 см у женщин);
- инсулинорезистентность при высоком уровне инсулина;
- дислипидемия (сочетание гипертриглицеридемии — больше 1,7, низкого уровня ХЛ ЛВП и повышения фракции мелких ХЛ ЛНП;
- артериальная гипертензия (артериальное давление выше 130/85 мм рт. ст.);
- ранний атеросклероз и ишемическая болезнь сердца.
Возможные жалобы на повышенную утомляемость, апатию, одышку, повышенный аппетит, жажду, учащенное мочеиспускание, головную боль, сухость кожи, потливость.
Лечение метаболического синдрома
Лечение назначают в зависимости от степени обменных нарушений и тех заболеваний, которые выявлены у пациента. Лечение направлено на коррекцию углеводного обмена, снижение массы тела, купирование артериальной гипертонии и симптомов сахарного диабета.
Немедикаментозное лечение метаболического синдрома
Первым этапом лечения метаболического синдрома является изменения стиля жизни, в первую очередь правильное питание и повышение физической нагрузки. Первым шагом и его обязательным звеном должно быть снижение таким образом массы абдоминально-висцерального жира, который играет ключевую роль в развитии и прогрессировании метаболического синдрома.
Снижение общей массы тела на 10-15% от исходной сопровождается уменьшением висцеральной жировой ткани, т. е. жира, расположенного не в подкожном слое, а вокруг внутренних органов. Это, как правило, ведет к повышению чувствительности тканей к инсулину, улучшению показателей липидного и углеводного обмена, нормализации повышенного артериального давления.
Снижение массы тела должно быть постепенным. Быстрый и резкий сброс массы тела на 10-20 кг приводит к снижению гормона лептина и к возникновению труднопреодолимого чувства голода, и в результате к возврату лишних килограммов, иногда даже в большем количестве, чем до терапии.
Потеря массы тела снижает содержание свободных жирных кислот в печени, что приводит к снижению инсулинрезистентности, повышает внепеченочную чувствительность к инсулину, уменьшает воспаление в жировой ткани.
Медикаментозное лечение метаболического синдрома
Дополнительным лечением метаболического синдрома является назначение урсодезоксихолевой кислоты и витамина Е, которые оказывают антиоксидантное действие и улучшают результаты лечения ХГС.
Препараты, повышающие чувствительность к инсулину (тиазолидиндиолы и метформин) снижают резистентность к инсулину и уменьшают выраженность фиброза и степени жирового гепатоза у больных гепатитом С.
Все это улучшает результаты терапии противовирусными препаратами.
Поэтому обследование пациентов, готовящихся к противовирусной терапии, в особенности с генотипом 3, обязательно должно включать анализ на инсулинрезистенстность (индекс HOMA-IR), оценку степени метаболического синдрома и всех его компонентов с обязательной последующей коррекцией желательно до начала терапии.
Тактика лечения пациентов с ожирением и метаболическим синдромом при гепатите С
При выявлении у пациентов с HCV сопутствующего поражения печени в результате метаболического синдрома (неалкогольная жировая болезнь печени - стеатоз) необходимо провести дополнительное обследование на показатели обменных и гормональных нарушений, характерных для этого заболевания.
Рекомендуется для оценки степени поражения печени использовать исследование крови – Фибромакс, которое дает возможность оценить отдельно степень поражения печени вирусом и отдельно метаболическим синдромом.
Тактика лечения зависит от степени поражения печени в целом, и отдельно каждым повреждающим фактором. Лечение противовирусными препаратами может быть назначено сразу, а дальнейшее лечение метаболического синдрома после получения УВО.
Если степень поражения печени вирусом значительно меньше, чем метаболическим синдромом, возможно начинать противовирусную терапию после лечения метаболического синдрома.
В случаях наличия сопутствующих заболеваний печени необходимо ставить целью лечения не только получение УВО, но и сохранение и восстановление печени, пострадавшей от других патологических факторов.
Особенности структуры и репликации вируса гепатита В описаны в главе 3.
Эпидемиология. Примерно 5% населения Земли – это хронические носители HBV. Распространенность этого вируса широко варьирует в различных отделах земного шара и составляет от 8% до 15% на Дальнем, Среднем Востоке и в Африке и только 0,2% - 1% - в Западной Европе и США (рис.4.1). Россия относится к странам со средней степенью распространенности HBV инфекции (
7%). Заболеваемость гепатитом В в России растет: в 1991 г. она составляла 17.9 на 100 тыс. населения, а к 1999 г. увеличилась до 43.5 на 100 тыс. населения. Параллельно увеличивается частота носительства HBV инфекции: с 2.1. на 100 тыс. в 1992 г. до 82.0 на 100 тыс. в 1999г. В эпидемический процесс интенсивно вовлекаются люди молодого возраста (15 - 30 лет), на долю которых приходится около 90% от общего количества заболевших этой инфекцией. Объяснить такой возрастной состав могут доминирующие пути передачи HBV инфекции в настоящее время: внутривенная наркомания и половой путь. В 1999 г. половым путем заразилось 51.5%, при внутривенном введении наркотиков – 30.1% лиц. Молодые люди в возрасте до 30 лет по данным формы Госстатучета №2 составляют 80% умерших от гепатита В. 42% летальных исходов обусловлено одновременным инфицированием HBV, HCV и HDV. Следует отметить, что удельный вес внутрибольничной заболеваемости HBV-инфекцией в структуре общей заболеваемости населения ежегодно снижается: от 34.1% в 1993г. до 3.3% в 1999г.

Рис. 4.1. Географическое распределение хронических носителей HBC-инфекции
Пути передачи HBV и группы риска инфицирования описаны в главе 3.
Риск хронизации острого гепатита В напрямую связан с возрастом пациента в момент инфицирования. У взрослых с нормальной иммунной системой ХГВ развивается менее, чем в 5% случаев. Среди детей, инфицированных в возрасте от 1 до 5 лет, хронический процесс возникает в 30% случаев, для новорожденных эта цифра возрастает до 90%. Приблизительно у 0,1 – 0,5% больных с острым гепатитом В развивается фульминантная печеночная недостаточность, смертность от которой без трансплантации печени составляет 80%.
Течение HBV инфекции. Естественное течение HBV-инфекции определяется взаимоотношениями вируса и иммунного ответа организма. Дополнительное значение имеет возраст пациента в момент его инфицирования. Прогрессированию заболевания могут способствовать пол (см. ниже), употребление алкоголя и сочетание HBV с другими вирусами гепатитов.
В целом, хроническая HBV инфекция разделяется на две фазы: ранняя репликативная фаза с острым процессом в печени и поздняя нерепликативная фаза с ремиссией заболевания (рис. 4.2).

Рис. 4.2. Естественное течение хронической HBV-инфекции
Для детей, инфицированных внутриутробно, выделяют дополнительную фазу - иммунной толерантности, при которой репликация вируса не сопровождается какими-либо симптомами заболевания.
У внутриутробно инфицированных больных первая фаза инфекции характеризуется высоким уровнем репликации HBV (наличие HBeAg и HBV DNA в сыворотке крови) без клинических признаков болезни, с нормальным уровнем АЛТ и минимальными изменениями при биопсии печени. Это объясняется иммунной толерантностью организма к HBV, причины которой окончательно не известны.
Переход ко второй фазе (иммунного клиренса) у этих больных происходит в возрасте от 15 до 35 лет. Данный процесс сопровождается спонтанным клиренсом HBeAg, средняя частота которого составляет 10% -20% в год (рис. 4.2, б). Иммунный клиренс может протекать бессимптомно, или сопровождаться клиническими признаками ОГВ. Иногда в этот период появляются антитела класса IgM к HBcAg, что может быть причиной неправильной диагностики ОГВ у ранее нераспознанных носителей инфекции. Такие обострения заболевания приблизительно в 2,5% случаев приводят к его декомпенсации или фульминантной печеночной недостаточности. Предполагается, что пусковым фактором иммунного клиренса инфекции является увеличение вирусной нагрузки или изменения в презентации вирусных антигенов иммунокомпетентным клеткам.
Клинические обострения не всегда сопровождаются сероконверсией HBeAg и исчезновением HBV DNA. Недостаточный иммунный ответ в некоторых случаях приводит к прекращению иммунного клиренса инфекции, в результате чего формируется хроническое рецидивирующее заболевание. Повторные эпизоды некровоспалительной активности могут приводить к формированию цирроза печени и повышать риск развития гепатоцеллюлярной карциномы (ГЦК). Рецидивирующее течение заболевания чаще встречается у мужчин, чем у женщин. Причина этого факта не ясна.
Инфицированные во взрослом возрасте пациенты чаще имеют следующий тип течения хронической инфекции (рис. 4.2, а): во время первой репликативной фазы имеются клинические признаки заболевания, повышение уровня АЛТ и наличие HBeAg и HBV DNA в сыворотке крови; при гистологическом исследовании ткани печени - картина хронического гепатита. Частота спонтанной сероконверсии HBeAg также составляет в среднем 10 – 20% в год. Однако, рецидивы обострений значительно реже сопровождаются сероконвесией HBeAg в anti-HBe.
Во время третьей фазы заболевания у перинатально инфицированных и второй фазы у инфицированных взрослых происходит сероконверсия, т.е. пациенты становятся HBeAg-негативными и у них появляются anti-HBe. В этот период заболевание входит в фазу ремиссии, хотя в сыворотке крови может сохраняться и циркулировать HBsAg. Частота отсроченного клиренса HBsAg в среднем составляет 0,5 – 2% в год.
В целом, при заражении HBV последовательность событий такова: из числа всех инфицированных лиц приблизительно 70% - 80% становятся бессимптомными носителями, у 10 – 30% формируется хронический гепатит; самостоятельное разрешение хронической HBV инфекции также возможно. За 10 – 50 лет существования хронического гепатита у пациента может сформироваться цирроз печени, что служит фоном для развития ГЦК. Риск развития ГЦК составляет, в среднем, 4% в год у больных с ЦП (рис. 4.3).

Рис. 4.3. Течение гепатита B
Клиническая картина. В странах с низкой и средней частотой распространенности HBV инфекции приблизительно 1/3 –1/2 больных ХГВ в прошлом переносят клинически манифестный ОГВ, который постепенно прогрессирует в хроническую форму. Оставшиеся пациенты, а также лица с ХГВ, проживающие в эндемичных для этой инфекции зонах, часто не имеют анамнестических указаний на острую фазу инфекции.
В эндемичных районах основной путь заражения HBV – вертикальный: от инфицированной матери к ребенку. В результате в таких регионах у 9 человек из 10 от всех инфицированных к моменту достижения ими взрослого состояния уже имеется хроническая инфекция.
Специфических симптомов хронической HBV инфекции не существует (табл. 4.1). У большинства больных вообще отсутствуют какие-либо клинические признаки заболевания.
Таблица 4.1. Симптомы HBV инфекции (большинство пациентов с ХГВ не имеют никаких клинических симптомов заболевания)
| Острый гепатит В | Хронический гепатит В |
|---|---|
| Утомляемость или гриппоподобный синдром | Симптомы, аналогичные ОГВ |
| Тошнота, эпигастральная боль | Мышечные и суставные боли |
| Диарея | Слабость |
| Кожная сыпь | Симптомы и стигмы цирроза печени |
| Желтуха | Симптомы и стигмы рака печени |
| Темная моча, светлый кал |
Основной симптом хронического гепатита – немотивированная слабость или недомогание. Иногда пациенты ощущают боль или дискомфорт в правом верхнем отделе живота или эпигастральной области. ХГВ в фазе репликации HBV по своему течению может походить на острый гепатит В. В таких случаях больные ощущают утомляемость, отсутствие аппетита, тошноту, появляется желтуха. Иногда развивается печеночная декомпенсация.
При физикальном осмотре можно не обнаружить никаких специфических признаков или выявить стигмы хронического заболевания печени, например, пальмарную эритему, сосудистые звездочки или умеренную гепатомегалию. Для больных с циррозом печени характерна спленомегалия. Прогрессирование заболевания приводит к появлению осложнений цирроза печени в виде варикозного расширения вен пищевода и желудка с возможностью кровотечений из них, асцита, периферических отеков, энцефалопатии.
Внепеченочные проявления хронической HBV инфекции. Приблизительно у 10-20% больных встречаются внепеченочные проявления хронической HBV инфекции. Считается, что они вызываются циркулирующими иммунными комплексами, хотя их истинное происхождение окончательно не известно.
Сывороточная болезнь. Иногда начало острого гепатита В подобно сывороточной болезни с лихорадкой, артралгиями, артритами и кожной сыпью. При кожной и суставной манифестации болезни быстро присоединяется желтуха.
Нодозный периартериит. У 10 – 50% больных с нодозным периартериитом обнаруживается HBsAg. Иммунные комплексы, содержащие антигены и антитела к HBV рассматриваются в качестве триггера поражения сосудов. В патологический процесс могут вовлекаться крупные, средние и мелкие артерии с поражением сердечно-сосудистой системы (перикардит, артериальная гипертензия, сердечная недостаточность), почек (гематурия, протеинурия), гастроинтестинального тракта (васкулит мезентериальных сосудов с болями в животе), костно-мышечной системы (артралгии и артриты), нервной системы (мононевриты или поражения ЦНС), кожи (сыпь).
Гломерулонефрит. HBV-опосредованный гломерулонефрит чаще встречается у детей. Морфологически это мембранозная, мембранознопролиферативная формы или IgA-опосредованная нефропатия. При манифестации заболевания поражением почек изменения в печени редко бывают тяжелыми. Приблизительно у 30 – 60% детей с HBV опосредованным мембранозным гломерулонефритом развиваются спонтанные ремиссии. Лечение кортикостероидами, как правило, неэффективно и способствуют репликации HBV. Положительные результаты лечения интерфероном показаны в нескольких клинических исследованиях, но они значительно ниже у взрослых, чем у детей. Приблизительно у 30% больных заболевание может прогрессировать с развитием почечной недостаточности, в среднем,10% их них будут требовать постоянного гемодиализа.
Эссенциальная смешанная криоглобулинемия. Смешанная крио-
глобулинемия – системное заболевание с вовлечением в патологический процесс преимущественно мелких сосудов, проявляющееся гломерулонефритом, артритом и пурпурой. В криоглобулинах обнаруживают HBsAg, HBsAb и HBV -подобные частицы. Однако, последние исследования ставят под сомнение связь эссенциальной смешанной криоглобулинемии с HBV и указывают на строгую ассоциацию между этим состоянием и хронической HCV инфекцией.
Болезнь Джанотти (папулезный акродерматит). Клинически проявляется симметричной макулопапулезной эритематозной сыпью на ногах, ягодицах, предплечьях, сохраняющейся от 15 до 20 дней, иногда сопровождающейся лимфоаденопатией. В патогенезе патологического процесса играют роль циркулирующие иммунные комплексы, содержащие HBsAg и антитела к нему. У детей эта форма заболевания всегда строго ассоциируется с выявлением HBsAg в сыворотке крови.
Апластическая анемия. В литературе описаны тяжелые случаи апластической анемии в ранней фазе ОГВ. Однако, результаты недавних исследований показали, что ассоциированная с гепатитом апластическая анемия развивается по иммунопатологическому механизму и патогенетически напрямую не связана с вирусом.
Гепатит В является серьезной болезнью, поражающей клетки печени, способной привести к летальному исходу. Он вызывается вирусом HBV. Наибольшую опасность гепатит В представляет в перспективе, так как в большинстве случаев протекает без явных признаков. Симптомы и лечение гепатита В необходимо знать каждому современному человеку. Заболевание с трудом поддается терапии, но если человеку, заболевшему гепатитом В, удается выздороветь, у него вырабатываются необходимые антитела, обеспечивающие стойкий иммунитет.
• Лечение гепатита В.
Как происходит заражение
Вирус гепатита В чрезвычайно жизнеспособен. Для него не являются губительными такие факторы, как кипячение, замораживание, обработка высокотоксичными химикатами. При комнатной температуре вирус способен выживать очень долгое время. Он представляет опасность, даже находясь в засохшем застарелом пятне крови или слюны. По степени заразности он превышает в сотни раз вирус СПИДа.
Главную опасность представляет кровь больного человека. Наиболее часто гепатит Б передается следующими путями:
1. В салонах красоты (маникюр, педикюр, пирсинг).
2. В салонах тату (в том числе когда производится перманентный макияж).
3. В процессе переливания крови или сыворотки.
4. При процедуре гемодиализа через аппараты.
5. При использовании чужих бритвенных станков, зубных щеток, полотенец и других предметов личной гигиены.
6. Через инструменты в медицинских учреждениях (стоматологические кабинеты, операционные, перевязочные, донорские пункты и т.д.).
7. Через нестерильные шприцы (группа риска – наркоманы).
8. Половым путем при контакте с заболевшим (любые незащищенные связи).
9. От матери к ребенку (заражение происходит при прохождении через родовые пути).
Заражение практически невозможно (но допустимо) при поцелуях, чихании, кормлении грудью ребенка, использовании одной посуды и рукопожатиях. Далее рассмотрим симптомы и лечение гепатита В.
Каковы признаки заражения
Основная опасность данного заболевания заключается в том, что на первых порах симптомы не выражены. Незначительные признаки начинают появляться лишь тогда, когда вирус уже размножился и активно действует в организме. Инкубационный бессимптомный период занимает в среднем 2-6 месяцев. Настораживающие признаки, которые могут указывать на развившееся заболевание:
- Усталость и быстрая утомляемость.
- Потеря аппетита, похудание.
- Тошнота.
- Чувство дискомфорта в области печени (правое подреберье).
- Потемнение мочи (цвет заваренного чая).
- Осветление каловых масс.
- Желтушность склер глаз и кожного покрова.
- Боль в суставах.
- При биохимическом анализе крови очевидны признаки нарушения работы печени.
![]()
Также следует отметить, что у взрослых данные симптомы проявляются ярче, чем у детей. При обнаружении данных признаков необходимо сдать анализ крови на антиген гепатита В, который подтвердит или опровергнет наличие заболевания.
Носительство гепатита
Одной из форм заболевания вирусного гепатита В является носительство. В данном случае оно проявляется в зависимости от личного иммунитета и протекает бессимптомно. Течение данного заболевания зачастую не переходит в хроническую форму благодаря жизнеспособности организма, его силе и выносливости. Чаще всего носительство перетекает в хроническую форму гепатита В через 15-20 лет.
Еще 10 лет назад носительство не воспринималось как заболевание гепатит В. В настоящее время многие врачи-инфекционисты настаивают на том, что данная форма болезни является началом хронического гепатита В. Специфического лечения для носителей вируса нет, поэтому для профилактики необходимо проводить иммуностимулирующие и общеукрепляющие курсы. Однако необходимо знать, что носитель представляет собой опасность для окружающих в силу своей заразности.
Формы недуга
Самая тяжёлая форма вирусного гепатита В – молниеносное наступление заболевания, когда симптомы развиваются очень быстро. В течение нескольких часов происходит отек головного мозга, затем наступает кома и смерть. Случаи выживания пациентов после такого заболевания очень редки.
Также выделяют острый гепатит В. В данном случае возможны такие варианты болезни:
- субклиническая (симптомы проявляются умеренно, желтуха отсутствует, незначительные изменения в биохимическом анализе крови);
- желтушная (желтуха, интоксикация, ярко выраженные изменения в биохимическом анализе);
- затяжная (значительная продолжительность заболевания, протекающего от 3 до 12 месяцев, наиболее часто проявляется у лиц пожилого возраста);
- холестатическая (черты воспаления выражены умеренно, доминируют признаки поражения желчевыведения).
Одна из самых распространенных форм недуга – это хроническая форма гепатита В. В данном случае инкубационный период продолжается от месяца до полугода. Указанное заболевание коварно тем, что протекает на начальной стадии бессимптомно. Только после серьезных изменений в печени начинается проявление признаков гепатита. Бывали случаи, когда вирус обнаруживался в крови человека совершенно случайно, причем пациент не подозревал о своем заболевании и не испытывал какого-либо дискомфорта.
Гепатит В: диагностика
Наиболее часто людей интересует информация о том, какие анализы на гепатит и ВИЧ-инфекцию необходимо сдавать. Гепатит В диагностируется с помощью таких анализов:
1. Биохимический анализ крови (показывает состояние печени, можно лишь косвенно поставить диагноз).
3. Анализ крови на антитела IgM (их наличие подтверждает острую форму заболевания).
4. Анализ крови на антитела IgG (их наличие позволит говорить о хронической форме гепатита В и носительстве вируса).
При подозрении на наличие ВИЧ-инфекции необходимо сдать специальный анализ крови. ИФА может выявить вирус только по истечении 1,5-3 месяцев после заражения. Анализ ПЦР подтверждает заражение по прошествии 2-3 недель после инфицирования.
Хронический гепатит: лечение
При хронической форме гепатита В инфекционистом-гепатологом назначается курс противовирусных препаратов:
- аналоги нуклеазидов способствуют снижению активности размножения данного вируса в крови;
- интерфероны уменьшают патологические изменения в печени.
Кроме того, рекомендуется проводить регулярную поддерживающую терапию. Для этого назначаются гепатопротекторы, которые способствуют сопротивлению клеток печени к проникновению вирусов; иммуномодулирующие препараты, повышающие общую сопротивляемость организма к инфекции.
Также возможно проведение детоксикации, когда благодаря специальным препаратам кровь очищается от различных токсинов. Для общего поддержания организма рекомендуется принимать витамины курсами, а также строго соблюдать диету.
В случае серьезных нарушений работы печени возможно хирургическое вмешательство. В данном случае проводят трансплантацию печени от донора.
Лечение острой формы недуга
Если гепатит B протекает легко, противовирусное лечение не назначается. Пациентам показаны:
- детоксикация (прием большого количества воды для снижения проявления симптоматики и восстановления уровни жидкости в организме);
- строгая диета (с отказом от алкоголя и от приема токсичных лекарственных препаратов).
Излечение
Полное выздоровление возможно. При правильном лечении, образе жизни и наблюдении у врача оно наступает в течение нескольких лет. В том случае, если вы больны острой формой гепатита В, есть вероятность, что она перейдет в хроническую. Носительство, протекающее бессимптомно, может сохраняться в течение всей жизни, не проявляясь в серьезных осложнениях или заболеваниях печени.
Если необходимое лечение не производится, гепатит B может привести к таким серьезным заболеваниям, как цирроз или рак печени.
Профилактика
Если с вопросом о том, гепатит В – что это такое, все более-менее ясно, то уточним, как избежать данного заболевания. Для снижения вероятности заражения вирусом гепатита В необходимо соблюдать следующие рекомендации:
- Своевременная прививка от гепатита В.
- Защищенные половые контакты.
- Соблюдение правил гигиены.
- Прохождение профилактических медицинских осмотров.
Прививка
Данная вакцинация проводится всем детям, так как иногда невозможно во время беременности матери выявить у нее носительство гепатита В. Дело в том, что анализ, который назначается при вынашивании плода, подтверждает лишь хроническую или острую форму заболевания.
В Российской Федерации прививки против гепатита В проводятся по схеме 0-1-6. Это означает, что вакцинация происходит в три приема: при рождении, в 1 месяц и в полгода. В том случае, если роженица является носителем вируса, вакцинация проводится по схеме: 0-1-2-12. Прививка вводится в переднюю часть бедра внутримышечно.
Взрослому человеку также необходимо привиться от гепатита В. Это связано с широким распространением данного заболевания на территории России и по всему миру. Вакцинация проводится в три приема по схеме 0-1-6. Ее необходимо провести в определенные сроки без опозданий, в противном случае организм не выработает эффективного иммунитета против данного заболевания.
Противопоказаниями к вакцинации против гепатита В являются следующие:
Немного о гепатите С
Вероятность заражения вирусом гепатита С и В возникает при одинаковых обстоятельствах. Симптомы проявляются только при остром течении заболевания и проявляются в виде общей утомляемости, слабости, боли в суставах, расстройствах пищеварения. Желтуха при гепатите С развивается очень редко. После перенесения острого гепатита С возможно полное выздоровление больного, а также переход болезни в хроническую форму или носительство.
Симптомы и лечение гепатита В и С во многом схожи. Вероятность излечения возможна в 60-80% случаев при условии своевременного обращения в медицинское учреждение.
Вакцинации от вирусного гепатита С в настоящее время не существует, поэтому для профилактики заражения необходимо выполнять рекомендации врачей.
Виды недуга
Вирусный гепатит – очень коварное заболевание. Его опасность заключается в бессимптомном течении, в то время как разрушается один из жизненно важных органов – печень. Именно на его состояние непосредственно влияет гепатит.
Виды данного заболевания следующие: вирусный гепатит А, В, С, D, Е, F (G). Они имеют различное течение, заражение также происходит по разным причинам. Единственное, что их объединяет, это схожесть симптомов и пагубное влияние на печень человека. Для диагностики и лечения необходимо обратиться в медицинское учреждение и сдать анализы.
Вывод
При своевременном диагностировании можно добиться полного выздоровления от такого заболевания, как гепатит. Виды этого вируса различны. Одни требуют дорогостоящего и длительного лечения, а другие могут быть устранены без специальной терапии.
Многие люди, заболевшие гепатитом В, не получают необходимое лечение, так как противовирусные препараты достаточно дорогостоящие. Минимальная цена курса на один месяц составляет 10000 рублей, причем принимать медикаменты необходимо в течение года и более. Если излечение не происходит, то после перерыва необходимые лекарственные средства будут назначены снова.
Можно ли победить хронический гепатит? Лечение зависит от своевременного обращения в медицинское учреждение. Если вовремя обнаружить данное заболевание, симптоматика не осложнит вашу жизнь, а терапия будет проходить быстрее, эффективнее и дешевле.
Читайте также: