Гиперспленизм при хроническом гепатите
Вирусные гепатиты относятся к специфической группе диффузных воспалительно-дистрофическим поражений печени. При данных заболеваниях в первую очередь происходит масштабная гибель гепатоцитов, и самая крупная железа в организме человека со временем перестает функционировать. Если болезнь не лечить, со временем она эволюционирует в фиброз или цирроз печени.
Но какова у хронических гепатитов классификация? По каким критериям классифицируются данные заболевания? Каковы синдромы хронического гепатита ? Что характерно для ВГС и ВГВ? Какова характеристика геморрагического синдрома при гепатите? Ответы на каждый из этих вопросов вы сможете найти в нашей статье.
Хронические вирусные гепатиты по классификации
Хронические гепатиты в настоящее время являются серьезной социально-экономической и эпидемиологической проблемой. Число заразившихся гепатовирусом неуклонно растет. Возрастает и процент летальных исходов, несмотря на то, что тот же хронический ВГС в настоящее время полностью излечим. Однако проблема кроется в бессимптомном течении ХГС и ХГВ.
В рамках борьбы с хроническим гепатитом классификация МКБ-10 очень важна. Она помогает сгруппировать все имеющиеся данные о рассматриваемых заболеваниях. По данному принципу хронические вирусные гепатиты классифицируются следующим образом:
- К73.0 — Персистирующий
- К73.1 — Лобулярный
- К73.2 — Активный
- К73.9 — Неуточненный
Также классификации хронических гепатитов бывают этиологическими и морфологическими. По этиологии рассматриваются:
- Вирусный (В, С, D)
- Вирусный неопределенны (F, G)
- АИГ
- Медикаментозный
- Алкогольный
- Токсический
- Криптогенный
По морфологии различаются следующие типы заболевания:
- Агрессивный
- Персистирующий
- Лобулярный
По течению заболевания различаются обострения и ремиссии.
Синдромы хронического гепатита
Синдром — это совокупность симптомов, объединенных общим заболеванием. Для хронических воспалительных процессов в печени характерны следующие синдромы:
- Цитолитический
- Печеночно-клеточной недостаточности
- Иммуновоспалительный
- Холестатический
- Астеновегетативный
- Диспепсический
- Геморрагический
- Гиперспленизма
- Портальной гипертензии
В случае с хроническим воспалительным процессом в печени вирусного генеза различаются синдромы гепатитов В и С. Рассмотрим подробнее каждую из категорий.
Синдромами гепатита С являются:
- Астеновегетативный. Симптомами данного состояния являются нарушение сна, снижение работоспособности, эмоциональная неустойчивость и повышенная нервозность.
- Диспепсический. Пациент страдает от вздутия живота, постоянной отрыжки, приступов тошноты, которые на первых этапах заболевания могут показаться незначительными.
- Гиперспленизм. Возникает анемия, лейкопения или тромбоцитопения.
На более поздних стадиях к перечисленным характерным синдромам гепатита С присоединяется симптоматика острого заболевания.

Вирусный гепатит В является более агрессивным и опасным заболеванием, чем ВГС. Болезнь развивается стремительно, достаточно быстро формируются вторичные заболевания и коинфекции, которые в будущем могут привести к циррозу, фиброзу и даже раку печени. Полностью ВГВ вылечить невозможно, однако верно подобранная терапия позволяет в значительной мере купировать заболевание и добиться устойчивой ремиссии.
Симптомы рассматриваемой болезни более различимы , чем в случае ВГС, даже в хронической форме. Синдромами гепатита Б являются:
- Иммунновоспалительный. Характеризуется лихорадкой, незначительным повышением температуры тела, лимфоденопатией и общим недомоганием, похожим на гриппозное.
- Цитолитический. Краснеют ладони, появляется печеночный запах изо рта, снижается масса тела, выпадают волосы. У мужчин увеличиваются молочные железы.
- Холестатический. Моча приобретает оттенок темного пива, как становится бесцветным. Появляются сосудистые звездочки, кожный покров приобретает желтушный оттенок.
Помимо перечисленных выше синдромов гепатита Б для данного заболевания характерна и более общая симптоматика. В частности, у пациента может возникнуть состояние общего недомогания и утренние приступы тошноты и рвоты.
Геморрагический синдром при гепатите
Из всех синдромов хронического гепатита для большинства заболеваний данной категории наиболее характерен геморрагический. Данное состояние наблюдается у 80% из общего числа пациентов. Геморрагический синдром при гепатите характеризуется следующими признаками:
- Частые носовые кровотечения
- Болезненность и кровоточивость десен
- Появление геморрагий на коже
Причиной геморрагического синдрома при гепатите является нарушение гемостаза. Такие симптомы могут говорить о существенном прогрессии заболевания и риске его перехода в стадию серьезного осложнения. Вследствие массовой гибели гепатоцитов и интенсивного воспалительного процесса в печеночной паренхиме ткани органа постепенно замещаются соединительными. Это приводит сначала к фиброзу, а потом и циррозу печени.
Хронический гепатит — группа нарушений, характеризующихся хронической воспалительной реакцией в печени, протекающей в течение, по крайней мере, 6 мес.
Классификация (табл 118-1)
Широкий клинический спектр, варьирующий от бессимптомного повышения активности аминотрансфераз в сыворотке крови, до острого, даже молниеносного, гепатитоподобного заболевания. Общие симптомы: утомляемость, недомогание, анорексия, невысокая лихорадка; желтуху отмечают при тяжелом течении заболевания. У некоторых больных наблюдаются осложнения цирроза: асцит, варикозное кровотечение, энцефалопатия, коагулопатия и гиперспленизм. При хроническом гепатите В или идиопатическом ХАГ могут преобладать внепеченочные симптомы.
Таблица 118-1 Традиционная классификация гепатита, основанная на результатах гистологического исследования
Хронический персистирующий (ХПГ)
Хронический активный (ХАГ)
Инфильтрация портальной зоны лимфоцитами и плазмоцитами
Постепенный некроз (распространение портального инфильтрата на печеночные дольки с эрозией пограничной пластинки перипортальных гепатоцитов)
Мостовидный некроз (из портальной зоны в портальную зону или из портальной зоны к центральной вене)
Мультилобулярный некроз (обширное воспаление и некроз гепатоцитов)
Незначительны или отсутствуют
В основном благоприятный
Зависит от тяжести, причины, лечения
Хронический гепатит В
При длительном наблюдении отмечается более чем в 1-2% случаев острого гепатита В у лиц с нормальным иммунным статусом и чаще — при патологии иммунной системы. Спектр тяжести варьирует от бессимптомной антигенемии, ХПГ, ХАГ до цирроза и гепатоцеллюлярного рака; ранняя фаза часто связана с симптомами гепатита, повышением активности АлАТ, выявлением в сыворотке крови HBeAg и ДНК вируса гепатита В, наличием в печени репликационной формы вируса гепатита В; поздняя фаза у ряда больных может сопровождаться клиническим и биохимическим улучшением, исчезновением HBeAg и ДНК гепатита В, появлением в сыворотке крови антител к НВе и интеграция ДНК вируса гепатита В в геном гепатоци-та. В бассейне Средиземного моря распространен вариант с тяжелым и быстро прогрессирующим течением с наличием ДНК вируса гепатита В с антителами к HBV в сыворотке крови, обусловленный мутацией в пред-С регионе генома HBV, что препятствует синтезу HBeAg. Может вести к циррозу (чаще у больных с суперинфекцией HDV и с пред-С-мутацией) и гепатоцеллюлярной карциноме (особенно, когда хроническая инфекция приобретена в ранний период жизни).
Внепеченочные проявления (опосредованные иммунным комплексом) включают сыпь, крапивницу, артрит, полиартрит, полиневропатию, гломерулонефрит, криоглобулинемию.
Лечение. Перспективно применение а-интерферона 5 млн. ЕД ежедневно в течение 4 мес у больных с наличием в сыворотке крови HBeAg и (или) ДНК вируса гепатита В, трехкратным повышением активности аминотрансфераз и гистологическими признаками ХАГ. В результате происходит сероконверсия HBeAg и анти-НВе с клиническим, биохимическим и гистологическим улучшением более чем в 40 % случаев. Предиктор эффективности — содержание ДНК гепатита В в сыворотке крови менее 200 нг/л. Плохо реагируют на терапию больные с наличием антител к гепатиту D или ВИЧ, мужчины-гомосексуалисты; взрослые, перенесшие инфекцию в детстве. Обычные побочные эффекты: гриппоподобные реакции, депрессия костного мозга, обострение аутоиммунных заболеваний, включая аутоиммунный тире-оидит, поражения ЦНС, анорексию, нарушения сна. У больных с низкой активностью АлАТ эффективность интерферона можно повысить, проведя предварительный 6-недельный курс терапии преднизолоном, 60 мг внутрь через день со снижением дозы; этот метод может осложниться фатальной вспышкой гепатита В. Интерферон противопоказан при декомпенсированном циррозе печени (асцит, желтуха, коагу-лопатия, энцефалопатия).
Хронический гепатит С
Заболевание следует, по крайней мере, за 50 % случаев посттрансфузионного и спорадического гепатита С. Клиническая картина характеризуется мягким течением частыми подъемами и снижениями повышенной активности АлАТ; незначительная выраженность ХАГ, по данным биопсии печени. Изредка может вести к аутоиммунному ХАГ (тип Пб, см. ниже); также связан с большинством случаев эссен-циальной смешанной криоглобулинемии и, возможно, синдромом Шегрена. Диагноз подтверждают определением в сыворотке крови антител к гепатиту С. Ведет к циррозу более чем в 20 % случаев. Терапия состоит в назначении а-интерферона 3 млн. ЕД 3 раза в неделю в течение 6 мес больным с клиническими проявлениями заболевания, повышением активности аминотрансфераз и доказанным гистологически хроническим гепатитом; в 50 % случаев отмечается клиническая и биохимическая ремиссия или улучшение спустя 6 мес. Однако у 50 % больных наблюдают рецидивы болезни через 6 мес после завершения лечения; в этих случаях требуется повторная терапия. Высокие дозы (5-10 млн. ЕД 3 раза в неделю) могут повысить эффективность, но чаще вызывают побочные эффекты. Устойчивая ремиссия связана с подавлением РНК вируса гепатита С в сыворотке крови.
Идиопатический хронический активный гепатит
Тип I: классический идиопатический ХАГ с наличием антител к гладкой мускулатуре и (или) антинуклеарных антител. Тип II связывают с микросомальными антителами к печени и (или) почкам (anti-LKM), в основном, направленными против цитохрома Р450ПД6 (подтип Па — девушки, аутоиммунное заболевание; реагирует на кортикостероиды; подтип Иб — старые мужчины с хроническим гепатитом С, низким титром anti-LKM, реагируют на интерферон). Тип III вызван антителами к различным другим антигенам.
Классический идиопатический ХАГ (тип I) наиболее распространен в США: 80 % женщин третьего-пятого десятилетий жизни. Внезапное начало (острый гепатит) отмечено в одной трети случаев. В остальных случаях — скрытое начало: прогрессирующая желтуха, анорексия, гепатомегалия, боль в животе, носовые кровотечения, лихорадка, утомляемость, аменорея. Ведет к циррозу; летальность в течение 5 лет свыше 50 % у больных, не получавших лечения.
Сыпь, артралгии, тиреоидит, кератоконъюнктивит, гемолитическая анемия, нефрит.
Гипергаммаглобулинемия, антитела к гладкой мускулатуре (40-80 %), антинук-леарные антитела (20-50 %), антимитохондриальные антитела (10-20 %); иммуноферментный метод дает ложноположительные результаты в отношении антител к гепатиту С, но не рекомбинантный иммуноблоттинг (RIBA). Тип II: anti-LKM.
Показано при системном заболевании с результатами биопсии, доказывающими тяжелую степень ХАГ (мостовидный некроз) и выраженным повышением активности аминотрансфераз (в 5-10 раз). Назначают преднизон или преднизолон 30 мг внутрь через день, снижают дозу до 10-15 мг через день в течение нескольких недель; часто назначение азатиоприна 50 мг внутрь через день позволяет снизить дозы глюкокортикоидов и избежать их побочного действия. Необходимо ежемесячно выполнять функциональные пробы печени. Возможно быстрое купирование симптомов, но биохимическая ремиссия наступает через недели и месяцы, а последующее гистологическое улучшение (поражения, свойственные ХПГ или нормальные результаты биопсии) происходит спустя 18-24 мес. Отменив глюкокортикоиды, можно попытаться вызвать клиническую, биохимическую и гистологическую ремиссии; рецидивы наступают в 50-90 % случаев и требуют повторного лечения. При частых рецидивах назначают поддерживающие малые дозы глюкокортикоидов или азатиоприн 2 мг/кг в день.
( справочник Харрисона по внутренним болезням )
Функции селезенки. Что такое гиперспленизм
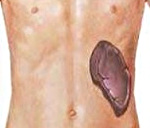
Гиперспленизм — термин, обозначающий гиперактивность селезенки, и очень часто именно это состояние сопровождается увеличением этого органа. Селезенка располагается в верхней левой части живота чуть ниже ребер. Основная её функция: фильтрация старых и поврежденных клеток крови от здоровых и полноценных. При гиперспленизме селезенка становится слишком активной и удаляет клетки крови слишком рано и быстро, до того, как они успели получить повреждения (рис. 1).

Непосредственная функция селезенки — это борьба с инфекциями. Любые сбои в работе этого органа делают человека более восприимчивым к воздействию вирусов и различных грибковых инфекций и более склонным к развитию опасных для жизни инфекций.
Причины развития гиперспленизма
Гиперспленизм, как полагают врачи, провоцируется множеством других расстройств. Первичный (идиопатический) гиперспленизм – это расстройство самой селезенки, которое появляется без участия каких-либо заболеваний, но, безусловно, развивается в результате патологических изменений.
При гиперспленизме, вызванном сторонним заболеванием, таким как хроническая малярия, туберкулез, ревматоидный артрит, различные опухоли, гиперспленизм называют вторичным. Исследования показали, что расстройства селезенки преимущественно носят вторичный характер и редко являются первичными.
По сообщению Центров контроля и профилактики заболеваний, около 10 лет назад частота гиперспленизма в США была достаточно низкой: порядка 10 тысяч случаев в год. Однако в настоящее время увеличение селезенки (спленомегалия), непосредственно сопровождающее гиперспленизм во множестве случаев, выявляется у 2-5% населения США.
Спленомегалия — это увеличение селезенки. Состояние является одним из кардинальных признаков гиперспленизма, а именно при ней наблюдается:
- снижение количества циркулирующих клеток крови - гранулоцитов, эритроцитов и тромбоцитов в любой комбинации;
- компенсаторная реакция пролиферации в костном мозге;
- анемия.
Спленомегалия обычно ассоциируется с повышенными нагрузками на организм, а также с какими-либо патологическими процессами, при которых в селезенке появляются аномальные эритроциты. Самыми распространенными причинами гиперспленизма и спленомегалии являются:
- лейкозы;
- лимфомы;
- портальная гипертензия;
- алкоголизм;
- травмы селезенки.
Симптомы гиперспленизма
Основными симптомами гиперспленизма являются:
- спленомегалия (увеличение селезенки);
- низкий уровень эритроцитов/тромбоцитов/гранулоцитов;
- чувство переполнения желудка после небольшого приема пищи;
- боль в левой части желудка;
- боль в груди;
- чувство переполнения мочевого пузыря, кишечника;
- анемия;
- ощутимое при пальпации увеличение селезенки;
- лихорадка;
- бледность, одышка, кровоподтеки и/или петехии (гемолитический процесс);
- потеря веса, опухолевые симптомы;
- панкреатит (как следствие возможного тромбоза селезенки);
- гепатит;
- цирроз печени (последствие спленомегалии, вызванной алкоголизмом).
Лечение гиперспленизма
Большинство пациентов со средней степенью гиперспленизма требуют первоначального лечения основного заболевания (например, хронической малярии или туберкулеза), это необходимо для предотвращения дальнейшего разрушения клеток крови и возможного увеличения селезенки. В целом, лечение первичных заболеваний, ведущих к изменению функции селезенки, должно быть осуществлено до необходимости срочной спленэктомии (удаления селезенки).
Первичный гиперспленизм лечат с помощью спленэктомии. Показаниями к данному типу лечения являются такие симптомы:
- сокращение количества тромбоцитов;
- развитие лимфом, лейкемии, при которых обратить увеличение селезенки медикаментозным путем не получается.
После спленэктомии пациенты должны пройти иммунизацию против гемофильной инфекции, пневмонии, стрептококковой инфекции и менингококка, поскольку риск появления этих заболеваний очень высок.
Низкие дозы лучевой терапии применяются в качестве средства паллиативной помощи при спленомегалии у больных с гематологическими заболеваниями. Этот метод лечения приводит к долгосрочному снятию симптомов у четырех из пяти пациентов с симптоматической застойной спленомегалией.
Для лечения тромбоцитоза, сопровождающего спленомегалию, используют такие лекарственные препараты, как гидроксимочевина, аспирин, а также метод сбора и отвода тромбоцитов из кровотока.
Как избежать дефицита витамина D в период карантина?
Гиперспленизм – это патологическое состояние, характеризующееся усиленной деструкцией в синусоидах селезенки форменных элементов крови (эритроцитов, тромбоцитов, лейкоцитов). Является следствием увеличения селезенки. Клиническая картина определяется основным заболеванием, а также цитопеническим синдромом – анемия, кровотечения, инфекции. Диагноз ставится по наличию спленомегалии, данным УЗИ или КТ брюшной полости, лабораторного подтверждения снижения одного из типов клеток крови. Лечение зависит от болезни, вызвавшей гиперспленизм. При крайне выраженной цитопении проводится спленэктомия (удаление селезенки).
МКБ-10


Общие сведения
Гиперспленизм – не самостоятельное заболевание, а клинико-лабораторный синдром, который является специфическим закономерным осложнением длительной спленомегалии. Однако иногда он может развиться и при нормальных размерах селезенки. В норме селезенка служит своеобразным фильтром, в котором задерживаются и разрушаются клетки крови, перестающие выполнять свои функции, или же аномальные клетки. При гиперспленизме этот процесс приобретает патологический характер. Его возникновение свидетельствует о неблагоприятном течении основного заболевания, так как синдром часто ассоциирован с летальным исходом.

Причины гиперспленизма
Этиологические факторы аномально повышенной функции селезенки те же, что и у спленомегалии. Однако у некоторых пациентов не удается точно установить причину (первичный, идиопатический гиперспленизм). Вторичный процесс развивается на фоне различных патологических состояний. Наиболее распространенными из них считаются:
- Цирроз печени. Признаки гиперспленизма наблюдаются у 60% больных хроническими болезнями печени. Самая частая причина - цирроз. В этом случае синдром является компонентом портальной гипертензии и сопровождается асцитом, варикозным расширением вен пищевода и симптомами печеночной недостаточности.
- Гематологические заболевания. Это вторая по частоте причина гиперспленизма. Особенно ярко синдром выражен при гемоглобинопатиях (серповидно-клеточной анемии, талассемиях). Также гиперфункция селезенки встречается при миелопролиферативных, лимфопролиферативных патологиях (лейкозах, лимфомах), гемолитических анемиях.
- Инфекции. Спленомегалия, осложненная гиперспленизмом, довольно часто встречается при инфекционном эндокардите. Гиперфункция селезенки может наблюдаться при вирусных (инфекционный мононуклеоз), бактериальных (брюшной тиф, бруцеллез) и протозойных инфекциях (малярия, висцеральный лейшманиоз).
- Системные заболевания. Гиперспленизм также нередко развивается при системных воспалительных патологиях (саркоидоз, системная красная волчанка), метаболических расстройствах (амилоидоз, гемохроматоз). Наиболее тяжело синдром протекает у людей, страдающих наследственными болезнями накопления (болезнь Гоше, Нимана-Пика).
Патогенез
Механизм развития усиленного разрушения клеток крови (секвестрации) в селезенке напрямую зависит от патогенеза спленомегалии, а значит, и от основного заболевания. При циррозе печени, гемоглобинопатиях, а также некоторых инфекциях (бактериальном эндокардите), возникает застой крови в системе воротной или селезеночной вены, что ведет к переполнению селезенки кровью. Из-за того, что через селезенку проходит больший объем крови, секвестрация форменных элементов усиливается.
На ранних этапах развития гиперспленизма главного патологического компонента - цитопенического синдрома - может не быть. Это связано с компенсаторным усилением гемопоэтической функции костного мозга. Однако при дальнейшем прогрессировании основного заболевания и гиперспленизма этого механизма становится недостаточно, что приводит к уменьшению содержания клеток в периферической крови.

Симптомы гиперспленизма
Клиническая картина складывается из признаков спленомегалии, цитопенического синдрома и симптомов основного заболевания. Увеличенная селезенка вызывает тяжесть, ноющие или распирающие боли в левом подреберье. При многих патологиях спленомегалия сопровождается гепатомегалией, что проявляется тяжестью и болями в правом подреберье. Иногда селезенка достигает таких размеров, что сдавливает диафрагму, и больной начинает испытывать затруднения дыхания (невозможность совершить глубокий вдох) из-за уменьшенной амплитуды экскурсии грудной клетки. Особенно часто одышка наблюдается у пациентов с болезнями накопления и миелопролиферативными заболеваниями.
Цитопенический синдром заключается в уменьшении содержания в крови форменных элементов. Может встречаться как изолированное снижение одного типа клеток, так и всех трех (панцитопения). Клиника зависит от того, дефицит каких клеток крови наступает у пациента:
Низкий уровень эритроцитов приводит к анемическому синдрому – кожа и слизистые оболочки становятся бледными, появляется повышенная чувствительность к холоду. В дальнейшем присоединяются симптомы сниженного артериального давления (слабость, головокружения, учащенное сердцебиение).
Падение концентрации тромбоцитов в крови вызывает геморрагический синдром. Возникают носовые кровотечения, кровоточивость десен. У женщин менструации становятся обильными и продолжительными. Кожа покрывается петехиальными высыпаниями, экхимозами, как спонтанно, так и при малейшем механическом повреждении.
Из-за снижения содержания лейкоцитов, а именно гранулоцитов, уменьшается сопротивление организма различным бактериальным инфекциям. На коже часто появляются гнойничковые образования (фурункулы, карбункулы). Развиваются постоянно рецидивирующие воспалительные инфекционные процессы ‒ пневмонии, пиелонефриты, отиты.
Осложнения
Гиперспленизм характеризуется большим количеством осложнений. Наиболее частые неблагоприятные последствия связаны с тромбоцитопенией. Развиваются обширные внутренние кровотечения. Самое опасное из них – геморрагический инсульт, имеющий высокий процент летальности (около 30%). Выраженная быстропрогрессирующая анемия приводит к декомпенсации хронической сердечной недостаточности (отек легких, кардиогенный шок), усугублению ишемической болезни сердца в виде нестабильной стенокардии и инфаркта миокарда. Вследствие гранулоцитопении инфекционные заболевания приобретают тяжелое молниеносное течение, стремительно переходящее в септическое состояние и септический шок.
Диагностика
Профиль специалиста, который курирует пациента с гиперспленизмом, определяется основной патологией. Главным образом, такими больными занимаются врачи-гепатологи и гематологи, так как наиболее частыми этиологическими факторами выступают цирроз печени и гематологические болезни. Во время общего осмотра обращает на себя внимание увеличенная и болезненная при пальпации селезенка. Дополнительное обследование включает:
- Анализы крови. Основное лабораторное исследование для диагностики гиперспленизма – это клинический анализ крови. Отмечаются снижение показателей эритроцитов, тромбоцитов, гранулоцитарных лейкоцитов (нейтрофилов). Обычно эритроцитопения намного выраженнее тромбоцитопении и нейтропении. Характерен ретикулоцитоз.
- Инструментальные исследования. Главный визуализирующий метод – это УЗИ органов брюшной полости. Обнаруживается увеличенная селезенка с диффузными изменениями, нередко увеличена печень. Иногда селезенка может сохранять нормальные размеры. Для более детального изучения структуры селезенки применяется КТ.
- Биопсия. В редких случаях, когда требуется выявить скрытый гиперспленизм или отдифференцировать причины цитопенического синдрома, прибегают к стернальной пункции или трепанобиопсии для получения образца костного мозга. При микроскопии отмечается гиперплазия ростков костного мозга – гранулоцитарного, эритроцитарного, мегакариоцитарного.
Дифференциальная диагностика гиперспленизма осуществляется с учетом компонента цитопенического синдрома. Эритроцитопению нужно отличать от других видов анемий (железодефицитных, при хронических заболеваниях). При тромбоцитопении необходимо дифференцировать гиперспленизм от других геморрагических диатезов, обусловленных низким уровнем тромбоцитов (иммунной тромбоцитопении, тромбоцитопенической пурпуры). Развитие панцитопении требует исключения апластической анемии, выраженного дефицита цианкобаламина (витамина В12).
Лечение гиперспленизма
Пациенты подлежат обязательной госпитализации в стационарное отделение (гематологии, гастроэнтерологии). Главным условием успешной терапии является лечение основного заболевания, на фоне которого возникло патологическое усиление секвестрационной функции селезенки – антицирротическая, антибактериальная терапия, химиотерапия и пр. Так как сам гиперспленизм характеризуется упорным прогрессирующим течением, лечение представляет собой тяжелую задачу. Для устранения проявлений синдрома используются различные способы.
Лекарственных препаратов, позволяющих полностью избавиться от признаков гиперспленизма, не существует. Так как главную опасность для жизни представляет цитопенический синдром, используют меры по поддержанию клеток крови на должном уровне. В первую очередь, это переливания цельной крови или отдельных ее компонентов (размороженной, отмытой эритроцитарной массы, концентрата тромбоцитов).
Иногда назначают фармакологические препараты, воздействующие на отдельные ростки костного мозга – эритропоэтин, филграстим, тромбопоэтин. К этим медикаментам прибегают очень редко и только тогда, когда другие методы оказались безуспешными, т. к. костный мозг при гиперспленизме уже находится в состоянии гиперплазии. Поэтому дополнительное применение лекарственных стимуляторов гемопоэза патогенетически мало оправдано.
Наиболее радикальный способ лечения гиперспленизма, позволяющий добиться нормализации показателей клеток крови – спленэктомия (оперативное удаление селезенки). Однако эта операция сопряжена с большим числом осложнений - тромбозами, повышенной чувствительностью организма к таким бактериям, как пневмококк, менингококк, гемофильная палочка. В связи с этим в последнее время все чаще выполняются малоинвазивные эндоваскулярные вмешательства ‒ эмболизация селезеночной артерии или ее ветвей. Это позволяет устранить гиперспленизм и сохранить нормальную функцию селезенки.
Хронические гепатиты, это, прежде всего активные клеточные процессы которые отражают гормональные, обменные, функциональные расстройства печени. Характеризуется выраженной степенью отмирания клеток гепатоцитов и воспаления ткани печени. Хронический гепатит в медицине сокращённо обозначается – ХГ. ХГ, есть не что иное, как обозначение диффузных воспалительных процессов заболевания печени, при которых клинические изменения происходят более двух, шести, восьми, девяти и более месяцев.
Хронический гепатит включает в себя виды В, С, D. Все перечисленные группы, в которых форма заболевания может переходить в хроническую форму с характерными различными признаками и различной степенью выраженности печёночно-клеточного отмирания (некроз). Симптоматика воспаления протекающая в течение шести месяцев с преобладанием роста лимфоцитов и макрофаги, без улучшения на всём протяжении течения заболевания хронической формы. В статье мы рассмотрим симптоматику каждого из видов В, С, D. Основные отличные признаки всех этих форм. Ответим на часто задаваемый вопрос, по продолжительности жизни с хроническим гепатитом.
Хроническая форма гепатита может иметь непрерывные процессы рецидивов (повторов), может протекать с обострениями, чередованиями обострений клинического или биохимического проявления ремиссий. При течении ХГ с различными обострениями и чередованиями обострений клиническая ремиссия, как правило, наступает через три, шесть месяцев. Хорошие показатели биохимических реакций, наступают не ранее 6 месяцев, года.
Хронический гепатит В, симптомы заболевания
ХГВ (хронический гепатит В), наиболее распространён своим фактически бессимптомным проявлением заболевания. Чтобы точно установить наличие ХГВ, нужно провести лабораторные исследования и уже по результатам анализов при повышенной активности АЛТ судить о наличии вируса хронического гепатита В.
АЛТ – аланинаминотрансфераза, внутриклеточный фермент, который расщепляет аминокислоты и кетокислоты, является маркером различных заболеваний, в том числе и ХГВ.
Маркер – это аббревиатура веществ в результатах клинических исследований на выявление опухоли.
После обнаружения хронической формы гепатита В, пациент уже позже вспоминает, что у него действительно проявлялись некоторые симптомы, но он не предполагал из-за вялотекущего состояния, что у него настолько серьёзное заболевание и не обращался в медицинское учреждение с жалобами. На, что же пациенты могут не обратить внимание, и запустить гепатит, который перерастает в хроническую форму. Проявление лёгкой желтушной формы острого хронического инфекционного гепатита В. А в большинстве случаев, заболевание проходит без желтушного проявления. У другой группы пациентов, преимущественно у женской части населения, проявляются внепеченочные признаки – зуд кожи, артралгия, миалгия, возможное сопровождение субфебрилитетом.
Стёртое желтушное состояние – состояние организма, при котором желтуха (Боткина) протекает в форме вялого течения, без интоксикации, возможно ухудшение аппетита, лёгкая тяжесть в правом подреберье, горечь в ротовой полости не зависимо от приёма пищи, состояние метеоризма в кишечнике. Возможно незначительные желтушные проявления цветового изменения склер, с нормально розового оттенка, на жёлтый.
Артралгия – возможные, одновременные проявления суставных болей, не относящиеся только к одному из суставов человека. Проявление болей в нескольких суставах, называется – полиартралгия.
Миалгия – состояние болевых ощущений в области мышц. Мышечная боль, связанная с перенапряжением мышечных клеток.
Субфебрилитет – Повышенная температура тела в показателях -37 – 38 С на протяжении недели, нескольких недель, месяцев, лет.
Одним из первых признаков ХГВ, эмоциональная неуравновешенность, нарушение сна, слабость, быстрая переутомляемость, снижение нормального состояния работоспособности. Симптомы первых признаков хронической формы гепатита В, не стоят на месте и начинают прогрессировать, что говорит о развитии печёночной недостаточности. Пациент начинает резко худеть, в течении короткого срока потеря веса может составить 5 – 10 кг, без видимых причин на то, что вес сбрасывается по причине (диета). Горечь в ротовой полости, снижение аппетита – диспепсический синдром. Правое подреберье беспокоит тупыми болевыми ощущениями, ощущением тяжести не связанные с приёмом пищи. Дискинезия жёлчного пузыря и желчевыводящих путей обуславливает симптомы тяжести и боли правого подреберья.
Диспепсический синдром – нарушение пищеварительной функции, болезненное пищеварения, тяжесть в желудке, тошнота, дискомфортные ощущения в желудке.
Дискинезия желчного пузыря и желчевыводящих путей – чрезмерные сокращения желчного пузыря и сфинктера. Имеет первичную и вторичную разновидность
Печёночная недостаточность – тяжёлая форма заболевания печени при вирусных гепатитах, при котором происходит множественные нарушения функции печени, разрушение её оболочки (паренхимы). Разрушение паренхимы, нарушения функций желчеобразования, гормонального обмена веществ приводит к летальному исходу, в случае запущенного состояния. Печёночная недостаточность имеет три стадии:
I стадия. Начальная – компенсированная.
II стадия. Выраженная стадия – декомпенсированная.
III стадия. Терминальная — дистрофическая. (С летальным исходом).
Проявления печёночной недостаточности могут быть следующими:
- Кровотечения;
- Асцит;
- Желтуха;
- Энцефалопатия.
Эти синдромы возникают в период декомпенсации цирроза, при тяжёлом течении гепатита острой формы.
Холестазные синдромы выражаются в таких синдромах:
- Кожный зуд;
- Резкое повышение билирубина;
- ЩФ (Щелочной фосфатазы).
Гиперемия (ладонная эритема) – покраснения ладоней мелкопятнистыми симметричными проявлениями.
Нарушения обмена эстрогенов, кининов, приводящее к расстройствам микроциркуляции периферической вазодилатации, образованию артериальных шунтов – всё это относится к периоду возникновения внепеченочных признаков.
Хронический гепатит С, симптомы заболевания
Клиническая картина хронического гепатита С сопровождается с характерным симптомом под названием астенический синдром. Астенический синдром – состояние, при котором ощущается постоянная слабость, нарушается сон, снижается трудоспособность с дальнейшим прогрессирующим состоянием. Увеличение и уплотнение печени. Желтушное состояние бывает редко. Хронический гепатит формы С характерны проявления ремиссий со сменой на обострение и повышением активности аминотрансферазы и нарастанием виремии.
Аминотрансферазы – ферменты из группы трансфераз, катализирующие перенос аминокислот на кетокислоты без образования свободного аммиака.
Нарастание виремии – проникновение вируса в кровь, острый период его инфекционной разрушающей деятельности.
Бессимптомное, вялотекущее течение хронического гепатита С, является очень неблагоприятным. Медленное течение заболевания может привести к тому, что заболевание через 15- 20 лет такого течения приводит к циррозу печени и печёночной карциноме. Внепечёночные симптомы заболевания хронического гепатита С протекают в 50% случаев. Внепечёночные симптомы, могут выражаться в синдроме Шёгрена, аутоиммунный тиреоидит, артраллгия, миалгия. Всевозможными иммунными нарушениями. Ревматоидный фактор, АТ к гладкой мускулатуре, криглобулинемии.
Синдром Шёгрена – аутоиммунное поражение (системное), соединительной ткани, проявляющимся постоянным вовлечением в патологический процесс желез внешней секреции. С преобладанием слюнных, слёзных хронических процессов.
Аутоиммунный тиреоидит – хроническое воспаление щитовидных тканей железы, имеются проявления аутоиммунного генеза, связанного с повреждением и разрушением фолликулярных клеток щитовидной железы.
Артралгия – суставные боли, одного или нескольких суставов.
Миалгия – мышечная боль.
Ревматоидный фактор — восприятие белка под воздействием вирусов, как чужеродной частицей в организме и уничтожением его иммунной системой.
АТ гладкой мускулатуры – ответ на повреждения гепатоцитов, повреждение тканей мышечной ткани, воспаления поперечнополосатой мускулатуры.
Криоглобулинемия – Криоглобулины (преципитатные белки) обнаруженные в сыворотке крови, имеются при заболевании хронического гепатита С.
Хронический гепатит D, симптомы его проявления
Симптоматика хронические гепатиты Д, очень напоминает течение вирусного гепатита В.
В начальной стадии течения заболевания проявления заболевания выражаются в таких симптомах:
- Переутомление;
- Снижение трудоспособности;
- Слабость во всём теле;
- Расстройства менструального цикла у женщин;
- Снижение половой активности;
- Снижение аппетита;
- Резкий сброс веса (без видимых на то причин).
При обследовании печени, признаки уплотнения и увеличение печени. Симптомы увеличения селезёнки (гематомегалия) наблюдается при активной стадии заболевания цирроз печени. Желтушные признаки мало выражены, с непостоянной симптоматикой проявления. Признаки гиперспленизма, проявляющиеся в анемии, тромбоцитопении, лейкопении.
Гематомегалия – увеличение печени, признак заболеваний. Один из них является признаком заболевания хронического гепатита формы D.
Гиперспленизм – периферическое разрушение элементов крови.
Тромбоцитопения – Резкое снижение тромбоцитов в крови, с показателями ниже 150-109л. Повышается кровоточивость и приводит к плохой остановке крови.
Лейкопения – снижение лейкоцитов в единице объема крови, может означать наличие хронической формы гепатита или начало острого лейкоза.
Цирроз печени, является высоким показателем при хроническом гепатите Д, составляет 70 – 90% у пациентов. Признаки отёчно- асцитичного синдрома. Признаки ладонной эритемы и сосудистых звёздочек (выше мы уже описывали подробно эти понятия). За этими проявлениями далее, как правило, начинают появляться варикозное расширение вен пищевода, желудка, асцит, венозные коллатерали передней брюшной стенки, всё эти признаки свидетельствуют о наличии портальной гипертензии.
Цирроз печени – тяжёлая форма заболевания печени, при котором происходят необратимые процессы тканей. Ткани печени замещаются фиброзной (опухолевидной) соединительной тканью. Цирроз приводит к летальному исходу (смерть).
Асцитичный синдром – накопление жидкости в брюшной полости.
Портальная гипертензия — повышенное давление в системе воротной вены, вызвано нарушением кровотока в сосудах (портальных), нижней полой вене и печёночных венах.
Нередко в случае заболевания хронического гепатита D проявляется геморрагический синдром. Геморрагический синдром сопровождают маточные кровотечения, кровотечения дёсен, носовые кровотечения.
Геморрагический синдром – состояние, при котором признаки кровотечений из здоровых сосудов без повреждений происходит постоянно, или временно.
Волнообразное, с частым обострением течения заболевания гепатита при форме D, достаточно частый случай. Повышается температура, два, три, четыре дня сохраняется и активизируется процесс желтушной формы хронического гепатита. Признаки умеренной гипергаммаглобулинемии и гипериммуноглобулинемии. Циррозная активность выражается снижением аминотрансферазы. Нарастает содержание билирубина, глобулина и Ig, иными словами, идёт процесс гипоальбуминемии.
Гипоальбуминемии – состояние, при котором снижается уровень альбумина в сыворотке крови. Показатель альбумина составляет ниже 35 грамм/литр. Нормальные показатели альбумина 32-52 грамма/литр.
Хронический алкогольный гепатит, его симптомы проявления
Хронический алкогольный гепатит и лекарственный гепатит, симптомы обоих неспецифичны. Оба гепатита имеют прямую связь с систематическим злоупотреблением алкоголя и приёмами препаратов с гепатоксичными составляющими. При хроническом алкогольном заболевании гепатита, происходи ожирение печени, что приводит к раку печени, циррозу печени. Признаки: одутловатое(излишняя отёчность) лицо, отклонения от нормы венозной сетки в сторону расширения, паротит с обширным поражением, конъюнктивит, гинекомастия, гепатомегалия, варикоз вен пищевода, рецидивирующий асцит. Выше подробно описаны все эти названия.
Хронический вирусный гепатит формы В, С, D, их признаки
Клеточный иммунитет относится к существенной ведущей роли при патогенезе вирусных инфекционных заболеваний и поражении печени. При хроническом гепатите происходит поражение гепатоцитов, развевающихся вследствие аутоиммунных реакций и реакций замедленного типа. Вирус гепатита не всегда является причиной которая приводит к развитию симптомов хронического гепатита. При хорошем состоянии иммунной системы, её защитных функций происходит реактивная реакция организма с распознаванием белков вируса, которые внедряются в мембрану поражённого гепатоцита. Иммунные клетки взаимодействуют с антигеном, вызывая тем самым цитолиз гепатоцита и неизбежную гибель вируса содержащегося в мембране клетки.
Острая форма гепатита, развивается быстро ( фульминантная форма) при гиперергическом иммунной состоянии защитной системы. Происходит острый разрушительный некрозный гепатит.
Симптомы хронического гепатита развиваются в случае если гипоэргический иммунный ответ Т – лимфоцитов разрушает инфицированные гепатоциты. Сам процесс инфицирования вирусом предотвратить не возможно, в этом случае и происходит рост заболевания хронический гепатит.
Если иммунная реакция отсутствует, человека автоматически становится вирусоносителем.
Вирусная форма гепатита широко распространена не менее чем у 5% мужчин и женщин в среднем возрасте. Аутоиммунный хронический гепатит, считается преимущественно женским заболеванием. Если взять соотношение мужчин и женщин оно составит 3 к 1%. Хроническая форма аутоиммунного гепатита чаще повышается в десятилетнем возрасте и до десяти лет. Пиковым считается период менопаузы у женщин. Алкогольный гепатит распространяется преимущественно генным образом.
Аутоиммунный гепатит, симптомы его развития
Аутоиммунный гепатит начинается, как правило очень внезапно, имеет ярко выраженный тип острого гепатита.
- Желтуха;
- Повышение билирубина в крови;
- Слабость;
- Резкий сброс веса;
- Потемнение мочи;
- Обесцвечивание кала;
- Тяжесть в правом подреберье;
- Признаки ревматоидного артрита;
- Лихорадка;
- Ревматизм;
- Миалгия;
- Полиневропатия;
- Артралгия.
В некоторых случаях пациенты склонны к избыточной массе тела. Но при всех выше перечисленных симптомах самочувствие может оставаться достаточно удовлетворительным. Аутоиммунный гепатит также может быть выражен симптоматикой гипермии ладоней, гинекомастию, багровые поражения участков кожи живота и бёдер. Печень у всех пациентов, страдающих аутоиммунным гепатитом, при пальпации увеличена, плотная и болезненная.
Аутоиммуннный гепатит может протекать с синдромами, признаками других заболеваний внутренних органов, серозных оболочек и кожи. Признаки таких заболеваний:
- Перикардит;
- Язвенный колит;
- Иридоциклит;
- Гломерулонефрит;
- Миокардит;
- Синдром Кушинга;
- Гемолитическая анемия;
- Сахарный диабет;
- Неврологические отклонения;
- Лёгочные поражения.
Артралгия – внепеченочный симптом хронического аутоиммунного гепатита. В этом процессе, как правило, вовлечены крупные суставы нижних и верхних конечностей. Рецидивирующая пурпура ( поражение кожного покрова), частый симптом аутоиммунного гепатита. Проявление рецидивирующей пурпуры :
Пятна или точки, выраженные геморрагическими экзантемами, при нажатии они не исчезают с поверхности кожного покрова. Все больные аутоиммунного гепатита имеют признаки нарушения эндокринной системы, а именно – аменорея, гирсутизм, стрии, гинекомастия.
К сожалению, пациенты, страдающие аутоиммунным гепатитом, наблюдается непрерывное течение симптоматики заболевания от первоначальных симптомов к состоянию летального исхода. Ремиссии которые возникают при аутоиммунном гепатите очень редкие и непродолжительные.
Симптомы патоморфологии при хроническом гепатите:
Больные хронической формой заболевания гепатит В, С, и D при гистологическом исследовании выявляют в большей степени ступенчатые (поражение ограниченной зоны, прилегающей к портальному тракту). В меньшей степени – мостовидные некрозы, которые занимают пространство портального тракта (одного) , далее к другому портальному тракту и к центральной вене. Острый алкогольный гепатит , проявление болезни печени, которые проявляются макровезикулярным стеатозом. Стеатоз – крупнокапельное ожирение печени.
Признаки хронического гепатита по классификациям
Всего существует семь форм вируса гепатита, и только три из них могут быть в состоянии хронизации.
В 5 и более процентов случаев пациентов, которые перенесли острую форму заболевания. Хронический гепатит В развивается и прогрессирует после вялотекущих ( латентных) и лёгких форм. Невозможность диагностирования на ранней стадии заболевания, отсутствием правильно поставленного диагноза, из-за симптомов и как следствие, затягивание по лечению хронические гепатиты формы В.
В большей степени, этой формой болеют взрослые люди. Хронический гепатит С наблюдается у 60 – 80%, которые перенесли острую форму этого гепатита. Алкоголизм, это прямое влияние на формирования инфекционного, вирусного заболевания формы С.
Исход острого вирусного гепатита Д, это и есть переход в форму хронизации. Острая форма протекает состоянием суперинфекции у носителей хронического вируса гепатита В. В 80 – 90% случаев приводит к хроническому гепатиту D.
Гепатит, который первично обусловленный наследственными нарушениями защитной системы организма (иммунной системой). Развитие этого сложного заболевания по предположениям медицинских исследований является неполноценная функция Т–супрессоров.
Чрезмерное употребление алкоголя в течении многих лет, ежедневного приёма этанола содержащих напитков. Достаточно нарушать нормы по принятию алкоголя в течении пяти, восьми лет. Алкогольный гепатит увеличивает риск развития карциномы, цирроза печени и вследствие сложных заболеваний приводит к летальному исходу.
Читайте также:


