Гепатит при гемолитической болезни
Врач-гепатолог
Смежные специальности: гастроэнтеролог, терапевт.
Адрес: Санкт-Петербург, ул.Академика лебедева, д.4/2.
Гемолитическая (надпеченочная) желтуха развивается при разрушении эритроцитов (гемолизе), что сопровождается ростом уровня непрямого, или свободного билирубина в крови. Она не связана с непосредственным поражением печёночной ткани.
Помимо избыточного образования, билирубин не захватывается гепатоцитами (клетками печени) и не трансформируется в прямую фракцию, связанную с глюкуроновой кислотой.
Свободный билирубин чрезвычайно токсичен по отношению к нервной ткани; при гемолитической болезни новорождённых он проникает сквозь гематоэнцефалический барьер и накапливается в головном мозге, необратимо повреждая нейроны. Наличие его в коже и слизистых обуславливает жёлтую окраску, а выделение с мочой уробилина придаёт ей коричневый оттенок.
Причины возникновения гемолитической желтухи
Гемолитические анемии, которые характеризуются желтухой, делятся на такие виды:
- Наследственные энзимопатии и гемоглобинопатии. Микросфероцитарная гемолитическая анемия (болезнь Минковского-Шоффара), серповидно-клеточная анемия, талассемия, дефицит глюкозо-6-фосфатдегидрогеназы и др.
- Иммунные. Гемолиз происходит в результате агрессии иммунной системы в ответ на антигены, распознанные как чужеродные.
- Инфекционные. Наблюдаются при малярии, синдроме системного воспалительного ответа (сепсисе).
- Токсические. Отравление фенилгидразином, мышьяковистым водородом, свинцом, передозировка сульфаниламидных препаратов, укус ядовитой змеи.
Гемолитические анемии, унаследованные генетически, обусловлены дефектом строения эритроцитов из-за появления аномальных белков или липидов в мембране. Это не только меняет их внешний вид, но и снижает устойчивость к колебаниям давления и температуры, пластичность.
Повышается проницаемость мембраны для ионов электролитов – чтобы контролировать внутриклеточный гомеостаз, т. е. постоянное уравновешенное содержание компонентов, требуется большое количество энергии. Истощение возможностей клетки сокращает срок её жизнедеятельности.

При аутоиммунном процессе эритроциты либо эритроидные клетки костного мозга целенаправленно атакуются иммунной системой. Они воспринимаются как чужеродные, поскольку меняется иммунологическая толерантность, в норме приобретающаяся внутриутробно.
Образуются антитела к эритроцитарным антигенам собственного организма, в связи с чем происходит внутриклеточный или внутрисосудистый гемолиз. Другой вариант – изоиммунные гемолитические анемии, – основан на несовместимости антигенов донора и реципиента при переливании крови или нарушении технологии гемотрансфузии.
Отдельно рассматривают гемолитическую болезнь новорождённых, которая развивается при конфликте антигенов ребёнка и матери в системе AB0 или резус. Это влечёт за собой массивный гемолиз и появление признаков злокачественной ядерной желтухи.
У заражённого малярией человека эритроциты разрушаются паразитами, которые осуществляют в них цикл размножения.
Септические состояния объяснятся наличием бактерий в крови, вырабатывающих активные гемолизирующие токсины.
Химические вещества, например, медь, фиксируясь в эритроцитах, нарушают процессы окисления и обмена ферментов, в результате чего повреждается мембрана эритроцитов.
Какими симтомами проявляется данная патология?
Гемолитическая желтуха проявляется такими основными симптомами:
- слабость, быстрая утомляемость, головокружение;
- повышение температуры тела, которое может быть волнообразным;
- желтушная окраска кожи, слизистых и склер глаз с лимонным оттенком;
- потемнение мочи;
- увеличение селезёнки (спленомегалия).

Может развиваться быстро, в течение нескольких часов, или же длиться годами.
Методы диагностики надпеченочной желтухи
Для подтверждения диагноза данной патологии применяют такие методы:
- общий анализ крови с исследованием ретикулоцитов и тромбоцитов;
- общий анализ мочи;
- биохимический анализ крови;
- реакция Кумбса (определение антител к эритроцитам);
- УЗИ органов брюшной полости;
- пункция костного мозга.
Основные способы лечения заболевания
Терапия может различаться в зависимости от первичной причины данного вида желтухи и состояния пациента. Включает:
- Глюкокортикостероиды (преднизолон, дексаметазон), иммунодепрессанты (имуран, циклофосфамид) при аутоиммунной этиологии.
- Гемотрансфузия компонентов крови (отмытых эритроцитов).
- Плазмаферез (очистка крови).
- Спленэктомия (удаление селезёнки) при повышенном разрушении эритроцитов в ней.
Помимо указанных методов, применяется также инфузионная терапия с введением внутривенно солевых растворов и коллоидов, диуретиков.
Как проводится фототерапия у новорожденных.
Как правильно вылечить заболевание.
Как выражается заболевание у детей и взрослых.
По какой причине может возникнуть желтуха у младенцев.
С этим также читают
Мы в социальных сетях
Многопрофильный медицинский центр “Пульс”, лицензия №78-01-003227 от 24.12.12 (бессрочная)
Информация носит справочный характер, лечение заболеваний должно проводиться только под контролем врача!
Все права защищены. Копирование материалов и текстов сайта разрешено только с согласия редакции и с указанием активной ссылки на первоисточник.
Гемолитическая болезнь новорожденных (ГБН) – болезнь, связанная с несовместимостью крови плода с материнской кровью. О причинах этого состояния, диагностике и лечении патологии и пойдет речь в этой статье.
Причины
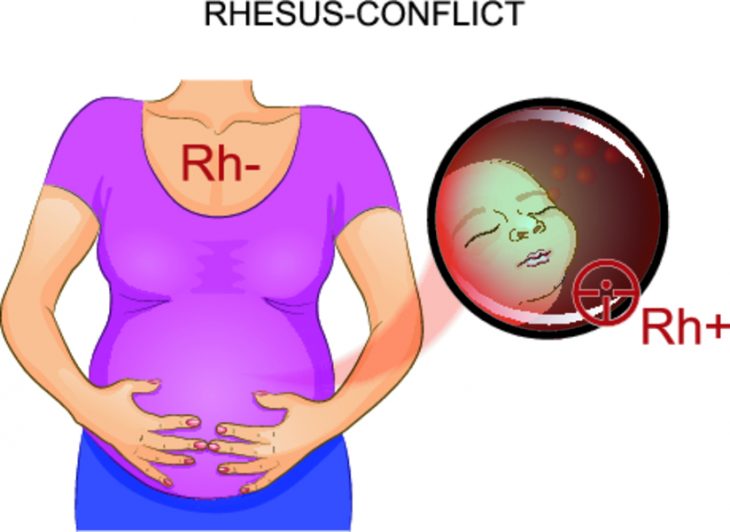
Несовместимость материнской крови и крови плода может быть связана с резус-фактором и групповой несовместимостью. Известно, что существует 4 разных группы крови: 0 (I), А (II), В (III) и АВ (IV). У 85% европейцев в крови имеется Rh-фактор, а 15% населения Европы являются резус-отрицательными.
ГБН в 3-6% случаев развивается при резус-несовместимости, когда у резус-отрицательной матери развивается резус-положительный плод: возникает резус-конфликт. Несовместимость по групповым антигенам (АВО-конфликт) развивается при наличии у плода А (II) гр. крови (2/3 случаев) или В (III) (около 1/3 случаев) и 0 (I) гр. у матери. При групповой несовместимости ГБН протекает легче, чем при резус-конфликте.
Во всех этих случаях эритроциты у плода имеют отличающиеся антигенные качества. Если такие эритроциты преодолеют плацентарный барьер и попадут в кровь матери, то материнский организм начинает выработку антител к этим эритроцитам.
При попадании этих специфических антител в организм плода может начаться процесс разрушения эритроцитов (гемолиз), что приведет к развитию не только анемии, но и опасной для плода желтухи.
Сенсибилизация матери (приобретение повышенной чувствительности к определенному антигену) происходит не только в период беременности: в значительно большей степени эритроциты плода попадают в материнский организм в процессе родов. Поэтому риск развития ГБН для первого ребенка меньше (антитела еще не успели выработаться в материнском организме), чем для последующих детей.
Следует учитывать, что сенсибилизация может происходить и при прерывании беременности (выкидыше или искусственном медицинском аборте), так как резус-фактор образуется у плода уже с 5 недели беременности. Сенсибилизация может наступить при переливании женщине резус-несовместимой крови (даже если переливание проводилось в раннем детском возрасте).
Далеко не всегда при резус-несовместимости крови у супругов развивается ГБН у ребенка. Младенец может унаследовать от одного из родителей резус-фактор, а может и не унаследовать его.
Поэтому ГБН по причине резус-несовместимости развивается у 0,5% родившихся младенцев, в то время как резус-несовместимость у супругов отмечается в 20 раз чаще. Кроме того, при низком уровне рождаемости не у каждой матери развивается столь выраженная сенсибилизация, чтобы у плода возникла тяжелая ГБН. Имеет значение для развития заболевания и степень проницаемости плаценты.
При возникновении ГБН по системе АВО число предшествующих беременностей не имеет значения, так как сенсибилизации может способствовать множество факторов.
Механизм развития ГБН
Разрушение эритроцитов приводит не только к анемии плода или младенца, но и к значительному повышению уровня билирубина в крови. В норме непрямой билирубин связывается с альбумином (разновидность белков крови) и превращается в прямой билирубин. Но слишком большое количество непрямого билирубина, выделяющегося из разрушенных эритроцитов, не успевает связываться с альбумином крови и продолжает циркулировать и нарастать в крови.
Непрямой билирубин является токсичным для нервной системы. При достижении уровня выше 340 мкмоль/л у доношенных младенцев и выше 200 мкмоль/л у недоношенных он способен проникать через гематоэнцефалический барьер и поражать головной мозг (прежде всего кору и подкорковые ядра). В результате развивается билирубиновая энцефалопатия, или ядерная желтуха.
Непрямой билирубин опасен не только для нервной системы: это тканевой яд, вызывающий дегенеративные изменения во многих органах вплоть до омертвения клеток. При поражении печени в крови повышается также уровень прямого билирубина, развивается сгущение желчи, застой ее в желчных протоках и реактивный гепатит.
В результате разрушения эритроцитов у ребенка развивается анемия, в ответ на что появляются нетипичные очаги кроветворения. Во внутренних органах откладываются продукты распада эритроцитов. Развивается дефицит микроэлементов (меди, железа, цинка и др.).
Симптоматика
Различают такие клинические формы ГБН:
Плод погибает внутриутробно, или младенец рождается в очень тяжелом состоянии, с выраженными отеками.
Кожные покровы бледные, с желтушным оттенком. Ребенок вялый, резко снижен тонус мышц, значительно увеличены размеры печени и селезенки, выражены явления легочно-сердечной недостаточности. Уровень гемоглобина ниже 100 г/л. При этой форме новорожденные погибают в течение 1-2 суток после рождения.
- Желтушная формаразвивается наиболее часто,в 88% случаев. Это среднетяжелая клиническая форма болезни. Основными проявлениями ее являются: быстро и рано (в первые сутки жизни, редко – на вторые) развивающаяся желтушность кожных покровов, анемия, увеличение печени и селезенки. Характерным является апельсиновый оттенок желтушности. Нарастает она буквально по часам. Чем раньше желтуха появляется, тем тяжелее течение заболевания.
Критический показатель уровня билирубина:
— для 10% доношенных младенцев с ГБН является превышение 340 мкмоль/л;
— для 30% малюток – свыше 430 мкмоль/л;
— для 70% новорожденных – свыше 520 мкмоль/л.
В редких случаях даже такой высокий уровень непрямого билирубина, как 650 мкмоль/л, не приводит к развитию ядерной желтухи.
При отсутствии лечения ребенок может погибнуть на 3-6 сутки жизни. При ядерной желтухе у выживших деток может отмечаться нарушение интеллекта вплоть до идиотии, нарушение физического развития.
К 7-8 суткам жизни на фоне проводимой терапии развивается застой желчи: у ребенка появляется зеленоватый оттенок кожи, темный цвет мочи и обесцвеченный кал, в крови повышается прямой билирубин. В анализе крови отмечается анемия, которая может сохраняться до 2-3 мес. Длительно удерживается и желтушность кожных покровов. При отсутствии поражения нервной системы выздоровление хоть и длительное, но все же полное.
- Анемическая форма встречается в 10% случаев ГБН. Она отличается доброкачественным течением. Проявления болезни появляются сразу же после рождения или на первой неделе жизни. Характерную бледность кожи в некоторых случаях выявляют не сразу – на 2-3 неделе, уже при тяжелой степени анемии.
Общее состояние ребенка страдает мало. При осмотре выявляется увеличение размеров печени и селезенки. Концентрация непрямого билирубина иногда несколько повышается. Прогноз, как правило, благоприятный.
ГБН, возникшая в результате конфликта по группе крови АВО, протекает чаще всего в легкой форме, но при несвоевременной диагностике может привести к билирубиновой энцефалопатии.
При сочетании резус-несовместимости и несовместимости по АВО, то есть при двойной несовместимости, ГБН протекает легче, чем при изолированном резус-конфликте.
Диагностика
Существует антенатальная (дородовая) и постнатальная (послеродовая) диагностика вероятности ГБН.
Антенатальная проводится при резус-несовместимости крови супругов и с учетом акушерско-гинекологического анамнеза женщины (выкидыши, аборты, мертворождения, переливания крови). Она определяет возможность иммунного конфликта.
Антенатальная диагностика включает в себя:
- За время вынашивания плода не меньше 3 раз исследуют кровь резус-отрицательной женщины на наличие антирезусных антител. Большее значение имеет не величина титра антител, а характер изменений титра, особенно резкие колебания его.
- При выявлении риска возникновения иммунного конфликта проводится исследование околоплодных вод для определения уровня белка, микроэлементов (меди, железа), глюкозы, иммуноглобулинов.
- УЗИ позволяет подтвердить развитие ГБН плода: об этом свидетельствуют утолщение плаценты и быстрый ее рост (в результате отека), многоводие, увеличенные размеры печени и селезенки плода.
Постнатальная диагностика ГБН проводится с учетом:
- клинических симптомов болезни при первом осмотре после рождения младенца и в динамике (желтуха, увеличение селезенки и печени, анемия);
- лабораторных исследований: повышенный уровень непрямого билирубина и его нарастание, обнаружение молодых несозревших клеток крови – эритробластов, повышение числа ретикулоцитов в крови, уменьшение в динамике количества эритроцитов, снижение уровня гемоглобина, положительный результат пробы Кумбса (выявление антирезусных и антиэритроцитарных антител с помощью серологического анализа крови). Лабораторные исследования проводятся в динамике.
Лечение
При лечении тяжелых форм ГБН показано обменное переливание свежей (не более 3-дневной давности) донорской крови с целью предотвращения повышения уровня билирубина до жизнеопасной концентрации (20 мг%). Переливание крови проводится по строгим показаниям.
При наличии риска развития ГБН проводится анализ пуповинной крови. Если уровень билирубина в ней выше 3 мг% и проба Кумбса положительна, то переливание должно быть проведено незамедлительно.
При отсутствии анализа пуповинной крови и имеющемся подозрении на ГБН проводится проба Кумбса и определение уровня билирубина в крови младенца.
Через катетер в пуповинную вену вводится резус-отрицательная кровь из расчета 180-200 мл/кг массы тела новорожденного (тем самым заменяют 95% крови младенца). После вливания каждых 100 мл крови вводится 1-2 мл кальция глюконата. С целью профилактики инфицирования пупочной вены младенцу назначают 3-дневный курс антибиотиков.
По истечении 96 часов жизни ребенка переливание крови проводится в зависимости от общего состояния малыша. При уровне билирубина 20 мг%, выраженной анемии и положительном результате пробы Кумбса – переливание проводится. Если же проба отрицательная, то контролируется дальнейшее содержание билирубина в крови.
После переливания крови контролируются показатели билирубина каждые 6 часов. При обнаружении продолжающегося гемолиза переливание может быть проведено повторно.
При несовместимости по АВО вводится донорская кровь О (I) группы, не содержащей А- и В-антител. В случае высокого (выше 20 мг%) уровня билирубина в крови новорожденного проводится переливание одногруппной крови даже при отсутствии несовместимости крови у родителей.
Профилактика
Важную роль играет сбор анамнеза: если ранее рожденные дети имели ГБН и в крови беременной женщины повышен титр антител, то после 37 недель беременности проводится прерывание ее путем родостимуляции или кесарева сечения.
Основным методом профилактики является внутримышечное введение глобулина, содержащего специфические антирезусные антитела сразу же после первых родов. Это препятствует сенсибилизации резус-отрицательной матери резус-положительным плодом при последующих беременностях.
К какому врачу обратиться
Гемолитическую болезнь новорожденных лечит неонатолог и педиатр. В дальнейшем требуется наблюдение у невролога, гематолога, консультация генетика и иммунолога.
Гемолитическая болезнь новорожденного является патологическим состоянием ребенка, сопровождающимся распадом эритроцитов, что обусловлено несовместимостью крови плода с материнским биоматериалом по критерию эритроцитарных антигенов.
Общая информация о заболевании
Эритроциты являются клетками красного цвета. Они являются форменным элементом крови человека. Они предназначены для выполнения очень важной функции, которая заключается в доставке кислорода из легких к тканям. Помимо этого, они осуществляют обратную транспортировку углекислого газа.
На поверхности эритроцитов расположены агглютиногены. Их также называют белками-антигенами. Они бывают двух типов — А и В. Непосредственно в кровяной плазме присутствуют антитела к ним, которые называются агглютининами α и ß. На оболочке эритроцитов располагаются и другие различные антигены. Наиболее значимым из них является антиген D. В том случае, если он имеется, то считается, что кровь имеет положительный резус-фактор Rh+. А если же он отсутствует, то речь идет об отрицательном резусе.
При гемолитической болезни новорожденных группа крови с резус-фактором обладают огромным значением на фоне беременности. К примеру, наличие конфликта крови матери и ребенка может привести к агглютинации, то есть к склеиванию и к дальнейшему разрушению красных клеток. Эту болезнь обнаруживают у 0,5 % детей. Без надлежащего лечения эта патология может привести к тяжелым последствиям.
Причины возникновения заболевания
Причина гемолитической болезни новорожденного, как уже отмечалось, является конфликтом крови матери и ее ребенка. Он может возникать при следующих условиях:
- У матерей с отрицательным резус-фактором крови формируется плод с положительным резус-фактором крови.
- У женщины кровь имеет отношение к первой группе, а у ребенка ко второй либо к третьей.
- Имеется конфликт по другим антигенам.
Причины гемолитической болезни новорожденных знают не все. В большинстве случаев это заболевание развивается из-за наличия резус-конфликта. Существует мнение, согласно которому отмечается, что несовместимость по группе крови встречается еще чаще. Правда, из-за легкого течения заболевания его далеко не всегда диагностируют.
Сенсибилизирующие факторы
Присутствие резус-конфликта может провоцировать гемолитическую болезнь новорожденного лишь при условии предшествующей сенсибилизации материнского организма. Сенсибилизирующие факторы при этом следующие:
- Осуществление переливания крови с положительным резус-фактором женщине, у которой этот показатель от природы отрицательный вне зависимости от возраста, в котором была осуществлена такая манипуляция.
- Наличие предыдущих беременностей, в том числе и прерывание таковых после шестой недели. Надо сказать, что риск развития гемолитической болезни увеличивается у женщины с каждыми последующими родами. В особенности это актуально, если роды были осложнены отслоением плаценты или хирургическим вмешательством.
На фоне гемолитической болезни новорожденного с несовместимостью по крови сенсибилизация организма может происходить и в повседневной жизни, например, в случае употребления некоторых продуктов, во время вакцинаций или в результате различных инфекций. Еще одним фактором, повышающим риск патологии, выступает нарушение барьерной функции плаценты, которое происходит в результате присутствия хронических болезней у беременной, кроме того, на фоне неправильного питания и злоупотребления вредными веществами и так далее.

Патогенез заболевания
Патогенез гемолитической болезни новорожденных по группе крови связан с тем, что иммунитет женщины воспринимает эритроциты плода в качестве чужеродных агентов и вырабатывает специальные антитела для их уничтожения. При резус-конфликте положительные эритроциты будущего ребенка проникают в материнскую кровь.
В качестве ответной реакции организм матери вырабатывает специальные антитела, проходящие сквозь плаценту и попадающие в кровь ребенка. Затем они связываются с рецепторами и уничтожают эритроциты. Из-за этого в крови ребенка существенно понижается количество гемоглобина и увеличивается уровень непрямого билирубина. Таким образом, у плода развивается анемия с гипербилирубинемией, которая является гемолитической желтухой новорожденных.
Непрямой билирубин является желчным пигментом, обладающим токсичным воздействием, которое оказывается на все органы. Таким образом, он негативно влияет на почки, легкие, печень, сердце и так далее. В случае высокой концентрации он может проникнуть через барьер между нервной и кровеносной системой, повреждая тем самым клетки мозга и вызывая энцефалопатию, то есть ядерную желтуху. Риск поражения мозга на фоне гемолитической патологии новорожденных может увеличиваться в следующих случаях:
- Понижение уровня альбумина, то есть белка, обладающего способностью связывания и обезвреживания билирубина в крови.
- Наличие гипогликемии, то есть нехватки глюкозы.
- Присутствие гипоксии – дефицита кислорода.
- Наличие ацидоза, то есть повышенной кислотности крови.
Непрямой билирубин способен повреждать клетки печени. В результате этого в крови увеличивается концентрация конъюгированного билирубина. Недостаточное развитие у плода желчных протоков ведет к его плохому выведению, к застою желчи и гепатиту.
По причине выраженной анемии на фоне гемолитической болезни новорожденных по группе крови могут появиться очаги экстрамедуллярного кроветворения в печени и селезенке. В итоге данные органы начнут увеличиваться, а в крови возникнут эритробласты, представляющие собой незрелые эритроциты. Продукты красных кровяных тел могут накапливаться в тканях. Обменные процессы при этом нарушаются, в связи с чем будет возникать дефицит множества минеральных веществ: начиная от меди и заканчивая кобальтом, цинком, железом и так далее.
Патогенез данной болезни на фоне несовместимости по группе крови можно охарактеризовать сходным механизмом. Отличие будет состоять в том, что белки В и А станут созревать позже, чем D. В связи с этим конфликт будет представлять опасность для будущего ребенка ближе к завершению беременности. У недоношенных детей, как правило, распад эритроцитов не происходит.
Гемолитическая болезнь и ее симптомы
Гемолитическая болезнь новорожденных по группе крови может протекать в одной из трех следующих форм:
- Желтушная форма происходит в 88 % случаев.
- Анемическая форма наблюдается в 10 % случаев.
- Отечная форма. Риск, что проявится такой тип заболевания, составляет всего 2%.
Признаками желтушной формы являются следующие симптомы:
- Появление желтухи. На ее фоне будет отмечаться изменение цвета кожи и слизистых в результате чрезмерного накопления билирубина в организме.
- Пониженное содержание гемоглобина, то есть развитие анемии.
- Присутствие увеличения селезенки или печени.
- Наличие вялости наряду со снижением рефлексов и мышечного тонуса.
В случае конфликта, происходящего из-за резус-фактора, желтуха возникнет сразу же после рождения. Если же конфликт происходит из-за группы крови, то желтуха проявится на вторые сутки. Оттенок кожных покровов при этом постепенно будет меняться — от апельсинового до лимонного.
В том случае, если значение непрямого билирубина превысит 300 мкмоль на литр крови на четвертые сутки, то может развиться ядерная форма гемолитической желтухи, которая будет сопровождаться поражением подкоркового ядра мозга. Ядерную желтуху можно охарактеризовать четырьмя следующими этапами:
- Развитие интоксикации. При этом будет отмечаться потеря аппетита с монотонными криками, двигательной слабостью и рвотой.
- Возникновение поражения ядер. В качестве симптомов будет отмечаться напряженность в районе затылочных мышц наряду с резкими криками, набуханием родничка, тремором, исчезновением некоторых рефлексов и брадикардией.
- Появление мнимого благополучия (улучшения клинической картины).
- Появление осложнений гемолитической патологии. Такие осложнения обычно возникают в начале пятого месяца жизни. Среди них может наблюдаться паралич, парезы, ДЦП, глухота, задержка развития и тому подобное.
На восьмой день гемолитической желтухи могут возникнуть симптомы холестаза, что будет выражаться следующими признаками:
- Обесцвечивание кала.
- Присутствие зеленовато-грязного оттенка кожи.
- Потемнение мочи.
- Увеличение уровня прямого билирубина в крови.
На фоне анемической формы клинические проявления гемолитической болезни новорожденных по группе крови включают такие симптомы, как анемия наряду с бледностью, гепатоспленомегалией с незначительным повышением или нормальным уровнем билирубина. Анемическую форму характеризуют более легким течением, так как на ее фоне общее самочувствие малыша почти не страдает.
Отечный вариант, его еще называют внутриутробной водянкой, является самой тяжелой формой этого заболевания. Данная форма болезни проявляется обычно в виде следующих симптомов:
- Наличие бледности и сильного отека кожи.
- Присутствие большого живота.
- Заметно выраженное увеличение селезенки и печени.
- Присутствие вялости в мышцах.
- Приглушенные тона сердца.
- Присутствие дыхательного расстройства.
- Развитие тяжелой анемии.
Развитие отечной гемолитической болезни очень часто приводит к выкидышам и к смерти детей.

Особенности форм гемолитической болезни новорожденных
Патология может протекать в трех формах. Каждая из них имеет свои особенности:
- Отечная форма является самой тяжелой, но она редко встречается. При этой форме плод рождается бледным, отечным, не способным к выживанию по причине сердечно-сосудистой недостаточности.
- Желтушная форма – самая распространенная. У новорожденных появляется желтуха кожи, слизистых оболочек – сразу после рождения или ребенок уже может родиться желтушным.
- Анемичная форма гемолитической болезни новорожденных считается самой легкой и благоприятной по прогнозу. Состояние ребенка в целом удовлетворительное. Но анализы крови отражают признаки гемолитический болезни: выявляют умеренную анемию, повышенный уровень билирубина.
Диагностика патологии
Диагностику этого заболевания можно провести в пренатальный период. Она, как правило, включает:
- Проведение сбора анамнеза, в рамках чего уточняется количество предыдущих родов и выкидышей, выясняется информация о здоровье старших детей и о возможных переливаниях крови.
- Выяснение резус-фактора, а также группы крови беременной и отца ребенка.
- Проведение ультразвукового сканирования, показывающего утолщение плаценты наряду с многоводием, увеличением печени и селезенки развивающегося плода.
При наличии высокого риска гемолитической болезни крови новорожденных на 34 неделе проводят амниоцентез, являющийся забором околоплодных вод посредством прокола в пузыре. При этом определяются плотность билирубина наряду с уровнем антител, глюкозой, железом и другими веществами. После рождения диагноз этой патологии ставят на основании клинической симптоматики и лабораторных исследований. При этом анализ крови, как правило, показывает:
- Присутствие уровня билирубина выше 310 мкмоль на литр крови. Непосредственно сразу после рождение этот показатель увеличивается на 18 мкмоль на литр крови каждый час.
- Наличие концентрации гемоглобина ниже 150 грамм на литр крови.
- Пониженное число эритроцитов с одновременным увеличением эритробластов — незрелых форм кровяных тел.
Помимо этого, проводят пробу Кумбса, показывающую количество неполных антител и аллогемагглютининов в материнской крови и в грудном молоке. Все эти показатели проверяют по нескольку раз в сутки. Гемолитическая болезнь должна быть дифференцирована от анемии, внутриутробной инфекции, а также от физиологической желтухи и прочих патологий.
Каковы рекомендации при гемолитической болезни новорожденных?

Лечение заболевания
Лечение тяжелой формы этой патологии в пренатальный период осуществляют посредством переливания эритроцитарной массы плоду, что осуществляется через вену пуповины. Также может осуществляться заменное переливание, что представляет собой процедуру поочередного выведения детской крови небольшими порциями, взамен которой вводят донорскую. Это дает возможность удалить билирубин с материнскими антителами, одновременно восполнив тем самым потерю эритроцитов. Сегодня для заменного переливания используют не цельную кровь, а эритроцитарную массу, смешанную с замороженной плазмой. Лечение гемолитической болезни новорожденных на сегодняшний день не является проблемой.
Существуют следующие показания к заменному переливанию для детей с таким диагнозом — гемолитическая желтуха новорожденного:
- Случаи, когда билирубин в пуповинной крови выше 60 мкмоль на литр.
- Ситуации, при которых содержание гемоглобина составляет менее 100 грамм на литр крови.
В некоторых случаях такая процедура должна повторяться через 12 часов. Существуют и другие методики, применяемые для терапии этого заболевания у новорожденных:
- Проведение гемосорбции, представляющей собой фильтрацию крови через сорбенты, которые очищают ее от токсинов.
- Выполнение плазмафереза — удаления из крови некоторой части плазмы с антителами.
- Введение в организм глюкокортикоидов.
Лечение гемолитической болезни плода и новорожденного при легком, а также при среднетяжелом течении включает в себя обычно медикаментозные препараты с фототерапией. При гемолитической патологии у новорожденных используются следующие лекарства:
- Внутривенное применение белковых препаратов и глюкозы.
- Использование индукторов печеночных ферментов.
- Назначение витаминов, улучшающих работу печени и активизирующих различные обменные процессы.
- Применение желчегонных средств в случае сгущения желчи.
- Проведение переливания эритроцитарной массы.
- Использование сорбентов и очистительных клизм.
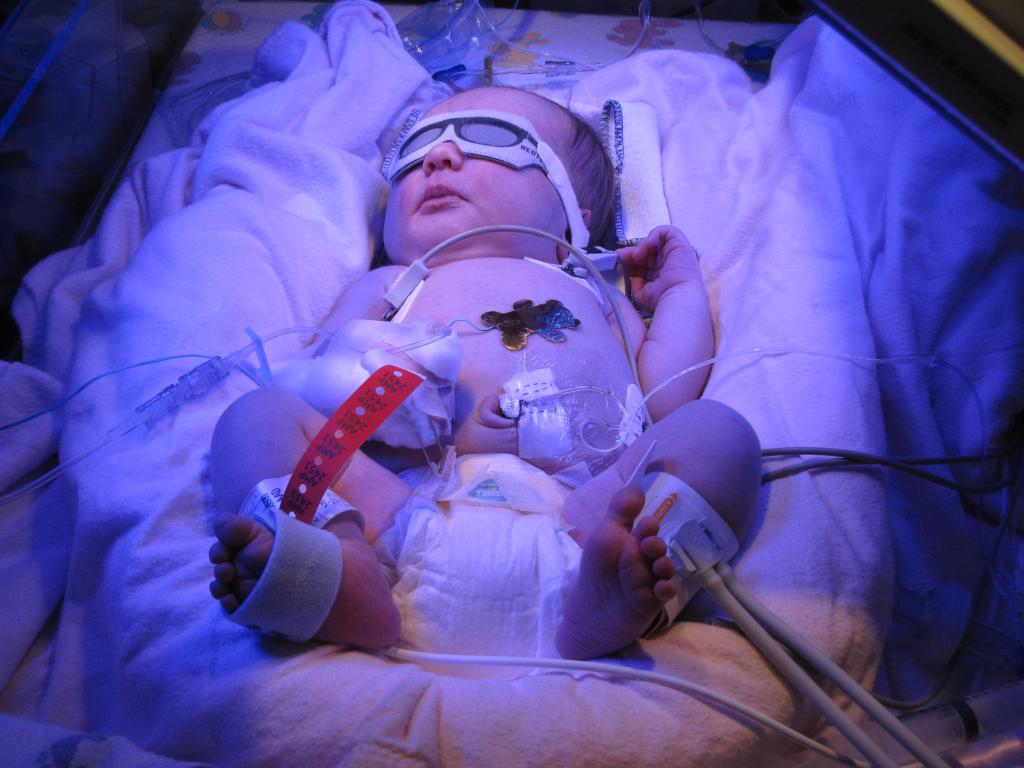
Фототерапия, в свою очередь, является процедурой, при которой происходит облучение тела ребенка посредством флуоресцентной лампы с белым светом. На фоне этой процедуры непрямой билирубин, который находится в коже, окисляется, после чего выводится из организма.
Отношение к грудному кормлению при таком диагнозе у новорожденных неоднозначное. Прежде считали, что ребенку можно давать грудь только через две недели после рождения, так как к этому времени в молоке уже отсутствуют антитела. Но теперь доктора склоняются к тому, что кормление грудью должно начинаться уже с первых дней, потому что антирезусные антитела распадаются и разрушаются непосредственно в желудке ребенка.
Рассмотрим, каковы последствия гемолитической болезни новорожденных?

Прогноз патологии
Последствия заболевания зависят от характера течения этой патологии. Тяжелая форма может приводить к гибели ребенка на последних месяцах беременности, а также в течение одной недели после рождения. В том случае, если формируется билирубиновая энцефалопатия, вероятны следующие осложнения:
- Появление церебрального паралича.
- Развитие глухоты или слепоты.
- Задержка в развитии.
Перенесенное гемолитическое заболевание в старшем возрасте может провоцировать склонность к частым болезням, к неадекватной реакции организма на проведение вакцинаций и к аллергии. У таких подростков наблюдают снижение работоспособности с апатией и тревожностью.
При гемолитической болезни новорожденных клинические рекомендации должны четко соблюдаться.

Профилактика патологии
Профилактика этого заболевания направлена, прежде всего, на предупреждение сенсибилизации будущей матери. Основными профилактическими мерами в этом случае являются переливание крови с учетом резус-фактора наряду с недопущением абортов.
Так как главным сенсибилизирующим фактором выступают предыдущие роды, в течение суток после рождения первого ребенка женщине требуется ввести лекарство со специальным иммуноглобулином — анти-D. Благодаря такой мере эритроциты плода достаточно быстро выводятся из материнского кровотока, не провоцируя образования антител во время последующих беременностей. Недостаточная дозировка средства или его несвоевременное введение значительно снижают эффективность этой процедуры. Профилактика данного заболевания во время беременности также включает:
- Проведение неспецифической гипосенсибилизации, в рамках которой вводят детоксикационные, гормональные, витаминные, антигистаминные и другие препараты.
- Проведение гемосорбции и плазмафереза.
- Выполнение специфической гипосенсибилизации, в рамках которой осуществляют пересадку кожного лоскута от мужа.
Гемолитическая болезнь новорожденных подробно описана в нашей статье. Теперь вы знаете, что это за патология, и можно ли с ней бороться.
Читайте также:


