Гепатит дельта лечение 2020
Вирус гепатита D (HDV) вызывает воспаление печеночной ткани и выступает “сателлитом” вируса гепатита B. В мире 15 миллионов людей заражены инфекцией HDV и HBV. Риску подвержены люди, инфицированные HBV и те, кто не имеет иммунитета к этому вирусу.
О чем я узнаю? Содержание статьи.
Что такое гепатит дельта?
Гепатит дельта (D) – инфекционное заболевание, вызываемое вирусом гепатита дельта и прогрессирующее при заражении человека гепатитом В. Инфицирование развивается на фоне HBV и при одновременном заражении этими вирусами.
Это обуславливает скорое развитие печёночной недостаточности, цирроза печени и гепатоцеллюлярной карциномы.
Как передается вирус гепатита дельта?
РНК HDV подобен вириодоподобным РНК растений. Поскольку вирус гепатита дельта использует белковую капсулу у вируса гепатита B для построения своего генома, его размножение без инфицирования HBV невозможно.
Заражение вирусом осуществляется половым путем, но может происходить через контакт человека с биологическими жидкостями (кровь) и контактно (через кожу). Попадая в кровеносное русло, а затем в печень, вирус вызывает развитие острого воспалительного процесса.
Существует 2 основных механизма развития инфекции:
- суперинфекция подразумевает под собой уже имеющийся хронический процесс течения гепатита B, который усугубляется присоединением гепатита D;
- коинфекция – одновременное заражение вирусом гепатита B и D.
Вертикальный способ передачи (от матери к ребенку) встречается относительно редко.
Симптомы
Заболевание протекает чаще остро, крайне редко развиваются хронические формы и, как показывает статистика, они не составляют более 5%. Симптоматика при гепатите дельта выражена ярче, чем при гепатите B и обусловлена развитием иммунного ответа организма на попавший в него антиген. Кроме того, при HDV риск развития цирроза печени больше.
Развитие гепатоцеллюлярной карциномы происходит при изменении вирусными белками структур, находящихся в клетках печени и их злокачественном перерождении.
Клиническая картина имеет несколько периодов.
- Преджелтушный период длится не более одной недели.
- Период желтухи при гепатите D выражен сильнее.
Также к симптомам заболевания относят развитие отечности (вплоть до асцита), появление признаков интоксикации и лабораторных изменений.
Диагностика
Диагностика гепатита дельта заключается в нескольких методах. Возможно проведение серологического анализа, направленного на выявление антител к вирусу (анти-HDV). В острую фазу заболевания первыми, как правило, появляются IgM, далее возрастает титр иммуноглобулинов класса G.
К лабораторным методам также относят проведение биохимического анализа крови, в котором особую диагностическую значимость имеют печеночные ферменты (АСТ и АЛТ) и билирубин (непрямая и прямая фракции).
ПЦР-анализ направлен на обнаружение РНК вируса.
Среди инструментальных методов активно используют УЗИ органов брюшной полости. Это исследование позволяет оценить структурные изменения в печени и при котором может быть выявлена гепато- и спленомегалия, скопление жидкости (асцит) в брюшной полости.
Биопсия печени не относится к рутинным методам, однако позволяет выявить изменения в структуре печени уже на ранних стадиях.
Тенденция такова, что доступ к диагностике HDV ограничен в своем распространении. Это определяет меры профилактики заболевания.
Лечение гепатита дельта
Лечение гепатита неспецифично и проходит тяжелее лечения других поражений печеночной ткани. Оправдано использование интерфероновой терапии, но при прекращении использования интерферона-альфа период ремиссии вновь сменяется обострением заболевания.
Лечить вирусную инфекцию можно с помощью противовирусных препаратов. Такая терапия предполагает применение ингибиторов обратной транскриптазы вируса гепатита B.
Недавно клинические испытания прошел препарат “мирклудекс”, механизм действия которого основан на ингибировании проникновения вирусных частиц в печеночные клетки.
Продолжительность лечения не имеет четких границ и в некоторых случаях может составлять более 1 года. После прекращения терапии у пациентов зачастую возникают рецидивы, что связано с отсутствием длительно действующего иммунного ответа против вирусной инфекции.
Оправдано и использование симптоматической терапии:
- гепатопротекторные препараты (эссенциале форте, гептрал) оказывают регенерирующий эффект и защищают клетки печени от повреждения;
- активная инфузионная терапия с целью дезинтоксикации организма (физиологический раствор, раствор глюкозы);
- нестероидные анальгетики (НПВС) и спазмолитики используются для снятия болевого синдрома;
- НПВС, а в тяжелых случаях глюкокортикостероиды, применяются для подавления воспалительного процесса;
- витаминотерапия для укрепления иммунитета;
- желчегонные средства для улучшения прохождения желчи по желчевыводящим путям.
Немедикаментозное лечение подразумевает соблюдение диеты – используют лечебный стол №5:
- из рациона питания исключаются алкогольные напитки, жирная, жареная и соленая пища, а также газировки и мучные изделия;
- рекомендуется употреблять вареную или приготовленную на пару пищу;
- каши на воде, нежирные молочные продукты, нежирное мясо, супы;
Питаться рекомендуется маленькими порциями 5-6 раз в день. Употребление жидкости в сутки должно составлять не менее 1,5 л.
Профилактика
Меры профилактики, используемые для предотвращения поражения ткани печени, направлены на коррекцию образа жизни человека, устранение факторов риска повторного инфицирования и улучшение качества здоровья и жизни пациента.
- ограничение незащищенных половых контактов как у женщин, так и у мужчин;
- использование контрацепции;
- борьба с наркоманией;
- безопасное проведение инвазивных манипуляций достигается с помощью использования одноразового материала (иглы, шприцы) не только в условиях лечебного учреждения, но и в других организациях (студия тату, косметологический кабинет);
- использование средств личной гигиены;
- улучшение методов проверки образцов переливаемой крови;
- вакцинация против HBV обеспечивает защиту и от гепатита D (особенно иммунизация важна у детей);
- витаминотерапия;
- улучшение социально-бытовых и жилищных условий.
Прогноз
Вирус гепатита дельта, в отличие от гепатита B, имеет более выраженную способность к цирротическому повреждению печени. У подавляющего количества вирусоносителей цирроз печени выявляется уже в течение 5 лет от момента первичного инфицирования.
При отсутствии полноценного лечения у больных развивается печеночная энцефалопатия и печеночная недостаточность.
Повышенный риск развития скоротечного воспаления печени и смертельного исхода отмечается в районах Амазонки и в некоторых частях Тихого океана.
HDV – заболевание печени, протекающее в острой и в хронической формах. Инфицирование этим вирусом реализуется непосредственно в присутствии HBV. И поэтому единственным эффективным способом профилактики признана вакцинация от гепатита B.


До недавнего времени эффективного лечения "дельты" не существовало. Но вот сейчас - и об этом было сказано в "РГ" - оно, наконец-то, появилось. И именно на российском рынке. В Великобритании препарат получил статус "перспективной инновационной терапии", в США - статус "терапии прорыва". На встрече договорились отслеживать продвижение лекарства.
Гепатит не из разряда редких, неизвестных недугов. Напротив, он легко распространяется и может стать причиной эпидемии. Врачи мира признали его глобально опасной проблемой.
Еще в 80-е годы прошлого века Всемирная организация здравоохранения (ВОЗ) включила вирусные гепатиты в перечень наиболее опасных инфекционных заболеваний, для борьбы с которыми требуется объединение усилий служб здравоохранения всего мирового сообщества. Ведь при гепатитах прогноз не многим лучше, чем при СПИДе. По данным ВОЗ, гепатит вирусной модификации поразил уже 2 млрд. человек. То есть каждого третьего жителя Земли. Кто-то уже переболел им. Кто-то - носитель патологии. Да и сам факт, что 28 июля каждого года отмечается Всемирный день борьбы с гепатитами, свидетельствует о важности противостояния недугу.
Почему выбран именно этот день? Да потому что ВОЗ решила приурочить его к дню рождения великого исследователя Баруха Бламберга, который в 1976 году получил Нобелевскую премию за открытие вируса гепатита В и изучение его патологического воздействия на печень.
Почти полвека прошло. Для гепатита, выходит, не срок. А ведь меры противостояния известны. Соблюдение гигиены, внимательность при переливании крови, осторожность при выборе половых партнеров, вакцинация. Ничего особенного. Однако повсеместно не соблюдают, вакцинацию нередко игнорируют.


На круглом столе, что прошел в "РГ", руководитель отделения гепатологии МОНИКИ Павел Богомолов, главный специалист Минздрава РФ по инфекционным болезням профессор Елена Малинникова, председатель совета директоров биотехнологической компании "Гепатера" Дмитрий Попов обсуждали пути доступности профилактики и лечения этого грозного заболевания.
Участники "круглого стола" - и специалисты, и приглашенные гости - убеждены: надо более настойчиво и более доходчиво информировать о путях заболевания, о соблюдении правил гигиены и прохождении диспансеризации.
В нашей стране гепатит находится в списке социально опасных заболеваний. По примерным подсчетам, на территории России не менее 2,5% населения больны или инфицированы тяжелым заболеванием печени. Потому такое внимание к опыту Московской области, о котором рассказал Павел Богомолов. Область стала пионером в лечении пациентов с хроническим гепатитом С по полису ОМС.
Еще в 2014 году жители Подмосковья начали получать специальную терапию. С тех пор пролечено более 5500 пациентов. Опыт позволил расширить географию помощи: с 2017 года пролечено более 2000 пациентов с гепатитом С из более чем 15 регионов России. "Лечение вирусных гепатитов в рамках базовой программы ОМС, - отметил Павел Олегович, - означает, что любой гражданин РФ в любой точке страны может получить противовирусную терапию".
Согласитесь, информация, которая очень много значит и для страдающих тяжелейшими заболеваниями печени, и для их близких. Потому сразу последовали вопросы из зала. Вот человек живет не в Москве и не в Московской области. Он действительно может получить бесплатную медицинскую помощь, если ему поставлен диагноз гепатит С? Был приведен конкретный пример. Последовал четкий ответ Богомолова: "Не только может, но обязательно получит. Во многих субъектах начала действовать программа лечения гепатита С по ОМС".
Среди примерно полумиллиарда лиц, инфицированных вирусом гепатита B, насчитывается около 25 млн инфицированных вирусом гепатита D. Дельта-вирус часто вызывает более тяжелые, быстро прогрессирующие поражения печени. Лечение дельта-вирусной инфекции остается нерешенной проблемой. Более 30 лет используются препараты интерферона. В настоящее время широкое распространение получил пегилированный интерферон альфа. Но применение препаратов интерферона не гарантирует излечения у большинства больных дельта-инфекцией, не обеспечивает стабильной элиминации вируса и дает множество побочных эффектов. Новые препараты с иным механизмом действия – аналоги нуклеотидов и препараты со специфическими механизмами действия мирклудекс B (myrcludex B), лонафарниб (lonafarnib), REP 2139 проходят клинические испытания. Перспективной представляется комбинированная терапия пегилированными интерферонами и аналогами нуклеотидов.
Среди примерно полумиллиарда лиц, инфицированных вирусом гепатита B, насчитывается около 25 млн инфицированных вирусом гепатита D. Дельта-вирус часто вызывает более тяжелые, быстро прогрессирующие поражения печени. Лечение дельта-вирусной инфекции остается нерешенной проблемой. Более 30 лет используются препараты интерферона. В настоящее время широкое распространение получил пегилированный интерферон альфа. Но применение препаратов интерферона не гарантирует излечения у большинства больных дельта-инфекцией, не обеспечивает стабильной элиминации вируса и дает множество побочных эффектов. Новые препараты с иным механизмом действия – аналоги нуклеотидов и препараты со специфическими механизмами действия мирклудекс B (myrcludex B), лонафарниб (lonafarnib), REP 2139 проходят клинические испытания. Перспективной представляется комбинированная терапия пегилированными интерферонами и аналогами нуклеотидов.
Лечение гепатита D
Согласно рекомендациям EASL 2017 г., терапией выбора у пациентов с коинфекцией HDV/HBV с хроническим гепатитом (ХГ) или компенсированным циррозом печени (ЦП) является пегилированный интерферон альфа (пегИФН-альфа) в течение 48 недель (уровень доказательности I, степень клинической рекомендации 1).
Больным с коинфекцией HDV/HBV с продолжающейся репликацией ДНК HBV необходимо назначать аналоги нуклеотидов (уровень доказательности II-2, степень клинической рекомендации 1).
При хорошей переносимости лечение пегИФН-альфа может быть продолжено до 48 недель независимо от ответа на него (уровень доказательности II-2, степень клинической рекомендации 2).
На сегодняшний день пегИФН-альфа – единственный доступный противовирусный препарат для лечения пациентов с хронической HDV-инфекцией с доказанной эффективностью. При использовании пегИФН-альфа вирусологический ответ на терапию достигается в 17–47% случаев [2].
По данным ряда исследований, у 25% пациентов концентрация РНК-HDV снижается на 24-й неделе применения пегИФН-альфа. Тем не менее поздние рецидивы после прекращения терапии отмечаются в 50% случаев, что позволяет подвергать сомнению возможность достижения устойчивого вирусологического ответа при коинфекции HDV/HBV. В связи с этим рекомендуется долгосрочное наблюдение за концентрацией РНК-HDV у всех получающих лечение пациентов – до тех пор, пока HBsAg определяется в сыворотке крови. Элиминация HBsAg возможна при длительном наблюдении примерно у 10% больных, находящихся на терапии пегИФН-альфа, что может служить маркером излечения HDV-инфекции [3, 4].
Были предприняты попытки повысить эффективность интерферонотерапии за счет увеличения ее длительности. Однако в настоящее время отсутствуют четкие доказательства, что подобная тактика подходит для большинства пациентов, хронически инфицированных HDV. При 96-недельной терапии пегИФН-альфа (монотерапия или в сочетании с тенофовиром) на 24-й неделе наблюдались рецидивы у 36,4% пациентов, ответивших на лечение [5].
Вероятность долгосрочного ответа на терапию пегИФН-альфа может быть оценена по уровням РНК-HDV и HBsAg на 12-й и 24-й неделе лечения. Преждевременное прекращение приема пегИФН-альфа не рекомендуется, если препарат переносится хорошо. Дело в том, что отрицательное прогностическое значение упомянутых маркеров невелико, а поздний ответ может возникнуть у больных с отсутствием раннего ответа на лечение. Предполагается, что терапия ИФН-альфа является фактором, приостанавливающим прогрессирование заболевания [6–9].
Ни аналоги нуклеотидов, ни рибавирин практически не влияют на уровень РНК-HDV у пациентов с HDV-инфекцией. Несмотря на то что HDV нередко доминирует, при естественном течении хронической HDV/HBV-инфекции можно наблюдать выраженные колебания концентрации обоих вирусов. Терапия аналогами нуклеотидов рекомендуется больным с уровнем ДНК-HBV выше 2000 МЕ/мл. Пациентам с декомпенсированным ЦП целесообразно назначать блокаторы репликации HBV, а не пегИФН-альфа. Такие больные должны пройти подготовку к трансплантации печени. Терапия аналогами нуклеотидов рекомендуется всем пациентам с декомпенсированным ЦП с определяемым уровнем ДНК-HBV [10, 11].
Современные рекомендации по применению интерферона альфа
Терапию ИФН-альфа могут получать только пациенты с компенсированным HDV-ассоциированным заболеванием печени. Единственным на сегодняшний день методом лечения декомпенсированного заболевания печени является трансплантация. ПегИФН-альфа – средство первого выбора при ХГ D. Годичный курс следует назначать всем больным, не получавшим ранее ИФН-альфа, а также тем, кто не ответил ранее на стандартную терапию ИФН-альфа. Сывороточные уровни РНК-HDV и HBsAg дают возможность клиницистам оценить ранний ответ, а также выявить больных с отсроченным вирусологическим ответом, которым может помочь длительная терапия [1, 2, 12].
Перспективы лечения хронического гепатита D
Эффективность терапии пегИФН-альфа как в монорежиме, так и в сочетании с аналогами нуклеотидов достаточно низкая, по окончании терапии часто возникают рецидивы. Поэтому крайне актуальна разработка новых видов терапии ХГ D.
В настоящее время клинические испытания проходят три класса новых лекарственных препаратов, влияющих на жизненный цикл HDV: ингибиторы его клеточного рецептора Na + -таурохолат ко-транспортного полипептида (NTCP), ингибиторы фарнезилтрансферазы (FTIs) и полимеры нуклеиновых кислот (NAPs).
Мирклудекс B: ингибитор проникновения вируса гепатита D в клетку
Впервые безопасность мирклудекса B для человека оценили A. Blank и соавт. В исследовании 36 здоровых добровольцев получали лекарственное средство либо внутривенно, либо подкожно в возрастающих дозах вплоть до 20 мг/сут. Использование препарата сопровождалось повышением уровня конъюгированных ЖК. Этот уровень на фоне длительного применения не достигал опасных для пациента значений. Концентрация мирклудекса B, необходимая для блокирования проникновения вирусов HBV/HDV через NTCP-рецептор, была приблизительно в 100 раз меньше, чем та, которая нарушала транспорт ЖК. Это указывало на возможность блокирования вирусов без избыточной нагрузки в отношении транспорта ЖК. Пациенты хорошо переносили лекарственное средство. Только в двух случаях отмечались серьезные побочные эффекты – повышение уровней липазы и амилазы. Данное исследование стало предварительным в отношении тестирования мирклудекса B у больных гепатитом B или D [17, 18].
Безопасность и эффективность мирклудекса B при ХГ D изучали в пилотном российском исследовании. 24 пациента были разделены на три группы поровну (рандомизация). Пациенты первой группы получали мирклудекс B 2 мг/сут в течение 24 недель после 48-недельной терапии пегИФН-альфа-2а, пациенты второй – мирклудекс B совместно с пегИФН-альфа-2а в течение 24 недель, затем монотерапию пегИФН-альфа-2a еще 24 недели. Пациентам третьей группы назначали только пегИФН-альфа-2a в течение 48 недель. Первой конечной точкой служил ответ HBsAg, определяемый как снижение сывороточной концентрации HBsAg не менее чем на 0,5 log IU/мл. Все пациенты были негативными по HBeAg, у троих имел место ЦП, девять больных ранее получали пегИФН-альфа-2a. Исходно средняя сывороточная концентрация РНК-HDV составила примерно 10 4 копий/мл, а средняя концентрация HBsAg около 10 4 IU/мл. Промежуточный анализ на 24-й неделе исследования у пациентов, получавших только мирклудекс B, показал нормализацию уровня аланинаминотрансферазы (АЛТ) в шести случаях и снижение уровня РНК-HDV более чем в 10 раз (1 log) – в четырех, с клиренсом 2. Однако уровень HBsAg оставался неизменным у всех больных. После прекращения лечения РНК-HDV вновь обнаруживалась у всех пациентов. У пятерых больных из тех, кто получал мирклудекс B вместе с пегИФН-альфа-2a, РНК-HDV стала негативной. ДНК-HBV также значимо снизилась только в этой группе. Побочными эффектами мирклудекса B были тромбоцитопения, лимфопения, эозинопения, нейтропения. Причем все изменения были незначительно выраженными, преходящими и не требовали изменения дозы препарата. Антитела к исследуемому препарату выявлены у шести пациентов, получавших комбинированное лечение с пегИФН-альфа-2a. Несмотря на то что это не влияло на эффективность лечения, ученые проанализировали значение данных антител. Во всех группах, в которых применяли мирклудекс B, уровень ЖК, конъюгированных с таурином и глицином, повышался [19].
Таким образом, мирклудекс B вызывает значительное снижение уровня РНК-HDV. Но этот эффект нестойкий, по окончании терапии не сохраняется. Результаты лечения были выше у больных, получавших одновременно мирклудекс B и пегИФН-альфа-2a. Монотерапия препаратом мирклудекс B при ХГ D малоэффективна. Уровни HBsAg не менялись при использовании мирклудекса B. Авторы предположили, что HBsAg может продуцироваться интегрированной в геном ДНК-HBV, отличной от cccDNA, и HBsAg снижается независимым от кинетики ДНК-HBV образом. Эффекты длительной монотерапии мирклудексом B или комбинированной терапии с пегИФН-альфа-2a и тенофовиром, а также использование более высоких доз должны быть изучены в дальнейших исследованиях [20].
Ингибитор сборки вируса лонафарниб и препарат REP 2139
Блокада процесса фарнезилирования с помощью FTI способствует накоплению промежуточных продуктов репликации HDV внутри гепатоцитов. Снижение концентрации сывороточной РНК-HDV происходит не за счет уменьшения количества инфицированных гепатоцитов, а в большей степени за счет снижения сборки частиц вируса HDV. Механизм, с помощью которого FTI уменьшает концентрацию сывороточной РНК-HDV, еще предстоит установить, а эффект внутриклеточного накопления частиц РНК остается малоизученным. Вопрос, может ли накопление репликативных интермедиатов HDV в печеночных клетках индуцировать цитотоксический эффект или усиливать иммуноопосредованное уничтожение клеток, остается нерешенным [23].
Лонафарниб, один из FTI, был изначально предложен как противораковое средство, поскольку фарнезилтрансфераза является важным клеточным ферментом, вовлеченным в некоторые клеточные функции, в том числе фарнезилирование ряда цитоплазматических белков семейства RAS, участвующих в росте, дифференцировке и выживании клеток, а также в Т-клеточной активации и выработке цитокинов [24, 25].
15 участников исследования LOWR HDV-1 (лонафарниб с добавлением ритонавира и без него для лечения HDV-инфекции) были разделены поровну на пять групп для определения оптимальной дозы препарата. Лонафарниб назначали в дозах 200 и 300 мг дважды в день или 100 мг трижды в день как в монорежиме, так и в сочетании с ритонавиром или пегИФН-альфа от восьми до 12 недель. Поскольку ритонавир является ингибитором цитохрома P450-3A4 – главного метаболизатора лонафарниба, предполагалось, что эта комбинация обеспечит максимальный внутрипеченочный уровень препарата. После четырех недель лечения HDV-виремия значительно уменьшилась независимо от схемы назначения лонафарниба – в монорежиме или в комбинации с другими препаратами. Это сочеталось со значительным снижением уровня АЛТ, однако отсутствовали изменения содержания HBsAg. Добавление ритонавира 100 мг к лонафарнибу 100 мг два раза в день вызывало более значительный антивирусный эффект и меньшее количество гастроинтестинальных побочных эффектов. Но в этой комбинации показатели HBsAg также не менялись. К концу лечения уровни сывороточных РНК-НDV и АЛТ возвращались к исходным параметрам у всех пациентов, за исключением двух. Пять пациентов, которые получали лонафарниб в дозах 200 и 300 мг дважды в день с пегИФН-альфа, прервали лечение в течение четырех недель из-за непереносимости [27].
Три других исследования под тем же акронимом (LOWR HDV-2, -3, -4) продолжаются, но предварительные результаты опубликованы в виде тезисов. В исследовании LOWR HDV-2, посвященном оценке наименьшей эффективной дозы лонафарниба в комбинированной терапии, 48 пациентов получали небольшие дозы препарата (75, 50 или 25 мг дважды в день) в комбинации с ритонавиром и пегИФН-альфа или без пегИФН-альфа. Тройной режим с лонафарнибом 25 или 50 мг, ритонавиром 100 мг дважды в день в комбинации с пегИФН-альфа 180 мкг показал лучший результат и переносимость [28].
В исследовании LOWR HDV-3 21 больной получал однократные ежедневные дозы лонафарниба (50, 75 или 100 мг) с ритонавиром 100 мг в течение 12 или 24 недель. Пациентам проводилась анти-HBV-терапия аналогами нуклеозидов до назначения лонафарниба. После 12 недель лечения средний log снижения концентрации РНК-HDV от исходного уровня колебался от 0,83 IU/мл (для лонафарниба 100 мг) до 1,6 IU/мл (для лонафарниба 50 мг). Комбинация ритонавира и лонафарниба у больных, получавших лечение в течение шести месяцев, была безопасной и эффективной в отношении снижения виремии HDV [29].
Увеличение дозы и достижение толерантности оценивали в исследовании LOWR HDV-4 с участием 15 пациентов. На старте терапии все больные получали лонафарниб в дозе 50 мг одновременно с ритонавиром 100 мг. Далее доза лонафарниба была увеличена до 75 мг, затем до 100 мг. Ритонавир назначали в дозе 100 мг дважды в день. В конце лечения снижение концентрации сывороточной РНК-HDV от исходного уровня составило 1,58 ± 1,38 log10 IU/мл. Уровни АЛТ нормализовались у 53% больных. Снижение РНК-HDV и нормализация уровня АЛТ не сохранялись после прекращения терапии. Кроме того, лонафарниб не оказывал существенного влияния на уровни HBsAg как до, так и после лечения. Возникновения резистентных мутаций не зафиксировано [30].
Значимость накопления рибонуклеопротеидного комплекса в гепатоцитах обусловливает перспективы длительного применения лонафарниба у больных ЦП. Более того, фарнезилтрансфераза является важным клеточным ферментом, что существенно для полного установления влияния его ингибирования на разнообразные внутриклеточные процессы.
REP 2139: полимер нуклеиновой кислоты
Фосфотионат фосфорилированных аналогов нуклеотидов (NAP) – это олигонуклеотиды с негативным зарядом и широкой ингибиторной активностью в отношении ряда вирусов (например, ВИЧ, вирус простого герпеса, вирус лимфоцитарного хориоменингита). Однако на модели НBV-инфекции на утках показано, что NAPs влияют как на проникновение вируса в клетку, так и на синтез и высвобождение HBsAg из гепатоцитов. Основываясь на этих результатах, безопасность и эффективность REP 2055 (Replicor) и REP 2139 (Replic) oценивали в первом, основанном на принципах доказательной медицины, исследовании у HBV-инфицированных HBeAg-позитивных больных. В обоих исследованиях на фоне монотерапии NAP наблюдалось уменьшение концентрации сывороточного HBsAg и ДНК-HBV с 2 до 7 и с 3 до 9 log соответственно, что сопровождалось появлением сывороточных анти-HBs (10–1712 мIU/мл). Из побочных эффектов лечения наблюдались лихорадка, головная боль и озноб [31–34].
Основываясь на значительном эффекте на сывороточный HBsAg, ученые изучили безопасность и эффективность REP 2139 в комбинации с пегИФН-альфа при ХГ D. В молдавском исследовании принимали участие 12 ранее не леченных больных в возрасте от 18 до 55 лет, позитивных по анти-HBeAg-антителам, а также по РНК-HDV с концентрацией сывороточного HBsAg свыше 1000 IU/мл и низким уровнем ДНК-HBV (от
В данной статье мы рассматрим гепатит D, или как его еще называют – вирусный гепатит Д и гепатит Дельта, а также его причины, симптомы, диагностику, лечение и профилактику.
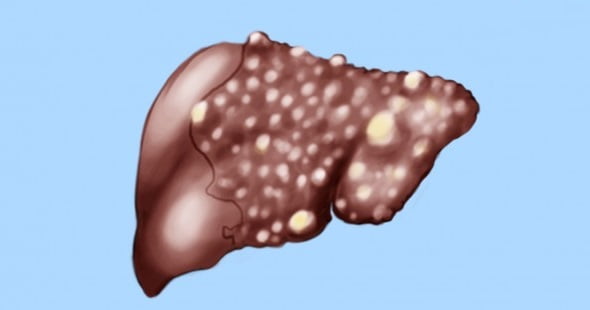
Гепатит Д (D, Дельта) — что это такое
Гепатит Д (гепатит D, гепатит Дельта) – это воспалительное инфекционное заболевание печени, причиной которого является инфицирование организма вирусом гепатита Д (HДV). HДV (Hepatitis Дelta virus), в переводе на русский язык звучит так — вирус гепатита дельта. В связи с тем, что причиной данного заболевания является вирус (HДV), его также называют – вирусный гепатит Д, или — дельта-гепатит.
Особенность гепатита Д состоит в том, что сам вирус гепатита дельта не способен к самостоятельно размножаться. Его репродуктивная функция возможна лишь при наличии в организме вируса гепатита В (HBV), и потому, вирус гепатита Д обычно сопутствует гепатиту В , и в совокупном воздействии на печень, они ускоряют развитие цирроза печени.
О заражении сразу двумя видами вируса гепатита HBV и HДV свидетельствует более выраженная симптоматика (клиническая картина), характерная вирусным гепатитам.
Как происходит заражение гепатитом Д
Источник инфекции – человек, инфицированный вирусом гепатита Д, причем он может быть как больным, т.е. с явными признаками болезни, так и просто носителем, даже не подозревая о наличии в себе инфекции.
Заражение гепатитом Д происходит только парентеральным путём, т.е. попадание инфекции в организм происходит, минуя желудочно-кишечный тракт. Исходя из этого, можно сделать заключение, что инфицирование дельта-гепатитом происходит через инъекции, порезы, кровь, половым путем. Кроме того, заражение HДV возможно только при наличии в организме репродуцирующегося HBV (вируса гепатита В).
Течение заболевания гепатит Д может происходить в качестве коинфекции, это когда происходит одновременное заражение организма вирусами HBV и HДV, или же в качестве суперинфекции, это когда на уже развившийся гепатит В накладывается гепатит Д. И в первом, и во втором случае, в клетках печени (гепатоцитах) наблюдаются мелкокапельное ожирение и массивный некроз.
На активность HДV не влияет его многократное замораживание, нагревание, высыхание, обработка кислотами. Поэтому, использование инфицированных, плохо дезинфицированных игл, или контакт инфицированных предметов с порезами кожи, в большинстве случаев и являются причиной заражения гепатитом Д.
Обычно, это происходит при введении инъекционных наркотиков, набивании на теле наколок, пирсинге, маникюре или педикюре, услугах стоматолога и других услугах сомнительных и малоизвестных компаниях, клиниках, салонах красоты или тату-салонах. Кроме того, заражение гепатитом Д часто происходит при переливаниях крови, в хирургических отделениях, при родах (инфицирование плода), беспорядочной половой жизни.
Группа риска
В группу повышенного риска заражения вирусом гепатита Д входят:
- медработники;
- мастера салонов красоты;
- лица, инфицированные вирусом гепатита В (HBV);
- люди, употребляющие наркотики в виде инъекций;
- люди, которые проходят процедуры гемодиализа;
- люди, которым пересаживали органы;
- любители набить на своем теле татуировку;
- дети, рождение которых происходило в антисанитарных условиях;
- люди, ведущие беспорядочную половую жизнь;
- тюремные заключенные;
- лица, проживающие с носителем инфекции;
- лица, инфицированные ВИЧ.

Симптомы и признаки гепатита Д
От момента заражения до появления первых симптомов гепатита Д может пройти от 56 дней до 6 месяцев. Однако, в большинстве случаев, попадание в организм вируса гепатита Д лишь усиливает течение уже имеющегося внутри больного гепатита В.
Первыми признаками гепатита Д являются:
- общее недомогание, усталость, слабость ;
- быстрая утомляемость, снижение умственной способности;
- нарушение аппетита.
Основными симптомами гепатита Д являются:
- отсутствие аппетита, тошнота , иногда рвота ;
- нарушение оттока желчи (холестаз), из-за чего происходит пожелтение кожи, белков глаз, слизистых полости рта;
- общее недомогание, слабость, ломка в теле, боль в суставах ;
- моча окрашивается в темно-коричневый цвет;
- каловые массы осветляются, иногда присутствует диарея (понос) ;
- больные могут ощущать тупую боль в правом подреберье, которая иногда отдает в правую лопатку или плечо;
- температура тела повышается до 37,0-38,0°С ;
- неврологические расстройства – головная боль , спутанность сознания, бессонница.
Виды гепатита Д
Гепатит Д может существовать в 2х формах – острой и хронической.
- Острый гепатит Д. Характеризуется острым течением болезни со всеми признаками вирусных гепатитов. Более того, обычно, при попадании инфекции HДV, клиническая картина течения вирусного гепатита В еще более усиливается. При правильном лечении и купировании распространения инфекции в организме, пациент выздоравливает и у него вырабатывается стойкий, к вирусам гепатита В и Д иммунитет.
- Хронический гепатит Д. Характеризуется проявлениями симптоматики в течение всего периода болезни, иногда усиливаясь (при употреблении алкоголя, гиповитаминозах и отсутствии должной медицинской терапии). Клетки печени (гепатоциты) заменяются клетками стромы. Патологический процесс, приводящий к изменениям структуры печени, ускоряется, и через некоторое время развиваются осложнения заболевания, а затем фиброз и цирроз печени.
Диагностика гепатита Д
Диагностику гепатита Д проводит врач-инфекционист.
Диагностика гепатита Д включает в себя следующие анализы и методы обследования:
- Анамнез;
- Метод ПЦР (полимеразная цепная реакция);
- Анализ крови на маркеры вирусного гепатита В и Д (IgM, HBV-ДНК, HBeAg, HBsAg, анти-HBc анти-HBc общий);
- Биохимический анализ крови ;
- Биохимический анализ мочи;
- УЗИ органов брюшной полости.
Лечение гепатита Д
Лечение гепатита Д начинается с посещения врача-инфекциониста и тщательного обследования организма. Это является обязательным шагом в эффективном лечении гепатита Д, благодаря которому можно будет исключить возможные вторичные инфекции и заболевания.
Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Как и другие заболевания, спровоцированные вирусной инфекцией , вирусный гепатит Д лечится противовирусными препаратами. Однако, специализированные препараты, направленные на лечение конкретно гепатита дельта, по состоянию на 2016 год находятся еще в стадии разработки и тестирования.
Поэтому, в качестве противовирусной терапии гепатита Д применяются противовирусные препараты, направленные на купирование инфекции HBV ( вирусного гепатита В ).
В качестве противовирусных препаратов, направленных на купирование инфекции HBV и HДV являются:
Курс приема данных лекарственных препаратов составляет — от 6 месяцев до нескольких лет.
- Терапия, направленная на поддержание здоровья печени
Инфекция, попадая в организм, отравляет его продуктами своей жизнедеятельности, которые зачастую способны отравлять организм, вызывая такие симптомы, как тошнота, общая слабость, отсутствие аппетита, повышенная температура тела и другие симптомы. Для купирования подобных отравляющих организм процессов, назначают детоксационную терапию.
- Поддержка иммунной системы больного
Иммунная система является защитным механизмом организма от различной инфекции. Если инфекция попадает внутрь человека, а иммунитет не смог ее преодолеть, во многих случаях назначают иммуностимуляторы, которые не только способствуют общему укреплению здоровья, но и повышению эффективности борьбы с уже имеющейся внутри человека инфекцией.

- Купирование симптоматики вирусного гепатита Д
Для облегчения течения болезни больного, во время лечения назначают симптоматические препараты.
При гепатите Д обычно назначается лечебная система питания, разработанная М.И. Певзнером — диета №5 (стол №5), которую также назначают при лечении цирроза печени и холецистита .
При гепатите B и Д категорически запрещается употребление алкоголя, а также острых, соленых, жаренных, жирных, консервированных и копченных блюд, пища быстрого приготовления, чипсы, сухарики и другие малополезные и вредные продукты питания . Также необходимо отказаться от курения и употребления наркотических средств.

Полноценный отдых способствует аккумулированию энергии организмом для борьбы с вирусной инфекцией, поэтому на него нужно выделить необходимое время. Отсутствие полноценного отдыха, в то числе здорового сна, режимов – работа/отдых/сон приводит организм к постоянному напряжению и стрессу .
В подобных ситуациях, деятельность иммунной системы организма угнетается, и человек становится более восприимчив к различным заболеваниям . Более того, в таком состоянии организму сложнее справляться с уже имеющейся внутри него болезнью.
Утренняя зарядка мало кому мешает. При движении человека, у него усиливается кровяной ток, а вместе с ним, ускоряется метаболизм, органы быстрее насыщаются кислородом и полезными веществами.
Прогноз лечения
При адекватном лечении, положительный прогноз на выздоровление от острых форм гепатитов Б и Д составляет до 95%, причем печень способна полностью восстановиться.
Процент выздоровления от хронических форм гепатитов Б и Д составляет около 15%, и во многом зависит от своевременного обращения к врачу, а также точном соблюдении всех его предписаний, в том числе соблюдении диеты и полном отказе от алкогольных напитков, а также курения.
Читайте также:


