Гепатит а прошло 2 недели
Организм, который был зараженный один раз гепатитом А, вырабатывает антитела в крови, которые защищают от повторного поражения. Но остается риск заражения гепатитом другой формы. Так как пожизненный иммунитет вырабатывается только против возбудителя вида А. Для переболевшего Боткина заразны люди с гепатитом С, В, Е и D. Повторно заболеть гепатитом А практически невозможно.

Чаще всего гепатитом А болеют дети от 3 до 10 лет.
Причины заболевания
Гепатит А (болезнь Боткина) — инфекционное заболевание. Патоген попадает через слизистые и распространяется от человека к человеку фекально-оральным способом. Заражение возможно через немытые руки, частое питье некипяченой воды, грязные фрукты при употреблении морепродуктов. Несоблюдение правил личной гигиены после контакта с больным. Вирус сохраняется на продуктах питания до одного года, и даже желудочный сок не может его победить. Возбудитель сохраняется в окружающей среде некоторое время. Вирус может выдерживать:
- нагревание до 60 °C и даже пятиминутное кипячение;
- получасовое хлорирование;
- кислую среду;
- обработку формалином — остается активным в течение 3 часов.
- Дошкольники.
- Частые посетители жарких стран.
- Работники водопроводных и канализационных структур.
- Члены семьи, проживающие с зараженным на гепатит А.
- Учителя и воспитатели.
Симптомы вируса
При циркуляции вируса в крови, наблюдаются начальные симптомы интоксикации. Инкубационный период 14—30 дней. В такое время человек может заразить окружающих. Когда вирус проникает в гепатоциды, развивается пожелтение кожных покровов, чем обусловливает среднетяжелое состояние заболевания. Состояние сопровождают резкое поднятие температуры, ломота, слабость, снижение аппетита и головная боль. Подобная клиника характерна ОРВИ с осложнениями. Появляются болевые ощущения в правом подреберье, происходит обесцвечивание кала и изменения мочи в темный оттенок. Длительность острого периода заболевание — 6 недель. Увеличение объема печени характерно и после выздоровления.
Можно ли снова заразится вирусом?
Повторно заразится гепатитом А человек или нет, зависит от формы патологии. Встречаются 2 вида болезни Боткина, переболевшие одним из его видов, могут попасть в зону риска инфицирования второй атипичной формой. В медицинской практике это редкость, но риск не опровергается, и переболевший может подвергнуться к поражению. Но выше опасность заразиться другими типами вируса — С, Е, В, D.
Лечебные мероприятия
Впервые дни заболевания назначают постельный режим и особую диету. Рекомендовано обильное питье до 2 литров в день раствора глюкозы. Также приписывают сбалансированную витаминотерапию. При продвижении гепатита А до средней и высокой тяжести проводят противоинтоксикационные терапии. Для эффективного лечения также назначают медикаментозные препараты, которые активизируют восстановительно-окислительные реакции в организме. В редких случаях, когда идет риск угрозы печеночной энцефалопатии, предписывается прием кортикостероидов. Привлекаются мочегонные препараты. После излечения, желательное прохождение курса физиопроцедур в санатории под присмотром врача.
Профилактика гепатита А
Первым правилом считается соблюдение личной гигиены. Употреблять только мытые овощи и фрукты, пить кипяченую воду. При наличии в доме больного — выделить отдельные столовые приборы и средства гигиены, по возможности полную изоляцию от окружающих (ввести карантин), так человек заразен. Не употреблять сырые моллюски. Рекомендуется вовремя проводит вакцинацию.
По сравнению с другими гепатитами (В, С, Е), эта болезнь считается самой доброкачественной. В отличие от них гепатит А не вызывает хронических поражений и имеет низкий уровень смертности – менее 0,4%. При неосложненном течении симптомы болезни исчезают за 2 недели, а функции печени восстанавливаются на протяжении полутора месяцев.
Болезни одинаково подвержены и мужчины и женщины всех возрастов. Дети от года до 10 лет переносят болезнь в легкой форме, а младенцы и пожилые люди в тяжелой. После перенесенной болезни остается стойкий иммунитет, поэтому гепатитом А болеют один раз.
Статистика заболеваемости гепатитом А. По данным ВОЗ ежегодно болезнь переносят 1,5 миллиона человек. На деле число заболевших больше в разы. Дело в том, что 90% детей и 25% взрослых переносят скрытую бессимптомную форму болезни.
Вирусный гепатит А распространен в развивающихся странах с низкой санитарией^ Египет, Тунис, Индия, страны Юго-Восточной Азии, Южной Америки и Карибского бассейна. Об этом стоит помнить туристам, отправляющимся на отдых в жаркие страны. В некоторых государствах болезнь настолько распространена, что все дети переболевают до десятилетнего возраста. Территория СНГ относится к странам со средним риском заражения – 20-50 заболевших на 100 тысяч населения. Здесь сезонный подъем заболеваемости отмечают в августе – начале сентября.
Свойства вируса гепатита А
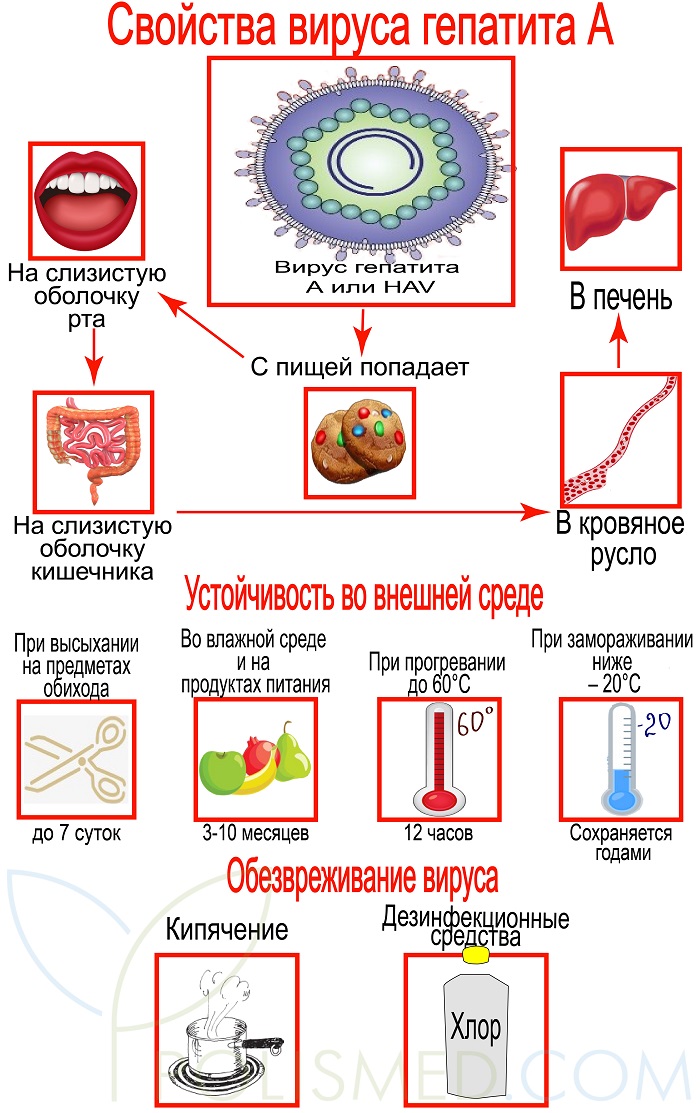
Строение. Вирус имеет округлую сферическую форму и представляет собой одну цепочку РНК заключенную в белковую оболочку – капсид.
HAV имеет 1 серотип (разновидность). Поэтому после перенесенного заболевания в крови сохраняются антитела к нему и при повторном заражении болезнь уже не развивается.
Устойчивость во внешней среде. Несмотря на то, что вирус не имеет оболочки, он довольно долго сохраняется во внешней среде:
- при высыхании на предметах обихода – до 7 суток;
- во влажной среде и на продуктах питания 3-10 месяцев;
- при прогревании до 60°С выдерживает до 12 часов;
- при замораживании ниже – 20°С сохраняется годами.
Обезвреживают вирус кипячением свыше 5 минут или растворами дезинфекционных средств: хлорная известь, перманганат калия, хлорамин Т, формалин. Учитывая устойчивость вируса, дезинфекцию в помещениях, где находился больной нужно проводить особенно тщательно.
Жизненный цикл HAV. С пищей вирус попадает на слизистую оболочку рта и кишечника. Оттуда он проникает в кровяное русло и в печень.
С момента попадания вируса в организм до проявления болезни проходит от 7 дней до 7 недель. В большинстве случаев инкубационный период длится 14-28 дней.
Далее вирус проникает внутрь клеток печени – гепатоцитов. Как ему это удается до сих пор не установлено. Там он выходит из оболочки и встраивается в рибосомы клеток. Он перестраивает работу этих органелл таким образом, чтобы те создавали новые копии вируса – вирионы. Новые вирусы с желчью попадают в кишечник и выводятся с калом. Пораженные клетки печени изнашиваются и гибнут, а вирус переселяется в соседние гепатоциты. Этот процесс продолжается пока в организме не выработается достаточное количество антител, которые уничтожат вирусы.
Причины гепатита А
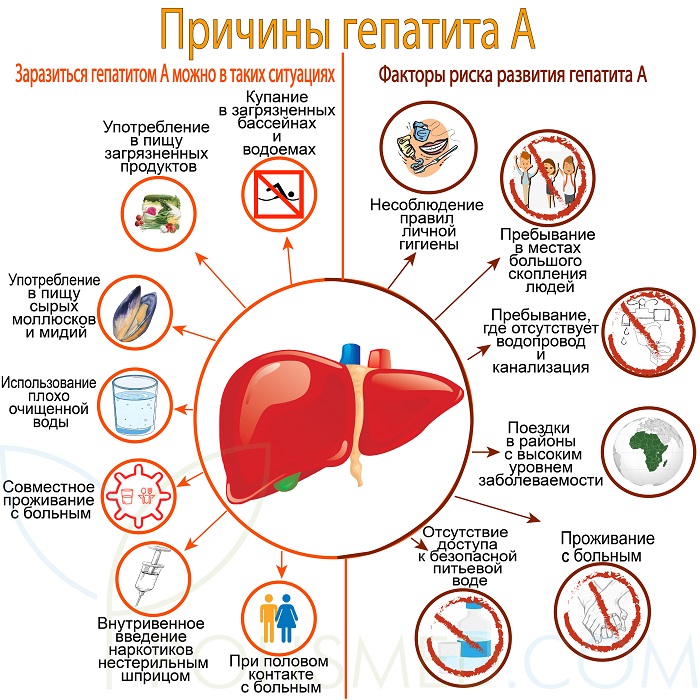
Механизм передачи – фекально-оральный.
Больной человек выделяет с калом в окружающую среду огромное количество вирусов. Они могут попасть в воду, на продукты питания, предметы быта. Если возбудитель попадет в рот здоровому восприимчивому к инфекции человеку, то разовьется гепатит.
Заразиться гепатитом А можно в таких ситуациях
- Купание в загрязненных бассейнах и водоемах. Вирус попадает в рот с пресной и морской водой.
- Употребление в пищу загрязненных продуктов. Часто это ягоды, для удобрения которых использовались фекалии человека.
- Употребление в пищу сырых моллюсков и мидий из загрязненных водоемов, на которых может длительно сохраняться возбудитель болезни.
- При использовании плохо очищенной воды. Зараженную воду опасно не только пить, но и использовать ее для мытья рук и посуды.
- При совместном проживании с больным заражение происходит через предметы обихода (дверные ручки, полотенца, игрушки).
- При половом контакте с больным. Этот путь передачи особенно распространен в среде гомосексуалистов.
- При внутривенном введении наркотиков нестерильным шприцом. Вирус циркулирует в крови и через иглу передается от одного человека к другому.
Факторы риска развития гепатита А
- несоблюдение правил личной гигиены
- пребывание в местах большого скопления людей: интернаты, казармы
- пребывание в условиях, где отсутствует водопровод и канализация: лагеря беженцев, полевые лагеря военнослужащих
- поездки в районы с высоким уровнем заболеваемости без предварительной вакцинации
- проживание с человеком, больным гепатитом А
- отсутствие доступа к безопасной питьевой воде
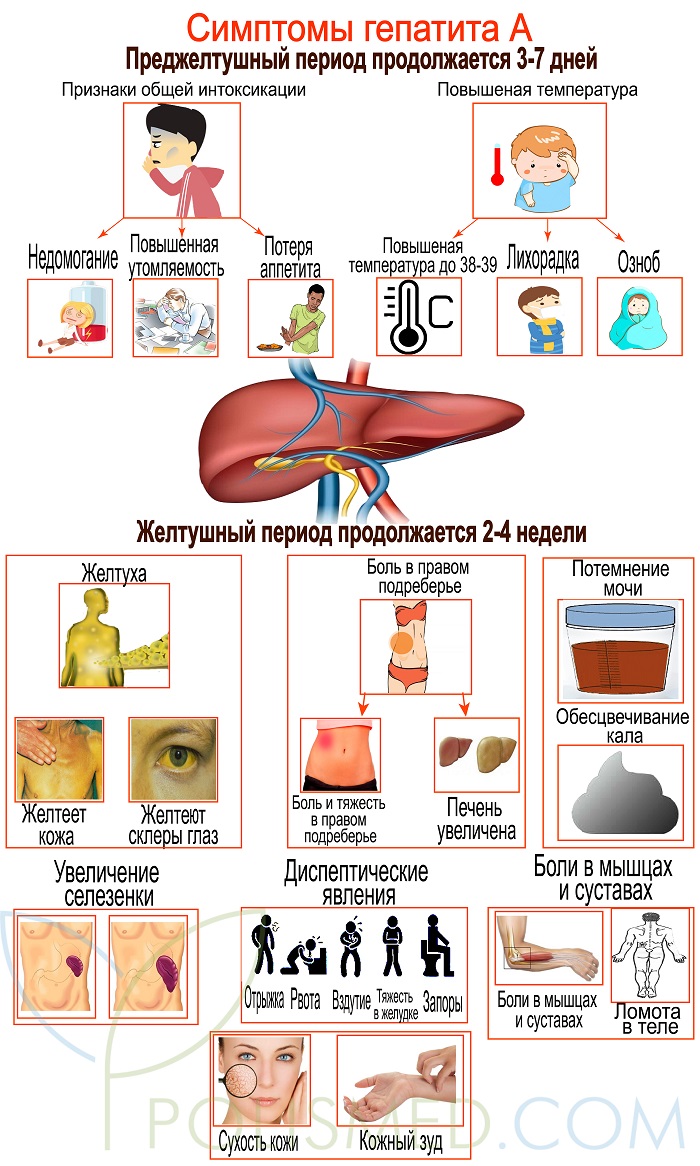
Симптомы гепатита А
Лечение гепатита А
Специфического медикаментозного лечения гепатита А не существует. Терапия направлена на устранение симптомов, снятие интоксикации и скорейшее восстановление нормальной работы печени.
| Группа препаратов | Механизм лечебного действия | Представители | Как применять |
| Витамины | Уменьшают проницаемость сосудов, снижают отек ткани печени, повышают сопротивляемость организма к вирусу | Аскорутин, Аскорутин, Ундевит, Аевит | По 1 таблетке 3 раза в день |
| Гепатопротекторы | Ускоряют восстановление и деление поврежденных клеток печени. Поставляют структурные элементы, необходимые для строительства клеточных оболочек гепатоцитов | Эссенциале, Карсил, Гепатофальк | По 1-2 капсулы 3 раза в день |
| Энтеросорбенты | Для удаления токсинов из кишечника и устранения вздутия живота | Смекта, Полифепан | Через 2 часа после каждого приема пищи |
| Ферментные препараты При средних и тяжелых формах | Способствуют расщеплению белков, жиров и углеводов и скорейшему всасыванию пищи в кишечнике | Креон, Мезим-Форте, Панкреатин, Фестал, Энзистал, Панзинорм | Во время каждого приема пищи по 1-2 таблетке |
| Глюкокортикоиды При резком ухудшении состояния | Оказывают противовоспалительное противоаллергическое действие, уменьшают атаку клеток иммунитета (лимфоцитов и лейкоцитов) на поврежденные клетки печени | Преднизолон, Метилпреднизолон | 60 мг/сут перорально или 120 мг/сут внутримышечно на протяжении 3-х дней |
| Иммуномодуляторы | Улучшают работу иммунитета. Стимулируют выработку антител для борьбы с вирусом гепатита А | Тималин, Тимоген | Вводят внутримышечно по 5-20 мг в сутки на протяжении 3-10 дней |
| Т-активин | Вводят подкожно по 1 мл 0,01% раствора на протяжении 5-14 дней | ||
| Дезинтоксикационные растворы | Связывают токсины, циркулирующие в крови, и способствуют их быстрому выведению их с мочой | Гемодез, Геополиглюкин | Внутривенно капельно по 300-500 мл в сутки |
| Желчегонные средства | Устраняют застой желчи в печени, способствуют ее очищению и улучшению пищеварения | Сорбит Магния сульфат | 1 ч.л препарата развести в стакане теплой кипяченой воды и выпить на ночь |
В настоящее время врачи стараются отказаться от ненужных препаратов, назначая лишь необходимый минимум для устранения симптомов.
При гепатите А нужна госпитализация в инфекционное отделение в таких случаях:
- при осложненных формах гепатита А
- при совместном протекании болезни Боткина и других гепатитов
- при алкогольном поражении печени
- у пожилых пациентов и детей младше 1-го года
- у ослабленных пациентов с тяжелыми сопутствующими болезнями

При лечении гепатита А рекомендована диета 5. В борьбе с инфекцией лечебное питание играет большую роль. Оно снижает нагрузку на печень и обеспечивает защиту ее клеток. Рекомендуется принимать пищу небольшими порциями 4-6 раз в день.
Рекомендованные продукты при гепатите А:
- кисломолочные продукты: нежирный творог, кефир, йогурт, нежирная сметана для заправки
- нежирное мясо: говядина, курятина, крольчатина
- изделия из мяса: паровые кнели, фрикадельки, тефтели, сосиски и вареные колбасы из говядины
- нежирная рыба: судак, щука, карп, хек, минтай
- овощи: картофель, кабачки, цветная капуста, огурцы, свекла, морковь, капуста, помидоры
- гарниры: крупы (кроме бобовых и перловой), макароны
- супы нежирные овощные, молочные с добавлением круп
- хлеб вчерашний, сухари
- яйца: омлет из белков, 1 яйцо всмятку в сутки
- десерты: муссы, желе, кисели, зефир, мармелад, пастила, затяжное печенье, мед, домашнее варенье сухофрукты
- жиры: сливочное масло 5-10 г, растительные масла до 30-40 г
- напитки: чай черный, травяной, компоты, соки, узвар, отвар шиповника, кофе с молоком, щелочные минеральные воды, 5% раствор глюкозы.
- препараты для регидратации для восстановления электролитного баланса рекомендованы Регидрон, Хумана электролит, Гидровит форте.
Исключить из рациона:
- жареные копченыеблюда
- консервы рыбные, мясные, овощные
- мясо жирных сортов: свинина, гусь, утка
- жирная рыба: осетровые, бычки, пряная сельдь, икра
- жиры: смалец, сало, маргарин
- выпечка из сдобного и слоеного теста, свежий хлеб
- жирные молочные продукты: цельное молоко, сливки, жирный творог, соленый сыр
- супы на концентрированном мясном, рыбном бульоне, кислые щи
- овощи: редис, редька, квашеная капуста, щавель, лук, петрушка, маринованные овощи, грибы
- десерты: мороженое, шоколад, изделия с кремом, конфеты, распаренные
- напитки: крепкий кофе, какао, газированные напитки, алкоголь
Диеты необходимо придерживаться во время болезни и на протяжении 3-6 месяцев после выздоровления. Ограничение жиров и простых углеводов позволяет предотвратить жировую дегенерацию печени. Легкие для усвоения блюда и дробное питание способствуют лучшему оттоку желчи и нормализации пищеварения.
Очень важно придерживаться питьевого режима. Для выведения токсинов требуется употреблять не менее 2-х литров чистой воды без газа.

При легком течении болезни гепатит можно лечить дома. Для этого необходимо нескольких условий:
- больной прошел обследование, сдал анализы, и будет регулярно посещать врача
- болезнь протекает в легкой неосложненной форме
- есть возможность изолировать больного в отдельной комнате
- соблюдение диеты и полупостельного режима
К моменту появления желтухи, больной становится практически не опасен для окружающих. Он может питаться за одним столом с семьей, пользоваться общим туалетом и ванной комнатой.
Ограничения. Не желательно привлекать больного к приготовлению пищи. Все члены семьи должны строго соблюдать правила личной гигиены и тщательно мыть руки после посещения туалета.
Режим. Преджелтушный период – необходим постельный режим. Больной испытывает сильную слабость и лишние затраты энергии могут привести к дополнительной нагрузке на печень. А в горизонтальном положении больной орган получает больше крови, что способствует скорейшему выздоровлению.
Желтушный период – разрешен полупостельный режим. После того как симптомы болезни ослабли, можно постепенно увеличивать активность. Это способствует восстановлению физического и эмоционального состояния.
Последствия гепатита А
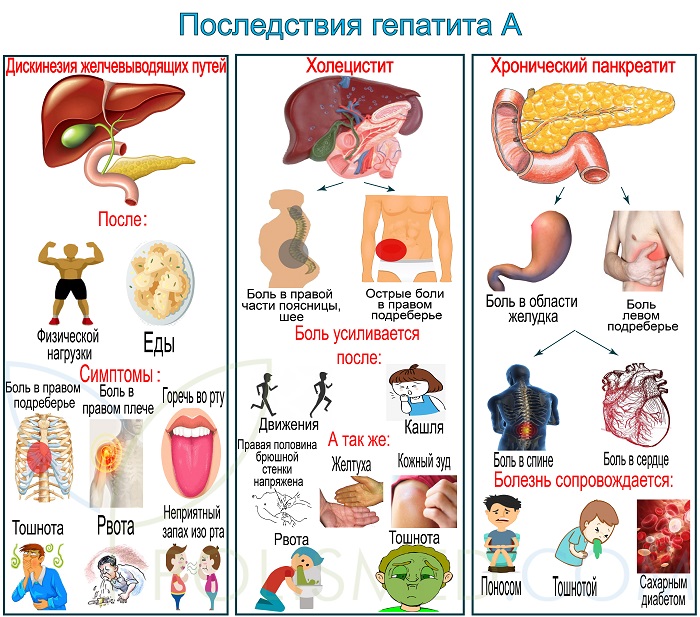
Осложнения не характерны для гепатита А. Последствия возникают лишь 2% случаев. В группе риска люди, нарушающие диету, не соблюдающие назначения врача, злоупотребляющие алкоголем, страдающие патологией печени.
Наиболее распространенные осложнения гепатита А
- Дискинезия желчевыводящих путей – нарушение моторики желчевыводящих путей, вследствие чего возникает застой желчи. Симптомы: боль в правом подреберье, отдающая в правое плечо, возникает после еды и физической нагрузки. Горечь во рту, тошнота, рвота, неприятный запах изо рта.
- Холецистит – воспаление стенок желчного пузыря, сопровождающееся застоем желчи. Симптомы: острые боли в правом подреберье, отдающие в правую часть поясницы и шеи. Усиливаются при движении, кашле, смене положения тела. Правая половина брюшной стенки напряжена. Возможны желтуха, кожный зуд, тошнота, рвота. При хроническом бескаменном холецистите после еды возникают тупые ноющие боли в правой половине живота.
- Хронический панкреатит – хроническое воспаление поджелудочной железы. Симптомы: боль в области желудка и левом подреберье, боли могут быть постоянными или периодическими, отдают в спину, сердце, часто имеют опоясывающий характер. Болезнь сопровождается поносом, тошнотой и может стать причиной сахарного диабета.
Профилактика гепатита А
Профилактика гепатита А включает в себя несколько направлений.
-
Дезинфекция в очаге гепатита А
Дезинфекцию проводят в квартире заболевшего. Медицинский персонал обучает членов семьи, как обрабатывать предметы, с которыми контактировал больной.
- Постельное белье и одежду кипятят в мыльном 2% растворе (20г любого стирального порошка на литр воды) 15 минут, а потом стирают как обычно.
- Посуду после приема пищи кипятят 15 минут в 2% содовом растворе
- Ковровые покрытия чистят щеткой смоченной в 1% растворе хлорамина.
- Полы и другие поверхности моют горячим 2% мыльным или содовым раствором. Таким же образом обрабатывают дверные ручки туалета и смывного бачка.
Вакцинация направлена на снижение восприимчивости к вирусу.
- Иммуноглобулин человека нормальный. Препарат вводят внутривенно капельно людям, проживающим в одной квартире с заболевшим. Препарат содержит готовые донорские антитела против гепатита А и других инфекций. Его использование в несколько раз снижает риск заболеть.
- Вакцина против гепатита А – смесь обезвреженных очищенных вирусов. В ответ на введение вакцины организм вырабатывает специфические антитела. Поэтому если происходит заражение, то болезнь не развивается – антитела быстро обезвреживают вирусы.
Ее введение рекомендовано людям, находящимся в группе риска:
- Путешественникам, отбывающим в страны с низким уровнем гигиены
- Военнослужащим, длительное время пребывающим в полевых условиях
- Людям в лагерях беженцев и других местах, где невозможно соблюсти правила гигиены из-за отсутствия водопровода и канализации
- медицинский персонал
- работники предприятий пищевой промышленности
- тщательно мыть руки после посещения туалета
- пить только кипяченую воду
- мыть овощи, фрукты и зелень
- не купаться в водоемах, в которые могли попасть сточные воды
- тщательно проваривать и прожаривать продукты при приготовлении
Для предотвращения распространения инфекции, медработники наблюдают за людьми, находившимися в контакте с больным:
- Карантин в группах и детских коллективах сроком на 35 суток с момента изоляции последнего заболевшего заболевшего
- Наблюдение за всеми контактировавшими. Проверяют, нет ли желтушности на слизистых оболочках и склерах, не увеличена ли печень. При появлении гриппоподобных симптомов их необходимо изолировать
- Анализ крови на наличие специфических антител к вирусу гепатита А (IgG)
Гепатит А считается относительно доброкачественным заболеванием, но требует серьезного отношения и лечения. В противном случае его последствия могут ощущаться на протяжении месяцев и лет.
Гепатит А (болезнь Боткина)— считается благоприятной формой гепатита, потому как не может перетекать в хроническую форму. Зачастую в народе этот недуг называют желтухой, что не совсем правильно, ведь желтуха — внешний признак заболевания, а не сама болезнь. Плюс пожелтение кожи или белков глаз может быть симптомом многих заболеваний печени.
Давайте подробно поговорим о том, что такое это за болезнь, какие симптомы проявляются при заражении и к кому обращаться за помощью.
Что такое гепатит А?
Это вирусное заболевание и вызывается оно вирусом. На картинке показано, как он выглядит.

Оказываясь в организме человека, вирус проникает в кишечный тракт, затем, всасывается током крови и попадает в печень, внедряясь в ее клетки. Как итог, начинается заражение, на что реагируют клетки иммунной системы — они находят зараженные клетки печени и начинают их уничтожение. Из-за этой борьбы и развивается воспаление печени и нарушается работа печени.
Инкубационный период гепатита А 2-4 недели. Переболеть им человек может только один раз в жизни.
Болезнь Боткина очень стойкая и сохраняется на руках человека до нескольких часов. Даже при кипячении он остается жив еще в течение пяти минут.
Как передается
Вирус довольно устойчив в воде, поэтому эпидемии данного заболевания имеют часто водный путь.
Источник инфекции — это всегда зараженный вирусом человек, который вместе с фекалиями выделяет миллионы микробов.
Доказанным фактором заражения вирусом является непосредственный контакт больного и здорового человека. Заразиться можно через пищу, воду и через мух — они считаются механическими переносчиками заразы. Через пользование общей посудой и одним туалетом, через морепродукты, которые обитали в воде, зараженной сточными водами, через фрукты и овощи, загрязненные во время обработки также можно заразиться.
Симптоматика у взрослых
Признаки болезни у взрослых встречаются чаще у взрослых, чем у детей. Как правило, желтуха развивается у 70% заболевших взрослых.
Можно выделить симптомы в двух периодах: до того как начинается желтуха и после.
В преджелтушное время (примерно 5-7 дней) у больного могут наблюдаться:
- болезненность мышц и суставов;
- мигрени;
- тошнота, порой и рвота;
- слабость, быстрая утомляемость;
- кожный зуд;
- боли в верхней части живота;
- температура 37-38.5 градусов;
Затем наступает период желтухи. В это время больному становиться ощутимо лучше. Тут проявляются:
- потемнение мочи (цвета темного пива);
- пожелтение белков глаз и кожи;
- обесцвечивание фекалий и изменение их структуры в кашеобразную форму.
Желтушность держится на протяжении 1-2 недель, а затем проходит. Сам недуг длится от 1 недели до 1.5-2 месяцев, после чего наступает время восстановления, оно может растянуться до 6 месяцев. Обычно заболевание завершается спонтанным выздоровлением.
Симптоматика у детей
Довольно часто у детей болезнь Боткина протекает бессимптомно и только у 10% заболевших появляется желтуха. По этой причине болезнь заболевание диагностирую неверно или она проходит вовсе не замеченной.
Что может послужить основанием к обращению к педиатру или к инфекционисту?
- признаки кишечной инфекции (понос, рвота, поражения печени могут отсутствовать);
- вялость, повышенное выделение пота;
- моча темного цвета, кал бесцветный;
- повышение температуры тела до 37 градусов, может быть чуть выше;
- при прощупывании печень слегка увеличена, но этот признак не всегда проявляется.
Задача родителей как можно раньше обратиться в скорую помощь и исключить контакт ребенка с восприимчивыми к вирусу людьми. Не нужно ждать появления темной мочи и желтушности.
Профилактика
Проверенной годами и самой эффективной профилактикой нашего недуга является вакцинация от него. Защита с помощью вакцинации длиться около 6-10 лет.

Кому вакцинация просто необходима:
- лицам, отправляющимся в районы с повышенным уровнем заболеваний болезнью грязных рук;
- мед.персонал инфекционных отделений;
- работники общепита и водоснабжения;
- дети, живущие на территории с повышенным уровнем заболеваемости вирусом;
- воспитатели и персонал детских дошкольных учреждений.
Помимо вакцины необходимо следить за личной гигиеной, тщательно мыть овощи и фрукты, употребляемые без термической обработки.
Лечение
Врач, лечащий этот вид болезни печени — либо терапевт, либо инфекционист.
Обычно при лечении заболевания противовирусную терапию не проводят. Организм у людей, заболевших легкой и среднетяжелой формой гепатита А справляется с заразой самостоятельно и лечение направлено только на облегчение симптомов.
Если наблюдается острая форма заболевания, то больному необходим постельный режим, соблюдение диеты №5 и назначаются медикаменты, которые защищают печень.
В строгом порядке запрещен алкоголь, в случае приема которого во время болезни, он сработает как яд для ослабшей печени.

При тяжелой форме болезни Боткина назначают лечение, нацеленное на уменьшение концентрации токсических веществ и на обеспечение клеток печени энергией и материалом для восстановления. Вместе с этим проводится терапия устраняющая симптомы заболевания и улучшающая состояние больного.
После завершения лечения при соблюдении всех условий поставленных специалистом функции печени полностью восстанавливаются.
Диета
При болезни Боткина помимо печени в инфекционный процесс втягиваются органы желчевыводящих путей и пищеварительного тракта. Чтобы стабилизировать их работу, необходима диета, которая это обеспечит. Для этого как раз подходит Стол № 5 по Певзнеру.

Общая характеристика диеты на день:
- жиры 80-100 гр;
- белки 90-100 гр;
- углеводы 350-400 гр.
Всего в день больной должен употреблять 2 800 – 3 000 калорий.
Необходимо снизить потребление животных жиров, ибо они увеличивают нагрузку на печень и пути, выводящие желчь вдвое.
Потребление пищи во время диеты должно быть разделено на 5-6 приемов в день, маленькими порциями. Зачем это нужно? Во время недуга снижается аппетит, а дробные приемы пищи позволяют активизировать его. Плюс небольшие порции не нагружают лишний раз печень, благодаря чему она может бороться с заразой.
Необходимо ограничить потребление соли до 4 грамм в день. Потому как соли вызывают задержку жидкости в организме, а это в свою очередь приводит к отекам.
Важно во время диеты соблюдать температурный режим. То есть вся пища, которую вы принимаете не должна быть ниже 15 градусов и выше 60, она должна быть просто теплой, но ни в коем случае ни горячей, ни холодной. Это не раздражает желудок и оказывает щадящее воздействие на печень.
При болезни Боткина следует потреблять, примерно 2-2.5 литра жидкости в день. Желательно чтобы это были морсы, компоты, чаи с травой или отвар шиповника. С таким количеством жидкости в сутки быстрее проходит дезинтоксикация организма, и возбуждается чувство голода.
Разрешенные продукты:
- нежирное мясо: грудка курицы без шкурки, телятина, мясо кролика;
- овощные супы с добавлением макаронных изделий или круп;
- кашки: гречка, овсянка, манка, пшенка;
- отварные макароны из твердых сортов пшеницы;
- нежирные сорта рыбы: камбала, окунь, хек;
- белковые омлеты;
- овощи: свёкла, морковка, кабачки, капуста, тыква, огурцы;
- фрукты и ягоды: яблоки, земляника, дыня, бананы, клубника, персики;
- морепродукты в вареном виде;
- молоко с низкой жирностью и прочие кисломолочные продукты;
- сыр неострых и несоленых сортов.
Диета — это единственный способ лечения при данном недуге. Важно дать отдых организму в особенности печени, чтобы у нее были силы и возможности для борьбы с инфекцией.
Эта диета общая для любого типа гепатита, в том числе гепатита Б и гепатита С.
Если больной не будет соблюдать диету, то это может привести к серьезным последствиям:
- печеночная недостаточность;
- переход заболевания в молниеносную форму, а это часто заканчивается летальным исходом;
- гепатомегалия (увеличенная печень).
Читайте также:


