Гепатит а и в может быть от ларингита
Ларингит - одно из самых распространенных респираторных заболеваний, которое диагностируется в 80% случаев у пациентов, жалующихся на снижение тембра голоса. Причины ларингита могут носить инфекционный и неинфекционный характер. Спровоцировать воспаление в гортани могут переохлаждение, другие инфекционные болезни, расстройства ЖКТ, аллергия, табакокурение и работа на вредных предприятиях.
Содержание статьи
Точно определить этиологию болезни может врач после ларингоскопического обследования гортани. Успешность лечения зависит не только от того, какие медикаменты будут использованы для этих целей. Очень важно вовремя определить и устранить провоцирующие факторы, вызывающие раздражение слизистых органов дыхания.
О болезни

В отличие от многих других респираторных заболеваний, спровоцировать развитие ларингита могут не только болезнетворные микроорганизмы, но и неинфекционные факторы. Их довольно-таки много, поэтому иногда установить истинную причину воспаления гортани весьма непросто. Согласно наблюдениям специалистов, болезнь крайне редко развивается изолированно. Как правило, поражению голосовых связок, верхних отделов трахеи и гортани предшествуют другие заболевания.
Истинные причины ларингита может определить специалист после аппаратного обследования гортаноглотки, а также проведения микробиологического анализа. По характеру воспалительных реакций, а также результатам бакпосева врачу удается идентифицировать инфекционных агентов, спровоцировавших воспаление. В 85% случаев патологические процессы в органах дыхания возникают вследствие развития вирусов.
При ларингите слизистая гортани сильно опухает, что приводит к существенному сужению просвета в воздухоносных путях. Впоследствии это может стать причиной развития ложно крупа, спастического кашля и приступов удушья. Особую опасность болезнь представляет для маленьких детей. У них гортань имеет вид воронки, сужающейся книзу. Поэтому даже незначительный отек тканей провоцирует дыхательную недостаточность и, соответственно, кислородное голодание, которое негативно влияет на работу ЦНС и сердечно-сосудистой системы.
Причины вирусного ларингита
Очень часто причиной воспаления гортаноглотки становятся респираторные вирусы. Они быстро размножаются в слизистых органов дыхания, вследствие чего возникают воспалительные процессы. Согласно статистике, в 8 из 10 случаев у больных диагностируют именно вирусную форму заболевания. Чаще всего провокаторами воспаления в гортани выступают:
- герпесвирус;
- синцитиальный вирус;
- вирус гриппа;
- аденовирус;
- коронавирус;
- риновирус;
- метапневмовирус.
Современной медицине известно более 200 разновидностей вирусов, способных вызвать воспаление в респираторном тракте. Многие из них вызывают развитие не только ларингита, но и других заболеваний. Именно поэтому ларингиту очень часто предшествуют вирусные поражения носовой и ротовой полости, а также горла.
Вирусный ларингит - высококонтагиозное заболевание, которое передается аэрогенным путем, т.е. через воздух. Пик заболеваемости, как правило, приходится на осенне-весенний период. Именно в это время из-за недостатка в рационе свежих овощей и фруктов концентрация витаминов в организме снижается. В связи с этим уменьшается и скорость биохимических процессов в тканях, вследствие чего иммунная защита организма ослабляется.
Причины бактериального ларингита
Бактериальный ларингит - относительно редкое заболевание, которое чаще всего встречается у людей, запустивших лечение вирусной формы болезни. При отсутствии адекватного лечения к вирусной флоре присоединяются болезнетворные микробы, вследствие чего в гортани возникает гнойное воспаление. Кроме того, бактериальному поражению респираторного тракта могут предшествовать химические и термические ожоги слизистой, которые негативно влияют на местный иммунитет.
Возбудителями бактериального ларингита могут стать:
- стрептококки;
- бордетеллы;
- менингококки;
- пневмококки;
- палочка Пфейффера;
- стафилококки.
Стоит отметить, что при развитии микробной флоры в организме часто наблюдаются инфекционно-аллергические процессы. Продукты жизнедеятельности бактерий вызывают нежелательные реакции в тканях гортани, вследствие чего они сильно отекают.
В результате это может привести к развитию стенозирующего ларингита, прогрессирование которого чревато удушьем. Флегмонозный (гнойный) ларингит влечет за собой возникновение стеноза гортани, который может стать причиной летального исхода.
Болезни-провокаторы
Как уже упоминалось, чаще всего поражение гортани наблюдается на фоне развития других инфекционных болезней. Респираторные инфекции негативно влияют на местный иммунитет, вследствие чего повышается активность условно-патогенных микроорганизмов в гортани. Как правило, развитию ларингита чаще всего предшествуют:
- ангина;
![]()
- грипп;
- хронический ринит;
- ринорея;
- гайморит;
- этмоидит;
- аденоидит;
- фарингит;
- бронхит;
- пневмония.
Ларингит - коварное и достаточно опасное заболевание, симптомы которого на первых парах практически неотличимы от проявлений обычной простуды. Чаще всего больные обращаются к врачу уже на том этапе, когда чувствуют одышку, хрипы при дыхании и недостаток кислорода.
Неинфекционные причины
Существует целый ряд неинфекционных факторов, способных вызвать воспаление органов дыхания. Довольно часто ларингит развивается на фоне нарушений в функционировании других органов и систем. Характерные проявления болезни могут возникнуть у пациентов, страдающих гастроэзофагеальным рефлюксом. При забросе желудочного сока в верхние отделы пищевода наблюдается раздражение слизистых дыхательных путей. Впоследствии поражаются голосовые складки и гортань, что и становится причиной развития ларингита.
К самым распространенным неинфекционным факторам, вызывающим раздражение гортани, относятся:
- переохлаждение;
- табакокурение;
- вдыхание едких химикатов;
- плохая экологическая ситуация;
- перенапряжение голосовых связок;
- злоупотребление алкоголем;
- нарушение углеводного обмена;
- искривление перегородки носа;
- стрессы и психическое переутомление.
Тихая речь создает немалые нагрузки на голосообразующий аппарат, поэтому при появлении симптомов дисфонии нужно на какое-то время воздержаться от каких-либо разговоров.
Аллергия и ларингит
Аллергический ларингит - неинфекционная болезнь, которая возникает вследствие аллергического отека слизистой гортани. В развитии воспалительных реакций не принимают участие болезнетворные микробы или вирусы, поэтому лечением ЛОР-заболевания занимается отоларинголог совместно с аллергологом или иммунологом. Как понятно из названия болезни, отек голосовых связок и гортани вызывают аллергены. Выраженность симптомов ларингита зависит от степени чувствительности (сенсибилизации) организма в отношении тех или иных раздражающих факторов.
Причиной развития аллергических реакций могут стать:
- бытовые аэрозоли;
- духи и одеколоны;
- табачный дым;
- выхлопные газы;
- пыльца растений;
- пищевые продукты;
- испарения бытовой химии;
- декоративная косметика (пудры, лаки).
При остром проявлении аллергии примерно у 10% пациентов развивается отек Квинке - жизнеугрожающая аллергическая реакций, характеризующаяся обширным отеком тканей.
При вдыхании раздражающих веществ симптомы ларингита проявляются практически мгновенно. Возникает саднение в глотке, спастический кашель и инспираторная одышка. Быстро купировать проявления болезни можно с помощью антигистаминных средств.
Психосоматические причины
Психосоматика является отдельным направлением в психологии и медицине, которое изучает влияние психологических факторов на возникновение и течение соматических болезней. По мнению некоторых специалистов, развитие ларингита может быть связано с психоэмоциональной нестабильностью человека. К наиболее вероятным психосоматическим причинам возникновения болезни относятся:
Желтуха у новорождённого: а стоит ли беспокоиться?
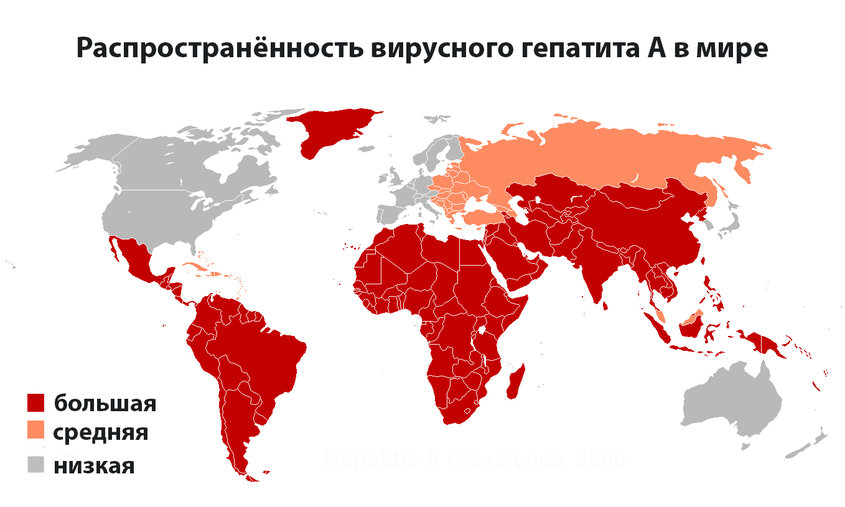
Вирусный гепатит А: типичные признаки
Классическими симптомами болезни являются:
- пожелтение склер;
- пожелтение кожи;
- обесцвечивание кала;
- потемнение мочи;
- увеличение размеров печени;
- увеличение размеров селезёнки.
От момента инфицирования до появления первых признаков заболевания проходит от десяти до пятидесяти дней. В среднем, инкубационный период длится месяц. В конце этого срока повышается температура тела, достигая иногда высоких цифр, появляется головная боль, ощущение ломоты в теле. В это время заболевание похоже на обычную ОРВИ. Чуть позже малыш становится вялым, отказывается от еды, постоянно просится на руки, жалуется на боли в животе, слега чешет кожу. Могут наблюдаться однократная рвота, срыгивания, разжижение стула. Спустя несколько дней мама замечает у ребёнка потемнение мочи и обесцвечивание кала. Моча по виду напоминает квас, а кал больше всего похож на пластилин белого (слегка сероватого) цвета. Следом желтеют склеры глаз, а потом и кожа. Чем тяжелее заболевание, тем интенсивнее цвет кожных покровов и склер.
Интересный факт: с появлением желтухи состояние малыша улучшается. Он становится активнее и начинает просить есть.
Проходит одна-две недели и все симптомы начинают исчезать.
Встречается бессимптомное течение ВГА, когда уровень билирубина не поднимается до такой степени, чтобы прокрасить кожу. Выявляют и носительство: ребёнок не болеет, но выделяет вирус в окружающую среду. Эти случаи наиболее опасны для распространения инфекции.
Опасен ли гепатит А?
Этот вид желтухи считается неопасным. Действительно, заболевание протекает достаточно легко и почти всегда заканчивается полным выздоровлением. Однако оно может перейти в хроническую форму и даже привести к смерти ребёнка. Случается это крайне редко. Опасности подвержены дети с уже имеющейся патологией печени или выраженным иммунодефицитом. К примеру, если малыш инфицирован вирусом гепатита В или ВИЧ-инфекцией, а потом заражается вирусом гепатита А.
Гепатит А у детей: причины
Заболевание передаётся от человека к человеку через немытые руки, плохо обработанную пищу и сырую воду. Дети чаще заражаются в организованных группах через игрушки и общие предметы быта. Наиболее опасны больные за неделю до появления желтухи. Они ещё не знают, что инфицированы, но выделяют вирус в огромном количестве с фекалиями.
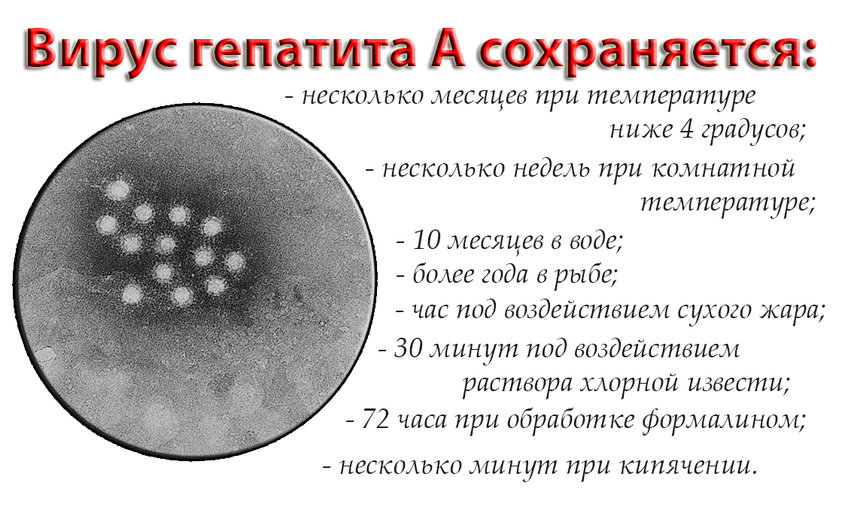
Вирус очень устойчив во внешней среде. Дома он сохраняется несколько недель, при замораживании — несколько лет. Не боится кратковременной обработки дезинфицирующими растворами. Спасение — кварцевая лампа. Под ультрафиолетовым излучением вирус погибает достаточно быстро.
Ребёнок заболел: что предпринять?
Всех людей, заболевших вирусным гепатитом А, обязательно госпитализируют, независимо от возраста. Делается это, чтобы прервать цепочку распространения инфекции, изолировать больных от здоровых.
Особого лечения болезнь не требует. Детям дают витамины, лёгкие желчегонные средства, предлагают чаще пить. Важно соблюдать диету, щадящую печень. В первые 2-3 дня — № 5а, затем, в течение нескольких месяцев, диету № 5.
В больнице ребёнок находится от семи до двадцати дней. Сроки пребывания зависят от тяжести заболевания.
После госпитализации больного необходима дезинфекция всех помещений, в которых он бывал. В детском учреждении её проводят сотрудники станции дезинфекции. Дома — родители. Нужно взять 2% раствор хлорамина и обработать им хорошенько все поверхности. Сначала густо смочить раствором, подождать 30 минут и смыть несколько раз водой. Имейте в виду, что этот раствор обладает отбеливающими свойствами и вызывает раздражение дыхательных путей. Постельное бельё прокипятить в течение двадцати минут. Если хлорамин не подходит (аллергия, жалко испортить вещи), можно провести хорошую влажную уборку и прокварцевать каждую комнату по 20 минут.
Вирусный гепатит А и кормление грудью
Вирус гепатита А не проникает в женское молоко. Ничто не мешает продолжать кормить грудью при тщательном соблюдении правил гигиены. Только следует помнить, что кроха может получить вирусы, слизав их с кожи груди матери, если она плохо мыла руки и недостаточно обрабатывала грудь.
Не стоит забывать об обязательной госпитализации матери в инфекционную больницу. Редкое лечебное учреждение имеет возможность выделить матери с младенцем отдельный бокс для совместного пребывания.
Хорошая новость: если же женщина переболела вирусным гепатитом А раньше, при кормлении грудью она передаёт крохе свои антитела и защищает его от инфицирования ВГА минимум до года.
Что делать, чтобы ребёнок не заразился вирусным гепатитом А?
Все дети в возрасте до 1 месяца имеют временный иммунитет к ВГА, полученный от матери (если, конечно, у мамы есть антитела к этой инфекции). Далее они могут заражаться, как и все остальные люди. Под защитой лишь дети на грудном вскармливании, как мы уже упоминали выше. Контагиозность 100%: при попадании вируса в организм, не болевший ранее человек обязательно заболеет.
Есть простые советы, помогающие минимизировать инфицирование вирусным гепатитом А.
- Чаще мойте руки. Обязательно — перед едой и после посещения улицы или туалета.
- Пейте только чистую воду. Если вы в поездке — бутилированную.
- Правильно обрабатывайте продукты.
- Обязательно мойте фрукты и овощи перед едой. Заведите привычку ополаскивать их после мытья кипятком.
- Купайтесь только в разрешённых местах.
- В летнее время ведите активную борьбу с мухами, исключите их контакт с готовыми продуктами.
Прививка от гепатита А
Если риск заражения вирусным гепатитом А слишком высок, лучше сделать прививку. До прививки обязательно нужно определить наличие антител к вирусу гепатита А. Если они есть — у малыша контакт с вирусом уже состоялся и иммунитет выработался. Если нет — проводится вакцинация. В России зарегистрированы следующие вакцины от ВГА:
Вакцинация проводится двукратно, с интервалом в 6-12 месяцев. Российская и бельгийская вакцины формируют иммунитет на двадцать лет, французская — на десять.
А вы сталкивались с вирусным гепатитом А или, может быть, делали прививку от этой инфекции? Расскажите о своём опыте!
Гепатиты В, C, D и т. д. — знать, чтобы защитить ребёнка?
Вульвит (вульвовагинит) у девочки: что делать? Читайте в следующей нашей статье.



Причины ларингита у взрослых
В большинстве случаев ларингит развивается параллельно с другими инфекционно-воспалительными заболеваниями органов дыхательной системы (ринитом, фарингитом, трахеитом, бронхитом), вызванных острой респираторной вирусной инфекцией, например гриппом, аденовирусной инфекцией, парагриппом. Ларингит также может развиваться при коклюше, кори, туберкулезе и др.
Воспаление может также быть вызвано бактериальной инфекцией, чаще всего стафилококковой или стрептококковой, и часто развивается в виде вторичной инфекции на фоне ОРВИ, или других инфекций.
Еще одной причиной воспаления гортани может служить чрезмерное напряжение голосовых связок в течение длительного времени – пения, дикции, разговора на повышенных тонах. В этом случае выздоровление наступает быстрее, если обеспечить голосовым связкам покой.
Наиболее опасным из перечисленных выше является ларингит аллергического происхождения. Это связано с тем, что нередко контакт с аллергенами (пища, пыльца растений, а также укусы пчел) может сопровождаться сильным отеком гортани, затрудняющим поступление воздуха в легкие.
Воспаление слизистой оболочки гортани также может быть вызвано:
- Гастроэзофагеальной рефлюксной болезнью, при которой содержимое желудка выбрасывается в пищевод и горло;
- Вдыханием пыли, газа;
- Термическим воздействием, то есть питьем горячей или очень холодной воды;
- Курением.
Симптомы ларингита
Характерная симптоматика ларингита известна каждому. В первую очередь появляются боли в горле, дискомфорт, ощущение инородного тела. Голос становится хриплым. При попытке что-то сказать неприятные ощущения усиливаются.
Воспаление слизистой гортани вызывает ее отек и сужение просвета из-за чего может затрудняться дыхание. В большей степени это выражено у детей. Выраженный отек слизистой гортани у маленьких детей может вызвать ложный круп. Это одно из самых тяжелых осложнений ларингита, которое при отсутствии своевременной помощи может привести к летальному исходу.
Ларингит также может сопровождаться повышением температуры до 37 °С и выше, общей слабостью, отсутствием аппетита, головной болью и ознобом. Эти симптомы не являются основными. Диагноз по ним не ставиться.
Лечение ларингита у взрослых
Лечение ларингита зависит от вызвавшей его причины. Как правило, кроме препаратов общего действия в терапию включаются полоскания горла, оказывающие смягчающее и противовоспалительное действие, способствующие увлажнению слизистой.
При воспалении голосовых связок необходимо дать им покой. При разговоре, крике, пении голосовые связки сближаются с друг с другом. Чем громче разговор, тем интенсивнее трение связок друг об друга. Это способствует микротравмам и повреждению связок. Поэтому молчание в течение нескольких дней будет способствовать заживлению голосовых связок.
Также в различных ситуациях при остром ларингите могут быть назначены:
-
Препараты местного действия, оказывающие противовоспалительное и антимикробное действие в виде спреев (Мирамистин, Ингалипт, Стопангин, Гексорал) и леденцы для рассасывания (Стрепсилс, Септолете);
Средства, разжижающие мокроту (Мукалтин, Геделикс);
При сильном кашле может быть назначен Синекод;
При ларингите аллергического происхождения, сопровождающемся выраженным отеком гортани, показано назначение антигистаминных средств, например Эриуса, Зодака;
Острым ларингитом называют воспаление слизистой оболочки гортани длительностью до 7–10 дней. Если по истечении этого периода симптоматика заболевания все еще сохраняется, ларингит приобретает затяжной, а позднее – хронический характер течения.
Острый ларингит: причины
Основными этиологическими факторами острого ларингита являются:
- вирусы (чаще – респираторные: грипп, парагрипп, аденовирус);
- бактерии (стрептококки, стафилококки, возбудители дифтерии и туберкулеза);
- термические и химические ожоги;
- травмы гортани.
Развитию болезни способствуют:
- местное и общее переохлаждение;
- неблагоприятные условия труда (сухой горячий воздух, загрязненность воздуха пылью и химикатами);
- аллергены различной природы – пищевые, химические, растительные;
- повышенные нагрузки на голосовой аппарат;
- очаги хронической инфекции (тонзиллит, синусит, фарингит);
- хронические нарушения носового дыхания (ринит, искривление перегородки носа);
- курение и прием алкоголя.
Ларингит инфекционной природы обычно диффузный, или разлитой, то есть в патологический процесс вовлекается слизистая всех отделов гортани. Другие, чаще неинфекционные причины, могут вызывать воспаление слизистой отдельных частей этого органа – надгортанника, голосовых складок, подскладочного пространства.
Кроме того, острый ларингит редко протекает изолированно – обычно наряду с воспалением гортани отмечается воспаление и других отделов дыхательных путей (носа, глотки, трахеи, реже – бронхов и легких).
Острый ларингит: симптомы
Обычно заболевание начинается внезапно: на фоне, казалось бы, полного здоровья пациент чувствует общую слабость, утомляемость, становится раздражительным. Иногда повышается до субфебрильных цифр (38 °С) температура тела.
В области горла чувствуется дискомфорт, сухость и першение, некоторых больных не покидает ощущение инородного тела, кома в горле.
Больного беспокоит быстрая утомляемость голоса, изменение его тембра (становится более низким, грубым), охриплость вплоть до полного отсутствия звучности – афонии.
Появляется кашель. Сначала он сухой, приступообразный, мучительный, но при адекватном лечении быстро становится продуктивным – с отделением мокроты слизистого, реже слизисто-гнойного характера.
Осложнения острого ларингита
Наиболее частыми и грозными осложнениями данного заболевания являются:
- стеноз гортани;
- инфильтрация надгортанника;
- абсцедирование надгортанника.
Эти состояния несут угрозу жизни больного, поэтому требуют неотложной госпитализации его в стационар.
Диагностика острого ларингита
Диагноз острого ларингита устанавливается врачом-терапевтом или оториноларингологом (ЛОР-врачом) поликлиники на основании предъявляемых больным жалоб, данных анамнеза заболевания и жизни (заболел остро, имеют место регулярные голосовые нагрузки или же работа в запыленном помещении и т. д.) и данных осмотра гортани – ларингоскопии.
В зависимости от ларингоскопической картины врач может сделать вывод о том, какая форма острого ларингита у данного больного:
- отечность и покраснение (гиперемия) всей поверхности слизистой гортани говорит о диффузной форме острого ларингита;
- если признаки воспаления локализуются лишь в одном из отделов гортани – это ограниченная форма заболевания;
- помимо отека и гиперемии слизистой на ее поверхности могут визуализироваться расширенные кровеносные сосуды и слизистое или слизисто-гнойное отделяемое;
- точечные кровоизлияния в слизистую оболочку обычно наблюдаются при гриппе – это геморрагическая форма острого ларингита;
- беловато-желтые и белые налеты в гортани – признак фибринозного ларингита, серые или бурые налеты – признак дифтерии;
- сниженный тонус голосовых складок и покраснение их по периметру при отсутствии изменений в других областях гортани являются характерными признаками ларингита вследствие функциональной перегрузки голосового аппарата. Эта форма подтверждается анамнестическими данными – предшествующая болезни чрезмерная голосовая нагрузка.
Острый ларингит: лечение
Главным условием успешного лечения острого ларингита у взрослых и детей является соблюдение ими правил лечебно-охранительного режима:
- домашний или, при повышении температуры тела, постельный режим;
- временное освобождение от работы лиц с признаками интоксикации или без них (в случае, если трудовая деятельность человека связана с речью – актеры, преподаватели, дикторы, вокалисты, экскурсоводы и другие);
- частичный или по возможности полный голосовой покой;
- поддержание адекватного микроклимата в помещении, в котором находится больной (частое проветривание, температура воздуха 18–22°С, влажность – минимум 55%);
- отказ от активного и пассивного курения в течение всего периода болезни и на 7–10 дней после выздоровления (в идеале – навсегда).
Что касается питания больных острым ларингитом, им рекомендуется щадящая диета:
Если имеет место острый ларингит вирусной природы (при ОРВИ), больному рекомендуется противовирусная терапия – Интерферон, Гропринозин, Анаферон, Амизон.
Дальнейшее медикаментозное лечение острого ларингита назначается в зависимости от имеющихся у конкретного больного симптомов:
- при боли и першении в горле – локально действующие противовоспалительные и противомикробные средства (спреи Тера-флю, Ингалипт, Гивалекс, Ангилекс или пастилки Стрепсилс, Трайсилс, Фарингосепт, Декатилен);
- при сухом приступообразном мучительном кашле – кодеинсодержащие противокашлевые препараты: Синекод;
- при сухом кашле – отхаркивающие препараты на растительной основе (Проспан – содержит экстракт плюща, Алтейка – содержит экстракт алтея, Гербион – содержит экстракт подорожника);
- при продуктивном кашле для разжижения мокроты – муколитики (препараты амброксола (Амбробене, Лазолван), ацетилцистеина (АЦЦ), карбоцистеина (Флюдитек);
- при подозрении на присоединение бактериальной инфекции может быть назначен антибактериальный препарат для местного применения – Биопарокс;
- в случае выраженного отека слизистой оболочки гортани – противоаллергические (антигистаминные) средства (лоратадин (Лорано), цетиризин (Цетрин, Зодак), L-цетиризин (Алерон));
- с целью улучшения работы иммунной системы могут быть назначены поливитамины (Алфавит, Мультитабс, Дуовит) и иммуномодулирующие препараты (экстракт эхинацеи, Рибомунил).
В случае когда эффекта от проводимой терапии нет или выделяющаяся мокрота приобретает гнойный характер, больному показана системная антибактериальная терапия. В амбулаторных условиях применяются лишь таблетированные формы антибиотиков, использование этих препаратов в форме инъекций или инфузий (капельниц) возможно лишь в условиях стационара, поскольку нередко случаются аллергические реакции на них. Препаратами выбора являются так называемые защищенные пенициллины – Аугментин, Амоксиклав, Флемоклав. При неэффективности препаратов первого ряда назначаются антибиотики группы респираторных фторхинолонов – Левофлоксацин, Моксифлоксацин.
Если терапия проводится в стационарных условиях, возможно проведение инстилляций – вливаний растворов противовоспалительных и антимикробных препаратов при помощи гортанного шприца в гортань.
Хорошо зарекомендовала себя и небулайзерная терапия – ингаляции лекарственных средств (щелочных минеральных вод, муколитиков, антимикробных и противовоспалительных препаратов) через специальное устройство – небулайзер.
В период, когда симптомы острого ларингита регрессируют, для более быстрого восстановления слизистой оболочки назначается физиотерапевтическое лечение – ДДТ на область гортани, электрофорез, УВЧ.
Профилактика острого ларингита
Меры первичной профилактики должны быть направлены на предотвращение развития заболевания, то есть:
- предупреждение контакта с инфекцией;
- лечение хронических очагов инфекции;
- отказ от курения;
- адекватные голосовые нагрузки;
- предупреждение травм и ожогов гортани.
Целью вторичной профилактики является предупреждение осложнений и хронизации воспалительного процесса – своевременное адекватное лечение острого ларингита.
Специфических профилактических мер не существует.
С рождения малышам приходится сталкиваться с разнообразными заболеваниями и одним из них является ларингит. Это происходит из-за несформированной иммунной системы ребёнка и узкой гортани. Причин, способствующих возникновению ларингита, очень много и одними из них являются бактерии и вирусы. Это заболевание у детей, чаще всего, развивается очень быстро. И требует немедленного лечения, потому что грозит появлением удушья у ребёнка.
Что такое ларингит у детей?
Ларингитом чаще болеют дети в раннем и дошкольном возрасте. При острой респираторной вирусной инфекции, у детей до двухлетнего возраста, частота встречаемости ларингита составляет 35%. В группу риска относят малышей, имеющих аллергические заболевания, избыточную массу тела, увеличенную вилочковую железу.
Весна и осень являются пиком заболеваемости для ларингита, чаще всего он возникает при простуде и гриппе.
Особенность детской носоглотки заключается в том, что она плохо развита, чтоб удерживать микроорганизмы, которые попадают из окружающей среды. Из-за чего происходит попадание патогенной микрофлоры в горло. Воспалительный процесс, который вызывают микробы, способствует возникновению отёка, способного сдавливать дыхательные пути. В младшем возрасте ларингит протекает тяжелее, чем у детей постарше.
Классификация ларингита у детей
Выделяют множество классификаций ларингита у детей.
В зависимости от характера течения заболевания он может быть:
В зависимости от степени тяжести ларингита выделяют следующие формы:
В зависимости от вида воспаления бывает:
- острым катаральным ларингитом;
- гнойно-инфильтративным ларингитом;
- ложным крупом;
- хроническим ларингитом.
В зависимости от степеней стеноза гортани ларингит бывает:
- первой степени (компенсированный);
- второй степени (субкомпенсированный);
- третьей степени (декомпенсированный);
- четвёртой степени (асфиксии).
Острый ларингит имеет следующие формы:
- катаральную. Она является самой лёгкой и распространённой, воспаление затрагивает только слизистую оболочку гортани;
- флегмонозную. Воспалительный процесс распространяется на окружающие ткани гортани;
- стенозирующую. Воспалительный процесс распространяется и на подсвязочное пространство.
Хронический ларингит имеет следующие формы:
- катаральную. Происходит утолщение слизистой оболочки, неполное смыкание голосовых связок, осиплость и приглушение голоса;
- атрофическую. Происходит появление выраженной сухости в горле, непродуктивного кашля, периодически влажного с трудноотделяемой мокротой;
- хроническую гипертрофическую. Появляется явный отёк, способный охватить всю гортань. При этом происходит формирование узелков на тканях гортани. Из-за чего может возникнуть абсолютная потеря голоса.
Ларингит также может быть вторичным дифтерийным, сифилитическим и туберкулёзным.
Причины возникновения ларингита в детском возрасте
Возникновению детского ларингита способствует ряд причин:
- наличие аллергических компонентов во вдыхаемом воздухе. После того как ребёнок вдохнул потенциальные аллергены (бытовую химию, лаки, краски, некачественный пластик, резину, пыльцу растений и т.д.);
- при переохлаждении у ребёнка. При вдыхании холодного воздуха, нахождении на сквозняках и мокрых ногах может возникнуть ларингит;
- наличие сухого воздуха в комнате;
- загазованной окружающей среды. Известно, что острым и хроническим ларингитом чаще болеют дети, живущие в городе и около промышленных производств;
- пассивном курении;
- механическом повреждении (при крике, плаче, пении и т.д.);
- сильное психо-эмоциональное потрясение, которое повлекло за собой спазм гортани;
- наличие травм гортани;
- наличие инородных тел;
- наличие гастроэзофагеальной рефлюксной болезни.
Симптомы ларингита у детей
Клиника острого ларингита, чаще всего, развивается через два-три дня после появления ОРВИ.
Появление симптомов ларингита возникает резко, чаще всего, во время ночного сна или сразу после того, как ребёнок проснулся. Малыш пробуждается от кашля и резкой нехватки воздуха. Лечить кроху необходимо начинать немедленно, для облегчения его состояния.
Характерными признаками ларингита является наличие:
- сухого кашля без отделяемого, лающего, сиплого, усиливающегося в ночное время. При принятии горизонтального положения ребёнком, возникает затруднение дыхания. Малыш не может спать и пытается принять удобную позу;
- хрипов и изменения тона голоса. Это возникает из-за того, что меняется ширина просвета гортани и не смыкаются связки;
- насморка;
- затруднённого поверхностного дыхания;
- появления кровянистых вкраплений на слизистых оболочках, за счёт повреждения сосудов;
- болезненных ощущений при проглатывании слюны. Боль может быть различной интенсивности как незначительная, так и нестерпимая;
- ощущения отёчности в гортани;
- асфиксии. Появления синюшного оттенка кожи вокруг рта;
- высокой температуры. Подъём температуры может быть выше 39 °C;
- вялости, сонливости, снижения аппетита.
При неосложнённом ларингите выздоровление наступает через пять-десять дней.
Если болезнь приобретает хроническое течение, при этом происходит стойкое нарушение голоса, появление охриплости и осиплости голоса, болезненность и першение горла. Если ребёнок немного переохладился или простудился, сразу появляются симптомы хронического ларингита.
Диагностика ларингита у детей
Чтобы подтвердить диагноз ларинготрахеит, врач, в первую очередь, должен:
- ознакомиться с данными анамнеза заболевания;
- провести осмотр(осмотреть слизистые, прощупать шейные лимфатические узлы);
- сделать общий анализ крови (обратить внимание на СОЭ, лейкоциты, так как они будут повышены);
- взять смывы из гортани для определения природы возбудителя.
- ларингоскопии – осмотр ларингоскопом с фонариком. При помощи этого метода обнаруживается отёк, кровоизлияния в слизистые оболочки, выявляется усиленный сосудистый рисунок, утолщение и неполное смыкание связок;
- фарингоскопии – производится осмотр глотки при помощи специального освещения;
- риноскопии– производится осмотр носа специальными зеркалами.
Лечение ларингита у детей
Нужно помнить, что при промедлении, если у ребёнка развился ларингит, может возникнуть стеноз. Но и панику создавать не нужно. Немедленный вызов скорой помощи необходим в случае: свистящего дыхания, нехватки воздуха, посинения кожи вокруг рта.
При отсутствии стеноза и высокой гипертермии, нет срочной необходимости вызова скорой помощи.
Терапия ларингита в детском возрасте включает в себя:
- голосовой покой;
- постельный режим;
- температурный комфорт (температура воздуха в помещении должна быть не выше 20°C);
- достаточную влажность (влажность воздуха в помещении должна быть не больше 70%);
- физиотерапевтические процедуры (УВЧ, электрофорез и т.д.);
- диету (запрещена холодная, горячая, раздражающая пища);
- медикаментозные препараты (назначают в зависимости от причины возникновения ларингита). Путём назначения: противовирусных препаратов, антибиотиков, спазмолитиков, бронхолитиков, антисептических препаратов, НПВС.
Первая помощь при стенозе гортани
Для облегчения состояния ребёнка при стенозе гортани необходимо:
- придать малышу вертикальное положение;
- постараться успокоить малыша, так как при плаче и беспокойстве усиливается приток крови к горлу и усугубляется стеноз;
- при наличии температуры, дать малышу жаропонижающие препараты (кроме Аспирина);
- при наличии небулайзера дома, сделать ингаляцию с Пульмикортом, Беродуалом и т.д.;
- дать спазмолитик (Но-шпу, Дротаверин);
- при приступе, который спровоцирован аллергическим компонентом, необходимо дать малышу антигистаминное (Зиртек, Зодак, Эриус и т.д.);
- увлажнить воздух и обеспечить доступ свежего воздуха в комнату, так как сухой воздух провоцирует появление першения и спазмов. Нужно открыть окно, включить увлажнитель воздуха, уйти с ребёнком в ванную комнату и включить холодную воду, там будет легче дышать. Или выйти на улицу, тем боле, если прохладное время года. Как правило, часто приступ проходит по дороге в больницу, т.к. ребёнок просто подышал свежим прохладным влажным воздухом;
- полоскание горла слабым содовым раствором;
- опустить ножки малыша в тазик с горячей водой (отвлекающая процедура), если ребёнок не грудничок.
Лечение ларингита в домашних условиях
Домашнее лечение осуществляется при помощи
- тёплых ингаляций (над травами, в случае отсутствия аллергии);
- обильного тёплого питья;
- полоскания горла (раствором соды);
- компрессов на шею и грудную клетку;
- ванн с прогревающим эффектом (ромашкой, морской солью).
Профилактика ларингита у детей
Первичную профилактику ларингита осуществляют при помощи:
- личной гигиены;
- исключения контакта ребёнка с инфекционными больными;
- постепенного закаливания малыша;
- не допускать переохлаждений ребёнка;
- поддерживать чистоту и влажность воздуха в помещении.
Вторичную профилактику ларингита осуществляют при помощи:
- своевременного лечения болезней носоглотки;
- вакцинации от детских инфекционных заболеваний;
- периодических профилактических ингаляций, к примеру, при проживании в загрязнённом месте.
Прогноз
Если у ребёнка острый неосложнённый ларингит – прогноз благоприятный.
При нарушении лечения и частых ларингитах возможна хронизация процесса.
При развитии стеноза, прогноз будет зависеть от своевременно оказанной помощи, так как может возникнуть асфиксия и гибель ребёнка.
Заключение
Ларингит является часто встречающимся заболеванием в детском возрасте. Клиническая картина его весьма неприятна, вдобавок, при неправильном и несвоевременном лечении чревата серьёзными осложнениями. Поэтому не стоит рассматривать ларингит у ребёнка как обычную простуду, а при появлении его симптомов необходимо срочно обратиться к врачу!
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Читайте также:




