Физическая работа после гепатита а
По сравнению с другими гепатитами (В, С, Е), эта болезнь считается самой доброкачественной. В отличие от них гепатит А не вызывает хронических поражений и имеет низкий уровень смертности – менее 0,4%. При неосложненном течении симптомы болезни исчезают за 2 недели, а функции печени восстанавливаются на протяжении полутора месяцев.
Болезни одинаково подвержены и мужчины и женщины всех возрастов. Дети от года до 10 лет переносят болезнь в легкой форме, а младенцы и пожилые люди в тяжелой. После перенесенной болезни остается стойкий иммунитет, поэтому гепатитом А болеют один раз.
Статистика заболеваемости гепатитом А. По данным ВОЗ ежегодно болезнь переносят 1,5 миллиона человек. На деле число заболевших больше в разы. Дело в том, что 90% детей и 25% взрослых переносят скрытую бессимптомную форму болезни.
Вирусный гепатит А распространен в развивающихся странах с низкой санитарией^ Египет, Тунис, Индия, страны Юго-Восточной Азии, Южной Америки и Карибского бассейна. Об этом стоит помнить туристам, отправляющимся на отдых в жаркие страны. В некоторых государствах болезнь настолько распространена, что все дети переболевают до десятилетнего возраста. Территория СНГ относится к странам со средним риском заражения – 20-50 заболевших на 100 тысяч населения. Здесь сезонный подъем заболеваемости отмечают в августе – начале сентября.
Свойства вируса гепатита А
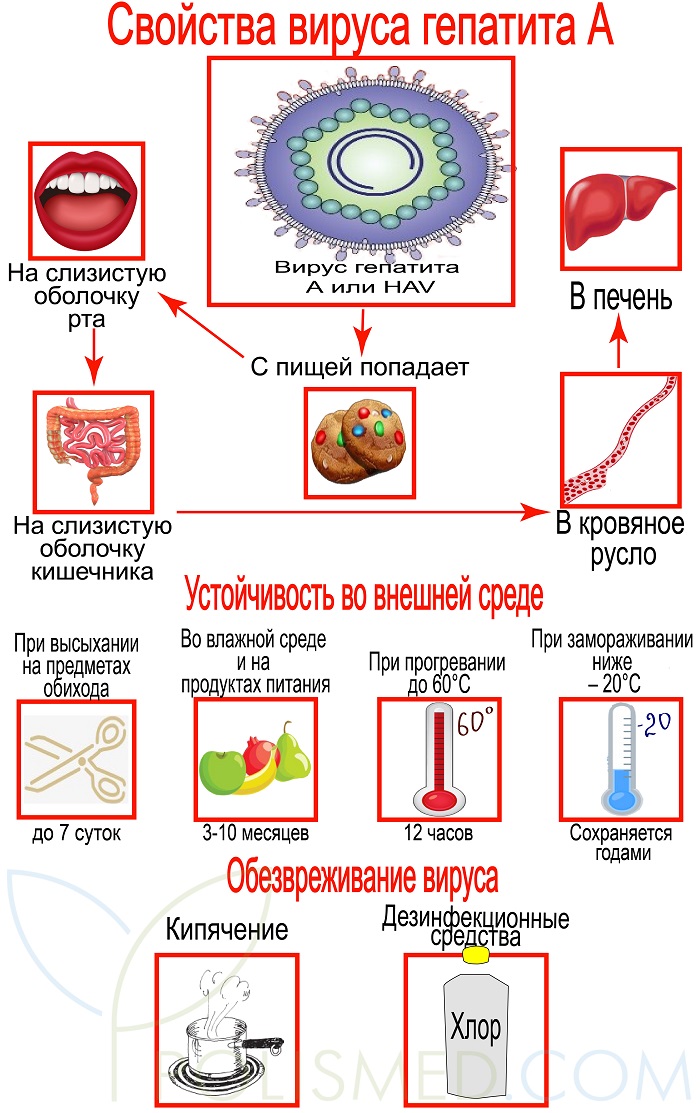
Строение. Вирус имеет округлую сферическую форму и представляет собой одну цепочку РНК заключенную в белковую оболочку – капсид.
HAV имеет 1 серотип (разновидность). Поэтому после перенесенного заболевания в крови сохраняются антитела к нему и при повторном заражении болезнь уже не развивается.
Устойчивость во внешней среде. Несмотря на то, что вирус не имеет оболочки, он довольно долго сохраняется во внешней среде:
- при высыхании на предметах обихода – до 7 суток;
- во влажной среде и на продуктах питания 3-10 месяцев;
- при прогревании до 60°С выдерживает до 12 часов;
- при замораживании ниже – 20°С сохраняется годами.
Обезвреживают вирус кипячением свыше 5 минут или растворами дезинфекционных средств: хлорная известь, перманганат калия, хлорамин Т, формалин. Учитывая устойчивость вируса, дезинфекцию в помещениях, где находился больной нужно проводить особенно тщательно.
Жизненный цикл HAV. С пищей вирус попадает на слизистую оболочку рта и кишечника. Оттуда он проникает в кровяное русло и в печень.
С момента попадания вируса в организм до проявления болезни проходит от 7 дней до 7 недель. В большинстве случаев инкубационный период длится 14-28 дней.
Далее вирус проникает внутрь клеток печени – гепатоцитов. Как ему это удается до сих пор не установлено. Там он выходит из оболочки и встраивается в рибосомы клеток. Он перестраивает работу этих органелл таким образом, чтобы те создавали новые копии вируса – вирионы. Новые вирусы с желчью попадают в кишечник и выводятся с калом. Пораженные клетки печени изнашиваются и гибнут, а вирус переселяется в соседние гепатоциты. Этот процесс продолжается пока в организме не выработается достаточное количество антител, которые уничтожат вирусы.
Причины гепатита А
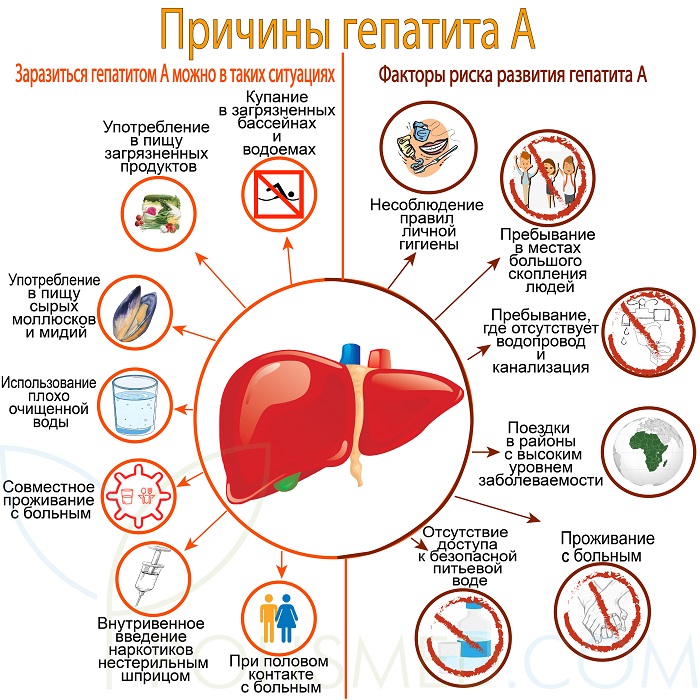
Механизм передачи – фекально-оральный.
Больной человек выделяет с калом в окружающую среду огромное количество вирусов. Они могут попасть в воду, на продукты питания, предметы быта. Если возбудитель попадет в рот здоровому восприимчивому к инфекции человеку, то разовьется гепатит.
Заразиться гепатитом А можно в таких ситуациях
- Купание в загрязненных бассейнах и водоемах. Вирус попадает в рот с пресной и морской водой.
- Употребление в пищу загрязненных продуктов. Часто это ягоды, для удобрения которых использовались фекалии человека.
- Употребление в пищу сырых моллюсков и мидий из загрязненных водоемов, на которых может длительно сохраняться возбудитель болезни.
- При использовании плохо очищенной воды. Зараженную воду опасно не только пить, но и использовать ее для мытья рук и посуды.
- При совместном проживании с больным заражение происходит через предметы обихода (дверные ручки, полотенца, игрушки).
- При половом контакте с больным. Этот путь передачи особенно распространен в среде гомосексуалистов.
- При внутривенном введении наркотиков нестерильным шприцом. Вирус циркулирует в крови и через иглу передается от одного человека к другому.
Факторы риска развития гепатита А
- несоблюдение правил личной гигиены
- пребывание в местах большого скопления людей: интернаты, казармы
- пребывание в условиях, где отсутствует водопровод и канализация: лагеря беженцев, полевые лагеря военнослужащих
- поездки в районы с высоким уровнем заболеваемости без предварительной вакцинации
- проживание с человеком, больным гепатитом А
- отсутствие доступа к безопасной питьевой воде
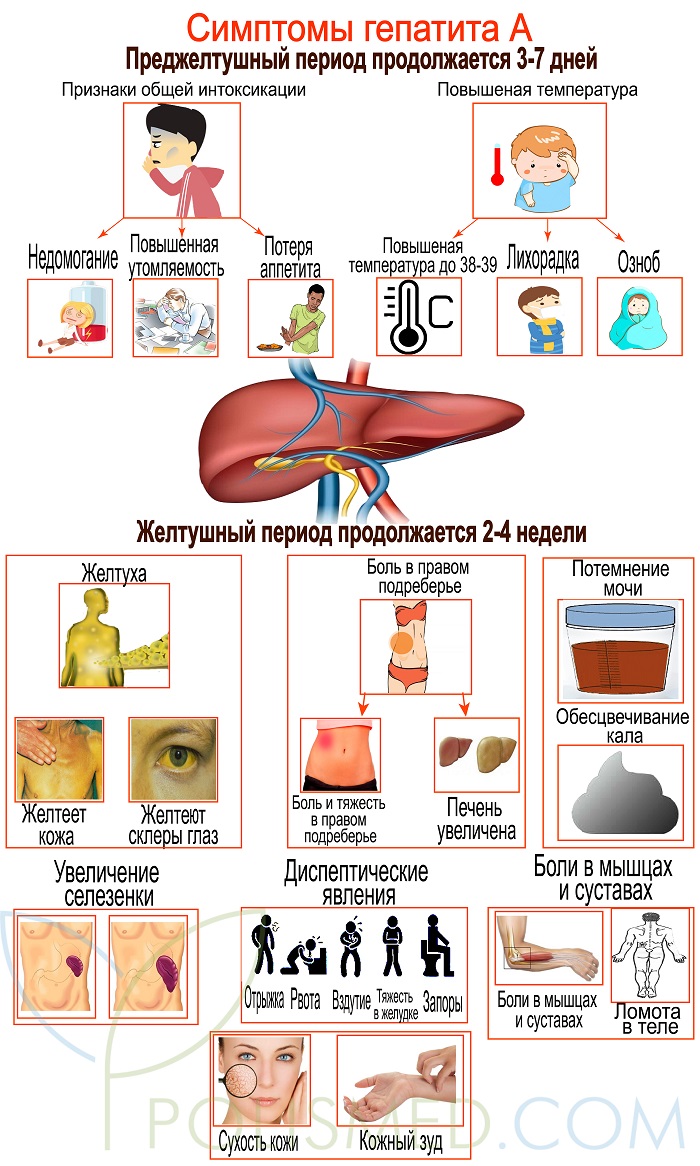
Симптомы гепатита А
Лечение гепатита А
Специфического медикаментозного лечения гепатита А не существует. Терапия направлена на устранение симптомов, снятие интоксикации и скорейшее восстановление нормальной работы печени.
| Группа препаратов | Механизм лечебного действия | Представители | Как применять |
| Витамины | Уменьшают проницаемость сосудов, снижают отек ткани печени, повышают сопротивляемость организма к вирусу | Аскорутин, Аскорутин, Ундевит, Аевит | По 1 таблетке 3 раза в день |
| Гепатопротекторы | Ускоряют восстановление и деление поврежденных клеток печени. Поставляют структурные элементы, необходимые для строительства клеточных оболочек гепатоцитов | Эссенциале, Карсил, Гепатофальк | По 1-2 капсулы 3 раза в день |
| Энтеросорбенты | Для удаления токсинов из кишечника и устранения вздутия живота | Смекта, Полифепан | Через 2 часа после каждого приема пищи |
| Ферментные препараты При средних и тяжелых формах | Способствуют расщеплению белков, жиров и углеводов и скорейшему всасыванию пищи в кишечнике | Креон, Мезим-Форте, Панкреатин, Фестал, Энзистал, Панзинорм | Во время каждого приема пищи по 1-2 таблетке |
| Глюкокортикоиды При резком ухудшении состояния | Оказывают противовоспалительное противоаллергическое действие, уменьшают атаку клеток иммунитета (лимфоцитов и лейкоцитов) на поврежденные клетки печени | Преднизолон, Метилпреднизолон | 60 мг/сут перорально или 120 мг/сут внутримышечно на протяжении 3-х дней |
| Иммуномодуляторы | Улучшают работу иммунитета. Стимулируют выработку антител для борьбы с вирусом гепатита А | Тималин, Тимоген | Вводят внутримышечно по 5-20 мг в сутки на протяжении 3-10 дней |
| Т-активин | Вводят подкожно по 1 мл 0,01% раствора на протяжении 5-14 дней | ||
| Дезинтоксикационные растворы | Связывают токсины, циркулирующие в крови, и способствуют их быстрому выведению их с мочой | Гемодез, Геополиглюкин | Внутривенно капельно по 300-500 мл в сутки |
| Желчегонные средства | Устраняют застой желчи в печени, способствуют ее очищению и улучшению пищеварения | Сорбит Магния сульфат | 1 ч.л препарата развести в стакане теплой кипяченой воды и выпить на ночь |
В настоящее время врачи стараются отказаться от ненужных препаратов, назначая лишь необходимый минимум для устранения симптомов.
При гепатите А нужна госпитализация в инфекционное отделение в таких случаях:
- при осложненных формах гепатита А
- при совместном протекании болезни Боткина и других гепатитов
- при алкогольном поражении печени
- у пожилых пациентов и детей младше 1-го года
- у ослабленных пациентов с тяжелыми сопутствующими болезнями

При лечении гепатита А рекомендована диета 5. В борьбе с инфекцией лечебное питание играет большую роль. Оно снижает нагрузку на печень и обеспечивает защиту ее клеток. Рекомендуется принимать пищу небольшими порциями 4-6 раз в день.
Рекомендованные продукты при гепатите А:
- кисломолочные продукты: нежирный творог, кефир, йогурт, нежирная сметана для заправки
- нежирное мясо: говядина, курятина, крольчатина
- изделия из мяса: паровые кнели, фрикадельки, тефтели, сосиски и вареные колбасы из говядины
- нежирная рыба: судак, щука, карп, хек, минтай
- овощи: картофель, кабачки, цветная капуста, огурцы, свекла, морковь, капуста, помидоры
- гарниры: крупы (кроме бобовых и перловой), макароны
- супы нежирные овощные, молочные с добавлением круп
- хлеб вчерашний, сухари
- яйца: омлет из белков, 1 яйцо всмятку в сутки
- десерты: муссы, желе, кисели, зефир, мармелад, пастила, затяжное печенье, мед, домашнее варенье сухофрукты
- жиры: сливочное масло 5-10 г, растительные масла до 30-40 г
- напитки: чай черный, травяной, компоты, соки, узвар, отвар шиповника, кофе с молоком, щелочные минеральные воды, 5% раствор глюкозы.
- препараты для регидратации для восстановления электролитного баланса рекомендованы Регидрон, Хумана электролит, Гидровит форте.
Исключить из рациона:
- жареные копченыеблюда
- консервы рыбные, мясные, овощные
- мясо жирных сортов: свинина, гусь, утка
- жирная рыба: осетровые, бычки, пряная сельдь, икра
- жиры: смалец, сало, маргарин
- выпечка из сдобного и слоеного теста, свежий хлеб
- жирные молочные продукты: цельное молоко, сливки, жирный творог, соленый сыр
- супы на концентрированном мясном, рыбном бульоне, кислые щи
- овощи: редис, редька, квашеная капуста, щавель, лук, петрушка, маринованные овощи, грибы
- десерты: мороженое, шоколад, изделия с кремом, конфеты, распаренные
- напитки: крепкий кофе, какао, газированные напитки, алкоголь
Диеты необходимо придерживаться во время болезни и на протяжении 3-6 месяцев после выздоровления. Ограничение жиров и простых углеводов позволяет предотвратить жировую дегенерацию печени. Легкие для усвоения блюда и дробное питание способствуют лучшему оттоку желчи и нормализации пищеварения.
Очень важно придерживаться питьевого режима. Для выведения токсинов требуется употреблять не менее 2-х литров чистой воды без газа.

При легком течении болезни гепатит можно лечить дома. Для этого необходимо нескольких условий:
- больной прошел обследование, сдал анализы, и будет регулярно посещать врача
- болезнь протекает в легкой неосложненной форме
- есть возможность изолировать больного в отдельной комнате
- соблюдение диеты и полупостельного режима
К моменту появления желтухи, больной становится практически не опасен для окружающих. Он может питаться за одним столом с семьей, пользоваться общим туалетом и ванной комнатой.
Ограничения. Не желательно привлекать больного к приготовлению пищи. Все члены семьи должны строго соблюдать правила личной гигиены и тщательно мыть руки после посещения туалета.
Режим. Преджелтушный период – необходим постельный режим. Больной испытывает сильную слабость и лишние затраты энергии могут привести к дополнительной нагрузке на печень. А в горизонтальном положении больной орган получает больше крови, что способствует скорейшему выздоровлению.
Желтушный период – разрешен полупостельный режим. После того как симптомы болезни ослабли, можно постепенно увеличивать активность. Это способствует восстановлению физического и эмоционального состояния.
Последствия гепатита А
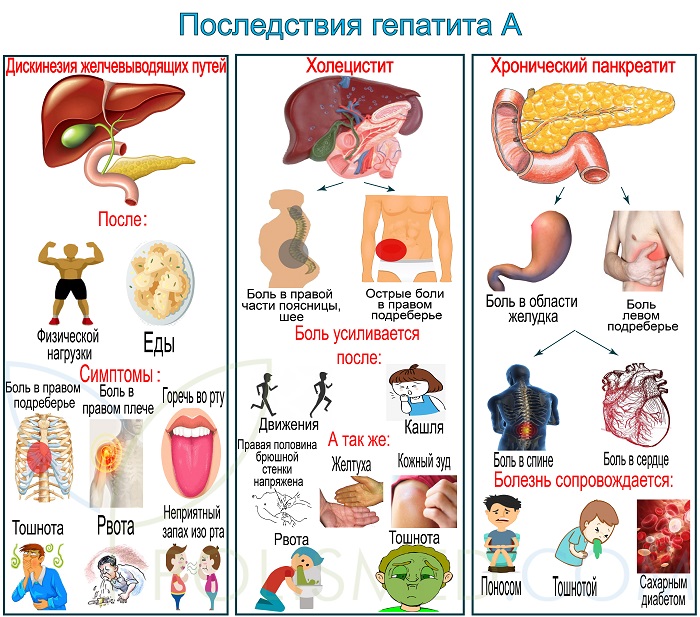
Осложнения не характерны для гепатита А. Последствия возникают лишь 2% случаев. В группе риска люди, нарушающие диету, не соблюдающие назначения врача, злоупотребляющие алкоголем, страдающие патологией печени.
Наиболее распространенные осложнения гепатита А
- Дискинезия желчевыводящих путей – нарушение моторики желчевыводящих путей, вследствие чего возникает застой желчи. Симптомы: боль в правом подреберье, отдающая в правое плечо, возникает после еды и физической нагрузки. Горечь во рту, тошнота, рвота, неприятный запах изо рта.
- Холецистит – воспаление стенок желчного пузыря, сопровождающееся застоем желчи. Симптомы: острые боли в правом подреберье, отдающие в правую часть поясницы и шеи. Усиливаются при движении, кашле, смене положения тела. Правая половина брюшной стенки напряжена. Возможны желтуха, кожный зуд, тошнота, рвота. При хроническом бескаменном холецистите после еды возникают тупые ноющие боли в правой половине живота.
- Хронический панкреатит – хроническое воспаление поджелудочной железы. Симптомы: боль в области желудка и левом подреберье, боли могут быть постоянными или периодическими, отдают в спину, сердце, часто имеют опоясывающий характер. Болезнь сопровождается поносом, тошнотой и может стать причиной сахарного диабета.
Профилактика гепатита А
Профилактика гепатита А включает в себя несколько направлений.
-
Дезинфекция в очаге гепатита А
Дезинфекцию проводят в квартире заболевшего. Медицинский персонал обучает членов семьи, как обрабатывать предметы, с которыми контактировал больной.
- Постельное белье и одежду кипятят в мыльном 2% растворе (20г любого стирального порошка на литр воды) 15 минут, а потом стирают как обычно.
- Посуду после приема пищи кипятят 15 минут в 2% содовом растворе
- Ковровые покрытия чистят щеткой смоченной в 1% растворе хлорамина.
- Полы и другие поверхности моют горячим 2% мыльным или содовым раствором. Таким же образом обрабатывают дверные ручки туалета и смывного бачка.
Вакцинация направлена на снижение восприимчивости к вирусу.
- Иммуноглобулин человека нормальный. Препарат вводят внутривенно капельно людям, проживающим в одной квартире с заболевшим. Препарат содержит готовые донорские антитела против гепатита А и других инфекций. Его использование в несколько раз снижает риск заболеть.
- Вакцина против гепатита А – смесь обезвреженных очищенных вирусов. В ответ на введение вакцины организм вырабатывает специфические антитела. Поэтому если происходит заражение, то болезнь не развивается – антитела быстро обезвреживают вирусы.
Ее введение рекомендовано людям, находящимся в группе риска:
- Путешественникам, отбывающим в страны с низким уровнем гигиены
- Военнослужащим, длительное время пребывающим в полевых условиях
- Людям в лагерях беженцев и других местах, где невозможно соблюсти правила гигиены из-за отсутствия водопровода и канализации
- медицинский персонал
- работники предприятий пищевой промышленности
- тщательно мыть руки после посещения туалета
- пить только кипяченую воду
- мыть овощи, фрукты и зелень
- не купаться в водоемах, в которые могли попасть сточные воды
- тщательно проваривать и прожаривать продукты при приготовлении
Для предотвращения распространения инфекции, медработники наблюдают за людьми, находившимися в контакте с больным:
- Карантин в группах и детских коллективах сроком на 35 суток с момента изоляции последнего заболевшего заболевшего
- Наблюдение за всеми контактировавшими. Проверяют, нет ли желтушности на слизистых оболочках и склерах, не увеличена ли печень. При появлении гриппоподобных симптомов их необходимо изолировать
- Анализ крови на наличие специфических антител к вирусу гепатита А (IgG)
Гепатит А считается относительно доброкачественным заболеванием, но требует серьезного отношения и лечения. В противном случае его последствия могут ощущаться на протяжении месяцев и лет.
Как и чем лечить желчный пузырь в домашних условиях? Народные средства и методы

Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день…
Проводить лечение желчного пузыря в домашних условиях можно после всестороннего обследования и точно поставленного диагноза. Орган служит для накапливания поступающей из печени желчи и ее высвобождения в тонкий кишечник. Без участия желчи невозможно нормальное течение пищеварительных процессов. Поэтому следует тщательно следить за состоянием органа, проводить профилактику болезней.
Желчь производится клетками печени. Ею организм снабжает двенадцатиперстную кишку во время фазы пищеварения. Желчь бывает молодой, выделяемой непосредственно печенью, и зрелой, исходящей из желчного пузыря.
Желчь улучшает моторику кишечника, участвует в растворении жиров, стимулирует выработку пищеварительных гормонов, участвует в выделительных функциях организма.

При плохой работе жёлчного пузыря происходят негативные изменения во всей пищеварительной системе.
К самым распространенным проблемам относятся:
- желчнокаменная болезнь;
- дискинезия протоков;
- холецистит;
- перегиб желчного пузыря.
При желчнокаменной болезни в пузыре образуются камни. Возникновение связано, в основном, с высоким уровнем холестерина на фоне недостаточной выработки желчных кислот и фосфолипидов. Болезнь также провоцируется наличием диабета и ожирения.
Дискинезией называют нарушение двигательных функций желчных протоков. В результате наблюдается застой желчи или излишнее ее выделение. Дискинезию протоков провоцируют стрессы и чрезмерные физические нагрузки.

Калькулезный холецистит
Холецистит означает воспалительный процесс в желчном пузыре, возникающий по причине инфекции. В хроническую фазу заболевание переходит, когда орган переполнен конкрементами и не может качественно выполнять свои функции. Во время обострений требуется экстренная помощь врача.
При перегибе пузыря характерно нарушение оттока желчи, что ведет к замедлению реакций, связанных с расщеплением жиров. Создаются условия для развития других патологий.
Для каждой патологии характерны свои симптомы.
При желчнокаменной болезни наблюдаются:
![]()
тошнота и рвота;- тяжесть, неприятные ощущения после потребления жирной и острой пищи;
- регулярная боль в правом подреберье;
- горечь во рту.
Если конкременты препятствуют нормальному току желчи, закрывают просвет протока, становятся причиной опасного для жизни воспаления, их удаляют вместе с желчным пузырем.
При дискинезии кроме характерной боли в правом боку наблюдаются:
- учащенное сердцебиение;
- потливость;
- ощущение горечи во рту;
- нервозное состояние;
- головная боль.
При дискинезии выводящих путей противопоказаны высокие физические нагрузки.
При хроническом холецистите выделяют симптомы:
![]()
сильная боль в подреберье;- апатия к внешним раздражителям;
- повышенная температура;
- кишечные расстройства;
- психоэмоциональные нарушения;
- зуд и изменение цвета кожных покровов.
Холецистит лечат комплексно: при помощи медикаментозной терапии, диеты, физиотерапевтических процедур.
Чтобы нормализовать желчеотделение и восстановить нормальную работу желчного пузыря, в составе комплексной терапии допустимо использовать народные методы.
Чистка желчного пузыря от застоявшейся желчи народными средствами улучшит состояние билиарной системы, поможет нормализовать функции.
Во время предварительной подготовки проводят очищение кишечника, соблюдают питьевой режим и диету на протяжении недели. Основой рациона должны стать овощи, фрукты, натуральные соки, пища с высоким содержанием клетчатки.

Допустим прием нежирных сортом мяса и рыбы. А вот выпечку, свежий хлеб, сладости следует совсем исключить. Пить следует не менее 2 литров жидкости, отдавая предпочтение простой и минеральной воде без газа, сокам, травяным чаям.
Под запретом при любых заболеваниях желчного пузыря:
- концентрированные мясные бульоны;
- жирные, жареные блюда;
- специи и приправы;
- копчености;
- консервы;
- алкоголь.
По исходу подготовительного курса приступают к очищению желчного пузыря.
Для этого подходят следующие способы:
![]()
Мягким желчегонным действием обладает оливковое масло. Его принимают натощак 3 раза в день по 30 мл трое суток подряд. Запивают масло соком лимона. Достаточно пары столовых ложек.- Очищению желчных протоков и регенерации способствует сок черной редьки. Готовый сок можно хранить в холодильнике. Принимать по 50 мл после еды. Противопоказано использовать средство при язвенных заболеваниях, почечной недостаточности.
- Стимулируют выработку и отхождение желчи яичные желтки. Свежие промытые яйца разбивают, отделяют желток. На прием необходимо 2 штуки. Потребляют натощак за час до завтрака. Запивать желтки можно соком лимона. Не рекомендуется людям с высоким содержанием холестерина в крови.
- Помочь желчному пузырю избавиться от застоя желчи может и настой шиповника. Его принимают длительно. В качестве сырья используют плоды, корень, листья растения. Принимают по половине стакана 3 раза в день на протяжении двух недель.
При воспалительных заболеваниях медикаменты составляют основу лечения. Народные же рецепты используют как вспомогательную терапию.
В составе овощных соков присутствуют активные вещества, которые помогают вылечить воспаление, способствуют восстановлению работы желчного пузыря.

При холецистите полезен сок свежей капусты, сок отварной свеклы, черной редьки. Все виды соков можно готовить впрок, хранить на холоде, использовать по мере необходимости.
При холецистите с застойными явлениями помогают вылечиться следующие средства:
- сок 1 лимона развести в стакане воды, добавить ложку соли, пить натощак по утрам;
- приготовить сок из смеси свежих моркови, свеклы, огурца, добавить сок половины лимона, выпить вместо завтрака;
- запаренный на ночь овес полезно есть вместо каши, пить жидкость, добавляя по ложечке меда.
Существуют травы для лечения воспаления и уменьшения симптомов холецистита:
![]()
аир болотный;- дымянка;
- корень одуванчика;
- кошачьи лапки;
- петрушка;
- подорожник;
- зверобой;
- тысячелистник;
- лист березы;
- ромашка;
- кукурузные рыльца;
- пижма.
При первых симптомах воспаления можно попробовать помочь себе следующими способами:
- При тошноте, рвоте, неприятном привкусе во рту возьмите щепотку дымянки, заварите 0,5 л кипятка, дайте настояться. Принимайте как чай, по нескольку раз в день.
- Отвар аира болотного уменьшает проявления болезненности и тяжести в правом подреберье. Пить снадобье необходимо длительно. Первый прием — натощак, количество приемов в день — 3.
- Улучшить состояние желчного пузыря и запустить желчь по протокам поможет отвар из смеси листьев березы, подорожника, мяты, зверобоя и бессмертника. Принимать по нескольку глотков отвара перед каждым приемом пищи.
![]()
Траву полыни заваривают кипятком, принимают по половине стакана натощак ежедневно.- Кукурузные рыльца купируют боль, снижают воспаление. Траву заваривают кипятком и пьют трижды в день 1-2 недели.
Смеси трав используют, чтобы усилить их действие и получить комплексный эффект: желчегонный, мочегонный, противовоспалительный, противоотечный.
Врач-гастроэнтеролог 1 категории Попов В.Р.: “Лекарства последнего поколения совмещают в себе плюсы фармакологических и натуральных средств: они действуют также быстро, как таблетки, но также безопасны, как средства народной медицины. Из самых популярных я выделил бы “Гепаклин” – это …”
При диагностированной дискинезии важно добиться восстановления двигательных функций желчных путей. Этому способствуют травы и физкультура. Рекомендуется умеренная двигательная активность, комплексы ЛФК, плавание, езда на велосипеде.
Сократительную функцию протоков улучшают с помощью народных методов:
- лимонный сок принимают по 2-3 столовые ложки за 15 минут до еды;
- тот же эффект дает прием сока грейпфрута;
- 100 мл квашеной капусты принимать натощак в течение недели;
- смесь лимонного сока и оливкового масла в пропорции 1:1 принимать натощак по 30 мл, трижды в день;
- настой овса или хлопьев пить в теплом виде по половине стакана каждое утро;
- натуральный яблочный сок смешивают с ложкой меда, принимают натощак по стакану;
- в салаты из свежих овощей добавляют пророщенные зерна пшеницы, заправляют растительным маслом.
Полипы — доброкачественные образования, которые способны переродиться в злокачественные при определенных условиях.
При предрасположенности к росту полипов принимайте следующие средства:
- настой чистотела;
- отвар пижмы, девясила, настурции, бархатцев;
- чай из смеси пастушьей сумки, подорожника, корня аира, спорыша, листьев земляники, шиповника;
- настой ромашки и чистотела разводить в стакане воды по 30 мл, принимать натощак.

Настой чистотела
Перегиб становится следствием других заболеваний: желчнокаменной болезни, холецистита, спаек на слизистой оболочке. Также возможно формирование перегиба при травмах, излишних физических нагрузках. Основу лечения составляют медикаменты, правильное питание, средства на основе природных компонентов и трав.
Полезно при патологии включать в рецепты народной медицины пчелиную пергу и цветочную пыльцу. Из растений помогают золототысячник, бессмертник, зверобой, вахта трехлистная, мать-и-мачеха.
Пациентам с проблемами желчного пузыря рекомендуется здоровый образ жизни, отказ от вредных привычек, умеренные занятия спортом, рациональный подход к питанию.
- Свойства и применение медвежей желчи, приготовление настойки
- Народные средства, желчегонные травы при лечении холецистита
- Применение отвара корня ревеня при гепатите — особенности лечения, рецепты и отзывы
- Как заварить кукурузные рыльца для печени? Лечебные свойства, польза и вред
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Можно ли заниматься спортом при гепатите?
- 1 Можно ли заниматься спортом: общие рекомендации
- 1.1 Полезные виды спорта
- 2 Меры предосторожности при физических нагрузках у людей с гепатитом
Инфицирование вирусом гепатита отмечается у многих людей. Можно ли заниматься спортом при гепатите С? При благоприятном состоянии зараженного разрешены посильные физические нагрузки. Но при таких занятиях больному следует очень внимательно прислушиваться к своему внутреннему состоянию. Спорт при гепатите противопоказан в острой стадии болезни, и когда инфицированный ослаблен. Перед любыми тренировками пациенту с гепатитом специалисты рекомендуют посетить лечащего врача для обследования, дабы не усугубить заболевание.

К основным рекомендациям для пациента с гепатитом во время занятия спортом относят:
- допущение физической деятельности только по прошествии острого этапа болезни;
- подбор физических нагрузок с учетом индивидуальных особенностей пациента (стадия болезни, состояние и физическая подготовка больного);
- тренировки следует проводить аккуратно и с особым вниманием к внутреннему состоянию.
Вернуться к оглавлению

Умеренные физические нагрузки положительно влияют на организм больного.
Снижение физической активности замедляет обмен веществ и оказывает негативное влияние на иммунную систему. Спортивная деятельность в умеренных пределах оказывает благоприятное влияние на разные системы организма пациента, a именно:
- активизирует иммунные силы, которые помогают бороться с болезнью;
- улучшает кровообращение в брюшной зоне;
- оказывает нормализующее действие на органы пищеварения;
- уравновешивает моторную функциональность желчного и его путей;
- стимулирует поступление крови к печени.
Больному рекомендуется заниматься групповыми спортивными занятиями, что помогает избегать замкнутости и состояний депрессии. Взаимодействие с людьми во время тренировок помогает пациенту отстраниться от своего диагноза и участвовать в активном социальном взаимодействии. Среди видов спорта для людей с гепатитом рекомендуют:
- спортивную ходьбу;
- бег трусцой;
- походы на лыжах;
- занятия спортом в воде;
- командные спортивные виды;
- танцы.
Вернуться к оглавлению

Солнечные лучи противопоказаны для больных гепатитом.
К мерам предосторожности при занятиях спортом для инфицированных на гепатит людей относят:
- использование личного спортивного инвентаря;
- заклеивание царапин или открытых травм кожи;
- запрет на тренировку под солнечными лучами из-за пагубного воздействия ультрафиолета на печень;
- исключение интенсивных занятий спортом в острые периоды заболевания.
Соблюдение этих правил защитит окружение больного от возможного заражения вирусом и его самого от излишних перегрузок. Спортивные занятия играют важную роль в комплексной терапии патологии, однако благоприятный исход достигается в совокупности с правильным лечением. Пациенту следует соблюдать диетическое питание, которое оказывает щадящее воздействие на печень и исключает потребление вредных веществ (алкоголь, наркотики, никотин и другие).
Гепатит с и спорт — совместимы. Умеренная физическая деятельность благоприятна для всего организма, включая печень. Инфицированным людям при тренировках важно не насиловать свой организм, внимательно отмечать все ощущения и изменения в нем. Рекомендуется перед физическими нагрузками посетить лечащего доктора, который может подобрать специальные упражнения с учетом состояния здоровья пациента и стадии его болезни. Стоит знать, что игнорирование правил для спортивных нагрузок чревато усугублением заболевания, что отрицательно отразиться на всей жизни человека.
Читайте также:







