Фетальный гепатит у новорожденных клинические рекомендации

Причины заражения ребенка
Когда возбудитель проникает в организм, он с током крови попадает в печень. Здесь вирус активно размножается, что вызывает разрушающее и токсическое воздействие на орган. При острой форме у малыша возникают ярко выраженная клиническая картина, а при хроническом течении патология проявляется стерто и незначительно.
Как происходит инфицирование:
- Контакт с биологическими жидкостями человека, страдающего гепатитом (кровь, моча, слюна, молоко матери). Возбудитель легко поступает в организм через микроскопические повреждения.
- Фетальным путем. Если мать инфицирована, вирус проходит сквозь гематоплацентарный барьер и вызывают изменения в печени малыша.
- Через материнское молоко. Некоторые виды микроба легко достигают молочной железы. Вот почему инфицированная мама может заразить грудничка.
- Через загрязненную воду. Если ребенок выпьет жидкость, где содержится высокая концентрация вируса гепатита А, он заразится болезнью Боткина. Это может произойти даже во время купания открытом водоеме, когда малыш случайно заглатывает воду.
- Контактно-бытовым способом. Если ребенок использует чужие средства личной гигиены (зубная щетка, мочалка, полотенце), это может привести к заражению.
- Во время медицинских процедур. Крайне редко ребенок инфицируется гепатитом В или С при оперативном вмешательстве или выполнении инъекции (чаще, если они выполнены вне специализированного медицинского учреждения).
- После пересадки печени. Если малыша развились тяжелые заболевания органа, требуется трансплантация ткани. Существует риск, что донор может быть инфицирован.
- После токсического отравления. Поскольку печень отвечает за обеззараживание организма, ей приходится инактивировать опасные вещества в организме. Некоторые из них способны оказывать разрушительное действие на гепатоциты, что приводит к гибели печеночных клеток.
Чтобы не произошло заражения, дети должны быть защищены от всех перечисленных факторов. Малышам обязательно нужно проводить вакцинацию против гепатита.
Проявления болезни у детей до года
При врожденном гепатите малыш инфицируется внутриутробно. Риск заражения матери особенно велик, если у нее нет необходимой прививки.
Патология печени развивается у новорожденных и грудничков стремительно. Вероятность осложнений зависит от веса малыша и сопутствующих заболеваний внутренних органов.
Отличительные проявления патологии на первом году жизни:
- Иногда заболевание протекает без желтухи.
- Наблюдается увеличение печени (гепатомегалия), при которой границы печени существенно выходят за пределы нормы.
- Патология часто хронизируется.
- Встречаются фульминантная форма гепатита, особенно у грудничков первых 6 месяцев жизни. Состояние очень тяжелое: наблюдается некроз печеночной ткани.
- Болезнь может протекать вместе с бактериальной инфекцией. Такая форма переносится ребенком очень тяжело и требует назначения антибиотиков.
- Нарушается течение основных стадий заболевания. У грудничка может изменяться продолжительность инкубационного, желтушного периода.
- Гепатит у детей часто сопровождается развитием осложнений. Чем младше малыш, тем выше риск появления неблагоприятных последствий.
Чаще всего наиболее тяжелое течение патологии встречается у грудничков на 3–6 месяцах жизни. В некоторых случаях заболевание заканчивается летальным исходом.
Клиническая картина
Признаки патологии зависят от возбудителя инфекционного процесса, а также периода заболевания. Гепатит у ребенка проходит 4 последовательные стадии. В инкубационную отсутствует симптоматика. При гепатите А (ВГА) она длится 7–50 суток, В – от месяца до полугода, С – от нескольких дней до 26 недель.
Преджелтушная стадия
Характеризуется возникновением первых симптомов. Они зависят от того, по какому типу протекает период. Различают 4 варианта преджелтушной стадии:
- Катаральная форма. У ребенка отмечается повышенная температура тела. Появляются катаральные нарушения в виде заложенности носа, кашля, слабости и потери аппетита, а также кровотечение из носа. При первичном осмотре у педиатра врач часто ставит диагноз ОРЗ.
- Гастритическая форма. Ребенок жалуется на болезненные ощущения в правом подреберье. Его беспокоит тошнота, потеря аппетита, иногда рвотные позывы. Часто такие признаки можно спутать с проявлениями пищевого отравления.
- Астеновегетативная форма. Характеризуется слабостью, сонивостью и повышенной утомляемостью. Ребенок жалуется на головную боль, отказывается от еды.
- Артралгическая форма. Появляется интенсивная суставная боль. На кожных покровах образуются высыпания. Является признаком гепатита В.
Продолжительность преджелтушной стадии зависит от возбудителя. Для ВГА она составляет около 1 недели. Для остальных форм длится около 2–3 недель. С окончанием преджелтушной стадии увеличивается печень, моча становится темной.
Период желтухи
За 1–2 суток кожные покровы и слизистые окрашиваются в желтоватый цвет. Сначала можно увидеть изменения на склерах, а потом они распространяются на слизистую полости рта, лицо, тело и конечности. В дальнейшем желтуха пропадает в обратной последовательности.
При ВГА эта стадия начинается раньше, быстро нарастает и проходит по сравнению с другими видами. Желтуха при гепатите В отличается продолжительным преджелтушным периодом. Она медленно нарастает на протяжении долгого времени.
Моча становится темной окраски, напоминающую крепкий чай. Кал обесцвечивается и становится похож на белую глиняную массу.
Часто у маленьких пациентов возникает кожный зуд.
Врач нащупывает увеличенные размеры печени и селезенки.
При тяжелом течении наблюдаются петехии на коже и носовые кровотечения. Ребенка беспокоят расстройства центральной нервной системы: вялость, расстройство сна, бессонница. Иногда возникают рвотные позывы и урежение частоты пульса.
Со временем желтуха исчезает, печень с селезенкой обретают нормальные размеры, а цвет мочи становится привычным.
Фульминантная форма
Это наиболее тяжелая форма гепатита. Происходит усиленная продукция антител, поражающих печень. Наступает некротизация ткани органа. Патология наблюдается у малышей первого года жизни: их иммунная система несовершенна.
Стадия выздоровления или перехода в хронический процесс
К 3–4 неделе симптоматика ВГА стихает. Больной полностью выздоравливает.
При гепатите В период длится до трех месяцев. Малыша беспокоит ощущение тяжести в области правого подреберья, недомогание. Врач нащупывает увеличенную печень. Если лечение было эффективным, пациент выздоравливает.
При неудачной терапии наступает хронизация инфекции.
Такой больной нуждается в наблюдении и контроле заболевания. Оно может быть причиной опасных осложнений.
Лечение
Дети госпитализируются в инфекционное отделение, где им проводят комплексную терапию. Клинические рекомендации включают:
- строгий постельный режим;
- диету;
- медикаментозную терапию.
При признаках интоксикации врач назначает растворы глюкозы, сорбенты. Глюкокортикоиды используются при злокачественном течении патологии. При значительном поражении гепатоцитов применяются противовирусные средства, иммуномодуляторы.
Для поддержания работы клеток печени назначаются гепатопротекторы. В период реконвалесценции врач применяет желчегонные лекарства.
Гепатит у детей – тяжелая патология печени, при которой происходит поражение гепатоцитов. Обычно она имеет вирусную этиологию. Заболевание особенно опасно у новорожденных и грудничков, поскольку у них иммунная система несовершенна. Не стоит игнорировать вакцинацию и лишать ребенка защиты. Прививка – эффективный метод уберечь малыша от опасной патологии.
На сегодняшний день распространённость заболеваемостью гепатитом значительно растет. Она охватывает различные слои населения: начиная от лиц раннего детского возраста и заканчивая пожилыми. Кроме того, сегодня нередко стала появляться такая патология, как врождённый или фетальный гепатит, разговор о котором пойдет в данной статье.
Что означает и чем опасен?
Врождённый гепатит – это острая патология вирусной природы, которая возникает при внутриутробном развитии плода или развивается в первые месяцы жизни ребенка (1-2 месяца). Характеризуется быстрым поражением печёночных клеток плода или новорождённого.
Существуют несколько основных форм фетального гепатита, поражающего печень в утробе матери – это гепатиты В, С, реже происходят случаи заражения гепатитом А, D и Е. Заражение болезнью может произойти с 16 недели внутриутробного периода, когда происходит основное развитие всех органов и систем.
Данное заболевание возникает при заражении через сыворотку крови, через плаценту, поэтому эти патологии очень опасны и несут большой риск для дальнейшей жизни новорождённого. Это обусловлено тяжелым клиническим течением, быстрым нарастанием симптомов, несущих опасность для жизни маленького пациента. Кроме того, если заражение произошло через плаценту от матери ребенка, существует немалый риск развития аномалий в строении печени, полного отказа работы органа.
Причины
Чтобы ответить на вопрос, почему у младенцев развивается такая опасная патология, как врождённый гепатит, необходимо знать и учитывать все факторы риска и причины, способные вызвать эту патологию. Основной причиной заражения плода или грудного ребенка в раннем или позднем неонатальном периоде вирусами является попадание патологического агента в кровоток грудничка. Это может произойти различными способами:
- При прохождении вируса через плацентарный барьер – чаще всего происходит на ранних сроках беременности или в третьем триместре беременности, при гепатит-положительной крови у матери.
- Заражение при прохождении через родовые пути болеющей матери.
- Переливание крови грудничку от непроверенного донора.
- Нарушение правил асептики и антисептики при обработке пуповины малыша, при проведении манипуляций, требующих повреждения кожи грудничка.
Кроме того, врождённый гепатит у детей, или поражение печени может произойти в случае, если во время беременности женщина не избегала употребления спиртных и табачных изделий, если она страдала такими болезнями, как:
- Ветрянка.
- Краснуха.
- Тяжелые ОРВИ и грипп.
- Кожно-венерические заболевания.
- Токсоплазмоз.
- Цитомегаловирус.
Гепатит у новорождённых, причины которого могут быть самыми разнообразными, может протекать в различных формах тяжести, на фоне развивающегося сепсиса, в зависимости от степени поражения печени грудничка, от типа недуга.
Типы гепатита у новорождённых
Вирусный гепатит у новорождённых имеет несколько типов течения, которые обусловлены причинами и факторами, вызвавшими эту патологию. На сегодняшний день, выделяют несколько основных типов:
- Гепатит В – сегодня зафиксировано достаточно частое появление этого гепатита у новорождённых. Наиболее часто переходит в хроническую форму течения, которая обусловлена постоянным наличием в крови грудничка вирусного агента. Чаще всего данный тип передается через плаценту или во время прохождения плода по родовым путям.
- Гепатит С вирусной этиологии – появление этого типа у новорождённых обусловлено теми же причинами, что и вирусного гепатита В. Однако, данный тип имеет более медленное течение с длительным отсутствием проявлений патологии. По последним данным, заражение младенцев гепатитом С происходит в 5% случаев.
- Гепатит А – данный тип имеет фекально-оральный путь проникновения к новорождённому. Проявляется очень редко, в случае нарушения правил общепита в больнице, поэтому сегодня практически не зафиксировано случаев врожденной заболеваемости этой патологией, так же, как и случае гепатита Д и Е.
Фетальный гепатит у новорождённых детей требует немедленного принятия мер по оказанию медицинской помощи грудничку, чтобы предотвратить развитие осложнений.
Неонатальный гепатит
Неонатальный гепатит – это одна из разновидностей фетального гепатита, воспаление печеночной ткани, возникающее в ранний (до 7 дня после рождения) или поздний неонатальный период (8-28 сутки). Основные проявления неонатального гепатита возникают в первые недели после рождения ребенка и обнаруживаются, когда неонатолог проводит комплексное обследование младенца. В зависимости от вида возбудителя может проявлять себя различными очагами поражения печени, иметь различную тяжесть течения.
Чаще всего неонатальный гепатит проявляет себя так же, как и генерализованная инфекция – сепсис. Кроме того, в случае заражения гепатитом В или С существует высокий риск бессимптомной клинической картины болезни. Для неонатальной формы характерно затяжное течение желтушной стадии болезни.
Симптомы
Несмотря на различные типы врожденного недуга у детей, симптомы имеют схожую клиническую картину, основанную на поражении печени. Однако существует различная степень и форма выраженности этой болезни у новорождённых:
- Безжелтушная – для данной стадии характерно появление вялости и слабости ребенка, отказ новорождённого от еды, малыш бледный. Кроме того, при проведении полного обследования, отмечается увеличение сегментов печени и селезёнки.
- Преджелтушная – это стадия перехода одной формы в другую, характеризуется усилением всех проявлений безжелтушной формы, длится от нескольких часов, до нескольких дней. При этом малыш не спит, срыгивает всю еду – характерно появление симптомов обезвоживания младенца; у него может появляться незначительная температура тела. Для данной стадии свойственно и потемнение мочи, осветление кала.
- Желтушная – это стадия всех клинических проявлений болезни, которой свойственно: высокая температура, малыш вялый, не ест, появление желтухи. Со стороны органов желудочно-кишечного тракта появляется нарушение работы – стул становится жидким, частым. Кожа и слизистые становится желтушного цвета. Часто при данной форме начинают развиваться признаки печёночной энцефалопатии, поражение нервной системы грудничка.
При появлении хотя бы одного признака ребенок должен быть срочно госпитализирован в палаты интенсивной терапии, где будет полноценно обследоваться и проходить лечение.
Диагностика
Если произошло внутриутробное заражение патологией или существовал риск появления этой болезни, то сразу после рождения ребенка отправляют на обследование. Основой диагностических процедур является обследование новорождённого – осмотр, перкуссия, пальпация, использование лабораторных и дополнительных методов диагностики.
Лабораторные исследования несут наиболее значимую характеристику и дают основные понятия о наличии болезни, включают в себя:
- Общий анализ крови – даёт обнаружить снижение лейкоцитарной массы в кровотоке малыша.
- Общий анализ мочи – при наличии желтушной стадии в моче появляются уробилин и пигменты желчи.
- Коагулограмма – назначается для определения фибриногена и снижения уровня свёртываемости крови больного.
- Биохимия крови – для гепатита характерно повышение уровня прямого билирубина, АЛТ и АСТ сегментов.
- Серологические обследования – позволяют обнаружить антитела гепатита определённой группы в крови малыша.
- ПЦР – диагностика.
К дополнительным методам диагностики относят УЗИ органов брюшной полости, позволяющее выявить состояние печени и селезенки, других органов при наличии заболевания; биопсия печени для определения очагов поражения и выявления типа недуга. Важно оценить необходимость дифференцировать болезнь с другими патологиями детского возраста – галактоземией, внутрипечёночным холестазом, врождённой гемолитической анемией.
Лечение
Лечение гепатита у новорождённых должно начинаться в кратчайшее время после его обнаружения. Основные терапевтические мероприятия в данном случае будут направлены на восстановление клеток печени младенца, в зависимости от типа и стадии патологии. Это позволит избежать негативных последствий и осложнений.
К сожалению, сегодня не разработано специальных методов лечения недуга у новорождённых. Поэтому основными принципами является поддерживающее лечение. Так, основным принципом терапевтических мероприятий при остром фетальном гепатите будет назначение гепатопротекторов (Карсил, Гепабене, Эссенциале) и противовирусных средств (чаще всего новорождённым показано применение Виферона). Назначение этих средств исходит из веса грудничка и должно строго контролироваться неонатологом и педиатром.
Кроме того, важной составляющей лечения является диетотерапия матери ребенка, если происходит грудное вскармливание малыша – полное устранение жирных, жареных блюд, аллергенов – цитрусовых, орехов, продуктов, содержащих усилители вкуса и красители. В некоторых случаях переходят на искусственное вскармливание с помощью витаминсодержащих смесей.
Важно проводить дегидратационную терапию – для этого грудничку назначается введение инфузионных растворов для увеличения количества жидкости. Показано введение витамина К – для улучшения свёртываемости крови.
Осложнения
Часто терапия заболевания не даёт хороших результатов – это связано со скрытым течением многих признаков недуга у новорождённых, быстрым воздействием болезни. Последствия врождённой патологии могут оказывать влияние не только на органы ЖКТ, но и на весь организм ребенка в целом, от чего зависит и прогноз болезни:
- Переход в хроническую стадию.
- Цирроз печени.
- Холестаз.
- Повышение давления в портальных печёночных венах и артериях.
- Рахит, остеопороз, гиповитаминоз К и Е.
- Печёночная энцефалопатия.
- Задержка развития младенца.
- Острая почечная и печёночная недостаточность.
Данных осложнений можно избежать, только если вовремя диагностировать и начать терапевтические мероприятия, направленные на поддержание жизнеспособности печени младенца. В некоторых случаях быстрое течение фетального гепатита может привести к смерти грудничка.
Профилактика и прогноз
Врожденный гепатит можно предотвратить – для этого необходимо соблюдать все меры профилактики заболевания. Так, каждую беременную женщину обследуют на наличие гепатита, токсоплазмоза и краснухи во время беременности.
Важным критерием профилактики недуга у новорождённых является проведения троекратной вакцинопрофилактики грудничка, осуществляемой в первые месяцы жизни младенца.
Прогноз заболевания зависит от стадии и типа болезни, наличия осложнений – так, на сегодняшний день существует высокая вероятность положительного исхода врождённого недуга у детей. Смертность новорождённых от данной патологии в среднем составляет 2-5%.
Видео
Желтуха – Школа доктора Комаровского.






Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
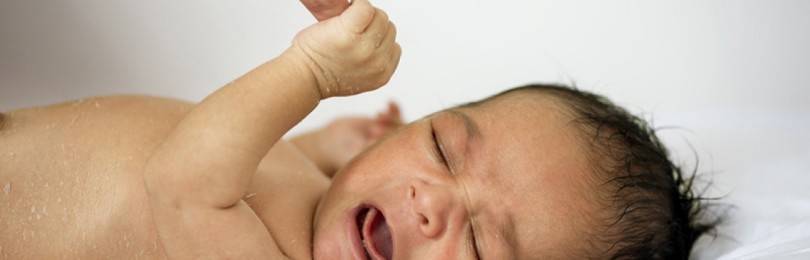
Врожденный гепатит у ребенка – гетерогенная патология, которая возникает вследствие внутриутробного воздействия негативных факторов на печень. Клинически проявляется увеличением печени, селезенки, отставанием психического развития, неврологическими симптомами. Признаки наблюдаются через несколько дней или месяцев.
Диагностика носит дифференциальный характер, включает множество исследований. К ним относят определение АЛТ, АСТ, ЩФ, антигенов HBs, HBe, HBc, РСК. Проводится иммуноферментное исследование, ПЦР. Из инструментальных методов эффективны УЗИ и биопсия печени с последующим гистологическим исследованием.
Рассмотрим, какие причины развития врожденного гепатита, симптомы и особенности лечения, и как патология повлияет на будущее ребенка.
Что такое фетальный гепатит

Фетальные гепатиты – группа заболеваний острого либо хронического течения, приводящая к другим недугам печени воспалительного, дистрофического характера.
Возникает в период внутриутробного развития либо в течение 1-2-х месяцев после рождения ребенка.
По статистике, около 15% новорожденных детей заражаются трансплацентарным способом, 10% во время родовой деятельности. Вероятность развития фетального гепатита у малыша обусловлена этиологическим фактором. На фоне острого гепатита B риски составляют до 90%.
Рассмотрим, как может передаваться возбудитель ребенку, как происходит инфицирование во время внутриутробного развития. Доминирующим фактором в патогенезе играют инфекции вирусного характера, которые включены в группу TORCH.
В эту группу включают вирус гепатита B, цитомегаловирусную инфекции, ВПЧ, Эпштейна-Барра, краснуху. Привести к врожденному гепатиту могут заболевания, которые диагностировали у матери во время беременности.
К таким патологиям относят паразитарные и бактериальные недуги:
- Сифилис.
- Листериоз (инфекция, спровоцированная микроорганизмом Listeria).
- Туберкулезное поражение любой локализации.
- Токсоплазмоз.
К факторам риска со стороны мамы относят длительное применение лекарственных препаратов, которые обладают гепатотоксическим свойством. Дополнить список можно потреблением алкогольной и наркотической продукции, курением во время беременности.
Со стороны ребенка стать толчком для развития врожденного гепатита могут генетические ферментопатии:
- Недостаток тирозина в организме.
- Муковисцидоз.
- Нарушение углеводного обмена.
Механизм инфицирования базируется на вертикальной передаче возбудителя либо патогенных микроорганизмов от мамы к ребенку либо на интранатальной аспирации околоплодными водами во время родовой деятельности. Очень редко малыш заражается при контакте слизистых оболочек с инфицированными родовыми путями.
Врожденный вирусный гепатит у ребенка бывает нескольких вариаций по течению, которые базируются на этиологических факторах, спровоцировавших заболевание.
Выделяют такие заболевания:
- Гепатит B. Поскольку в крови младенца циркулирует множество копий вируса, болезнь в большинстве случаев переходит в хроническую форму. Чаще всего путь передачи трансплацентарный либо во время прохождения по родовым путям.
- Врожденный гепатит C – причины аналогичны предыдущему типу. Отличается медленным течением с продолжительным отсутствием клинических признаков. Заражение происходит в 5% случаев от больной матери.
- Гепатит A. Очень редкое врожденное заболевание. На сегодняшний момент зафиксированы единичные случаи внутриутробного заражения (аналогичная картина наблюдается в отношении гепатитов E и D).
Фетальный гепатит необходимо лечить незамедлительно, потому что высока вероятность осложнений.
Это одна из разновидностей врожденного гепатита. Характеризуется воспалительным процессом в печени. Воспаление возникает в период до семи суток после рождения либо в поздний неонатальный период (с 8 по 28 день). Основная клиника проявляется на 10-12 день. У маленького ребенка формируются инфекционные очаги в печени, болезнь отличается тяжестью течения – зависит от вида возбудителя.
Клиника у малышей

Сроки проявления симптомов фетального гепатита, клиника обусловлены этиологией. Так, идиопатическая разновидность проявляется в течение 2-10 суток жизни малыша. К основным симптомам относят пожелтение кожного покрова, склер глаз, видимых слизистых оболочек.
Выраженность окраски может варьироваться – от легкой желтизны до сильного пожелтения ребенка. В течение дальнейших нескольких суток кожный покров становится зеленоватого оттенка. Также идиопатическая форма всегда протекает с нарушением общего состояния.
К диагностическим признакам относят вялость ребенка, апатию, дефицит массы тела, медленную прибавку в весе, увеличение живота, рвоту, скопление жидкости в брюшной полости. С первых дней моча у ребенка ненормального цвета – кирпичная или красноватая, через несколько недель светлеют фекалии.
В тяжелых случаях врожденный гепатит провоцируют нарушения неврологического характера:
- Снижается тонус рефлексов.
- Вялые парезы.
- Маленький ребенок не может сосать грудь, трудности с глотанием.
- Судорожные состояния (редко).
- Менингеальный синдром (редко).
Продолжительность недуга варьируется от 2-х недель до нескольких месяцев. Заболевание, которое вызвано HBV-возбудителем, клиникой не отличается.
На 2-3 день после рождения появляются первые признаки врожденного гепатита бактериальной природы:
- Увеличение температуры тела.
- Гепатомегалия.
- Нарушения пищеварительного тракта.
- Понос.
- Инфекционно-токсический шок.
- Пневмония.
- Симптоматика энцефалита.
Клиника отличается, обусловлена возбудителем болезни. Так, при цитомегаловирусной инфекции проявляется гидро- или микроцефалия, поражаются легкие, почки, сетчатка глаз. При краснухе не зарастают артериальные протоки, наблюдается поражение внутреннего уха и хрусталика.
Основные и дополнительные методы диагностики
Диагностика состоит из изучения истории болезни, глубокого обследования новорожденного малыша, матери. Делают лабораторные анализы, проводят инструментальные исследования. Педиатр на фоне физикального обследования осматривает кожу, слизистые на предмет изменения цвета. Обязательно оцениваются размеры печени, селезенки.
Наиболее информативный лабораторный метод – печеночные пробы. Существенно возрастают такие показатели как АЛТ и АСТ, в крови растет уровень билирубина (и прямой, и непрямой), ЩФ. Исследование фекалий показывает, что в них отсутствует желчь, а в урине имеется уробилин.
Особое внимание уделяется анализам вирусологического, иммунологического характера. Они позволяют выявить причину недуга. Обязательно делают анализ на выявление антигенов HBs, HBe, HBc в биологической жидкости. Иммуноферментный анализ позволяет выявить IgG и IgM.
- Наиболее простой и быстрый способ, позволяющий обнаружить врожденный гепатит у ребенка, нарушения печени, является УЗИ. Определяют структурные преобразования печеночных тканей, желчного пузыря и каналов.
- Биопсия. В некоторых случаях это необходимость, чтобы подтвердить диагноз, когда лабораторные анализы и УЗИ несколько расплывчаты.
По гистологическому исследованию печени у детей выявляют фиброзные изменения, отмирание либо склеивание функциональных печеночных единиц.
Методы лечения

Основой благоприятного прогноза будет являться своевременность диагностики и последующего лечения. Это позволяет предупредить негативные последствия. Терапевтическая стратегия ориентирована на восстановление печеночных клеток новорожденного ребенка.
На фоне идиопатической формы проводится патогенетическое либо симптоматическое лечение. Требуется скорректировать рацион ребенка. Если у взрослой женщины (матери) подтвержден острый вирусный гепатит, то обязательно отменяют лактацию – малыша переводят на искусственные смеси. В других случаях грудное кормление разрешено, дополнительно прописывают средства для восстановления водного и электролитного баланса.
Смесь для кормления подбирают ту, которая изобилует триглицеридами, кальцием, фосфором, цинком и водорастворимыми витаминами. Если был диагностирован холестатический синдром у грудничка, то дополнительно требуется применение токоферола и ретинола.
Рекомендации врачей по препаратам для лечения врожденного гепатита:
- Гепатопротекторы – восстанавливают печеночные клетки, ускоряют регенерационные процессы, улучшают функциональность печени.
- Желчегонные средства способствуют лучшей выработке и отхождению желчи.
- Гормональные лекарства.
- Интерфероны.
Если имеются структурные аномалии, то эффективность консервативного лечения практически нулевая. Требуется проведение оперативного вмешательства. В тяжелых случаях единственный способ спасти ребенка – это трансплантация железы.
Врожденный цирроз у ребенка
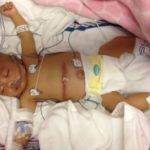
Врожденный цирроз печени у новорожденного малыша – опасное и тяжелое заболевание, развивающееся еще во внутриутробном периоде. Паренхима печени замещается фиброзными тканями, что приводит к формированию печеночной недостаточности, портальной гипертензии (повышению давления в воротной вене) и др. осложнениям.
Циррозное поражение у ребенка, который недавно появился на свет, лечится только одним способом – пересадка органа. При отсутствии трансплантации летальный исход. Даже при адекватном лечении прогноз неблагоприятный.
Врожденное циррозное поражение развивается по разным причинам. Медицинские специалисты выделяют следующие этиологические факторы:
- Вирусный гепатит B, С или D.
- Краснуха, цитомегаловирус.
- Токсоплазмоз.
- ВИЧ-инфекция.
- Сифилис.
- Наследственные недуги – патология Вильсона-Коновалова, гемохроматоз (когда нарушается обмен железа в организме), органическая непереносимость фруктозы и др.
В медицине выделяют классификацию врожденного цирроза в соответствии с морфологической структурой заболевания. Так, бывает макронодулярная форма (размер узелков более 3-х миллиметров в диаметре), микронодулярная (размеры узелков на печени варьируются от 1 до 3-х мм).
Иногда у малышей формируется септальная форма цирроза, вследствие которой разрушаются перегородки между функциональными дольками печени, при этом фиброзные узелки отсутствуют. В редких случаях встречается смешанная форма.
Врожденный цирроз печени у новорожденных проявляется симптомами:
- Капризность.
- Увеличение температуры тела.
- Маленький ребенок практически не спит.
- Снижение массы тела.
- Постоянные срыгивания.
- Появление венозной сети на коже живота.
- Рвота с примесью крови.
- На кожном покрове новорожденного формируются сосудистые звездочки.
- Мелена – черный жидкий стул, имеющий дегтеобразную консистенцию и неприятный запах, образующийся из крови под влиянием содержимого кишечника, желудка.
После обнаружения гепатита проводится противовирусное лечение (когда причиной является вирусный возбудитель). Назначают вливание гормональных, желчегонных препаратов, гепатопротекторов. Переливают донорскую эритроцитарную массу и плазму, если имеется массивное внутреннее кровотечение в ЖКТ.
Все консервативные способы лечения относятся к поддерживающей терапии, поскольку требуется экстренная трансплантация печени. В противном случае развиваются осложнения в виде печеночной недостаточности, перитонита (воспаление листков брюшины), сепсиса, комы печени, асцита. Все это приводит к усугублению клиники, смерти.
Читайте также:


