Фармакотерапия хронического гепатита с
При лечении хронического гепатита необходимо учитывать его этиологию, фазу развития вируса, наличие суперинфекции (вирусом гепатита D). Основу лечения составляет этиотропная противовирусная терапия. В настоящее время используют препарат а-интерферон для лечения хронического гепатита - препарат с доказанной противовирусной активностью.
Вирусный хронический гепатит - лечение, препараты
Постельный режим показан при лечении обострений хронического гепатита с высокой активностью. При хроническом гепатите с умеренной и минимальной активностью для лечения показан щадящий режим с ограничением физических и эмоциональных нагрузок. Противопоказаны при лечении хронического гепатита препаратами вакцинации, инсоляции, тепловые процедуры, переохлаждение. Устраняют профессиональные и бытовые вредности, санируют хронические очаги инфекции. Диета должна быть полноценной, содержащей 100-120 г белков, 80-100 г жиров, 400-500 г углеводов. Ограничения животного белка оправданы при печёночной энцефалопатии, соли - при асците.
Препарат интерферон для лечения хронического гепатита
Препарат а-Интерферон в подавляющем большинстве случаев не элиминирует вирусы гепатита, а прекращает их репликацию. При хроническом гепатите В наибольшее распространение получила следующая схема лечения: а-интерферон вводят по 5 млн ЕД п/к ежедневно или 10 млн ЕД 3 раза в неделю в течение 4-6 мес. В результате лечения у 40-50% больных нормализуется активность аминотрансфераз, исчезает HBeAg из сыворотки крови и появляются AT к нему, улучшается гистологическая картина печени. При возникновении рецидива хронического гепатита проводят повторный курс лечения интерферонотерапии, так как это снижает риск возникновения цирроза печени и печёночно-клеточной карциномы. Если перед началом лечения препаратом уровень аминотрансфераз низкий, то до назначения интерферонотерапии проводят лечение преднизолоном в течение 6 нед по схеме: 2 нед по 60 мг/сут, 2 нед по 40 мг/сут, 2 нед по 20 мг/сут. Через 2 нед назначают интерферон в дозе 5 млн ЕД 3 раза в неделю в течение 3 мес. Преднизолон вызывает эффект "иммунного рикошета", после его отмены происходит стимуляция иммунных механизмов, увеличение выработки эндогенного интерферона, усиление лизиса инфицированных гепатоцитов. В последние годы наиболее предпочтительным в лечении хронического гепатита В считают ламивудин в дозе 100 мг внутрь ежедневно в течение 1-4 лет. Ламивудин даёт значительно меньше побочных эффектов по сравнению с а-интерфероном, однако на поздних сроках лечения он может вызвать мутации генома вируса гепатита В, о чём может свидетельствовать нарастание уровня АЛТ и появление HBV-ДНК в сыворотке крови.

Для лечения хронического гепатита С препарат а-интерферон используют для лечения в дозе 3 млн ЕД 3 раза в неделю в течение 6-12 мес. Стабильные положительные результаты лечения препаратом а-интерфероном удаётся получить у 20- 25% больных. В пожилом возрасте эффективность ниже, положительные результаты наблюдают только у 5-10%. Это объясняют высокой склонностью вируса к мутациям, а также активной внепечёночной репликацией. В лечении хронического вирусного гепатита С получила комбинация а-интерферона с рибавирином (предпочтительно 1000-1200 мл ежедневно в течение 12 мес), позволяющая добиться стойкого эффекта лечения хронического гепатита у 40-50% пациентов. Урсодезоксихолевая кислота обладает антихолеста-тическим, иммуномодулирующим эффектом и эффективна при холеста-тическом синдроме, нередко сопутствуующем хроническому гепатиту С. Назначают в дозе 10-15 мг/кг/сут в течение месяца.
Хронический гепатит D характеризуется высокой резистентностью к противовирусной терапии, поэтому а-интерферон назначают в дозе 9-10 млн ЕД 3 раза в неделю в течение 12-18 мес. Стойкий эффект лечения препаратами достигается у 25% больных с хроническим гепатитом, но высокая доза увеличивает риск развития побочных эффектов. Действие а-интерферона развивается медленнее, чем при других видах гепатита, поэтому оценку результата проводят не ранее чем через 12 мес после начала лечения хронического гепатита.
Противопоказания к назначению препарата а-интерферона для лечения хронического гепатита: гиперчувствительность к препарату, наличие декомпенсированного цирроза печени, тяжёлой печёночной недостаточности, беременность, лейко- и тромбоцитопения, тяжёлое заболевание почек, сердечно-сосудистой и центральной нервной систем, при наличии психических расстройств, бронхиальной астмы, аутоиммунных заболеваний.
Побочные эффекты препарата интерферона при лечении хронического гепатита
Наиболее распространённый побочный эффект препарата интерферона при лечении хронического гепатита - гриппопо-добный синдром (лихорадка, миалгии, артралгии). Он развивается у 75-90% больных через 2-5 ч после первых инъекций препарата. Спустя 2-3 нед от начала лечения его выраженность уменьшается или он полностью исчезает. У ряда больных в первые недели лечения развивается цитолитический криз, проявляющийся повышением активности аминотрансфераз. Он свидетельствует о массовой гибели заражённых гепатоцитов. Значительно реже наблюдают другие побочные реакции: уменьшение массы тела, депрессию, алопецию, лейко- и тромбоцитопению.
Лечение аутоиммунного хронического гепатита препаратами
В лечении аутоиммунного хронического гепатита препаратами ведущая роль принадлежит иммуносупрессивной терапии.
Показания к проведению иммуносупрессивной терапии для лечения хронического гепатита:
- Тяжёлые клинические проявления хронического гепатита, угрожающие жизни больного.
- Длительное повышение активности аминотрансфераз более чем в 5 раз, гипергаммаглобулинемия.
- Наличие ступенчатых, мостовидных или мультилобулярных некрозов в ткани печени при морфологическом исследовании.
Противопоказания к иммуносупрессивной терапии препаратами при хроническом гепатите: выраженная портальная гипертензия с отёчно-асцитическим синдромом, тяжёлая печёночная недостаточность, хронические инфекции и общие противопоказания для назначения глюкокортикоидов и цитостатиков.
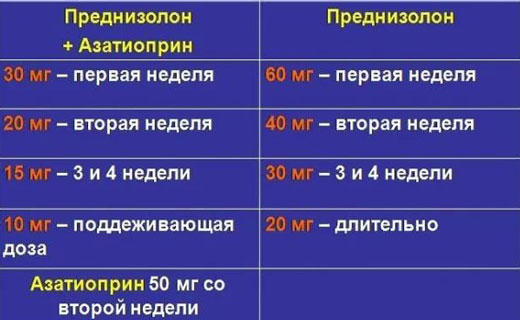
Иммуносупрессивную терапию препаратами проводят преднизолоном (30-40 мг/сут) или метилпреднизолоном (24-32 мг/сут). После достижения эффекта дозу постепенно снижают до поддерживающей дозы 15-20 мг/сут, которую пациенты принимают длительно (от 6 мес до 2 лет) после наступления ремиссии.
Недостаточная эффективность глюкокортикоидов или развитие побочных эффектов служит показанием к назначению препарата азатиоприна для лечения хронического гепатита. В этом случае препарат преднизолон назначают в дозе 15-25 мг/сут, препарат азатиоприн - 50-100 мг/сут. Поддерживающая доза препарата азатиоприна для лечения хронического гепатита составляет 50 мг/сут, преднизолона - 10 мг/сут. Длительность лечения такая же, как при монотерапии преднизолоном. Обе схемы лечения препаратами хронического гепатита одинаково эффективны, но при сочетанном применении осложнения наблюдают в 4 раза реже. Терапия азатиоприном в сочетании с преднизолоном наиболее эффективна на ранних стадиях заболевания.
Алкогольный хронический гепатит - лечение препаратами
Обязательное условие лечения алкогольного гепатита - полное прекращение приёма алкоголя. Диета при лечении хронического гепатита должна быть полноценной (3000 ккал/сут), богатой белком (1 - 1,5 г/кг). При наличии анорексии проводят зондовое энтеральное питание для лечения или осуществляют внутривенное введение аминокислотных смесей. Лекарственное лечение предусматривает назначение препаратов для лечения хронического гепатита: урсодезоксихолевой кислоты в дозе 750-1000 мг/сут в течение нескольких месяцев. У этих больных необходимо выявление вирусов гепатита В и С с помощью ПЦР.
Препараты для лечения хронического лекарственного гепатита
При лекарственных гепатитах необходима отмена препарата или прекращение контакта с токсическим веществом, вызвавшим гепатит для лечения. Устранение этиологического фактора приводит к постепенному стиханию патологического процесса и восстановлению структуры и функций печени. При наличии симптомов холестаза при хроническом гепатите назначают антихолестатические препараты для лечения (урсодезокси-холевая кислота в дозе 750-1000 мг/сут, адеметионин в дозе 800 мг 2 раза в сутки) до достижения клинико-лабораторного эффекта.
Для лечения болезни Уилсона-Коновалова при хронической гепатите используют для лечения препарат пеницилламин (способствует элиминации меди) в дозе 1500 мг/сут пожизненно, при этом дозу изменяют, например, при беременности, развитии цитопении.
Профилактика хронического гепатита
Профилактика препаратами разработана для хронического вирусного гепатита В (вакцина). Вакцинация препаратами даёт возможность снизить заболеваемость хроническим гепатитом В в 10-15 раз. В первую очередь её необходимо проводить лицам, входящим в группы риска: медицинскому персоналу, детям, родившимся от матерей - носителей HBsAg. Критерий эффективности вакцинации препаратами против хронического гепатита - появление в сыворотке крови AT к HBsAg в защитных титрах. Вакцины против вируса гепатита С ввиду его большой изменчивости не существует. Профилактика HCV-инфекции включает эффективное лечение хронического гепатита С в группах риска, а также защиту от факторов риска (наркомания и т.д.)
Прогноз лечения хронического гепатита
Прогноз зависит от стадии болезни, гистологических признаков активности процесса, типа некроза. Возможность полного выздоровления незначительна. Признаками стабилизации процесса хронического гепатита считают стойкую клиническую ремиссию и улучшение биохимических показателей в течение не менее чем 1,5-2 лет. У 10-25% больных хроническим гепатитом возникают спонтанные ремиссии. В 30-50% случаев хронические гепатиты переходят в цирроз печени. Длительная персистенция HBV-ДНК и HCV-PHK может предрасполагать к развитию печёночно-клеточной карциномы, особенно если заболевание началось в детстве или имеется злоупотребление алкоголем. Угроза малигнизации при хроническом гепатите D меньше, чем при гепатите В. Гепатит D сопровождается высокой летальностью; значительная часть больных не доживает до печёночно-клеточной карциномы.
Прогноз лечения аутоиммунного гепатита наименее благоприятен по сравнению с другими формами гепатита. Частота перехода в цирроз выше, а пятилетняя выживаемость при лечении наименьшая по сравнению с аналогичным показателем при других формах гепатита.
Медицинский эксперт статьи

Хронический гепатит С лечение предусматривает длительное и комплексное. Однако, к сожалению, лечение нельзя считать удовлетворительным. Нормализация активности сывороточных трансаминаз во время лечения отмечается у 50% больных; при этом у 50% из них в дальнейшем наблюдаются обострения, так что стойкого эффекта удаётся достичь только у 25% больных. Если для мониторинга использовать уровень HCV-PHK в сыворотке, то эффективность лечения хронического гепатита С окажется ниже.
Результаты можно оценивать, определяя активность АлАТ в динамике. К сожалению, этот показатель недостаточно точно отражает эффект лечения хронического гепатита С. Существенное значение имеет определение HCV-PHK в динамике. Биопсия печени до начала лечения позволяет верифицировать диагноз. Не следует начинать лечение хронического гепатита С больных, у которых биопсия печени выявляет минимальное поражение, а HCV-PHK при исследовании методом ПЦР отсутствует. У больных циррозом печени вероятность достичь улучшения при лечении крайне мала.
Подбор больных для лечения хронического гепатита С очень сложен и требует учёта многих факторов. К благоприятным факторам, связанным с больным, относятся женский пол, отсутствие ожирения и нормальная активность ГГТП сыворотки, малая давность инфицирования и отсутствие гистологических признаков цирроза. Благоприятными факторами, связанными с вирусом, являются низкий уровень виремии, генотип II или III и однородность вирусной популяции.
Неудовлетворительные результаты, связанные с генотипом 1b, относят за счёт мутаций гена N55A.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Медикаментозное лечение хронического гепатита С

[15], [16], [17], [18], [19], [20], [21], [22], [23]
Принятая схема лечения хронического гепатита С интерфероном-а предусматривает инъекции 3 млн ЕД 3 раза в неделю в течение 6 мес. До сих пор нет ясности в том, можно ли улучшить результаты, изменив схему лечения, например увеличив дозу или продолжительность лечения. В контролированном исследовании больные с хроническим гепатитом ни А ни В получали начальный курс интерфероном по 3 млн ЕД 3 раза в неделю в течение 6 мес. Они были распределены на 3 группы: в 1-й группе терапия была продолжена еще 6 мес, во 2-й препарат применялся в меньшей дозе в течение 12 мес и в 3-й назначали плацебо. Наблюдение осуществлялось на протяжении 19-42 мес. У значительной части больных, получавших по 3 млн ЕД 3 раза в неделю в течение 12 мес, нормализовалась активность АлАТ, сыворотка стала HCV РНК-отрицательной и улучшилась гистологическая картина.
Факторы, связанные с благоприятным эффектом противовирусного лечения хронического гепатита С
Факторы, связанные с больным
- Возраст моложе 45 лет
- Женский пол
- Отсутствие ожирения 5 лет
- Давность инфицирования менее
- Отсутствие коинфекции HBV
- Отсутствие иммунодепрессии
- Отсутствие алкоголизма
- Умеренное повышение активности АлАТ
- Нормальная активность ГГТП
- Биопсия печени: низкая активность процесса
- Отсутствие цирроза
Факторы, связанные с вирусом
- Низкий уровень HCV-PHK в сыворотке
- Генотип II или III
- Однородность популяции вируса
- Низкое содержание железа в печени
Три схемы лечения хронического гепатита С ИФН-а (начальная доза 3 млн ЕД 3 раза в неделю в течение 6 мес)
Улучшение при гистологическом исследовании, %
Дополнительное лечение в течение 6 мес начальной дозой
1 млн ЕД 3 раза в неделю в течение 12 мес
В другом исследовании продление терапии с 28 до 52 нед увеличило количество больных со стойким улучшением с 33,3 до 53,5%. Однако 38% больных были резистентны к пролонгированному лечению хронического гепатита С интерфероном. Продление сроков лечения до 60 нед также увеличило долю больных со стойким эффектом. Долговременное лечение хронического гепатита С показано больным с высоким уровнем виремии в период, предшествующий лечению.
Результаты рандомизированного исследования, проведённого в Италии, показали, что стойкий эффект чаще наблюдается у больных, леченных ИФН, вводимом по 6 млн ЕД 3 раза в неделю в течение 6 мес с дальнейшей коррекцией дозы препарата в зависимости от активности АлАТ и продолжением лечения до 12 мес. Почти у половины больных стойко нормализовалась активность АлАТ, исчезла из сыворотки HCV-PHK и улучшилась гистологическая картина печени. Однако больные отличались сравнительно молодым возрастом, малой давностью HCV-инфекции и низкой частотой цирроза. Полученные хорошие результаты не могут отражать общей картины.
Наиболее эффективная доза интерферона и продолжительность курса окончательно не установлены. Метаанализ 20 рандомизированных исследований показал, что лучший коэффициент эффективность / риск был получен при дозе 3 млн ЕД 3 раза в неделю и продолжительности курса, по меньшей мере 12 мес; стойкий эффект лечения сохранялся на протяжении 1 года. При отсутствии улучшения в течение 2 мес лечение продолжать не следует. Несколько улучшенные результаты достигаются при увеличении дозы.
У детей, получающих 5 млн ЕД/м 2 в течение 12 мес, стойкая нормализация активности АлАТ и исчезновение HCV-PHK могут быть достигнуты в 43% случаев.
С улучшением функции печени при хроническом гепатите С и циррозе снижается частота развития гепатоцеллюлярной карциномы.
Наличие антител к микросомам щитовидной железы перед началом терапии интерфероном является фактором риска развития в последующем дисфункции щитовидной железы. При отсутствии антитиреоидных антител риск формирования тиреоидной дисфункции существенно ниже.
У анти-LКМ-положительных больных с хроническим гепатитом С при лечении хронического гепатита С интерфероном повышается риск развития побочных реакций со стороны печени. Тем не менее риск этот минимален по сравнению с ожидаемым эффектом. Однако у таких больных необходим тщательный мониторинг функции печени.
Лечение хронического гепатита С у больных, у которых после курса лечения интерфероном наступило обострение или отсутствовал эффект, представляется сложным. У одних улучшения можно добиться увеличением дозы интерферона до 6 млн ЕД 3 раза в неделю. У других следует рассмотреть вопрос о комбинированной терапии интерфероном с рибавирином. Во многих случаях приходится ограничиваться психологической поддержкой и регулярным наблюдением.
Рибавирин является аналогом гуанозина с широким спектром активности в отношении РНК- и ДНК-содержащих вирусов, включая семейство флавивирусов. У больных с хронической HCV-инфекцией он временно снижает активность АлАТ, но мало влияет на уровень HCV-PHK, который может повыситься.
Изменение схемы дальнейшего лечения ИФН через 2 мес от его начала (3 млн ЕД 3 раза в неделю) в зависимости от активности АлАТ
Продолжение в дозе 3 млн ЕД
Увеличение до 6 млн ЕД
Преимущество рибавирина заключается в пероральном приёме; побочные эффекты минимальны и включают незначительный дискомфорт в животе, гемолиз (во время лечения хронического гепатита С следует контролировать уровни гемоглобина и билирубина в сыворотке) и гиперурикемию. Гемолиз может приводить к увеличению отложения железа в печени.
Исследования дают основания предполагать, что назначение рибавирина в сочетании с интерфероном усиливает противовирусный эффект, особенно у тех больных, у которых не удалось достичь стойкого эффекта при лечении одним интерфероном. Рибавирин назначают в дозе 1000-1200 мг/сут в 2 приёма. Доза интерферона составляет 3 млн ЕД 3 раза в неделю. Оба препарата назначают на 24 нед. Лечение хронического гепатита С сопровождается снижением активности АлАТ, стойким исчезновением HCV-PHK у 40% больных и снижением активности воспалительного и некротического процесса по данным биопсии печени. Комбинация этих препаратов оказалась эффективной также при рецидивах после курса лечения интерфероном у больных без цирроза. Сравнение результатов лечения одним интерфероном, одним рибавирином и их комбинацией показывает, что рибавирин даёт преходящий эффект, а при назначении комбинации препаратов полного и стойкого эффекта удаётся достичь чаще, чем при лечении одним интерфероном. Ещё в одном исследовании 6-месячное лечение хронического гепатита С интерфероном и рибавирином привело к нормализации активности сывороточных трансаминаз у 78% больных, которая сохранялась в течение 5 мес после лечения. При лечении только интерфероном нормализация активности трансаминаз достигнута у 33%, при монотерапии рибавирином активность трансаминаз не нормализовалась.
Упомянутые исследования были выполнены у небольшого количества больных. В настоящее время организуются многоцентровые исследования с включением больных, получающих интерферон впервые, больных, у которых интерферон оказался неэффективным, и больных, у которых после курса лечения интерфероном развилось обострение. Предстоит выяснить, эффективна ли дорогостоящая комбинация интерферона и рибавирина при лечении хронического гепатита С и превосходит ли она доступные в настоящее время средства.

[24], [25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35], [36], [37], [38], [39], [40]
Добавление урсодезоксихолевой кислоты к терапии интерфероном существенно увеличивает период, в течение которого активность АлАТ остается в пределах нормы. Однако она не приводит к исчезновению из крови HCV-PHK и не улучшает гистологическую картину в печени.
Хронический гепатит С, лечение которого оказалось эффективным с помощью применения интерферона, концентрация железа в печени ниже, чем у больных, не отреагировавших на это лечение. Повышенное содержание железа может отражаться на состоянии окислительных процессов и делает клетку легкоранимой. Кровопускания с целью удаления железа в комбинации с назначением интерферона могут повысить эффективность лечения (о чём можно судить по активности АлАТ и уровню HCV-PHK в сыворотке) и снизить вероятность обострений.
Новые противовирусные средства
Разработка новых противовирусных средств и вакцин затрудняется в связи с неудачами в получении подходящей культуры клеток для HCV. Однако знание молекулярной биологии HCV привело к идентификации специфических функций, связанных с определёнными регионами вируса. Последние включают предполагаемый входной рибосомальный участок в 5'-некодирующем регионе, центры активности протеаз и геликаз в регионе NS3 и связанную с регионом NS5 РНК-зависимую РНК-полимеразу. По мере появления методик для исследования этих функций станет возможным и исследование специфической ингибиторной активности новых соединений.

Гепатит С — вирусное заболевание, которое поражает клетки печени. Без своевременного лечения возможно развитие онкологии либо цирроза. Медикаментозное лечение при гепатите С входит в состав комплексной терапии. Только так можно сохранить функциональность железы и вернуть человека к нормальной жизни. Сейчас врачи научились бороться с вирусным заболеванием благодаря эффективным препаратам и новейшим лечебным схемам. Принимать лекарства нужно осторожно, поскольку существует вероятность побочных эффектов.
Типы лекарств против вируса гепатита С
Лечение гепатита основано на приеме противовирусных препаратов. Такие лекарства показывают высокую эффективность только при комплексном использовании, с четким соблюдением схемы. Комбинация подбирается с учетом генотипа заболевания, наличия сопутствующих патологий, цирроза. Обычно назначаются:
- интерфероны;
- противовирусные прямого действия;
- иммуномодуляторы;
- гепатопротекторы.
Острый гепатит лечится индукторами интерфероногенеза, когда терапия интерферонами не дает положительного результата.
Интерферон — это белок, который начинает вырабатываться естественным образом при появлении вируса. Его главная цель — остановить патогенные микроорганизмы и укрепить иммунитет. Сам вирус он не уничтожает, но препятствует его перемещению и распространению по организму. Медикаментозный метод лечения гепатита С основывается на применении интерферона-альфа и Рибавирина одновременно, поскольку терапия одним интерфероном неэффективна.
Лечение вирусного гепатита подразумевает прием препаратов интерферона:
- альфа (Реаферон-ЕС);
- альфа-2а (Интераль, Роферон-А);
- альфа-2б (Интрон А, Альфарона, Эберон альфа Р, Реальдирон);
- альфа натуральный из нормальных лейкоцитов человека (Альфаферон);
- Пэгинтерферон альфа-2а (Пегасис);
- Пэгинтерферон альфа-2б (ПегИнтрон).
Все эти препараты зарегистрированы в России. Вводят их внутримышечно либо подкожно в течение 3 месяцев. В случае необходимости лечение может длиться до 9 месяцев. Монотерапия дает видимый результат только в 10-15% случаев.
Принимать лекарства следует под контролем врача, поскольку имеются серьезные противопоказания и негативные последствия.
Запрещено принимать при гепатите С препараты интерферона в следующих случаях:
- женщинам во время беременности и в период лактации;
- детям, не достигшим 18 лет;
- при непереносимости медикаментов;
- в случае плохой свертываемости крови и склонности к образованию тромбов;
- при почечной/печеночной недостаточности;
- если имеются тяжелые нарушения работы сердечно-сосудистой системы;
- если диагностирован декомпенсированный цирроз печени;
- имеющиеся нервные заболевания, которые сопровождаются припадками, потерей сознания, судорогами.
Самые частые последствия приема интерферонов при гепатите С:
- повышение артериального давления и сердечного ритма;
- бессонница;
- сонливость, депрессивные состояния;
- снижение аппетита;
- проблемы с пищеварением;
- головные боли;
- сыпь на коже;
- общая слабость;
- нарушения менструального цикла.
Несмотря на значительный список негативных реакций, интерферон является одним из самых доступных лекарств для лечения гепатита С.
Медикаментозное лечение гепатита С подразумевает прием противовирусных препаратов прямого действия. Они блокируют производство вирусных РНК и препятствуют размножению возбудителя. Одним из таких является Рибавирин. Он может использоваться в качестве монотерапии, если пациент с гепатитом не восприимчив к интерфероновому воздействию. Но чаще всего его назначают совместно с интерферонами, что значительно усиливает терапевтическое влияние. (устаревшие схемы лечения)
Самыми востребованными и эффективными препаратами данной группы являются Копегус, Рибамидил, Ламивудин, Веро-Рибавирин. Если концентрация вируса гепатита С в крови небольшая, продолжительность терапии составляет полгода. В случае большого количества микроорганизмов этот срок продлевается до 12 месяцев. Положительный эффект достигается в 40-60% случаев.
Нельзя принимать Рибавирин при почечной/печеночной/сердечной недостаточности в хронической форме, циррозе печени, прогрессирующих патологиях щитовидки, в детском возрасте до 18 лет, в период беременности и кормления грудью.
Имеются более безопасные препараты нового поколения, которые имеют доказанную эффективность в борьбе с гепатитом С: Софосбувир, Даклатасвир, Ледипасвир, Велпатасвир. Могут применяться как отдельно, так и в комплексе. Это медикаменты американского производства, которые назначаются для лечения гепатита С всех генотипов. При правильно подобранной дозировке и комбинации можно добиться 100% эффективности лечения. Также эти препараты разрешено пить при циррозе печени. Принимать их необходимо курсом от 3 до 6 месяцев. У этих лекарств против гепатита С много преимуществ:
- практически отсутствуют побочные эффекты;
- их хорошо переносят пациенты любого возраста;
- можно отказаться от приема интерферона;
- терапевтический курс сокращается вдвое;
- подходит для лечения пациентов с ВИЧ.
Несмотря на такие достоинства, у оригинальных препаратов имеется один огромный минус — цена, которая начинается от 100 тысяч за одну упаковку. Но выход есть – полностью идентичные лекарства-дженерики производятся в настоящее время в других странах. Стоят они в 10 раз дешевле, а по эффективности не уступают оригиналам.
Возникновение медикаментозного гепатита часто обусловлено употреблением лечебных веществ с высокой токсичностью. В процессе нейтрализации отравляющих препаратов печень не способна полностью самоочищаться, что прямо приводит к образованию быстрого воспалительного процесса. Без прекращения употребления отравляющего вещества развивается цирроз печени и, как следствие, это приводит к недостаточности печени.

Что такое лекарственный гепатит
Для точного понимания формулировки медикаментозный (лекарственный) гепатит, что это такое и чем опасно – необходимо понимать роль печени и её работу. Она выполняет крайне важную функцию в теле человека – выведение всех вредных веществ из крови в организме человека, предварительно их очистив.
Клетки печени, гепатоциты, являются обезвреживающей системой, которая утилизирует токсины различного происхождения как биологического, так и химического характера. Для этого процесса характерна поэтапность – сначала гепатоциты перерабатывают токсины в метаболиты, которые являются переходным продуктом биотрансформации.
Далее происходит процесс выведения веществ из организма посредством выброса с жёлчью в кишечник либо через мочу. Метаболиты некоторых медикаментов имеют большую ядовитость, чем сам фармакологический препарат.
При продолжительном употреблении одного или нескольких таких лекарств либо использовании высоких доз происходит истощение энзимной системы печени и нарушение работы гепатоцитов. Это прямая причина возникновения гепатита от медикаментов. Основными условиями развития заболевания считается:
- индивидуальная непереносимость определённого препарата;
- наличие любой этиологии гепатита (бывают такие формы: вирусная, хроническая, аутоиммунная) или асцита на момент начала лечения токсическим препаратом;
- деструктивное влияние химических реагентов или ядовитых газов, приём алкоголя на фоне терапии сильнодействующими средствами;
- беременность;
- недостаток белка в рационе пациента;
- стресс;
- сердечная или почечная недостаточность.
Уже известно свыше 1000 медпрепаратов, которые негативно влияют на работу печени и служат основанием возникновения лекарственного гепатита.

Особой токсичностью, которая создаёт почву для развития заболевания, обладают такие группы препаратов:
- противотуберкулёзные;
- антибиотики;
- сульфаниламиды;
- гормональные препараты;
- противовоспалительные препараты нестероидного типа;
- средства против эпилепсии или судорог;
- противогрибковые лекарства;
- мочегонные препараты;
- цитостатики (химиотерапия);
- лекарства от диабета, аритмии, и другие.
Симптомы лекарственного гепатита
Ход болезни разделяется на две формы. Острая форма протекания развивается внезапно, симптомы интоксикации очень быстро усиливаются. Этот вариант гепатита угрожает стремительным формированием жирового гепатоза и некроза, что приводит к печёночной недостаточности.

Хроническая форма характеризуется медленным накапливанием токсических метаболитов (касается тех, что имеют длительный период полураспада), а по достижению критической массы – начинают деструктивно влиять на печень. Этот вид гепатита не является заразным, поэтому не передаётся другому человеку. Может возникнуть как у ребёнка, из-за деликатности гепатоцитов, так и у пожилого человека.
Клиническую картину хода болезни отображает такая симптоматика:
- боль в брюшине;
- отсутствие аппетита;
- тошнота, возможно появление рвоты;
- срыгивание с жёлчным привкусом;
- зуд кожи;
- нарушение работы перистальтики кишечника (возможны как запоры, так и поносы).
Боль общего характера, чётких болезненных точек не фиксируется, локализуется под правым ребром. Пациенты жалуются на давление или сжимание в боку, иногда ноющий вид боли.

На начальной стадии патологии боли характеризуются больше, как дискомфорт, но с развитием заболевания обретают нарастающий характер. Сильный и постоянный болевой синдром, как и появление высокой температуры — указывают на развитие осложнений.
Дальнейшее развитие заболевания способствует проявлению общих (неспецифических) признаков, которые часто приписывают развитию онкологических заболеваний:
- потеря веса без изменения рациона больного;
- общее бессилие, высокая утомляемость без физических нагрузок, отсутствие жизненного тонуса;
- прогрессирующая потеря работоспособности.
Появление этих симптомов характеризуется нарушением устранения токсинов из организма. Не выведенные метаболиты возвращаются в кровь, влияя на работу мозговых центров, а также попадают с жёлчью в кишечник. Если к вышеописанным симптомам добавляются неожиданные аллергические проявления, то причину искать следует не в нарушениях работы иммунной системы, а со стороны печени.
Достаточно часто выявляется гепатит только при взятии биохимии крови, иные методы обследования не могут дать чёткой причины увеличения размеров печени или её структурного изменения.
Диагностика медикаментозного гепатита
Клиническая картина заболевания мало отличается от иных видов гепатита или прочих поражений печени.
Для подтверждения диагноза и его дифференциации от других видов гепатита важную роль играет схема лабораторных исследований:
- общие анализы крови и мочи;
- биохимический анализ крови (берётся из вены);
- копрограмма;
- коагулограмма;
- ·биопсия печени.
Аппаратные методы диагностики лекарственного гепатита не могут считаться специфическими, специалисты их используют для создания полного диагностического анамнеза:
- Рентгенография – позволяет выявить изменения размеров печени, но является малоинформативным методом в диагностике гепатитов, которые не характеризуются увеличением объёма органа;
- УЗИ печени – диагностирует размеры органа, плотность и форму. Не даёт возможности определить причину отклонений от нормы;
- КТ или МРТ печени – определяет локальность или диффузность изменений печени благодаря возможности отобразить послойные срезы. Но также не даёт объективности о причинах изменений.
Большую значимость имеют лабораторные исследования в диагностике гепатита от медикаментов. Применение аппаратных методик помогут отобразить только структурные изменения, не давая возможности определить причину.
Лечение медикаментозного гепатита
Первостепенная задача врача заключается в отмене токсического препарата, который привёл к поражению печени. Если полностью отказаться от медикамента невозможно (это бывает при лечении туберкулёза, например), то задача специалиста заключается в подборе более щадящего варианта терапии.
Лекарственный гепатит довольно быстро приводит к возникновению цирроза печени, поэтому немаловажно как можно раньше принять меры и не допустить развития тяжёлых патологий.

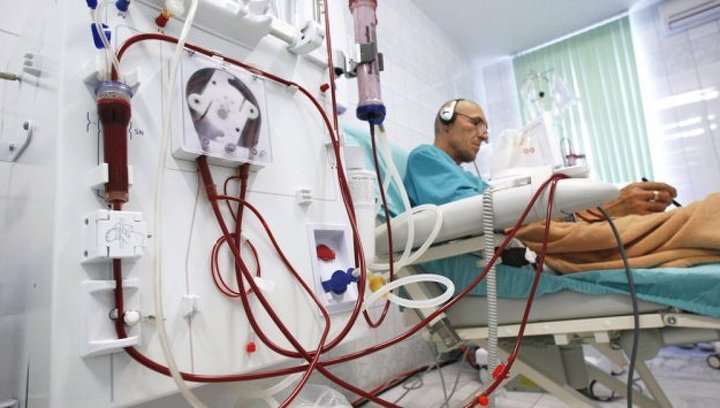
Следующим этапом лечения гепатита является назначение дезинтоксикационной инфузионной терапии в стационаре клиники. Она направлена на очищение организма от метаболитов и токсинов. Для этой процедуры применяют гемодезные капельницы и плазмаферез (очищение крови экстракорпоральной процедурой). В особо тяжёлых случаях применяют гемодиализ (метод очищения крови с помощью искусственной почки).
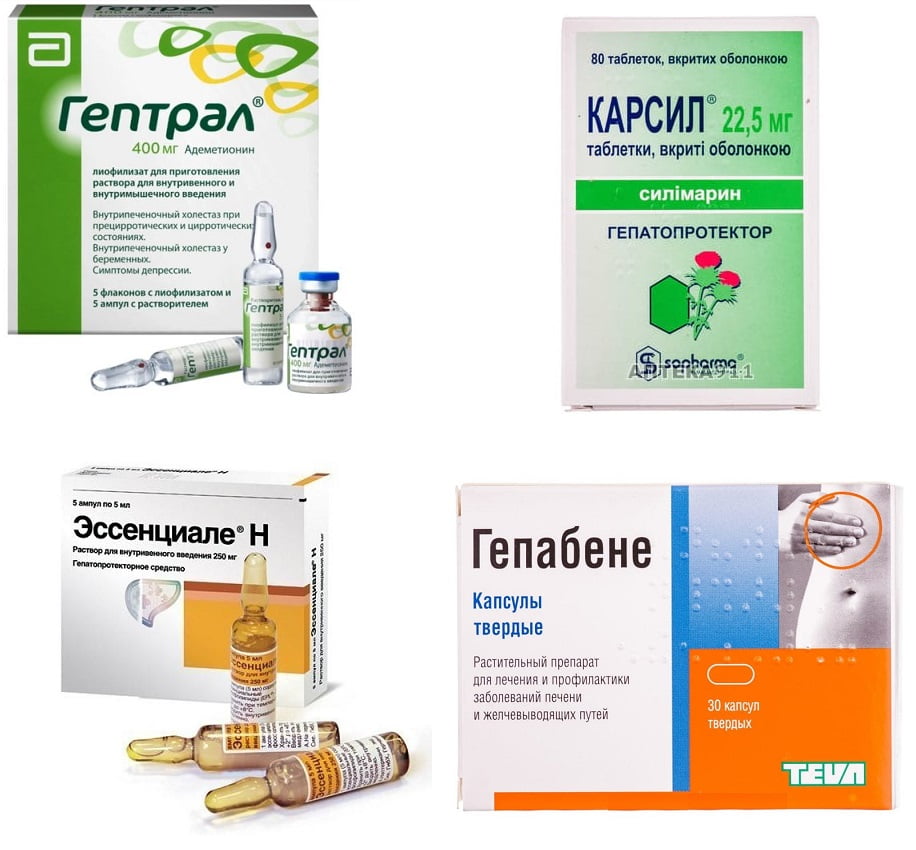
Чаще всего назначение высокотоксичных антибиотиков или иных медикаментов проводится в паре с гепатопротекторами – таблетки Карсил, Гепабене, Гептрал, Эссенциале. Они способствуют восстановлению гепатоцитов, защищают печень от воздействия вредных токсинов и содержат витамины для питания органа.
Большинство препаратов создано на основе травы расторопши, поэтому не окажут деструктивного влияния на печень. Любые народные методы лечения (особенно рекомендации с форумов) должны обязательно быть одобрены лечащим врачом.
В обязательном порядке будет даны инструкции по соблюдению специальной диеты, которая разгрузит печень и позволит ей быстрее восстанавливаться:
- приём еды небольшими порциями 5 раз в сутки;
- полный запрет алкоголя и курения;
- табу на любые жаренные или острые блюда, это касается и любой жирной пищи;
- соблюдение баланса в употреблении белка и углеводов;
- витаминные добавки.
Для предупреждения лекарственного гепатита необходимо внимательно следить за реакцией своего организма на то или иное лекарство. Если проявилась интоксикация, следует оперативно заменить препарат на аналогичный по действию, который будет более мягким по отношению к печени.
Коррекция питания
Для успешного лечения гепатита пациенту необходимо полноценное питание, оно позволит получить истощённому органу максимум полезных веществ и строительного материала для регенерации.
Но обязательно исключение курения и алкоголя, а также убрать поступление в организм:
- продуктов, содержащие эфирные масла – лук, чеснок;
- высокое содержание холестерина – яичный желток, субпродукты;
- пурины – наваристые бульоны;
- высокое содержание щавелевой кислоты – кофе, шоколад, какао, крепкий чай.

Пациенту назначается питание по столу No5, его разработал М.И. Певзнер. Он рекомендует всю пищу отваривать либо готовить на пару. Обязательно разделение суточной еды на 5 или больше приёмов. По химической структуре диета выглядит так:
- белка 90-100 г, из которого 2/3 составляет животный вид;
- жира 80-90 г, из которого 1/3 припадает на растительные;
- углеводов 350-400 г, из которых допустимо сахара до 80 г.
В качестве источника мясного белка предлагается употреблять мясо маложирных сортов: говядина или домашняя птица, кроме гуся. Сюда включается рыба, поскольку имеет очень высокую пищевую ценность белка. Молочные продукты ограничиваются до 200 грамм, используются только варианты с низким процентом жира. Обязательно употребление разнообразных лёгких супов.
Углеводную часть диеты составляют крупы, макароны, хлеб, преимущественно ржаной или с отрубями. Сюда относят различные овощи. Допустимо добавление сливочного, растительного или рафинированного масла. Соль ограничивают до 4 граммов в сутки.

Такого питания необходимо придерживаться длительный период времени, поскольку это оптимальное меню рационального поступления еды для здоровья всего тела. По отзывам, соблюдение такой диеты длительное время хорошо влияет на организм.
Не стоит забывать об употреблении достаточного количества воды, ведь за счёт правильного поступления жидкости в организм жёлчь теряет свою вязкость, это нормализует её кислотность. А это сразу влияет на уменьшение воспаления. Объём выпиваемой жидкости за сутки не должен превышать 2 литров. Для правильного поддержания водного баланса пить жидкость необходимо небольшими дозами, каждые 2 часа по стакану воды.
Из минеральных вод следует выбирать сульфатный состав, он нормализирует образование жёлчи и помогает выводить холестерин из организма. Это положительно повлияет на перистальтику кишечника.
При своевременном обнаружении болезни и соблюдении лечебной терапии возможно полное выздоровление пациента, прогноз благоприятный. Если же оставить симптомы без внимания или не принимать меры по отношению к выявленной болезни, развивается цирроз, в тяжёлых случаях это приводит к печёночной коме или смерти пациента.
Читайте также:


