Есть ли в англии бешенство

Этот случай широко освещался в сегодняшних газетных сообщениях, часто сопровождаемых изображениями злобных собак, готовящихся к нападению. Тем не менее, важно отметить, что бешенство не циркулирует ни у диких, ни у домашних животных в Великобритании, поэтому риск заразиться его укусом домашнего животного здесь практически отсутствует. Точно так же бешенство передается только в результате травм, таких как укусы и царапины (а не через частицы в воздухе), поэтому крайне маловероятно, что инфекция может распространиться за пределы этого пациента. Бешенство очень редко встречается в Великобритании. Четыре случая были выявлены здесь с 2000 года, все из которых были приобретены от укусов собак за рубежом.
Некоторые интернет-источники подчеркивают, что летучие мыши в Великобритании несут вирус, похожий на бешенство. Хотя это действительно так, летучие мыши питаются насекомыми, а не человеческой кровью, и поэтому представляют незначительный риск для широкой публики.
Что такое бешенство?
Начальные симптомы могут включать беспокойство, головные боли и лихорадку. По мере прогрессирования заболевания возможны галлюцинации и дыхательная недостаточность. Спазмы мышц, используемых для глотания, мешают пациенту пить. Инкубационный период между заражением и проявлением симптомов составляет от двух до восьми недель, в зависимости от места первоначальной инфекции.
После развития симптомов бешенство почти всегда приводит к летальному исходу, хотя сообщается, что небольшое число людей выжило.
Как пациент получил это?
HPA подтвердила, что этот случай бешенства у лондонского пациента, который заразился после укуса собаки в Южной Азии. Некоторые газеты сообщают, что пациентка - это женщина лет пятидесяти, которую укусил щенок в Индии, и что она находится в реанимации в Больнице тропических болезней в Лондоне, но эти данные официально не подтверждены.
Есть ли какой-либо риск для общественности в этом случае?
Как часто встречается бешенство?
По оценкам, во всем мире ежегодно происходит 55 000 случаев бешенства, причем большинство случаев происходит в развивающихся странах. Подавляющее большинство случаев происходит после укуса зараженной собаки.
В Великобритании не было бешенства с начала 20-го века, за исключением вируса, похожего на бешенство, у одного вида летучих мышей (см. Ниже). Последний зарегистрированный случай заболевания бешенством в Великобритании был в Северной Ирландии в 2008 году. В этом случае пациент работал в благотворительной организации по защите животных в Южной Африке. Небольшое число случаев по-прежнему регистрируется в других развитых странах, большинство из которых являются результатом укуса дикого животного, а не домашней собаки.
Как это распространяется?
Бешенство передается через слюну зараженного животного и может быть поймано, если зараженное животное кусает или царапает человека. Это может также передаваться, если слюна от зараженного животного вступает в контакт с ссадиной или порезом на коже. Хотя это гораздо реже, важно отметить, что вам не нужно быть укушенным, чтобы заболеть бешенством. Например, в качестве меры предосторожности Всемирная организация здравоохранения рекомендует немедленно сделать прививку людям, если потенциально бешеное животное покусывает непокрытую кожу или вызывает незначительные царапины или ссадины без кровотечения.
Могу ли я заразиться бешенством от другого человека?
Не было подтвержденных случаев распространения бешенства между людьми. Риск для других людей от пациента с бешенством считается незначительным.
Насколько велик риск за рубежом?
Большинство случаев бешенства происходит в развивающихся странах, особенно в Африке и Азии. Половина всех случаев бешенства происходит в Индии. Страны, связанные с наибольшим риском бешенства:
- Колумбия
- Куба
- Доминиканская Респблика
- Эквадор
- Эль Сальвадор
- Гватемала
- Индия
- Мексика
- Непал
- Пакистан
- Перу
- Филиппины
- Шри-Ланка
- Таиланд
- Турция
- Вьетнам
HPA публикует список, который определяет уровень риска бешенства по странам.
Нужна ли вакцинация?
В Великобритании вакцина против бешенства не вводится регулярно и рекомендуется только для людей, которые, как считается, находятся в группе высокого риска. К ним относятся работники лабораторий, которые могут быть в контакте с вирусом бешенства, люди, чья работа включает в себя обращение с летучими мышами или животными из-за границы, а также люди, чья деятельность в поездках может подвергнуть их повышенному риску. Это будет зависеть от места, которое они посещают, времени, которое они проведут там, и доступности медицинской помощи в случае укуса.
Если вы не уверены, стоит ли вам делать прививку от бешенства перед поездкой, посоветуйтесь с вашим лечащим врачом или медсестрой как можно раньше, чтобы убедиться, что вы можете пройти полный курс вакцинации до отъезда, если это необходимо. Вакцина, состоящая из трех инъекций в течение месяца, недоступна в NHS. Он может быть предоставлен терапевтами и туристическими клиниками на частной основе и стоит 120–150 фунтов стерлингов.
Во многих регионах, где распространено бешенство, существует риск возникновения других заболеваний, таких как малярия. Важно изучить другие заболевания, прививки и риски перед поездкой. При выезде за границу целесообразно также использовать надлежащую медицинскую страховку, учитывая стоимость и сложность организации неотложной медицинской помощи в некоторых странах.
Излечимо ли бешенство?
Предэкспозиционная вакцинация - это эффективное лечение для предотвращения заражения бешенством людей, укушенных животными.
Если известно, что кто-то был укушен животным, подозреваемым на бешенство, ему будет оказана неотложная помощь, чтобы остановить распространение вируса за пределы места укуса или царапины, даже если ему сделали прививку перед поездкой. Это лечение состоит из очистки раны, введения специального препарата антител, которые могут помочь нейтрализовать вирус и, при необходимости, введения курса вакцины против бешенства. В настоящее время не существует противовирусных препаратов, доступных вне клинических испытаний для лечения вируса бешенства.
Как лучше всего предотвратить бешенство?
В HPA говорится, что крайне важно получить медицинскую консультацию, если вы путешествуете по странам, где распространено бешенство, или если вы знаете, что будете работать с животными. Поговорите со своим врачом или медсестрой о том, подходит ли вакцина против бешенства перед поездкой.
Путешественники в страны, где нет бешенства, должны по возможности избегать контакта с кошками, собаками и другими животными. Также важно информировать детей об опасностях поглаживания неизвестных животных. Это особенно верно для животных, которые выглядят необычно ручными, потому что это ранний признак вируса бешенства у животных. Детей следует ежедневно осматривать на предмет порезов и царапин, а также следует помнить, что укусить животное опасно.
По оценкам Всемирной организации здравоохранения, 40% людей, укушенных подозреваемыми бешеными животными во всем мире, составляют дети в возрасте до 15 лет.
Что мне делать, если я или кто-то из моей семьи укушен?
Любой, кто укушен, поцарапан или облизан теплокровным животным в стране, где есть бешенство, должен немедленно промыть рану или место воздействия большим количеством мыла и воды. Немедленно обратитесь к врачу, даже если вы уже были вакцинированы.
HPA говорит, что вакцина против бешенства чрезвычайно эффективна для предотвращения бешенства у людей, которые были укушены, даже если это делается через некоторое время после укуса. Тем, кто не получает медицинскую помощь, находясь за границей, все равно следует обратиться за ней по возвращении в Великобританию.
Даже в условиях, когда бешенство не циркулирует, укус или царапина животного все еще несет в себе риск других инфекций, таких как столбняк и общие бактериальные инфекции. Прочтите о том, как лечить укусы животных, чтобы узнать, что делать в этой ситуации.
Анализ Базиан
Под редакцией сайта NHS
LiveInternetLiveInternet
Коровье бешенство. Новая болезнь из Англии.
Но если такая молекула встретится с прионом, который по каким-либо причинам (скажем, в результате мутации) находится в другой конформации, она с довольно высокой вероятностью тоже перейдет в другую конформацию. Чтобы понять, о чем речь, представьте себе: у вас есть ящик с перчатками, вы бросаете туда одну, вывернутую наизнанку, — и через некоторое время все ее соседки тоже оказываются вывернутыми! Потом выворачиваются те, что соприкасаются с ними, потом — следующий слой. Причем этот процесс идет только в одну сторону — обратно перчатки уже не выворачиваются. И носить их становится нельзя. Это и есть механизм распространения медленных нейроинфекций: попавшая в организм патогенная молекула как бы заражает своим состоянием молекулы здоровые.
Губчатая напасть доставляла много неприятностей, но почти десятилетие считалась чисто сельскохозяйственной проблемой. Однако начиная с 1995 года британские врачи стали замечать необычно высокую частоту случаев болезни Крейцфельдта–Якоба. Еще более странным было то, что весь прирост пришелся на людей молодых и среднего возраста — которым этим старческим недугом болеть вообще не положено.
В Ирландии сейчас более семи миллионов домашних овец. Они первыми пострадали от губчатой энцефалопатии и теперь представляют все большую опасность не только для фермеров, но и для будущих потребителей их мяса. Болезни вроде Крейцфельдта–Якоба или коровьего бешенства, передающиеся от животных людям, неизлечимы. Фото: Dr. Edwin P. Ewing, Jr./CDC
К 1997 году, когда Прузинер получил Нобелевскую премию, картина была ясна. Взлет британского (и вообще европейского) животноводства в 1970-е — 1980-е годы был основан на разведении высокопродуктивных, быстро растущих пород. Чтобы быстро расти, животным нужно есть много белка, минеральных солей, микроэлементов — гораздо больше, чем могут дать чисто растительные корма. К тому же эти добавки должны быть дешевы. Поэтому универсальным компонентом кормов стала мясокостная мука, в которую перерабатывали отходы скотобоен — это позволяло не только увеличить привес телят и ягнят, но и безопасно утилизировать горы чрезвычайно неприятных отбросов. Конечно, на пути превращения в муку эти останки проходили жесткую термическую обработку, достаточную для того, чтобы убить в них все живое. Но она была бессильна против неживых молекул — патогенных прионов, попадавших в костную муку вместе с тушами овец, погибших от инфекционной вертячки (скрейпи), одной из тех овечьих болезней, что исследовал когда-то Бьерн Сигурдсон.
Вместе с чудо-добавкой телята получали и патогенные прионы, немедленно начинавшие в них свою разрушительную работу. Но она, как мы помним, требует много времени — значительно больше, чем отпущено откармливаемому на мясо бычку. В составе его тканей прионы попадали на стол к людям — и начинали трансформацию их нервной ткани. Подсчитано, что от начала эпизоотии до принятия решительных мер потребители английского мяса съели около 700 тысяч зараженных коров. Конечно, почти вся эта говядина была предварительно сварена, пожарена или запечена, но прионам это нипочем. Они почти неуязвимы и для пищеварительных ферментов — в неизменном виде доходят до тонкого кишечника и там всасываются.
Выяснение природы болезни и способов борьбы с ней идет по самым разным направлениям. Исследовательская группа Уильяма Легрейда (William Laegreid, в центре) пытается найти наследственные изменения у больных животных. Тогда лечение можно будет вести по линии генной инженерии. Фото: Stephen Ausmus/ARS/USDA
Есть ли в англии бешенство

В субботу, 20 мая 2017 года, троих жителей покусала лиса, после этого один житель убил лису, которая напала на одну из его кур.
Результаты тестов во вторник показали, что лиса была бешеной. Все три человека, которые были покусаны, были уведомлены и в настоящее время проходят лечение.

Фото. Боб Накашиан показывает куда укусила его лиса
Подобные происшествия происходят периодический, в частности в июне прошлого года в США с мужчиной, который косил траву, произошел случай, который достоин фильма. Его преследовала бешеная лиса. Ему дважды удавалось оторваться от лисы, но в третий раз он заманил ее в свой гараж и закрыл там. Ему пришлось пройти полный курс лечения от бешенства, поскольку тест на бешенство лисы дал положительный результат.
В январе этого года в Англии выпивший мужчина в морозный день уснул на скамейке в парке. Голодная лиса отгрызла часть его уха, когда он спал. Только благодаря тому, что он почувствовал боль, он проснулся и закричал, прохожие помогли отогнать надоедливую лису. Его мать считает, что лиса спасла ему жизнь, поскольку он мог замерзнуть.
Эта запись опубликована в Четверг, 25 мая, 2017 — 10:57. Вы можете оставить комментарий.

Этот случай широко освещался в сегодняшних газетных сообщениях, часто сопровождаемых изображениями злобных собак, готовящихся к нападению. Тем не менее, важно отметить, что бешенство не циркулирует ни у диких, ни у домашних животных в Великобритании, поэтому риск заразиться его укусом домашнего животного здесь практически отсутствует. Точно так же бешенство передается только в результате травм, таких как укусы и царапины (а не через частицы в воздухе), поэтому крайне маловероятно, что инфекция может распространиться за пределы этого пациента. Бешенство очень редко встречается в Великобритании. Четыре случая были выявлены здесь с 2000 года, все из которых были приобретены от укусов собак за рубежом.
Некоторые интернет-источники подчеркивают, что летучие мыши в Великобритании несут вирус, похожий на бешенство. Хотя это действительно так, летучие мыши питаются насекомыми, а не человеческой кровью, и поэтому представляют незначительный риск для широкой публики.
Что такое бешенство?
Начальные симптомы могут включать беспокойство, головные боли и лихорадку. По мере прогрессирования заболевания возможны галлюцинации и дыхательная недостаточность. Спазмы мышц, используемых для глотания, мешают пациенту пить. Инкубационный период между заражением и проявлением симптомов составляет от двух до восьми недель, в зависимости от места первоначальной инфекции.
После развития симптомов бешенство почти всегда приводит к летальному исходу, хотя сообщается, что небольшое число людей выжило.
Как пациент получил это?
HPA подтвердила, что этот случай бешенства у лондонского пациента, который заразился после укуса собаки в Южной Азии. Некоторые газеты сообщают, что пациентка — это женщина лет пятидесяти, которую укусил щенок в Индии, и что она находится в реанимации в Больнице тропических болезней в Лондоне, но эти данные официально не подтверждены.
Есть ли какой-либо риск для общественности в этом случае?
Как часто встречается бешенство?
По оценкам, во всем мире ежегодно происходит 55 000 случаев бешенства, причем большинство случаев происходит в развивающихся странах. Подавляющее большинство случаев происходит после укуса зараженной собаки.
В Великобритании не было бешенства с начала 20-го века, за исключением вируса, похожего на бешенство, у одного вида летучих мышей (см. Ниже). Последний зарегистрированный случай заболевания бешенством в Великобритании был в Северной Ирландии в 2008 году. В этом случае пациент работал в благотворительной организации по защите животных в Южной Африке. Небольшое число случаев по-прежнему регистрируется в других развитых странах, большинство из которых являются результатом укуса дикого животного, а не домашней собаки.
Как это распространяется?
Бешенство передается через слюну зараженного животного и может быть поймано, если зараженное животное кусает или царапает человека. Это может также передаваться, если слюна от зараженного животного вступает в контакт с ссадиной или порезом на коже. Хотя это гораздо реже, важно отметить, что вам не нужно быть укушенным, чтобы заболеть бешенством. Например, в качестве меры предосторожности Всемирная организация здравоохранения рекомендует немедленно сделать прививку людям, если потенциально бешеное животное покусывает непокрытую кожу или вызывает незначительные царапины или ссадины без кровотечения.
Могу ли я заразиться бешенством от другого человека?
Не было подтвержденных случаев распространения бешенства между людьми. Риск для других людей от пациента с бешенством считается незначительным.
Насколько велик риск за рубежом?
Большинство случаев бешенства происходит в развивающихся странах, особенно в Африке и Азии. Половина всех случаев бешенства происходит в Индии. Страны, связанные с наибольшим риском бешенства:
- Колумбия
- Куба
- Доминиканская Респблика
- Эквадор
- Эль Сальвадор
- Гватемала
- Индия
- Мексика
- Непал
- Пакистан
- Перу
- Филиппины
- Шри-Ланка
- Таиланд
- Турция
- Вьетнам
HPA публикует список, который определяет уровень риска бешенства по странам.
Нужна ли вакцинация?
В Великобритании вакцина против бешенства не вводится регулярно и рекомендуется только для людей, которые, как считается, находятся в группе высокого риска. К ним относятся работники лабораторий, которые могут быть в контакте с вирусом бешенства, люди, чья работа включает в себя обращение с летучими мышами или животными из-за границы, а также люди, чья деятельность в поездках может подвергнуть их повышенному риску. Это будет зависеть от места, которое они посещают, времени, которое они проведут там, и доступности медицинской помощи в случае укуса.
Если вы не уверены, стоит ли вам делать прививку от бешенства перед поездкой, посоветуйтесь с вашим лечащим врачом или медсестрой как можно раньше, чтобы убедиться, что вы можете пройти полный курс вакцинации до отъезда, если это необходимо. Вакцина, состоящая из трех инъекций в течение месяца, недоступна в NHS. Он может быть предоставлен терапевтами и туристическими клиниками на частной основе и стоит 120–150 фунтов стерлингов.
Во многих регионах, где распространено бешенство, существует риск возникновения других заболеваний, таких как малярия. Важно изучить другие заболевания, прививки и риски перед поездкой. При выезде за границу целесообразно также использовать надлежащую медицинскую страховку, учитывая стоимость и сложность организации неотложной медицинской помощи в некоторых странах.
Излечимо ли бешенство?
Предэкспозиционная вакцинация — это эффективное лечение для предотвращения заражения бешенством людей, укушенных животными.
Если известно, что кто-то был укушен животным, подозреваемым на бешенство, ему будет оказана неотложная помощь, чтобы остановить распространение вируса за пределы места укуса или царапины, даже если ему сделали прививку перед поездкой. Это лечение состоит из очистки раны, введения специального препарата антител, которые могут помочь нейтрализовать вирус и, при необходимости, введения курса вакцины против бешенства. В настоящее время не существует противовирусных препаратов, доступных вне клинических испытаний для лечения вируса бешенства.
Как лучше всего предотвратить бешенство?
В HPA говорится, что крайне важно получить медицинскую консультацию, если вы путешествуете по странам, где распространено бешенство, или если вы знаете, что будете работать с животными. Поговорите со своим врачом или медсестрой о том, подходит ли вакцина против бешенства перед поездкой.
Путешественники в страны, где нет бешенства, должны по возможности избегать контакта с кошками, собаками и другими животными. Также важно информировать детей об опасностях поглаживания неизвестных животных. Это особенно верно для животных, которые выглядят необычно ручными, потому что это ранний признак вируса бешенства у животных. Детей следует ежедневно осматривать на предмет порезов и царапин, а также следует помнить, что укусить животное опасно.
По оценкам Всемирной организации здравоохранения, 40% людей, укушенных подозреваемыми бешеными животными во всем мире, составляют дети в возрасте до 15 лет.
Что мне делать, если я или кто-то из моей семьи укушен?
Любой, кто укушен, поцарапан или облизан теплокровным животным в стране, где есть бешенство, должен немедленно промыть рану или место воздействия большим количеством мыла и воды. Немедленно обратитесь к врачу, даже если вы уже были вакцинированы.
HPA говорит, что вакцина против бешенства чрезвычайно эффективна для предотвращения бешенства у людей, которые были укушены, даже если это делается через некоторое время после укуса. Тем, кто не получает медицинскую помощь, находясь за границей, все равно следует обратиться за ней по возвращении в Великобританию.
Даже в условиях, когда бешенство не циркулирует, укус или царапина животного все еще несет в себе риск других инфекций, таких как столбняк и общие бактериальные инфекции. Прочтите о том, как лечить укусы животных, чтобы узнать, что делать в этой ситуации.
Анализ Базиан
Под редакцией сайта NHS
В разгар пандемии коронавируса европейцы не раз и не два поругают китайцев: мол, если бы те не ели всякую экзотику, то опасный вирус не перепрыгнул бы к нам от летучих мышей. А затем скажут: мы, европейцы, не такие. На право считаться самой высокой цивилизацией мира могли бы претендовать британцы, если бы не одно но. Знаете ли вы, почему граждане Туманного Альбиона, родившиеся и жившие в UK до 1996 года, не могут быть донорами крови в Европе?
Как известно, Британия — родина капитализма. Сначала жители королевства начали строить паровые машины, потом стали машинами ткать одежду. Скорость производства выросла, стоимость продукта упала. В том же духе и остатки сельского хозяйства во второй половине ХХ века перевели на промышленную основу: максимум дохода, минимум непродуктивных отходов.
В тех самых шахтах, из которых первые, пока стационарные паровые машины выкачивали воду, канареек использовали для определения метана — газа без запаха и цвета. Канарейки умирали первыми, давая возможность шахтерам убежать. В конце XX века роль канареек стали играть коты. И сначала один кот, потом второй погибли от непонятной болезни — поначалу они ходили заплетающимися ногами, кружились на месте и наконец умирали.
Подобная болезнь нервной системы — почесуха овец (когда овцы начинали расчесывать себе бока до крови) — известна у этих парных млекопитающих еще с середины XVIII века, но в 1990-х у котов она была обнаружена впервые. Поскольку было известно, что почесуха овец людям не передается, Министерство сельского хозяйства Великобритании рекомендовало не обращать на нее внимания, и британская говядина считалась абсолютно безопасной.
Отметим, что у людей похожее заболевание — болезнь Крейтцфельдта — Якоба — наблюдалось и раньше. Известно, что оно поражает людей в возрасте старше 50 и является генетическим. Другое подобное заболевание, куру, обнаружили у аборигенов Новой Гвинеи, у тех был обычай есть мозг умерших родственников. Итак, спонтанную природу болезни Крейтцфельдта — Якоба никто не отрицал, но каков же механизм ее передачи?
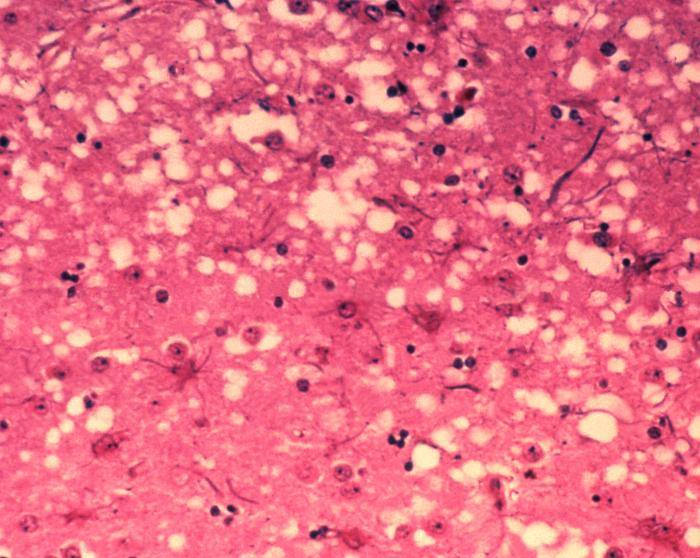
Мозг коровы под микроскопом. Видны белые пятна, образовавшиеся на месте ткани, разрушенной накоплением прионов. Изображение: доктор Ал Дженни —Public Health Image Library, APHIS. aphis.usda.gov
Как обычно, после появления первых случаев заболевания его развитие проецировали в бесконечность, но с 2005 года наметился явный тренд к падению числа случаев, которых никогда не было слишком много — десятки.
Проблема побольше вызвана тем, что прион передается не только через мясо, но и через клетки крови [3]. Именно поэтому британцам запрещено сдавать кровь в Европе, есть ограничения и в самой Британии. Каннибализма среди британцев не замечено, но поскольку люди с еще не диагностированным заболеванием сдавали кровь, потенциально они могут появиться у любого, кому в 1980–1990-е переливали кровь в Британии. Исследования удаленных аппендиксов показали, что один из 2000 британцев имеет в своих организмах накопления прионной формы PrP [4].
И наконец, появляются данные о том, что нейродегенеративные заболевания, болезнь Альцгеймера и Паркинсона, в которых наблюдаются похожие на прионы скопления белка, также заразны [5].
Теперь, если вам предложат попробовать что-то экзотическое — например, мозги белок, лучше откажитесь, вы ведь уже знаете, что прионы пересекают видовые барьеры. В США зарегистрировано несколько случаев заражения прионами после поедания мозгов белок [6]. Впрочем, лосятину тоже есть не стоит, так как среди североамериканских лосей и оленей гуляет особо заразный тип приона, передающийся им через слюну [7].
Получается, что там, где дело касается безопасной еды, британцы оказались ничем не лучше китайцев, хотя их подвела не традиция, а наоборот, технический прогресс. И, увы, никто не может поручиться, что новые заболевания, связанные со стремлением человека расширить свое меню нашими меньшими собратьями, не появятся и в России.
Виктория Доронина, ассистент кафедры науки факультета образования,
Манчестерский метропольный университет (Великобритания)
- ninds.nih.gov/Disorders/Patient-Caregiver-Education/Fact-Sheets/Creutzfeldt-Jakob-Disease-Fact-Sheet;
- Abigail B Diack, Mark W Head, Sandra McCutcheon, Aileen Boyle, Richard Knight, et. al.. (2014). Variant CJD. Prion. 8, 286–295;
- Alexander H Peden, Mark W Head, L Ritchie Diane, E Bell Jeanne, W Ironside James. (2004). Preclinical vCJD after blood transfusion in a PRNP codon 129 heterozygous patient. The Lancet. 364, 527–529;
- Abigail B. Diack, Robert G. Will, Jean C. Manson. (2017). Public health risks from subclinical variant CJD. PLoS Pathog. 13, e1006642;
- Alison Abbott. (2016) The red-hot debate about transmissible Alzheimer’s. Nature. News feature.
- Joseph R Berger, Erick Weisman, Beverly Weisman (1997) Creutzfeldt-Jakob Disease and eating squirrel brains. The Lancet. 350, 907, 9078, P642
- Richard F. Marsh, Anthony E. Kincaid, Richard A. Bessen, Jason C. Bartz (2016) Interspecies Transmission of Chronic Wasting Disease Prions to Squirrel Monkeys (Saimiri sciureus). Journal of Virology 79 (21) 13794–13796
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
О. БЕЛОКОНЕВА, канд. хим. наук.
Около 15 лет назад в Англии тысячи коров поразила смертельная болезнь. Заболевали ею преимущественно животные старше 4-х лет. Симптомы многообразны. Во-первых - неровная прихрамывающая походка. На последней стадии болезни корова вообще не может подняться - отказывают задние ноги. Во-вторых, животные теряют в весе, снижаются надои, но самое главное, меняется поведение буренок - они становятся беспокойными, боязливыми (больные коровы особенно боятся узких проходов, коридоров и загонов), агрессивными, скрежещут зубами, стремятся отделиться от стада, резко реагируют на свет, звук, прикосновение. В общем, ведут себя как животные, зараженные вирусом бешенства. Отсюда и бытовое название заболевания - коровье бешенство. "Новая" страшная болезнь оказалась давно известной губчатообразной энцефалопатией, к "настоящему" бешенству никакого отношения не имеющей. У "настоящего" вирусного бешенства - водобоязни и у губчатообразной энцефалопатии общее - только симптомы и название, а механизм возникновения заболеваний различен.
Дегенеративные болезни, при которых мозг разрушается, превращаясь в некое подобие губки, известны давно. У больных животных на срезе мозга под микроскопом видны вакуоли - микроскопические поры. Больной мозг напоминает пористую губку, отсюда возникло научное название этой группы заболеваний - губчатообразная энцефалопатия.
Губчатообразной энцефалопатией болеют коровы, овцы (так называемая болезнь скрейпи), козы, грызуны и даже кошки. Животное погибает от полного разрушения мозга. Аналогичные болезни, правда чрезвычайно редко, встречаются и у людей: болезнь куру (распространенная среди папуасов Новой Гвинеи) и болезнь Крейтцфель дта-Якоба. Последняя известна с прошлого века, и поражает она приблизительно одного из миллиона людей пожилого возраста. Сначала у больного нарушается координация движений, затем наступает полная потеря памяти, страдальца одолевают конвульсии. В итоге больной умирает.
Ученые давно поняли, что возбудитель губчатообразной энцефалопатии "живет" в головном и костном мозге животных и людей. Наибольшая концентрация возбудителя инфекции - в продолговатом и среднем отделах головного мозга. В мясе она гораздо ниже.
Откуда взялась эпидемия
Почему же редкая болезнь вдруг приняла характер коровьей эпидемии? Примерно восемь лет назад ученые высказали предположение, что основной источник заражения крупного рогатого скота в Англии - мясокостная мука, получаемая из туш овец (среди которых были и животные, больные скрейпи) и добавляемая в корма. Правда, костную муку добавляли в коровий рацион и 50 лет назад, а эпидемия коровьего бешенства разразилась лишь недавно. Все дело в том, что 15 лет назад в Великобритании была изменена технология переработки туш овец на костную муку - опущены некоторые стадии высокотемпературной обработки. В результате этого возбудитель сохранил свою активность и коровы массово заболели губчатообразной энцефалопатией. Скорее всего, коровье бешенство передается через корм, а не от одного животного к другому непосредственно. Поэтому в стаде иногда болеют всего лишь одна-две коровы. Но велика вероятность того, что болезнь передается коровьему потомству - от родителей к детям.
Коровье бешенство - болезнь английская, и умирают от нее преимущественно англий-ские коровы. Пик заболеваемости пришелся на 1992 год, тогда в Англии погибли десятки тысяч животных. Были предприняты меры - костную муку больше в корм не добавляли, больных животных уничтожали, их мясо не использовали. Болезнь пошла на убыль в Англии, но тем не менее отдельные случаи коровьего бешенства были зарегистрированы в других странах Западной Европы.
Хуже того - в 1995 году впервые от новой болезни, очень похожей на болезнь Крейтцфельдта-Якоба, в Англии начали умирать люди. В отличие от "классической" болезни Крейтцфельдта-Якоба ею заболевали преимущественно молодые люди до 30 лет. Официальная причина - употребление в пищу говядины, зараженной возбудите лем коровьего бешенства. На сегодняшний день умерли более 80 больных. Однако прямого доказательства того, что люди заразились именно через мясо и мясные блюда, нет.
Относительно небольшое число пострадавших от губчатообразной энцефалопатии - слабое утешение. Ученые опасаются, что число заболевших может резко возрасти за счет тех, кто ел говядину еще до введения санитарной экспертизы на мясокомбинатах Западной Европы - инкубационный период коровьего бешенства у коров составляет от трех до восьми лет. Предполагается, что у людей он может быть и более длительным - до 30 лет. В некоторых странах те люди, которые в пик заболеваемости губчатообразной энцефалопатией жили в Англии, находятся под медицинским контролем, так как у них остается вероятность заболеть болезнью Крейтцфельдта-Якоба.
Возбудитель коровьего бешенства - не вирус и не бактерия
Долгое время, несмотря на усилия многих научных коллективов, найти возбудителя коровьего бешенства не удавалось. Инфекционные болезни вызываются либо вирусами, либо микроорганизмами - бактериями, микробами, грибками. Но в случае коровьего бешенства ни вируса, ни микроба не обнаружено. В 1982 году американский биохимик Стэнли Прузинер опубликовал работу, в которой впервые предположил, что коровье бешенство и другие виды губчатообразной энцефалопатии вызывает белковая молекула, свернувшаяся необычным образом. Он назвал ее "прион".
Прион - это обычный белок. Он есть у каждого из нас на поверхности нервных клеток. В своем нормальном состоянии его молекула скручена определенным образом. По какой-то причине она может раскрутиться и приобрести "неправильную" пространственную конфигурацию. "Неправильные" распрямленные молекулы прионов легко склеиваются друг с другом, на нервной клетке образуются белковые бляшки, и она погибает. На месте погибшей нервной клетки образуется пустота - вакуоль, заполненная жидкостью. Постепенно весь мозг превращается в дырчатую субстанцию, похожую на губку, и человек или животное погибает.
Откуда берутся "неправильные" прионы? Причиной болезни (Крейтцфельдта-Якоба, например) может быть наследственная предрасположенность. Небольшая ошибка в нуклеотидной последовательности гена, кодирующе го прион, вызывает синтез "неправильных" белковых молекул с "раскрученной" конфигурацией. Вероятно, такие аномальные прионы у человека и животных при наличии генетической предрасположенности накапливаются с возрастом и в итоге вызывают полное разрушение нейронов головного мозга.
Считается, что при попадании в организм человека или животного хотя бы одной раскрученной молекулы приона постепенно все остальные "нормальные" прионы начинают разворачиваться аналогичным образом. Каким образом "ненормальная" молекула приона разворачивает нормальную, неизвестно. Ученые ищут молекулу-посредник в этой цепи химических реакций, но пока безуспешно.
Для научной общественности все вышесказанное до сих пор звучит неправдоподобно. Такого, чтобы обычная молекула, не содержащая генетического материала, передавала информацию другим белкам - вызывала инфекционное заболевание, - еще не наблюдалось. Это было похоже на переворот в биологической науке, на пересмотр основных представлений о механизме передачи инфекции. Поэтому, даже несмотря на явный недостаток доказательств прионной модели губчатообразной энцефалопатии, Прузинер в 1997 году получил за свое открытие Нобелевскую премию, что привлекло к проблеме коровьего бешенства новые научные силы и финансовую поддержку (Фролов Ю. Нобелевские премии 1997 года. Инфекционный белок. - "Наука и жизнь" № 1, 1998 г.).
Механизм болезней, которые с легкой руки Прузинера стали называть "прионные", изучают и у нас в России, и за рубежом (Звягина Е. Белковая наследственность. Новая глава генетики. - "Наука и жизнь" № 1, 2000 г.). Нерешенные научные проблемы порождают в обществе панику и дают пищу для самых невероятных прогнозов. Но хотя изучать аномальные прионы весьма сложно, так как они нерастворимы и устойчивы к действию ферментов, есть надежда, что в скором времени загадочная болезнь будет подвластна человеку. А может, нам грозит беда похлеще СПИДа - к новому инфекционному белку не только вакцину не подберешь, он еще и удивительно устойчив к любого рода воздействиям, да и механизм передачи инфекции пока не совсем понятен.
Патогенный прион - найти и обезвредить
После того, как было показано, что губчатообразная энцефалопатия вызывается прионами, для постановки диагноза стало возможным не просто исследовать срез определенных участков головного мозга на наличие пустот - вакуолей, но и определять сам возбудитель заболевания. Биохимическими методами выделяют прионные белки и изучают их под электронным микроскопом - если молекулы их склеены между собой, образуют нити, то наличие патогенных прионов в мозге сомнению не подлежит. Иммунологические методы детекции с использованием специфических антител к "раскрученным" патогенным прионам (иммуногистохимический анализ срезов и иммуноблоттинг) более чувствительны, чем электронная микроскопия. Суть их в следующем: если антитела взаимодействуют с белками, выделенными из головного мозга, - патогенные прионы в нем есть, а если реакция не идет - возбудителей губчатообразной энцефалопатии в мозге нет. Самая большая трудность определения состоит в том, что анализ проводится исключительно на мозге забитых коров. То есть пока нет возможности проводить исследование на живых животных.
В последние годы был разработан метод диагностики болезни Кейтцфельдта_Якоба у людей. Это - тоже иммунологи ческий анализ с использованием антител к аномальным прионам. Реакцию проводят, отбирая пробы спинномозговой жидкости или делая срез ткани с гланд.
На крупных мясокомбинатах в Западной Европе иммунологический анализ проводят за 10 часов, то есть за то время, пока туша готовится к переработке. Если же все-таки патогенные прионы обнаружены, тушу сжигают при высокой температуре.
По последним данным, для полного уничтожения возбудителя коровьего бешенства нужна температура не менее 1000 градусов! Между тем любая бактерия легко уничтожается простым "кипячением" в автоклаве в течение пяти минут при 120 градусах. На первый взгляд устойчивость "неправильных" прионов кажется фантастической. Хотя с научной точки зрения объяснить этот факт можно. Ведь потеря активности белком означает изменение его пространственной конфигурации. Но патогенный прион уже "развернут", он уже потерял природную структуру, так что для нейтрализации его патогенной активности требуются более радикальные меры, чем нагревание выше 100 градусов.
Как же обстоит дело с диагностикой коровьего бешенства у нас в стране? В 1998 году по распоряжению правительства Москвы во Всероссийский научно-исследовательский институт защиты животных Министерства сельского хозяйства РФ (г. Владимир) поступило дорогостоящее оборудование для проведения анализа срезов головного мозга животных на наличие губчатоообразной энцефалопатии. Такого оборудования пока нет ни в странах СНГ, ни в большинстве стран бывшего социалистического лагеря. По словам доктора биологических наук С. Рыбакова, на сегодняшний день в институте проводится иммунологический анализ срезов головного мозга коров, полученных из разных областей России. Он довольно длителен - на обработку одной пробы уходит 16 дней. Методика была разработана совместно с Институтом биоорганической химии им. М. М. Шемякина и Ю. А. Овчинникова РАН. К счастью, пока ни в одной из 800 проб, поступивших из 55 российских регионов, патогенных прионов обнаружено не было.
Диагностировать болезнь после смерти животного - это далеко не все. Важно также удостовериться в отсутствии возбудителя коровьего бешенства в поступающем к нам из-за рубежа импортном мясе, кормах и кормовых добавках. И вот с этим-то как раз наибольшие трудности. Наличие патогенных прионов в мясе определить невозможно - диагноз ставится исключительно при исследовании головного мозга сразу после забоя животного. Поэтому контроль мяса и мясопродуктов может сводиться и сводится лишь к запретительным мерам: пускать - не пускать.
Все продукты, конечно же, подлежат обязательному пограничному ветеринарному контролю на пропускных пунктах, которых в России немало - 291. Ввоз мяса (говядины и баранины) и мясопродуктов из Англии, Франции, Швейцарии и некоторых других стран Западной Европы в Россию был запрещен еще в сентябре 1996 года. Если какие-либо мясопродукты (например, в виде корма для собак и кошек) все же поступают к россиянам, то фирма-поставщик должна гарантировать отсутствие в них мяса европейского происхождения.
С этого года запрещен также ввоз племенного скота из многих стран Западной Европы.
По нынешним правилам мозг забитых животных исследуется на мясокомбинате и, если патогенных прионов не обнаружено, фирма-поставщик выдает сертификат, разрешающий экспорт мяса и его переработку. Так что нам остается уповать на порядочность поставщиков из Западной Европы и добросовестность российских ветеринаров-экспер тов, работающих там.
У наших коров есть болезни и пострашнее
Повторимся, коровье бешенство - болезнь английская. Но англичане уже успокоились, едят мясо, как и прежде, хотя число больных животных у них достигло 176 тысяч. А вот в Германии, где о губчатообразной энцефалопатии услышали относительно недавно и было всего несколько случаев коровьего бешенства, наблюдается пик истерии: многие от мяса просто отказались. У страха глаза велики, и вот даже в России люди стали бояться страшного коровьего бешенства: не едят говядины, гамбургеров в ресторанах "МакДональдс" и мясных консервов.
Оправданы ли эти опасения? Пока нет. Ведь в России на сегодняшний день не было зафиксировано ни одного случая коровьего бешенства у крупного рогатого скота, да и людей, больных синдромом Крейтцфельдта-Якоба, не более, чем один человек на миллион жителей, что соответствует среднему популяционному показателю, от коровьего бешенства не зависящему. В который раз службу сослужила российская бедность: денег на импортную костную муку и комбикорма не было, наши коровы и овцы ели безопасный силос и жевали сено, потому и остались здоровыми.
По мнению руководителя Департамента ветеринарии Министерства сельского хозяйства РФ, главного ветеринарного врача России М. Кравчука, губчатообразная энцефалопатия нам пока не грозит. А сибирская язва, вирусное бешенство, бруцеллез, чума свиней, ящур, трихинеллез, туберкулез, которые также опасны и для человека, увы, широко распростране ны. Так что правительству есть над чем задуматься и без экзотической губчатообразной энцефалопатии - угроза этих заболеваний для российского животноводства не мнимая, а вполне реальная. Государственные же ветеринарные учреждения не финансируются государством совсем. 103 тысячи российских ветеринаров не получают зарплату, чего уж говорить о тест-системах и оборудовании для проведения дорогостоящих анализов. Пока же в законе о бюджете на 2001 год финансирова ние ветеринарной службы России не предусмотрено.
Читайте также:


