Если повышены лейкоциты это вирусное заболевание

Коронавирусная инфекция – это острое респираторное заболевание, вызываемое вирусом SARS-CoV-2. Он входит в семейство коронавирусов, которые поражают человека и животных. Заболевание вызывает симптомы, схожие с простудой. Но часто развиваются осложнения: вирусная пневмония, дистресс-синдром, дыхательная недостаточность. Проблема в том, что на начальных этапах болезнь может протекать бессимптомно. Поэтому при подозрении на инфекцию нужно сделать тест или сдать анализы крови. Уровень лейкоцитов при коронавирусе обычно понижен, это состояние должно стать поводом для более серьезной диагностики.
На что указывает уровень лейкоцитов в крови
Лейкоциты – это особые клетки крови, они являются частью иммунной системы человека и отвечают за защиту от инфекций. Поэтому при подозрении на вирусное заболевание берутся анализы крови. Определяя в нем уровень этих клеток, можно выяснить тип инфекции, стадию заболевания и его тяжесть.
Повышенное количество лейкоцитов в крови наблюдается чаще всего при бактериальных инфекциях: пневмонии, сепсисе, ангине, менингите, перитоните и других. Иногда такое бывает при некоторых вирусных или грибковых заболеваниях, онкологии и инфаркте, после травм, операций. Повышается уровень лейкоцитов также у женщин в период менструации, на поздних сроках беременности, а также у здоровых людей при стрессе, больших нагрузках. Но такое состояние временное, повышение небольшое, а повторные анализы показывают норму.
Пониженное количество лейкоцитов обычно указывает на вирусные инфекции, но может быть при бактериальном заражении, почечной недостаточности, анемии, ревматоидном артрите. Это состояние является следствием сниженного иммунитета или тяжелой интоксикации. Часто такое бывает при гриппе, кори, малярии, СПИДе, краснухе, гепатите.
Различают несколько видов лейкоцитов :
- Нейтрофилы - самая распространенная группа. Они ответственны за уничтожение бактерий. При таких инфекциях и воспалительных заболеваниях их количество обычно повышается, а при вирусных – понижается.
- Лимфоциты поддерживают иммунную память. Повышается их уровень при вирусной инфекции: гриппе, кори, ветрянке, гепатите. При наличии бактерий он обычно ниже нормы.
- Моноциты уничтожают чужеродные агенты, токсины. При попадании вирусов в организм их количество увеличивается. Но обычно такое происходит уже на стадии выздоровления.
- Эозинофилы отвечают за нейтрализацию аллергенов. При различных аллергических заболеваниях или непереносимости лекарств их количество обычно выше нормы.
- Базофилы участвуют в обнаружении чужеродных частиц в крови.
Что происходит в организме при проникновении коронавируса
Коронавирус состоит из частиц. Они переносят определенную РНК, которую стараются воспроизвести. Для этого, попадая в организм человека, вирус стремится проникнуть в клетку. Если ему это удается, он вмешивается в механизм ее работы и начинает производить собственные белки. Используя рибосомы клетки, он воспроизводится, создает новые вирусные частицы. Так он распространяется по организму.
Из-за того, что коронавирус разрушает клетки, возникает иммунная реакция. В кровь выбрасывается большое количество цитокинов. Поднимается температура, возникает кашель. Лейкоциты атакуют чужеродные частицы, уничтожают погибшие клетки. Их расходуется слишком много, особенно Т-лимфоцитов. Поэтому их количество снижается.
Проблема в том, что заболевание новое, у людей нет к нему иммунитета. Поэтому лейкоциты не сразу распознают инфекцию, и она успевает распространиться. Особенно тяжело протекает болезнь при сниженном иммунитете, наличии хронических заболеваний легких, бронхиальной астмы, сахарного диабета.
Какой уровень лейкоцитов при этой инфекции
Общий анализ крови при коронавирусе делают не всегда. Существуют более точные диагностические тесты. Но проводят их при наличии симптомов респираторного заболевания или людям, контактировавшим с больными. Для подтверждения диагноза необходимо подробное обследование: берут мазок из зева, анализ крови, мокроты.
При исследовании крови определяющим показателем является количество лимфоцитов. Более чем в 80% случаев заражения оно понижено. Причем, чем тяжелее состояние, тем сильнее выражена лимфопения. Именно такое состояние часто приводит к смерти. Ведь при снижении лимфоцитов до критического уровня организм не может противостоять вирусу.
Многих сейчас интересует, как обнаружить наличие коронавирусной инфекции в организме. Если знать, повышено ли количество лейкоцитов или понижено, можно вовремя пройти серьезную диагностику и предотвратить осложнения.

Повышенные лейкоциты в крови (син. лейкоцитоз) – отклонение, которое может встречаться как у взрослого, так и у ребенка. Подобное состояние характеризуется возрастанием уровня всех подтипов белых кровяных телец в главной биологической жидкости человека, что можно обнаружить только после сдачи крови.
В подавляющем большинстве случаев провокаторами являются патологические состояния, например, онкология, инфекционные недуги, аутоиммунные болезни, эндокринные патологии, а иногда и воздействие физиологических причин.
Когда лейкоциты повышены – это отражается на общем состоянии здоровья человека, но проблема заключается в том, что характерные признаки могут остаться незамеченными, поскольку на первый план выходит симптоматика базового расстройства.
Количество белых кровяных телец обнаруживается только во время лабораторных изучений крови. Однако, чтобы найти причину, могут потребоваться инструментальные процедуры.
Быстро понизить содержание лейкоцитов можно при помощи консервативных терапевтических методик: прием лекарств, соблюдение диеты и применение рецептов народной медицины. Но такое лечение будет бессмысленным, если не устранить базовый недуг.
Норма и причины отклонения
Про повышенное содержание лейкоцитов в крови или лейкоцитоз говорят в тех случаях, когда их концентрация в значительной степени отличается от допустимых значений. Стоит отметить, что норма, в свою очередь, диктуется половой принадлежностью и возрастной категорией.
Подростки (16-21 год)
Мужчины среднего возраста
Женщины среднего возраста
Мужчины преклонных лет
Женщины преклонных лет
Белые кровяные тельца – это собирательное понятие, которое включает в себя несколько подтипов лейкоцитов:
Повышение каждого из таких веществ имеет собственные причины. Например, нейтрофилез провоцируют:
- бактериальные недуги;
- онкологические процессы;
- обильная кровопотеря;
- воспалительное поражение внутренних органов;
- длительный прием иммуностимуляторов.
- острый лейкоз;
- ревматизм;
- неспецифический язвенный колит;
- вирусные инфекции;
- туберкулез;
- инфекционный мононуклеоз;
- лимфогранулематоз;
- глистные и паразитарные инвазии.
Высокие базофилы в крови у взрослого могут наблюдаться на фоне:
- ветряной оспы;
- аллергических реакций;
- дисфункции щитовидной железы;
- нефроза;
- язвенного колита;
- хронического лейкоза;
- передозировки гормональными препаратами;
- удаления селезенки;
- малокровия;
- болезни Ходжкина.
Эозинофилия зачастую является следствием:
- заражения паразитами;
- малярии;
- лейкоза;
- скарлатины;
- ревматизма;
- аллергии;
- мононуклеоза;
- бактериальной инфекции.
На формирование лимфоцитоза влияет:
- тяжелая интоксикация химическими веществами;
- лейкоз;
- инфекции вирусного характера;
- передозировка лекарствами.
Повышение лейкоцитов в крови причины:
- гнойные процессы;
- артрит и бронхит;
- гепатит и корь;
- грибковые инфекции;
- обширные ожоги;
- переливание крови;
- поражение костного мозга;
- перенесенные ранее операции.
Однако повышенный уровень таких веществ далеко не всегда связан с протеканием тяжелых заболеваний или патологических процессов. Нередко провокаторами становятся безобидные источники.
Таким образом, высокие лейкоциты также могут возникать на фоне:
- беременности;
- протекания менструации;
- послеродового периода;
- нерационального питания;
- физической активности;
- влияния стрессовых ситуаций;
- приема чрезмерно горячей ванны или холодного душа.
Вполне нормальным явлением считается повышенное количество лейкоцитов у новорожденных.

Симптоматика
Лейкоцитоз имеет собственные клинические проявления, однако, они неспецифичны и могут быть слабовыраженными. Более того, они зачастую остаются незамеченными из-за того, что на первое место выходят симптомы базового заболевания.
На то, что лейкоциты в крови повышены, могут указывать:
- постоянная слабость и быстрая утомляемость;
- отсутствие аппетита;
- повышение температуры тела;
- головокружения и головные боли;
- выделение большого количества пота;
- проблемы со сном;
- понижение остроты зрения;
- болезненность в мышцах и суставах;
- снижение массы тела;
- эмоциональная неустойчивость;
- проблемы с концентрацией внимания ;
- снижение трудоспособности.
Такие симптомы могут возникнуть как у взрослого, так и у ребенка, но во втором случае степень их выраженности может быть намного сильнее.
Диагностика
На то, что повышены лейкоциты, может указать общеклинический анализ крови. Для диагностического теста нужен биологический материал, взятый из пальца или из вены. Чтобы гематолог правильно расшифровал результаты, пациентам следует соблюдать несколько правил подготовки.
Подготовительные мероприятия включают в себя:
- полный отказ от еды в день диагностики – с последнего приема пищи должно пройти не меньше 5 часов;
- исключение приема каких-либо лекарственных препаратов;
- за несколько суток до процедуры ограничивают физическую активность и избегают влияния стрессовых ситуаций;
- за 3 дня до сдачи анализа исключают все вредные привычки.
Стоит отметить, что представительницы женского пола не проходят такое исследование во время протекания менструации.
Чтобы выяснить причину того, что повышены лейкоциты в крови, понадобится комплексное лабораторно-инструментальное обследование организма. Такая программа диагностирования подбирается в индивидуальном порядке для каждого пациента.
Общими мерами диагностики выступают:
- изучение клиницистом истории болезни для поиска болезни-провокатора;
- сбор и анализ жизненного анамнеза – клиницисту нужно сообщить информацию касательно приема лекарств, пищевых пристрастий и общего образа жизни;
- тщательный физикальный осмотр;
- детальный опрос пациента на предмет первого времени возникновения характерных внешних проявлений и интенсивности их выраженности.
Дополнительно показано прохождение развернутых лабораторных исследований, специфических инструментальных процедур и консультаций у специалистов из других сфер медицины.
Лечение
В полной мере снизить лейкоциты в крови представляется возможным только по мере излечения основного патологического первоисточника, при этом лечение будет сугубо индивидуальным.
За короткое время уменьшить концентрацию белых кровяных телец можно при помощи медикаментов, а именно:
Также очень важным является соблюдение специального рациона.
Пациентам рекомендуют отказаться от:
- кисломолочной продукции;
- жирных разновидностей мяса и рыбы;
- зелени и моркови;
- винограда и граната;
- морепродуктов и субпродуктов;
- некоторых каш, в частности, овсянки, гречки и риса;
- сладостей и иных продуктов, повышающих образование белых кровяных телец.
Понизить количество лейкоцитов в крови также можно при помощи рецептов народной медицины, но использовать их следует только после предварительной консультации с лечащим врачом.
В домашних условиях разрешается применять:
- полевой хвощ и терн;
- листья и цветки липы;
- почки березы и прополис;
- листья брусники и земляники.
В некоторых случаях медики обращаются к такой процедуре, как лейкаферез – процесс очищения организма от излишков лейкоцитов при помощи сепаратора клеток крови.
Профилактика и прогноз
Чтобы не допустить повышение лейкоцитов в крови, не существует специфических мероприятий. Это означает, что людям нужно лишь соблюдать несколько общих несложных рекомендаций, среди которых:
- ведение здорового и в меру активного образа жизни;
- полноценное и сбалансированное питание;
- избегание нервных перенапряжений и стрессовых ситуаций;
- прием медикаментов строго по предписанию клинициста;
- употребление большого количества жидкости;
- регулярное прохождение комплексного обследования в медицинском учреждении, что должно быть осуществлено не реже 2 раз в год.
Прогноз лейкоцитоза зависит от того патологического состояния, которое спровоцировало повышенный уровень лейкоцитов в крови. В любом случае игнорирование симптомов и полное отсутствие терапии чревато тем, что могут сформироваться осложнения и последствия базовой болезни.
Высокое СОЭ, повышенные лейкоциты: причины

Если бы я взялся написать на эту тему книгу для врачей, получился бы, пожалуй, увесистый том страниц на 500, а может быть, и больше. Дело в том, что заболеваний, которые сопровождаются повышением уровня лейкоцитов (лейкоцитоз) или снижением уровня лейкоцитов (лейкопения), очень много. Ну, а уж выяснять, откуда у пациента взялось повышение скорости оседания эритроцитов (СОЭ), — это высший пилотаж для терапевта. Разумеется, я не смогу рассказать обо всех болезнях, сопровождающихся изменением этих показателей, но основные причины мы все же обсудим.
Что значат лейкоциты и СОЭ
Скорость оседания эритроцитов (СОЭ) — это показатель, характеризующий способность эритроцитов слипаться друг с другом и падать на дно пробирки. Эта скорость увеличивается в том случае, когда повышается содержание белков воспаления, в первую очередь фибриногена. Как правило, повышение СОЭ тоже рассматривают как показатель воспаления, хотя бывают и другие причины ее повышения, например, когда в крови уменьшается количество эритроцитов (при анемиях).

Если повышены лейкоциты крови
Прежде всего надо отметить, что лабораторные нормы для лейкоцитов не строгие, то есть показатели, которые на несколько десятых отличаются от нормы, указанной в таблице (или на бланке), — не повод для тревоги. Лейкоциты могут незначительно повышаться при беременности, в предменструальный период, а также после еды и просто к вечеру. Вот почему обычно просят сдавать кровь натощак.
Значимое повышение лейкоцитов — это всегда серьезный симптом, который требует выяснения причины. Причин может быть много, но основных три:
- инфекционные заболевания (острые и хронические), причем это не только ОРВИ и воспаление легких. Скажем, при болях в животе повышенные лейкоциты помогают отличить аппендицит от кишечной колики;
- онкологические заболевания, в том числе опухоли системы крови (лейкозы);
- воспалительные заболевания, например, некоторые ревматические.
Повышение лейкоцитов и антибиотики
Кстати, из того, что я сейчас написал, как это ни парадоксально, следует один очень важный тезис.
И вторая очень важная идея: лейкоцитоз — не болезнь, а лишь симптом самых разнообразных состояний. Отсюда вывод, который нелишне напомнить не только пациентам, но и многим врачам.
Итак, повторю, за редким исключением, не надо принимать антибиотики до той поры, пока нет ответа на вопрос, как называется болезнь, которую мы лечим.

Пониженные лейкоциты
Пару слов про низкий уровень лейкоцитов. Это ситуация, которая всегда требует определенных диагностических маневров, поскольку угнетение кроветворения — симптом довольно серьезный. Следовательно, совет здесь очень простой: если лейкоциты ниже нормы — отправляйтесь к врачу. Диагностический путь может быть не очень простым, но его нужно пройти.
Кстати, одной из причин снижения лейкоцитов могут быть, как это ни странно, таблетки от головной боли. Да-да, банальные анальгетики при частом и регулярном приеме могут угнетать функцию костного мозга. Не забывайте об этом, те, кто горстями глотает обезболивающие.
Приходит молодая женщина. Ничего не беспокоит, только лейкоциты в анализе крови низкие. В нескольких повторных анализах показатель 15 тыс./мкл
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Анализ крови — вирусная или бактериальная инфекция
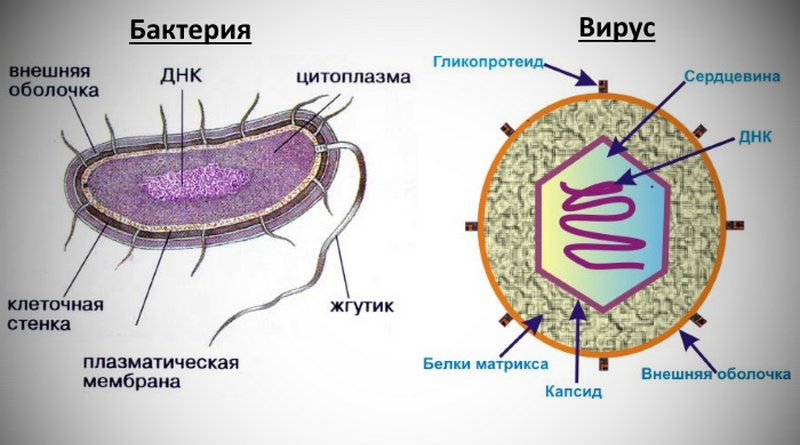
Чем бактерии отличаются от вирусов
Бактерии – это в подавляющем большинстве одноклеточные микроорганизмы с неоформленным ядром. То есть это настоящие клетки, которые имеют собственный обмен веществ и размножаются делением. По форме клеток бактерии могут иметь круглую форму – называются кокки (стафилококк, стрептококк, пневмококк, менингококк и т.д.), могут быть палочковидными (кишечная палочка, коклюшная, дизентерийная и т.д.), реже встречаются и другие формы бактерий.
Многие бактерии, которые в норме являются безопасными для человека и обитают на его коже, слизистых, в кишечнике, в случае общего ослабления организма или нарушения иммунитета могут выступать в качестве патогенов.
В отличие от бактерий, вирусы являются паразитами, которые не способны размножаться вне клетки. Они проникают в клетку и заставляют ее производить копии вируса. При заражении в клетке активируются специальные механизмы защиты от вирусов. Зараженные клетки начинают производить интерферон , который вступает в контакт с соседними здоровыми клетками и переводит их в противовирусное состояние, а также стимулирует иммунную систему для борьбы с вирусами.
Некоторые вирусы могут находиться в организм человека на протяжении всей жизни. Они переходят в латентное состояние и активируются лишь при определённых условиях. К таким вирусам относятся герпесвирусы, папилломавирусы и ВИЧ. В латентном состоянии вирус не может быть уничтожен ни иммунной системой, ни лекарственными препаратами.
Острые респираторные вирусные инфекции (ОРВИ)
ОРВИ – вирусные заболевания верхних дыхательных путей, передающиеся воздушно-капельным путем. Респираторные вирусные инфекции являются самым распространенным инфекционным заболеванием.
Все ОРВИ характеризуются очень коротким инкубационным периодом – от 1 до 5 дней. Это то время, за которое попавший в организм вирус успевает размножиться до того количества, когда начинают проявляться первые симптомы заболевания.
После инкубационного периода наступает продромальный период (продрома) – это период заболевания, когда вирус уже успел распространиться по всему организму, а иммунная система еще не успела среагировать на него. Начинают появляться первые симптомы: вялость, капризность, ринит, фарингит, характерный блеск в глазах. В этот период противовирусные препараты наиболее эффективны.
Следующим этапом является начало болезни. ОРВИ, как правило, начинаются остро – температура поднимается до 38-39 °С, могут появиться головная боль, озноб, насморк, кашель, боль в горле. Желательно вспомнить, когда могло произойти заражение, то есть когда был контакт с носителем вируса, так как если с этого момента до начала болезни прошло не более пяти суток, то это аргумент в пользу вирусной природы заболевания.
Вирусные инфекции, как правило, лечатся симптоматически, то есть жаропонижающими препаратами, отхаркивающими и т.д. Антибиотики на вирусы не действуют.
Наиболее известными вирусными инфекциями являются грипп, ОРВИ, герпетические инфекции, вирусные гепатиты, ВИЧ-инфекция, корь, краснуха, паротит, ветряная оспа, клещевой энцефалит, геморрагические лихорадки, полиомиелит, и др.
Картина крови при вирусных инфекциях
При вирусных инфекциях количество лейкоцитов в крови обычно остается в пределах нормы или немного ниже нормы, хотя иногда может наблюдаться небольшое увеличение количества лейкоцитов. Изменения в лейкоцитарной формуле происходят за счет увеличения содержания лимфоцитов и/или моноцитов, и соответственно понижения количества нейтрофилов. СОЭ может незначительно повышаться, хотя при тяжело протекающих ОРВИ скорость оседания эритроцитов может быть довольно высокой.
Бактериальные инфекции
Бактериальные инфекции могут возникать как сами по себе, так и присоединяться к вирусной инфекции, так как вирусы подавляют иммунитет.
Основным отличием бактериальных инфекций от вирусных является более длительный инкубационный период, который составляет от 2 до 14 суток. В отличие от вирусных инфекций, в данном случае следует обратить внимание не только на предполагаемое время контакта с носителем инфекции, но и учесть, были ли в последнее время стрессы, переохлаждения. Так как некоторые бактерии способны годами обитать в организме человека никак не проявляя себя и активизироваться в случае общего ослабления организма.
Продромальный период при бактериальных инфекциях часто отсутствует, например инфекция может начаться как осложнение ОРВИ. И если вирусные инфекции часто начинаются с общего ухудшения состояния, то бактериальные инфекции обычно имеют четкое локальное проявление (ангина, отит, синусит). Температура часто не поднимается выше 38 градусов.
Бактериальные инфекции лечат с помощью антибиотиков. Чтобы не допустить возможных осложнений болезни важно вовремя начать лечение. Использование антибиотиков без соответствующих показаний может привести к формированию устойчивых бактерий. Поэтому правильно подбирать и назначать антибиотики должен только врач.
Наиболее часто бактериальные инфекции проявляются гайморитами, отитами, пневмонией или менингитом (хотя пневмония и менингит могут также иметь и вирусную природу). Наиболее известными бактериальными инфекциями являются коклюш, дифтерия, столбняк, туберкулез, большинство кишечных инфекций, сифилис, гонорея и т.д.
Картина крови при бактериальных инфекциях
При бактериальных инфекциях обычно наблюдается повышение количества лейкоцитов в крови, которое происходит преимущественно за счет увеличения количества нейтрофилов. Наблюдается так называемый сдвиг лейкоцитарной формулы влево, то есть увеличивается количество палочкоядерных нейтрофилов, и могут появиться молодые формы – метамиелоциты (юные) и миелоциты. Вследствие этого может снижаться относительное (процентное) содержание лимфоцитов. СОЭ (скорость оседания эритроцитов) обычно довольно высокая.
Анализ крови на лейкоциты — один из наиболее распространенных методов диагностики состояния здоровья. Его сдают при инфекциях и подозрении на них, в качестве скриннингового теста у беременных и детей. А общий анализ крови, в который тоже входит этот показатель, вообще рекомендовано сдавать раз в год всем без исключения. О чем могут рассказать лейкоциты, разбирался MedAboutMe
Роль лейкоцитов в организме: иммунитет
Лейкоциты, наряду с эритроцитами и тромбоцитами, являются одной из трех разновидностей форменных элементов крови. Другое их название — белые кровяные тельца. Но, по сравнению с другими элементами, которые по своей структуре одинаковы, лейкоциты — это группа разных клеток.
Основная задача лейкоцитов — обеспечивать иммунитет. Разные виды белых кровяных телец выполняют следующие функции:
- Защищают человеческий организм от инфекций.
- Вырабатывают специфическую защиту от конкретных антигенов (специфический иммунитет, при котором последующие контакты с антигеном не приводят к болезни).
- Уничтожают чужеродные микроорганизмы и вещества (фагоцитоз).
- Выявляют и разрушают мутантные клетки в организме (защита от рака).
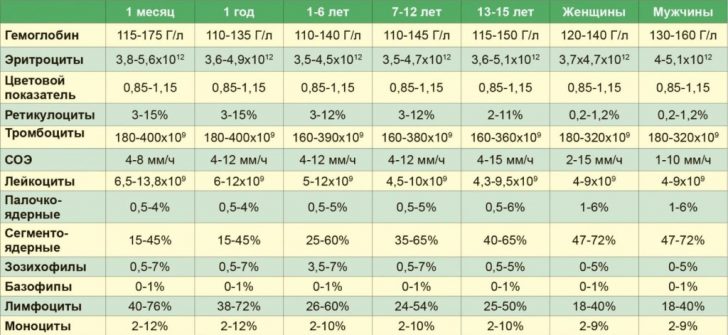
В норме лейкоциты всегда присутствуют в крови в объеме 4-9 х109 на литр. У ребенка их уровень выше — до 17 х109/л.
Лейкоцитарная формула крови — это расширенный анализ видов белых кровяных телец. Нормой для взрослого человека считается такое соотношение:
- Лимфоциты — 20-45%.
- Нейтрофилы (сегментоядерные и палочкоядерные) — 40-75%.
- Моноциты — 3-8%.
- Эозинофилы — не более 5%.
- Базофилы — не более 1%.
Повышенные лейкоциты в крови
Повышение количества разных видов лейкоцитов (лейкоцитоз) в крови говорит о том, что в организме активизировалась иммунная защита. Такая картина может развиваться по разным причинам, иногда вовсе не связанным с выраженным заболеванием. Поэтому врачи выделяют два вида лейкоцитоза:
- Физиологический (не связанный с заболеваниями).
- Патологический (сигнализирующий о наличии инфекции).
Безусловно, при повышенных лейкоцитах в крови необходимо уточнить причину. Но поскольку завышенные показатели — лишь последствие, а вовсе не причина, лечить сам лейкоцитоз нецелесообразно. Исключениями из этого правила являются такие состояния:
- Аутоиммунные заболевания, при которых лейкоциты атакуют клетки в организме, воспринимая их как антигены: красная волчанка, ревматоидный полиартрит и другие.
- Нарушения работы костного мозга, при которых лейкоцитов вырабатывается повышенное количество, в частности, лейкоз.
- При трансплантации органов, чтобы предотвратить иммунологическую реакцию отторжения импланта.
При адекватном иммунном ответе лейкоциты в крови повышаются при таких состояниях:
- Бактериальные поражения лор-органов и легких — гайморит, отит, пневмонии, туберкулез и пр.
- Кишечные инфекции.
- Воспалительные заболевания органов брюшной полости — пиелонефрит, холецистит, панкреатит и пр.
- Локальные воспалительные процессы и гнойные инфекции (абсцессы).
- Генерализованные инфекции (сепсис).
- Травмы (ушибы, ожоги, обморожения, переломы, раны).
- Отравления различными ядами.
- Послеоперационный период.
- Глистные инвазии.
- Некрозы тканей, в том числе инфаркт миокарда.
При вирусных инфекциях повышения уровня лейкоцитов не происходит, и более того, в некоторых случаях наблюдается лейкопения — снижение их количества ниже нормы. Если же лейкопения развивается на фоне ОРВИ, то это характерный признак того, что к вирусной присоединилась бактериальная инфекция.
Последние исследования, проведенные английскими учеными из Центра микроваскулярных исследований (Centre for Microvascular Research), говорят о том, что воспалительные процессы в организме женщины и мужчины могут протекать по-разному. И основанием для такого вывода стало как раз различное повышение лейкоцитов в крови мышей разных полов при одинаковых инфекциях. Такие исследования в перспективе могут изменить параметры анализа лейкоцитарной формулы и сделать лечение инфекций более точным уже на стадии первичной диагностики. К тому же полученные результаты могут играть большую роль в изучении эффективности противовоспалительных лекарств.
Обычный анализ крови, который назначают всем пациентам, обращающимся в медицинские учреждения с симптомами инфекционных заболеваний, может дать врачу важную информацию о том, что именно стало причиной недомогания – вирус или бактерия. По каким признакам в анализе крови можно отличить вирусную инфекцию от бактериальной – разберемся в статье.
Общий анализ крови – одно из самых простых клинических исследований. Для его проведения человеку достаточно сдать кровь из пальца. Далее врач-лаборант проводит ряд манипуляций: рассматривает мазки крови под микроскопом, определяет концентрацию гемоглобина с помощью гемометра и скорость оседания эритроцитов с помощью СОЭ-метра. В современных лабораторных центрах кровь анализируют не люди, а специальные автоматические анализаторы. Однако такую важную составляющую анализа крови, как лейкоцитарная формула, может подсчитать только человек.
Показатели анализа крови
В ходе общего анализа крови обязательно определяются четыре показателя:
- Концентрация гемоглобина.
- Количество эритроцитов (красных кровяных телец).
- Количество лейкоцитов (белых кровяных клеток).
- СОЭ.
Развернутый анализ крови кроме указанных показателей предоставляет врачу информацию о среднем содержании гемоглобина в эритроците, о гематокрите, о количестве тромбоцитов и о процентном соотношении различных типов лейкоцитов (о так называемой лейкоцитарной формуле). Для дифференциации вирусных и бактериальных заболеваний наиболее важны показатели общего количества лейкоцитов, СОЭ и лейкоцитарная формула.
Лейкоциты – клетки белой крови, которые являются неотъемлемой частью иммунной системы. Выделяют несколько видов таких клеток (они разные не только по строению, но и функционально):
Основными лейкоцитарными клетками считаются нейтрофилы и лимфоциты. У здорового человека их всегда больше всего в лейкоцитарной формуле. Все остальные лейкоциты проявляют себя в каких-то определенных ситуациях – при аллергизации организма, при глистах и т.д.
СОЭ – скорость оседания эритроцитов. Этот показатель характеризует совсем не красные кровяные клетки, а белковый состав плазмы крови. Некоторые белки (фибриноген, церулоплазмин, иммуноглобулины и прочие белки, относящиеся к воспалительным) заставляют эритроциты склеиваться. В таком склеенном состоянии красные кровяные тельца оседают намного быстрее, поэтому увеличение СОЭ может быть признаком воспалительного процесса.
Для точной диагностики все перечисленные показатели необходимо оценивать в комплексе, а не по одному.
Признаки бактериальной инфекции в анализе крови
Болезнетворные бактерии оседают в тканях и в норме в кровь не попадают. Поэтому бороться с ними могут только те клетки крови, которые способны выйти из кровяного русла, проникнуть в воспалительный очаг и захватить патоген. Именно к таким клеткам относятся нейтрофилы.
При острых бактериальных инфекциях количество нейтрофилов в крови резко увеличивается. Появляются менее зрелые клетки. Этот феномен называют сдвигом лейкоцитарной формулы влево. Чем выраженнее инфекционный процесс и чем интенсивнее разрушаются зрелые нейтрофилы в тканях, тем активнее костный мозг продуцирует и выпускает в кровь палочкоядерных и юных клеток. Увеличение количества нейтрофилов отражается и на общем показателе содержания в крови лейкоцитов – их становится намного больше нормы – анализ крови показывает лейкоцитоз.
В процессе лечения, если оно эффективно, и количество лейкоцитов, и количество нейтрофилов постепенно приходит в норму. То есть анализ крови может служить очень информативным маркером правильности подбора антибиотиков. После выздоровления еще какое-то время содержание белых кровяных телец в крови остается на верхней границе нормы.
Что касается СОЭ, то при остром воспалительном заболевании бактериальной этиологии этот показатель увеличивается в разы. Его постепенное снижение также может считаться косвенным признаком эффективности лечения и скорого выздоровления.
Признаки вирусной инфекции в анализе крови
Вирус – это инфекционный агент, который не имеет клеточной структуры, но для своего размножения проникает в клетки человеческого организма, вызывая либо их гибель, либо необратимые изменения. Многие вирусные заболевания сопровождаются вирусемией – попаданием вирусов в кровь.
Основным механизмом защиты организма от вирусов является гуморальный иммунитет – то есть распознавание болезнетворного агента и продукция специфических антител, которые связывают патоген. Все перечисленные процессы происходят с участием Т и В-лимфоцитов. Соответственно при острых вирусных заболеваниях количество этих кровяных клеток значительно возрастает – развивается лимфоцитоз. Увеличивается также и количество плазматических клеток, ведь именно они синтезируют антитела. Общее же содержание в крови лейкоцитов может быть пониженным или нормальным.
При инфекционном мононуклеозе, недуге, вызванном одним из видов герпесвирусов, в крови параллельно с ростом количества лимфоцитов возрастает содержание моноцитов. Кроме того, появляются новые крупные одноядерные клетки – мононуклеары, отсюда и специфическое название болезни.
При хронических вирусных недугах (например, при хронических вирусных гепатитах) анализ крови обычно остается в пределах нормы или же обнаруживается незначительный лимфоцитоз. СОЭ при вирусной инфекции также увеличивается, но не так сильно как при бактериальных заболеваниях.
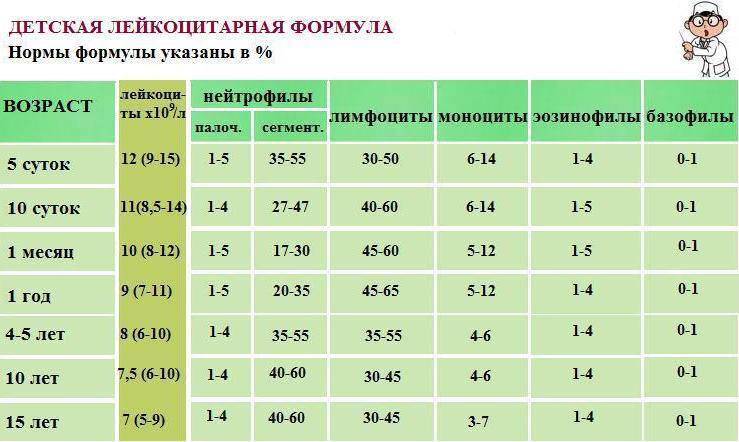
При оценке лейкоцитарной формулы ребенка следует обязательно учитывать возраст пациента, поскольку в одни периоды детской жизни увеличенное количество лимфоцитов считается нормой, в другие – признаком патологического процесса.
Так, на 5 день жизни новорожденного доля лимфоцитов и нейтрофилов должна быть приблизительно одинаковой, подобное наблюдается и в 4-5 лет. В промежутке же от 5 дней до 5 лет лимфоцитов всегда больше, чем нейтрофилов. После 5 лет лейкоцитарная формула меняется – нейтрофилы доминируют, количество же лимфоцитов не превышает 35-40%. Такое же соотношение основных лейкоцитарных клеток отмечается и у взрослых.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
50,508 просмотров всего, 12 просмотров сегодня
Читайте также:


