Диагностика орви и гриппа у детей
Острые респираторно-вирусные инфекции вызывают самоограничивающиеся заболевания, которые дети переносят легко. В диагностике важно исключить грипп и бактериальные осложнения. Важно соблюдать умеренность при лечении, избегая полипрагмазии. Единственно допу
Acute respiratory-viral infections bring about self-restricting diseases which are easily tolerated by children. In the diagnostics, it is important to exclude flue and bacterial complications. It is important to observe moderation in the treatment, avoiding polipragmasia. The only admissible antipyretics are ibuprofen and paracetamol.
Несмотря на сходство симптомов ОРВИ и гриппа, следует стремиться диагностировать последний, в т. ч. экспресс-методами, поскольку это дает возможность специфической терапии, не эффективной при ОРВИ.
ОРВИ вызывают чаще всего риновирусы (более 100 серотипов), респираторно-синцитиальный (РС) вирус, вирусы парагриппа, аденовирусы, бокавирус, метапневмовирус, коронавирусы. Сходные проявления могут вызывать некоторые энтеровирусы. Рино-, адено- и энтеровирусы вызывают стойкий иммунитет, не исключающий заражение другими серотипами; РС-, корона- и парагриппозный вирусы стойкого иммунитета не оставляют. Гриппозные вирусы А и В часто мутируют, что обусловливает ежегодную заболеваемость 5–10% населения, чаще детей.
Распространение вирусов происходит воздушно-капельным путем, но чаще путем самоинокуляции на слизистую оболочку носа или конъюнктиву с загрязненных рук (рукопожатия или контакт с зараженными вирусом поверхностями).
Инкубационный период большинства ОРВИ и гриппа — 24–72 часа, выделение вирусов больным максимально на третьи сутки после заражения, снижаясь резко к 5-му дню; неинтенсивное выделение вируса может сохраняться до 2 недель.
Сохранение фебрильной температуры более 3 дней (в отсутствие признаков гриппа или аденовирусной инфекции) или повторный ее подъем должны настораживать в отношении бактериальной инфекции:
Обследование больного назофарингитом имеет целью исключение бактериальных очагов, не определяемых клиническими методами. У 5–10% госпитализируемых детей грудного и раннего возраста с симптомами ОРВИ анализ мочи выявляет лейкоцитурию; поэтому анализ мочи (в т. ч. тест-полосками в амбулаторных условиях) обязателен.
Рентгенография околоносовых пазух больным ОРВИ в остром периоде (первые 10–12 дней) не показана — она часто выявляет обусловленное вирусом воспаление синусов, которые самопроизвольно исчезают за 2 недели [2, 5].
Вирусологическое обследование не имеет смысла, т. к. не влияет на выбор лечения, исключение составляет экспресс-тест на грипп у высоколихорадящих детей и стрепта-тест при развитии ангины.
Респираторные инфекции — самый частый повод к применению различных лекарственных средств и процедур, чаще всего ненужных, с недоказанным действием, нередко вызывающих побочные действия. Поэтому очень важно разъяснить родителям доброкачественный характер болезни и сообщить, какова длительность имеющихся симптомов, а также убедить их в достаточности минимальных вмешательств. Госпитализация требуется только при развитии осложнений. Режим полупостельный с быстрым переходом на общий после снижения температуры. Повторный осмотр необходим при сохранении температуры более 3 дней или ухудшении состояния.
Противовирусная химиотерапия
Противовирусная химиотерапия ОРВИ менее эффективна, чем при гриппе. Она может включать введение интерферона-a не позже первого-второго дня болезни [6].
Интерфероногены по результатам неконтролируемых испытаний сокращают лихорадочный период на 1 сутки, так что их применение при большинстве ОРВИ с коротким фебрильным периодом вряд ли оправдано [7]. При гриппе А и В в первые 24–48 часов болезни эффективны ингибиторы нейраминидазы.
На другие вирусы, не выделяющие нейраминидазы, эти препараты не действуют. В крайне тяжелых случаях гриппа оправдано введение в/в иммуноглобулина, который содержит антитела к вирусам гриппа.
Антибиотики
Антибиотики могут быть показаны детям с хронической патологией легких, иммунодефицитом, у которых есть риск обострения хронического бактериального процесса; выбор антибиотика у них обычно предопределен заранее по характеру флоры.
Жаропонижающие
Борьбе с температурой, наиболее ярким симптомом ОРВИ и гриппа, уделяют большое, а часто и чрезмерное внимание как родители, так и педиатры. Это вполне объяснимо внешними проявлениями и дискомфортом, которые вызывает лихорадка у больного, хотя опасные ее эффекты сказываются редко и лишь при температуре ближе к 41 °C, когда резко повышаются метаболизм и потребление кислорода, усиливаются потери жидкости, возникает дополнительная нагрузка на сердце и легкие.
При применении жаропонижающих часто упускается из вида защитная роль лихорадки: усиление синтеза интерферона-g, цитокинов (ИЛ-1, ИЛ-6, ФНО-α и др.), белков острой фазы, повышение бактерицидности полинуклеаров и реакции лимфоцитов на митоген, снижение способности к размножению многих микроорганизмов [9]. Те же цитокины, стимулируя продукцию эндогенного пирогена — простагландина Е2, усиливают и иммунный ответ Тh1-типа (продукция IgG и клеток памяти), так что лихорадочные инфекции играют важную роль в переключении иммунного ответа новорожденного Тh2-типа на более зрелый Тh1-тип.
Существует ряд подходов, позволяющих эффективно бороться с лихорадкой, минимизируя отрицательное ее влияние на иммунный ответ. Снижение температуры у здоровых детей ≥ 3 месяцев оправдано при температуре выше 39,0–39,5 °C, особенно при нарушении состояния, болях, дискомфорте. У детей первых трех месяцев жизни, у детей с хронической патологией, с фебрильными судорогами в анамнезе вмешательство может быть оправдано и при более низкой (38–38,5 °C) температуре. Не следует снижать температуру до нормальной, снижение на 0,5–1,0 °C обычно достаточно для улучшения состояния ребенка. Не следует стремиться предотвратить очередной подъем температуры, регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового ее повышения до указанных выше цифр. При таком подходе значительная часть больных избежит назначения жаропонижающих или обойдется 1–2 дозами.
Не следует, без выяснения причины, давать жаропонижающие более 3 дней, т. к. они могут затруднить диагноз бактериальной инфекции. Жаропонижающее вместе с антибиотиками не вводят, чтобы не маскировать неэффективность последних и не задержать их смену.
Жаропонижающие снижают установочную точку терморегуляции в гипоталамусе за счет подавления продукции цитокинов и простагландина Е2. Это сопровождается уменьшением теплообразования и усилением теплоотдачи через кожу, что приводит к снижению температуры тела. Но они не сокращают общую длительность лихорадочного периода, не ускоряют течение инфекции, удлиняя период выделения вирусов.
Поскольку жаропонижающие — средства массового применения, следует использовать только наиболее безопасные из них. Ацетилсалициловая кислота (Аспирин) при ОРВИ и гриппе не используют из-за риска развития синдрома Рея. Метамизол натрия (Анальгин) разрешен лишь в экстренных случаях в/м (0,1 мл/год жизни 50-процентного раствора); этот препарат вызывает агранулоцитоз (1:1700) и, часто, стойкую гипотермию. Недопустимо применение для снижения температуры нимесулида (Найз), вызывающего поражения печени, с чем, к сожалению, все еще приходится встречаться.
У детей допустимо применение только двух препаратов — ибупрофена и парацетамола; с учетом важности точной дозировки весьма желательно применение их детских форм. Мнения о менее сильном действии оральных жаропонижающих по сравнению с метамизолом натрия (Анальгином) были опровергнуты рандомизированным исследованием: в рекомендованных дозах введение внутрь ибупрофена, парацетамола или внутримышечно метамизола натрия вызывает сходный эффект, понижая температуру через 60 мин в среднем на 1,3 °C с уровня 39,5 (39,2–40,2,) до 38,2 °C (37,4–38,8) [10].
Ибупрофен — единственное нестероидное противовоспалительное средство (НПВС), применяемое как жаропонижающее у детей. Помимо центрального действия он обладает и периферическим анальгезирующим, и противовоспалительным действием в очаге воспаления. Его разовая доза (5–10 мг/кг с интервалом 6–8 ч, суточная доза — 30 мг/кг) сопоставима по эффективности с парацетамолом в дозе 15 мг/кг, но действует быстрее (через 15–30 мин после приема) и более стойко (до 8 ч) [11, 12]. Такое же преимущество отмечено для ибупрофена в свечах [13]. Более того, ибупрофен как НПВС активнее парацетамола в уменьшении симптомов, связанных с лихорадкой [14], с учетом этого его применение особенно рекомендуется при инфекциях с выраженным воспалительным компонентом или болевыми реакциями.
Бытовавшее в конце прошлого века мнение о большей частоте побочных явлений ибупрофена в сравнении с парацетамолом последующими наблюдениями подтверждено не было [11]. Гипотермия наблюдается намного реже, чем при приеме Анальгина [15]. Не подтвердились опасения ни в отношении желудочных кровотечений [16], ни в отношении утяжеляющего влияния ибупрофена на течение астмы [13]. Снижение почечного кровотока при подавлении синтеза простагландинов ибупрофеном если и наблюдается, то незначительное, мало отличающееся от такового у парацетамола [11]. При передозировке могут наблюдаться снижение остроты зрения, нистагм, судороги, крайне редко кома, а также повышение уровня креатинина, агранулоцитоз, гемолитическая анемия: лечение при их возникновении — прием активированного угля.
Одним из наиболее изученных препаратов ибупрофена, продемонстрировавших высокий профиль эффективности в клинических исследованиях и накопивших огромный опыт применения, является оригинальный однокомпонентный Нурофен® для детей, выпускаемый в разных детских формах в виде:
- суспензии (без сахара и красителей) для приема внутрь (20 мг/мл) с мерным шприцем для точной дозировки для детей от 3 мес до 12 лет;
- ректальных суппозиториев (60 мг) для детей в возрасте от 3 мес до 2 лет;
- таблеток (200 мг) для детей 6–12 лет.
Парацетамол (ацетаминофен) стал широко применяться в детском возрасте вместо ацетилсалициловой кислоты после доказательства ее связи с синдромом Рея. Его разовая доза — 15 мг/кг, интервалы между дозами — 4–6 ч (у новорожденных — 8–12 ч), максимальная суточная — 60 мг/кг.
Побочные эффекты парацетамола — головокружение, раздражительность, снижение остроты зрения, крапивница, полиморфная эритема, пурпура — встречаются очень редко. Парацетамол увеличивает длительность выделения вируса, например, при ветряной оспе, взаимодействует с варфарином, метоклопрамидом, β-адреноблокаторами. Повышают токсичность парацетамола болезни печени, прием активаторов печеночных оксидаз, алкоголя.
Препараты парацетамола выпускаются как в жидкой, так и твердой лекарственной формах, в том числе без красителей, сахара и алкоголя. Суспензии (120/5 и 150 мг/5 мл) и гранулят (80, 150, 240 мг) включают мерную ложку или шприц, их можно применять у детей после первого месяца жизни. Ректальные свечи выпускаются в дозировках 50, 80, 100, 125, 150, 250 и 300 мг для детей от 3 до 6 лет, шипучие таблетки 330 или 500 мг — для старших. Парацетамол для в/в введения (Перфалган) используется только для послеоперационного обезболивания; а как жаропонижающее при невозможности орального введения.
Комбинированное и альтернативное введение парацетамола и ибупрофена практикуется рядом авторов, есть комбинированные препараты (Ибуклин). Жаропонижающий эффект такой терапии хотя может быть и чуть выше, чем при применении одного препарата за счет суммации доз, никак не оправдывает риск развития острой почечной недостаточности, описанной в литературе и наблюдавшейся нами. Интерстициальный нефрит развивается в результате накопления в почечной ткани продуктов окисления парацетамола в условиях ее ишемии под влиянием ибупрофена [19], поэтому такая схема использоваться не должна, тем более что она также может повысить риск длительной гипотермии.
Другие виды симптоматического лечения
Адекватная гидратация при ОРВИ способствует разжижению секретов и облегчает их отхождение. Рекомендуется повышенное введение жидкости (до 150 мл/кг/сут), а для профилактики гипонатриемии, по крайней мере, часть жидкости — в виде глюкозо-солевого раствора, лучше низкоосмолярного (биологически активная добавка Регидрон Био 225 мосм/л и др.).
Лечение ринита, назофарингита
Симптоматика назофарингита — результат не столько повреждающего влияния вируса, сколько реакции системы врожденного иммунитета. Инфицированные клетки эпителия выделяют цитокины, в т. ч. ИЛ-8, количество которого коррелирует с увеличением числа полинуклеаров в слизистой, которое может повышаться 100-кратно, меняя цвет носового секрета с прозрачного на бело-желтый или зеленоватый (окраска пероксидазой лейкоцитов). При этом не увеличивается бактериальная обсемененность, так что считать изменение цвета секрета признаком бактериальной инфекции нет никаких оснований. Увеличение назальной секреции связано с повышением проницаемости сосудов. Рино- и коронавирусы оставляют клетки назального эпителия интактными, цитопатический эффект присущ адено- и гриппозным вирусам [20].
Введение в нос физиологического раствора (элиминационная терапия) 2–3 раза в день обеспечивает удаление слизи и восстановление работы ресничек эпителия [1, 21]. У старших детей оправданы спреи с солевым раствором (Аква Марис и др.).
Сосудосуживающие капли — деконгестанты — не укорачивают длительность насморка, но могут облегчить борьбу с заложенностью носа. Их применение желательно ограничить 2–3 днями. Оральные препараты, содержащие псевдоэфедрин, разрешены только с возраста 12 лет.
Противогистаминные препараты в рандомизированных испытаниях не показали эффективности в уменьшении насморка и заложенности носа [23]. Надежных свидетельств о снижении респираторной заболеваемости под влиянием иммуномодуляторов (Кагоцел, инозин пранобекс, Тактивин и др. [24]), растительных препаратов [25, 26] или витамина С [27] — нет, их испытания при ОРВИ с коротким острым периодом, проведенные в России, как правило, показывают малодостоверный и маловыраженный эффект, они более уместны для лечения более тяжелых инфекций, таких как вирусные гепатиты. Прием Оциллококцинума [28] не влияет на течение ОРВИ. Анаферон, Эргоферон не имеют доказательств эффективности как в стране-производителе, так и в мировых базах данных.
Борьба с кашлем
Противокашлевые, отхаркивающие, муколитики, в том числе многочисленные патентованные препараты с различными растительными средствами, при ОРВИ не показаны ввиду неэффективности, что было доказано в рандомизированных исследованиях [22, 23, 29].
Борьба с передачей инфекции
Ношение масок, мытье рук после контакта с больным, мытье поверхностей в окружении больного имеют первостепенное значение в борьбе с передачей инфекции. В ДДУ оправдана быстрая изоляция заболевших детей, соблюдение воздушного режима в помещении, удлинение прогулок. Закаливание защищает от инфицирования при небольшой дозе инфекта и, вероятно, способствует более легкому течению ОРВИ.
Вакцинация
Ежегодная вакцинация против гриппа с возраста 6 месяцев снижает заболеваемость как гриппом, так и ОРВИ [30]. У детей первого года жизни из групп риска (недоношенность, бронхолегочная дисплазия, врожденный порок сердца, нейромышечные расстройства) для профилактики РС-вирусной инфекции в осенне-зимний сезон наиболее целесообразно использование паливизумаба.
Литература
В. К. Таточенко, доктор медицинских наук, профессор
НЦЗД РАМН, Москва
Острые респираторные вирусные инфекции (ОРВИ) — группа острых инфекционных заболеваний, вызываемых РНК- и ДНК-содержащими вирусами и характеризующихся поражением различных отделов дыхательного тракта, интоксикацией, частым присоединением бактериальных осложнений.
ОРВИ — самое распространённое заболевание, в том числе у детей. Даже в неэпидемические годы регистрируемая заболеваемость ОРВИ во много раз превышает заболеваемость всеми основными инфекционными болезнями
Возбудителями ОРВИ могут быть вирусы гриппа (типы А, В, С), парагриппа (4 типа), аденовирус (более 40 серотипов), РСВ (2 серовара), рео- и риновирусы (113 сероваров)
Болеют дети любого возраста.
Источник инфекции — больной человек.
Пути передачи инфекции — воздушно-капельный и контактно-бытовой (реже).
Естественная восприимчивость детей к ОРВИ высокая. Больные наиболее контагиозны в течение первой недели заболевания.
Для ОРВИ характерна сезонность — пик заболеваемости приходится на холодное время года.
После перенесённого заболевания формируется типоспецифический иммунитет. ОРВИ распространены повсеместно. Крупные эпидемии гриппа возникают в среднем 1 раз в 3 года, их обычно вызывают новые штаммы вируса, но возможна рециркуляция сходных по антигенному составу штаммов после нескольких лет их отсутствия. При ОРВИ другой этиологии в основном регистрируют спорадические случаи и небольшие вспышки в детских коллективах, эпидемий практически не бывает.
Патогенез ОРВИ
Все возбудители ОРВИ эпителиотропны. Вирусы адсорбируются (фиксируются) на эпителиальных клетках, проникают в их цитоплазму, где подвергаются ферментативной дезинтеграции.
Последующая репродукция возбудителя приводит к дистрофическим изменениям клеток и воспалительной реакции слизистой оболочки в месте входных ворот.
Каждое заболевание из группы ОРВИ имеет отличительные черты в соответствии с тропностью тех или иных вирусов к определённым отделам дыхательной системы.
Вирусы гриппа, РСВ и аденовирусы могут поражать эпителий как верхних, так и нижних дыхательных путей с развитием бронхита, бронхиолита и синдрома обструкции дыхательных путей, при риновирусной инфекции преимущественно поражается эпителий носовой полости, а при парагриппе — гортани. Кроме того, аденовирусы обладают тропностью к лимфоидной ткани и эпителиальным клеткам слизистой оболочки конъюнктивы.
Через повреждённые эпителиальные барьеры возбудители ОРВИ проникают в кровоток.
Выраженность и продолжительность фазы вирусемии зависит от степени дистрофических изменений эпителия, распространённости процесса, состояния местного и гуморального иммунитета, преморбидного фона и возраста ребёнка, а также от особенностей возбудителя. Продукты распада клеток, поступающие наряду с вирусами в кровь, оказывают токсическое и токсико-аллергическое действия. Токсическое действие в основном направлено на ЦНС и сердечно-сосудистую систему. Из-за нарушений микроциркуляции возникают гемодинамические расстройства в различных органах и системах. При наличии предшествующей сенсибилизации возможно развитие аллергических и аутоаллергических реакций.
Поражение эпителия дыхательных путей приводит к нарушению его барьерной функции и способствует присоединению бактериальной флоры с развитием осложнений.
Интоксикация и лихорадка наиболее выражены при гриппе.
Парагрипп протекает с менее выраженной интоксикацией и кратко- временной вирусемией, но опасен, особенно для детей раннего возраста, в связи с частым развитием ложного крупа.
Аденовирусную инфекцию отличает постепенно нисходящее поражение дыхательных путей, репродукция вируса не только в эпителии, но и в лимфоидной ткани, длительная вирусемия, некоторые серотипы вируса (40, 41) могут размножаться в энтероцитах с развитием диареи.
РСВ поражает мелкие бронхи и бронхиолы, что приводит к нарушению вентиляции лёгких и способствует возникновению ателектазов и пневмоний.
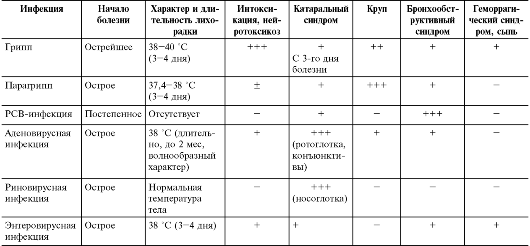
Грипп
Продолжительность инкубационного периода составляет от нескольких часов до 1-2 дней.
Особенность начального периода гриппа — преобладание симптомов интоксикации над катаральными.
В типичных случаях заболевание начинается остро, без продромального периода, с повышения температуры тела до 39-40 ?C, озноба, головокружения, общей слабости, ощущения разбитости.
У детей раннего возраста интоксикация проявляется лихорадкой, вялостью, адинамией, ухудшением аппетита. Дети старшего возраста жалуются на головную боль, светобоязнь, боли в глазных яблоках, животе, мышцах, суставах, ощущение разбитости, першение в горле, жжение за грудиной, иногда появляются рвота и менингеальные знаки.
Иногда обнаруживают точечные кровоизлияния на мягком нёбе. Часто наблюдают лёгкую гиперемию лица и инъекцию сосудов склер, реже — носовые кровотечения. Отмечают тахикардию и приглушённость сердечных тонов. При выраженном токсикозе наблюдают транзиторные изменения со стороны мочевыделительной системы (микроальбуминурию, микрогематурию, снижение диуреза).
Состояние больных улучшается с 3-4-го дня болезни: температура тела становится ниже, интоксикация уменьшается, катаральные явления могут сохраняться и даже усиливаться, окончательно они исчезают через 1,5-2 нед.
Характерная черта гриппа — длительная астения в период реконвалесценции, проявляющаяся слабостью, быстрой утомляемостью, потливостью и другими признаками, сохраняющимися несколько дней, иногда недель.
В тяжёлых случаях возможно развитие геморрагического бронхита и пневмонии, возникающих в течение нескольких часов. Иногда в течение 2 сут от начала заболевания наблюдают прогрессивное усиление одышки и цианоза, кровохарканье, развитие отёка лёгких. Так манифестирует молниеносная вирусная или смешанная вирусно-бактериальная пневмония, нередко заканчивающаяся летально.
Показатели общего анализа крови: со 2-3-го дня болезни — лейкопения, нейтропения, лимфоцитоз при нормальной СОЭ.
Парагрипп
Продолжительность инкубационного периода составляет 2-7 дней, в среднем 2-4 дня.
Заболевание начинается остро с умеренного повышения температуры тела, катаральных явлений и незначительной интоксикации. В последующие 3-4 дня все симптомы нарастают. Температура тела обычно не превышает 38-38,5 ?C, редко сохраняясь на таком уровне более 1 нед.
При осмотре больного выявляют гиперемию и отёчность миндалин, нёбных дужек, зернистость слизистой оболочки задней стенки глотки.
Аденовирусная инфекция
Инкубационный период составляет от 2 до 12 дней. Основные клинические формы аденовирусной инфекции у детей — фаринго- конъюнктивальная лихорадка, ринофарингит, ринофаринготонзиллит, конъюнктивит и кератоконъюнктивит, пневмония.
Заболевание начинается остро с повышения температуры тела, кашля, насморка.
Лихорадка в типичных случаях продолжается 6 дней и более, иногда бывает двухволновой.
Интоксикация выражена умеренно. Постоянные симптомы аденовирусной инфекции — выраженные катаральные явления со значительным экссудативным компонентом, ринит с обильным серозно-слизистым отделяемым, гранулёзный фарингит, ринофарингит, ринофаринготонзиллит, тонзиллит с отёком миндалин (часто с фибринозными наложениями), влажный кашель, полилимфаденопатия, реже увеличение печени и селезёнки.
В разгар заболевания наблюдают признаки ларингита, трахеита, бронхита.
Патогномоничный симптом аденовирусной инфекции — конъюнктивит (катаральный, фолликулярный, плёнчатый). В процесс чаще вовлекается конъюнктива одного глаза, в основном нижнего века (рис. 19-1 на вклейке). Через 1-2 дня возникает конъюнктивит другого глаза. У детей раннего возраста (до 2 лет) нередко наблюдают диарею и боли в животе, обусловленные поражением мезентериальных лимфатических узлов.
Аденовирусная инфекция протекает довольно длительно, возможно волнообразное течение, связанное с новой локализацией патологического процесса. Некоторые серотипы аденовирусов, в частности 1-й, 2-й и 5-й, могут длительно сохраняться в миндалинах в латентном состоянии.
Респираторно-синцитиальная инфекция
Инкубационный период составляет от 2 до 7 дней. У детей старшего возраста респираторно-синцитиальная инфекция протекает обычно в виде лёгкого катарального заболевания, реже по типу острого бронхита.
Температура тела субфебрильная, интоксикация не выражена.
Наблюдают ринит и фарингит. У детей раннего возраста, особенно первого года жизни, часто поражаются нижние дыхательные пути — развивается бронхиолит, протекающий с бронхообструктивным синдромом.
Заболевание начинается постепенно с поражения слизистых оболочек носа, появления скудного вязкого отделяемого, умеренной гиперемии зева, нёбных дужек, задней стенки глотки на фоне нормальной или субфебрильной температуры тела.
Отмечают частое чихание.
Затем присоединяется сухой кашель, который становится навязчивым, несколько напоминающим кашель при коклюше; в конце приступа кашля выделяется густая, вязкая мокрота. По мере вовлечения в патологический процесс мелких бронхов и бронхиол нарастают явления дыхательной недостаточности.
Дыхание становится более шумным, усиливается одышка, преимущественно экспираторного характера.
Отмечают втяжение уступчивых мест грудной клетки на вдохе, усиливается цианоз, возможны короткие периоды апноэ. В лёгких выслушивают большое количество рассеянных средне- и мелкопузырчатых хрипов, нарастает эмфизема. В большинстве случаев общая продолжительность заболевания составляет не менее 10-12 дней, у части больных процесс приобретает затяжное течение, сопровождается рецидивами.
В общем анализе крови выраженных изменений обычно не обнаруживают. Содержание лейкоцитов нормальное, может быть небольшой сдвиг лейкоцитарной формулы влево, СОЭ в пределах нормы.
Риновирусная инфекция
Продолжительность инкубационного периода составляет 1-6 дней, в среднем 2-3 дня. Риновирусная инфекция протекает без выраженной интоксикации и повышения температуры тела, сопровождается обильным серозно-слизистым отделяемым из носа. Тяжесть состояния определяется обычно количеством носовых платков, использованных за сутки. Выделения при риновирусной инфекции очень обильные, что приводит к мацерации кожи вокруг носовых ходов. Наряду с ринореей часто наблюдают сухой кашель, гиперемию век, слезотечение. Осложнения развиваются редко.
Осложнения при ОРВИ могут возникнуть на любом сроке заболевания и бывают обусловлены как непосредственным воздействием возбудителя, так и присоединением бактериальной микрофлоры. Наиболее частыми осложнениями ОРВИ считают пневмонии, бронхиты и бронхиолиты. Второе по частоте место занимают гаймориты, отиты, фронтиты и синуситы. К грозным осложнениям, особенно у детей раннего возраста, следует отнести острый стеноз гортани (ложный круп). Реже наблюдают неврологические осложнения — менингиты, менингоэнцефалиты, невриты, полирадикулоневриты. При высокой лихорадке и резко выраженной интоксикации при гриппе возможны общемозговые реакции, протекающие по типу менингеального и судорожного синдромов. Тяжёлые формы гриппа могут сопровождаться появлением геморрагического синдрома (кровоизлияния на коже и слизистых оболочках, повышенная кровоточивость и т.д.). На высоте интоксикационных явлений возможны функциональные нарушения деятельности сердца, иногда развитие миокардита. ОРВИ у детей любого возраста может протекать с такими осложнениями, как инфекция мочевыводящих путей, холангит, панкреатит, септикопиемия, мезаденит.
Диагноз ОРВИ ставят на основании клинической картины заболевания. Учитывают выраженность и динамику появления основных клинических симптомов (лихорадки, интоксикации, катаральных явлений со стороны слизистых оболочек дыхательных путей, физикальных изменений в лёгких) и эпидемиологические данные.

ЛЕЧЕНИЕ
Лечение больных ОРВИ обычно проводят в домашних условиях. Госпитализация показана лишь при тяжёлом или осложнённом течении заболевания.
Объём лечебных мероприятий определяется тяжестью состояния и характером патологии.
Во время периода лихорадки необходимо соблюдать постельный режим.
Традиционно в лечении ОРВИ широко используют симптоматические (обильное тёплое питьё, полноценное питание), десенсибилизирующие (хлоропирамин, клемастин, ципрогептадин) и жаропонижающие (парацетамол, ибупрофен) средства.
Кислота ацетилсалициловая детям противопоказана (риск развития синдрома Рея).
Комплексное лечение больных с тяжёлыми формами ОРВИ, помимо этиотропного, включает обязательное проведение дезинтоксикационной патогенетической терапии. В период реконвалесценции желателен приём адаптогенов и витаминов, повышающих иммунную защиту.
ПРОФИЛАКТИКА
• введение в период эпидемии гриппа ограничительных мер для уменьшения скученности населения (отмена массовых праздничных мероприятий, удлинение школьных каникул, ограничение посещения больных в стационарах и т.д.);
• предупреждение распространения инфекции в детских учреждениях, семьях (ранняя изоляция больного — одна из важнейших мер, направленных на прекращение распространения ОРВИ в коллективе);
В большинстве случаев прогноз благоприятный. Тяжёлые формы (с развитием энцефалопатии, отёка лёгких, крупа III-IV степени) могут представлять угрозу для жизни.
ОРВИ у детей - острое воспалительное поражение слизистых оболочек дыхательных путей, вызываемое различными типами респираторных вирусов. ОРВИ у детей может сопровождаться общим недомоганием, лихорадкой, болью в горле, насморком, кашлем, головной, мышечной и суставной болью, конъюнктивитом, расстройствами стула. Диагноз ОРВИ детям ставится на основании клинических проявлений и осмотра, результатов лабораторных исследований. Лечение ОРВИ у детей включает режим, диету, противовирусную, жаропонижающую, десенсибилизирующую, дезинтоксикационную терапию.

Общие сведения
ОРВИ у детей (острые респираторные вирусные инфекции) - группа вирусных заболеваний, сопровождающихся воспалением различных отделов дыхательного тракта и интоксикационным синдромом. В педиатрии на долю ОРВИ приходится 90% от общего числа инфекционных заболеваний у детей. Наиболее часто ОРВИ болеют дети от 3 до 14 лет, особенно, начинающие посещать дошкольные и школьные учреждения, что связано с появлением большого числа контактов.
ОРВИ у детей имеет более тяжелое течение и нередко осложняется присоединением бактериальной инфекции и обострением хронических заболеваний. Частые ОРВИ способствуют снижению защитных сил организма и хронизации воспалительной патологии ЛОР-органов, дыхательных путей, сердца, почек, суставов, нервной системы; предрасполагают к аллергизации и формированию бронхиальной астмы, задерживают физическое и психомоторное развитие ребенка.

Классификация ОРВИ у детей
ОРВИ у детей различаются по этиологии (грипп, парагрипп, аденовирусная, риновирусная, респираторно-синцитиальная инфекция); по клинической форме (типичные и атипичные); по течению (неосложненные и осложненные); по тяжести (легкие, среднетяжелые и тяжелые).
В зависимости от клинической формы поражения респираторного тракта ОРВИ у детей может проявляться как ринит, риноконъюнктивит, отит, назофарингит, ларингит (включая синдром ложного крупа), трахеит.
Причины ОРВИ у детей
ОРВИ у детей могут вызываться РНК-геномными вирусами гриппа (типов A, B, C), парагриппа (4-х типов), PC-вирусом, риновирусами (> 110 серотипов) и реовирусами; а также ДНК-геномными аденовирусами (> 40 серотипов). Часть ОРВИ у детей может быть обусловлена энтеровирусами (ЕСНО, типа Коксаки), коронавирусами, метапневмовирусом, бокавирусом.
Все возбудители ОРВИ у детей обладают высокой контагиозностью, передаются от больного человека, как правило, воздушно-капельным путем (с капельками слюны и слизи), редко – контактно-бытовым путем. Склонность детей к частым ОРВИ определяется незрелостью защитных реакций - утратой пассивного материнского и недостаточным уровнем приобретенного иммунитета, отсутствием предшествующего иммунологического опыта, наличием высокого уровня контактов с многообразными инфекционными агентами. После перенесенной ОРВИ у детей не формируется продолжительного стойкого иммунитета, отсутствует перекрестная защитная реакция к другим типам респираторных вирусов. Ребенок может переболеть ОРВИ от 3 до 8 раз в год. Часто болеющие дети, подверженные ОРВИ практически каждый месяц, в детской популяции составляют от 15% до 50%.
Пик заболеваемости ОРВИ у детей приходится на холодное время года (октябрь-апрель). К факторам, способствующим частой заболеваемости ОРВИ, относятся неблагоприятное перинатальное развитие, наличие у детей внутриутробной персистирующей инфекции, аллергической и соматической патологии, плохая экологическая обстановка.
Патогенез ОРВИ у детей
Возбудители ОРВИ проникают в эпителиальные клетки слизистых оболочек верхних отделов дыхательного тракта и, размножаясь, вызывают в них дистрофические и воспалительные изменения. Разные виды респираторных вирусов обладают преимущественной тропностью к эпителию определенных участков дыхательного тракта. Для вируса парагриппа наиболее характерно поражение слизистой оболочки гортани; для аденовируса - слизистой носоглотки с вовлечением конъюнктивы глаз и лимфоидных образований; для РС-вируса – воспаление слизистой мелких и средних бронхов; для гриппа – поражение трахеи, а риновирусной — носовой полости.
Проникновение вирионов в кровоток сопровождается общетоксическим и токсико-аллергическим синдромом, подавлением реакций клеточного и гуморального иммунитета. Для некоторых ОРВИ у детей (например, гриппа, аденовирусной инфекции) характерна длительная персистенция в латентном состоянии в лимфоидной ткани или различных органах. Снижение местного иммунитета при ОРВИ у детей содействует активизации условно-патогенной бактериальной флоры и приводит к усилению воспалительного поражения дыхательных путей.
Симптомы ОРВИ у детей
Тяжесть клинической картины ОРВИ у детей определяется степенью выраженности общетоксического синдрома и катаральных явлений. Об особенностях течение гриппа у детей можно прочесть здесь.
Аденовирусная инфекция у детей имеет продолжительное, часто волнообразное течение. Острое начало ОРВИ у детей проявляется познабливанием, лихорадкой, головной болью, вялостью, умеренной заложенностью носа, выраженным кашлем и насморком с обильным экссудативным компонентом (серозным, серозно-гнойным).
Течение ОРВИ у детей часто сопровождается болью в горле и явлениями фарингита, тонзиллита с отеком миндалин и фибринозными наложениями, а также конъюнктивитом с обильным слезотечением, болью в глазных яблоках; увеличением и болезненностью подчелюстных и шейных лимфоузлов. При аденовирусной инфекции возможны осложнения в виде пневмонии, отитов, гнойных синуситов, поражения почек.
Продолжительность инкубационного периода РС-вирусной инфекции от 3 до 7 суток, клинические проявления зависят от возраста ребенка. У детей старшего возраста РС-инфекция протекает обычно легко, по типу острого катара верхних дыхательных путей, без выраженной интоксикации, иногда с повышением температуры до субфебрильных значений. Отмечается сухой кашель, боль за грудиной, скудные выделения из носа.
У детей раннего возраста при ОРВИ появляются симптомы поражения нижних дыхательных путей (бронхиолита с бронхообструктивным синдромом): приступообразный навязчивый кашель с выделением густой, вязкой мокроты, частое, шумное дыхание с экспираторной одышкой. У ребенка отмечается снижение аппетита, нарушение сна, бледность кожных покровов, цианоз носогубного треугольника.
Длительность ОРВИ у детей в большинстве случаев не менее 10-12 дней, иногда возможно затяжное рецидивирующее течение. Осложнения РС-инфекции связаны с присоединением бактериальной инфекции и развитием отита, синусита, пневмонии (особенно у новорожденных и недоношенных детей).
Риновирусная инфекция у детей начинается с общего недомогания, иногда - субфебрильной температуры; сопровождается сильной заложенностью носа с чиханьем и обильными водянисто-серозными выделениями (ринореей), першением в горле, сухим кашлем. Из-за постоянных выделений у ребенка наблюдается мацерация кожи вокруг носовых ходов. Возможны герпетические высыпания на губах и преддверии носа, обильное слезотечение, потеря обоняния и вкуса. Осложнения практически не возникают.
Осложнения ОРВИ у детей
ОРВИ у детей может сопровождаться специфическими (вирус-ассоциированными), бактериальными и неспецифическими осложнениями. К специфическим осложнениям ОРВИ у детей можно отнести фебрильные судороги, геморрагический синдром, синдром Рея, в раннем возрасте - острый стеноз гортани, облитерирующий бронхиолит, нейротоксикоз, менингоэнцефалит, полирадикулоневрит, миокардит, гемолитико-уремический синдром.
Присоединение бактериальной микрофлоры при ОРВИ у детей опасно развитием бронхита, пневмонии и отека легких, гайморита, фронтита, среднего отита, паратонзиллярного и заглоточного абсцесса, мастоидита и отоантрита, гнойного лимфаденита, менингита, ревматической лихорадки, острого гломерулонефрита, септикопиемии.
Неспецифическими осложнениями ОРВИ являются обострения хронической респираторной патологии (бронхиальной астмы, муковисцидоза, туберкулеза) и имеющихся у детей соматических заболеваний (мочевыделительной системы, ревматизма).
Диагностика ОРВИ у детей
ОРВИ у детей диагностируется по клинической картине и результатам физикального осмотра с учетом эпидемиологических данных. Ранняя и ретроспективная лабораторная диагностика того или иного типа ОРВИ у детей включает экспресс-методики: МФА и ПЦР, а также вирусологический метод и серологические реакции (РСК, ИФА, реакция нейтрализации) в парных сыворотках крови.
Дифференциальный диагноз ОРВИ у детей проводят с продромальным периодом кори, катаральными предвестниками бронхиальной астмы, различных форм менингита, крупозной пневмонии, дифтерии.
Лечение ОРВИ у детей
Лечение большинства ОРВИ у детей проводится дома под наблюдением педиатра и имеет общие принципы: изоляцию ребенка, соблюдение постельного режима и снижение физической нагрузки, обильное теплое питье и адекватную диету, обеспечение свободного доступа свежего воздуха, применение этиотропных, симптоматических и патогенетических средств. Показанием к госпитализации являются: тяжелое и осложненное течение ОРВИ (особенно гриппа и аденовирусной инфекции), ранний возраст детей (новорожденные и недоношенные), острый стеноз гортани, сопутствующая хроническая бронхолегочная, почечная и сердечно-сосудистая патология.
В зависимости от характера и выраженности симптоматики ОРВИ детям назначаются жаропонижающие (парацетамол, ибупрофен), десенсибилизирующие (хлоропирамин, клемастин, лоратадин) средства, дезинтоксикационная терапия. При ринитах с затрудненным дыханием интраназально используются сосудосуживающие капли, проводится тубус-кварц; при боли в горле детям назначаются полоскания настоями ромашки, шалфея, эвкалипта; при сухом кашле – отхаркивающие препараты (настой термопсиса, мукалтин, бромгексин, амброксол), ингаляции. При поражении глаз необходимы промывания антисептическими растворами, инстилляции капель.
На ранних сроках ОРВИ у детей используются противовирусные средства: препараты интерферона (интраназально и в свечах), препарат на основе антител к гамма-интерферону человека, умифеновир, противогриппозный γ - глобулин. Антибиотики показаны только при выявлении бактериальных осложнений ОРВИ у детей.
Прогноз и профилактика ОРВИ у детей
Прогноз большинства случаев ОРВИ у детей благоприятный. При тяжелых осложненных формах и раннем возрасте больного возможно развитие угрожающих для жизни состояний: отека легких, острого стеноза гортани III-IV степени и др.
Мерами профилактики ОРВИ у детей является соблюдение санитарно-гигиенического режима (частые и регулярные проветривания, кварцевание, влажная уборка, тщательное мытье рук, карантинные мероприятия, изоляция больного); повышение общей резистентности организма (закаливание, занятия спортом, достаточное питье, полноценное питание, прием иммуномодуляторов); вакцинация против гриппа.
Читайте также:


