![]()
На этом этапе наблюдается ощущение жжения, кожа часто чешется. Некоторые участки могут немного припухнуть. Для того чтобы предупредить развитие заболевания, врач может выписать противовирусные препараты.
![]()
На втором этапе уже появляются небольшие болезненные пузырьки с жидкостью.
![]()
На третий стадии важно как можно быстрее заглушить активность вируса. Поскольку пузырьки начинают лопаться и вирус герпеса проникает в новые участки кожных покровов.
![]()
На четвертом этапе идет заживление. Пузырьки сохнут и превращаются в грубую сплошную корку, после чего кожа обновляется, при этом могут остаться шрамы.
Если вы обнаружили герпесные пузырьки с прозрачной жидкостью, ни в коем случае не прокалывайте их. Жидкость попадет на другие участки кожи и распространение герпеса лишь усугубится!
Локализация
- На пальцах, между пальцами рук. Герпес на пальце — самое распространенная зона поражения в данной локализации, это заболевание называется — герпетический панариций. При этом в пальцах присутствуют болевые ощущения из-за чего ими некомфортно двигать. Чаще всего пальцы подвержены заражению в области ногтей и последней фаланги. Герпес между пальцами наблюдается очень редко.
- На ладонях, тыльной стороне кистей. Герпес на ладонях и тыльной стороне кисти встречается гораздо реже. Но это самая неприятная область для пациента, ведь ладони чаще всего используются в повседневной жизни.
- Локти и плечи. Самая редкая локализация, обычно возникает у спортсменов, которые занимаются контактными видами единоборств или борьбой.
Дифференциальная диагностика
Кожная сыпь может быть и герпесом, но вполне вероятно, что это другое заболевание. В связи с этим необходимо провести дифференциацию герпеса от других болезней. Сыпь на руках может проявиться из-за аллергической реакции, укусов насекомых, всевозможных ожогов, реакции на яды и множества других факторов.
- Отличие от бактериального панариция. Герпетический панариций имеет два основных отличия от бактериального: а) при нем нет гноя, б) во время протекания, герпетический панариций не нарушает подвижность пальцев в их суставах. А также герпес на пальцах рук не провоцирует в тканях сильное воспаление.
- Отличие от аллергии. Аллергическая реакция, как правило, при высыпаниях на руках начинается от плеч и затем спускается к кисти. Еще стоит заметить, что герпетические пузыри внешне непохожи на аллергию.
- Отличие от укусов насекомых. Мы знаем, что герпес отличается своими пузырьковыми прыщами с прозрачной жидкостью внутри или с желтоватым оттенком после усыхания. И все же его можно спутать с укусом насекомого. Отличием поспособствует более частое покрытие сыпью после насекомого.
Отличить герпес на руках от других заболеваний кожи достаточно несложно, и все же лучше обратиться к специалисту за более детальным обследованием.
Лечение
При лечении герпеса на руках забудьте об использовании мази Ациклавир или кремов с его содержанием без сопутствующей терапии. При локализации герпеса на руках и пальцах необходимо комплексное лечение с препаратами, принимаемыми внутрь. Все кремы и мази, за основу которых взят Ацикловир могут немного приглушить заболевание в самом начале, но вылечить его исключительно подобными средствами не получится.
И все же чем лечить герпес? При герпесе на руках и других кожных локализациях, врачи чаще всего назначают комплексное лечение:
- Таблетки. Для приема внутрь чаще всего выписываются препараты Валтрекс или Фамвир. Если поражение кожи перешло в гнойную форму, могут прописать курс антибиотиков.
- Наружные средства. Для поверхностной обработки пораженных участков выписывают мази и крема с основой Ацикловира. Также назначают растворы соды и марганцовки.
- Период заживления. Когда лечение герпеса на руках подходит к концу врачи рекомендуют смазывать кожу пихтовым маслом для быстрого заживления.
Если вы задаетесь вопросом как лечить герпес рук в домашних условиях (народными методами), знайте — это практически бесполезно. В народной медицине много хороших и действенных рецептов, но герпес на руках или герпетический панариций лечению подобными методами не поддается.
При лечении герпесвируса данной локализации крайне не рекомендуется использовать препараты с основой кортикостероидов. А также обезболивающие препараты – Анальгин, Найз и т. д. Не начинайте лечение герпеса без посещения врача!
Особенности заражения у детей
У детей, особенно у маленьких, с частым проявлением простуды на губах высокий риск заполучить герпес на руках. Если ребенок пихает пальцы в рот, то присутствует большая вероятность перенести вирус с губ на пальцы.
Спровоцировать активность вируса и впоследствии образование герпеса на руке у ребенка может переохлаждение или перегрев. Поэтому детей стоит одевать в соответствии с погодой.
Если ребенок все же заразился, необходимо постоянно за ним следить. Ведь с прикосновением к другим потенциально подверженным вирусу зонам, герпес может перейти моментально, конечно, если на руке ребенка будет поврежденный пузырь.
Опасность заболевания
- Если вы обнаружили герпес на руке будьте очень осторожны! Чтобы перенести инфекцию в глаза, рот или область гениталий, иногда достаточно одного прикосновения.
- Заболевание также опасно при беременности. Если при беременности вирус будет активен, это может сказаться на плоде. Поэтому если вы заметили признаки герпеса — срочно обратитесь к врачу.
Из всего вышеперечисленного следует выделить что герпетическое поражение рук связана с бытовым переносом инфицированного биоматериала. Поэтому нужно всегда быть бдительными при рецидивах простуды в области губ и гениталиях. А также обязательно обратитесь к врачу, чтобы он назначил вам комплексное лечение. И чем раньше вы обратитесь к специалисту, тем быстрее сможете избавиться от этого неприятного заболевания.
а) Эпидемиология. Цитомегаловирус человека распространен повсеместно. Сероположительными являются 10-20% детей не достигших пубертатного периода и 40-100% взрослого населения. По непонятным до конца причинам заболеваемость выше в развивающихся странах и регионах с низким экономическим развитием. Цитомегаловирусная инфекция — это наиболее распространенное врожденное вирусное заболевание (заболеваемость в США составляет 0,2-2,2%), при этом у 5-17% зараженных детей наблюдаются неврологические осложнения. Цитомегаловирусная инфекция наблюдается почти у всех больных ВИЧ, у 50-90% больных с пересадкой органов и костного мозга, являясь одной из основных причин смерти больных, перенесших пересадку органов.
б) Клиника ЦМВ-инфекции:
1. Врожденная цитомегаловирусная инфекция:
Анамнез. Врожденная цитомегаловирусная инфекция (цитомегальная болезнь включений у новорожденных) встречается среди новорожденных женщинами с первичной цитомегаловирусной инфекцией во время первой беременности. В 55% случаев заражения матери инфекция передается плоду, в 1/3 случаев болезнь у матери протекает безсимптомно. Реактивация вируса в организме зараженной женщины или вторичное инфицирование беременной приводит к развитию симптомов цитомегаловирусной инфекции у плода лишь в редких случаях.
Для высыпаний изначально характерна темно-синяя или фиолетовая окраска, затем они приобретают красный или медный оттенок. Несмотря на присутствие вируса в организме, высыпания постепенно регрессируют в течение первых шесть недель жизни. При гистологическом исследовании обнаруживают бляшкоподобные скопления ядерных клеток и безъядерных эритроцитов в ретикулярном слое дермы.
Другие клинические данные. Включают гепатоспленомегалию практически у всех новорожденных, микроцефалию, перивентрикулярные кальцификаты, вентрикуломегалию, энцефалит, хориоретинит, глухоту или нарушения развития нервной системы, а также задержку внутриутробного и послеродового развития. Исследования показывают, что 22-65% детей с активными симптомами инфекции, а также 6-23% детей с бессимптомным течением заболевания после перенесенной цитомегаловирусной инфекции теряют слух.
2. Перинатальная цитомегаловирусная инфекция:
Анамнез. В отличие от врожденной цитомегаловирусной инфекции, перинатальная форма заболевания не приводит к диффузному поражению внутренних органов и центральной нервной системы. Передача вируса происходит при контакте с выделениями из половых путей, при грудном вскармливании, а также при переливании крови в возрасте 4-16 недель. Чаще всего наблюдаются асимптомагическое течение инфекции, в некоторых случаях развивается лимфаденопатия, гепатоспленомегалия и афибрильный пневмонит.
Кожные проявления. Обычно отсутствуют. Атипичными формами цитомегаловирусной инфекции являются склеродермия, синдром Джанотти-Крости, серый оттенок кожи, гепатоспленомегалия и самокупирующиеся нарушения дыхания у недоношенных детей, а также васкулиты кожи. Сообщалось о язвах в области промежности у иммунокомпетентного недоношенного ребенка.
![]()
Ребенок с приобретенным синдромом иммунодефицита и диссеминированной цитомегаловирусной инфекцией. Высыпания по типу пеленочного дерматита.
3. Цитомегаловирусная инфекция у детей и взрослых:
На фоне синдрома медикаментозной гиперчувствительности (СМГЧ) сообщалось о реактивации различных герпесвирусов, в том числе цитомегаловируса человека, вируса Эпштейна-Барр, ВПГ6 и ВПГ7, что в некоторых случаях может привести к полиорганной недостаточности после прекращения приема причинного лекарственного препарата.
Кожные проявления. По типу краснухи или кори развиваются редко. В случае назначения ампициллина у 80-100% зараженных лиц в течение одной недели развивается кореподобная сыпь. Существуют сообщения о ассоциации цитомегаловирусного мононуклеоза и узловатой эритемы и крапивницы. В тяжелых случаях СМГЧ сообщалось о кожных язвах вследствие цитомегаловируса.
4. Цитомегаловирусная инфекция у детей и взрослых со сниженным иммунитетом:
Анамнез. У пациентов со сниженным иммунитетом значительно повышен риск развития первичной цитомегаловирусной инфекции, а также реактивации вируса вследствие персистирующей виремии и диссеминированного поражения органов. Использование таких препаратов, как азатиоприн и циклофосфамид, в качестве монотерапии и в сочетании с системными глюкокортикоидами и другими иммуносупрессорами, может приводить к реактивации инфекции.
Пересадка органов. Пересадка от цитомегаловирус-положительного донора пациенту, неинфицированному цитомегаловирусом, приводит к значительному повышению риска развития посттрансплантационной цитомегаловирусной инфекции. В группу риска входят также пациенты, получающие терапию антителами к анти-Т-клеткам и сероконверсию к герпес-вирусу 6 типа. После первичной инфекции пересаженного органа развиваются пневмонии, энтерит, гепатит, ретинит и поражение центральной нервной системы.
ВИЧ-инфицированные пациенты. До начала внедрения в клиническую практику активной антиретровирусной терапии до 20% ВИЧ-инфицированных пациентов страдали цитомегаловирусным ретинитом. В настоящее время после начала использования антиретровирусной терапии и нормализации уровня CD4 клеток наблюдаются купирующиеся под воздействием иммунной системы витреиты с воспалением заднего сегмента. Кроме того, встречаются энцефалопатии, периферические полирадикулопатии, пневмонии, а также колиты.
Кожные проявления. Кожные проявления цитомегаловирусной инфекции у пациентов со сниженным иммунитетом встречаются реже, чем поражения внутренних органов. Наиболее часто наблюдаются перианальные и ректальные язвы. Могут также выявляться плотные гиперпигментированные узлы и бляшки, папулы, везикулобуллезные элементы, пурпура, петехии. Опубликованы описания бородавчатых и некротических узлов у ВИЧ-инфицированных пациентов. Некоторые из перечисленных выше кожных проявлений могут развиваться вследствие инфицирования эндотелия кровеносных сосудов кожи.
![]()
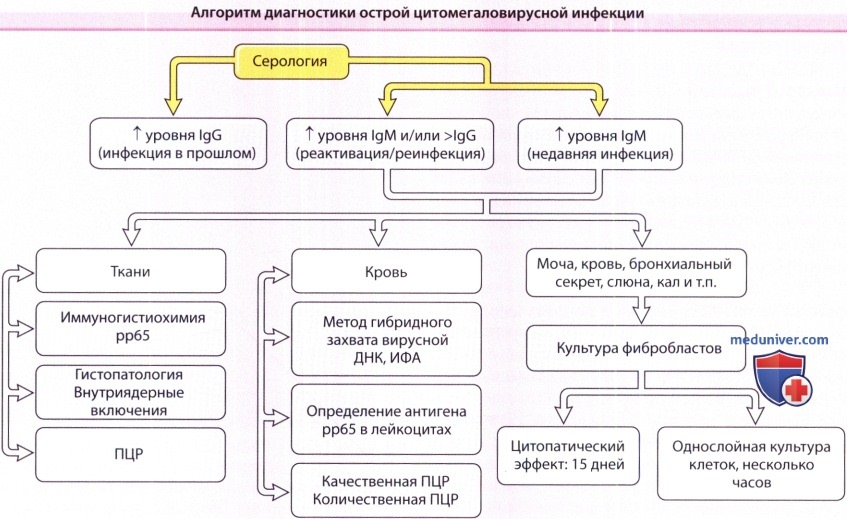
Алгоритм диагностики острой цитомегаловирусной инфекции.
ИФА-иммуноферментный анализ; Ig-иммуноглобулин; ПЦР = полимеразная цепная реакция.
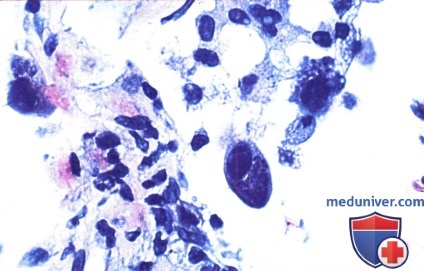
Характерной гистологической особенностью цитомегаловирусной инфекции является наличие увеличенных клеток с ядерными включениями. В небольших кровеносных сосудах кожи наблюдаются увеличенные эндотелиальные клетки с крупными внутриядерными включениями. Цитопатические изменения, наблюдаемые в просвете сосудов, варьируют в зависимости от стадии инфекции в каждой клетке, в том числе внутриядерные и внутрицитоплазматические включения. Гистологический диагноз специфический, но чувствительность низкая.
В настоящее время существует множество быстрых и надежных методов определения антигенов и нуклеарных кислот цитомегаловируса в клетках и тканях. К ним относятся метод определения антигенов вируса в крови (определяется рр65 в нейтрофилах периферической крови), метод гибридного захвата (определяется ДНК цитомегаловируса в лейкоцитах), а также качественная и количественная ПЦР-реакции. У пациентов с нормальным иммунитетом во время первичной инфекции выявляются антитела класса IgM. Чувствительность существующего в настоящее время иммуноферментного анализа для определения IgM колеблется. Ревматоидный фактор и IgM-антитела к вирусу Эпштейна-Барр могут давать ложноположительный результат. В период активной инфекции IgG может не определяться, однако четырехкратное увеличение титра IgG указывает на наличие инфекции.
Существуют определенные трудности в диагностике латентной цитомегаловирусной инфекции, поскольку наличие вируса в организме не означает развития латентности после перенесенной первичной инфекции.
![]()
Внутриклеточные включения в инфицированных цитомегаловирусом клетках человека. ![]()
![]()
г) Осложнения. Возможными осложнениями постнатальной цитомегаловирусной инфекции являются интестинальная пневмония, гемолитическая анемия, инфаркт селезенки, тромбоцитопения и гемолитическая анемия, гепатит, синдром Гийена-Барре, менингоэнцефалит, миокардит, артрит и гастроинтестинальные/мочеполовые синдромы (например, колит, эзофагит, цервицити синдромы поражения уретры).
д) Прогноз и течение. Для пациентов с нормальным иммунитетом характерно самоизлечение от цитомегаловирусной инфекции. У пациентов с иммунодефицитом прогноз плохой, уровень смертности составляет около 85%.
е) Лечение ЦМВ-инфекции. У иммунокомпетентных лиц инфекция протекает в большинстве случаев бессимптомно и не требует специфического лечения. Разрешенными противовирусными препаратами для системного лечения цитомегаловирусной инфекции являются ганцикловир, валацикловир, фоскарнет и цидофовир. Антиретровирусная терапия у ВИЧ-инфицированных больных эффективно уменьшает виремию и предупреждает развитие цитомегаловирусного ретинита. Ганцикловир и валацикловир также используются для профилактики цитомегаловирусной инфекции. Ни один из перечисленных выше препаратов не рекомендуется для лечения врожденной цитомегаловирусной инфекции.
ж) Профилактика. Профилактика развития цитомегаловирусной инфекции достигается за счет пересадки тканей и переливания крови от цитомегаловирус-негативных доноров. Возможно проведение превентивного и профилактического лечения ганцикловиром пациентов с иммунодефицитом при высоком риске развития инфекции при переливании крови или пересадке органов. Фактором риска является также виремия. Польза профилактического лечения вместо превентивного пока не ясна.
Редактор: Искандер Милевски. Дата публикации: 5.5.2019
![]()
Одна из главных опасностей герпеса на руках – неправильная диагностика. Человек, у которого на пальцах или ладонях появились болячки, подумает о чем угодно, только не о герпесе, который обычно поражает губы, нос.
Врач, конечно, ошибки не допустит, ну а мы зачастую бываем слишком самоуверенны: сами выносим вердикт, сами назначаем лечение… В ситуации с герпесом, который заразен, это может быть опасным и для больного, и для окружающих.
Причины
Главные виновники проблем – штаммы герпеса , вызывающие высыпания на губах, гениталиях, а также вирус варицелла зостер, который провоцирует опоясывающий герпес у взрослых и ветрянку у ребенка. О симптомах и лечении опоясывающего герпеса можно почитать здесь, а о том, как быстро вылечить герпес на губах тут.
Чтобы вирус активизировался, для него должны появиться необходимые предпосылки. Например:
- ослабленность иммунитета;
- неустойчивое состояние нервной системы, стрессы;
- переохлаждение организма;
- жесткая диета;
- авитаминоз;
- инфекционные заболевания;
- обострение хронических болезней;
- игнорирование требований личной гигиены.
![]()
Особую опасность такие лечебные манипуляции представляют для людей, чьи кожные покровы повреждены из-за атопического дерматита, нейродермита, экземы, других заболеваний — они могут стать легкой добычей очередной инфекции.
Герпес зостер опасен не только из-за угрозы контактного самозаражения человека, он может проявлять и собственную активность : интенсивно размножаясь, вирус (обычно поражающий кожу на спине) способен проявиться на шее, плечах, предплечье, под мышкой, на сгибе руки, локтях.
Во всех нюансах под силу разобраться только специалисту, вот почему самолечение в подобных обстоятельствах очень опасно, так как может оказаться ошибочным.
![]()
Возникает и такой вопрос, может ли быть герпес на ногах, стопах или это предположение – из области фантастики? Оказывается, может.
Виновниками в этих случаях становятся либо непомерно активизировавшийся герпес зостер, либо простой герпес — известны случаи, когда заражение происходило у людей, занимавшихся контактными видами спорта (борьбой, регби). Кстати, отзывы в Интернете свидетельствуют о том, что высыпания на ступнях чрезвычайно болезненны.
Механизм заражения детей герпетическим панарицием (так специалисты называют высыпания на конечностях) вполне предсказуем. Если высыпания появились у грудничка сначала на лице, а потом на руках, скорее всего, он просто сосал свои пальцы, как это любят делать малыши.
Детсадовский период тоже довольно рискованный в плане инфицирования. Много контактов между детьми, регулярное нарушение ими гигиенических норм — за всем этим не под силу уследить даже заботливому воспитателю. О том, что такое панариций на пальцах рук и как его лечить читайте в этом материале.
![]()
Если вас интересует, как вылечить себорейный дерматит волосистой части головы, прочтите нашу публикацию.
Кортикостероиды — что это за препараты? Ответ на вопрос подскажет эта статья.
Симптомы у детей и взрослых
Симптомы схожи у больных разных возрастных категорий. Различия – в интенсивности их проявлений. Герпес на руках (в отличие от других форм) очень часто (особенно на начальной стадии) протекает безболезненно, без повышения температуры, без головной боли и других признаков недомогания.
![]()
Реже, правда, бывает и наоборот, появляются:
- болевые ощущения;
- проблемы со сгибанием и разгибанием пальца;
- припухлость;
- явления гиперемии (переполненности кровью сосудов);
- повышенная температура.
Непосредственно перед тем, как появится сыпь, кожа в этом месте чешется, чувствуется жжение . Сами папулы при прикосновении к ним вызывают боль. Это состояние длится не очень долго. Через 3-4 дня пузырьки превращаются в язвочки, затем образуются коросточки.
Если подобные симптомы возникают у женщин при беременности, появляется опасение, не передается ли инфекция ребенку. Специалисты успокаивают: плоду ничего не угрожает.
Однако женщине требуется быть очень осторожной и не допустить самозаражения генитальной формой герпеса, которая действительно представляет большую опасность, особенно во время родов.
Герпес на руках (фото)
![]()
![]()
![]()
![]()
![]()
![]()
Места высыпаний: на локтях, плечах и др.
Если инфекция проявляет себя на кистях рук , площадь поражения обычно бывает небольшой. Это, например, маленький участок на тыльной стороне ладони или на внутренней стороне.
Иногда вирус поражает 1-2 пальца (крайние фаланги), ногтевой валик, реже – кожу между пальцами, на запястье, локтях, в районе предплечий.
Самыми болезненными считаются папулы на ладонях, так как эти участки рук сложнее всего уберечь от соприкосновений с какими-либо предметами, а даже легкое касание всегда вызывает болевой синдром в том месте, где выскочил пузырек герпеса.
Отличия от других заболеваний
Кожа рук может страдать от многих инфекций, у которых разные причины возникновения, особая реакция на то или иное лекарство.
![]()
Вот перечень заболеваний кожи , в симптомах которых непрофессионалу легко запутаться:
- бактериальный панариций;
- аллергические проявления (узнать как лечить аллергический дерматит можно по ссылке);
- ожоги (в том числе от ядовитых растений);
- цитомегаловирусная инфекция (о том, что это такое мы писали в этой статье);
- болезненная реакция на укусы пчел, комаров, других насекомых.
Попробуем выделить их характерные признаки, сравнить, как выглядит пораженная различными негативными факторами кожа.
Если причина высыпаний аллергическая , от нее страдает практически все тело человека (при герпесе – четко ограниченные небольшие участки).
Что касается рук, то аллергические высыпания начинаются с плеч и опускаются к кистям, кроме того они обычно мало похожи на наполненные жидкостью папулы, вызванные герпесом.
![]()
Цитомегаловирусная инфекция тоже предпочитает оккупировать значительные участки кожи – у грудного ребенка, например, сыпь может покрывать почти все тело.
Главное отличие бактериального панариция – наличие гноя в пораженных инфекцией участках. Кроме того, при этом заболевании нарушается подвижность суставов, наблюдается напряжение в тканях, что для герпеса нехарактерно.
Укусы насекомых и ожоги , вызванные ядовитыми растениями, обычно выглядят как волдыри, в них нет жидкости, как при герпесе.
Лечение герпеса на пальцах и ладонях рук
Чтобы герпес вылечить быстро, нужно действовать в трех направлениях:
- укреплять иммунитет пациента (важная роль в этом деле отводится витаминам);
- назначить больному противовирусные таблетки;
- использовать средства для наружного применения.
В домашних условиях справляться с болезнью помогают народные средства – растительные отвары, соки, вытяжки. Вот несколько вариантов лечения герпеса на руках:
![]()
настой из цветков арники — его готовят в течение 2 часов, используют для компрессов, которые делают несколько раз в течение дня;- зеленый чай – заваривают очень крепко, пропитывают им стерильный бинт, накладывают на больные места в виде влажной повязки на 15 минут, повторяют процедуру 4-5 раз в день;
- сок чистотела – разломив стебель растения, выдавливают из него сок и обрабатывают пораженные вирусом участки, за одну 15-минутную процедуру (а их в течение дня нужно сделать 3) капают сок на ранки 5 раз с интервалом в 3 минуты;
- сок алоэ – им смазывают болячки и принимают внутрь (трижды в день по чайной ложке) как сильное антибактериальное, противовоспалительное средство.
Также внутрь рекомендуется принимать отвары и настои из зверобоя, мелиссы, календулы, ромашки. Это поможет остановить распространение инфекции в организме, появление новых высыпаний.
К сожалению, герпес на руках обычно не проходит быстрее, чем за 10-14 дней. Эффективные при других формах заболевания препараты на основе ацикловира действуют в данном случае менее активно. Тем не менее они помогают организму справляться с неприятными симптомами заболевания.
![]()
От жжения и зуда врач обычно рекомендует антигистаминные препараты: Супрастин, Зовиракс, Тавегил.
Для обезболивания рекомендуются мази: Лидокаин, Фенистил, Динексан, Меновазин.
Если у пациента очень сильно ослаблен иммунитет, а зона поражения вирусом обширна, то его, скорее всего, будут лечить с помощью противовирусных таблеток: Ацикловира, Валацикловира, Фамвира.
Будущим мамам препараты обычно назначают с большой осторожностью. В случае с герпесом на руках предпочтение отдадут местным средствам: перманганату калия, бриллиантовому зеленому красителю, Солкосерил-гелю.
Чтобы размягчить образовавшиеся на месте язвочек корки, можно использовать оксолиновую или борно-висмутовую мазь.
![]()
О том, когда назначается и с какого возраста применяется Мустела от себорейных корочек, о составе и способах использования средства — наша публикация.
Способы лечения постгерпетической невралгии, а также причины и симптомы заболевания подробно рассмотрены в данном материале.
Профилактика
Чтобы смягчить последствия заражения, от которого не застрахован ни один человек, нужно, прежде всего, заботиться об укреплении своего иммунитета , а для этого:
- вести здоровый образ жизни;
- не избегать разумных физических нагрузок;
- отказаться от курения и злоупотребления алкоголем;
- придерживаться принципов здорового питания;
- принимать общеукрепляющие препараты (настойку женьшеня, экстракт эхинацеи).
![]()
Тем, кто уже страдает от какой-либо формы герпеса, желательно перед обработкой высыпаний надевать перчатки . Если их нет, смазывать больные места нужно не пальцем, а ватной палочкой.
Полезна в качестве профилактики и обработка проблемных участков кожи антисептическими растворами, чтобы зона распространения вирусной инфекции была снижена до минимума.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.