Что такое вирус рэо
Глава 7. СЕМЕЙСТВО РЕОВИРУСОВ (REOVIRIDAE)
Реовирусы представляют собой обширную группу Вирусов, поражающих млекопитающих, птиц, клещей, насекомых, растения. Среди вирусов, поражающих животных, выделены три рода: собственно реовирусы, ротави-русы и орбивирусы. Последние являются зоонозами с 'природной очаговостью; некоторые из них могут быть патогенными для человека. Реовирусы могут поражать
клетки эпителия слизистой оболочки дыхательных путей и пищеварительного аппарата, откуда они и получили свое название (Respiratory enteric orphan viruses).
РЕОВИРУСЫ
Морфология. Вирионы имеют диаметр 60—70 .нм и состоят из двунитчатой РНК, покрытой двумя капсидными белковыми оболочками — внутренней и наружной. Капсид имеет икосаэдральную симметрию. Наружный капсид состоит из 32 капсомеров с диаметром 18 нм, он может быть удален путем обработки химотрипсином или детер-гентами. Частица с удаленным наружным капсидом называется сердцевиной. Она имеет 12 пятиугольных фасеток, образованных капсомерами внутреннего кап-сида, в центре которых находятся отростки диаметром 10 нм с внутренним каналом, через него выходят наружу вновь синтезированные молекулы иРНК (см. рис. 17).
Химический состав и физико-химические свойства.Вирионы содержат РНК (14% от их массы) и белки. В сердцевине вирионов имеются 3000 молекул однонитчатых олигонуклеотидов, которые составляют 25% от всей РНК. Липиды отсутствуют. Углеводы входят в состав гликопротеидов, находящихся в составе наружного капсида. Молекулярная масса вирионов 130- 10 , коэффициент седиментации 740 S, плавучая плотность в хлориде цезия 1,36—1,39 г/см 3 .
Геном реовирусов состоит из 10 фрагментов двунитчатой РНК. Каждый фрагмент РНК представляет собой отдельный ген. Для возникновения инфекционного процесса необходимо наличие всех фрагментов РНК.
Белки,антигены. Восемь полипептидов являются структурными белками и обозначаются греческими буквами: U, K2, и КЗ (1400—1500 аминокислотных остатков): р,1 и (J,2 (700—800 аминокислотных остатков);
о1, ст2 и оЗ (350—400 аминокислотных остатков). Пять полипептидов входят в состав сердцевины, три — ^ilC, о1 и оЗ — в состав наружного капсида. Белок
Белок рЛС обеспечивает проникновение вируса в клетку и его распространение в организме. Этот белок образуется путем протеолитического нарезания белка р,1. В наибольшем количестве на поверхности вируса представлен белок оЗ, однако функции его точно не установлены.
Известны три серотипа реовирусов человека. Они имеют общий комплементсвязывающий и типоспецифиче-ские антигены. Вирусы всех трех серотипов агглютинируют эритроциты человека группы 0, а вирус 3-го серотипа, кроме того, и эритроциты крупного рогатого скота.
Устойчивость к физическим и химическим агентам.Вирусы устойчивы к прогреванию при температуре 56°С В течение 2 ч, стабильны прирН 2,2—8,0, устойчивы к эфиру, детергентам. Относительно устойчивы они и к действию ряда химических веществ, включая 3% раствор формалина и 1% раствор перекиси водорода.
Реовирусы хорошо размножаются в культурах клеток
разного происхождения — клетки почек обезьян, фибро-бласты эмбриона человека, перевиваемые линии клеток;
Реовирусы имеют широкий круг хозяев. Они выделены от крупного рогатого скота, обезьян, собак, кур, мышей, диких птиц, москитов. Антитела к вирусу обнаружены у многих животных.
Патогенез и клиника. Вирус размножается в эпителии слизистой оболочки носоглотки и кишечника. При попадании в кишечник он взаимодействует со специализированными эпителиальными клетками в микроскладках над групповыми лимфатическими фолликулами — М-клетками, которые транспортируют вирус к лимфоидной ткани. Транспорт реовирусов через М-клетки, по-видимому, осуществляют клеточные лизосомы. Из групповых лимфатических фолликулов вирус попадает в брыжеечные лимфатические узлы, оттуда в селезенку, через лимфатическую систему попадает в кровь.
У взрослых заболевание часто протекает бессимптом-но, у детей реовирусы вызывают катаральные воспаления верхних дыхательных путей или тонкого кишечника. Инфекция характеризуется появлением лихорадки, воспалением верхних дыхательных путей (ринит, фарингит), конъюнктивитом, поносом. Реже наблюдаются пневмония, герпангина, миокардит. Известны смертельные случаи заболевания среди новорожденных и детей раннего возраста.
Иммунитет. Клинически выраженная и инаппарантная инфекция сопровождаются появлением специфических антител. К 25—30 годам жизни большинство населения имеют антитела ко всем трем типам вируса, что свидетельствует о его широкой циркуляци.
Эпидемиология. Основной путь передачи — воздушно-капельный, однако возможен и фекально-оральный путь заражения. Реовирусы в связи с их высокой контагиоз-ностью и устойчивостью во внешней среде часто являются причиной эпидемических вспышек в детских коллективах. В циркуляции вируса важную роль играет бессимптомное вирусоносительство.
Лабораторная диагностика. Материалом для исследования являются смывы носоглотки и фекалии больных. Из фекалий вирусы выделяют чаще, чем из смывов носоглотки. В летальных случаях используют кровь, легкие, печень, мозг, почки погибших.
Выделение вируса. Вирусы выделяют в первичных и перевиваемых культурах человека и животных (почек обезьян, фибробластов эмбриона человека, HeLa, Нер-2 и др.). Сыворотку животных к зараженным культурам не добавляют в связи с возможным содержанием в ней антител к реовирусу. Цитопатический эффект может проявиться через длительный период —2—3 нед после заражения. Он характеризуется появлением дегенерировавших клеток, которые не слущиваются со стекла, а сохраняют связь с монослоем, прикрепляясь к нему отростками.
Вирус можно выделить путем заражения мышей-сосунков в мозг, подкожно, внутрибрюшинно, интраназаль-но. Через 5—12 дней наступает гибель животных. Однако чаще используют культуры клеток, так как мыши менее чувствительны к вирусу и могут спонтанно быть инфицированы реовирусами.
Идентификацию вирусов проводят в РН и в РТГА с использованием эритроцитов человека 0 группы и крупного рогатого скота; применяют эталонные типоспе-цифические сыворотки. Неспецифические ингибиторы из . сывороток удаляют обработкой каолином, а изогемагтлю-тинины — 50% взвесью эритроцитов человека группы 0.
Серологическая диагностика. Нарастание антител в парных сыворотках определяют в РТГА, используя в качестве антигена культуральную жидкость зараженных культур клеток после полной дегенерации клеточной культуры.
Профилактика. Специальные меры профилактики не разработаны.
Содержание статьи
Также к реовирусам принадлежит возбудитель колорадской клещевой лихорадки, эндемичной для западных областей США и ряд возбудителей лихорадок, встречающихся на территории Африки (Нигерия, Уганда, Египет), Европы и Азии. Реовирусы могут передаваться алиментарным, водным, контактно-бытовым и трансмиссивным путём, вызывают остро протекающие инфекции у детей и взрослых.
После открытия реовирусов в начале 50-х годов они некоторое время классифицировались как подвид рода энтеровирусов, обозначаемый ECHO-10. Но в 1959 году по предложению Сэбина были отнесены в отдельную группу, получившую название реовирусы (Respiratory Enteric Orphans, или респираторные и кишечные вирусы-сироты). Упоминание о реовирусах как о вирусах-сиротах связано с тем, что при доказанной роли в патологии кишечника и респираторной системы они не вызывали никакие из известных инфекционных заболеваний. Уникальность структуры реовирусной РНК подтвердила правильность решения об изменении классификации. Семейство реовирусов включает более 10 родов, но значимыми для человека являются только некоторые из них:
Орбивирусы провоцируют колорадскую клещевую лихорадку и являются представителями группы арбовирусов. Арбовирусы – это не отдельное семейство, как реовирусы, а собирательное название для множества возбудителей, которые передаются человеку и животным через укусы кровососущих насекомых. Поэтому при характеристике заболеваемости арбовирусными инфекциями обязательно упоминается сезонность, принадлежность к тому или иному региону обитания насекомых-переносчиков и наличие природных очагов. Орбивирусы инактивируются при нагревании.
Причины

Реовирусная инфекция возникает и у детей, и у взрослых, но заражение ротавирусом наблюдается чаще всего в детском возрасте. Инфицирование происходит при контакте с больным или вирусоносителем; механизм передачи – фекально-оральный. Заразиться здоровый человек может:
- При употреблении пищи (чаще всего молока и молочных продуктов).
- При использовании предметов, игрушек, к которым прикасался больной.
- При употреблении воды.
Возможен также респираторный, или воздушно-капельный механизм передачи.
У ребёнка в возрасте до 2–3 месяцев риск заражения низкий, поскольку у него есть иммунитет к возбудителю, полученный от матери трансплацентарно.
Грудное вскармливание также снижает вероятность заболевания. Наибольшее количество эпизодов ротавирусной инфекции наблюдается у детей в возрасте от 6 месяцев до 2 лет. Характерны вспышки в детских дошкольных учреждениях, резкий подъём заболеваемости в осенние и зимние месяцы.
В распространении ротавируса участвуют не только больные с яркими симптомами, но и вирусоносители – например, ротавирусная инфекция у взрослых может не проявляться клинически, но при этом передаваться окружающим людям.
Колорадская клещевая лихорадка, вызываемая орбивирусом, регистрируется на территории США (на побережье Тихого океана в горной малонаселённой местности), передаётся при укусе лесных клещей. Заражение происходит только во время пребывания в эндемичной местности, но исследователями выявлены случаи инфицирования при гемотрансфузиях (переливании крови).
Симптомы
Инкубационный период при заражении ротавирусом составляет от 1 до 5 дней. Симптомы ротавирусной инфекции появляются внезапно, обязательно включают основные признаки: рвоту, расстройство стула и высокую температуру тела.
Клиническая картина характеризуется такими проявлениями как:
- слабость, головная боль;
- тошнота, отсутствие аппетита;
![]()
- рвота, диарея;
- боль в животе;
- лихорадка;
- насморк;
- боль при глотании.
Тяжесть течения инфекции во многом зависит от возраста. Если заражение произошло у новорождённого ребёнка, высока вероятность возникновения лёгкой формы гастроэнтерита. У детей старше 6 месяцев наблюдается среднетяжёлое и тяжёлое течение.
Бессимптомные и стёртые формы являются наиболее характерными для взрослых пациентов, что объясняется наличием иммунитета к возбудителю.
Симптомы заражения реовирусом при колорадской клещевой лихорадке появляются после инкубационного периода длительностью от 1 до 14 дней. Температура тела внезапно повышается до 39–40 °C. Пациентов беспокоит слабость, головная боль, мышечные и суставные боли, локализованные в области спины, конечностей. При опросе можно услышать жалобы на боль во время движения глаз и светобоязнь. Также отмечаются следующие проявления:
- Покраснение кожи на лице и шее.
- Инъекция сосудов склер.
Классическая форма заболевания характеризуется двумя волнами лихорадки. Первая длится около 2 суток, после чего температура резко падает – могут наблюдаться значения даже ниже нормальных. Следующее повышение возникает через 48 часов. Вторая волна лихорадки, как правило, более выражена. Возвращение температуры к нормальным показателям наблюдается через 72 часа.
Осложнением лихорадки может быть поражение нервной системы, проявляющееся в виде энцефалитов, менингитов и др. Такой вариант течения является редким и более характерен для детей, чем для взрослых. 
После окончания лихорадочного периода восстановление занимает от 1 до 3 недель.
Диагностика
Иногда для установления диагноза ротавирусной инфекции достаточно сбора эпидемиологического анамнеза и оценки клинической картины. Если в детском коллективе уже зарегистрированы случаи заболевания, появление диареи и рвоты в сочетании с респираторными симптомами позволяет предположить заражение ротавирусом. Назначаются также исследования:
- общий анализ крови;
- общий анализ кала;
- ПЦР, ИФА, РСК.
Основанием для подтверждения диагноза колорадской клещевой лихорадки является эпидемиологический анамнез, клиническая симптоматика и обнаружение присутствия вируса в организме лабораторными методами (выделение вируса после заражения кровью больного мышей, определение специфических антител).
Лечение
Лечение ротавирусной инфекции проводится амбулаторно при лёгком течении и в условиях стационара при среднетяжёлой и тяжёлой форме, включает несколько направлений:
- Диета.
Коррекция питания – важная часть терапии ротавирусного гастроэнтерита. Запрещается употребление цельного коровьего молока, квашеной капусты, овощей и фруктов с высоким содержанием растительной клетчатки, кондитерских изделий, жирных, жареных блюд, крепких мясных бульонов. Детям, получающим грудное вскармливание, рекомендуется приём лактазы – фермента, отвечающего за усвоение лактозы (основного компонента молочных продуктов). Если ребёнок находится на искусственном вскармливании, выбираются низколактозные или безлактозные смеси. - Регидратация.
Восполнение дефицита жидкости в организме – основа лечения любой кишечной инфекции. Вводить жидкость можно орально (через рот) или парентерально (внутривенно). Пациент должен пить не только воду, но и солевые растворы, адаптированные для применения в случае кишечных инфекций (например, регидрон). - Энтеросорбция.
Приём энтеросорбентов (смекта, фильтрум) при ротавирусной инфекции снижает выраженность токсикоза, уменьшает продолжительность диареи.
Назначаются также пробиотики (бифидумбактерин). Рекомбинатные интерфероны, индукторы интерферонов, иммуноглобулиновые препараты можно применять только по назначению врача.
Этиотропной терапии для лечения заражения реовирусами при колорадской клещевой лихорадке нет. Все лекарственные средства применяются симптоматически. Рекомендуется обильное питьё, постельный режим во время повышения температуры тела, жаропонижающие препараты (парацетамол).

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Реовирусная инфекция - острое заболевание, сопровождающееся катаром верхних дыхательных путей и нередко поражением тонкого кишечника. В связи с этим вирусы получили название respiratory enteric orphan viruses (респираторно-кишечные вирусы человека - РЕО-вирусы).
Реовирусная инфекция широко распространена во всех регионах земного шара. Источником инфекции являются больной человек и вирусоносители. Не исключается возможность заражения от животных, у которых возбудители широко распространены и выделяются с фекалиями.
Основной путь передачи инфекции - воздушно-капельный, но возможен и фекально-оральный путь заражения. Заболевания встречаются в виде спорадических случаев и эпидемических вспышек, преимущественно в детских коллективах. Чаще болеют дети в возрасте от 6 мес до 3-5 лет. Практически все дети переболевают реовирусной инфекцией, на что указывает обнаружение специфических антител у большинства людей к 25-30 годам.
Причины реовирусной инфекции
В семейство реовирусов объединены 3 рода. Практическое значение имеют 2 рода: собственно реовирусы и ротавирусы.
Реовирусы содержат двунитчатую РНК, вирион имеет диаметр 70-80 нм. Известны 3 серовара реовирусов человека: 1,2 и 3. Они имеют общий комплемент-связывающий и типоспецифические антигены. Вирусы относительно устойчивы к нагреванию, ультрафиолетовым лучам и обычным дезинфицирующим средствам.
Вирус проникает в клетку посредством эндоцитоза и транспортируется в лизосомы, выходит из клетки при ее гибели. Реовирусы хорошо размножаются в культурах клеток разного происхождения. Цитопатический эффект может проявиться через 2-3 нед.
Патогенез реовирусной инфекции
Вирус размножается в эпителии слизистой оболочки носоглотки и кишечника. Из лимфатических фолликулов вирус попадает в брыжеечные лимфатические узлы, а затем через лимфатическую систему в кровь. У детей реовирусы вызывают катаральное воспаление верхних дыхательных путей или тонкой кишки.
Симптомы реовирусной инфекции
Инкубационный период длится от 1 до 7 дней. Заболевание начинается у большинства детей остро, с подъема температуры. Отмечаются головная боль, понижение аппетита, кашель, насморк, могут быть тошнота, рвота. При осмотре наблюдаются гиперемия лица, инъекция сосудов склер, конъюнктивит, гиперемия слизистой оболочки миндалин, дужек, задней стенки глотки, слизистые выделения из носа. Могут быть увеличены шейные лимфатические узлы, печень и селезёнка.
У некоторых больных на высоте катаральных явлений появляется кишечный синдром. Дети жалуются на боли в животе, урчание по ходу тонкой кишки.
Заболевание в большинстве случаев протекает легко. Лихорадка длится от 1 до 7 дней.
У детей раннего возраста возможны пневмония, герпангина, серозный менингит, миокардит. Описаны летальные случаи среди новорождённых и детей раннего возраста. В старших возрастных группах реовирусная инфекция чаще протекает в виде стертых бессимптомных форм. Характерных изменений крови нет.
Диагностика реовирусной инфекции
Без лабораторных исследований диагностировать реовирусную инфекцию сложно. Специфическая диагностика основана на выделении вируса из слизи носоглотки, фекалий, спинномозговой жидкости в культуре клеток, а также на установлении нарастания титра специфических антител в парных сыворотках в РТГА.
Реовирусную инфекцию дифференцируют с ОРВИ другой этиологии, энтерови-русными заболеваниями, микоплазменной инфекцией.
Лечение реовирусной инфекции
Симптоматическое. Антибиотики назначают только при возникновении бактериальных осложнений.
Специфическая профилактика не разработана. Проводятся общепринятые противоэпидемические мероприятия, как и при ОРВИ.

[1], [2], [3], [4], [5], [6], [7], [8]
Острое инфекционное заболевание, вызываемое различными серотипами реовируса, передающееся преимущественно воздушно-капельным путем, характеризующееся поражением верхних дыхательных путей и желудочно-кишечного тракта, протекающее с катаральными явлениями и, нередко, кишечным синдромом - это реовирусная инфекция. В этой статье мы подробно рассмотрим симптомы и способы лечения заболевания.

Причины заболевания
Реовирус - это острое заболевание, характеризующееся катаром верхних дыхательных путей и нередко поражением тонкого кишечника. В связи с этим вирусы и получили свое название - respiratory enteric orphan viruses (респираторно-кишечные вирусы человека - реовирусы).
Впервые реовирусы были выделены М. Ramos-Alvares и A. Sabin в 1954 г. В 1959 г. по предложению A. Sabin отнесены в отдельную группу, обозначенную как реовирусы. Название образовано от начальных букв R (respiratory), E (enteric), О (orphans), т. е. вирусы "сиротки", поражающие слизистую оболочку верхних дыхательных путей и кишечника. В современной классификации вирусов реовирусы составляют отдельное семейство, подразделяющееся на 6 родов: Reovirus, Orbivirus, Rotavirus и 3 рода не патогенных для человека.
Реовирусы - РНК-содержащие, относятся к семейству Reoviridae, роду Reovirus. Вирион имеет сферическую форму, диаметром 60-80 нм. Антигенная структура представлена комплемент-связывающим антигеном, общим для всех серотипов, и гемагглютинином. Выделяют 3 серотипа (1, 2, 3), наибольшей патогенностью обладает серотип 3. Реовирус широко распространен в природе. Штаммы, выделенные от человека, обнаружены также у обезьян, кошек, собак, мышей, телят.
Реовирусы обладают тропностью к эпителию слизистой оболочки респираторного тракта и тонкой кишки. Они устойчивы к действию высокой температуры, ультрафиолетового облучения, широко распространенных дезинфицирующих средств, окислителей. Возбудители при комнатной температуре сохраняются до 7 дней; инактивируются 70% раствором этилового спирта. При культивировании в клеточных культурах вызывают выраженный цитопатический эффект, выявляемый бляшкообразованием и слиянием клеток в многоядерный синцитий. Если у ребенка диагностировано это заболевание, лечение реовирусной инфекции должно начинаться без промедления.
Источником, из-за которого появляется реовирусная инфекция у детей, являются больной человек и вирусоносители.
Основной механизм передачи: реовирусную инфекцию передают капельно. Возможен фекально-оральный механизм заражения. Ведущий путь передачи: воздушно-капельный.
Восприимчивость наибольшая у малышей в возрасте от 6 мес. до 3 лет. Заболевание распространено повсеместно и встречается круглогодично в виде спорадических случаев и эпидемических вспышек в детских коллективах.
Иммунитет типоспецифический. Реовирус у детей старше 3 лет и взрослых протекает так, что у них в крови обнаруживают, как правило, вирусспецифические антитела.
Реовирус широко распространен во всех регионах земного шара. Источником инфекции являются больной человек и вирусоносители. Не исключается возможность заражения от животных, среди которых они широко распространены, выделяясь с фекалиями.
Основной путь передачи инфекции - воздушно-капельный, однако возможен и фекально-оральный путь заражения. Заболевания встречаются в виде спорадических случаев и эпидемических вспышек, преимущественно в детских коллективах. Чаще болеют дети в возрасте от 6 месяцев до 3 - 5 лет. Практически все дети переболевают реовирусной инфекцией, на что указывает обнаружение специфических антител у большинства населения к 25 - 30 годам.
Входными воротами являются слизистые оболочки верхних дыхательных путей и тонкой кишки. Реовирусы размножаются в цитоплазме эпителиальных клеток и вызывают катаральное воспаление слизистой оболочки. Развивается назофарингит и энтерит. В глотке возбудитель сохраняется 7 - 10 дней, в кишечнике - до 4 - 5 недель. По лимфатическим сосудам рео-вирусы проникают в кровь. Инфекция сопровождается выработкой вируснейтрализующих, антигемагглютинирующих и комплементсвязывающих антител.
Патогенез не разработан. Известно, что вирус размножается в эпителии слизистой оболочки носоглотки и кишечника. Из лимфатических фолликулов вирус попадает в брыжеечные лимфатические узлы, а затем через лимфатическую систему в кровь. У детей реовирусы вызывают катаральные воспаления верхних дыхательных путей или тонкого кишечника.
Симптомы реовируса
Типичные формы заболевания (с преимущественным поражением слизистых оболочек носоглотки и тонкой кишки).
- Инкубационный период составляет 1-7 дней.
- Начальный период не выражен.
- Период разгара.
Основные симптомы реовирусной инфекции: начало заболевания обычно острое с лихорадки и катарального синдрома. Температура тела повышается до 38° С, иногда выше (39° С), у ребят старшего возраста может оставаться нормальной. Лихорадка кратковременная (1-3 дня). Синдром интоксикации более выражен у малышей.
Отмечают еще такие симптомы реовируса: слабость, вялость, снижение аппетита. Катаральный синдром проявляется назофарингитом. Отмечается серозное отделяемое из носовых ходов, гиперемия задней стенки глотки, небных дужек, язычка. При осмотре выявляют инъекцию сосудов склер, редко - катаральный конъюнктивит и пятнисто-папулезную сыпь на лице, шее и туловище. У больного наблюдаются увеличение шейных лимфатических узлов, печени, иногда селезенки; на фоне катарального синдрома развивается поражение кишечника в виде энтерита, иногда - гастроэнтерита.
Малыши жалуются на боли в животе; отмечаются вздутие и урчание кишечника. Возможна повторная рвота. Стул учащается до 3 - 5 раз, имеет энтеритный характер, нормализуется через несколько дней. Лечение реовируса у ребенка должно быть начато незамедлительно.
Атипичные формы. Стертая форма: интоксикация отсутствует, катаральный синдром проявляется незначительно выраженным назофарингитом. Бессимптомная форма диагностируется по нарастанию титра специфических антител в 4 раза и более.
Формы заболевания по тяжести
По тяжести выделяют легкую, среднетяжелую и тяжелую формы.
- Реовирус в легкой форме. Температура тела нормальная или субфебрильная. Ведущим синдромом является умеренно выраженный фарингит или назофарингит; выявляют увеличение шейных лимфатических узлов. У некоторых наблюдается кишечный синдром (энтерит) - разжиженный стул без патологических примесей 3-4 раза в сутки. В единичных случаях отмечают энантему на слизистой оболочке мягкого неба.
- Реовирус в среднетяжелой форме. Заболевания развивается у мальчиков и девочек младшего возраста. Отмечают такие симптомы реовирусной инфекции: подъем температуры тела до 38-39,5° С, вялость, снижение аппетита, нарушение сна. Катаральный синдром проявляется выраженным назофарингитом, иногда с преобладанием экссудативного компонента воспаления; кишечный синдром (гастроэнтерит, энтерит) - повторная рвота, жидкий стул до 3-7 раз в сутки. Отмечается увеличение шейных лимфатических узлов, печени, селезенки. У некоторых ребят наблюдается катаральный конъюнктивит, пятнисто-папулезная сыпь, герпангина.
- Реовирусная инфекция в тяжелой форме. Симптомы реовируса этой формы встречаются редко, только у новорожденных и ребят первого года жизни, протекает с выраженным синдромом интоксикации (анорексия, адинамия), высокой лихорадкой, диареей. Характерно развитие осложнений.
Течение (по длительности) острое, с быстрым выздоровлением. Заболевание нередко протекает в виде легкого катара верхних дыхательных путей. Лечение реовирусной инфекции должно проводиться оперативно.
Осложнения. Встречаются редко. Как правило, у мальчиков и девочек младшего возраста. Возможно развитие специфических и неспецифических осложнений (серозный менингит, миокардит; отит, пневмония, лимфаденит и др.)
Особенности инфекции у детей раннего возраста
Реовирус у грудничков первых 4-6 месяцев встречается редко в связи с наличием специфических антител, полученных от матери. При отсутствии пассивного иммунитета ребенок может заболеть в первые дни жизни. Возможно внутриутробное заражение, что подтверждается выделением реовирусов из мекония, пупочной крови, а также из органов умерших детей. Заболевание протекает в среднетяжелой или тяжелой форме. Часто отмечается генерализация инфекции с развитием серозного менингита и миокардита. Реовирус протекает негладко, с присоединением бактериальных осложнений, в первую очередь, бронхопневмонии. Нередко реовирус у детей сочетается с другими респираторными вирусными заболеваниями. У новорожденных первого года жизни описаны летальные исходы.
Реовирусная болезнь птиц, индеек (синий гребень, трансмиссивный энтерит, инфекционный энтерит, реовирусный энтеронефрит), кур и цыплят (теносиновит, вирусный артрит, синдром “бледной птицы” и “неусвоения корма”), гусей и утят, проявляющаяся разнообразным симптомокомплексом и наносящая значительный финансовый ущерб.

Описание заболевания
Реовирусная инфекция птиц — вирусное контагиозное заболевание птиц, характеризующаяся диареей, артритами и теносиновитами:
- Этиология. Раздражитель болезни — РНК-содержащий вирус семейства Reoviridae. Вирус может длительное время персистировать в зараженном организме. Растет на куриных эмбрионах. В культуре клеток почки цыплят с возникновением синтициев.

- Эпизоотология. Заболеют куры и цыплята. Источником инфекции считается больная и переболевшая птица-носитель вируса (вирусоносительство длится 289 дней). Заражение протекает алиментарным путем, а также трансовариально. Перенесение вируса происходит через инкубируемое яйцо, приобретаемое как от больной, так и от переболевшего животного. Факторами передачи инфекции служат инфицированные помет, влага, корма, инвентарь и предметы ухода. Смертельный исход может достигать 30% на 100%-ной заболеваемости.
- Патогенез. Вирус плодится в эпителиальных клетках кишечника, образует развитие катарального энтерита, желточного воспаления. В дальнейшем происходит формирование лимфоидных фолликулов в сухожилиях и атрофия яичников.
Возбудителем болезни является РНК-содержащий реовирус с размером частицы 75–76 нм. Принадлежит к семейству Reoviridae.
Морфологически вирусы аналогичны с реовирусом 3‑го типа. Плавающяя плотность их в хлористом цезии 1,37 грамм на кубический сантиметр. Вирус заключает 2‑нитевую РНК и олигонуклеотиды, богатые аденозином. Капсид содержит восемь специфических полипептидов, из них лишь один с мол.м. 36 кД располагается внутри капсида, либо в наружной мембране вириона.
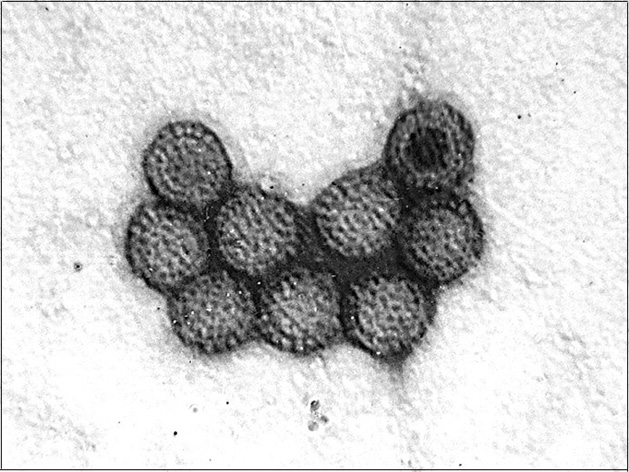
Вирионы располагают икосаэдрической формой, плотное ядро размером 45 нм, которое располагается в центре, окружены наружней оболочкой толщиной 15 нм, молекулярный вес их предположительно 70 млн дальтон, плавающяя плотность белков 1,36–1,38 грамм на кубический сантиметр.
Вирионы с наружной оболочкой располагают транскриптазной и метилазной активностью. Изображен серотип птичьего реовируса Фехи-Кроули. Вирионы обладают 2‑слойной оболочкой, диаметр их 65–70 нм. Полипептиды птичьих реовирусов, аналогично реовирусам млекопитающих, разделены на три класса по величине: большие, средние и малые. В инфекционных вирионах выявлены полипептиды с мол.м. 145,130 и 115 кД сообразно.
Все три полипептида находятся на внешней стороне вириона. Зафиксировано, что мРНК реовируса — копии полной протяженности геномных матриц; инициирующих кодон АУГ. На 3′-конце плюс-цепи всех фрагментов найдена схожая последовательность семи нуклеотидов: ААУЦАУЦ.
У заболевшего молодняка на 5‑ый день регистрируется понос, угнетение и показатель смертности до 5% и более. У уцелевших индюшат и гусят может формироваться инфраорбитальный синусит, конъюнктивит. Болезнь приобретает хронический характер, молодое поколение отстает в формировании.

У цыплят к трехнедельному возрасту формируется теносиновит, при котором регистрируется неправильная постановка ног, хромота. В неблагополучной по реовирусной инфекции группе остро выражена пестрота в развитии молодняка, частым симптомом является “высыхание” тушки за счет низкой поедаемости и усвояемости корма.
При инфецировании птицы реовирусом в 10–30 дней заболевание проходит менее остро, отход не превосходит 1,5–5%, однако планируемой производительности от такой птицы не добывают.
Наиболее значительный отход при резком течении реовирусной инфекции отмечается у молодняка птицы мясных пород: у бройлеров 5–18%, гусят и индюшат — 50%, утят — до 100%.
При естественном ходе инфекции фиксируют отеки сухожильных влагалищ и кровоизлияния в них, в полости пораженных суставов эксскудат. При хроническом ходе заболевания выявляется утолщение сухожильного влагалища, дегидратация, анкилоз сустава, вероятны разрывы атрофированного сухожилия.
Реовирус стабилен к воздействию внешней среды и разнообразных физико-химических факторов — к солнечному излучению, к изменению рН в широком спектре, относительно мало чувствителен к обычным обеззараживающим средствам.

Многократное замораживание и размораживание отрицательно воздействует на биологическую активность реовируса. Инфекционная активность вируссодержащего желточного материала не уменьшается при температуре плюс 22 С 51 неделю, при темпрературе воздуха минус 20 С — 4 года. Из неоплодотворённых яиц вирус отделяется на 61‑е сутки после инфицирования несушек.
Пары формальдегида не обезвреживают его на поверхности скорлупы инкубационных яиц, птенцы могут инфицироваться реовирусом при наклеве на выводе. Дезактивация возбудителя наступает при влиянии на него этанола в концентрации 70 процентов и раствора йода с объёмной долей 0,5 процентов.
Лечение и профилактика
Диагноз на реовирусную инфекцию устанавливают комплексно, на основании эпизоотологических сведений (комплектование родительского стада, пребывание в хозяйстве бактериальных заболеваний), клиникопатоморфологических признаков и конечных результатов лабораторных исследований (серологических: испытание парных сывороток с промежутком 14 суток в РДП в агаровом геле, ИФА и РНГА по нарастанию титров сыворотки крови и повышению положительно реагирующей птицы; вирусологических: выделение реовируса с дальнейшей идентификацией со характерной сывороткой в реакции нейтрализации, выявление вирусного антигена в патологическом материале способом флуоресцирующих антител и способом индикации генома реовируса на базе ОТ-ПЦР.
Профилактика реовирусного заболевания кур состоит в следующем:
- Не допустить заноса раздражителя в свой двор, ферму, инкубатор, для этого покупать птицу, инкубационные яйца лишь в благополучном предприятии (птицефабрика, ИПС).
- Для профилактики инкубационные яйца обеззараживают 0,4 %-ным раствором эстостериола в очищенной воде при +35°С, выдержка — семь минут, из расчета 35–50 миллилитров на одно яйцо. После обеззараживания яйца просушивают вентилятором и инкубируют в приготовленном инкубаторе (очищенном, продезинфицированном и помытом).
- При появлении очевидных симптомов болезни (сплошные поносы, синуситы) у индеек, кур и цыплят принимают меры для того, чтобы установить причины болезни, для чего вызвать районного ветврача.
- С целью увеличения резистентности (устойчивости) птицы повысить кормление, ввести увеличенные дозы витаминов в антистрессовых порциях; на 2–3°С увеличить нормативный уровень температуры в строении; улучшить обмен воздушных масс.

- Вводить антибиотики (байтрия, энроксил, парацилин, гентамицин) на протяжение 3–5 дней.
- К корму вносить витаминный комплекс на протяжение 3–5 дней, согласно назначениям ветврача.
- Периодически выполняют обеззараживание помещений дезинфектантами нового поколения (СИД-2000, вироцид).
- При наличии птицы в строении осуществлять обеззараживание йодистыми препаратами, либо вирконом С, либо вироцидом согласно назначениям ветспециалистов.
- Давать птице сульфодимезин 60 грамм на 1000 гол., курс лечения 5–7 дней.
- В племхозяйствах, где имеются родительские стада, прививают птицу против реовирусной инфекции: впервые живой вакциной ІЗео, штамм 1133 второй и третий раз инактивированной вакциной Пэо, штамм 2408 и 1733 (производитель, ф. Интервет, Голландия).
- В помещении, внутри двора, где живет и выгуливается птица, постоянно соблюдать высокую санитарную культуру. Производственные стада против реовирусной инфекции не прививаются.
Важность профилактики
Глобальное распространение реовируса птиц, его стабильность, увеличение ферм, уменьшение времени между посадками, очень высокая концентрацией птичьей популяции сообщает о том, что уничтожение реовирусной инфекции в хозяйствах может быть сложным делом. Кроме того, реовирус располагает иммунодепрессивным действием, что ведёт к повышению восприимчивости к остальным инфекциям.

Реовирусный теносиновит стимулирует и обостряет основное заболевание, обуславливая в будущем его скрытое течение без очевидных клинических признаков. У переболевшей птицы фиксируют авитаминоз, заторможенный рост, плохое оперение, искажение костей и аномалии скелета, остеопороз, увеличенную раннюю смертность, уменьшение уровня расплода, иммунодепрессию.
В племенных хозяйствах фиксируют снижение половой активности петухов, что становится причиной уменьшения оплодотворяемости и выводимости инкубационных яиц.
Поэтому очень важно корректно диагностировать реовирусный теносиновит, применяя эпизоотологические, клинические, патологоанатомические сведения, окончательный диагноз устанавливается на основании результатов лабораторных испытаний.
Для профилактики заноса инфекции необходимо выполнять ветеринарно-санитарные правила и эксплуатировать средства специфической профилактики — инактивированные и живые вакцины против реовирусного заболевания птиц.
Читайте также:



