Что такое серотип вируса
В.С. Смирнов
УДК 614.40:615.7
Скачать PDF
Когда пришедший в поликлинику пациент предъявляет жалобы на недомогание, першение в горле, насморк, чихание, кашель, повышенную температуру – то ему чаще всего выставляется диагноз “Острое респираторное заболевание”. Однако этот диагноз указывает только на наличие определенного синдрома поражения верхних дыхательных путей, но не раскрывает действительной причины, вызвавшей заболевание. А причиной может быть проникновение в организм человека вируса относящегося к группе возбудителей острых респираторных инфекций. Эта группа не представляет собой единой таксономической единицы, но объединяет представителей разных семейств вирусов (табл. 1).
Вирусы гриппа являются главными и наиболее опасными возбудителями ОРВИ.Кроме пяти основных типов вирусов, приведенных в табл. 1, причиной ОРВИ-подобных заболеваний также могут быть некоторые энтеровирусы, в частности коксаки- и ECHO-вирусы. Считается, однако, что удельный вес этих возбудителей в этиологической структуре ОРВИ невелик.
По антигенной структуре различают 3 серотипа вируса: А, В и С. Наиболее актуальными в эпидемиологическом отношении являются вирусы типа А, в меньшей степени – типа В, вирусы типа С эпидемического значения практически не имеют.
Эпидемиологическая актуальность вируса гриппа типа А обусловлена его высокой патогенностью. В той или иной мере к нему восприимчивы, человек, птицы, особенно куры, свиньи, многие грызуны. Одним из основных признаков вируса типа А является наличие у него двух основных антигенов, гемагглютинина (Н) и нейраминидазы (N), во многом определяющих его изменчивость. В настоящее время известно 15 подтипов гемагглютинина и 10 –нейраминидазы. Штаммы вируса А принято обозначать определенной формулой, в которой первая буква обозначает серотип вируса, вторая с цифрой – номер гемагглютинина, третья с цифрой – номер нейраминидазы. В соответствии с этой формулой циркулирующие в настоящее время вирусы гриппа типа А обозначаются следующим образом: A(H1N1) и A(H3N2).
Вирусы гриппа типа В – выделены только от людей. В целом это менее патогенный тип вируса. И хотя эпидемии гриппа В возникают в среднем 1 раз в 3-4 года, они не достигают масштабов пандемии. Чаще всего вспышка ограничивается каким-то определенным регионом, иногда достаточно узким. Нередко отмечается одновременная циркуляция вирусов типов А и В. Убедительных данных о возможности комбинированного инфицирования человека сразу двумя типами вируса до сих пор не получено, однако полностью исключать такую вероятность все-таки нельзя.
Вирус гриппа типа С резко отличается от двух предыдущих не только по своему строению (он не имеет нейраминидазы), но и по эпидемической значимости. Так, если грипп типов А и В наблюдается в любом возрасте, то к вирусу типа С в наибольшей степени восприимчивы дети. Заболевание возникает, как правило, на фоне локальной эпидемической вспышки других ОРВИ в детских коллективах или в виде изолированных случаев. Эпидемий гриппа С до сих пор ни разу не наблюдалось.
Грипп представляет собой острое заболевание с коротким инкубационным периодом, чаще всего не превышающим 3 дней. Заболевание начинается внезапно среди полного здоровья. Самыми первыми появляются симптомы интоксикации: умеренная головная боль в области лба, повышение температуры, общая слабость. Температура тела в течение нескольких часов достигает 38С и выше и часто сочетается с ознобом. Обычно лихорадка продолжается 2-3 дня, но может затягиваться и до 5-7 дней. Затем температура тела снижается до нормальной укороченным лизисом. Вместе с тем нередки случаи, когда температура тела не превышает субфебрильных значений и нормализуется спустя 2-4 дня. В последующем к названным выше симптомам нередко присоединяется боль в мышцах и суставах. Слабость может усиливаться и в тяжелых случаях доходить до прострации.
Интоксикация всегда сопровождается изменениями в верхних дыхательных путях. Так, в глотке отмечаются признаки фарингита: слизистая оболочка задней стенки глотки застойно гиперемирована, отечна и суховата. Слизистая оболочка носовых раковин в первые сутки болезни отечна, в последующем развивается ринорея в виде серозных, слизистых, а иногда и геморрагических выделений из носа.
По мере развития заболевания присоединяются трахеит или ларинготрахеит, проявляющиеся саднением или болью за грудиной по ходу трахеи, а также мучительным сухим кашлем. Трахеит нередко осложняется бронхитом, особенно у ослабленных больных. Как правило, катаральный синдром продолжается около 7-10 дней, причем дольше всего сохраняется кашель.
Клиническая картина гриппа не имеет особенных черт, которые можно было бы связать с серотипом вируса. Имеются только отдельные наблюдения, указывающие на то, что токсический компонент и летальность больше выражены при заболевании, вызванном вирусом A(H3N2), либо новыми серотипами вируса, к которым у населения нет иммунитета, однако это скорее эпидемиологическая тенденция, чем диагностический признак.
Особенностью гриппозной инфекции является высокая частота осложнений. По некоторым данным, у половины больных развиваются те или иные осложнения. Чаще всего наблюдаются острые пневмонии (более 17%) и острые бронхиты (более 15%), на третьем месте стоят осложнения со стороны ЛОР-органов (до 12%). Замечено, что имеющиеся на момент инфицирования хронические заболевания способствуют развитию осложнений.
Заболевание оставляет после себя напряженный иммунитет, сохраняющийся около 2-х лет. Однако этот иммунитет типоспецифичен. Это означает, что человек, переболевший гриппом типа A(H3N2), не имеет иммунитета против вируса типа A(H1N1) или В. Более того, иммунитет к вирусам, циркулировавшим в текущем году, может быть неэффективен против вирусов, которые появятся в циркуляции в следующем. Именно высокой изменчивостью вируса гриппа и объясняются ежегодные эпидемические вспышки заболевания.
Вирусы парагриппа подразделяют на 4 серотипа. Основную роль в возникновении заболеваний играют вирусы первых трех серотипов. Источником инфекции является больной человек, выделяющий вирус в течение первой недели заболевания. Путь передачи инфекции – воздушно-капельный. Эпидемические вспышки возникают обычно в холодное время года преимущественно среди детей дошкольного возраста. Среди взрослых заболевание чаще всего регистрируется в организованных коллективах, особенно в период военного призыва, а также у ослабленных больных, в том числе получающих иммуносупрессивную терапию. В период эпидемии гриппа парагрипп чаще всего является сопутствующим заболеванием.
Клинически заболевание протекает как типичная ОРВИ. Инкубационный период составляет 3-4 дня, но может увеличиваться до 7. В отличие от гриппа заболевание начинается постепенно. Первым признаком является ринит различной степени выраженности, в дальнейшем присоединяется ларингит, реже фарингит с типичными симптомами: саднением, першением, болью в горле, сухим кашлем, гиперемией слизистых оболочек глотки, однако они выражены в меньшей степени, чем при гриппе. На 4-5 день нередко присоединяется бронхит, который может продолжаться до 2-х недель. Температура, как правило, нормальная или субфебрильная, изредка наблюдается гипертермия до 38-38,5С в течение первых суток. Иногда температурная реакция может продолжаться дольше, чем при гриппе. Тяжесть клинических проявлений зависит от серотипа возбудителя. У взрослых наиболее тяжелые формы с явлениями интоксикации наблюдаются при заражении 4-м серотипом вируса парагриппа. В целом заболевание, как правило, протекает легче, чем грипп. Иммунитет после перенесенной болезни нестойкий и не обеспечивает полную защиту от повторного заболевания.
Респираторно-синцитиальный вирус вызывает респираторное заболевание в любом возрасте, но чаще всего у детей. Возбудитель передается воздушно-капельным путем, источником инфекции является больной человек, который может выделять вирус в течение 10-14 дней. Инкубационный период варьирует от 3 до 7 дней. Заболевание начинается постепенно и чаще всего протекает легко в виде катаральных явлений верхних дыхательных путей. Температура тела обычно субфебрильная, редко повышается до фебрильных значений. Изменения в верхних дыхательных путях выражены слабо, значительно чаще наблюдаются симптомы острого бронхита с явлениями обструкции: сухой или со скудной мокротой продолжительный кашель, рассеянные сухие хрипы, удлинение вдоха, затруднение выдоха. Длительность заболевания – от 2-х до 10-ти дней.
Наиболее тяжелое течение инфекции наблюдается у детей до года. Ринит является первым проявлением патологического процесса, затем присоединяется кашель, в дальнейшем развивается бронхит, который может сопровождаться явлениями дыхательной недостаточности. У этой категории больных чаще всего наблюдаются осложнения в виде очаговой пневмонии или отита. Иммунитет после перенесенного заболевания не обеспечивает требуемой защиты от повторного заражения.
Известно более 50 серотипов аденовирусов. Для человека наиболее патогенны 1 – 7, 14 и 21 серотипы. В общей структуре респираторной заболеваемости острые аденовирусные инфекции могут составлять до 20% в среднегодовой исчислении. В межэпидемический период, при отсутствии гриппа, удельный вес этих инфекций может достигать 50-60%. Дети более восприимчивы к аденовирусам, чем взрослые. У взрослых эпидемические вспышки чаще всего возникают среди людей, прибывающих из разных местностей, и впервые контактирующих между собой, как это имеет место в период призыва на срочную военную службу. Механизмы передачи инфекции – воздушно-капельный и кишечный. Первый имеет место преимущественно зимой, второй – в любое время года при нарушении санитарно-гигиенических правил.
Инкубационный период аденовирусной инфекции — более продолжительный, чем при гриппе, он составляет от 7 до 14 дней. Заболевание может протекать по типу острого катарального воспаления верхних дыхательных путей, острого фарингита, фаринго-конъюнктивальной лихорадки, вирусной пневмонии, острого конъюнктивита, гастроэнтероколита. Причем все эти клинические формы могут наблюдаться в одном эпидемическом очаге. Такой полиморфизм совершенно не характерен для очагов гриппа. Аденовирусная инфекция развивается менее остро, чем грипп. Температурная реакция может быть достаточно сильной и нередко продолжительной, однако интоксикационный синдром не столь выражен, как при гриппе. Для аденовирусной инфекции в большей степени характерен местный катарально-экссудативный синдром. Нередко заболевание начинается как экссудативный ринит, характеризующийся обильными серозными выделениями. Иногда этим все и заканчивается, но чаще развивается серозный фарингит, затем процесс захватывает миндалины и развивается своеобразный тонзиллит. Как правило, этим аденовирусная инфекция и ограничивается. Ларингит и трахеит при аденовирусной инфекции встречаются нечасто, хотя и могут наблюдаться наряду с пневмонией как осложнение основной инфекции. Вирусная пневмония наблюдается преимущественно у детей первого года жизни, а также у лиц, подвергающихся массивной иммунодепрессивной терапии. Заболевание проявляется типичной симптоматикой и имеет склонность к затяжному рецидивирующему течению.
Иммунитет у переболевших аденовирусной инфекцией — типоспецифический и непродолжительный по времени. Разработки вакцин до сих пор не вышли за пределы экспериментальных исследований.
Различают 114 серотипов риновирусов человека. Источником инфекции является больной человек. Распространяется заболевание воздушно-капельным путем, но может передаваться и через инфицированные руки, с которых вирус попадает на конъюнктиву или слизистую оболочку носа. Риновирусная инфекция встречается преимущественно среди взрослых в течение всего года и максимумом в осенне-зимний период.
Инкубационный период составляет 2-3 дня. Заболевание начинается остро с общего недомогания, появляется “царапанье” в горле, общая слабость, боли и ломота в конечностях. Со 2-го дня присоединяются обильные выделения из носа, в последующем может присоединиться фарингит, сухой кашель, конъюнктивит. Температура чаще всего нормальная, но может повышаться до субфебрильных значений.
Осложнения наблюдаются у ослабленных лиц в результате присоединения вторичной инфекции. Это могут быть бронхиты, мастоидиты, отиты, пневмония. У переболевших лиц развивается типоспецифичный иммунитет, длительность которого неизвестна. Вследствие большого количества серотипов вируса, заболевание может возникать неоднократно даже на протяжении одного эпидсезона.
Однако в 2003 году это точка зрения была радикально пересмотрена. В настоящее время считается, что коронавирусы человека вызывают у людей от 3 до 20% всех случаев ОРВИ, преимущественно в виде поражения верхних дыхательных путей. В последнее время отмечены коронавирусные гастроэнтериты, что существенно меняет представление о тропности этих вирусов.
Инкубационный период при коронавирусной инфекции, по некоторым данным, составляет 2-3 дня. Клинические проявления заболевания такие же, как при других ОРВИ: боль при глотании, чихание, недомогание, умеренная головная боль. Наиболее выраженным является ринит. Синдром интоксикации выражен слабо, чаще отсутствует вовсе. Температура чаще нормальная или субфебрильная. Общая продолжительность заболевания составляет 5-7 дней.
При поражении нижних отделов дыхательного тракта, наблюдающемся при этом заболевании достаточно часто, у больных отмечается кашель, боль в грудной клетке при дыхании, свистящие хрипы, затрудненность дыхания.
Самой опасной формой коронавирусной инфекции является тяжелый острый респираторный синдром, ставший известным в 2003 году и получивший английское название SARS (Severe Acute Respiratory Syndrome) или атипичная пневмония. По счастью, эта форма коронавирусной инфекции в 2003 году обошла Россию стороной, но она со всей наглядностью продемонстрировала, что не бывает несерьезных инфекционных заболеваний. После 2003 года заболеваний атипичной пневмонией больше не выявлено.
Каждая инфекция – конфликт между организмом человека и патогенным возбудителем и каждый такой конфликт требует к себе самого пристального внимания в виде обязательного обращения к врачу, цель которого — своевременная постановка диагноза и назначение адекватного лечения.
К сожалению, в отношении ОРВИ это достаточно сложная задача, прежде всего потому, что экспресс-методов постановки диагноза для ряда возбудителей либо не разработано, либо они достаточно дороги. В какой-то мере решить эту проблему помогает стереотипность реакций организма на внедрение и размножение возбудителя. Воздействие на эти общие реакции и помогает в большинстве случаев успешно справиться с заболеванием. Вместе с тем нельзя не отметить, что заболевание у человека протекает чаще всего в сравнительно легкой форме и в принципе организм способен справиться с инфекцией самостоятельно, вопрос только – какой ценой?

Те кто занимаются ОРВИ, к которым относятся и коронавирусы, знают о феномене их сезонности! Я мне в своё время пришлось очень серьезно ими заняться, т.к. у меня ОРВИ перестало само проходить за неделю и обычное лечение не работало, но это другая история.
Сезонность респираторных инфекций — феномен колебаний заболеваемости различными инфекциями дыхательных путей в течение года с сохранением схожего характера колебаний из года в год в одни и те же периоды, либо в зависимости от условий окружающей среды, в том числе из-за метеорологических условий. Из-за увеличения заболеваемости зимой и ощущаемой связи с холодным временем года во многих языках острые респираторные инфекции называют простудными заболеваниями, а раньше существовали убеждения, что острые респираторные инфекции могут возникать следом за охлаждением.По современным научным представлениям простуда вызывается различными вирусами, а воздействию холода не придают большого значения, однако существует некоторая взаимосвязь между частотой заболеваемости и тяжестью течения болезней, с одной стороны, и низкими температурой и влажностью воздуха, с другой.
Но кто этих ученых понимает — они точку зрения меняют каждые полгода!
Общепринятой же является гипотеза о том, что в холодное время года увеличиваются шансы на распространение вирусных инфекций, поскольку люди, скапливаясь, проводят больше времени рядом друг с другом в замкнутых помещениях. Т.е. чтобы было больше заболевших, нужно как больше закрывать народу на карантин!
Также считается, что холодный воздух снижает естественную сопротивляемость инфекциям у носовых путей. Не исключается и запуск каких-либо патофизиологических процессов в случае охлаждения поверхности лица или тела.
Распределение доли разных вирусов в разное время года — различное. Вирусы без оболочки, в число которых входят риновирусы и аденовирусы, обычно присутствуют в течение всего года, но могут иметь сезонные колебания, которые могут быть обусловлены, в том числе, социальными факторами, например, началом учебного года в сентябре. Однако заболеваемость энтеровирусами, которые тоже не имеют оболочки, обычно приходится на лето, причины чего пока остаются не выясненными. Вирусы, покрытые оболочкой, по предпочтительности температуры условно можно разделить на зимние и летние. К зимним можно отнести респираторно-синцитиальный вирус, метапневмовирус человека, вирусы гриппа А и B
и коронавирусы, а к летним — вирусы парагриппа 1-го—3-го типов, которые наиболее активны в летние и осенние месяцы.
А почему? Дело в том, что у вирусов тоже есть капитализм и конкуренция))
Сезонность отдельных вирусов может обуславливаться также конкуренцией между вирусами. В 2019 году опубликован результат многолетнего исследования, выявившего эффект подавления одних вирусов другими в организме-хозяине, в частности, когда человек заражён риновирусом, тот препятствует размножению вируса гриппа, и наоборот. Это позволяет предположить конкуренцию вирусов как один из механизмов сезонности разных вирусных инфекций. Сама же конкуренция может быть обусловлена, например, выработкой в ответ на заражение интерферона, который защищает здоровые клетки от дальнейшего заражения вирусами, повреждением используемых вирусами рецепторов на поверхности клеток, что происходит в случае вирусов гриппа, либо гибелью самих клеток.
Про коронавирусы:
Коронавирусы вызывают острую, легкую инфекцию верхних дыхательных путей (простуда).
Структура
Сферические или плеоморфные оболочечные частицы, содержащие одноцепочечную (в положительном смысле) РНК, связанную с нуклеопротеином внутри капсида, состоящего из матричного белка. Конверт имеет выступы гликопротеина клубовидной формы.
классификация
Коронавирусы (и торовирусы) классифицируются вместе на основании коронкового или галообразного внешнего вида гликопротеинов оболочки и на основе особенностей химии и репликации. Большинство коронавирусов человека подпадают под один из двух серотипов: OC43-подобный и 229E-подобный.
патогенез
Передача обычно осуществляется воздушно-капельным путем в слизистую оболочку носа. Вирус реплицируется локально в клетках мерцательного эпителия, вызывая повреждение клеток и воспаление.
Защита хоста
Появление антител в сыворотке и назальных выделениях сопровождается разрешением инфекции. Иммунитет снижается в течение года или двух.
эпидемиология
Пик заболеваемости зимой, принимая форму местных эпидемий, длящихся несколько недель или месяцев. Один и тот же серотип может вернуться в область через несколько лет.
диагностика
Простуду, вызванную коронавирусами, нельзя отличить клинически от других простуд у какого-либо одного человека. Лабораторный диагноз может быть сделан на основе титров антител в парных сыворотках. Вирус трудно выделить. Испытания гибридизации нуклеиновых кислот (включая ПЦР) в настоящее время вводятся.
контроль
Лечение простудных заболеваний является симптоматическим; вакцины или специальные лекарства не доступны. Гигиенические меры снижают скорость передачи.
Коронавирусы встречаются у птиц и млекопитающих. Они похожи друг на друга по морфологии и химической структуре: например, коронавирусы человека и крупного рогатого скота имеют антигенные связи. Однако нет никаких доказательств того, что коронавирусы человека могут передаваться животными (так было до COVID-19). У животных различные коронавирусы проникают во многие различные ткани и вызывают различные заболевания, но у людей доказано, что они вызывают только легкие инфекции верхних дыхательных путей, то есть обычные простудные заболевания. В редких случаях желудочно-кишечная коронавирусная инфекция ассоциировалась со вспышками диареи у детей, но эти кишечные вирусы плохо охарактеризованы и не обсуждаются в этой главе.
Коронавирусы проникают в дыхательные пути через нос. После инкубационного периода около 3 дней они вызывают симптомы простуды, включая заложенность носа, чихание, насморк и иногда кашель. Заболевание проходит через несколько дней, в течение которых вирус выделяется в носовые выделения. Существуют некоторые свидетельства того, что респираторные коронавирусы могут вызывать заболевания нижних дыхательных путей, но маловероятно, что это связано с прямым вторжением. Этим вирусам приписывают другие проявления заболевания, такие как рассеянный склероз, но данные не являются однозначными.
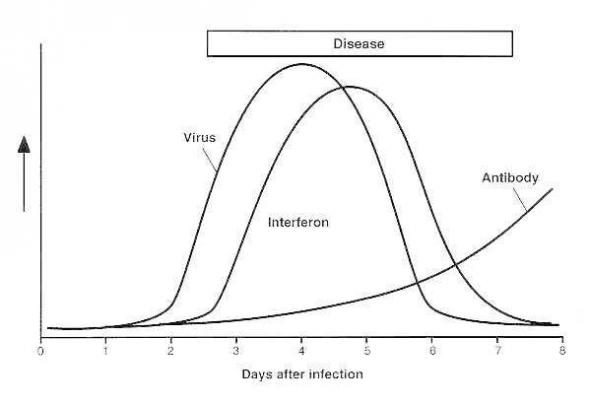
Исследования как на органных культурах, так и на людях-добровольцах показывают, что коронавирусы чрезвычайно привередливы и растут только в дифференцированных клетках респираторного эпителия. Зараженные клетки становятся вакуолизированными, имеют поврежденные реснички и могут образовывать синцитию. Повреждение клеток запускает производство медиаторов воспаления, которые увеличивают секрецию носа и вызывают локальное воспаление и отек. Эти реакции, в свою очередь, стимулируют чихание, затрудняют дыхательные пути и повышают температуру слизистой оболочки.
Поэтому у курильщиков коронавирус COVID-19 приживается плохо))
«пидемиология коронавирусных простуд мало изучена. Волны заражения проходят через сообщества в зимние месяцы и часто вызывают небольшие вспышки в семьях, школах и т. Д. Иммунитет не сохраняется , и субъекты могут быть повторно инфицированы, иногда в течение года. Таким образом, паттерн отличается от риновирусных инфекций, которые достигают максимума осенью и весной и обычно вызывают длительный иммунитет. Примерно одна из пяти простудных заболеваний связана с коронавирусами.
Ждем в декабре 2020 года панику COVID-19, но еще более масштабную!
Скорость передачи коронавирусных инфекций не была детально изучена. Вирус обычно передается при вдыхании загрязненных капель, но он также может передаваться руками на слизистую оболочку носа или глаз.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
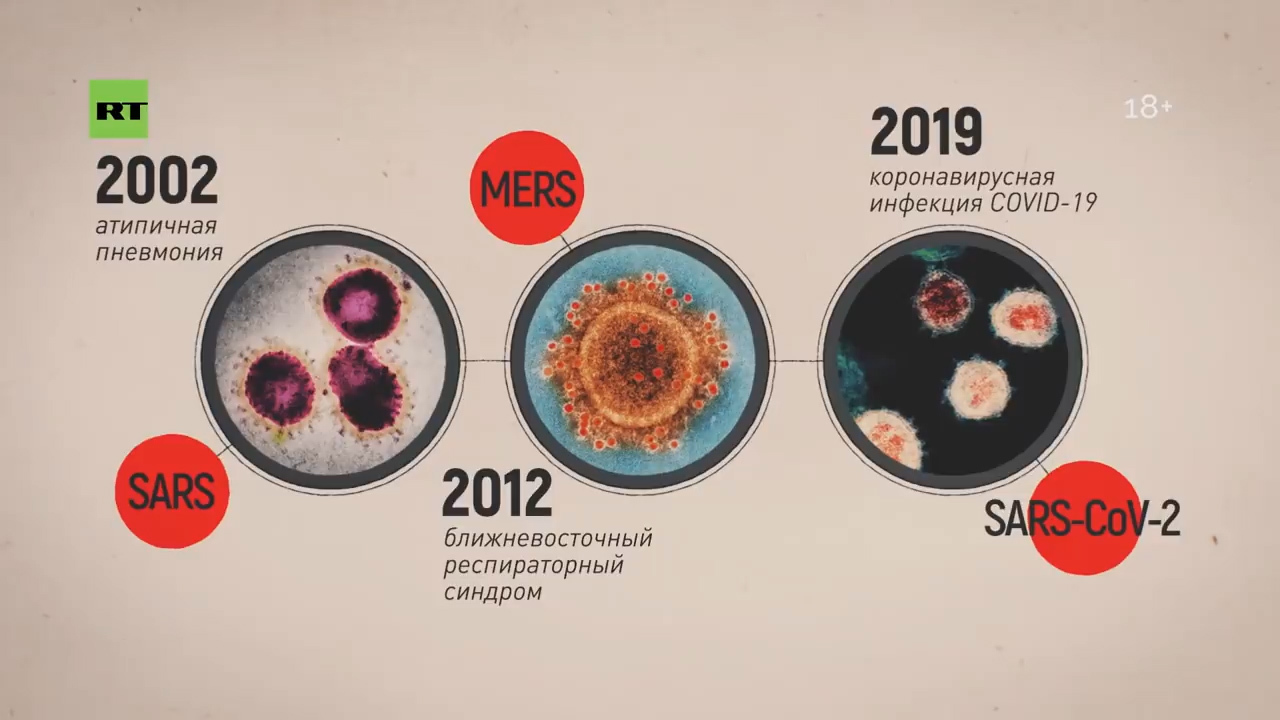
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


