Что поражает энтеровирус полиомиелита
ЛЕКЦИЯ № 25. Энтеровирусные инфекции. Полиомиелит. Этиология, эпидемиология, патогенез, клиника, диагностика, лечение
1. Энтеровирусные инфекции
Острые инфекционные болезни, вызываемые кишечными вирусами, нередко течение сопровождается поражением мышц, ЦНС и кожных покровов. Могут встречаться в виде спорадиче-ских случаев или эпидемических вспышек. Передача – преимущественно воздушно-капельный путь.
Этиология. К энтеровирусам, кроме вирусов полиомиелита, относятся двадцать три типа вируса Коксаки А, шесть типов вируса Коксаки В, тридцать два типа вирусов ECHO и еще четыре энтеровируса человека (энтеровирусы 68—71). Все они могут вызывать заболевания человека. Энтеровирус 70 является возбудителем острого геморрагического конъюнктивита.
Патогенез. Входными воротами инфекции являются слизистые оболочки респираторного и пищеварительного тракта. В месте внедрения могут возникать воспалительные изменения. Вирусы быстро проникают в кровь, разносятся по всему организму, закрепляясь преимущественно в нервной системе, мышцах и эпителиальных клетках, вызывая их изменения.
Лечение. Назначается как симптоматическая, так и патогенетическая терапия. При серозных менингитах в терапию включается преднизолон в течение 5—7 дней.
Прогноз благоприятный. Тяжелое течение имеют энтеровирусные энцефаломиокардиты у новорожденных.
Профилактика. Своевременное выявление и изоляция больных (сроком на 14 дней). В детских коллективах всем контактным вводится нормальный человеческий иммуноглобулин (гамма-глобулин) по 0,3 мл/кг.
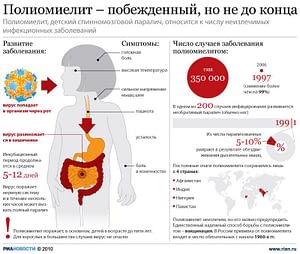
Детский спинальный паралич – острое инфекционное заболевание, которое вызывается одним из трех типов вируса полиомиелита и характеризуется большим диапазоном клинических проявлений – от абортивных до паралитических форм.
Этиология. Вирус относится к семейству Picornaviridae , роду Enterovirus . Вирионы имеют диаметр 18—30 нм. Вирусная частица состоит из однонитчатой РНК и белковой оболочки. Три основных серотипа: 1 (Брунгильд), 2 (Лансинг), 3 (Леоон). Вирусы хорошо переносят замораживание и сохраняются в течение нескольких лет. Чувствительны к действию обычных дезинфицирующих растворов, ультрафиолетовых лучей, при температуре 60 °С погибают в течение 30 мин, при кипячении – мгновенно. Устойчивы к воздействию всех известных антибиотиков и химиопрепаратов.
Патогенез. Первичное размножение вируса происходит в носо-глотке или кишечнике. Диссеминация вируса происходит через лимфатическую систему, и развивается вирусемия. Репродукция вируса идет в различных органах и тканях (лимфатических узлах, селезенке, печени, легких, сердечной мышце, коричневом жире), патологический процесс может быть прерван на этой стадии – инаппарантная и абортивная формы болезни. Проникает вирус в центральную нервную систему через эндотелий мелких сосудов и по периферическим нервам. В течение 1—2 дней титр вируса в ЦНС нарастает, а затем начинает падать и вскоре полностью исчезает. Полиовирус поражает мотонейроны, расположенные в сером веществе передних рогов спинного мозга и ядрах двигательных черепно-мозговых нервов в стволе головного мозга. Воспалительный процесс по типу серозного менингита развивается и в оболочках мозга.
Паралитические формы. В течение заболевания выделяют четыре периода: препаралитический, паралитический, восстановительный, резидуальный. Препаралитический период длится от начала болезни до появления первых признаков поражения двигательной сферы. Болезнь начинается остро, с повышения температуры до высоких цифр, появления слабости, анорексии. У половины больных отмечаются умеренные катаральные явления, дисфункция кишечника. Характерен менингорадикулярный синдром: головные боли, многократная рвота, боли в конечностях и спине, гиперестезия, ригидность мышц затылка, положительные синдромы Кернига, Брудзинского, натяжения нервных стволов и корешков, в отдельных мышечных группах – периодические подергивания. Паралитиче-ский период длится с момента появления парезов и параличей и в течение времени их стабилизации. Клиника паралитического периода определяется локализацией поражения в нервной системе. Выделяют спинальную, бульбарную, понтинную и смешанные фор-мы (понтоспинальная, бульбоспинальная).
Спинальная форма (самая распространенная форма заболевания). Типично бурное развитие параличей в течение короткого времени – от нескольких часов до 1—3 дней. Параличи носят вялый характер (низкий мышечный тонус, гипоарефлексия, в последующем развиваются мышечные атрофии). Чаще всего страдают нижние конечности. Пирамидных знаков, выпадения функций тазовых органов не бывает, нарушения чувствительности не свойственны. Характерно асимметричное распределение параличей и парезов, связанное с мозаичным характером поражения ядер спинного мозга. Паралитический период длится от нескольких дней до 2—4 недель. Дифференциально-диагностические признаки вялых парезов и параличей при остром полиомиелите:
1) период нарастания двигательных нарушений очень короткий (от нескольких часов до 1—2 дней). Нарастание парезов в течение 3—4 дней представляет редкое исключение и яв-ляется поводом для сомнений в диагнозе;
2) чаще страдают проксимальные отделы конечностей;
3) парезы и параличи имеют асимметричное (мозаичное) расположение;
4) чувствительные, тазовые нарушения и пирамидная симптоматика отсутствуют;
5) атрофия мышц появляется рано, на 2—3-й неделе болезни и в дальнейшем прогрессирует.
Бульбарная форма, как правило, имеет тяжелое течение с коротким препаралитическим периодом, сопровождается нарушением функций жизненно важных органов. Начало заболевания острое, состояние с самого начала заболевания тяжелое: высокая лихорадка, рвота, слабость, недомогание. Отмечаются парез и паралич мягкого неба, нарушения глотания и фонации. У больных отмечается резкое усиление образования слизи с нарушением проходимости дыхательных путей (мокрая форма), возникают одышка, цианоз, клокочущее дыхание. У больных появляется нарушение ритма дыхания, патологические типы дыхания, тахи– и брадиаритмия. Быстро развивается сопорозное, коматозное состояние.
Понтинная форма развивается при отдельном поражении ядра лицевого нерва (VII пара ЧМН). Клинически это одна из наименее тяжелых форм паралитического полиомиелита, течение ее наиболее благоприятно. При осмотре отмеча.тся утрата движений мимической мускулатуры лица, асимметрия лица, экзофтальм. Жалоб на болевые ощущения, слезотечение больные не предъявляют. Восстановительный период при спинальной форме начинается через 2—3 недели от начала заболевания. Как правило, глубоко пораженные мышцы не дают полного восстановления или вообще не обнаруживают тенденции к обратному развитию параличей. Неравномерность и мозаичность восстановления пораженных мышц приводят к развитию деформаций скелета и контрактур. Период остаточных явлений обычно наступает через 1—1,5 года от начала заболевания. Характеризуется мышечными атрофиями, костными деформациями, контрактурами, остеопорозом.
Дифференциальный диагноз. При менингиальной форме проводится дифференциальный диагноз с серозными менингитами другой этиологии. При спинальной форме проводится дифференциальный диагноз с костно-суставной патологией, полирадикулонейропатиями, миелитом, полиомиелитоподобными заболеваниями. Понтинная форма требует дифференциальной диагностики с невритом лицевого нерва.
Диагностика основывается на данных клинических, лабораторных и инструментальных методов диагностики. Вирусологическое обследование: проводится исследование носоглоточных смывов, фекалий, реже ликвора, крови. Первую пробу фекалий берут при установке диагноза, вторую – через 24—48 ч. Серологические методы: исследование крови на парные сыворотки с интервалом в 2—3 недели. Диагностическим считается 4-кратное увеличение титра антител. Исследование ликвора: в препаралитическом и в начале паралитического периода отмечаются лимфоцитарный цитоз (иногда в самом начале преобладают нейтрофилы) до 100—300 клеток в 1 мкл, умеренное повышение уровня белка (до 1 г/л). К концу третьей недели в ликворе на фоне уменьшения и нормализации цитоза отмечается рост белка до 1—2 г/л (белково-клеточная диссоциация сменяет клеточно-белковую). Повышенный уровень белка иногда сохраняется до 1,5 месяцев. Общий анализ крови: может быть умеренный нейтрофильный лейкоцитоз в начале заболевания. Электромиография: в тяжело пораженных мышцах регистрируется прямая линия, что свидетельствует о гибели нейронов.
Лечение. Дегидратация и снятие отека вещества мозга (диакарб, лазикс, сульфат магния и др.). Дезинтоксикационная терапия в режиме дегидратации с использованием гипертонических растворов глюкозы, коллоидных растворов (гемодеза и др.). Десенсибилизирующие препараты. Глюкокортикоиды используются только при наличии жизненных показаний (при отеке мозга, коллапсе). Антибиотики используются при развитии бактериальных осложнений. По окончании паралитического периода в комплекс терапевтических мероприятий включаются антихолинэстеразные препараты (прозерин, галантамин, калимин), стрихнин, дибазол, витамины группы В, глютаминовая кислота. В период реабилитации – ноотропные препараты, анаболические препараты (карнитин, ретаболил и др.), актовегин и др. Большое значение в лечении полиомиелита имеют ЛФК и массаж.
Профилактика. С 1959 г . в России используется живая трехвалентная вакцина Сейбина из аттенуированных штаммов вируса полиомиелита. Вакцинация проводится с 3-месячного возраста с интервалом в 1,5 месяца трехкратно. Ревакцинация проводится на втором году жизни ребенка и перед школой. Критерии вакцино-ассоциированного полиомиелита (ВОЗ, 1964 г .):
1) начало болезни не раньше 4—6-го дня и не позже 30-го дня после приема вакцины. Для контактных с вакцинированными максимальный срок удлиняется до 60-го дня;
2) развиваются вялые параличи или парезы без нарушения чувствительности со стойкими резидуальными явлениями (после 2 месяцев);
3) отсутствует длительное прогрессирование парезов (более 3—4 дней);
4) выделение вируса полиомиелита, родственного вакцинному штамму, и не менее чем четырехкратное нарастание к нему специфических антител в крови.
Правда о полиомиелитной вакцинации в Украине. Смотреть всем родителям! (Апрель 2020).
- Энтеровирусы являются распространенными вирусами, которые распространяются среди людей путем выделения из желудочно-кишечного тракта или иногда с помощью респираторных секретов.
- Они представляют собой небольшие РНК-вирусы, принадлежащие к семейству Picornaviridae, и обычно классифицируются как полиовирусы или непариономиологические энтеровирусы.
- Полиовирус - это прототипический энтеровирус, который может вызывать широкий спектр заболеваний от легкой инфекции до менингита или паралитического полиомиелита; эти вирусы подробно описаны в других статьях.
- Неиолигоидные энтеровирусы являются оставшимися вирусами в этой группе и вызывают до 15 миллионов инфекций в год в США. Ряд различных вирусных типов относится к непарионическим энтеровирусам, включая коксакививирусы, эховирусы, энтеровирус D68 и другие энтеровирусы.
- Большинство случаев не-полиомиелитной энтеровирусной инфекции не вызывают никаких симптомов или не вызывают только легкую болезнь, такую как простуда. Не-полиомиелитные энтеровирусы могут инфицировать всех, но большинство из тех, кто заболевает этими инфекциями, - это дети и подростки, потому что у них было меньше времени для развития иммунитета.
- Инфекции с не-полиомиелитами в США наиболее распространены в летние и осенние месяцы.
Как упоминалось ранее, большинство инфекций, не содержащих полиомиелит, не вызывает симптомов. Когда симптомы возникают, клиническое проявление зависит от типа вируса, а также от факторов, таких как иммунитет хозяина. Те, у кого ослабленные иммунные системы, такие как химиотерапия рака, подвергаются особому риску серьезных инфекций. Младенцы также подвержены риску серьезных инфекций.
Некоторыми типами инфекций, вызванных не-полиомиелитами, являются респираторные инфекции (простуда), которые могут быть вызваны многочисленными энтеровирусами. Менингит, конъюнктивит, болезнь рук, стопы и рта, паралич, миокардит, перикардит и спастический паралич также вызваны не полиомиелитами.
Инфекции, не связанные с полиомиелитом, передаются от человека к человеку. Вирусы могут быть обнаружены в жидкостях организма (мокрота, назальные выделения, слюна, жидкость из кожных пузырей или фекалии) инфицированного человека. Таким образом, тесный контакт с инфицированным человеком является самым большим фактором риска для не-полиомиелитной энтеровирусной инфекции. Другие виды поведения, которые повышают риск заражения, включают прикосновение к поверхностям или предметам, зараженным физическими жидкостями от инфицированного человека, изменению подгузников инфицированного человека или питьевой воде, которая была заражена вирусом.
Симптомы и признаки не-полиомиелитной энтеровирусной инфекции зависят от типа вируса и иммунного ответа хозяина. Большинство инфекций либо не вызывают симптомов, либо вызывают легкие заболевания с такими симптомами, как насморк, кашель, чихание, лихорадка, сыпь, волдыри (герпангина) и боли в теле.
Болезнь рук, стопы и рта - это состояние, характеризующееся лихорадкой, волдырями во рту и кожной сыпью. Это чаще всего встречается у детей в возрасте до 5 лет, но иногда это может происходить у взрослых или детей старшего возраста.
Другие не-полиомиелитные энтеровирусные инфекции могут вызывать менингит, сопровождающийся такими симптомами, как болезненная головная боль, чувствительность к свету, лихорадка, жесткая шея, раздражительность, тошнота и рвота. Менингит, вызванный энтеровирусами, наиболее распространен у младенцев и детей. Геморрагический конъюнктивит, воспаление облицовочных мембран глаз, сопровождающихся кровотечением, является еще одним возможным проявлением не-полиомиелитной энтеровирусной инфекции.
Серьезные инфекции с не-полиомиелитарными энтеровирусами встречаются реже, но могут вызывать перикардит (воспаление наружного мешка для лица сердца), миокардит (воспаление сердечной мышцы), энцефалит (воспаление головного мозга) и паралич.
Энтеровирус D68 (EV-D68) был впервые идентифицирован в 2008 году, с самой последней вспышкой, описанной в США в 2014 году, что вызвало респираторные заболевания. Симптомы инфекции EV-D68 могут включать проблемы с дыханием, кашель и сыпь; у некоторых пациентов развивается хрипы. Маленькие дети и лица с респираторными состояниями, такими как астма, обычно имеют более выраженные симптомы.

Энтеровирус D68 (EV-D68) Симптомы и лечение
Большинство энтеровирусных инфекций диагностируются по их клиническим признакам и симптомам. Болезни, такие как болезнь руки, стопы и рта, распознаются симптомами и физическими данными, а конкретное тестирование для определения того, какой вирус несет ответственность за симптомы, обычно не выполняется. Как и при болезнях, таких как простуда, анализы крови для точной идентификации вирусов часто не выполняются. Самым надежным испытанием для диагностики энтеровирусных инфекций является полимеразная цепная реакция (ПЦР), которая идентифицирует генетический материал вируса. Тест ПЦР доступен в специализированных лабораториях и используется чаще всего во время вспышек вирусных инфекций, таких как вспышка EV-D68 в США в 2014 году. Менее часто энтеровирусы могут быть идентифицированы по культурам и иммунологическим исследованиям, проводимым на крови, фекалиях или спинномозговая жидкость.
Иногда можно провести лабораторные анализы, чтобы провести различие между энтеровирусными инфекциями и другими вирусными инфекциями, такими как ротавирусная инфекция и инфекция вируса гриппа.
Другие диагностические тесты, такие как исследования изображений, эхокардиография или поясничная пункция, могут быть заказаны, чтобы помочь определить степень заражения.
Антибиотики не эффективны против вирусных инфекций, и нет противовирусных лекарств, одобренных для лечения не-полиомиелитных энтеровирусных инфекций. Лечение является благоприятным, что означает, что лечение направлено на облегчение симптомов заболевания, а не на искоренение инфекции. У новорожденных и людей с подавленной иммунной системой, которые имеют тяжелые инфекции, иммуноглобулины против вирусов использовались с разной степенью успеха.
Поддерживающие методы лечения включают меры по улучшению дыхательной способности, начиная от кислородной терапии и заканчивая ингаляционными стероидами до поддержки вентилятора. Другие лекарства, которые могут быть назначены, включают болеутоляющие препараты и лекарства для снижения температуры.
Домашние средства могут быть подходящими для умеренных инфекций, таких как респираторные инфекции. Они могут включать лекарства без рецепта и лихорадки.
Некоторые осложнения не-полиомиелитных энтеровирусных инфекций обсуждались ранее. Осложнения наиболее распространены у новорожденных и людей с подавленной иммунной системой. Осложнения включают инфекции, которые распространяются на сердце, мозг или кровоток. Инфекции сердца могут привести к сердечной недостаточности, а инфекции головного мозга могут привести к параличу или другим долгосрочным последствиям.
Неполиомиелитные энтеровирусы также были предложены в качестве одного из многих факторов, которые играют определенную роль в развитии диабета типа 1 у детей, хотя одной только инфекции недостаточно для лечения диабета.
Энтеровирусные неполиомиелитные инфекции - острые инфекционные заболевания, характеризующиеся полиморфизмом клинических проявлений.
Краткие исторические сведения
Возбудители - РНК-геномные вирусы рода Enterovirus семейства Picomaviridae. Среди энтеровирусов, патогенных для человека, выделяют 23 типа вируса Коксаки А, 6 типов Коксаки В, 31 тип вирусов ECHO и 4 энтеровируса типов 68-71. Энтеровирус 70 - возбудитель острого геморрагического конъюнктивита. Признаки всех энтеровирусов:
Эти вирусы могут репродуцироваться на различных первичных и перевиваемых культурах тканей. Прогревание при 50 °С и выше, высушивание, ультрафиолетовое облучение, обработка 0,3% раствором формальдегида, хлорсодержащими препаратами (0,3-0,5 г хлора на 1 л раствора) приводит к быстрой инактивации энтеровирусов. Вирусы обладают высокой устойчивостью к низкой температуре, в фекалиях на холоде сохраняют жизнеспособность более 6 мес. Устойчивы к замораживанию и оттаиванию.
Резервуар и источник инфекции - человек, больной манифестной и инаппарантной формами заболевания, или носитель. Период контагиозности источника возбудителя - недели и даже месяцы. Наиболее интенсивное выделение возбудителя происходит в первые дни болезни. Вирусоносительство у здоровых лиц составляет от 17 до 46%. Чаще его выявляют у детей младшего возраста.
Механизм передачи - фекально-оральный, путь передачи - пищевой. Факторы передачи - преимущественно овощи, контаминированные энтеровирусами в результате применения необезвреженных сточных вод в качестве органических удобрений. Возможность выделения энтеровирусов из слизи верхних дыхательных путей свидетельствует о вероятности аэрозольного механизма передачи инфекции. Вирус может передаваться через грязные руки, игрушки и другие объекты внешней среды. Возможна вертикальная (трансплацентарная) передача энтеровирусов от больной беременной плоду.
Естественная восприимчивость человека высокая, о чём свидетельствует преимущественная заболеваемость детей. Перенесённое заболевание чаще всего оставляет типоспецифическую невосприимчивость, хотя не исключена и возможность развития перекрёстного иммунитета к иным типам вируса.
Основные эпидемиологические признаки. Заболевание распространено повсеместно. В странах умеренного климата характерна сезонность с повышением заболеваемости в конце лета и начале осени. Болеют преимущественно дети и лица молодого возраста. Заболевания наблюдают в виде спорадических случаев, локальных вспышек (чаще в детских коллективах) и крупных эпидемий, поражающих целые страны. Заболевание серозным менингитом энтеровирусной этиологии отличают высокая контагиозность и очаговость. Характерны массовые заболевания, причём 70-80% заболевших составляют дети от 5 до 9 лет.
По мере выполнения программы по ликвидации полиомиелита значение энтеровирусных инфекций во многих странах возрастает. Существует точка зрения, что иммунизация против полиомиелита прививает невосприимчивость и к некоторым типам неполиомиелитных энтеровирусов. В частности, доказано существование интерференции энтеровирусов, когда массовая циркуляция вакцинных штаммов вируса полиомиелита подавляла циркуляцию других энтеровирусов. Это было подтверждено при эпидемии с множественными летальными исходами в Болгарии (возбудитель - энтеровирус типа 71) и во время вспышек на Дальнем Востоке (возбудители вирусы Коксаки и ECHO). Массовое применение живой аттенуированной полиомиелитной вакцины привело к изменению пейзажа выделяемых от человека энтеровирусов. В различных географических зонах циркулируют разные серотипы кишечных вирусов, поэтому иммунологическая структура населения разных местностей неодинакова. Выраженные миграционные процессы, отмеченные в последнее время, способствуют интенсивному обмену и заносу возбудителей в другие регионы мира.
Вирусы Коксаки и ECHO - частые обитатели кишечника здоровых людей. Возможность развития заболевания связана с многообразными факторами - величиной заражающей дозы, вирулентностью возбудителя, снижением резистентности организма и т.д. Входными воротами инфекции и, по-видимому, местом её первичного накопления служат слизистые оболочки ЖКТ и верхних дыхательных путей, где могут развиваться местные воспалительные реакции, проявляющиеся гиперемией слизистой оболочки верхних дыхательных путей, регионарным лимфаденитом, желудочно-кишечными расстройствами, энантемой.
После размножения в регионарных лимфатических узлах и других образованиях лимфатической системы энтеровирусы гематогенно диссеминируют, оседают в органах и тканях, обладая тропностью к эпителиальным клеткам, нервной ткани и мышцам, что и определяет различные варианты клинической картины.
Длительность и тяжесть заболевания также значительно варьируют. Оно может протекать как тяжёлая острая инфекция (менингиты, менингоэнцефалиты, миокардиты), но может быть и бессимптомным процессом с длительной персистенцией возбудителя в организме.
Выраженный клинический полиморфизм энтеровирусных инфекций затрудняет создание единой и общепринятой классификации. Согласно одной из них, выделяют следующие формы заболевания:
Полиомиелит (болезнь Гейне-Медина) – это опасное вирусное заболевание вследствие инфицирования человека полиовирусом. Группа высокого риска заболеваемости – дети до 7 лет. Характеризуется высокой контагиозностью (передачей возбудителя через непосредственный контакт или предметы обихода) особенно в межсезонный период. Заражение вирусом вызывает глубокое поражение двигательных клеток серого вещества спинного мозга, что обуславливается необратимыми процессами атрофирования в области спины, верхних и нижних конечностей (спинномозговой паралич). Болезнь классифицируется по МКБ-10 под кодами А80-А80.9 как неизлечимая патология центральной нервной системы.
Вирус полиомиелита, структура вируса, как распространяется, от чего погибает
Возбудитель болезни полиомиелита – вирус P oliovirus hominis. Выделен из организма инфицированного носителя в начале ХХ века. Относится к кишечной группе энтеровирусов (разновидности ЕСНО-вирусы и Коксаки). 
Условно подразделен на три типажа – особое распространение среди людей получил I -й паразитирующий тип. Представляет собой сферическую молекулу простого строения около 30 нм размером, содержащую однонитевую РНК, которая обладает позитивной полярностью и состоит из более 7 тысяч нуклеидов. Особой патогенностью для человека владеет вирион I типа, он же является возбудителем известных эпидемий (85% паралитической формы болезни). Полиовирус II типа встречается реже. А возбудитель полиомиелита III типажа чаще всего вызывает латентный исход болезни (носительство).
Патогенез полиомиелита
Источником инфицирования является больной носитель. Поскольку характеристика болезни чаще всего является практически бессимптомной, или с идентичными легкой простуде признаками недомогания, носитель может не подозревать о существующем заражении.
Заражение полиомиелитом происходит
- фекально-оральным путем – немытые руки, предметы общего использования, пищевые продукты, мухи;
- воздушно-капельный – тесный контакт с вирусоносителем или больным на любой стадии болезни полиомиелит.

Проникновение вируса полиомиелита в здоровый организм происходит через рот. Попадая на слизистую оболочку, вирион начинает активное размножение в области миндалин, кишечнике. Затем бактерия проникает в кровоток и лимфу, парализует функции и разрушает структуру двигательных клеток спинного мозга.
Прогноз выздоровления зависит от иммунной защиты организма инфицированного. При сильно ослабленном иммунитете в 2% случаев последствием перенесенного полиомиелита является вялотекущий паралич нижних конечностей (поражение поясничных позвонков). Грудные и шейные атрофии встречаются редко. Большинство заразившихся людей переносят легкую форму болезни без последствий, приобретают стойкий иммунитет и становятся полностью невосприимчивыми к последующим атакам вируса.
Полиомиелит: у стойчивость возбудителя
Вирион обладает стабильной устойчивостью к внешней среде вне носителя. Зафиксированы случаи активной жизнедеятельности бактерии до 100 суток в воде и до 6 месяцев в фекалиях зараженного человека. Вирион устойчив к воздействию желудочных кислот и не чувствителен к антибиотикам. Резкая смена температурного режима переводит возбудитель в более пассивную стадию, однако случаи инфицирования замороженным вирусом не исключаются.
При нагревании более 50 градусов Цельсия наблюдались необратимые структурные изменения в молекуле до полного разрушения в течение получаса. Температура кипения воды, ультрафиолетовое облучение полностью уничтожают молекулярную активность возбудителя. Дезинфекция хлористыми содержащими растворами деактивирует способность вириона к популяризации.
Заболеваемость полиомиелитом
Вирусной популяризации полиомиелита способствуют климатические условия, образ жизни, постоянное нахождение в социуме, отсутствие нормальных условий медицинского обслуживания. Инфицирование фекально-оральным способом чаще всего происходит через грязное полотенце, не мытые продукты, зараженную воду, использование общих вещей – полотенца, чашки, тарелки или игрушек. Воздушное заражение обуславливается контактом с больным через рукопожатие, разговор, поцелуй.
![]()
Клинические симптомы полиомиелита
Степень проявления видимых показателей заболевания полиомиелитом зависит от устойчивости иммунитета ребенка. На развитие болезни также влияет количество находящихся в организме молекул вируса. При слабой иммунной системе после заражения полиомиелитом у детей развивается вирусемия (быстрое проникновение в кровь). Вирион в основном характеризуется поражением клеток ЦНС, однако способен инфицировать легкие, сердце, миндалины.
Период инкубации колеблется от 5 до 14 дней. Временной промежуток зависит от иммунной сопротивляемости, однако уже зараженный носитель является распространителем возбудителя. В период с 7 до 40 дней больным выделяется огромная концентрация вириона вместе с фекалиями.
- Инаппаратная
Бессимптомное течение болезни. Период активной выработки организмом иммунной защиты к вирусу. В это время вирион полиомиелита можно обнаружить только в лабораторных анализах при выделении антител. - Висцеральная (абортивная) – первый этап болезни (1-3 дня)
Наиболее распространенная классификация – до 80% больных. Проходит под обычными простудными симптомами: боль в голове, насморк, вялость, отсутствие аппетита, кашель и субфебрильная температура тела. Заканчивается через недели, обычно прогноз благоприятный. - Поражение ЦНС
Болезнь осложняется наступлением дефектного атрофирования у 50% больных. - Непаралитическая
Характерна проявлением более выраженных симптомов висцеральной классификации. Диагностировать полиомиелит можно по наличию миненгиальных проявлений – отсутствие или затрудненность двигательной реакции затылочных мышц, резкая боль в голове. Процесс выздоровления занимает около месяца, осложнений в виде паралича не наблюдалось. - Паралитическая (появление 4-6 день заболевания)
Отмечается быстрое нарастание признаков болезни, состояние больного ухудшается. Поражение ЦНС характеризуется бредом, головной болью, судорогами, нарушением сознания. Больной жалуется на боль по ходу нервных окончаний, симптомы менингии выражены. При обследовании смена местоположения тела больного очень болезненна, пальпаторно определяется локализация болевого синдрома в области позвонков.
Поскольку развитие паралитической классификации болезни бывает редко, в зависимости от места локализации вирусного поражения выделены несколько форм последствий полиомиелита (замещений погибших клеток глиозной органической тканью).
- спинальный – паралич вялый в области конечностей, туловища;
- бульбарный – нарушение функций глотания и дыхания, возможно речевое замедление;
- понтинный – атрофирование лицевых мышц;
- энцефалитный – поражение участков головного мозга с утратой подведомственных функций.


Внезапное возникновение полного паралича развивается на фоне сниженной температуры тела и сопровождается массовой гибелью третьей части нервных клеток переднероговой области спинного мозга. Вследствие клеточного отмирания атрофируются мышцы нижних конечностей, пациент прикован к постели по причине отказа двигательной функции ног и нуждается в сестринском уходе. Редко наблюдаются случаи атрофирования туловища или группы дыхательной мускулатуры.
Летальный исход заболевания полиомиелитом обусловлен поражением продолговатого мозга, где расположен центр жизнеобеспечения человеческого организма. Нередко значительно осложняющими исход болезни причинами являются бактериальное заражение крови, развитие воспалительного процесса дыхательных путей (более 10% летального исхода от полиомиелита).
Диагностика полиомиелита
Идентифицирование возбудителя проводится микробиологическим выделением белкового, лимфоцитного содержания, а также обнаружению антител классового расположения M и G , по биоматериалу больного – спинномозговой жидкости, крови, слизи носовых проходов и испражнениях.
| признаки | полиомиелит | синдром Гийена-Барре | миелит |
поперечный
Лечение полиомиелита

На основании микробиологических данных разрабатывается комплекс назначений при обнаружении и классифицировании текущей стадии болезни. Поскольку сегодня эффективных лекарств для лечения полиомиелита не существует, комплексная терапия ограничивается снижением болевых ощущений и облегчением состояния больного до полного выздоровления.
Первоначальным этапом терапии является полная госпитализация выявленного больного с назначением обезболивающих, успокаивающих средств и тепловых процедур. С целью ограничения параличных осложнений пациенту обеспечивается полная физическая неподвижность, для стимуляции иммунной защиты применяются иммуноглобулины и витаминизированные инъекции. Использование физиопроцедур (парафиновое обертывание, диатермия, влажные аппликации) помогает минимизировать риски развития паралича. В восстановительном периоде применяются процедуры бассейного плавания, массаж и лечебные гимнастики.
Прогноз выздоровления после полиомиелита чаще всего благоприятен при непаралитической классификации заболевания. В случаях мышечного поражения велика вероятность последующей дефектной атрофии, поэтому очень важно своевременное соблюдение раннего ортопедического режима.

При формировании паралича очень важно начать быструю восстановительную терапию для развития и укрепления соседних участков головного мозга. Утрату подведомственных функций пораженной области могут восполнить неповрежденные участки ЦНС.
Полиомиелит – вакцинация
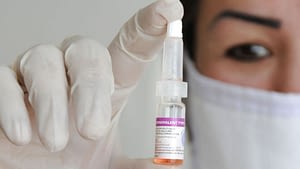
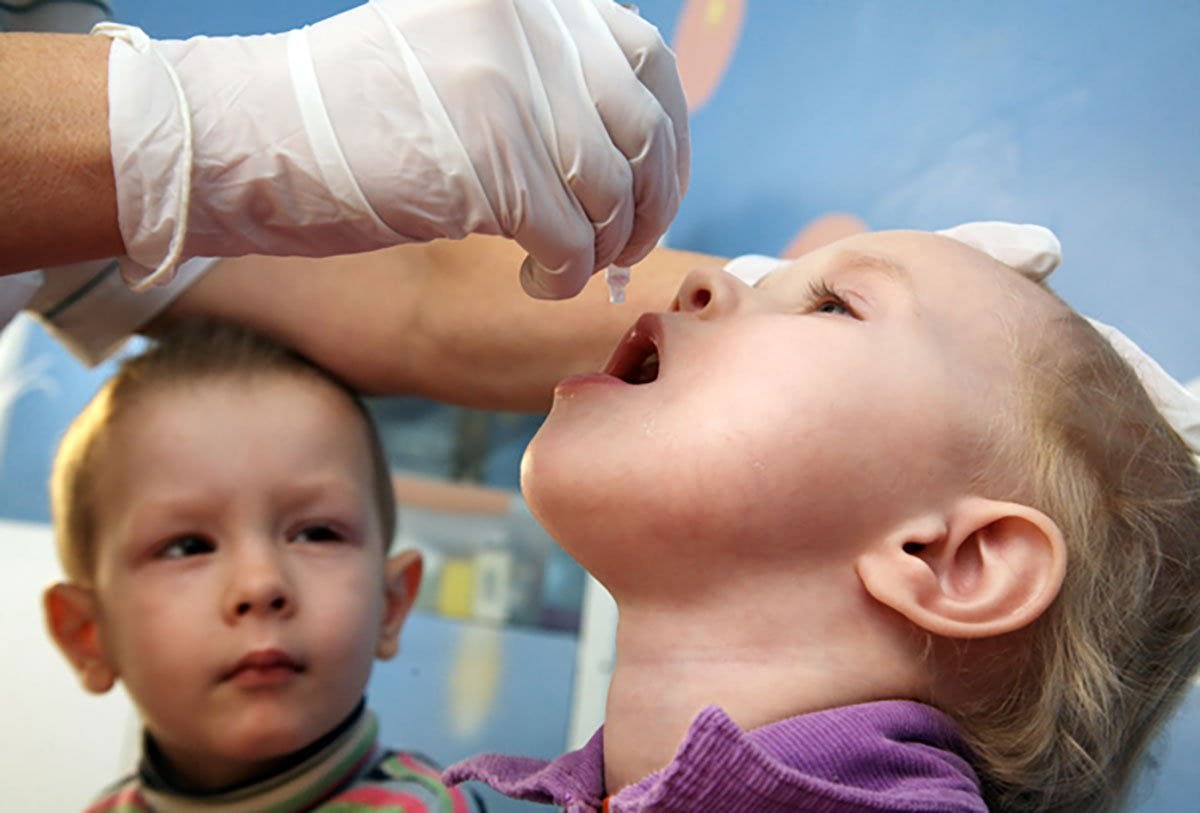
Вакцинирование – самый лучший и действующий способ профилактики полиомиелита. Учитывая специфику последствия заболевания, вакцина от полиомиелита включена МОЗ в список обязательных детских прививок до года.
На практике используются два вида прививок от полиомиелита:
- первая (живая вакцина полиомиелита) разработана А.Себиным на основе живого, но ослабленного вириона. Выпускается в виде драже или розовых капель от полиомиелита;
- вторая (инактивированная) синтезирована Д.Солком из синтетического полиовируса, деактивированная формалином. Применяется в виде инъекций.
Новорожденный грудничок находится под надежной защитой материнского иммунитета, поэтому до достижения 3 месяцев ребенок непривитый. Первая вакцинация проводится живой вакциной в виде розовых капель в рот детям 3, 4, 5 месячного возраста. Введение живой бактерии способствует возникновению и мощной стимуляции иммунной защиты организма, направленной на подавление ослабленного вибриона и активной выработке антител.

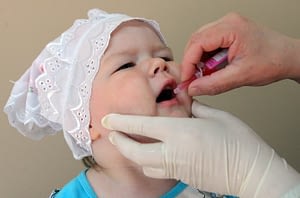
Следующий период ревакцинации полиомиелита проводится в 1,5 года, 6 лет и 14 лет, ребенку вводится инактивированная прививка после АКДС. Троекратное внутримышечные прививки вакцины стимулирует развитие гуморального иммунитета у ребенка, начиная с периода профилактики полиомиелита в саду и заканчивая профилактическими мерами в школе.
Взрослым требуется вакцинация от полиомиелита в случаях, когда человек не был привит с детства, а также при посещении опасных зон по заболеванию. Последующая ревакцинация должна производиться каждые 5-10 лет.
На сегодняшний день обе вакцины являются самыми эффективными в профилактике полиомиелита. Однако современные врачи отдают предпочтение живой вакцине – вирионы, размножаясь в кишечнике, выделяются и циркулируют в социуме, постепенно вытесняя дикие неподконтрольные штаммы полиовируса.
С 1950 гг. эпидемии полиомиелита возникали во многих развитых странах. Вспышки характеризовались до 40% инвалидностью, и 10 % смертельного исхода. После разработки и введения живой вакцины (начало 1960гг.) заболеваемость резко снизилась. Инактивированная вакцина доказала свою эффективность. Широкая иммунизация привела к резкому упадку уровня заболеваемости среди населения. В некоторых населенных пунктах были полностью ликвидированы очаги болезни. Начиная с 1980 года, в России регистрируются единичные очаги инфекции, что составляет 0,0002% общего населения. Одиночные вспышки обусловлены миграцией не вакцинированных людей из стран подверженных возникновению и развитию очагов болезни (Таджикистан, Чечня, Дагестан, Ингушетия).

Существует тенденция к возникновению заболевания в самый уязвимый период – 4-5 лет. Во время стремления и окружающего познавания отмирающие клетки особо невосприимчивы к реабилитации и восстановлению. Заболевание полиомиелитом опасно и для взрослых, поэтому очень важно проводить своевременную вакцинацию населенного пункта повсеместно. Каждая новая вспышка полиомиелита способствует дальнейшему распространению вируса, поэтому пока есть риск заболевания полиомиелитом, необходимо строго соблюдать периоды вакцинации во избежание популяризации обширных эпидемий.
Читайте также: