Через сколько дней после укуса кошки можно сделать прививку от бешенства
Укусы животных, прививки от бешенства и столбняка
Укусы животных — не только летняя проблема, когда дети живут на дачах и много гуляют. На прошлой неделе крысы покусали школьников в Вологде, в Челябинской области дети пострадали от укусов собаки. Тем временем во многих регионах наблюдается дефицит вакцины от бешенства — смертельной болезни, которой можно заразиться от больного животного. В такой ситуации особенно важно знать, как действовать, если вас или ребенка укусили. Рассказывает педиатр Сергей Бутрий.

Вашего ребенка (или вас) укусила собака, или кошка, или еж, или кто-то еще. Как поступить в этой ситуации? Простой ответ: нужно сразу обратиться в травмпункт. Там вас всему должны научить и выполнить все необходимое для профилактики.
Если хотите разобраться подробнее, читайте дальше. Я бы разделил все, что вам угрожает после укуса животным, на три большие группы проблем: бешенство, столбняк и прочее.
Прививка от бешенства: 40 уколов в живот уже не делают
Бешенство — это главное, чего следует опасаться. Потому что у нас в России (по крайней мере, в Центральном федеральном округе) ситуация крайне неблагополучная. В Ивановской области ежемесячно находят трупы животных, умерших от бешенства, и рано или поздно это может закончиться смертью человека.
Бешенство не передается через воздух (как грипп) или через грязные руки (как ротавирус), оно передается только при контакте со слюной (укус, ослюнение животным ссадин человека) или кровью больного животного через поврежденные слизистые оболочки или поврежденную кожу. Если такой контакт произошел, вам прежде всего следует выяснить, прививалось ли животное от бешенства.
Это обычно возможно только при укусе домашним питомцем. У хозяев есть специальные паспорта животных, где фиксируются среди прочего даты прививок; его нужно потребовать у владельца и посмотреть своими глазами, а не верить на слово.
Если животное прививалось от бешенства менее чем год назад, все в порядке, профилактика укушенному человеку не нужна. Когда ветеринарного паспорта нет или, тем более, животное бездомное, его следует рассматривать как зараженное и действовать соответственно. Особенно быстро — если животное не было спровоцировано на агрессию, и/или если укусы множественные, и/или укусы в голову.
Животное может осмотреть ветеринар, но такое обследование имеет немалый риск ошибки (ложноотрицательного результата), поэтому в санитарных правилах есть даже вот такой пункт: "8.4. При наличии у животного подозрительных на бешенство клинических проявлений продолжается курс антирабического лечения, несмотря на отрицательный результат лабораторной диагностики".
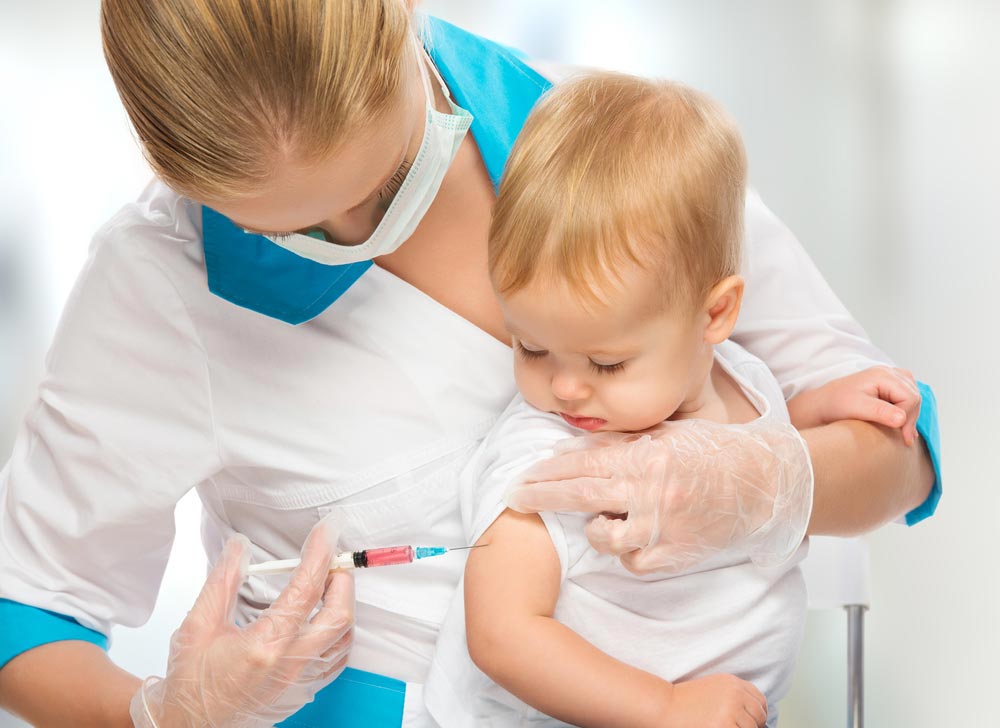
Поэтому я бы даже не обследовал, просто начал бы вакцинацию и (при необходимости) специфический иммуноглобулин. Схема экстренной вакцинации от бешенства состоит из шести доз, которые вводятся на 0-й, 3-й, 7-й, 14-й, 30-й и 90-й дни. Вакцина вводится внутримышечно в плечо (не в ягодицу — это снижает ее эффективность). Предыдущая версия вводилась подкожно в область живота в количестве 40 инъекций, но ее уже не используют, и разговоры про "сорок уколов в живот" стали мифами.
Если животное на момент укуса было больно бешенством, то оно непременно погибнет за десять дней. Соответственно, если животное живо и здорово на десятый день, то трех доз будет достаточно, курс можно смело прервать после трех доз. Если у вас нет возможности отследить судьбу животного или если оно погибло (неважно по какой причине), следует продолжить полный курс прививок от бешенства до конца.
Подробное описание тактики постконтактной профилактики регламентируется в РФ следующими санитарными правилами: СП 3.1.7.2627-10 "Профилактика бе¬шенства среди людей. Санитарно-эпидемиологические правила", см. главу VIII.
Первую из шести доз вакцины вам введут в травмпункте, за остальными обратитесь к хирургу в поликлинику по месту жительства (если по полису ОМС) или в частный медцентр (если платно).
Пожалуйста, не пренебрегайте постконтактной профилактикой бешенства, ставки очень высоки: если животное было заражено и заразило ребенка, спасения от бешен¬ства нет, это абсолютно смертельное заболевание.
Прививка от столбняка: как часто делать?
Если речь о ребенке и вы не отказыва¬лись от прививок, то бояться столбняка не надо. По нацкалендарю РФ дети по¬лучают прививку от столбняка в составе вакцины АКДС (АДС, "Пентаксим", "Инфанрикс Гекса" и т.д.) в 3, 4,5, 6 и 18 месяцев, затем в составе АДСм или "Адасель" в 7 и 14 лет. Взрослые должны получать вакцину раз в 10 лет.
Если же речь о не полностью привитом ребенке или взрослом, возникает много нюансов. В случае отсутствия прививок или их неполноценной схемы укушенному (равно как и обожженному, наколовшему ногу ржавым гвоздем и т.д.) человеку положено введение специфического иммуноглобулина и/или столбнячного анатоксина в составе моновакцины АС, или вакцин АДС, АДСм или "Адасель".
Пожалуйста, не пренебрегайте постконтактной профилактикой столбняка, это не шутки. Столбняк регулярно регистрируется в РФ, в том числе случаи гибели детей от него.
Экстренные меры профилактики столбняка регламентируются в РФ санитарными правилами: СП 3.1.2.3113-13 "Профилактика столбняка".
Чем еще можно заболеть после укуса животного
- вторичная бактериальная инфекция кожи и мягких тканей в виде инфицированных ссадин, флегмоны, абсцесса, некротизирующего фасциита, рожи, гангрены, остеомиелита и т.д.;
- ряд системных инфекционных заболеваний, способных передаваться при укусе животного.
Для их профилактики обычно не требуется введения вакцин/сывороток, а достаточно провести первичную хирургическую обработку раны. Этим и занимаются в травмпункте, ради этого туда и следует обращаться.
В некоторых случаях доктор назначит местные препараты (мази, перевязки) и/или системные антибиотики.
Этим ограничивается профилактика "прочего", а лечение, если до него дойдет, имеет гораздо большую эффективность и лучший прогноз, чем терапия уже начавшегося бешенства или столбняка.
Прививайтесь от столбняка вовремя, прививайте домашних питомцев от бешенства вовремя и вовремя обращайтесь в травмпункт в случае укусов, даже незначительных. Тогда все будет хорошо.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Бешенство у человека
Источниками вируса бешенства являются собаки, кошки, лисы, волки, еноты, летучие мыши. Почти во всех случаях заболевание бешенством - результат укуса или попадания на слизистые оболочки слюны, которая содержит вирус. Причем вирус в слюне у собак после заражения находится в среднем 5 дней, у кошек - 3 дня, у летучих мышей - до нескольких месяцев, включая бессимптомный и симптомный периоды болезни. 
Какие укусы считаются самыми опасными?
Тяжелыми считаются укусы множественные и глубокие, а также любые повреждения головы, лица, шеи, рук. Вирус проникает через царапины, потертости, через открытые раны и слизистые оболочки рта, глаз. При укусе в лицо и голову риск заболеть бешенством составляет 90%, при укусах в руки - 63%, в кисти рук, ног - 23%. Всех животных, которые изменяют свойственное им поведение или теряют осторожность, беспричинно нападают, нужно воспринимать как больных.
Как протекает бешенство у человека?
Инкубационный период бешенства колеблется от короткого (9 дней) до длительного (99 дней), но в среднем составляет 30-40 дней. Этот период может укорачиваться, если место укуса было на голове, и удлиняться при укусах на конечностях. Все это время человек чувствует себя удовлетворительн о. Ну разве что ощущает тянущие и ноющие боли в месте укуса и по ходу нервов и появляется зуд. Рубец иногда воспаляется. Эти симптомы особенно характеры в течение 1-14 дней до начала проявлений болезни.
Каковы симптомы бешенства?
Первые симптомы бешенства: слабость, головная боль, общее недомогание, отсутствие аппетита, незначительное повышение температуры, кашель, насморк, боли в горле, животе, рвота, понос. Их можно списать на какие угодно болезни, но чаще всего ставят ошибочный диагноз респираторная или кишечная инфекция.
Далее наступает период разгара болезни и острых неврологических нарушений - появляются первые признаки поражения нервной системы. Апатия и депрессия сменяются беспокойством, повышенной возбудимостью, эмоциональной активностью, даже агрессивностью. Больные дезориентированы , пытаются убежать, укусить, нападают с кулаками, у них появляются судороги, галлюцинации, изменяется психика. Характерной особенностью бешенства у людей являются фобии: тяжелые болезненные спазмы мышц глотки и гортани, сопровождающиеся судорогами, искажающими лицо, икотой, рвотой, страхом. Эти симптомы могут провоцироваться видом воды, мыслью или словами о ней (гидрофобия), дуновением воздуха (аэрофобия), ярким светом (фотофобия), громким звуком (акустикофобия). В промежутках между этими эпизодами больной обычно спокоен, в полном сознании, ориентирован и контактен.
Через 1-2 дня появляется обильное жидкое слюнотечение, холодный липкий пот. Период возбуждения длится 2-4 дня, и если больной не погибает от внезапной остановки дыхания или сердца, то болезнь за 1-3 дня до смерти переходит в последнюю стадию - паралитическую. Больной успокаивается, проходит страх и тревожно-тосклив ое состояние, прекращаются приступы, человек может есть и пить. Зловещее успокоение длится 1-3 дня. Одновременно нарастают тахикардия, вялость, апатия, падает артериальное давление, продолжается обильное слюноотделение. Появляются парезы и параличи конечностей и черепно-мозговых нервов. Нарушаются функции тазовых органов, нередко температура поднимается до 42°С. Смерть обычно наступает внезапно от паралича дыхательного и сердечно-сосудис того центров.
Общая продолжительност ь болезни в среднем составляет 3-7 дней. Иногда при бешенстве отсутствует период возбуждения и медленно развиваются параличи. Так проявляется болезнь после укусов летучих мышей.
Когда делать прививку от бешенства?
Любой укус дикого или домашнего животного с необычным поведением нужно рассматривать как подозрительный? И обязательно ли в этом случае делать прививку от бешенства? Бешенством заболевают в основном те, кто не обратился к доктору или обратился поздно. Или врач не очень настойчиво убеждал в необходимости прививки. Еще одна причина - нарушение режима во время прививок и нежелание закончить курс иммунизации. А это очень важно.
Прививки делают во всех травматологическ их пунктах. Туда должны обращаться все укушенные больные. В практике, в основном, используется КОКАВ. Вводят вакцину внутримышечно на 0-й, 3-й, 7-й, 14-й, 30-й и 90-й день. При нападении известной собаки или кошки за ними надо установить наблюдение в течение 10 дней. Если в течение этого времени животное остается живым, то прививки делать прекращают.
| Версия для печати | Версия для MS Word | Эпидемиологический надзор |
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2020 г.
Адрес: 629000, г. Салехард, ул. Титова, д. 10
ЗАБОЛЕТЬ НЕЛЬЗЯ ВЫЛЕЧИТЬСЯ
По статистике Всемирной организации здравоохранения, каждый год в мире от этой инфекции погибают 55 тысяч человек. В России , по данным Научного центра экспертизы средств медицинского применения, с 2008 по 2015 год умерли от бешенства 74 человека. Казалось бы, от гриппа погибают в разы больше. Но проблема в том, что бешенство у человека – это абсолютно смертельное заболевание.
Если человека покусало больное бешенством животное, либо его слюна, содержащая вирус, каким-либо путем попала на слизистые оболочки или поврежденную кожу, то в случае развития заболевания смерть неизбежна. За всю историю в литературе описан лишь один единственный случай излечения пациента после появления симптомов болезни.
ОТ БОЛЬНЫХ ЕЖЕЙ К ДОМАШНИМ ЖИВОТНЫМ
Эксперты считают, что наше население, хоть теоретически и знает о такой болезни и том, как она передается, на практике часто слишком поздно обращается в больницу после укуса подозрительных животных. В средней полосе и Московской области чаще всего источником бешенства становятся больные лисы и ежи, которых в последние годы прибавилось в лесах. Такие животные либо сами кусают человека (часто это – незадачливые грибники), либо заражают домашних животных или бродячих собак.
Медики даже не советуют, а кричат в голос: если вас укусило любое животное и вы не знаете, привито ли оно от бешенства, СРАЗУ после укуса нужно промыть рану проточной теплой водой с мылом, обработать края раны 70%-ным спиртом и немедленно мчаться к врачу!
ПОБЕРЕГИСЬ!
Следите за домашним питомцем
Бешенство – одно из немногих заболеваний, которые не поддаются вообще никакому лечению. Если появились первые симптомы – смерть произойдет за 20 дней максимум. Без вариантов.
Как происходит заражение и как распознать симптомы бешенства у человека? Домашние кошки и собаки заражаются, как правило, от ежей, лис, волков или бродячих животных. 70% заражений случается во время выездов за город. Людям вирус бешенства передается через слюну больного животного – при укусе или при попадании слюны на кожу, если на ней были ссадинки.
Во время инкубационного периода болезни (от недели до 7 недель) животное может выглядеть здоровым. И это особенно опасно, потому что вирус уже находится в слюне и укус уже заразен.
Вирус бешенства у людей и животных поражает центральную нервную систему. Сначала повышается агрессивность, животное становится злобным и беспокойным. Через пару дней добавляются характерные признаки - водобоязнь, шерсть слипается, изо рта течет слюна. Смерть зараженного бешенством животного неизбежна. Человека, впрочем, тоже. Именно поэтому распознавание симптомов бешенства у человека, строго говоря, не имеет перспектив с медицинской точки зрения: если болезнь началась, то никакое лечение уже не поможет.
ЧТО ДЕЛАТЬ?
Единственное спасение – как можно быстрее после укуса пройти вакцинацию – сделать так называемую антирабическую прививку (это комплекс из нескольких уколов, выполняемых с определенным временным интервалом). Иногда вакцинацию дополняют введением иммуноглобулинов в место укуса животного.
Инфекционист Сергей Гарусов убеждает, что делать прививки от бешенства необходимо при укусе любой кошки или собаки – хоть домашней, хоть бродячей, если вы не уверены, что зверек вакцинирован и точно здоров.
КСТАТИ
Есть страны, где случаев заражения бешенством (и животных, и людей) не бывает вообще. Это Великобритания , Кипр , Япония и Австралия . Эксперты считают, что болезнь не встречается в этих странах из-за строжайших карантинных мер. Также за последние 30 лет не регистрировались случаи бешенства в скандинавских странах, а также в странах Южной Европы – Португалии и Испании .
А КАК У НАС?
В России наиболее неблагополучными районами по бешенству, по данным за 2015 год, были Татарстан , Московская и Липецкая области. В Пензенской, Рязанской и Саратовской областях обстановка чуть лучше, еще более благополучны Чувашия , Оренбургская, Тульская и Тамбовская области и Алтайский край. Меньше всего случаев заражения было зарегистрировано за 2015 год в Москве , Ивановской и Свердловской областях, в Республике Коми и Забайкальском крае.
КОММЕНТАРИЙ ЭКСПЕРТА
Чем отличается вакцина от иммуноглобулина и как быстро нужно сделать прививку
Руководитель научной группы по исследованию природно-очаговых инфекций Центрального научно-исследовательского института эпидемиологии Роспотребнадзора , эксперт Центра молекулярной диагностики Людмила Карань:
– Если человека укусила собака, кошка или другое животное, о котором нет данных, что оно привито от бешенства и точно здорово, нужно обратиться в любой ближайший травмпункт. Пострадавшему от укуса обязательно вводится антирабическая вакцина.
- Как быстро нужно сделать прививку?
- Сделать ее нужно как можно раньше после укуса животного. Но введение вакцины показано также независимо от сроков обращения пострадавшего за профилактикой, даже через несколько месяцев после контакта с больным или подозрительным животным.
Вакцина содержит ослабленный возбудитель бешенства и способствует выработке иммунитета против этой болезни. Если ввести вакцину вовремя и по всем правилам, то иммунитет успевает сформироваться и защитить организм до того, как вирус бешенства вызовет развитие болезни. Если возможно наблюдение за покусавшим человека животным, то вакцина вводится в 0 день (то есть фактически день укуса,. - Ред.), 3-й и 7-й дни. Если животное здорово, на этом введение вакцины заканчивается. Если наблюдение за животным невозможно, продолжают вакцинацию на 14-й, 30-й и 90-й дни.
Кроме вакцины существуют иммуноглобулины – это препараты, содержащие готовые антитела, то есть молекулы – аналоги иммунных антител-борцов с вирусом. Такие препараты вводят непосредственно в место укуса, чтобы они как можно быстрее блокировали проникший вирус. Решение о применении иммуноглобулина дополнительно к вакцинации принимает врач, исходя из обстоятельств происшествия: когда случилось ЧП, насколько глубокая и обширная рана, в каком месте она находится.
Чаще всего антитела вводят, если человека покусало дикое животное независимо от характера раны, или если при укусе домашним животным рана находится на голове , груди, кистях, пальцах рук и ног. Иммуноглобулин вводится в первые часы после укуса, но, как правило, не позднее 7 суток, и до введения вакцины. Иммуноглобулины дают бОльшую нагрузку на организм, чем вакцина, поэтому пациентам, особенно аллергикам, могут предложить лечь в больницу под наблюдение врачей на несколько дней.
К сожалению, иммунитет после вакцинации против бешенства нестойкий, и сохраняется у человека в среднем в течение года. В случае нового укуса, если прошло не более года после окончания последнего полного курса профилактических прививок, вводят вакцину только на 0, 3 и 7-й дни. Если прошел больший срок или был проведен не полный курс прививок, то лечение с использованием вакцины и при необходимости иммуноглобулина назначают как и при первичном обращении за антирабической помощью.
Бешенство относится к числу инфекционных заболеваний, от которых нет эффективного лечения. К сожалению, бешенство в настоящее время не поддается терапевтической коррекции, поэтому приводит к неминуемой смерти больного человека. Единственный способ избежать заражения – своевременная вакцинация. Поэтому чтобы сберечь свою жизнь, крайне необходимо сделать вовремя прививку от бешенства.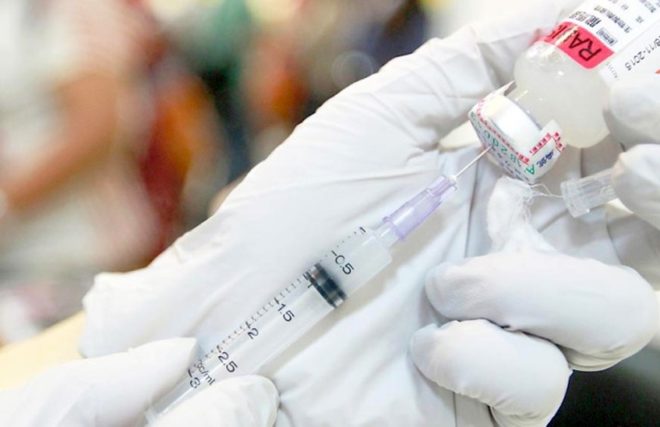
Нужно ли делать прививку против бешенства?
Основным источником вируса являются дикие и домашние животные. Заражение происходит после укуса, если слюна инфицированного зверя проникает в кровь. Бешенство – заболевание со 100% летальным исходом. Единственным методом предупреждения гибели зараженного будет введение антирабической вакцины. Итак, для чего нужно прививаться против бешенства?
Вакцина – эффективный способ профилактики бешенства у человека. Необходимость ее создания выражается в следующем:
- предупреждение развития в организме бешенства после укуса зараженного животного, так как риск возникновения этого заболевания в наше время остается очень высоким;
- поскольку недуг является неизлечимым, то прививка – надежный способ предотвратить смерть после инфицирования через укус бешеного зверя.
К сожалению, вирус бешенства обитает повсеместно. Его время от времени встречают в разных уголках мира, поэтому риск заболеть имеется абсолютно у всех людей. Особенно необходима прививка от бешенства охотникам и путешественникам, т.к их деятельность связана с посещением дикой природы.
В каких случаях показана вакцинация от бешенства?

Вакцинный препарат от бешенства у человека, несмотря на долгую историю своего существования, и сегодня остается единственным вариантом качественного предупреждения заражения бешенством. Среди категорий населения, которым показана обязательная вакцинация, врачи выделяют:
- служащие ветеринарных станций и служб по работе с дикими, а также комнатными животными;
- работники службы отлова бездомных представителей животного мира;
- лаборанты, по роду своей профессиональной деятельности могут лично столкнуться с возбудителем болезни;
- обслуживающий персонал скотобоен;
- люди, занимающиеся охотой, изготовлением чучел из диких зверей;
- лесники;
- пострадавшие от укуса подозрительного или неизвестного животного люди;
- путешественники.
В национальном календаре прививок, инъекция против бешенства указана в списке рекомендованных процедур. Обязательной она будет только после укуса, объявления неблагоприятной эпидемиологической ситуации в регионе, а также у вышеперечисленных категорий людей.
Бывают ли противопоказания от бешенства?
Как уже стало ясно, показаниями к применению вакцины будет укус больного животного или желание человека привить себе иммунитет против бешенства. Известно, что на введение препарата у людей нередко развиваются побочные эффекты, но они не представляют собой противопоказания к дальнейшему ее использованию в случае крайней необходимости. И все-таки, кому противопоказана прививка от бешенства?

Иммунный препарат, предупреждающий бешенство – единственная вакцина в мире, ее вводят, независимо от наличия противопоказаний. Его назначают беременным женщинам и детям до 16 лет, если это необходимо по жизненным показаниям. В случаях, когда взрослого или ребенка укусило инфицированное животное, укол антирабической сыворотки делают несмотря ни на что.
Схема иммунизации от бешенства
Вакцину целесообразно применять только в инкубационный период заболевания. Считается, что введение раствора спустя две недели от укуса малоэффективно, а его использование после появления клинических симптомов болезни не имеет смысла.
Плановая иммунизация населения от бешенства включает в себя следующие моменты:
- первая инъекция иммунной суспензии;
- повторная вакцинация, спустя семь дней;
- закрепительная инъекция на 30-й день;
- ревакцинация через год и затем каждые три года.
В результате плановой вакцинотерапии человека в его организме вырабатывается стойкий иммунитет, он сохраняется три года.
Среди основных этапов экстренной вакцинации выделяют:
- первый укол – немедленно после укуса животного;
- второй раз – третий день после первой инъекции;
- третий раз – через неделю;
- четвертый раз – через 14 дней;
- пятый раз – через месяц.
Сегодня прививку от бешенства уже не делают в подкожно-жировую клетчатку в области живота. Для этого используют дельтовидную зону (наружный край плеча). Кроме этого, благодаря современным технологиям ученым удалось создать хорошо очищенную вакцину, ее вводят пять раз, а не 20-40, как это было во времена Советского Союза.
Возникновение побочных эффектов

Антирабический иммунопрепарат, способствующий выработке антител против бешенства, довольно неплохо переносится организмом. Невзирая на это, существуют случаи, когда его введение провоцирует развитие побочных эффектов, в частности:
- симптомы местного воспаления в месте укола, которые проявляются формированием локального отека, появлением зуда и покраснения, болезненными ощущениями;
- признаки общей интоксикации в виде головокружения, головных болей и тошноты;
- местное увеличение в размерах периферических лимфатических узлов;
- крайне редко у человека могут возникать болевые ощущения в зоне живота;
- незначительное поднятие температурных показателей тела;
- боли в зонах проекции мышечной ткани;
- аллергическая реакция на попадание в организм антирабической суспензии, которая будет результатом индивидуальной непереносимости компонентов препарата;
- нарушения функционирования нервной системы, которые проявляются расстройствами двигательной функции и чувствительности, слабостью работы периферических нервов.
Когда прививается бешенство у человека, врач обязательно предупреждает о возможных нежелательных эффектах после вакцинации. Все перечисленные последствия иммунизации спустя несколько дней бесследно проходят и не нуждаются в медикаментозной коррекции.
Типы вакцин от бешенства
Согласно законодательным актам, прививку от патологического процесса можно сделать практически в каждом лечебном заведении. В сельской местности после контакта с бродячим животным необходимо обращаться в сельскую амбулаторию или фельдшерско-акушерский пункт. В крупных городах обезопасить себя от заражения есть возможность в поликлинике, травмпункте, инфекционном отделении, хирургии.
По состоянию на сегодняшний день существует несколько вариантов вакцин, применяемых от бешенства:
Помимо вакцин, современный рынок предлагает пациентам антирабический иммуноглобулин в качестве дополнения к основному препарату. Он отличается высокой степенью очистки и может быть человеческим, а также лошадиным.
Ответы на некоторые часто задаваемые вопросы
Очень часто пациенты интересуются у врачей эффективностью прививки, ее совместимостью с другими препаратами и алкоголем, а также побочными реакциями со стороны организма и правилами постановки уколов. Среди вопросов. Которые наиболее часто волнуют пациентов, встречаются:
- Сколько длится инкубационный период недуга и когда нужно будет сделать прививку, чтобы не заболеть? Бессимптомный период болезни может длиться от нескольких дней до года. Все зависит от опорной функции организма, количества попавшего в него вируса и благоприятности среды для его размножения. Чтобы спастись от недуга, человеку следует привиться в первые дни после инцидента с укусом. В противном случае иммунизация окажется неэффективной.
- Есть ли необходимость в вакцинации, если укусила привитая собака? Если факт иммунизации животного подтвержден документально и симптомов заболевания у нее нет, тогда прививаться не обязательно. Следует только обработать рану антисептиком и при необходимости обратиться к врачу.
- Нужна ли вакцинация человеку пострадавшему от непривитой домашней кошки? Врачи настаивают на вакцинировать всех людей, которые пострадали от укусов домашних питомцев, независимо от способа их содержания, возраста и особенностей породы.
- Ребенка покусала собака на улице. Стоит ли его вакцинировать? Однозначное, да! В любом случае всегда лучше перестраховаться, чем рисковать жизнью малыша.
- Нужно ли соблюдать постпрививочный карантин? После прививки пациент не нуждается в изоляции, но специалисты предпочитают вести за ним наблюдение еще 2 недели после процедуры. Также не стоит появляться в очень многолюдных местах из-за риска инфицирования. Естественно, не следует отказывать себе в прогулках, но только если они не будут происходить в сильный мороз или жару.
- Когда можно мыться после прививки? Введение противорабического препарата не предусматривает запрет на водные процедуры, за исключением купания в естественных водоемах. Поскольку у вакцинированного человека иммунная система находится в ослабленном состоянии, то ему лучше избегать людных мест.
- Можно ли употреблять спиртные напитки после иммунизации? Категорическое нет! Алкоголь не совместим с вакцинной суспензией, поэтому после ее введения нельзя будет употреблять даже минимальных количеств напитков, содержащих спирт. Этот запрет возник в результате того, что алкоголь существенно снижает вероятность появления полноценного и адекватного иммунного ответа, так как сам по себе является иммуносупрессором. Пить спиртное нельзя на протяжении 2-6 месяцев после инъекции.
- Серьезно ли прерывание курса? Как это скажется на иммунитете? Прерывать установленный график вакцинации нельзя. Если это произошло, важно помнить, что вакцинотерапия теперь неэффективна. Курс можно продолжить только в случае, если человек пропустил один день. При другом варианте развития событий пациенту необходимо советоваться с врачом.
Иногда при общении с животными возникают непредвиденные ситуации. Если человека укусила кошка, он запросто может растеряться. Это может произойти случайно во время игры, тогда укус, как правило, неглубокий. Но в большинстве случаев кошка кусает, когда защищает себя или котят от угрозы. Зубы и когти — единственные средства защиты, которые кошке дала природа.
Возможные последствия укуса кошки
Укус кошки может привести к неприятным последствиям: отёку, возможным инфекциям. Если человека укусил кот, нужно быстро обратиться к врачу. Сам по себе кошачий укус не представляет угрозы для жизни и здоровья, но может быть чреват осложнениями.

Многие кошки не любят, когда к ним прикасаются
Укус кошки отличается от укусов других животных, например, собак. Это связано с особенностью кошачьих зубов: тонкие, удлинённые, острые клыки резко прокалывают кожу. Тем не менее кошачьи челюсти гораздо слабее собачьих, поэтому искалечить человека кошка не может.
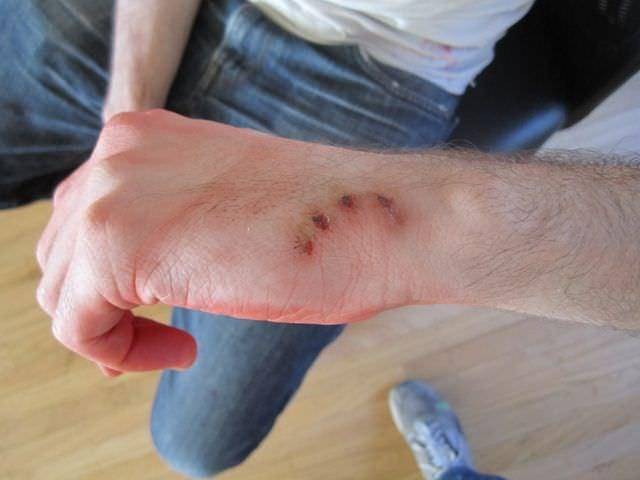
Острые зубы оставляют глубокие раны, требующие лечения
Укус кошки похож на закрытую колотую рану, поэтому заживает медленно. В повреждённое место может попасть болезнетворная инфекция (например, стрептококки, стафилококки и др.).
Самой распространённой бактерией, которая часто попадает в кровь во время укуса, является возбудитель пастереллёза (Pasteurella multocida). Эта инфекционная болезнь вызывает повышение температуры, озноб, лихорадку, кожные воспаления, в редких случаях — артрит и остеомиелит. Пастереллёз лечится антибиотиками.
Внимание! Другое возможное последствие укуса — риск заражения бешенством.
Поэтому если человека укусила кошка, он должен промыть и продезинфицировать рану и обращаться в травмпункт по месту жительства за антирабической вакциной.
Через укус в кровь человека может попасть возбудитель столбняка — опасной болезни, вызывающей судороги и зачастую приводящей к гибели. Каждому человеку делают прививку от столбняка ещё в детстве. В травмпункте можно получить противостолбнячную сыворотку, которая надёжно защитит укушенного от опасной болезни. Кошки очень редко болеют столбняком, но вероятность этого исключать нельзя.
Стафилококки и стрептококки могут вызвать кашель, сыпь на теле, нагноение на ране, ломоту в костях, дерматит, в тяжёлых случаях — пневмонию и другие бронхолёгочные заболевания. При укусе есть вероятность заражения хламидиозом и сальмонеллёзом.
Важно! Хламидии, стрептококки и стафилококки чрезвычайно опасны для самих же кошек и вызывают у них затруднённое дыхание, кашель, выделения из глаз и носа, воспалительные процессы в костях и суставах. Кошка отказывается от еды, тяжело дышит и может погибнуть.
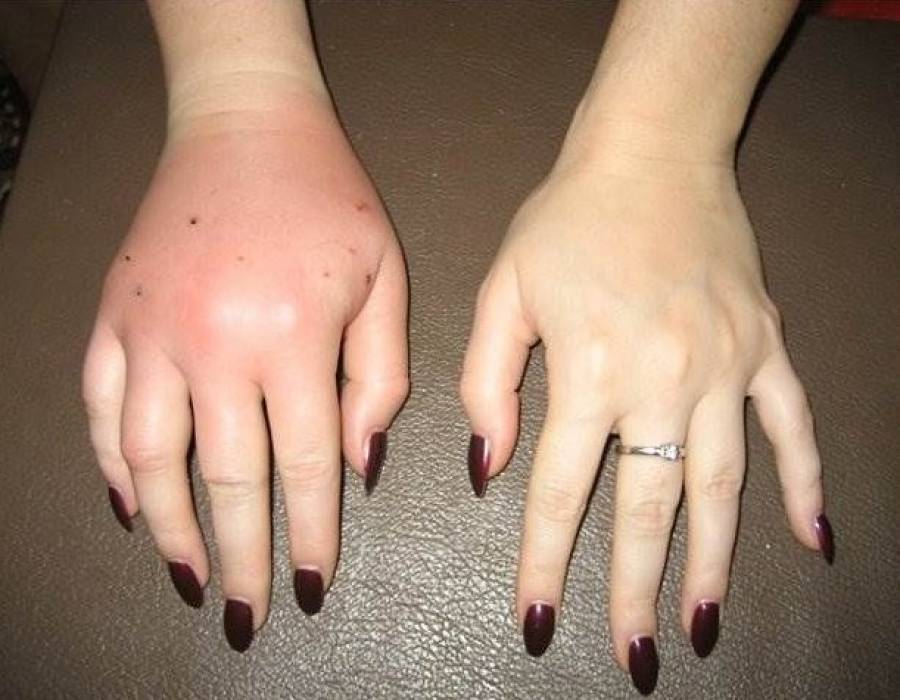
Укус может привести к серьёзным болезням
Часто на месте укуса возникает отёк и появляется гной. Обычно это случается, когда рану не промыли и не продезинфицировали. На чистой ране отёк меньше и гноя совсем немного.
На царапине наблюдается небольшая припухлость в течение 1–2 суток, затем ранка заживает. Отёк и нагноение на глубоком укусе держатся в течение 3–5 дней. Всё это время рану нужно ежедневно обрабатывать дезинфицирующими средствами. Если она плохо заживает или сильно гноится, необходимо обратиться к врачу.
В подавляющем большинстве случаев кошки кусают человека за пальцы руки, запястье, кисть, ладонь. В течение нескольких дней укушенная рука сильно болит, человеку приходится ограничивать движение в повреждённом месте и пользоваться другой рукой.
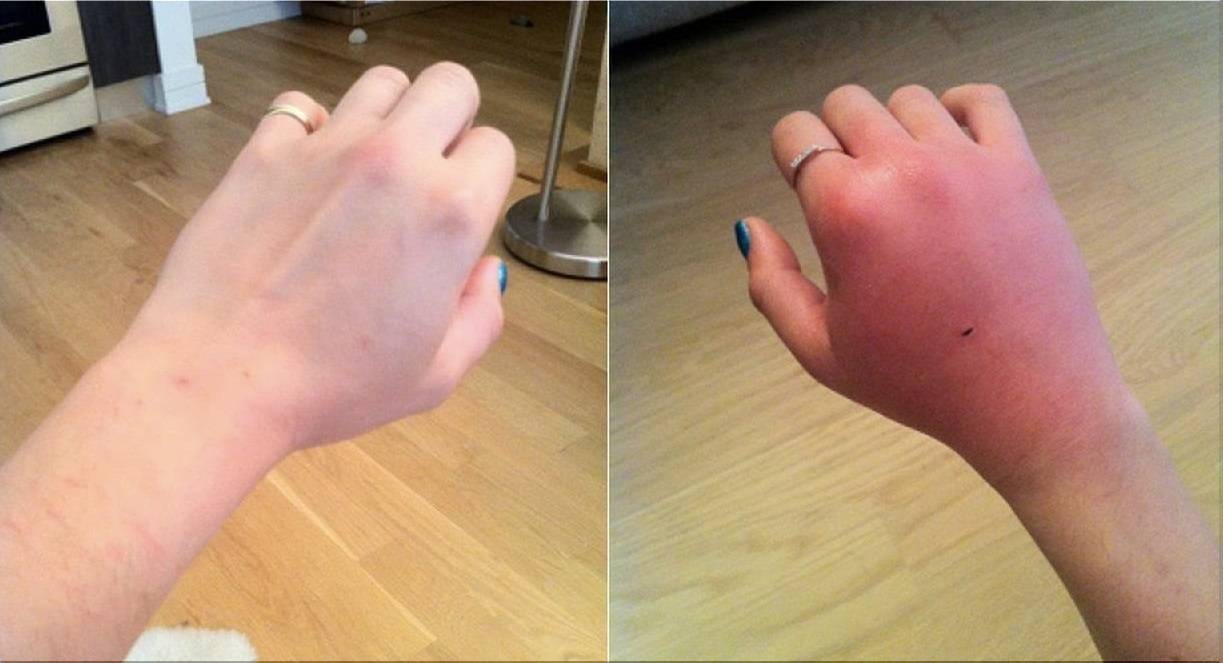
На месте укуса возникают отёк и покраснение
Признаки инфекции
Заражение инфекциями легко распознать. Чем раньше человек обратит внимание на неприятные и болезненные симптомы, тем менее тяжёлыми будут последствия.
Внимание! Инфекционное заражение проявляет себя в виде нагноения, припухлости, покраснения, боли, повышенной температуры.
Как неглубокая царапина, так и укус всегда отекают и опухают.
Очень часто опухлость вокруг повреждения сопровождается болью и покраснением. Это серьёзный признак попадания инфекции в кровь. Если рана тщательно обработана, а человек соблюдает правила гигиены, то опухлость спадёт через несколько дней.
Кошачий укус может вызвать незначительно повышение температуры на 1–2 дня.
При сильном воспалении появляется фебрильная температура — от 38°C и выше. Повышается не только общая температура тела, но и место повреждения становится горячим из-за воспаления.
Важно! Повышенная температура после укуса — серьёзный повод немедленно обратиться к врачу.
Любое повреждение на коже проявляется покраснением. Если место укуса сильно покраснело, то это говорит о развитии воспаления. Как правило, покрасневшее место горячо на ощупь.
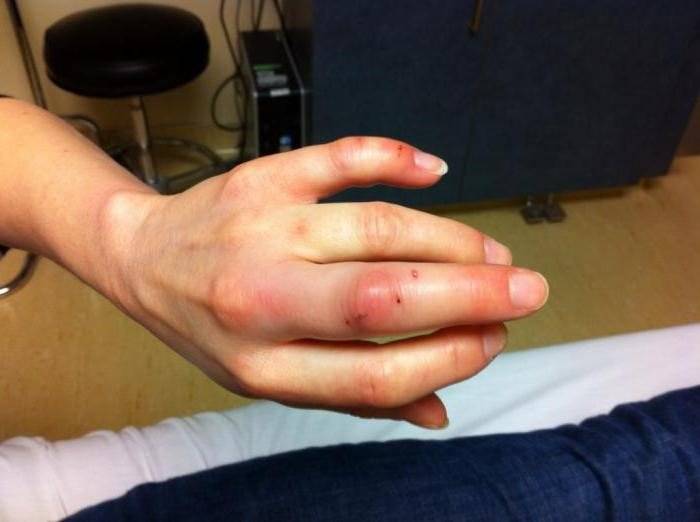
Из места укуса может выделяться гной
Вирус бешенства попадает в кровь через слюну заражённого животного. Инкубационный период болезни длится от 9 до 99 дней. В течение всего этого времени человек чувствует себя нормально, место укуса может иногда ныть и зудеть. Острая фаза болезни продолжается 3–7 дней.
Внимание! Бешенство развивается постепенно и всегда заканчивается смертью. Лечения не существует. Только прививка может защитить от страшной болезни.
Первые признаки бешенства у человека после укуса кошки:
- головная боль;
- слабость;
- субфебрильная температура;
- плохой аппетит;
- боль в горле;
- кашель и насморк;
- боль в животе, рвота, понос.
Затем болезнь переходит в тяжёлую форму и за считанные дни приводит к летальному исходу. Наблюдаются признаки поражения центральной нервной системы. Депрессия, слабость и апатия резко сменяются возбуждением, активностью и даже агрессивностью.
Симптомы бешенства у человека после укуса кота:
- болезненные спазмы мышц глотки и гортани;
- судороги;
- галлюцинации;
- дезориентация;
- панический страх;
- водобоязнь, светобоязнь, звукобоязнь.
Особенно сильный страх у больного вызывает вода: мысли о воде, вид воды, звук льющейся воды. Больной страдает от жажды, но не может пить из-за спазмов глотательных мышц и от страха. Пациент сильно потеет, у него начинается жар, появляется сильное слюнотечение.
Человек может внезапно умереть от паралича сердца или дыхательных мышц. Если этого не произошло, то через 2–4 дня наступает паралич.
Сначала кажется, что больному стало лучше: он может пить, исчезают страх, депрессия и спазмы. Это продолжается ещё около 3 дней. Затем у больного падает артериальное давление, нарастает тахикардия и угнетение сознания, появляются парезы и параличи, температура повышается до 42°С. Наступает смерть от паралича дыхания или сердца.
Для справки! В редких случаях бешенство протекает атипично: без стадии спазмов и водобоязни сразу же наступают параличи.
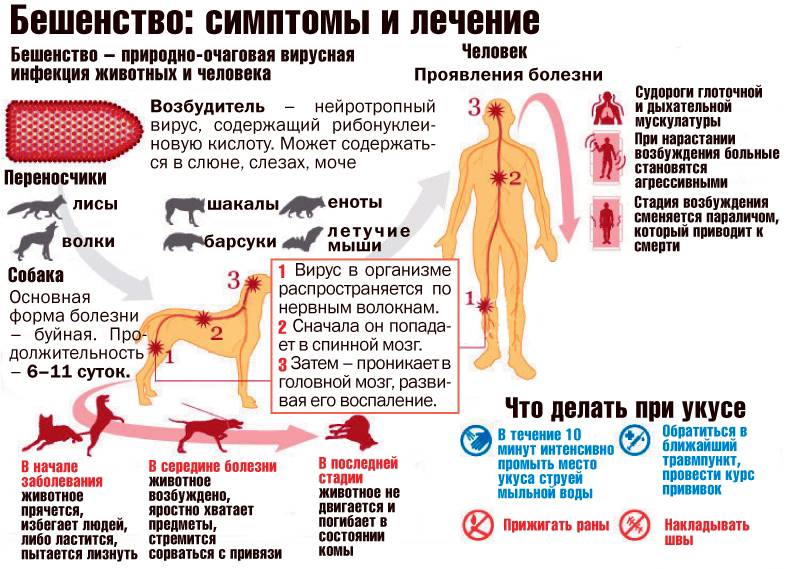
Бешенство — смертельно опасная болезнь
Что делать при укусе
Произошла непредвиденная ситуация, и человека укусил кот. Что делать в таком случае, должен знать каждый. Необходимо приготовить 20%-ный мыльный раствор. Для этого понадобятся 1/3 хозяйственного и 1 кусок туалетного мыла. Их нужно измельчить и растворить в 0,5 л воды. Этим раствором промывают рану в течение 10–15 минут. Достаточно 5 минут при условии, что порез неглубокий.
Затем на рану наносят антибактериальную мазь или хлоргексидин. Если укус глубокий, нужно обработать его перекисью водорода, йодом или этиловым спиртом. После этого на укус накладывают чистую повязку, которую нельзя туго затягивать.
Дополнительная информация! Не рекомендуется останавливать слабое кровотечение, потому что с кровью из раны удаляется слюна животного.

Промыть и обработать рану, наложить чистую повязку
Если укус глубокий или возникло сильное кровотечение, необходимо обратиться в ближайший травмпункт. Там больной получит антирабическую вакцину. Широко используется вакцина КОКАВ.
Прививки от бешенства делают в несколько этапов. Первую инъекцию ставят во время первого обращения к врачу, а затем повторяют прививку на 3, 7, 14, 30 и 90 день. Если у укусившего животного не появились признаки бешенства в течение 10 дней, то человеку могут сделать только первые 3 укола.
Взрослым укол делают в плечо, детям до 5 лет — в бедро. В тяжёлых случаях вместе с вакциной больному вводят антирабический иммуноглобулин, который нейтрализует воздействие вируса. Во время лечения запрещено пить любые спиртные напитки, париться в сауне и перегреваться на солнце.
Важно! Вакцину от бешенства нужно получить не позднее, чем через 2 недели после укуса.

Вакцина от бешенства
Для обработки укуса понадобится ряд лекарств:
- перекись водорода;
- йод;
- этиловый спирт;
- хлоргексидин;
- антибактериальная мазь: Левомеколь, тетрациклиновая, мазь Вишневского.
При сильном воспалении, вызванном попаданием в кровь стрептококков, стафилококков, хламидий и других бактерий, назначаются антибиотики.
Курс лечения может длиться не меньше 5 дней, как правило, 14–21 суток. Обычно лечения антибиотиками требуют любые глубокие укусы.
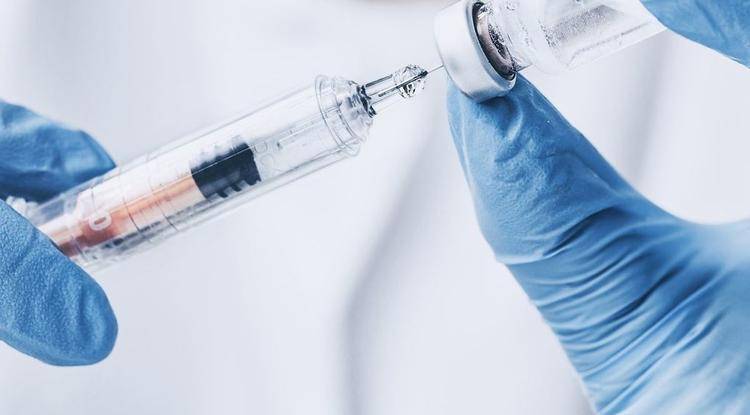
Во избежание многих болезней назначают антибиотики
Случаи, когда необходимо сразу идти к врачу
Есть ситуации, когда необходимо обращаться к врачу после того, как человека укусила кошка. Что делать в таких случаях, нужно хорошо запомнить. Укушенный человек должен срочно ехать в ближайший травмпункт, предъявить там полис ОМС и получить помощь медиков.
Если нет необходимости в экстренной помощи, следует обратиться в поликлинику к хирургу. Доктор осмотрит рану и сделает все необходимые медицинские манипуляции.
Обращаться к врачу нужно, если:
- у кошки изо рта идёт пена и сильно течёт слюна;
- кот укусил без причины (так нападают бешеные животные);
- рана глубокая;
- кровотечение не прекращается;
- появились покраснение, гной, отёк;
- повысилась температура;
- возникли симптомы анафилактического шока;
- укусил уличный кот;
- укусила незнакомая кошка.

В тяжёлых случаях нужно срочно обращаться в медучреждение
Глубокое повреждение требует пристального наблюдения медиков и тщательной дезинфицирующей обработки.
Чем глубже укус, тем больше вероятность проникновения в него болезнетворных микроорганизмов. На коже могут появиться уплотнение и опухоль. Такие раны будут сильно болеть, воспаляться и долго заживать. Нужно накладывать на них чистую повязку, менять которую следует ежедневно, пока рана не заживёт.
Укусы бездомных котов более опасны, чем укусы домашних. Врач нужен для проведения тщательного обследования. Неизвестно, чем болен бездомный кот. За его состоянием и поведением невозможно наблюдать. Поэтому необходимо как можно скорее обратиться в травмпункт для дезинфекции раны и введения антирабической вакцины и прививки от столбняка.
Для справки! Если человека укусил кот, живущий на улице, то, скорее всего, пострадавшего будут лечить антибиотиками.

Чаще всего кошки кусают за руку или палец
Если кровотечение не прекращается в течение длительного времени или если повреждена артерия, то в травмпункт нужно ехать незамедлительно.
Главный признак повреждения артерии — пульсирующая струя крови. Сильное кровотечение может остановить только врач. Он перевяжет рану и, при необходимости, наложит швы. Кошки крайне редко могут ранить артерию, но забывать о мерах безопасности нельзя.
Если кошка укусила за лицо или руку, то с визитом к врачу не стоит затягивать. Место укуса находится на видном месте. К тому же, неизвестно, какая инфекция попадёт в рану. Врач поможет быстро вылечить повреждение и не допустить развитие воспаления.

Нельзя раздражать кошку во время игры
Каждый человек должен знать, как избежать кошачьего укуса. Необходимо соблюдать правила безопасности при общении с животными. Домашнюю кошку нужно регулярно показывать ветеринару.
Для справки! Многие заболевания проявляются болью, из-за которой кошка может стать раздражительной и укусить.
Котёнка нужно воспитывать так, чтобы он не кусался. Если он собирается укусить, не нужно сразу убирать руку, а слегка надавить ею на зубы. У кота должны быть игрушки и когтеточка, на которых он может тренировать свои зубы и когти. Многие кошки вообще не любят прикосновений, им достаточно находиться рядом с хозяином. Поэтому поглаживание может их раздражать.
Агрессия у кошек — характерный признак стресса. Коты сильно нервничают из-за переездов и других необычных событий, поэтому могут покусать. В этом случае домашнего любимца нужно успокоить, побыть рядом. Пусть он найдёт себе укромное место, где успокоится и поспит. Любящий и заботливый хозяин будет тщательно оберегать своего питомца от душевных потрясений и переживаний.
Читайте также:


