Беременность и холестатический гепатит

Когда развивается холестатический гепатоз беременных, лечение должно находиться под бдительным вниманием врачей. Несмотря на то, что частота данной патологии не превышает 2%, вероятность патологии существует, а значит, к ней необходимо относиться серьезно. У беременных женщин она может вызвать опасные осложнения.
Сущность проблемы
Холестатический гепатоз беременных (ХГБ) или внутрипеченочная желтуха беременных идиопатического типа представляет собой нарушение функций печени в результате поражения органа дистрофического характера. Болезнь обусловлена патогенной чувствительностью печеночных клеток (гепатоцитов) к половым гормонам, а также энзимопатией с генетическим детерминированием. Суть патологии заключается в нарушении обмена холестерина и желчных кислот в клетках, что приводит к аномальному образованию и выведению желчи.
Этиологический механизм ХГБ связывается с генетическим образованием аномальной чувствительности к эстрогенам, уровень которых повышается в период беременности. Не исключается и роль прогестерона в развитии болезни. Чаще всего, она носит семейный характер. Выделяются 3 основные категории причин:
- Наследственная гипертрофированная чувствительность гепатоцитов и билиарных канальцев на генетическом уровне.
- Нарушение выработки ферментов, обеспечивающих движение желчи по протокам, врожденного характера.
- Синтез аномальных желчных кислот из-за врожденных дефектов, вызывающих дефицит соответствующих ферментов.
Патогенез ХГБ связан с развитием таких процессов: проникновение желчных компонентов в кровь, понижение уровня желчи в кишечнике и токсическое воздействие желчных ингредиентов на клетки печени и ткани канальцев. При данной патологии желчные элементы накапливаются в гепатоцитах, что ведет к нарушению транспорта желчи по канальцам. Возникает чрезмерная экстреторная нагрузка на печень, вызывающая ее дисфункции.
Симптоматика патологии

Наиболее характерными проявлениями ХГБ считаются зуд различной степени интенсивности и признаки желтухи. Беременные женщины могут ощущать тошноту и даже рвоту, болевой синдром вверху живота (правое подреберье).
Симптомы патологии могут проявиться на любой стадии беременности, но чаще всего они обнаруживаются в 3-м триместре.
По степени тяжести патология подразделяется на такие категории:
- Легкая степень. Характерны такие симптомы: небольшой кожный зуд в районе передней брюшной стенки, на голени или предплечье; повышение уровня билирубина до 25 мкмоль/л и холестерина до 7 ммоль/л. Эта форма чаще всего проявляется на сроке беременности 30-32 недели и продолжается 2-3 недели. Признаки желтухи и боли не отмечаются.
- Средняя степень – повышение интенсивности кожного зуда локального характера; отдельные экскориации кожного покрова; субиктеричная желтуха; содержание билирубина до 35 мкмоль/л и холестерина до 7,5-8 ммоль/л. Типичное проявление – 34-35 неделя беременности, а продолжительность – до 4 недель.
- Тяжелая форма. Она обычно возникает при беременности более 36 недель и длится более 4 недель. Кожный зуд приобретает генерализованный характер, что приводит к нарушению сна и нервным расстройствам. На кожном покрове отмечаются многочисленные экскориации. Желтушечные проявления имеют выраженную иктеричность. Уровень общего билирубина превышает 40 мкмоль/л, а холестерина – 8 ммоль/л. Возможно появление болевого синдрома в верхней части живота.
Все симптомы ХГБ чаще всего полностью исчезают в течение 8-12 суток после рождения ребенка. Продолжительность болезни может увеличиваться в зависимости от индивидуальных особенностей женского организма. При последующей беременности, как правило, обнаруживаются рецидивы патологии.
Особенности диагностики
Для выявления ХГБ используются следующие диагностические методики:
- Анализ анамнеза. Учитывается опыт предыдущих беременностей и наличие патологии среди близких родственников.
- Физикальные обследования. Особое внимание уделяется состоянию кожного покрова, в т.ч. наличию последствий зуда – расчесы, царапины. Выявляются признаки желтухи. Увеличение размеров печени при ХГБ не характерно.
- Лабораторные исследования. Проводятся биохимические анализы на выявление содержания сывороточных желчных кислот, активности экскреторных ферментов и аминотрансфераза. Определяется уровень общего билирубина и холестерина.
- Инструментальные методики. Обычно применяется УЗИ печени, желчного пузыря и желчевыводящих каналов.
При проведении диагностики важно дифференцировать ХГБ от таких заболеваний, как жировой гепатоз острого типа, HELLP-синдром, гепатит вирусного характера. В особо сложных случаях может проводиться биопсия печени.
Принципы лечения

Лечение ХГБ проводится терапевтическими методами, при этом решаются такие задачи, как устранение симптомов, исключение прерывания беременности и нормализация кровоснабжения плода. Консервативное лечение включает медикаментозную и немедикаментозную терапию.
Медикаментозная терапия проводится с учетом особого состояния женщины. На начальной стадии наиболее часто назначаются препараты растительного происхождения – Гепабене и Хофитол (экстракт листьев артишока). Она представляют собой натуральные гепатопротекторы. При прогрессировании болезни может использоваться Адеметионин, причем в средней и тяжелой стадии в виде капельниц.
В комплексную терапию также входят средства на базе урсодезоксихолевой кислоты (Урсосан, Урсофальк), антиоксиданты (витамин Е), энтеросорбенты (Полифепан).
Немедикаментозная терапия позволяет устранить нежелательные проявления и опасные осложнения. Наиболее эффективны плазмаферез и гемосорбция. Оперативное лечение при ХГБ не проводится.
Риск осложнений
Прогноз развития патологии для женщины достаточно благоприятен. Болезнь, как правило, даже при наличии тяжелой формы бесследно проходит через 10-15 дней после рождения ребенка. Несколько увеличивается вероятность осложненных родов. Дефицит витамина К может привести к значительным послеродовым кровотечениям.
Серьезную опасность ХГБ представляет для плода. Возрастает риск преждевременных родов. Вероятность рождения мертвого ребенка возрастает в 4 раза. Обнаруживается значительное повышение количества случаев гипоксии плода, недоношенности. Развитие плода замедляется почти на 40%.
Холестатический гепатоз беременных чаще всего имеет генетическую, наследственную природу, а потому особое внимание нужно уделять женщинам с таким анамнезом. После родов болезнь проходит, но риск потери плода или рождения недоношенного ребенка огромен. Это указывает на необходимость адекватного лечения на самой ранней стадии патологии.
Полезное видео
О том, что такое плазмоферез и как он проводится.
Холестатический гепатоз беременных (ХГБ, желтуха беременных, внутрипеченочный холестаз беременных). Заболевание впервые описано в 1959 г. в Швеции, хотя подобные осложнения беременности отмечены с конца прошлого века. Характеризуется зудом, желтухой, увеличением уровня щелочной фосфатазы, а также (у части больных) конъюгированного билирубина без изменения показателей АлАТ, АсАТ в сыворотке. В большинстве стран этот синдром встречается редко - от 1 случая на 1 000-10 000 родов. Наблюдается спорадически или при наличии семейного анамнеза. Холестатический гепатоз беременных в большинстве случаев обнаруживается в третьем триместре беременности и полностью исчезает после родов. Имеет прогрессирующий характер, возобновляется при повторной беременности, являясь показанием к прерыванию.
Патогенез. Предполагается роль генетически повышенной чувствительности к эстрогенам. В основе заболевания лежит внутрипеченочный холестаз, т. е. желтуха обтурационного характера. Холестаз объясняется изменением соотношения фосфолипидов и белков мембран гепатоцитов с ослаблением экскреции желчи и липидов. Развитию желтухи способствует функциональная недостаточность печени из-за перенесенного ранее вирусного гепатита и других заболеваний печени.
Патологическая анатомия. При этой патологии в печени обнаруживают расширенные желчные канальцы, желчный стаз в них, желчные тромбы. Признаки воспалительной реакции и некроза отсутствуют или минимальны.
Диагностика. Увеличено содержание щелочной фосфатазы - в 2-10 раз, γ-глютамилтранспептидазы, желчных кислот. Отмечается умеренная гипербилирубинемия (не более 90-100 мкмоль/л), причем содержание билирубина быстро нормализуется в течение первых дней после родов. Выражена гиперхолестеринемия. В клиническом анализе крови умеренный лейкоцитоз и нейтрофилез, увеличена СОЭ. Содержание протромбина снижено.
Дифференциальный диагноз. Вирусный и лекарственный гепатиты, желчнокаменная болезнь, первичный билиарный цирроз, первичный склерозирующий холангит.
Прогноз. С точки зрения большинства авторов холестатический гепатоз беременных не оказывает заметного отрицательного влияния на состояние матери и плода, хронические формы печеночной патологии при этом не развиваются. Обычно заболевание полностью купируется после родов. Однако частота преждевременного прерывания беременности, аномалий развития плода, мертворождения достаточно высока. Уменьшение всасывания жирорастворимых витаминов, прежде всего К, обусловливает опасность кровотечений в последовом и раннем послеродовом периодах и внутричерепной гематомы у плода во время родов. При холестазе имеет место повышенный риск образования камней в желчном пузыре во время беременности. В тяжелых случаях может развиться острый жировой гепатоз.
Акушерская тактика. В легких случаях холестатического гепатоза беременных лечения не требует. Показания к досрочному родоразрешению появляются при нарастании клинических проявлений заболевания, ухудшении состояния плода при наличии сочетанной акушерской патологии.
Лечение. Для терапии холестаза, индуцированного эстрогенами, используется S-аденозил-L-метионин (гептрал), обладающий антихолестатической активностью. Действие связано с влиянием на фосфолипиды мембран гепатоцитов, при этом увеличивается их подвижность, а также на повышение уровня эндогенных детоксицирующих агентов (цистеин, глютатион). Используют внутривенный (800 мг) или пероральный (1600 мг) способ введения от появления симптомов холестаза до родов. Прием гептрала безопасен для матери и плода даже при длительном применении. Урсодезоксихолевая кислота (урсофальк) назначается перорально по 500 мг/сутки - благодаря непосредственному гепатопротективному действию за счет стабилизации мембран, конкурентному замещению желчных кислот и холеретическому эффекту может быть использована для лечения холестатического гепатоза беременных. Холестирамин (внутрь по 10-12 г/сутки) уменьшает кожный зуд за счет связывания в кишечнике желчных кислот, что снижает их реабсорбцию и общее количество в организме.
Специфические для беременных заболевания печени развиваются в определенные сроки гестации и имеют специфические симптомы, важные для диагностики. Так, внутрипеченочный холестаз беременных наблюдается обычно в третьем триместре, а острый жировой гепатоз беременных ни в одном случае не был зарегистрирован в первом. Для холестатического гепатоза характерны кожный зуд, повышение уровня щелочной фосфатазы, для острого жирового гепатоза - острая печеночная недостаточность и ДВС-синдром, маркером HELLP-синдрома является тромбоцитопения.
______________________
Вы читаете тему: Ранние и атипичные гестозы (Шостак В. А. 5-я клиническая больница г. Минска. "Медицинская панорама" № 8, сентябрь 2005)
Во время беременности в организме женщины происходит кардинальная гормональная перестройка. Внутренние органы испытывают двойную нагрузку и вынуждены работать в интенсивном ритме. Немалые изменения касаются и функциональности печени. И если у женщины до беременности наблюдались проблемы в работе этого внутреннего органа, то вероятен риск, что в процессе вынашивания плода патология будет активизироваться. Холестатический гепатоз вызывается нарушением функциональной работы печени. Очень часто подобная проблема развивается именно у беременных женщин.
О чем я узнаю? Содержание статьи.
Причины холестатического гепатоза
Этиология заболевания точно неизвестна. Существует предположение, что провокатором болезни становятся ядохимикаты и токсичные компоненты, попавшие в организм женщины. Холестаз (другое название холестатического гепатоза) часто развивается после курса терапии синтетическими лекарствами.
При развитии патологии в клетках печени изменяется обмен холестерина и выработка желчных кислот. Это провоцирует уменьшение выработки и оттока желчи по желчным протокам в печени. Холестатический гепатоз наносит существенный ущерб здоровью беременной. Желчные кислоты провоцируют появление следующих патологических проблем:
- вызывают зуд на коже;
- нарушают процесс нормального пищеварения;
- оказывают токсическое влияние на клетки печени и желчные канальцы, развивая воспалительный процесс в ткани печени.
Часто патология у беременных проявляется на 31-33 неделе беременности. Если заболевание проявляется на ранних сроках беременности, то для здоровья женщины это может обернуться осложнениями. Холестаз, диагностированный однажды, увеличивает риск развития болезни и при всех последующих беременностях. Чтобы предотвратить риск развития осложнений, женщинам, у которых ранее наблюдался холестатический гепатоз, с ранних сроков беременности назначается полноценное обследование. В дальнейшем беременные с таким диагнозом находятся на строгом контроле у врача-гепатолога.
Симптомы
На проявление симптомов холестатического гепатоза при беременности влияет форма патологии (легкая, средняя, тяжелая). В большинстве вариантов, на легкой стадии развития заболевания явные признаки не проявляются. Женщины не обращают внимания на происходящие в их организме незначительные изменения. Прогрессирование патологических признаков происходит когда заболевание переходит в среднюю или тяжелую форму.
Холестатический гепатоз классифицируется на 2 стадии:
Для острой стадии характерно проявление ярко-выраженных признаков, которые побуждают женщину своевременно обращаться за медицинской помощью. Сигналом для обращения к врачу является общая слабость, апатия, ноющий болевой синдром с правой стороны под ребрами. Если игнорировать патологические признаки, то заболевание постепенно переходит в хроническую стадию.
Хроническая форма не имеет яркие симптомы. Поэтому своевременно определить наличие проблемы сложно. Указывают на патологические проблемы периоды обострения, когда у женщины активно проявляется симптоматика заболевания.
Признаки холестатического гепатоза беременных
Признаки, проявляющиеся при холестатическом гепатозе у беременных:
- Зуд кожи. Неприятное раздражение усиливается в ночное время суток. Зуд возникает по причине раздражения рецепторов кожи, что обусловлено внедрением желтых пигментов в кровоток.
- Желтушность кожных покровов. У 20% беременных, страдающих гепатозом, появляется желтушность слизистой и кожи. Причина подобного состояния – увеличение уровня билирубина в крови.
- Тошнота, нередко переходящая в рвоту.
- Отсутствие аппетита.
- Изменение цвета кала (становится светлым).
- Изменение цвета мочи (становится темной).
У беременных могут проявляться и индивидуальные признаки – повышение температурных режимов тела, появление апатии, раздражительности.
Подтверждением предварительного диагноза являются лабораторные исследования (пункционная биопсия и анализы крови). Развитие гепатоза подтверждается, если в анализах крови присутствуют увеличенные показатели билирубина, СОЭ, холестерина. А анализ биопсии показывает наличие желтого пигмента в желчных канальцах, ретикулоэндотелиоцитах и гепатоцитах.
Холестатический гепатоз, своевременно выявленный и скорректированный правильной терапией, не способен навредить здоровью ребенка.
Лечение холестатического гепатоза во время беременности
Перед назначением лечения холестатического гепатоза печени беременная направляется на медицинский осмотр к гепатологу, эндокринологу и дерматологу. На основании результатов обследования пациентке назначается индивидуальная терапия.
Основой правильной терапии гепатоза у беременных является лечебная диета. Из рациона будущей мамы исключаются жирные и острые продукты, кондитерские изделия, сдобный хлеб, газированные напитки, любые виды спиртосодержащих напитков, бобовые культуры, молочные продукты. Основой рациона являются:
- Рисовая или гречневая каша, сваренная на воде.
- Постные сорта мяса (кролик, индейка, курица без кожи, телятина).
- Макароны из твердых сортов пшеницы.
- Овощи и свежие фрукты. Предпочтение следует отдавать некислым яблокам, дыне, бананам, грушам, черешне, персикам, тыкве, свекле, кабачкам, огурцам, капусте всех сортов.
- Растительное или оливковое масло.
- Из напитков – витаминизированные компоты, морсы, сладкий некрепкий чай.
Медикаментозное лечение холестатического гепатоза у беременных осуществляется в амбулаторных или стационарных условиях. Это зависит от тяжести заболевания и от общего состояние пациентки.
Терапия гепатоза беременных включает в себя 3 направления:
- Устранение симптоматики.
- Ликвидация риска прерывания беременности.
- Стабилизация маточно-плацентарного кровотока.
Лекарственные препараты беременным назначаются индивидуально. Для лечения холестаза используются сорбенты, гепатопротекторы, антиоксиданты.
При тяжелом течении заболевания (при усилении симптоматики и ухудшении анализов крови у беременной и нарушении развития плода) показаны досрочные роды (до 37 недель). Если лечение осложнений проходит успешно, то досрочные роды показаны на сроке в 38 недель.
Холестатический гепатоз хорошо поддается терапии, если лечение начать своевременно. Риск для плода удается снизить, если беременная женщина строго исполняет все рекомендации врача.


Холестатический гепатоз беременных (ХГБ) – патологическое состояние, которое обусловлено чувствительностью клеток печени к измененному уровню гормонов в организме женщины в период беременности.
Заболевание встречается у 3-5% женщин, вынашивающих ребенка. При правильном и, главное, своевременном лечении и соблюдении диеты с гепатозом можно справиться, и все функции печени будут восстановлены.
О том, как это сделать, можно узнать из этой статьи.
Общие сведения о заболевании
Холестатический гепатоз может развиться на любом сроке беременности. Изменение гормонального уровня в организме будущей мамы влияет на все органы. Страдает также и желудочно-кишечный тракт вместе с гепато-билиарной системой.
Печень – это главный орган, обладающий дезинтоксикационной функцией. Во время беременности она не только очищает кровь матери, но и выводит все продукты жизнедеятельности плода. Если орган не справляется с двойной нагрузкой, возникает гепатоз беременных.
Все причины, приводящие к развитию ХГБ, связаны с особенностями организма женщины в период беременности. Повышенное количество эстрогенов может вызывать застои желчи в печени. Из-за застоя нарушается питание гепатоцитов (структурная единица печени). Вследствие этого печеночные ткани претерпевают дистрофические процессы: уменьшаются в размерах и перестают функционировать.
Как проявляется болезнь?
Чаще всего ХГБ развивается на сроке 28-35 недель. Это связано с тем, что к 28 неделям плод уже полностью сформирован, и начинает функционировать как взрослый организм.

Из-за того, что печень теряет свою дезинтоксикационную функцию, желчные кислоты проникают в кровь, а с ней попадают в кожу и вызывают зуд.
Он может быть различной степени выраженности. Усиливается в ночное время.
Локализация кожного зуда:
- живот;
- спина;
- верхние и нижние конечности.
Зуд провоцирует расчесы кожных покровов. К ним присоединяется бактериальная инфекция (стафило- и стрептодермии). Также жжение кожи вызывает нервозность, бессонницу и другие депрессивные расстройства.
Дополнительный симптом – желтуха (изменение цвета кожных покровов). Она встречается не у каждой беременной.
Иногда может быть незначительная болезненность в правом подреберье.
Возможные осложнения при гепатозе беременных:
- преждевременные роды;
- маловесный плод;
- внутриутробная гибель плода;
- длительные послеродовые кровотечения.
Симптомы холестатического гепатоза исчезают через 1-2 недели после родов.
Диагностика заболевания
Диагностикой и лечением этого заболевания занимается терапевт в женской консультации. Дополнительно может потребоваться прием у гастроэнтеролога.

Доктор проводит опрос и осмотр. При пальпации увеличение печени и селезенки обнаруживается крайне редко. Дополнительно нужны анализы.
ХГБ проявляется отклонением печеночных показателей от нормальных величин. Выявить это можно с помощью биохимического анализа крови. В нем будет повышен уровень щелочной фосфатазы (ЩФ), АСТ, АЛТ и билирубина.
Чтобы оценить степень поражения печеночной ткани, доктор назначает УЗИ печени и желчевыводящих протоков. Обычно размеры органа не изменены, структура однородная.
Дифференциальную диагностику холестатического гепатоза беременных проводят с вирусными гепатитами, жировым гепатозом и механической желтухой.
Как вылечить болезнь?
В терапии холестатического гепатоза есть несколько основных направлений:
- восстановление печеночной функции;
- сохранение и пролонгирование беременности;
- улучшение плацентарного кровотока.
За одну процедуру забирают до половины объема циркулирующей плазмы, которую замещают специальными растворами (натрия цитрат, реополиглюкин, гемодез, альбумин и пр.).
Лечение для поддержания организма беременной женщины:

- средства, восстанавливающие функцию печени – Хофитол (по 1 таблетке дважды в день в течение 2 недель), Адеметионин (400 мг 1-2 раза в день 14 суток), также применяются препараты Гептор и Гептрал;
- антиоксиданты – препараты, которые ингибируют окисление. Самые известные из них – это витамины: витамин Е (по 1 таблетке дважды в день), витамин С (250 мг ежедневно);
- дезинтоксикационная терапия – Унитиол (по 5 мл внутривенно каждый день в течение 2 недель);
- чтобы выводить избыток желчных кислот в ЖКТ назначают Полифепан (препарат обладает схожим действием с активированным углем). Длительность приема – 5-7 дней.
Для сохранения беременности:
- препараты магния – Магнелек, Магнефар. Снимают мышечный тонус матки. Длительность приема – 1 месяц;
- для улучшения кровотока проводят внутривенные инъекции Актовегина и Милдроната;
- для правильного сокращения матки в послеродовый период используют Этамзилат.
Чаще всего лечение пациентки проводят в амбулаторных условиях. Ложиться в стационар требуется в следующих случаях:
- усиление кожного зуда;
- ухудшение лабораторных показателей на фоне лечения;
- впервые возникший ХГБ;
- угроза прерывания беременности;
- проведение плазмофереза и гемосорбции.
Диета
Лечение холестатического гепатоза не будет эффективным без соблюдения диеты:

- Из рациона полностью исключают жирную, соленую, копченую, жареную пищу;
- Мясо должно быть отварное либо приготовленное на пару (кролик, курица, индейка);
- Важно употреблять больше рыбы, хотя бы 3-4 раза в неделю (минтай, пикша, хек);
- Завтрак лучше начинать с каши (пшено, гречка, рис, овсянка);
- Свежие овощи и фрукты присутствуют в рационе ежедневно (яблоки, бананы, виноград, огурец, помидор, кабачок и пр.);
- Нельзя употреблять сладости (особенно шоколад), кофе, крепкий чай;
- Пища должна быть свежеприготовленной, теплой (но не горячей!), достаточно измельченной. Хорошо прожевывайте еду! Кушайте в спокойной обстановке, подальше от компьютера и телевизора.
Профилактика
В целях профилактики холестатического гепатоза у каждой беременной при постановке на учет подробно выясняют анамнез:

- наличие ХГБ у близких родственников;
- болезнь в предыдущие беременности;
- сопутствующая патология желудочно-кишечного тракта.
Чтобы предотвратить ХГБ, нужно соблюдать диету в период беременности, использовать профилактическую терапию (антиоксиданты, дезинтоксикационные средства), ограничить гормональные препараты и антибиотики.
Прогноз при холестатическом гепатозе беременных благоприятный при условии своевременно проведенного лечения.


Жировой гепатоз - серьезное состояние для женщины и плода
Механизм возникновения у беременных
Беременность дает колоссальную нагрузку на все органы и системы женского организма. Гепатоз у беременных женщин может формироваться на любой стадии гестации, но характерные признаки свойственны для III триместра вынашивания плода. Именно завершающие недели беременности сопровождаются особой нагрузкой на внутренние органы, которая способна спровоцировать нарушение функционирования органов гепатобилиарной системы.
Правильная работа гепатоцитов поддерживается особыми ферментами, которые участвуют в метаболизме жирных кислот. Если ферментативная активность нарушена, то жиры начинают скапливаться внутри печеночных тканей, приводя к жировому гепатозу.
По статистике, распространенность заболевания составляет 1 случай на 12 тыс. родов. Другими словами, клиницисты перинатальных центров и роддомов встречаются с такими случаями 1-2 раза в 3-5 лет. Несмотря на современное оборудование и информативную диагностику, смертность женщин остается высокой и достигает 25-30%. Неутешительные прогнозы обоснованы сложностью ранней диагностики: женщины в период беременности списывают первые слабые симптомы на общее состояние.
Первый случай был зарегистрирован еще в 1857 году при жизни беременной женщины, который завершился летальным исходом. Несколько сотен лет назад летальность женщин достигала 100%.
Основные типы
При гепатозе печени гепатоциты прекращают выполнять свои функции в полном объеме, что способствует развитию печеночной недостаточности. Выделяют несколько типов патологического состояния:
- Холестатический. Распространенный тип, при котором дистрофические изменения гепатоцитов возникают на клеточном уровне, провоцируют стойкое нарушение метаболизма. Основная причина – гормональная нестабильность во время беременности.
- Жировой. Типичное разрушение печени, механизм которого обусловлен замещением здоровых клеток печени жировой тканью. Пусковым механизмом считается ожирение, злоупотребление спиртными напитками, нарушение ферментации и усвоения жирных кислот в результате почечной недостаточности, эндокринных расстройств.
Последняя ситуация часто проявляется агрессивным течением. Острый печеночный гепатоз представляет особую опасность для жизни женщины и плода.
Этапы острого состояния
Стремительное развитие болезни происходит в несколько основных этапов:
- Преджелтушная стадия характерна для III триместра беременности, сопровождается общим недомоганием, тошнотой, зудом. Женщин беспокоит изжога, жжение в пищеводе. Симптомы не устраняются антацидными и обезболивающими препаратами.
- Желтушная. Развивается через 1-1,5 недели после преджелтушной стадии. Симптомы усиливаются, присоединяется рвота с примесью крови, мутной слизи. Периодическая изжога приобретает постоянный характер.
- Терминальная стадия. Характеризуется развитием печеночной недостаточности за счет ожирения печени. Последняя стадия сопровождается обильной рвотой, образованием язвенно-эрозивных очагов в пищеводе, желудочно-кишечном тракте.
При тяжелом течении болезни беременным женщинам требуется экстренная госпитализация с преждевременным родоразрешением. Если беременность только спровоцировала изменения в печени, орган незначительно изменен в размерах или не изменен, сохраняет свои функции, то женщину наблюдают в палате патологии беременных до самых родов.

Гепатоз беременных тяжело отражается на здоровье женщины и будущего ребенка
Женский организм отличается гиперчувствительностью к эстрогену – женскому половому гормону, который резко увеличивается при беременности. Гормональная чувствительность приводит к холестазу – нарушению оттока желчи. В этих условиях риск внутриутробной гибели плода возрастает в разы.
Признаки и проявления
Симптомы отражают стадию развития патологического процесса, зависят от возраста женщины, наличия многоплодной беременности, акушерского анамнеза. Начальные стадии болезни не проявляются выражено, симптомы совпадают с обычными при нормальном течении беременности: изжогой, рвотой, слабостью, сонливостью. Из-за этого женщины редко жалуются на свое состояние при обращении к врачу. Тогда же появляются первые тянущие ощущения в правом боку.
По мере развития болезни женщины предъявляют жалобы при затруднении сглатывания и болях при прохождении пищевого комка по пищеводу. При терминальной стадии гепатоза обильную рвоту с кровью вызывает даже теплая вода.
Желтушный синдром сочетается с портально-гипертензионным синдромом, осложняется кровоизлияниями на кожных покровах, внутри гепатобилиарной системы. В составе крови уровень щелочной фосфатазы увеличивается в 10-12 раз, повышается билирубин, показатели АСТ, АЛТ. В общем анализе крови отмечаются признаки железодефицитной анемии, лейкоцитоз и тромбоцитопения.
Гепатоцитарная дистрофия при гепатозах провоцирует помутнение сознания, которое быстро восстанавливается. Состояние отлично от того, что происходит при гепатитах. Заболевание длится до 8 недель.
Гибель женщины наступает из-за обильных кровотечений, преждевременной отслойки плаценты. Чтобы предупредить опасные для жизни последствия, проводят экстренное родоразрешение.
Диагностика
Диагностика гепатоза у беременных женщин включает следующие мероприятия:
- врачебный осмотр;
- выслушивание сердцебиения ребенка;
- ультразвуковое исследование печени и органов брюшной полости;
- гастроскопию при болезненной изжоге.
Ключевое значение в диагностике гепатозов остается за анализом крови. Важными критериями оценки патологии являются показатели уровня лейкоцитов, билирубина, щелочной фосфатазы, АЛТ и АСТ, глюкозы, мочевой кислоты. На почечную недостаточность может указывать повышение уровня креатинина, мочевины.
Во время беременности возможности инструментальной диагностики ограничены из-за рисков для плода, поэтому при удачном разрешении беременности женщину с жировым гепатозом обследуют после родов. При необходимости проводят биопсию печени. По результатам гистологии отмечают резкое увеличение количества поврежденных гепатоцитов.
Гепатоз беременных дифференцируют от вирусных гепатитов, цирроза печени, печеночной недостаточности иного генеза. Обязательно исключают острые воспаления органов гепатобилиарной системы.
Потенциальные риски
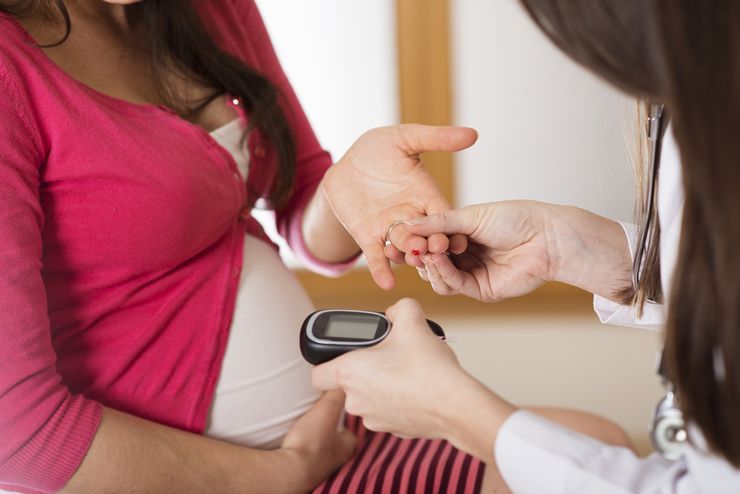
Холестатический гепатоз не несет угрозу жизни, однако значительно влияет на состояние ребенка и женщины
Риск развития осложнений индивидуален, зависит от множественных критериев. Гепатоз до сих пор является угрожающим жизни состоянием для беременной и будущего ребенка. Помимо смертельной угрозы существуют и другие осложнения:
- хроническая гипоксия плода и связанные с этим неблагоприятные последствия;
- риск выкидыша и преждевременных родов;
- фетоплацентарная недостаточность;
- чрезмерное обвитие пуповиной;
- труднокупируемые послеродовые кровотечения.
Гепатоз печени матери трудно переносится будущим ребенком. Тяжелое кислородное голодание плода приводит к необратимым последствиям для его здоровья, грозит ранней глубокой инвалидизацией. При раннем родовспоможении ребенка помещают в инкубатор для дальнейшего выхаживания под наблюдением неонатологов.
Лечебная тактика
Лечение определяется формой гепатоза. Если тяжелое состояние женщины вызвано серьезным поражением печени, то вне зависимости от срока гестации проводят экстренное родоразрешение. В этих условиях идет речь о спасении жизни роженицы.
Учитывая, что гепатоз по холестатическому типу менее выражен, не приводит к осложнениям, угрожающим жизни, врачи рекомендуют только наблюдение женщины. Если медикаментозное лечение оправдано, то назначаются следующие виды препаратов:
- гепатопротекторы;
- антиоксиданты;
- антацидные средства;
- средства для улучшения плацентарного кровообращения.
При необходимости назначается плазмаферез - процедура по очищению крови от токсинов, метаболитов, тяжелых металлов. Обязательно назначают фолиевую кислоту, витамины группы В.
Изменение рациона
Ни одна терапия не принесет успеха в лечении, если женщина не будет соблюдать лечебный рацион питания. Диета при гепатозах направлена на снижение влияния агрессивного пищевого фактора, уменьшение пищеварительной и печеночной нагрузки. В лечебной диете существует ряд принципиальных требований:
- исключение любых диет для похудения, голодания;
- увеличение объема белков;
- снижение количества соли, жиров, углеводов;
- потребление блюд оптимального температурного режима;
- приготовление путем варки, тушения, запекания;
- прием пищи дробный по 5-6 подходов в день, порции объемом не более 250 мл.
Диета предписывает исключение солений, консервов, копченостей, фастфуда, пряностей, острых и кислых приправ. Рацион следует наполнить свежими овощами, фруктами. Объем потребляемой в сутки жидкости при отсутствии отеков - 1,5-2 л.
Прогноз при гепатозе сильно варьирует, зависит от течения, симптомов и стремительности патологического процесса. При прогрессирующем течении прогноз всегда серьезный, заболевание требует незамедлительного врачебного вмешательства.
Читайте также:


