Атопический дерматит после ротавируса
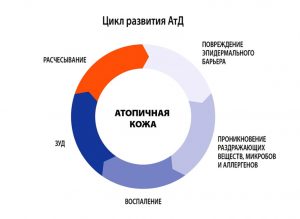
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообра
![]()
зования. - В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Здоровья вам, дорогие читатели! Если остались или возникли вопросы, задавайте.
Аннотация научной статьи по клинической медицине, автор научной работы — Халиуллина Светлана Викторовна, Анохин Владимир Алексеевич
Похожие темы научных работ по клинической медицине , автор научной работы — Халиуллина Светлана Викторовна, Анохин Владимир Алексеевич
Particularly acute intestinal infections in children with atopic dermatitis. Case-control study
Особенности острых кишечных инфекций у детей с атопическим дерматитом
С.В. Халиуллина, В.А. Анохин
Particularly acute intestinal infections in children with atopic dermatitis. Case-control study.
S. V. Khaliullina, V.A. Anokhin
S.V. Kurashov Kazan State Medical University, Ministry of Health of the Russian Federation, Kazan, Russia
Цель исследования: определить клинико-лабораторные особенности острых кишечных инфекций у детей, страдающих атопическим дерматитом.
Примерно в 2 раза чаще, чем в контроле, острая кишечная инфекция у детей с атопическим дерматитом характеризовались поражением средних и нижних отделов желудочно-кишечного тракта — 31,9% (95% ДИ 21,1—42,7) против 15,3% (95% ДИ 7—23,6) в контроле (р=0,03). В исследуемой группе достоверно чаще наблюдали частый жидкий стул — 54,1% (95% ДИ 42,6-65,6) против 33,3% (95% ДИ 22,4-43,9) в контроле (р=0,011), более длительную диарею Ме [25%-75%]: 6 5 сут и 5 6 сут соответственно; р=0,046). Доля пациентов с высокой лихорадкой также была большей в исследуемой группе — 15,3% (95% ДИ 7-23,6) против 2,8% (95% ДИ 1-6,6) р=0,016.
Заключение. Острые кишечные инфекции у детей с атопическим дерматитом имеют более выраженную клиническую симптоматику с преобладанием энтероколитических форм, выраженным и продолжительным диарейным синдромом, обычно сопровождаемым высокой лихорадкой.
Ключевые слова: дети, острые кишечные инфекции, атопический дерматит, клинические проявления.
Для цитирования: Халиуллина С.В., Анохин В.А. Особенности острых кишечных инфекций у детей с атопическим дерматитом. Рос вестн перинатол и педиатр 2016; 61:5: 136-140. DOI: 10.21508/1027-4065-2016-61-5-136-140
Aim — determine the clinical and laboratory features of acute intestinal infection in children, occurring in conjunction with atopic dermatitis (AD).
Results and discussion. About 2 times more often than in the control, acute intestinal infections in children with atopic dermatitis lesions were characterized by clinic middle and lower gastrointestinal — 31.9% (CI 21,1-42,7) vs. 15.3% (CI 7-23 6), p=0.03. A number of bowel movements 6 or more times per day significantly more frequently observed in children with a combination of acute intestinal infections and atopic dermatitis — 54.1% (CI 42,6-65,6) vs. 33.3% (CI 22,4-43.9) in the control), p=0.011. The duration of diarrhea was higher in the study group (Med 6 IQR 4-7 days and Med 5 IQR 3-6 days, respectively), p=0.046. The proportion of patients with high fever was also higher in the study group than in the controls -15.3% (CI 7-23,6) vs. 2,8% (CI 1-6,6), p=0.016. Conclusion. Acute intestinal infections in children with atopic dermatitis have a more pronounced clinical symptoms, which is characterized by clinic enterocolitis, severity and duration of diarrhea syndrome, usually accompanied by a high fever. Keywords: children, acute intestinal infections, atopic dermatitis, clinic.
For citation: Khaliullina S. V., Anokhin V.A. Carbocysteines in the current therapy of lung diseases in children. Ros Vestn Perinatol i Pediatr 2016; 61:5: 136-140 (in Russ). DOI: 10.21508/1027-4065-2016-61-5-136-140
По данным Всемирной аллергологической организации (WAO-IAACI), распространенность аллергических болезней в мире за последние десятилетия возросла в 2 раза. Примерно каждый пятый человек на планете страдает разными формами аллергии [1]. Одним из наиболее ранних в возрастном аспекте проявлений этой патологии является
Адрес для корреспонденции: Халиуллина Светлана Викторовна — к.м.н., асс. кафедры детских инфекций Казанского государственного медицинского университета
Анохин Владимир Алексеевич — д.м.н., проф., зав. той же кафедрой 420012 Казань, ул. Бутлерова, д. 49
атопический дерматит. В подавляющем большинстве случаев он дебютирует в первые 5 лет жизни. В разных возрастных группах показатель превалентности колеблется от 6 до 30% [2, 3].
При столь высокой распространенности атопи-ческого дерматита сочетание его с другими заболеваниями неизбежно. В связи с тем что наибольший показатель инцидентности приходится на детей раннего возраста, чаще всего атопический дерматит, по-видимому, сочетается с острыми респираторными и острыми кишечными инфекциями. Действительно, исследования отечественных ученых, посвященные изучению структуры соматической патологии,
сопутствующей острым кишечным инфекциям, показали, что самая частая из них — аллергические заболевания [4]. Они регистрируются у каждого третьего ребенка, госпитализируемого в инфекционный стационар с клиникой кишечной инфекции [4].
Цель настоящего исследования: определить кли-нико-лабораторные особенности острых кишечных инфекций у детей, протекающих в сочетании с ато-пическим дерматитом.
Характеристика детей и методы исследования
Из числа всех госпитализированных были выделены дети без какой-либо сопутствующей патологии (острой и хронической) на момент настоящего заболевания — 960 (42,5%) /2260 (95% ДИ 40,5-44,5) и дети с аллергической патологией — 207 (9,2%) /2260 (95% ДИ 8-10,4). Из пациентов последней группы выделили детей только с сопутствующим атопичес-ким дерматитом — 72 (3,2%) /2260 (95% ДИ 2,5-3,9) и детей с различными вариантами проявления аллергии в сочетании с другими соматическими заболеваниями — 135 (6%) /2260 (95% ДИ 5-7%).
Таким образом, выбранным критериям включения соответствовали 72 ребенка, в пару которым из группы пациентов без отягощенного преморбид-ного фона были отобраны 72 ребенка контрольной группы, сопоставимых по полу, возрасту и этиологии развившейся острой кишечной инфекции. Детей наблюдали в стационаре в течение 5±2 дней, что соответствует средним срокам госпитализации детей со среднетяжелыми формами кишечной инфекции.
Статистический анализ проводили с помощью пакета программ Statistica 8.0, MicrosoftExсel 2007, онлайн калькулятора для расчета статистических критериев (http://medstatistic.ru/calculators.html).
Результаты и обсуждение
Исходные характеристики пациентов, включенных в исследование, представлены в табл. 1. Поскольку в исследование были включены все дети с атопи-ческим дерматитом, госпитализированные в течение года по поводу острых кишечных инфекций, представленная этиологическая структура инфекционных диарей отражает реально существующую ситуацию. Ротавирусы являлись причиной развития острых кишечных инфекций у детей с атопическим дерматитом в 33,3% (24/72) случаев (95% ДИ 22,4-43,9). Среди верифицированных причин диарей условно-патогенная флора регистрировалась в 15,3% (11/72) случаев (95% ДИ 7-23,6). Чаще всего из кишечника больных детей выделяли диагностически значимое количество Klebsiella spp., S.aureus, Enterococcus spp., реже — Ps.ae-ruginosa и Pr.vulgaris.
Статистически значимые различия клинико-ла-бораторных особенностей острых кишечных инфекций, протекающих на фоне атопического дерматита и без него, приведены в табл. 2, общие характеристики инфекционных диарей — на рис. 1-3. Примерно
Тяжелая форма Среднетяжелая форма
Э. ЭК ГЭК р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Клиническая характеристика ОКИ+АтД ОКИ р, ОШ (95% ДИ)1
Энтерит, энтероколит 23 (31,9) 11 (15,3) 0,030, 8,9 (1,1-72,3)
Пиретическая лихорадка (39,1-41°С) 11 (15,3) 2 (2,8) 0,016, 6,3 (1,3-29,6)
Рвота 4-10 раз за сутки 22 (30,6) 35 (48,6) 0,026, 0,5 (0,2-0,9)
Жидкий стул до 3 раз в сутки 12 (16,8) 28 (38,9) 0,002, 0,4 (0,1-0,7)
Жидкий стул 6 и более раз в сутки 39 (54,1) 24 (33,3) 0,011, 2,4 (1,2-4,6)
Продолжительность диарейного синдрома, сут, Ме [25%—75%] 6 6 5 6 0,046
Примечание. АтД — атопический дерматит, р — уровень значимости (х2; х2 с поправкой Йетса, двусторонний критерий Фишера), ОШ — отношение шансов.
Рис. 2. Основные проявления острых кишечных инфекций у детей сравниваемых групп, (n=144). ИГ — избыточное газообразование; АБС — абдоминальный болевой синдром; Рв — рвота; ЧС — частота стула.
в 2 раза чаще, чем в контроле, острые кишечные инфекции у детей с атопическим дерматитом характеризовались поражением средних и нижних отделов желудочно-кишечного тракта — у 23 (31,9%) детей (95% ДИ 21,1-42,7) против 11 (15,3%) из 72 (95% ДИ
Рис. 3. Особенности общего анализа крови у детей сравниваемых групп (п=144). (Составлено автором)
7—23,6), р =0,03. Это подтверждает и отношение шансов, равное 8,9 (95% ДИ 1,1-72,3).
Средняя частота эпизодов жидкого стула была примерно равной в сравниваемых группах (медианы 5,5-6 раз за сутки), р =0,919. Однако случаи, при которых жидкий стул у пациента регистрировали 6 раз и более за сутки, достоверно чаще наблюдали у детей в исследуемой группе с сочетанным течением болезни (р =0,011). Продолжительность диареи также была большей в указанной группе (р =0,046). Достоверных различий по средним показателям частоты
и продолжительности рвоты в сравниваемых группах выявлено не было. Рвоту 4-10 раз за сутки чаще регистрировали у пациентов группы контроля (р=0,026).
Частота развития обезвоживания, вторичного аце-тонемического синдрома, избыточного газообразования и абдоминального болевого синдрома не имела достоверных различий между сравниваемыми группами. Средняя температура тела и продолжительность лихорадки также были примерно равными у детей, включенных в исследование. Тем не менее доля пациентов с высокой лихорадкой была большей (р =0,016) в исследуемой группе, чем в контроле (см. табл. 2).
Лабораторные признаки бактериального воспаления чаще были выявлены в группе контроля. Достоверные различия были получены при изучении содержания гемоглобина у пациентов сравниваемых групп. Анемию статистически значимо чаще регистрировали у детей контрольной группы — у 28 (38,9%) детей (95% ДИ 27,6-50,2), против 15 (20,8%) детей (95% ДИ 11,4-30,2), р =0,017. Шансы выявить снижение уровня гемоглобина у детей с острой кишечной инфекцией и атопическим дерматитом почти в 2 раза ниже, чем без такового, ОШ 0,4 (95% ДИ 0,2-0,9).
Полученные нами результаты в целом совпадают с публикациями других исследователей. Так, Д.В. Усенко (2013) при сравнении особенностей острых кишечных инфекций у детей с аллергопа-тологией и без нее показал, что сочетанное течение этих заболеваний характеризуется большей тяжестью, выраженностью и длительностью основных клинических проявлений [4]. Некоторое отличие наших данных, по-видимому, связано с другим дизайном исследования.
болезни характеризуется преобладанием поражения средних и нижних отделов желудочно-кишечного тракта, выраженным и продолжительным диарейным синдромом, обычно сопровождаемым высокой лихорадкой.
Очевидно, что лечение такой сочетанной патологии должно включать в себя лекарственные средства, эффективно влияющие на оба заболевания. Речь идет о применении пробиотических препаратов. Необходимость включения пробиотиков в терапию острых кишечных инфекций у детей на сегодняшний день не вызывает сомнений [10]. Абсолютно доказанной эффективностью в данном случае обладают Lactobacillus rhamnosus GG, Saccharomyces boulardii, Lactobacillus reuteri и Lactobacillus acidophilus [10].
В последние годы появилось достаточно публикаций, касающихся лечения пробиотиками детей, больных атопическим дерматитом [1, 2, 11—13]. Показано, что кишечная микрофлора может модулировать иммунологические и воспалительные системные реакции [11, 12]. Считается, что назначение пробиотиков в подобной ситуации приводит к нормализации кишечного барьера, регуляции выброса провоспалительных цитокинов и т.д. Высказано предположение, что эффективность этих препаратов связана со стимуляцией Toll-подобных рецепторов (TLRs), которые распознают микробные антигены, или иначе — патогенассоци-ированные молекулярные структуры (PAMPs) [2, 11]. Стимуляция TLRs различными PAMPs индуцирует дифференцировку Т-клеток, нормализуя Th1/Th2 соотношение (пробиотики подавляют ^2-ответ), сдвиг которого является ведущим в иммунопатогенезе ато-пического дерматита [11, 12]. Кроме того, пробиотики уменьшают секрецию интерлейкина-17, вызывающего тканевое воспаление [12].
В терапии атопического дерматита у детей показали свою эффективность Lactobacillus rhamnosus GG, Lactobacillus plantarum, Lactobacillus acidophilus, Lacto-bacillus paracasei, Lactobacillus fermentum, Lactobacillus salivarius, Bifidobacterium lactis, Bifidobacterium breve [1, 11—13]. Учитывая негативное влияние атопичес-кого дерматита на течение и клинические проявления острых кишечных инфекций у детей, подтвержденную эффективность пробиотиков при лечении как инфекционных диарей, так и атопического дерматита [1], их назначение в ситуации сочетанного течения обоих заболеваний представляется достаточно обоснованным.
(Конфликт интересов не представлен)
1. Fiocchi A., Pawankar R., Cuello-Garcia C. et al. The World Allergy Organization (WAO) and McMaster University Guidelines for Allergic Disease Prevention (GLAD-P): Probiotics. World Allergy Organization Journal 2015; 8: e4 (doi:10.1186/s40413-015-0055-2).
2. Schneider L., Tilles S, Lio P. et al. Atopic dermatitis: a practice parameter update 2012. J Allergy Clin Immunol 2013; 131: 2: e295—9 (doi: 10.1016/j.jaci.2012.12.672).
3. Баранов А.А., Намазова-Баранова Л. С., Хаитов Р.М. и др. Федеральные клинические рекомендации по оказанию
4. Усенко Д.В. Острые кишечные инфекции у детей с атопическим дерматитом: клинико-иммунологические особенности, тактика терапии и реабилитации. Автореф. . докт. мед. наук. М 2013; 44 (Usenko D.V. Acute intestinal infections in children with atopic dermatitis: clinical and im-munological features of tactics of therapy and rehabilitation. Avtoref. . d.m.n. Moscow 2013; 44. (in Russ))
5. Takai T. TSLP expression: cellular sources, triggers, and regulatory mechanisms. Allergol Int 2012; 61: 1: е 3—17.
7. Бабкин А.В. Изучение микробно-тканевого комплекса кишечника у больных атопическим дерматитом в различные периоды течения дерматоза. Журн инфектол 2011; 3: 3: е97— 100 (Babkin A.V. The study of microbial-tissue complex bowel in patients with atopic dermatitis in the various periods of flow
dermatosis. Zhum infektol 2011; 3: 3: е97-100. (in Russ))
8. Walker W. Allan Initial Intestinal Colonization in the Human Infant and Immune Homeostasis 2013; 63: 2: е8-15.
9. Макарова С.Г., Болдырева М.Н, Лаврова Т.Е. и др. Кишечный микробиоценоз, пищевая толерантность и пищевая аллергия. Современное состояние проблемы. Вопр соврем педиатр 2014; 13: 3: е21-29 (Makarova S.G., Boldyre-va M.N., Lavrova T.E. et al. Intestinal microbiocenosis, food tolerance and food allergy. The current state of the problem. Vopr sovrem pediatr 2014; 13: 3: е21-29. (in Russ))
10. Guarino A., Ashkenazi S, Gendrel D. et al. European Society for Pediatric Gastroenterology, Hepatology and Nutrition/European Society for Pediatric Infectious Diseases Evidence-Based Guidelines for the Management of Acute Gastroenteritis in Children in Europe: Update 2014. JPGN 2014; 59: е132-152.
11. Meneghin F., Fabiano V., Mameli C. et al. Probiotics and Atopic Dermatitis in Children. Review. Pharmaceuticals 2012; 5: е727-744.
12. Akelma A.Z., Biten A.A. Probiotics and infantile atopic eczema. Pediatric Health Med Therap 2015; 6: е147-151.
13. Rubel D., Thirumoorthy T., Soebaryo R.W. et al. Consensus guidelines for the management of atopic dermatitis: An Asia — Pacific perspective. J Dermatol 2013; 40: е160-171.
Поступила 22.07.2016 Received on 2016.07.22
Читайте также: