Анализы на столбняк и бешенство
Далеко не каждый человек знает, как себя правильно вести после укуса животного. Некоторые отмахиваются от этой ситуации. Но промедление может стоить человеку жизни. Такое заболевание, как бешенство, не лечится. Однако спасти себя можно, вовремя проведя вакцинацию. Если взрослого или ребенка укусило животное, нужно узнать, как и где сдать анализ на бешенство у человека. Это будет подробно рассмотрено далее.
Общее описание заболевания
Анализ крови на бешенство у человека является практически единственным способом вовремя распознать наличие болезни в организме. Чтобы понимать, насколько серьезными могут быть последствия, нужно рассмотреть особенности этого заболевания. Бешенством называется недуг, вызванный вирусной инфекцией. Она поражает головной, спинной мозг. Без своевременного лечения болезнь приводит к смерти.

Бешенству подвержены все млекопитающие в природе. Вирус передается от одного организма к другому через биологические жидкости. Чаще всего это слюна. Люди в большинстве случаев заражаются вирусом в момент укуса животного. По статистике, чаще всего это бывают собаки, кошки, еноты, кролики, ежи, лисы, летучие мыши и т. д. Практически любое дикое или домашнее животное может быть носителем вируса.
Анализ на бешенство у человека после укуса позволяет выявить вирус еще до появления характерных симптомов. Стоит отметить, что даже если животное не имеет признаков бешенства, это еще не значит, что оно не является носителем инфекции. На первой стадии у него появляется усиленное слюноотделение. При этом появляется четкая боязнь воды. Настроение быстро меняется от угнетенного до агрессивного.
По статистике, в мире ежегодно от этого недуга погибает 55 тыс. человек. В нашей стране за последние 8 лет от бешенства умерло 75 человек. Проблема в том, что заболевание не поддается никакому лечению. Если не были предприняты меры сразу после укуса, смерть неизбежна. Даже при попадании слюны больного животного на слизистые оболочки вирус начинает развиваться в организме.
Протекание болезни
Есть ли анализ на бешенство у человека? Это довольно сложная диагностическая процедура, которая должна быть дифференцирована от других заболеваний. В Московской области, по статистике, основными носителями вируса являются дикие ежи и лисы. Заражение происходит в момент укуса человека, который собирает ягоды или грибы в лесу, а также людей на пикнике. Часто такие звери заражают бродячих собак или домашний скот. Уже от них вирус может передаваться человеку.

В 60 % случаев человек заражается от собак. Гораздо реже вирус передается от кошек (10 % случаев). В 24 % случаев бешенством заражаются из-за укуса лисы. Причем животное может выглядеть нормальным. Оно становится заразным за 3-10 дней до появления первых признаков бешенства.
После попадания в организм вирус стремительно распространяется по нервным стволам, достигая центральной нервной системы. Далее он по тем же путям попадает в периферийные участки. В результате поражается вся нервная система. Вирус по нервным стволам попадает и в слюнные железы, начиная выделяться со слюной. Скорость, с которой он продвигается в организме, составляет около 3 мм/ч.
Активно размножаясь в нервных тканях, вирус вызывает их отек, некротические изменения и кровотечения. Симптомы появляются постепенно. При появлении первых признаков бешенства у человека остается максимум 20 дней до наступления летального исхода. При этом в таком состоянии повлиять на болезнь нельзя. Это необратимый процесс. Только пока болезнь не успела достигнуть центральной нервной системы, ее можно победить путем введения специальных препаратов.
Симптомы
Анализ на бешенство у человека после укуса собаки или иного животного нужно сдать как можно раньше. Однако порой приходится предпринимать срочные меры до того, как будут получены результаты теста. Это заболевание не терпит промедления. Инкубационный период составляет от 30 дней до 3 месяцев. Причем этот процесс индивидуален. Известны случаи, когда инкубационный период длился всего 12 дней или растягивался до 1 года. Это зависит от места укуса или попадания вируса в организм.

Болезнь протекает в 3 стадии. На каждой из них появляются определенные симптомы. Первая стадия называется депрессией. В области укуса появляется жжение, зуд, боли, хотя рана может уже даже зажить. Иногда в этом месте возникает новое воспаление. Температура тела поднимается до 37,2 ºС. При этом появляются первые признаки психических нарушений. Человек чувствует страх, тревогу, тоску. Он замкнут, плохо спит. Эта стадия длится всего до 3 дней. Затем недуг переходит в стадию возбуждения.
На втором этапе протекания болезни появляется повышенная возбудимость и страх воды. При попытках пить глотательные мышцы болезненно сокращаются, наступает приступ удушья. Страх постоянно усиливается. В результате даже при упоминании о воде человек чувствует приступ спазма дыхательных и глотательных мышц.
На этой стадии человек остро реагирует на любой возбудитель. Даже из-за дуновения воздуха в лицо могут начаться судороги. Зрачки при этом расширены. Наблюдается сильное слюно- и потоотделение. На пике приступа человек чувствует ярость, агрессию, пытаясь навредить окружающим. Развиваются галлюцинации. Иногда наступает остановка дыхания и сердца. В промежутках между приступами сознание проясняется. Этот период длится 2-3 дня. Если за это время во время приступа не наступила смерть, бешенство переходит в третью стадию.
На этом этапе наступают параличи. Это говорит о необратимых изменениях в коре головного мозга, подкорковых образованиях. Наступает снижение двигательной и чувствительной функции. Раньше этот период ошибочно принимали за улучшение состояния из-за прекращения судорог и прочих проявлений второй стадии. Однако это далеко не так. Температура повышается до критической отметки 42 ºС. Спустя максимум сутки смерть наступает из-за паралича дыхательного центра и сердца. Чаще всего от момента появления первых симптомов до смерти проходит всего 5-8 дней.
Диагностика
Сдать анализ на бешенство у человека нужно после посещения инфекциониста. Диагностика проводится комплексно. Для этого проводится забор крови, мочи и тканей, на которые попала слюна. У человека, который заболел бешенством, в крови обнаруживается лимфоцитарный лейкоцитоз. При этом наблюдается анэозинофилия. Антиген к вирусу бешенства обнаруживается в отпечатках, взятых с поверхности роговой оболочки глаз.
Если была констатирована смерть, у человека берут анализ тканей аммонового рога. Здесь при наличии вируса обнаруживают тельца Бабеша-Негри.
Стоит отметить, что при диагностике наблюдаются схожие с другими заболеваниями проявления. Нужно определить, вызвано подобное состояние бешенством или такими заболеваниями, как столбняк, истероневроз, белой горячкой, отравлением стрихнином или атропином и т. д. Есть определенные отличия у подобных состояний.
Анализ крови на бешенство у человека позволяет избежать постановки неправильного диагноза. Это позволяет спасти ему жизнь при обнаружении других заболеваний. Если же диагноз подтвердится, помочь человеку будет невозможно.
Где проводят анализ?

При появлении характерных симптомов врач назначит пройти обследование. Если человек не предпринял своевременных действий после укуса или попадания слюны на слизистые, открытые раны, диагностика позволит лишь установить факт развития этого недуга в организме.
Где и как сдать анализ?
Существует несколько вариантов, где сдать анализ на бешенство человеку. После посещения инфекциониста в случае необходимости следует обратиться в частную или государственную лабораторию. При появлении первых признаков болезни врач обязательно госпитализирует больного. Здесь у него берут на обследование кровь, мочу. Также обязательно проводится биопсия кожи с поврежденного участка.
Также выявить вирус при появлении симптомов врачи могут при исследовании кожи, которая берется с затылка больного, из слезной, слюнной, спинномозговой жидкости.
Общий анализ крови позволяет исключить повышенный уровень СОЭ и лейкоцитарной формулы. Также определяются антитела, которые вырабатываются иммунитетом больного человека к возбудителю инфекции.
Могут быть взяты отпечатки с роговицы глаза. Одним из основных методов диагностики является проведение анализа ПЦР на исследование генетического материала вируса. При помощи электронной микроскопии исследуются ткани мозга.
Существуют и другие методы, которые применяются современной медициной при диагностике бешенства. Так, например, может быть назначена электроэнцефалограмма (ЭЭГ). Это позволяет оценить работу головного мозга, определить определенные отклонения в электрических потенциалах.
Как действовать после укуса?
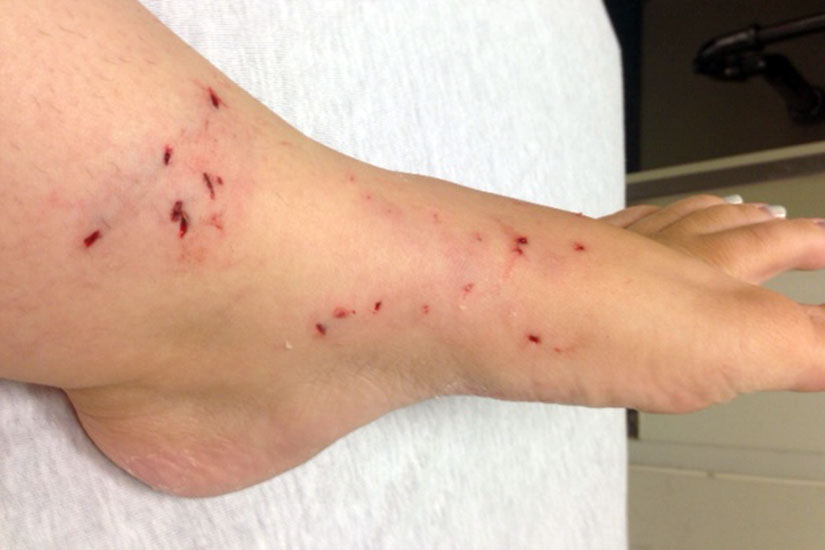
Анализ на бешенство у человека после укуса кошки, собаки или иного животного проводится в течение 7 рабочих дней. При этом правильный результат можно получить только после инкубационного периода заболевания. Поэтому нужно знать, как вести себя после укуса. Если такая неприятность произошла со взрослым или ребенком, нужно промыть рану проточной водой и обработать ее антисептиком.
Далее на поврежденную поверхность накладывается стерильная повязка. Пострадавший человек должен обратиться в больницу. Его осматривает инфекционист или травматолог. В этот же день пациенту вводится вакцина, которая способствует созданию иммунитета против бешенства. Пока вирус не успел проникнуть далеко, это позволяет эффективно бороться с ним.
Если животное, укусившее человека, домашнее, его наблюдают в течение 10 дней. При этом продолжается проведение вакцинирования. Препарат вводят каждому пациенту, который обратился за помощью к врачу, даже если травма произошла месяц или несколько месяцев назад.
Вакцинация
Прежде чем будет сделан анализ на вирус бешенства у человека, проводится вакцинация. Препарат должен вводиться в соответствии с установленными правилами. Это позволяет сформировать иммунитет, предотвратив развитие болезни. Вакцина вводится в день обращения пациента к врачу, а затем на 3-й и 7-й день после контакта с животным. Если в течение 10 дней у домашнего питомца или дикого зверя не появились признаки бешенства, были проведены соответствующие анализы, которые не подтвердили наличие вируса в слюне, вакцинация прекращается.
Если наблюдение за животным невозможно или были выявлены признаки его инфицирования, вакцину продолжают вводить на 14-й, 30-й, 90-й день после контакта.
Кроме этого в место укуса вводят антитела, которые позволяют максимально быстро побороть вирус непосредственно в месте укуса. Этот метод применяется в первые часы после происшествия. Вещество нужно ввести не позднее, чем через 7 суток после контакта с животным.
Группа риска
Анализ на бешенство у человека не позволяет эффективно бороться недугом. Поэтому его проводят только в крайних случаях (при появлении характерных симптомов). Нужно знать, что есть люди, которые входят в группу риска. Для них обязательно проводится вакцинация раз в год.
Такие меры необходимо предпринимать жителям сельской местности, у которых есть непривитые животные. В группу риска попадают люди, путешествующие по развивающимся странам или просто выезжающие часто на природу, контактирующие с дикими зверями. К этой категории относятся охотники, звероловы, ветеринары, а также работники питомников и зоопарков. Вакцинацию проходят медицинские сотрудники, которые работают с вирусом в лаборатории.
Профилактика
Чтобы не потребовалось делать анализ на бешенство у человека или проходить вакцинацию, нужно придерживаться элементарных правил безопасности. Выезжая на природу с детьми, нужно объяснить малышам, как опасны могут быть дикие звери. Нужно отучить ребенка гладить бездомных котов и собак, прочих животных.
Если в доме живут коты, их не выпускают на улицу, чтобы избежать случайного заражения. Собак, которых выгуливают на улице, обязательно вакцинируют по всем правилам. Даже если человека укусило знакомое домашнее животное, нужно обратиться к врачу.
Рассмотрев особенности проведения анализа на бешенство у человека, можно понять, как правильно действовать после укуса или попадания слюны на слизистые. Это позволит избежать серьезных последствий.
Инфекция столбняка является острым токсическим заболеванием, где преимущественно поражается нервная система человека. Болезнь вызывается анаэробной клостридией столбняка.
Клостридийная палочка попадает извне в человеческий организм благодаря повреждённым кожным покровам либо слизистым, зачастую из почвенной среды, где в споровом состоянии сохраняется длительный период. Если человек поцарапался, обжёгся, порезался, то для клостридийных микроорганизмов эти микротравмы являются входными путями, ещё в зоне риска находится глазная и ротовая слизистые.
Попав в человеческий организм столбнячные палочки могут преобразоваться в виде вегетативных форм, если среда для них будет благоприятной. Далее происходит их активное размножение и экзотоксиновая тетанолизиновая тетаноспазминовая и выработка, воздействующая нейротоксично, симптомами общей интоксикации. Из-за тетаноспазмина, попадающего в нервную ткань, блокируется прохождение импульса к мышечным тканям, тетанолизином повреждаются клеточные элементы крови, сердечная и сосудистая оболочки.

Патология проявляется подрагиванием с болевыми ощущениями в зоне проникновения возбудителя. Спустя некоторый временной период спазмируются мышечные волокна головной, шейной, туловищной зон с руками и ногами. При высокой степени возбуждённости, когда больному уже становится страшно, двигательная активность его ограничивается, появляются судорожные припадки, интенсивно болит всё тело. Спастика идёт в сопровождении с выраженной тахикардией, гипергидрозом, нарушенной дыхательной функцией.
Воспринимается столбняк высоко, 75-80% заканчиваются смертельным исходом. Поскольку эта инфекционная патология скоротечна, то иммунная система к ней не формируется. Профилактические меры направлены на иммунизационные активные и пассивные мероприятия вакцинированием, использованием сывороток. Вакцинируют по прививочному календарю с раннего детства.
Для чего берут кровь
Проводят анализы крови на наличие столбняка для того, чтобы определить специфичность иммунной системы перед прививочными мероприятиями, антитела к столбняку после проведения вакцинирования.
Кто назначает и где делают

Исследовательские мероприятия назначаются:
- хирургическими;
- травматологическими;
- инфекционными;
- терапевтическими;
- педиатрическими;
- акушеро-гинекологическими специалистами;
- также докторами, занимающимися общей практикой.
Сдавать анализ требуется в лабораториях иммунологии, центрах диагностики, других учреждениях, оказывающих медицинские услуги.
Что исследуют и как готовиться
Для диагностического исследования иммунной системы к столбняку необходим венозный тип крови. Особых приготовлений не требуется.
Сдача крови происходит перед едой, лучше с утра. До этого мероприятия исключаются физическая нагрузка, следует избегать стрессовых ситуаций.
Когда всё нормально
Противостолбнячный вакцинальный процесс проводится по календарным прививочным дням в раннем детском возрасте. Спустя определённый временной период ревакцинируют снова. В нормальном состоянии защитные антитела в крови человека уже присутствуют.
Как интерпретируют полученные данные
Для диагностических мероприятий состояния иммунной системы к столбнячному токсину определяют иммуноглобулиновые компоненты крови, имеющие класс G:
- Если их содержится от 0 до 0.01 МЕ/мл, то считается что иммунитета нет совсем, надо человека вакцинировать либо ревакцинировать.
- Когда их больше 0.01, но значение не доходит до 0.1 МЕ/мл, то иммунная система к столбняку ослаблена, нужно ревакцинировать исследуемого.
- Кратковременные защитные функции выражены при показателе от 0.1 до 0.5 МЕ/мл, здесь также надо ревакцинирование.
- Защита, являющейся пограничной, без проведения вакцинационных мер считается при показателе 0.5 МЕ/мл.
- От 0.5 до 1 МЕ/мл защитные функции иммунитета являются достаточными, через 3 года контролируют снова.
- Спустя 5 лет выполняют повтор анализа при долгой защите, где показатель от 1 до 5 МЕ/мл.
- По прошествии 8 лет ─ если защита высокая, это свыше 5 МЕ/мл.
Средства для экстренных иммунопрофилактических мер
- анатоксина адсорбированного столбнячного;
- дифтерийно-столбнячного адсорбированного анатоксина, в котором низкое антигеновое содержание;
- противостолбнячной очищенной лошадиной жидкой сыворотки с высокой концентрацией;
- противостолбнячного человеческого иммуноглобулина.
Выбирая препарат обоснованно, целесообразным является одновременно определять антитоксин дифтерийный в том же сывороточном материале, где оценивался иммунитет против столбняка.
Бешенство – это крайне опасное вирусное заболевание, характеризующееся тяжелым поражением головного и спинного мозга. Оно часто заканчивается летальным исходом.
Бешенство встречается у всех млекопитающих и передается с биологическими жидкостями, в основном со слюной. Человек, как правило, заражается им в результате укуса инфицированного животного, чаще всего собаки, кошки, кролика, хорька, лисицы, волка, енота, летучей мыши и др.
На начальном этапе заболевание проявляется усиленным слюноотделением и боязнью воды, а также угнетенным состоянием, которое сменяется приступами агрессии и возбуждения.
Людям, входящим в группу риска развития бешенства, необходимо проходить вакцинацию.
К сожалению, появление симптомов заболевания неизбежно заканчивается летальным исходом, так что лечение предполагает лишь облегчение состояния больного.
Рабиес, гидрофобия, водобоязнь.
Rabies, Hydrophobia, Canine madness, Lyssa, Madnessan.
Обычно бешенство не вызывает никаких симптомов вплоть до последней стадии заболевания, когда лечение уже невозможно. Инкубационный период (от заражения до появления симптомов) составляет от 7 дней до 1 года, в среднем 20-90 дней. Признаки заболевания часто появляются за несколько дней до смерти больного:
- перед появлением основных симптомов на месте укуса может возникать припухлость, покраснение, зуд,
- лихорадка,
- головная боль, недомогание,
- потеря аппетита, тошнота, рвота, понос,
- беспокойство, нарушения сна,
- депрессия,
- повышенная чувствительность к слуховым, зрительным раздражителям,
- угнетенное состояние сознания, тревожность, апатия сменяются приступами возбуждения, беспокойства, агрессии. Приступы возбуждения при этом сопровождаются учащением дыхания и сердцебиения,
- расстройства дыхания и глотания,
- гидрофобия – боязнь воды (при разговоре о ней или при попытке попить больной испытывает ужас, у него возникают болезненные спазмы глотки и гортани),
- чрезмерное слюноотделение,
- галлюцинации,
- судороги,
- частичный паралич.
Общая информация о заболевании
Бешенство – это опасное вирусное заболевание, которое характеризуется тяжелым поражением центральной нервной системы (головного и спинного мозга). На начальном этапе оно протекает бессимптомно, симптомы появляются на поздней стадии, когда лечение уже невозможно.
Распространенность бешенства зависит от степени вакцинированности домашних животных. Наиболее распространено оно в сельской местности и чаще возникает в летний период.
Бешенство может поражать всех млекопитающих и передается с биологическими жидкостями, в основном со слюной. У человека заражение бешенством, как правило, происходит в результате укуса зараженным животным, попадания слюны зараженного животного на поврежденную кожу, слизистую оболочку рта, носа, глаз. Значительно реже бешенство передается при употреблении инфицированного мяса. От человека к человеку заболевание не переходит, крайне редко может встречаться заражение через пересадку органов от инфицированных доноров.
Чаще всего человек заражается от домашних животных – от собак, кошек, кроликов, лошадей, хорьков, реже – от диких – лисиц, енотовидных собак, волков, енотов, летучих мышей и др. Дикие животные, в свою очередь, заражают бешенством домашних.
После того как вирус попадает в организм через кожу или слизистую оболочку, он по нервным волокнам достигает спинного и головного мозга, где фиксируется и начинает делиться. Возникает энцефалит – воспаление головного мозга. Это приводит к повышению рефлекторной возбудимости и к развитию параличей. Затем вирус распространяется по нервным волокнам в обратном направлении, попадая в печень, почки, надпочечники, кожу, сердце, слюнные железы, скелет, вызывая нарушение деятельности нервной системы и нарушение функций различных органов.
Скорость распространения вируса зависит от расположения укуса (при укусах головы, рук она будет высокой), его глубины, от количества возбудителей, попавших в рану, от активности микроорганизмов, от иммунного статуса инфицированного человека.
Инкубационный период заболевания в среднем составляет 20-90 дней, однако может варьироваться от недели до одного года. При появлении симптомов летальный исход, как правило, неизбежен.
Смерть обычно наступает в результате поражения дыхательного центра, что влечет за собой остановку дыхания.
Кто в группе риска?
- Подвергшиеся укусам домашних или диких животных.
- Жители сельской местности, держащие дома животных, не вакцинированных от бешенства.
- Путешествующие по развивающимся странам (по Африке, Юго-Восточной Азии).
- Выезжающие на природу и контактирующие с дикими животными (лисицами, енотами, летучими мышами и др.)
- Охотники, звероловы.
- Служащие зоопарков, питомников, приютов для животных.
- Ветеринары.
- Работающие с вирусом бешенства в лаборатории.
Диагноз "бешенство" предполагается при наличии симптомов заболевания после укуса животного и подтверждается исследованием образца кожи с затылка, выделением вируса из слюны, слезной и спинномозговой жидкости.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). Уровень лейкоцитов может быть повышен.
- Общий анализ мочи. При бешенстве может отмечаться значительное увеличение числа лейкоцитов в моче при отсутствии бактериального воспаления.
- Исследование крови, направленное на определение антител к возбудителю бешенства. В ходе анализа с помощью специального иммунофлюоресцентного окрашивания выявляется наличие в крови молекул, вырабатываемых иммунной системой в ответ на попадание в организм вируса бешенства. Диагноз подтверждается при значительном (4 и более раза) повышении количества (титра) антител к вирусу бешенства у больных, которые не подвергались вакцинации.
- Определение возбудителя бешенства в биологических жидкостях и тканях организма.
- Исследование биоптатов (фрагментов тканей) кожи затылка, отпечатков роговицы. В полученный материал добавляются меченые антитела (молекулы, специфически связывающиеся с молекулой вируса бешенства). Под воздействием ультрафиолетового излучения комплекс из вирусов, "склеенных" с антителами, дает характерное зеленоватое свечение, что говорит о присутствии вируса бешенства во взятом материале. Данный анализ является наиболее достоверным в течение первой недели заболевания.
- Исследование генетического материала вируса методом полимеразной цепной реакции (ПЦР). Может использоваться слюна, кровь, спинномозговая жидкость, а также пораженные ткани. Достоверность результатов приближается к 100 %.
- Исследование тканей мозга в ходе электронной микроскопии. Производится взятие участка ткани мозга (биопсия), который затем подвергается специальному окрашиванию и изучается под электронным микроскопом, который позволяет достичь очень высокой степени увеличения. При этом в пораженных вирусом бешенства клетках нервной ткани выделяются специальные включения или обнаруживается сам вирус.
Другие методы исследования
- Электроэнцефалография (ЭЭГ) – это метод, оценивающий электрические потенциалы головного мозга.
Специфического лечения бешенства не существует. Как правило, заболевание неизлечимо и приводит к летальному исходу.
При укусе дикого животного проводится промывание, тщательный осмотр на предмет инородных тел (например, сломанных зубов) и хирургическая обработка раны. Затем срочно вводятся иммуноглобулины – специальные клетки иммунной системы. Далее в течение двух недель проводится вакцинирование пациента (всего применяется 5 вакцин). Только этот способ позволяет предотвратить заболевание.
После укуса за домашним животным необходимо наблюдать в течение примерно 10 дней и при появлении симптомов бешенства срочно обратиться к врачу для принятия мер по иммунизации пациента. Источник бешенства – больное животное – необходимо изолировать.
Лечение бешенства направлено на облегчение его симптомов – снятие судорог, уменьшение боли. Для этого применяются, соответственно, противосудорожные, обезболивающие, успокаивающие лекарственные препараты.
Для уменьшения контакта с потенциальными раздражителями больной помещается в специальную палату.
Восполняются потери жидкости, минеральных веществ; проводится искусственная вентиляция легких.
- Людям, входящим в группу риска развития бешенства, следует обязательно пройти вакцинацию.
- После укуса дикого животного необходимо тщательно промыть рану водой с мылом и срочно обратиться к врачу, чтобы пройти курс иммунизации и вакцинации против бешенства.
- Профилактическая вакцинация домашних животных.
- Домашних животных следует держать дома и контролировать их при нахождении на улице. Для этого могут применяться клетки и закрытые загоны. Это поможет избежать заражения домашних животных от диких. Следует уделить особое внимание кроликам, морским свинкам, хомякам и другим мелким питомцам, так как они не могут быть вакцинированы против бешенства. Нередко домашнее животное заражается за городом, где у него есть возможность контактировать с дикими, например коты, собаки могут убегать в лес и контактировать там с инфицированными грызунами, лисицами.
- Следует соблюдать правила общения при встрече с бродячими животными – не трогать их, не гладить во избежание укуса.
- Необходимо избегать контакта с дикими животными (например, лисами, енотами). Здоровые дикие животные сами избегают людей, поэтому зверь, который не боится людей и не пытается убежать, должен вызвать подозрение.
- Поводом для обращения к врачу может стать и укус домашнего животного, например в случае если вы не знаете, может ли быть оно заражено бешенством, и тем более если животное в течение нескольких дней после укуса погибло.
Рекомендуемые анализы
- Общий анализ крови
- Общий анализ мочи
Литература
- Dan L. Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison's principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
- Manning SE, Rupprecht CE, Fishbein D, et al. Human rabies prevention--United States, 2008: recommendations of the Advisory Committee on Immunization Practices. MMWR Recomm Rep. May 23 2008;57:1-28.
- Hemachudha T. Human rabies: clinical aspects, pathogenesis, and potential therapy. Curr Top Microbiol Immunol. 1994;187:121-43.
- Gerald L. Mandell. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases: Expert Consult Premium Edition. Churchill Livingstone, 2009.
Столбняк является тяжелым острым инфекционным заболеванием, характеризующимся поражением нервной системы и проявляющимся тоническими и клоническими судорогами, приводящими к асфиксии. Смертность составляет 40-78%.
Микроб столбняка - постоянный обитатель кишечника травоядных животных. Споры возбудителя сохраняются годами в почве, на различных предметах. Для его жизни кислород не нужен. Его экзотоксин по токсичности уступает только ботулиническому токсину, и он не всасывается через слизистую желудочно-кишечного тракта.
Заболевание связано с травмами, особенно ног, при ходьбе босиком, уколами колючих кустов, занозами. Особенно опасны раны с глубокими карманами. Токсин по двигательным волокнам периферических нервов доходит до спинного, продолговатого мозга и сетевидного образования, поражая вставочные нейроны полисиналтических рефлекторных дуг. В результате этого возникают тонические и тетанические судороги, сопровождающиеся переломами костей, разрывами мышц и сухожилий.
Инкубационный период в среднем длится 5-14 дней (от 1-3 до 30 дней). Затем наступает продром, когда появляется головная боль, потливость, раздражительность, подергивание мышц в области раны. С началом болезни возникает тризм-напряжение жевательной мускулатуры, и больному трудно открыть рот, далее появляются судороги мимических мышц, затруднено глотание. Больной находится в постели из-за судорог на затылке и пятках. Судороги возобновляются при незначительных раздражителях (свет, прикосновение).
Для профилактики болезни противостолбнячная сыворотка вводится как можно раньше, наблюдение за больным продолжается не менее часа из-за возможности развития анафилактического шока.
Бешенство - это острая вирусная болезнь теплокровных животных и человека, характеризующаяся поражением центральной нервной системы. Она смертельна для человека.
Луи Пастер в 1885 году разработал антирабическую вакцину, во всем мире создавались Пастеровские станции, проводившие прививки против бешенства.
Это заболевание является зоонозом, резервуаром вируса служат лисицы, волки, собаки и кошки. Заражение происходит при укусе и ослюнении, восприимчивость к вирусу всеобщая.
Вирус распространяется по нервным волокнам в центральную нервную систему, что приводит к повышению рефлекторной возбудимости с последующим развитием параличей. При этом происходит поражение высших вегетативных дентров в гипоталамусе, подкорковых узлов и продолговатого мозга. Выделение вируса со слюной обеспечивает его передачу.
Инкубационный период длится от 10 до 90 дней (у детей при укусах в голову и руки он меньше, а при укусах в ногу больше). Продром длится от 1 до 3 дней: рубец в месте уку са припухает, появляется зуд, общее недомогание, страх и тоска. Период разгара болезни характеризуется возбуждением - повышена частота дыхания и сердечных сокращений, имеются пароксизмы гидрофобии (чувство ужаса при виде воды и упоминании о ней). У больного наблюдается психомоторное возбуждение - агрессия и проявление нечеловеческой ("бешенной") силы, помрачнение сознания и обильное слюноотделение (слюна стекает изо рта).
Паралитическая стадия наступает за 1-3 дня до смерти, наблюдаются вялость, апатия, обильное выделение слюны, но больной может пить и есть. Смерть наступает от паралича дыхательного или сердечно-сосудистого центров.
Для профилактики заболевания рану после укуса следует промыть мыльным раствором и смазать концентрированным спиртовым раствором йода. Вакцина вводится в подкожную клетчатку живота в течение 20-25 дней, затем проводят 2-3 курса ревакцинации с интервалом 10 дней.
Сибирская язва - это острая бактериальная зоонозная инфекция, характеризующаяся интоксикацией, развитием серозно-геморрагического воспаления кожи, лимфоузлов и внутренних органов и протекающая в виде кожной (с образованием в большинстве случаев специфического карбункула) или септической формы.
Заболевание известно очень давно и широко распространено в Сибири, за что и получило такое название. Споры сохраняются в почве очень долго, поэтому эта болезнь будет вечно сопутствовать человеку. Источником микроба является скот. Инфицирование человека происходит при контакте с больным животным, гораздо реже через алиментарный, воздушно-пылевой и трансмиссивный (через укусы слепней) пути.
Если микроб попадает через кожу, то развивается сибиреязвенный карбункул, диаметром до 10 см (безболезненный), с сопутствующим ему лимфаденитом. При кожной форме прогноз благоприятен, при септической - весьма серьезен.
Лечение проводится противосибиреязвенным иммуноглобулином, антибиотиками. Трупы животных, погибших от сибирской язвы, следует сжигать, так как при их закапывании скотомогильники становятся источниками инфекции.
Чума - острое природно-очаговое заболевание, считающееся особо опасной карантинной инфекцией. Она характеризуется лихорадкой, тяжелой интоксикацией, серозно-геморрагическим воспалением в лимфоузлах, легких и других органа, а также сепсисом. Название болезни происходит от увеличенных воспаленных лимфатических узлов, напоминающих по внешнему виду бобы. Передача происходит с участием крысиной блохи.
В мире было три пандемии чумы: первая в шестом веке, унесшая 100 миллионов жизней, вторая в 1348 году - 50 миллионов (Одна четвертая населения Европы), третья в 1894 - 87 миллионов (Кантон и Г онконг).
Возбудитель находится в природных очагах, носители его суслики, сурки, крысы, полевки и хомячки. Вторичные очаги возникают при заражении домашних крыс и мышей. Заражение происходит через укусы блох, контакт с животными, через зараженную пищу, с воздухом. Возбудитель размножается в лимфоузлах, вторичные очаги воспаления возникают в различных органах.
Температура тела поднимается до 40°С, поражается нервная система (у больного бред, галлюцинации или заторможенность), тахикардия, увеличены печень и селезенка. Клинические формы чумы: кожная, бубонная, септическая и легочная. Прогноз заболевания весьма серьезный. Вакцинация снижает заболеваемость. Эффективная вакцина создана была в 1926 году в России.
Вирусные гепатиты представляют собой группу заболеваний, характеризующихся поражением печени с развитием общетоксического синдрома, гепато-спленомегалии, нарушением функции печени и нередко сопровождаемых желтухой. На сегодняшний день известно несколько форм гепатитов.
Гепатит А или болезнь Боткина- острое инфекционное заболевание с фекально-оральной передачей возбудителя, при котором происходят воспалительные и некробиотические изменения в печеночной ткани, проявляющиеся синдромом интоксикации, иногда желтухой, нарушением функции печени, увеличением печени и селезенки. Возбудитель (вирус) поступает из кишечника в кровь, затем попадает в печень. Очень часто бывает спонтанное выздоровление.
Гепатит В характеризуется преимущественным поражением печени с развитием острой печеночной недостаточности, цирроза печени и гепатомы. Возбудитель гепатита В находится в семенной жидкости, влагалищном секрете, спинномозговой жидкости, женском молоке, слюне, моче за 1,5-2 месяца до первичных клинических проявлений заболевания.
В мире насчитывается более 350 миллионов вирусоносителей этого заболевания. Гепатит В, как и СПИД, характеризуется перкутанным механизмом (через кожу и слизистые) передачи возбудителя с последующим внедрением чируса в гепатоциты. Чаще всего гепатитом В болеют наркоманы, проститутки, гомосексуалы-мужчины. В России в настоящее время проживает 2,5 миллиона носителей гепатита В.
Клиническая картина характеризуется нарастанием желтухи и интоксикации с развитием острой печоночной недостаточности, сопровождающейся сокращением размеров печени, кровоточивостью и даже развитием комы в тяжелых случаях.
Гепатит С - так называемый вирусный гепатит ни А, ни В с парентеральным механизмом инфицирования (пострансфузионный гепатит). В клинике преобладают безжелтушные и легкие формы, имеется склонность к хронизации процесса у 40-50% больных. Возбудитель-вирус гепатита С имеется в крови и других биологических жидкостях (семенная жидкость и так далее).
Гепатит Д - передача возбудителя также происходит половым и парентеральным путем, очень часто вместе с гепатитом В. Прогноз данного заболевания неблагоприятный.
Гепатит Е - механизм заражения фекально-оральный. Он склонен к эпидемическому распространению, течение доброкачественное, но неблагоприятно у беременных женщин. Распространен в Азии, Африке и Средней Азии бывшего СССР.
Ботулизм - тяжелое токсико-инфекционное заболевание, характеризующееся поражением нервной системы (продолговатый и спинной мозг) и преобладанием бульварного и офтальмоплегического синдромов. Возбудитель находится в почве, его токсин является наиболее сильным ядом. Поражение человека происходит при употреблении продуктов домашнего консервирования.
Клиническая картина заболевания характеризуется наличием периферических параличей. Болезнь развивается остро, появляются тошнота, рвота, понос, боли в эпигастральной области, мышечная утомляемость и слабость, сухость во рту. Далее присоединяются парез аккомодации и двоение в глазах, опущение верхних век, косоглазие, горизонтальный нистагм. Нарушаются глотание и речь (осиплость голоса, афония). В результате пареза дыхательных мышц происходит остановка дыхания. Прогноз болезни очень серьезный.
Пострадавшему прежде всего нужно промыть желудок и сделать сифонные клизмы, использовав до 10 литров воды. Противоботулиническая сыворотка вводится в первые три дня болезни. Для профилактики заболевания не следует употреблять консервированные продукты, если имеется вздутие консервной банки или крышки у стеклянной банки.
Холера - заболевание, имеющие фекально-оральный механизм заражения, с развитием дегидратации и деминерализации в результате водянистого поноса и рвоты. До 1817 года холера была эндемической болезнью в районе рек Ганг и Брахмапутра, ас 1817 по 1926 гг. было шесть пандемий.
Источником заражения является инфицированный человек, выделяющий в первые 4-5 дней болезни во внешнюю среду за сутки до 10-20 литров испражнений, содержащих в 1 мл 10 б - 10' вибрионов. Вибрио но носительство может продолжаться до нескольких месяцев или пожизненно.
Заражение происходит через воду: питье сырой воды, мытье овощей и фруктов, купание. Установлено, что рыбы накапливают и сохраняют вибрионы. Их также переносят мухи и тараканы. Наблюдается четкая сезонность заболевания.
Инкубационный период в среднем продолжается 48 часов. Большое количество испражнений объясняется секрецией жидкости в кишечнике и нарушением ее всасывания в толстом кишечнике. Кал напоминает рисовый отвар из-за нахождения в нем участков слизистой оболочки кишечника. В особо тяжелых случаях шок развивается через 12 часов после проявления первых клинических симптомов.
Читайте также:


