Алкогольный гепатит можно делать операцию геморроя

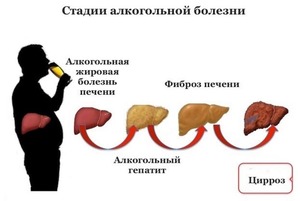
Алкогольный гепатит – это совокупность дегенеративных и воспалительных процессов, которые происходят в печени и обусловлены регулярным приемом больших доз этанола.
Вероятность развитие АБП напрямую зависит от объема потребляемых этанолсодержащих напитков и регулярности этого процесса. При этом вид алкоголя неважен: пиво, водка, вино – всё это создает хорошее подспорье для появления АБП.
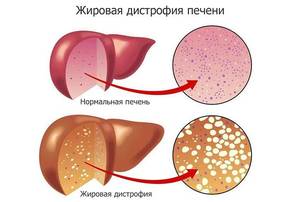
Алкогольный гепатит развивается не сразу: при регулярном употреблении критических доз этанола сначала у пациента формируется жировая дистрофия печени и только потом алкогольный стеатогепатит. На завершающем этапе болезнь перетекает в цирроз печени.
Причины развития
Основная причина появления гепатита этого вида – частое употребление алкоголя. Когда он попадает в организм, только незначительная его часть (20 %) обезвреживается в пищеварительном тракте и выводится легкими. Оставшееся количество спиртного перерабатывает печень. В этом органе алкоголь превращается в ацетальдегид (токсин), а затем в уксусную кислоту.
Обратите внимание! При злоупотреблении алкогольными напитками ацетальдегид накапливается в печеночных клетках.
В результате этого происходит следующее:
- нарушается процесс образования жирных кислот;
- увеличивается выработка факторов некроза опухоли (появляется воспаление);
- возрастает количество триглицеридов.
Последствием всех этих изменений становится замещение здоровых клеток органа соединительной тканью: развивается фиброз печени. Если лечение не проводится, со временем появляется цирроз.
Вероятность возникновения алкогольного гепатита увеличивают такие факторы:
- прием большого количества этанолсодержащих напитков за один раз;
- частота и продолжительность употребления спиртного (болезнь развивается при ежедневном его приеме в течение 5-7 лет);
- перенесенный вирусный гепатит;
- генетическая предрасположенность;
- неправильное или неполноценное питание (приводит к дефициту полезных веществ);
- лишний вес;
- длительный прием препаратов, оказывающих токсическое действие на печень;
- наличие аутоиммунных заболеваний;
- пол человека, употребляющего алкоголь: у женщин склонность к развитию болезни выше.
Алкогольный гепатит условно делят на виды. Критерии, согласно которым проводится его классификация:
- Особенности проявления. Заболевание бывает:
- острым;
- хроническим.
- Тяжесть патологии. Выделяют такие ее степени:
- легкая;
- средняя;
- тяжелая.
- Характер изменений в печени. Виды гепатита:
- персистирующий;
- прогрессирующий.
Симптомы алкогольного гепатита
В зависимости от формы проявления болезни выделяют следующие симптомы алкогольного гепатита:
- Персистирующий гепатит : симптомы его довольно скудные, состояние пациента стабильное, периодически отмечается тяжесть в подреберье справа, тошнота, чувство полноты в желудке, отрыжка. Пациент может не знать о развитии у него заболевания. Иногда его выявляют при обследовании.
В случае прекращения употребления этанолсодержащих напитков возможна стабилизация и обратное развитие изменений в печени. При своевременном выявлении и проведении лечебных мероприятий, соблюдении здорового способа жизни гепатит на этой стадии можно вылечить. При продолжении употребления алкоголя болезнь будет прогрессировать. - Прогрессирующий гепатит отмечается у каждого пятого пациента с алкогольным гепатитом. Заболевание предшествует циррозу печени, образованию участков некроза ткани (полного омертвения), необратимого процесса. Для прогрессирующего гепатита характерны такие симптомы: желтушность, боли в области подреберья, лихорадка, рвота, понос.
В зависимости от развития и течения болезни выделяют особенные признаки гепатита. Заболевание может быть острым (желтушным, латентным, фульминантным и холестатическим) и хроническим. Если у первого симптомы проявляются ярко, выраженно (пациент может пожелтеть, испытывать боли и ухудшение состояния), то у второго течение может быть бессимптомным и выражаться слабо.

ОАГ, или острый алкогольный гепатит считается быстро прогрессирующим заболеванием, разрушающим печень. Проявляется после длительных запоев.
Выделяют четыре формы:
- Желтушная – слабость, боли в области подреберья, анорексия, рвота, диарея. У мужчин наблюдается желтуха без кожного зуда, похудение, тошнота. Печень увеличивается, уплотняется, гладкая, болезненная. Руки пациента дрожат, могут проявляться асцит, эритема, бактериальные инфекции, повышение температуры.
- Латентная – диагностируется только лабораторным методом, биопсией, скрытое протекание.
- Холестатическая – встречается редко, симптомами служат сильный зуд, бесцветный кал, желтуха, темная моча, нарушение мочеиспускания.
- Фульминантная – симптомы прогрессируют, наблюдаются геморрагии, желтуха, почечная недостаточность и энцефалопатия печени. Из-за комы и гепаторенального синдрома наступает смерть.
У данного заболевания симптому могут отсутствовать. Характерно постепенное повышение активности трансаминаз с доминированием АСТ над АЛТ. Иногда возможно умеренное повышение показателей синдрома холестаза. Признаки развития портальной гипертензии отсутствуют. Диагноз ставится морфологически – свойственны гистологические изменения, которые соответствуют воспалению с учетом отсутствия признаков развития цирротической трансформации.
К критериям алкогольной зависимости относят:
- Употребление больным алкоголя в больших количествах и непрерывное желание его принятия;
- На покупку и употребление алкогольной продукции тратится большая часть времени;
- Употребление алкоголя в крайне опасных для здоровья дозах и/или ситуациях, когда этот процесс противоречит обязательствам перед обществом;
- Непрерывность приема алкоголя даже с учетом усугубления физического и психологического состояния больного;
- Увеличение дозы потребляемого алкоголя в целях достижения желаемых эффектов;
- Проявление признаков абстиненции;
- Потребность в приеме алкоголя для последующего уменьшения абстиненции;
Врач может диагностировать алкогольную зависимость на основании любых 3-х из перечисленных выше критериев. Злоупотребление алкоголем будет выявлено с учетом наличия одного или двух критериев:
- Употребление алкоголя вне зависимости от развития психологических, профессиональных и социальных проблем больного;
- Повторное употребление алкоголя в опасных для здоровья ситуациях.
Осложнения
Алкогольный гепатит опасен сам по себе из-за риска разрушения печени, но он может привести и к ряду осложнений:
- цирроз печени — рубцевание тканей, сморщивание органа, нарушение ее функций;
- варикозное расширение вен пищевода и кровотечение из них — опасное для жизни осложнение. Рубцовая ткань в печени мешает нормальному кровотоку, что вызывает увеличение вен в пищеводе. Если они разрываются, последствием может стать смерть в связи с кровоизлиянием;
- энцефалопатия вследствие неспособности печени переработать и вывести токсины. Это может привести к изменениям в психическом состоянии (спутанность сознания, перевозбуждение) и коме;
- асцит (брюшная водянка) ведущий к сдавливанию и нарушению работы внутренних органов. До 50% больных умирает в течение двух лет.
Диагностика
Диагностика имеет определенные трудности. Легкое течение заболевания может не сопровождаться никакими специфическими симптомами, и заподозрить его можно только при обнаружении изменений лабораторных показателей.
Лабораторными признаками острой формы являются лейкоцитоз, реже – лейкопения (при токсическом воздействии алкоголя на костный мозг), В12-дефицитная анемия, ускоренная СОЭ, а также повышение маркеров повреждения печени. Ультразвуковое исследование печени выявляет увеличение ее размеров, неоднородность структуры, контуры ровные. Магнитно-резонансная томография (МРТ печени) определяет коллатеральный печеночный кровоток, сопутствующее повреждение поджелудочной железы.
При хронической форме ультразвуковое исследование печени выявляет незначительное либо умеренное увеличение печени, повышение ее эхогенности, однородность структуры. Лабораторные показатели изменены умеренно. Биопсия печени при алкогольном повреждении позволяет выявить специфические признаки воспаления, фиброза, некроза. Выраженность повреждения зависит от формы заболевания и его длительности.
Как лечить алкогольный гепатит
- Исключение приема алкоголя.
- Соблюдение диеты.
- Медикаментозная терапия.
При необходимости лечение дополняется оперативным вмешательством (вмешательствами).
Питание и диета
Голодание при гепатите противопоказано. Энергетическая ценность питания должна быть не менее 2000 калорий в сутки для мужчин и 1700 для женщин. Суточное получение белка – не менее 1 г на 1 кг массы тела, углевода – более 400 г, жиров – менее 80 г. Продукты должны обязательно содержать много витаминов (особенно группы В, фолиевой кислоты, дефицит которых всегда наблюдается у алкоголиков).
При гепатите назначается диета № 5. Пациенту можно и нельзя употреблять такие продукты:
| Можно | Нельзя |
|
|
Диета разработана таким образом, что обеспечивает полноценное питание, способствует нормализации процесса работы желудочно-кишечного тракта, печени. Соблюдение диеты даёт гарантию накопления гликогенов в печени, что приводит к нормализации жирового и холестеринового обмена. Желчеотделения хорошо стимулируются, и нормализуется вся деятельность желудочно-кишечного тракта.
Как правило, диета назначается не только в момент лечения острых форм алкогольного гепатита, при лечении холецистита, желчекаменной болезни, цирроз печени в случае отсутствия печёночной недостаточности, послеоперационные периоды. Содержание полного рациона белков, углеводов, ограничение жиров и кислот, эфирных масел, холестеринсодержащие продукты, продуктов окисления жиров при жарке приводит к огромной помощи организму в период заболевания, ремиссии является очень полезным.
Основой питания является отварная пища, в редких случаях тушёная. Продукты должны быть крупно порезаны, без измельчения. Мясо, рыба большими отварными кусками, один на приём. Процесс пассеризации овощей (пассировка) при приготовлении подливки, зажарки исключается. Зажарка исключается полностью. Холодные блюда и холодная вода не должна быть в рационе по причине излишнего раздражения желудочно-кишечного тракта, ведёт к замедленному процессу переваривания пищи.
Медикаментозное лечение
При алкогольном гепатите назначаются препараты:
Нужно обратить внимание, что допускать развития запоров здесь нельзя: при задержке стула нужно сделать клизму и увеличить дозировку препаратов лактулозы.
Острый алкогольный гепатит лечится только в стационаре.

Гепатопротекторы
Выделяют 5 групп гепатопротекторов:
- Препараты расторопши (Силимар, Сибектан, Карсил, Гепабене, Легалон) оказывают выраженное антиоксидантное (уменьшают влияние окислительных процессов) и иммуностимулирующее действие.
- Препараты с действующим веществом адеметионин (Гепртрал, Адеметионин) обезвреживают токсины, улучшают отток желчи.
- Урсодеоксихолевая кислота из медвежьей желчи или синтетический препарат Уорсан оказывают желчегонный эффект и противофиброзное действие.
- Средства животного происхождения, стимулирующие регенеративные процессы в печени (Сирепар, Гепатосан).
- Средства, содержащие эссенциальные фосфолипиды (Эссливер Форте, Эссенциале Форте Н) – одни из лучших лекарств. Оказывают антиоксидантный эффект, противовоспалительный, повышают детоксикационную функцию печеночных клеток, стимулируют развитие новых клеток.
Операция
При алкогольном гепатите могут выполняться паллиативные операции. Они облегчают состояние больного, но не устраняют основной проблемы. Это:
Данные вмешательства применяются, в основном, уже на стадии цирроза.
Существует и радикальная операция, которая решает проблему гибели печеночных клеток – это пересадка донорской печени (точнее, участка печени). Такое вмешательство может быть выполнено в зарубежных клиниках – за 150-200 тыс евро. Его можно выполнить дешевле в отечественных больницах, но в этом случае возможно длительное ожидание такой операции.
Прогноз лечение — сколько живут с алкогольным гепатитом?
Без лечения прогноз алкогольного гепатита негативный – продолжительность жизни при токсической болезни печени, согласно патологической анатомии и патанатомии зависит от индивидуальных особенностей организма, его выносливости и стадии болезни. При должном лечении можно купировать проблему и продолжать вести привычный образ жизни, при условии полного отказа от спиртного.
К сожалению, пациенты, страдающие третьей стадией алкоголизма, продолжают злоупотреблять спиртным после успешного лечения болезни и более 30% из них преждевременно умирают из-за рецидива и осложнений. Поэтому важным аспектом в терапии болезни печени является предварительное лечение алкозависимости.
Профилактика
Профилактика алкогольного гепатита – единственная возможность избежать длительного периода лечения и связанных с этих сложностей. В первую очередь она подразумевает отказ от регулярного употребления этанолсодержащих напитков.
Какова допустимая суточная доза чистого этанола? Для женщин этот показатель составляет 20 г, для мужчин порог немного выше – 40 г. Расчеты необходимо производить, исходя из факта, что в 1 мл алкоголя содержится около 0,79 г этанола.
Лучшее решение для людей, которые стремятся сохранить своё здоровье — это вообще отказаться от употребления алкоголя.
Разовьется или нет алкогольный гепатит у человека, который периодически потребляет спиртное, зависит от многих факторов: объема выпиваемых напитков, образа жизни, наследственности, характера питания и т.д. В любом случае, рисковать не стоит: если не хватает сил победить алкогольную зависимость, нужно обращаться к специалистам и своевременно начинать комплексное лечение.

При современном уровне медицины массивные хирургические вмешательства давно уже стали привычными и, как правило, хорошо переносятся пациентами. Но это всегда большой риск, так как иногда человеческий организм дает сбои, после чего проявляются различные патологии, в том числе печеночные.
Разрешено ли делать операции при гепатитах
Гепатиты B и C передаются гематогенным путем, то есть через кровь, однако это не может стать причиной отказа пациенту, нуждающемуся в оперативном лечении. Есть некоторые ограничения, связанные с состоянием здоровья человека, когда организм не выдерживает чрезмерной нагрузки, что приводит к неблагоприятному исходу.
По срочности операции делятся на две категории: экстренные, плановые. Если лечение запланировано заранее, все вопросы с хирургом урегулированы, то больному остается лишь пройти полное обследование на предмет состояния печени, нарушения в работе других органов и систем, которые могут вызвать осложнения. Рекомендуется сдать АСТ, АЛТ, ГГТП, билирубин. Особое внимание обращают на вирусную нагрузку. При минимальной активности заболевания в организме риск нежелательных эффектов незначительный.
Никто не имеет права отказать больному в проведении необходимой операции по причине выявления вируса гепатита B или C. Нежелание оперировать – это сугубо человеческий фактор, продиктованный страхом заражения, не имеющий под собой юридической почвы. Носителей заболевания лечат на общих основаниях, как и других пациентов.
В экстренных случаях, когда есть угроза жизни человека, обследование на гепатит не проводится вовсе. Анализ требует времени, которого у пациента нет. Даже незначительная заминка может стать фатальной. При этом назначают следующие обследования:
- определение группы крови и резус-фактора;
- тест на свертываемость;
- биохимический, общий анализ крови.

Общий анализ крови
Общеклинические показатели помогут оценить состояние больного и учесть риски. Если точных сведений о наличии вируса гепатита и прочих, передающихся через кровь инфекций, нет, то хирург воспринимает пациента как потенциально опасного. К тому же гепатит имеет продолжительный инкубационный период, когда человек уже заражен, а выявить антитела еще нельзя.
Хирургия подразумевает использование наркоза, что выступает дополнительной нагрузкой для больной печени. Вероятность возникновения угрозы для жизни и здоровья пациента с гепатитом B зависит от многих факторов:
- вида операции;
- применяемой анестезии;
- степени поражения печени;
- наличия сопутствующих патологических процессов в организме.
Обычно наркоз переносится больными гепатитом B неплохо, а вот послеоперационная терапия лекарственными препаратами вредна и дает значительную гепатонагрузку.
Категорически запрещено делать операции при гепатитах C и B, если диагностированы: острая печеночная недостаточность, энцефалопатия, вирусный или алкогольный гепатит в стадии обострения, цирроз, особенно отягощенный почечной или дыхательной недостаточностью, нарушение свертываемости крови. Хирургическое вмешательство проводится только в случае острой необходимости и реальной угрозы жизни.
Обострение заболевания требует сначала комплексной терапии, установления ремиссии и максимальной компенсации поврежденных функций органа. Любые дополнительные патологии, протекающие параллельно с гепатитом, также необходимо вылечить. В противном случае острые признаки и тяжелая симптоматика осложняет проведение операции.
При хроническом гепатите C исследуется активность АЛТ (аланинаминотрансферазы) и АСТ (аспартатаминотрансферазы). Эти показатели наиболее точно определяют степень поражения печени, прогрессирования болезни. Повышение печеночных ферментов в несколько раз является противопоказанием к операции. Если поставлен диагноз цирроз печени, то степень тяжести проверяется по шкале MELD (Model for End-stage Liver Disease). Показатель, превышающий 11, говорит о декомпенсированном заболевании, а индекс свыше 15 не позволяет выполнять хирургические манипуляции.

Регионарная анестезия
Лучше всего для пациентов с гепатитом подходят местная и регионарная анестезии, которые блокируют болевые ощущения на определенном участке тела. Не рекомендуется применять Галотан, так как препарат токсичен для печени. В 20% случаев вызывает ухудшение печеночных показателей, вплоть до некроза.
Возможные последствия
Предварительное обследование призвано максимально оградить пациента от возможных послеоперационных осложнений. Не следует скрывать от лечащего врача информацию о хронических заболеваниях, лекарственных препаратах, принимаемых на постоянной основе. Эти сведения помогут избежать ошибок в результатах лабораторных исследований.
Частота возникновения различных осложнений составляет порядка 35%. Чаще всего наблюдаются:
- обильные кровопотери;
- занесение инфекции, переходящее в сепсис;
- развитие воспалительных процессов;
- тромбоз вен;
- печеночная недостаточность.
Избежать дыхательных расстройств позволит ранняя активизация пациента и проведение специальной дыхательной гимнастики. Реактивный плеврит может развиться во время операции на фоне недостаточного дренирования, плохого оттока лимфы от печени, поддиафрагмального абсцесса.

Асцит
Довольно часто при хирургических вмешательствах наблюдаются кровотечения и пониженное давление, что вызывает снижение циркуляции крови и доставки кислорода в печень. Это может привести к асциту (скоплению свободной жидкости в брюшной полости) и гидротораксу (застою транссудата в плевральной полости).
В случае удаления части печени, длительная гипоксия и гипотония вызывают кровотечения, аллергию, сердечно-сосудистую недостаточность, что, в свою очередь, приводит к печеночной недостаточности культи органа.
Отдельно следует остановиться на рисках для медицинского персонала, связанных с возможностью заражения вирусами гепатита B и C. Биологическая безопасность при работе с режущими, колющими инструментами зависит от различных факторов: стажа (чем меньше опыта, тем чаще ранения), загруженности (усталость плохо сказывается на внимательности, координации), обеспеченности персонала средствами индивидуальной защиты (кольчужные перчатки, очки, аптечки, прививки).
Перед операцией лечащий врач предупреждает пациента о возможных рисках и осложнениях. Решение о целесообразности хирургического вмешательства может принять только опытный доктор на основании комплексной диагностики.
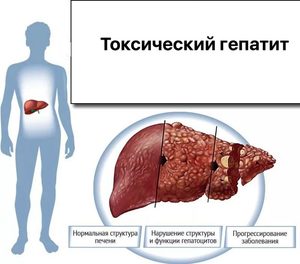
Под алкогольным гепатитом понимают острый или хронический потенциально прогрессирующий дегенеративно-воспалительный процесс в тканях печени, вызванный систематическим употреблением больших доз этанола и способный в большинстве случаев переродиться в цирроз или рак печени.
При поступлении алкоголя в организм основной удар на себя берёт именно печень.
Этиловый спирт в этом органе превращается в ацетальдегид, который разрушает так называемые гепатоциты.
Эти паренхимные клетки погибают, и в кровь попадают токсические соединения — продукты распада этанола, что оборачивается вторичным поражением органа. Своевременно диагностировав гепатит, пациента можно спасти от такого коварного осложнения, как цирроз, и значительно продлить ему жизнь.
Этиология алкогольного гепатита
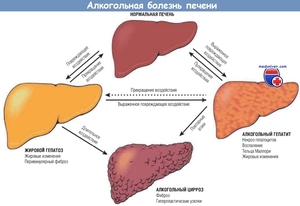
Главной причиной, из-за которой формируется патология, является чрезмерное употребление алкогольных напитков на протяжении длительного времени. По статистике, этот период растягивается до 5–10 лет. Врачи, ссылаясь на Всемирную организацию здравоохранения, говорят о безопасной дозе горячительных напитков в объёме 40 г в сутки для мужчин и 20 г — для представителей слабого пола. При регулярном превышении этой нормы печень испытывает повышенную нагрузку, ацетальдегид и его производные аккумулируются в фильтрующем органе, разрушая его ткани и провоцируя жировой гепатоз.
На фоне жировой дистрофии клеток печени происходит угнетение секреторной функции органа. Если на этой стадии продолжать приём алкоголя, возникает фиброз. Клиническая картина усугубляется тем, что оставшаяся здоровая печёночная ткань перерождается в соединительную, тогда орган уже не в состоянии очищать кровь. Следом за фиброзом возникает цирроз, при котором для пациента прогноз, как правило, неутешительный.
Причины разрушающего влияния спиртосодержащей продукции на печень:
- Под воздействием этанола структурные клетки печени (гепатоциты) отмирают куда быстрее, чем восстанавливаются. Их место моментально занимает соединительная ткань.
- Гипоксия, приводящая к уменьшению гепатоцитов, а затем к отмиранию.
- Продукты распада алкоголя подавляют образование белков в гепатоцитах, в результате чего они набухают (в них повышается содержание воды), увеличивая печень.
Факторы, способствующие развитию гепатита:
![]()
Разовый приём большой дозы алкоголя.- Беспрерывное употребление алкоголя в течение нескольких дней.
- Многолетний стаж употребления спиртных напитков (5 и более лет).
- Генетический фактор.
- Неправильное питание (нехватка витаминов, белков в ежедневном рационе).
- Регулярное переедание, повышенный индекс массы тела.
- Попадание в организм гепатотропных вирусов, которые вызывают инфицирование печени и отмирание её клеток.
Классификация заболевания
В зависимости от формы течения различают следующие виды заболевания:
![]()
Острый. Для него характерно быстрое прогрессирование. За полгода патологический процесс способен привести к циррозу. При повторном распитии алкогольных напитков зачастую отмечается существенное ухудшение самочувствия.- Хронический. Развивается при систематическом и бесконтрольном употреблении больших доз алкоголя, что заканчивается постепенной гибелью клеток печени. При пальпации у пациента обнаруживается незначительное или выраженное увеличение поражённого органа, боль в правом подреберье. Больной предъявляет жалобы на общее недомогание, рвоту, плохой аппетит, расстройство органов пищеварительной системы.
У острой формы заболевания имеется собственная классификация. Учитывая симптоматическую картину, острый гепатит делят на следующие виды:
- Латентный. Характеризуется отсутствием выраженных симптомов. Для уточнения диагноза необходимо микроскопическое исследование печёночной ткани.
- Желтушный. В медицинской практике эта форма гепатита регистрируется чаще остальных. У больного отмечается пожелтение кожных покровов, слабость во всем теле, приступы тошноты, снижение веса, болезненные ощущения в районе печени, расстройство стула. Нередко к заболеванию подключается бактериальная инфекция.
- Холестатический. Главный признак — застой в желчном пузыре. Недуг может годами оставаться незамеченным и проявиться лишь у каждого десятого больного.
- Фульминантный. Выражается в стремительном развитии. За считаные дни состояние человека значительно ухудшается.
Помимо разделения по клинической картине течения, гепатит может протекать в двух формах:
- Персистирующая. Отличается относительной стабильностью проявлений. Вполне обратима и поддаётся излечению, если полностью отказаться от алкоголя. Приблизительно через 2–3 месяца воздержания больной идёт на поправку. Непрекращающийся приём алкогольных напитков неизбежно спровоцирует развитие прогрессирующей формы.
- Прогрессирующая. Выражается в постепенном прогрессировании, что в итоге приводит к тотальному замещению паренхиматозной ткани печени фиброзной соединительной тканью, то есть к циррозу. Бывает лёгкая, средняя и тяжёлая степень активности прогрессирующей формы гепатита.
Симптомы
Группа астеновегетативных симптомов:
![]()
Постоянные головные боли и головокружение.- Ухудшение когнитивных способностей (снижается память, теряется концентрация внимания).
- Общее недомогание.
- Неспособность выдерживать физические нагрузки из появившейся отдышки.
- Субфебрильная температура.
- Бессонница.
- Депрессивное состояние, нервозность.
- Гул в ушах.
- Отказ от еды.
Диспепсические симптомы:
- Рвотные позывы.
- Извержение изо рта кишечного содержимого.
- Приступы икоты.
- Повышенное газообразование.
- Расстройство стула.
- Плохой аппетит.
Болевые симптомы:
- Болезненные ощущения в области левого подреберья, иррадиирующие в спину. Постоянные боли носят ноющий характер.
- Боль усиливается после очередной порции спиртного, жирной пищи, психоэмоционального перенапряжения. Больной жалуется на интенсивную, колющую или режущую боль, распространяющуюся по подреберью.
Симптомы портальной гипертензии:
- Рвота с частицами крови.
- Скопление воды в брюшной полости.
- Кровоточивость геморроидальных узлов.
Повышенное давление в портальной вене (крупный сосуд, транспортирующий кровь в печень для фильтрации из органов ЖКТ) — явный признак прогрессирования заболевания.
По внешнему виду человека можно предположить, что он страдает алкогольным гепатитом. Во внешности происходят следующие изменения:
![]()
Лицо приобретает красноватый оттенок.- Возникает конъюнктивит.
- Телеангиоэктазии (сосудистые звёздочки) по всему телу.
- Кожные покровы выглядят бледно-жёлтыми.
- Укорочение сухожилий и уплотнение кожи на кистях рук, что вызывает проблемы со сгибанием и разгибанием пальцев.
- Покраснение ладоней.
- Тремор рук и ног.
- Снижение мышечной массы, болезненная худоба.
- Сильная отёчность ног на фоне варикозного расширения вен.
Мужчины, испытывающие серьёзные проблемы с печенью, подвергаются феминизации облика:
- На бёдрах и животе откладывается жир.
- Происходит атрофирование мышц верхних и нижних конечностей.
- Выпадают лобковые волосы, уменьшается волосяной покров в подмышечных впадинах.
- Развивается гинекомастия, то есть доброкачественное разрастание молочных желез.
- Атрофируются яички (уменьшаются в размерах, расстраивается их функция).
- Возникает эректильная дисфункция, выражающаяся в невозможности совершить полноценный половой акт.
Состояние больного заметно улучшается, когда он прекращает пить алкоголь. Фазы острого ухудшения самочувствия обусловлены постоянным приёмом спиртных напитков, который приводит к возникновению эпизодов острого алкогольного гепатита.
Для хронического алкогольного гепатита также характерна подобная симптоматика. Однако она носит менее выраженный характер, нежели у острой формы недуга.
Диагностические мероприятия
Чтобы определиться, какую лечебную тактику выбрать, врачу в первую очередь нужно ознакомиться с результатами лабораторно-инструментальной диагностики. Перед этим обязателен очный приём больного.
![]()
Терапевт или гепатолог опрашивает пациента с целью получить детальную информацию, касающуюся того, какие признаки алкогольного гепатита больной отмечает у себя, какая у них интенсивность. Это позволит специалисту понять, с какой формой течения заболевания ему приходится иметь дело.- Изучают историю болезни и анамнез пациента, чтобы выявить предрасполагающие факторы.
- Выполняют пальпацию правого подреберья, изучают состояние кожных покровов в этой области.
Лабораторное обследование на предмет острого или хронического алкогольного гепатита включает в себя:
- Общий анализ крови. В случае гепатита он покажет повышенную скорость оседания эритроцитов, анемию, снижение числа эритроцитов и тромбоцитов.
- Биохимический анализ крови. Позволяет провести диагностику функционирования печени, желудка, поджелудочной железы и т. д.
- Маркеры фиброза печени.
- Коагулограмма.
- Липидограмма.
- Анализ мочи и кала.
Из инструментальных методов диагностики могу понадобиться:
- Ультразвуковое исследование.
- Эндоскопическое исследование.
- Магнитно-резонансная томография.
- Пункционная биопсия.
- Эластография.
- Холангиография.
Лечение
Можно ли вылечить гепатит полностью? Ответ на этот вопрос можно дать, лишь оценив степень запущенности патологического процесса. Вне всякого сомнения, приступать к лечению острой формы необходимо, обнаружив первые признаки заболевания. Чем раньше будут приняты меры, тем выше вероятность благоприятного исхода.
Результат лечения во многом будет зависеть от тяжести недуга, наличия сопутствующих патологий, а также от того, соблюдаются ли больным все рекомендации лечащего врача. В медицинской практике было немало случаев, когда после грамотного терапевтического курса орган полностью восстанавливался. Однако и стабилизацию состояния печени, предотвращение фиброза или онкологии вполне можно считать успешным итогом лечения. Гепатит, вызванный употреблением алкоголя, лечат, применяя комплексный подход.
Если больной не в силах побороть тягу к спиртному, то о выздоровлении не может идти и речи. Возможно, потребуется помощь нарколога, ведь даже минимальная доза алкоголя не только сводит на нет всё лечение, но и может обернуться тяжёлыми осложнениями вплоть до летального исхода.
Для купирования симптомов хронической или острой формы врачи назначают гепатопротекторы. Всего их 5 видов:
![]()
Лекарственные препараты на основе расторопши. Это лечебное растение широко используется в средствах для поддержания активной работы гепатоцитов.- Гепатопротекторы на основе адеметионина. Особое вещество, участвующее в защите клеток печени от разрушения и улучшающее отток жёлчи.
- Препараты, имеющие в составе медвежью жёлчь. Она положительно сказывается на процессах регенерации органа.
- Препараты с эссенциальными фосфолипидами. Стимулируют рост и развитие новых клеток печени.
- Гепатопротекторы животного происхождения. Позволяют активизировать внутриклеточное обновление в поражённом органе.
Витамины выписывают для устранения витаминного дисбаланса, который, как правило, присутствует у больных гепатитом.
При тяжёлой форме заболевания назначают антибиотики, чтобы не допустить развития инфекции. При лечении алкогольного гепатита любой формы крайне важно провести дезинтоксикацию организма посредством курса инъекций специально подобранным препаратом.
При диагностировании финальной стадии, не поддающейся консервативным методам терапии, больному может быть предложено оперативное лечение. Однако стоит сказать, что операция по трансплантации печени является очень дорогой.
Кроме того, что процедура дорогостоящая, не так просто обстоят дела с поиском донорского органа. Донор обязательно должен быть полностью здоров. Часто донором становится родственник. От него требуется не более 60% печени, которая через какое-то время после хирургических манипуляций регенерирует до прежних размеров.
На протяжении всего реабилитационного периода пациент должен принимать иммунодепрессанты. Они необходимы для того, чтобы организм не начал отторгать чужой орган.
Диета
Полноценное и сбалансированное питание — один из залогов успеха при лечении подобного рода заболеваний. Чтобы медикаментозная терапия принесла положительный результат, важно соблюдать определённые правила питания, просто исключить спиртное из своей жизни будет недостаточно.
- Исключить любые жареные блюда. Всю пищу либо готовят в пароварке, либо варят или запекают.
- Свести к минимуму потребление жирной пищи.
- Ограничить потребление красного мяса.
- Отказаться от острых и кислых продуктов, пищи, обладающей желчегонным эффектом.
- Ввести в рацион свежие овощи и фрукты.
- Приём пищи должен быть не реже пяти раз в сутки.
Диету изменяют, учитывая характер гепатита и наличие других болезней. Нужно быть готовым к тому, что диета станет неотъемлемой частью жизни даже после полного выздоровления.
Читайте также: