Активный гепатит с чем отличается от хронического
Хронический активный гепатит – это вирусное заболевание. Количество людей, страдающих им, возрастает в разы. В медицине зафиксированы даже летальные случаи. Можно ли с ним жить? Хронический гепатит - чем лечить и как? Разберемся подробнее.
Особенность заболевания
Хронический активный гепатит – это воспаление клеток печени. Поражаются фиброзные и некротические ткани и клеток печени. Больные этим заболеванием часто жалуются на боль в правом подреберье, тошноту, нарушение аппетита и стула.
За последние 25 лет собрано огромное количество сведений об этом заболевании. Врачи сумели понять механизм развития гепатита и разработать эффективные способы лечения. Изучают этот вопрос несколько врачей, а именно: терапевт, инфекционист, гастроэнтеролог и другие. Конкретная терапия и исход зависят от формы протекания гепатита, возраста пациента и общего состояния организма.
Количество больных этим заболеванием неуклонно растет. По статистическим данным, во всем мире около 400 млн человек страдают хроническим гепатитом В. У около 170 млн зафиксирован хронический гепатит С. При этом с каждым годом к указанным цифрам добавляется около 100-200 млн человек.
Заболевание встречается чаще всего у мужчин с частотой 50 случаев на 100 000 населения.
Классификация
Лечение зависит от формы протекания гепатита. Классифицируется по ряду критериев хронический гепатит:
- степени активности патологии;
- сведениям биопсии;
- этиологии.
Хронические гепатиты клинические имеют свои формы. Классифицируются по причинам появления:
- активный вирусный гепатит В, С, Д, А;
- лекарственный – воспаление печени, спровоцированное приемом гепатотоксичных лекарственных препаратов (например, во время химиотерапии);
- аутоиммунный – хроническое поражение печени, которое имеет обширную область воспаления;
- криптогенный (этиология до сих пор не ясна);
- алиментарный (алкогольный).
Гепатит чаще возникает у детей, молодых людей и беременных женщин.
Хронический активный гепатит подразделяется на такие формы, беря во внимание степени активности патологии:
- минимальная форма – легкая степень развития заболевания, которая ограничивается лишь развитием воспаления;
- активная форма – при этой форме гепатита проявляются яркие симптомы, а воздействие на печень проявляется фиброзом и некрозом;
- лобулярная форма – активно развивается воспалительный процесс в печени, если не лечить, то перетечет в некроз.
Аутоиммунной формой гепатита чаще всего страдают женщины старше 30 лет. В качестве симптоматики отмечают характерную слабость, повышенную утомляемость, желтушность кожи и болезненные ощущения на правой стороне туловища. У 50% больных помимо гепатита проявляются и другие патологии: заболевания щитовидной железы, воспаление суставов, болезни кожи, слизистой оболочки толстой кишки, сахарный диабет и выпадение волос.
Алиментарный (алкогольный) гепатит возникает из-за попадания в организм токсичных и химических элементов. Название формы гепатита указывает на причины его развития. Из-за поступления алкоголя в печени накапливается яд, а параллельно с ним активно синтезируется липопротеин плазмы крови. Постепенно образуется стекловидное прозрачное вещество в печени, которое "привлекает" к себе кровяные клетки и активизирует воспаление.

Алиментарная форма гепатита подразделяется на две формы: хроническую и острую. Данный вид заболевания усугубляется, если мужчина будет за раз принимать 200 г водки, а женщина - 100 г.
Хронический активный гепатит: симптомы
Эта форма гепатита часто возникает в детстве. В основном от этого заболевания страдают девочки.
На ранней стадии диагностировать признаки хронического гепатита практически невозможно, поскольку заболевание протекает без ярко выраженных симптомов. В процессе развития гепатита у больного проявляются специфические признаки. Ярко проявляет себя астения - это психопатологическое расстройство, при котором чувствуется хроническая усталость, повышенная утомляемость, неустойчивость, нарушение сна и истощаемость. У взрослых женщин снижается либидо.
Среди ярко выраженных внешних симптомов заметны сосудистые звездочки на теле, гиперемия ладоней - заболевание, при котором расширяются кровеносные сосуды на ладонях, руки становятся красными.
Признаки хронического гепатита:
- астенический синдром;
- повышенная утомляемость;
- немотивированная слабость;
- нарушается сон;
- психоэмоциональная нестабильность;
- снижение работоспособности;
- увеличение селезенки.
Больные часто жалуются на сильную усталость при выполнении простой бытовой работы.

Если хронический активный гепатит диагностировали у мужчины, то кроме вышеперечисленных симптомов может добавиться гинекомастия. Это заболевание, при котором у мужчины увеличивается молочная железа. На ощупь грудь болит и кажется очень тяжелой.
И у мужчин, и у женщин, страдающих данным заболеванием, выпадают волосы на лобковой части и подмышках.
Активный хронический гепатит, как и неактивный, сопровождается лихорадкой. Возникают кожные васкулиты (иммунное воспаление сосудов), а именно:
- эритема (сильное покраснение кожи);
- крапивница;
- пурпуры (образуются небольшие пятнистые капиллярные кровоизлияния в кожу и под кожу).
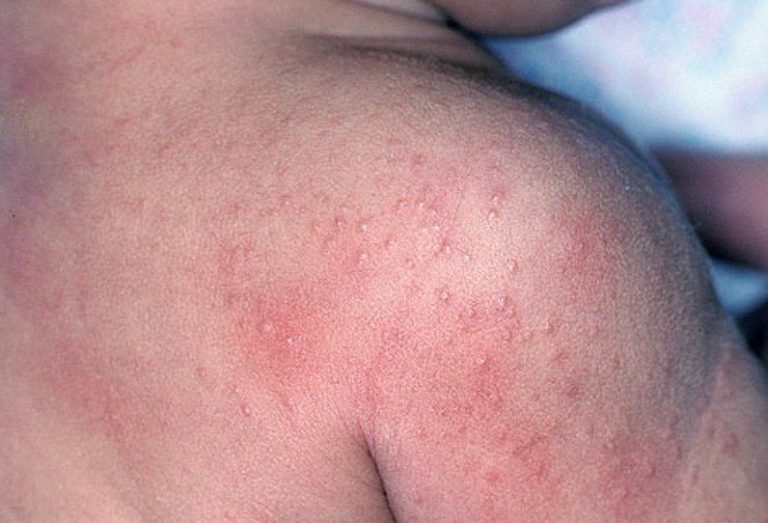
Во время развития данной патологии у больных часто диагностируют гломерулонефрит – хроническое заболевание почек.
Многие пациенты жалуются врачу на потемнение мочи. По измененному цвету моча напоминает черный чай, а кал, наоборот, становится светло-кремовым.
Часто во время протекания заболевания возникает подпочечная желтуха. Бурая пигментация на кожи сигнализирует об этом.
Хронический гепатит иногда может протекать без ярко выраженных симптомов. Патология может маскироваться под желтуху.
Причины
Хронический гепатит влечет за собой поврежденные ткани и клетки печени. Формируется некий ответ иммунитета, включая агрессивные аутоиммунные механизмы. Именно эти составляющие вызывают развитие хронического воспалительного процесса, который длится достаточно долго.
Врачи определили зависимость заболевания от этиологического фактора.
Первоочередной причиной хронического гепатита является активный вирусный гепатит В, С, Д, А, который был перенесен больным ранее. Каждый из этих возбудителей влияет на печень. Гепатит В не провоцирует разрушения клеток печени, а развивается вместе с иммунной реакцией путем воздействия на микроорганизмы в печени и других тканях. Вирусы гепатита С и Д токсично воздействуют на гепатоциты (клетки печени, которые составляют 60-80 % всей массы печени). В результате воздействия они гибнут.
Вторая распространенная причина – интоксикация организма, которая вызывается алкогольным отравлением или приемом лекарственных препаратов (антибиотиков, гормональных средств, противотуберкулезных препаратов). Тяжелые металлы и другие химикаты также могут вызвать интоксикацию организма.
Токсины и продукты метаболизма накапливаются в клетках печени. Со временем происходит сбой их работы, накапливаются желчь, жиры и обменные нарушения. Они провоцируют некроз гепатоцитов. Кроме того, продукты метаболизма (метаболиты) – это антигены, на них активно реагирует иммунная система.
Третья важная причина – нерациональное питание, злоупотребление алкоголем и наркотическими веществами. Спровоцировать хронический гепатит также могут инфекционные заболевания, малярия, заболевания печени и эндокардит (воспаление внутренней оболочки сердца).
Хронический гепатит: стадии
Опираясь на гистологическое исследование и биопсию, отдельно выделяют четыре стадии заболевания:
- 0 стадия – отсутствует фиброз;
- 1 стадия – заметен перипортальный незначительный фиброз (разрастается соединительная ткань вокруг клеток печени и протоков желчи);
- 2 стадия – развивается относительно умеренный фиброз: разрастается соединительная ткань, образуются перегородки. Они соединяют соседние портальные тракты, которые расположены по углам печеночной дольки. Обретает шестиугольную форму;
- 3 стадия – фиброз сильной степени, образуются порто-портальные септы, которые нарушают строение печени;
- 4 стадия – заметны признаки нарушения структуры печени.
Разрастается полностью соединительная ткань и кардинально изменяется структура печени.
Диагностика
Диагностирование хронической формы гепатита должно быть своевременным. Окончательный диагноз врач сможет поставить только на основании клинической картины, результатов инструментального и лабораторного обследований.
- анализ крови на маркеры;
- УЗИ брюшной полости;
- исследование кровоснабжения печени;
- биопсия печени.
Наиболее точный способ исследований – биопсия печени. Благодаря этому методу можно с точностью определить форму и стадию заболевания. Следовательно, назначить эффективный способ лечения.
Для того чтобы врач поставил правильный диагноз, больной должен сдать ряд анализов. В первую очередь необходимо функционально исследовать печень. По полученным анализам врач смотрит, во сколько раз увеличилось количество трансаминаза (ферментов, которые ускоряют химическую обменную реакцию в органе).
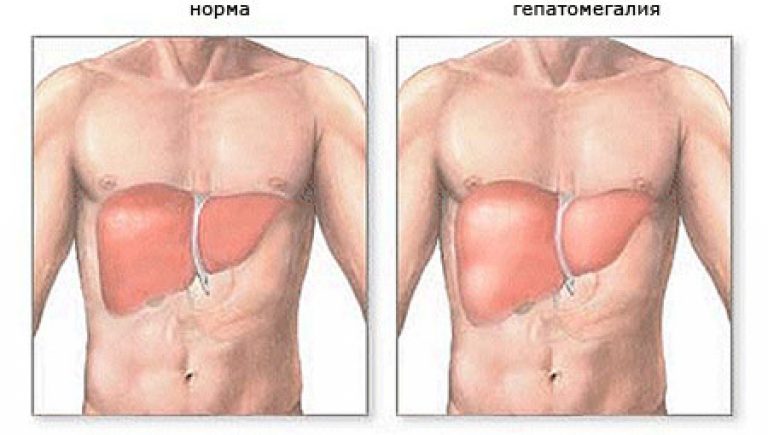
Часто врач назначает больному лапароскопию. Во время проведения этого исследования можно увидеть, насколько увеличилась печень.
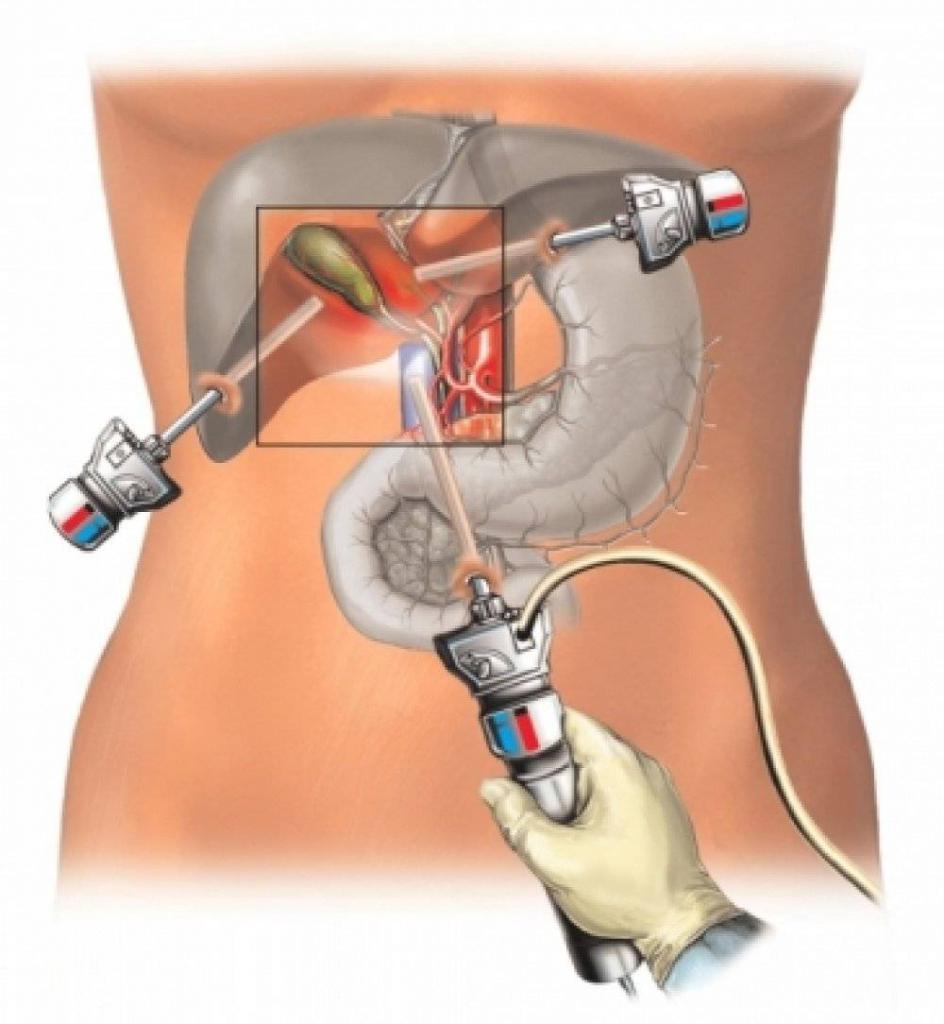
Также при помощи специального инструмента на этой процедуре врач производит уточнение наличия поверхностных узлов. Если они есть, значит у больного портальная гипертензия. Этот синдром указывает на нарушение кровотока и выступает в качестве осложнения при циррозе печени.
Как протекает заболевание?
Хронический активный гепатит протекает довольно тяжело и сложно. У больного обостряется патологическое состояние, усиливаются клинико-лабораторные проявления.
Если заболевание обостряется, то это чревато летальным исходом.
Во время заболевания появляются признаки печеночной недостаточности.
В ряде случаев при активной стадии гепатита образуется цирроз печени. Если врач опытный, то цирроз он выявит на первом диагностировании.
Протекает заболевание опасно. Во время его активной стадии постепенно развивается печеночно-клеточная недостаточность и гипертензия. При этом признаке повышается кровяное давление в воротной вене. Цирроз печени – ведущий симптом. В этом случае необходимо хирургическое вмешательство, однако сделать это невозможно, поскольку заболевание чревато желудочно-кишечным кровотечением.
Чем лечить?
Если врач поставил диагноз "хронический активный гепатит", лечение должно быть направлено на устранение причины развития. Затем необходимо назначить терапию, чтобы купировать симптомы и улучшить общее состояние больного.

Хронический гепатит, симптомы и лечение взаимосвязаны. Курс терапии должен быть комплексным. Обычно пациентам назначается базовый курс, который направлен на снижение нагрузки на печень. Показан малоактивный образ жизни, постельный режим и минимальное количество лекарственных средств. Важно соблюдать специальную диету, в которой будет достаточно количество белков, витаминов и минералов. Следует исключить жирное, жареное, копченое, консервированное, пряное, алкоголь и крепкие напитки (чай, кофе).
Врач обязательно прописывает витаминный курс в инъекциях. Непосредственно показаны такие витамины: В1, В6 и В12.
Если у больного возникают запоры, то врач прописывает мягкие слабительные средства, чтобы улучшить пищеварение – ферментные препараты, в которых не содержится желчь. Терапия включает в себя защиту клеток печень и ускорение восстановительных процессов. Для этого врач назначает гепатопротекторы, которые необходимо принимать в течение 2-3 месяцев и повторять курс приема 2-3 раза в год.
Если у больного вирусный хронический гепатит, то лечение будет проходить сложнее и дольше, так как эта форма заболевания плохо поддается лечению. Здесь главную роль играют иммуномодуляторы, которые косвенным образом влияют на микроорганизмы, активизируя работу иммунитета.
Если возникновение хронического гепатита спровоцировала интоксикация, то необходимо сразу же провести дезинтоксикационную терапию, и следить за тем, чтобы в кровь не проникли токсины. К примеру, прекратить принимать лекарственный препарат, алкогольные напитки и сменить работу (если больной трудился на химическом производстве).
При гепатите С эффективны такие препараты для лечения: "Преднизол", "Лаферон", "Тималин".
Больной, лечащий хронический активный гепатит, должен проходить наблюдение у гепатолога или гастроэнтеролога около 3 лет. После выписки из стационара первые полгода больной должен наблюдаться у врача раз в месяц. Если есть возможность, то исследовать и антитела при хроническом активном гепатите. В первый год лечения необходимо госпитализировать больного на 6 и 12 месяцах, чтобы внести корректировки в терапию.
Профилактика
Люди, страдающие любой формой гепатита, не представляют опасности для окружающих. Миф о том, что это заболевание переносится воздушно-капельным или бытовым путем, остается выдумкой.
Существует один вариант заражения: после контакта с кровью и другими биологическими жидкостями.
Каковы при хроническом гепатите рекомендации по безопасности? Совсем простые:
- необходимо использовать способы контрацепции во время полового акта;
- не пользоваться чужими предметами гигиены;
- проверять обработку инструментов в медицинских учреждениях и салонах красоты.
Экстренная профилактика гепатита В возможна в первые сутки после заражения. Врачи используют человеческий иммуноглобулин, вакцинация против гепатита формы В. Специальная профилактическая мера против этого заболевания до сих пор не разработали.
Прогноз
Прогноз зависит от формы и стадии заболевания. Лекарственная и аутоимунная форма гепатита полностью поддается лечению, а вирусный гепатит практически не лечится и трансформируется в цирроз печени.
При совмещении нескольких возбудителей (например, гепатита В и D) развивается тяжелая форма заболевания. В 70% случаев начинается цирроз печени.
Ваша безопасность – в ваших руках! Берегите себя и будьте осторожны.
Это значит, что у человека очень хорошо работает иммунная система, которая сдерживает развитие гепатита, но антитела еще не выработались, поэтому вирус живет в организме. Такое состояние может продолжаться не одно десятилетие, за которые человек может даже не догадываться, что в его организме есть вирус гепатита.
Выявить носительство гепатита С возможно лишь с помощью лабораторных исследований. Что касается риска заражения, то многое зависит от степени активности вируса. В острой стадии заболевании носитель, не соблюдающий меры предосторожности, становится особо опасным для окружающих, т.к. концентрация вируса в его крови увеличивается. Человек с хроническим гепатитом менее опасен, поскольку число патогенов в его организме снижается.
Чем отличается носитель от больного гепатитом С
Носителями вирусной инфекции называются люди, в организме которых присутствуют следы возбудителя – антитела или вирионы. В большинстве случаев инфекция протекает в хронической форме с незначительным или умеренным воспалением печени.
Многие люди не понимают, что значит носитель вируса HCV. По мнению большинства гепатологов, ВГС-носитель – понятие с нечеткой формулировкой, которое не отражает:
- характера воспаления;
- особенностей заболевания;
- прогноза на выздоровление.
В общем смысле носителем гепатита С считается человек с маркерами HCV без явных признаков воспаления печени. Больными ВГС называются люди с ярко выраженной симптоматикой, проявляющейся при поражении печени гепатовирусами.
В медицинской практике гастроэнтерологи и гепатологи не используют понятие вирусоносительства. Условно всех пациентов с гепатитом С разделяют на 2 группы – с острым и хроническим воспалением печени. При этом выраженность симптоматики напрямую зависит от интенсивности воспалительных реакций в паренхиме.
Лечение
Чтобы вылечить или приостановить спящий гепатит С, необходимо комплексное лечение.
Во всех случаях лечения назначается прием противовирусных препаратов. Они необходимы для проведения терапии, направленной на профилактику, предупреждение обострения заболевания.
В лечебный комплекс входят медикаменты, блокирующие распространение вируса, убивают и выводят пораженные клетки организма.
С помощью иммуномодуляторов пациенту поднимают уровень иммунитета, который борется с вирусом.
Дозировки препаратов и их комбинации назначают врач-инфекционист, гепатолог, в некоторых случаях, гастроэнтеролог.
Носительство с симптомами и без
Носитель вируса гепатита может долгое время не подозревать о наличии в организме вирионов. В 90% случаев патология выявляется случайно при плановом обследовании перед операцией, диагностике других болезней.
При наличии в организме РНК-содержащих вирусов местные и общие симптомы гепатита часто отсутствуют. Иногда носители ВГС жалуются на:
- быструю утомляемость;
- снижение интеллектуальных способностей;
- суставные боли;
- ухудшение аппетита;
- приступы тошноты.
В течении хронического и острого гепатита есть латентная фаза, при которой внешние симптомы заражения отсутствуют. Болезнь маскируется под другие патологии, поэтому обнаружить ее непросто. В случае интенсивного воспаления печени возникают:
- быстрое насыщение;
- апатичность;
- диспепсия;
- дискомфорт в правом боку;
- кратковременная желтуха.
Инкубационный период гепатита составляет 2-23 недели. В редких случаях он затягивается до 26-27 недель. У 95% пациентов острая фаза протекает в безжелтушной форме, поэтому симптоматика скудная. Очень часто воспаление в печени становится хроническим. В 90% случаев выявить вирусоносителей удается только лабораторно при сдаче анализов.
В 60% случаев хронический гепатит выявляется лабораторно через 6-7 месяцев после первых симптомов – недомогания, слабости, расстройств пищеварения.
Какие результаты анализов указывают на носительство вируса гепатита С
Анализ на носительство гепатита осуществляется посредством серологических методик и ПЦР-диагностики. При подозрении на гепатит С назначают:
- тест на содержание АЛТ;
- анализ крови на анти-HCV;
- полимеразную цепную реакцию на РНК вируса.
При выявлении антител к возбудителю гепатита еще нельзя утверждать о его наличии в организме. Согласно статистике, в 15-30% случаев при инфицировании HCV происходит самоизлечение. Поэтому для подтверждения диагноза выполняют дополнительные исследования – УЗИ брюшных органов, биопсию печени.
Определение активности инфекционного процесса в печени при гепатите С
| Интенсивность воспаления | Уровень антиокислительной активности, отн. ед. | АЛТ относительно референсных значений | Активность церулоплазмина, отн. ед. | Индекс Кноделя |
| незначительная | 13-18 | – | – | 1-3 |
| низкая | 24.4-33.5 | менее 5 | 46.5-57.9 | 4-8 |
| умеренная | 15.5-24.3 | 5-10 | 38.0-46.4 | 9-12 |
| высокая | 15.4 | до 10 | до 38 | 13-18 |
По наличию в крови антител (анти-HCV IgM) удается отличить носителя вируса от больного гепатитом. Если по анализу IgM не выявляются, а АЛТ находится в пределах нормы, речь идет о вирусоносительстве.
Может ли носитель заразить другого человека
Носители гепатита с минимальной интенсивностью воспаления печени не жалуются на самочувствие. Но вне зависимости от концентрации РНК-содержащих вирусов в крови они распространяют инфекцию. Вирусные частицы передаются несколькими путями:
- парентерально через инфицированную кровь;
- при половом акте через семенную жидкость и влагалищные выделения.
Наибольшую опасность для окружающих представляют пациенты с вялотекущим (хроническим) гепатитом. Вирус может долго сохраняться на предметах гигиены и медицинских инструментах.
Способы передачи вируса
Как правило, вирус попадает в организм после взаимодействия с зараженной кровью, а именно:
- при инъекциях зараженным шприцем;
- после применения нестерильных медицинских инструментов;
- во время переливания крови с вирусом от донора.
Заразить партнера во время интимной близости носитель гепатита В может в 30 % случаев. Вирус концентрируется и в секрете слюнных желез, поэтому опасность инфицирования посредством поцелуя также вероятна. К группе повышенного риска, медики относят следующих представителей общества:
- граждане, имеющие пристрастие к наркотикам;
- люди, ведущие беспорядочную половую жизнь;
- больные, нуждающиеся в очищении крови методом гемодиализа, а также обслуживающий медперсонал специализированных отделений;
- пациенты с хроническими недугами крови в анамнезе.
Беременная женщина передает этиологический агент вирусного гепатита плоду. Данный путь заражения объясняется несформированным иммунным аппаратом ребенка. При хронической стадии заболевания у родительницы требуется грамотное и скрупулезное планирование беременности. При таких обстоятельствах гинекологи рекомендуют введение антител вируса.
При грудном вскармливании риск передачи вируса от зараженной матери к малышу равен нулю, если последний был ранее привит.
Контакт с секретом слюнных желез и заражение во время поцелуя, посещение стоматологических кабинетов, являются потенциально опасными мероприятиями при кровоточивости десен. Концентрация микроорганизмов возбудителя в слюне увеличивается во время прогрессирования заболевания. Заразиться гепатитом B вследствие укуса комара или воздушно-капельным путем невозможно.
Самым опасным путем заражения считается контакт со спермой или влагалищными выделениями. Заражение в процессе переливания крови в настоящее случается довольно редко, так как донорам назначают ряд диагностических исследований. Актуальным путем считается инъекционное инфицирование, которое характерно для наркоманов.
Продолжительность жизни вирусоносителей
Носительство гепатита С представляет угрозу как для самого носителя, так и для окружающих. При определенных условиях происходит активация вируса, которая чревата воспалением печени. Но само по себе вирусоносительство никак не сказывается на здоровье человека.
Продолжительность жизни носителей ВГС зависит от многих факторов:
- способа приобретения носительства;
- образа жизни;
- иммунного статуса;
- возраста;
- половой принадлежности;
- сопутствующих хронических болезней.
У 1/3 вирусоносителей болезнь переходит в активную фазу спустя 45-50 лет после попадания инфекции в кровь. Еще у 30% ВГС-носителей продолжительность между острым воспалением и цирротическими изменениями в печени составляет 15-20 лет. При быстром прогрессировании гепатита назначается соответствующая иммуностимулирующая или антивирусная терапия.
Носители ВГС, которые не соблюдают врачебные рекомендации, подвергают себя серьезной опасности. Употребление алкоголя, табакокурение и другие вредные привычки негативно влияют на работу иммунной системы. При снижении сопротивляемости организма инфекциям вирионы быстро делятся, что ведет к острому воспалению печени. Течение гепатита у таких пациентов осложняется циррозом и гепатоцеллюлярной карциномой уже спустя 5-7 лет после активации вируса.
Профилактика
Больной является носителем вируса, и может заразить окружающих даже в латентной форме. Поэтому нужно следить за вещами личной гигиены, посещать медицинские и косметологические учреждения, обеспечивающие полную дезинфекцию оборудования.
Больному гепатитом С в неактивной фазе необходимо придерживаться мер профилактики, чтобы не допустить перехода в активную форму. Необходимо полностью отказаться от вредных привычек. Врач должен назначить лечебную диету. Нужно ограничить нагрузку на организм, больше отдыхать, наладить полноценный сон. Полезны умеренные физические упражнения, прогулки.
Лечится ли такое носительство
Вирусоносительство – повод качественно пролечиться. Своевременное уничтожение возбудителя гепатита ведет к полному выздоровлению.
Для борьбы с инфекцией применяются разные методы лечения:
- Иммунотерапия. Для повышения сопротивляемости организма вирусной инфекции носителям HCV назначаются препараты интерферона в комбинации с Рибавирином. Продолжительность 1 курса составляет 25 суток. При выявлении устойчивых штаммов вируса она продлевается до 48 дней. В зависимости от показаний в базисную терапию включают антигистаминные препараты, ферменты для улучшения пищеварения и дезинтоксикационные средства.
- Антивирусная терапия. В современной гепатологии все чаще стали применяться безинтерфероновые схемы лечения. Медикаменты прямого антивирусного действия значительно реже вызывают побочные реакции, повышают шансы на полное уничтожение инфекции в организме носителя. В терапию включаются Даклатасвир, Софосбувир, Ледипасвир, Гразопревир и их дженерики. Лекарства взаимодействуют с нуклеиновыми кислотами и белками возбудителя, препятствуя их самокопированию.
Чтобы уменьшить нагрузку на печень, носители вируса должны придерживаться стола №5 по Певзнеру. В рамках диетотерапии ограничиваются тугоплавкие жиры, продукты, которые стимулируют выработку печеночных ферментов, – консервированные овощи, копченое мясо.
При должном и своевременном лечении удается достичь полного выздоровления. Игнорирование проблемы опасно активацией ВГС, переходом воспаления в хроническую форму.
Профилактические мероприятия
В первую очередь инфицированные больные должны вести здоровый образ жизни, включающий в себя:
- Полный отказ от пагубных привычек.
- Лечебное питание, которое назначает гепатолог или гастроэнтеролог.
- Соблюдение правил личной гигиены.
- Полноценный отдых и соблюдение режима дня.
- Прогулки на свежем воздухе и минимальные физические нагрузки.
- Поддержка иммунитета на высоком уровне.
- Регулярное обследование у врача.
Но, даже в неактивной стадии заболевания вирусоноситель может заразить окружающих. Поскольку гепатит С передается только через кровь (в редчайших случаях через другие биологические жидкости), больному необходимо строго соблюдать правила личной гигиены. И тогда для общества он будет безопасен.
Гепатитом С называют патологию печени воспалительного характера, возникающую вследствие разрушающего действия вируса на орган. Он проникает в организм человека разными путями, но все они связаны с биологическими жидкостями человека. Это могут быть половые контакты, маникюр в салоне красоты или поход к стоматологу.
Нарушение технологии стерилизации инструментов, которыми проводятся такие манипуляции, или отказ от использования средств защиты во время секса может привести к инфицированию данным недугом. Иногда медики ставят диагноз — неактивный гепатит С. Однако неактивная форма гепатита С способна нанести серьезный вред печени и всему организму.
Существует мнение, что раз болезнь неактивна, то и лечения не требуется, что в корне неверно. Такая форма патологии тоже нуждается в терапии, поскольку она может привести к тяжелым последствиям и даже смерти человека, так как продолжает разрушать печень, но без внешних признаков патологического процесса. Рассмотрим особенности развития гепатита С неактивного вида, методы его диагностики и способы лечения.
Правила осторожности для носителя гепатита С
Носители вирусной инфекции должны помнить о возможности заражения других людей гепатитом. Чтобы предотвратить инфицирование членов семьи и окружающих, необходимо:
- сообщать врачам о вирусоносительстве перед проведением диагностических мероприятий, забором крови;
- использовать барьерные контрацептивы при сексуальном контакте;
- предупреждать мастеров тату-салонов и стоматологов о носительстве ВГС;
- пользоваться только личными средствами гигиены.
Возможные осложнения вирусоносительства
Носительство чревато активацией вируса в любое время, интенсивным воспалением печени и переходом гепатита в вялотекущую форму. При хронизации воспаления прогноз на выздоровление ухудшается. В случае тяжелого течения заболевания возникают осложнения:
- апластическая анемия;
- невриты;
- рубцевание печени;
- брюшная водянка;
- портальная гипертензия;
- цирроз печени;
- гепатоцеллюлярная карцинома.
В 90% случаев летальный исход при гепатите наступает в результате цирротических изменений в печени или карциномы.
Читайте также:


