Замена тазобедренного сустава при туберкулезе легкого
Туберкулезом костей и суставов страдает 3-5% людей с легочной формой заболевания. У детей и подростков опорно-двигательная система страдает гораздо чаще, а сама болезнь имеет более тяжелое течение.
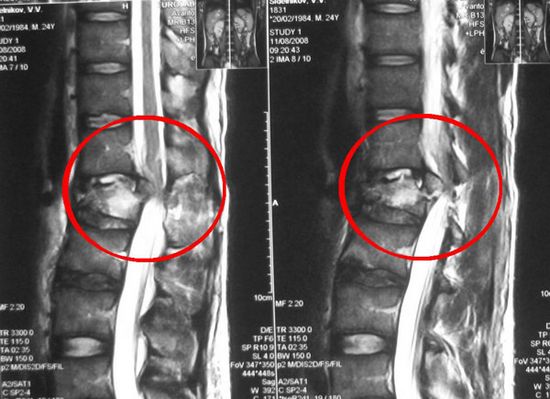
При туберкулезе может поражаться практически любая часть скелета. У половины пациентов в патологический процесс всегда вовлекается позвоночник. Это обусловлено его расположением в непосредственной близости от легких. Что касается тазобедренных, коленных и других крупных суставов, при туберкулезе они страдают немного реже позвонков. Еще реже поражаются скуловые кости, верхняя и нижняя челюсть, кисти и стопы.
Причины и механизм развития патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Туберкулез суставов и костей относится к инфекционным заболеваниям. Он развивается вследствие гематогенного распространения микобактерий по организму. С током крови патогенные микроорганизмы могут заноситься практически в любую часть тела. Проникнув в губчатое вещество костей, они вызывают там развитие специфического воспалительного процесса.
Специфическое воспаление имеет тяжелое течение и характерные отличительные признаки. Оно развивается у людей, инфицированных определенным возбудителем. Специфическое воспаление могут вызывать микобактерии лепры и туберкулеза, бледной трепонемы и некоторых других микроорганизмов.
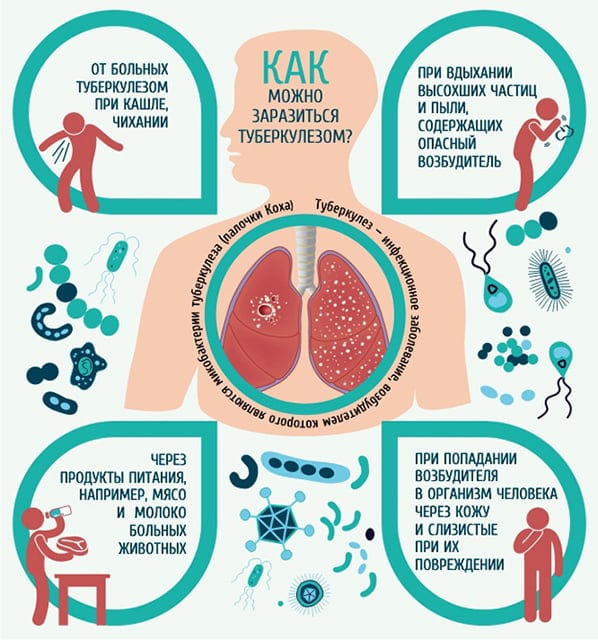
У взрослых людей костный туберкулез обычно развивается на фоне легочного. Палочки Коха попадают в системный кровоток из легких, а оттуда – в костную ткань. Опорно-двигательная система поражается не сразу, а лишь при длительном течении заболевания. Тревожные симптомы появляются довольно рано, что позволяет с легкостью заподозрить и диагностировать патологию.
В детском возрасте болезнь чаще всего является осложнением вакцинации. Вакцинный штамм микобактерий с кровью разносится по организму, вызывая развитие поствакцинального БЦЖ-остита. Заболевание имеет скудную симптоматику и отличается массивной костной деструкцией на фоне хорошего общего состояния ребенка.
Этапы развития костно-суставного туберкулеза:
- Первичный остит.
- Туберкулезный артрит.
- Формирование анкилозов.
Поначалу в патологический процесс вовлекается только губчатое вещество костей. В нем формируются туберкулезные гранулемы и инкапсулированные секвестры. В дальнейшем у человека развивается туберкулезный артрит. Суставные хрящи разрушаются, а в синовиальных полостях скапливается серозно-фибринозный выпот. В случае разрыва суставной капсулы формируются наружные свищи. В итоге полость сустава облитерируется, что приводит к полной потере его функций.
В регионарных и лимфатических узлах при костно-суставном туберкулезе также можно обнаружить специфические изменения. В сосудистых стенках, миокарде и суставах у некоторых больных выявляют параспецифические реакции.
У детей спондилит чаще всего диагностируют в возрасте 2-4 лет, гонит – в 4-7 лет, поражение верхних конечностей – в 15-18 лет.
Симптомы туберкулёза костей и суставов
Для заболевания характерны симптомы общей интоксикации и местные признаки поражения скелета. К первым относятся расстройства сна, ухудшение аппетита, периодические скачки температуры тела и вегетативные нарушения. Интоксикационные явления более выражены у детей и зачастую отсутствуют у взрослых.
Боли в пятке могут быть первым симптомом туберкулеза костей и суставов. Это объясняется ранним развитием патологического процесса в пяточной кости из-за высокой нагрузки на нее во время ходьбы.
Поначалу человека беспокоит постоянная усталость, общая слабость и ночные боли в спине. Со временем болезненные ощущения усиливаются и начинают иррадиировать в другие части тела. При поражении шейного отдела позвоночника боль распространяется на шею и надлопаточную область, грудного – живот и грудную клетку, пояснично-крестцового – нижние конечности.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Для патологии характерны такие симптомы:
- напряжение мышц спины;
- вынужденная неправильная осанка;
- искривление позвоночника;
- резкие боли в спине при нагрузке;
- нарушение походки;
- боль при пальпации остистых отростков позвонков.
Туберкулез позвоночника нередко приводит к тяжелым осложнениям. К ним относятся пролежни, расстройства функций органов малого таза, парезы и параличи мышц нижних конечностей.
Первый признак патологии – это постоянные боли в колене, которые усиливаются при ходьбе, сгибании и разгибании ноги, ощупывании сустава. Периартикулярные ткани становятся отечными и уплотненными. Со временем симптомы становятся более выраженными.
По мере прогрессирования болезни у человека атрофируются мышцы и развивается сгибательная контрактура конечности. Из-за этого ему становится крайне трудно разогнуть ногу в колене. На поздних стадиях в околосуставных тканях могут формироваться свищи и абсцессы. При вторичном инфицировании сустава у больного могут развиваться острые артриты.
Проявляется болями в ТБС, которые со временем усиливаются. Вскоре больному становится трудно ходить и выполнять привычные действия. При туберкулезе тазобедренного сустава отек периартикулярных тканей нарастает медленно, без лихорадки и острых болей. Легкую припухлость удается выявить лишь при внимательном рассмотрении или пальпации.
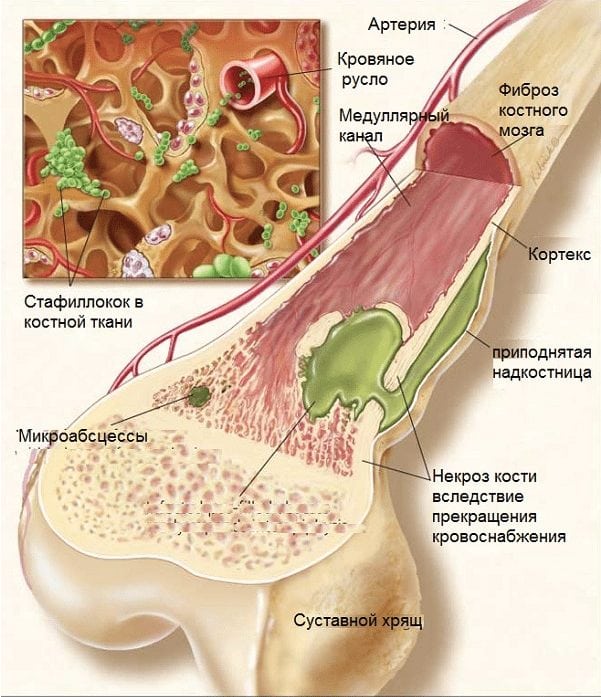
Типичным симптомом туберкулеза суставов является локальное повышение температуры кожи без ее гиперемии (покраснения).
Кости черепа и лица страдают крайне редко – всего в 1-2% случаев. Туберкулезные гранулемы локализуются поднадкостнично. Для патологии характерно наличие небольших округлых образований, безболезненных или малоболезненных при пальпации. Кожа над ними обычно остается неизменной.
В дальнейшем в костях формируются абсцессы, которые проявляются припухлостью и флюктуацией. Со временем они вскрываются с образованием наружных свищей. В случае поражения костей черепа абсцессы могут прорываться в полость черепа. К счастью, твердая мозговая оболочка выступает надежным барьером на пути распространения туберкулезного процесса.
Методы диагностики туберкулеза костей и суставов
У лиц с легочным туберкулезом врачи выявляют заболевание легко. Для подтверждения диагноза они используют рентгенографию, КТ или МРТ. Немаловажное диагностическое значение также имеет обнаружение микобактерий в биоптате или гнойном отделяемом из свищей.
У людей, не состоящих на учете в тубдиспансере, врачи не всегда могут заподозрить туберкулез суставов. Они путают заболевание с хроническими артритами или остеоартрозом. Поэтому медикам следует уделять особое внимание лицам из групп риска по заболеванию туберкулезом, которые жалуются на постоянные боли в спине и конечностях.
Костно-суставной туберкулез можно спутать с сифилисом, актиномикозом, остеомиелитом, хроническим артритом, злокачественным новообразованием или другими заболеваниями. Поставить правильный диагноз врачи могут лишь после обследования.
Общие принципы лечения
В первую очередь, пациенту назначают специальные противотуберкулезные препараты. Их подбирают строго индивидуально. У некоторых людей врачи могут выявлять резистентные формы туберкулеза, которые не реагируют на применение большинства современных лекарств. Бороться с ними особенно тяжело.
При наличии больших секвестров, абсцессов и свищевых ходов пациентам рекомендуют хирургическое вмешательство. Хирурги иссекают патологические образования и промывают раны растворами антибиотиков. В позднем периоде при необходимости больному выполняют реконструктивные операции.
Если вы обнаружили у себя или своего ребенка симптомы туберкулёза суставов, обратитесь за помощью в туберкулезный диспансер. Там вас обследуют, поставят на учет и окажут помощь.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Поражения тазобедренного сустава также относятся к одной из частых локализаций костно-суставного туберкулеза и на его долю приходится около 20% случаев поражений костей при туберкулезе.
Поражения тазобедренного сустава также относятся к одной из частых локализаций костно-суставного туберкулеза и на его долю приходится около 20% случаев поражений костей при туберкулезе.
Если раньше считалось, что почти 60% случаев приходится на детей первого десятилетия жизни, то в настоящее время туберкулез тазобедренного сустава стал относительно часто встречаться у лиц старшего возраста.
Ранние клинические проявления специфического поражения тазобедренного сустава незначительны. Это хромота, которая сначала возникает периодически, а затем, через 2—3 месяца,становится постоянной. Боли носят непостоянный характер. Постепенно появляется ограничение движений и у детей возможно удлинение конечности.
При рентгенологическом исследовании в преартритической фазе самым ранним симптомом является остеопороз, который может быть незначительным и выявляться лишь на сравнительных рентгенограммах с захватом двух тазобедренных суставов. Еще до появления туберкулезного остита могут отмечаться изменения со стороны мягких тканей в виде увеличения теней межмышечных прослоек между контурами суставной сумки и малой и средней ягодичными мышцами (симптом Ланге — Будинова). Отмечается также асимметрия костей малого таза (симптом Пинхасика), обусловленная неправильным положением больного из-за атрофии мышц, или наоборот утолщением сустава на больной стороне, или вследствие болевой контрактуры. Зная наиболее частую локализацию туберкулезных оститов вокруг тазобедренного сустава можно выявить участки нарушения костной структуры, нечеткость костных трабекул. Спустя 1,5—2 месяца выявляются очаги деструкции костной ткани с нечеткими неровными контурами, которые могут содержать множественные губчатые секвестры. Наиболее часто туберкулезные оститы располагаются в костях, образующих вертлужную впадину, реже они встречаются в шейке, и как исключение в головке бедренной кости. Причем очаги деструкции костной ткани, расположенные в вертлужной впадине, лучше выявляются на задних рентгенограммах, а очаги деструкции в шейке бедра, особенно в нижне-внутреннем отделе ее лучше выявляется на рентгенограммах с отведением бедра (по Лауенштейну). У некоторых больных наблюдается ранняя деформация ядра окостенения головки бедра в виде его увеличения.
При переходе процесса на сустав клинические симптомы становятся постоянными и выраженными. К болям присоединяется сгибательная контрактура, усиливается атрофия мышц бедра. Натечные абсцессы могут выявляться в передне-наружном отделе бедра, реже в области ягодичных мышц.
Артритическая фаза (при переходе процесса на сустав) на рентгенограммах характеризуется усилением остеопороза, который постепенно распространяется на все кости нижней конечности. Суставная щель асимметрично суживается, больше в верхне-наружных отделах. В дальнейшем сужение суставной щели достигает значительной степени. Суставные поверхности костей теряют свои очертания, их контуры становятся нечеткими, неровными. Выявляются краевые, без четких контуров содержащие секвестры, очаги деструкции костной ткани. Последние могут вызывать значительные разрушения вертлужной впадины, головки и даже шейки бедренной кости, смещение головки бедра вверх.
Стадия затихания характеризуется появлением четких контуров очагов деструкции в вертлужной впадине и в головке бедра, затем ободка склероза вокруг них. Остеопороз уменьшается. Появляются признаки репаративных процессов в виде толстых, расположенных вдоль силовых линий костных балок и уплотнение, склерозирование замыкательных пластинок. Могут выявиться в мягких тканях остаточные натечные абсцессы в виде более или менее плотных теней с признаками обызвествления. Остаточные каверны определяются в виде очагов деструкции костной ткани с достаточно четкими контурами и зоной реактивного склероза вокруг, с секвестрами в центре.
Постартритическая фаза характеризует последствия перенесенного туберкулезного процесса, связанные с ним деформации в виде хронических дегенеративных процессов по типу остеоартрозов, протекающих на фоне атрофии костной ткани.
Обострение процесса в постартритической фазе происходит в разрушенном суставе, и его причиной служат остаточные каверны, в особенности при наличии секвестров, и скопления казеозных масс в остаточных натечных абсцессах.
Дифференциальную диагностику первичных туберкулезных очагов, обнаруживаемых в костях, образующих тазобедренный сустав приходится проводить с костными изменениями при фиброзной остеодисплазии, костной кисте, остеоидной остеоме, эозинофильной гранулеме, остеобластокластоме, неспецифическом остеомиелите.
При проведении дифференциальной диагностики между туберкулезным оститом и остеоидной остеомой следует учитывать данные анамнеза, клинику и рентгенологические изменения.
При туберкулезном остите давность заболевания до первого обследования составляет, как правило, несколько месяцев.
Больных беспокоят боли, усиливающиеся при нагрузке и стихающие в покое. Отмечается выраженная атрофия мышц, выпот в полость сустава, ограничение движений, положительный симптом Александрова.
Больные с остеоидной остеомой обращаются за медицинской помощью обычно спустя год и более от начала заболевания.
Боли при остеоидной остеоме носят постоянный характер, типичны ночные боли. Атрофия мышц наступает при длительно существующих болях и не достигает значительной степени.
При рентгенологическом исследовании туберкулезный остит выявляется в виде очага деструкции костной ткани с нечеткими контурами, возможно с губчатыми секвестрами, остеопорозом в прилежащих отделах костной ткани. Локализуется процесс чаще вблизи ростковой зоны.
При субкортикальном расположении очага деструкции возникает прорыв кортикального слоя.
Периостальная реакция не типична.
При остеоидной остеоме очаг деструкции костной ткани располагается на уровне метадиафиза или диафиза длинной трубчатой кости, контуры его четкие, в прилежащих отделах — реактивный остеосклероз. При субкортикальном расположении очага деструкции — на его уровне наблюдается некоторое утолщение кости за счет гиперостоза.
При проведении дифференциального диагноза с эозинофильной гранулемой следует учитывать отсутствие атрофии мышц и повышения местной температуры. Характерно несоответствие достаточно выраженных рентгенологических симптомов и незначительных клинических проявлений.
При рентгенологическом исследовании в любом отделе длинной трубчатой кости выявляется крупный (один — два сантиметров в диаметре и более) очаг деструкции костной ткани с фестончатыми четкими контурами.
При субкортикальном расположении очага деструкции возможна деформация кости на этом уровне в виде вздутия или периостальная реакция.
При фиброзной остеодисплазии больные, как правило, не испытывают значительных болевых ощущений, а в основном предъявляют жалобы на постепенно нарастающую деформацию кости.
Для неспецифического гематогенного остеомиелита, в отличие от туберкулеза, характерно острое начало, с болями и повышением температуры тела.
При рентгенологическом исследовании выявляются множественные очаги деструкции костной ткани, которые сравнению с очагами деструкции при туберкулезе имеют неправильную форму, располагаются в метадиафизе длинной трубчатой кости, с тенденцией распространения в сторону диафиза. Очаги деструкции костной ткани имеют достаточно четкие контуры, сочетаются с выраженными эндостальными изменениями в виде склероза и выраженной периостальной реакцией. В отличие от мелких губчатых секвестров при туберкулезе, секвестры при остеомиелите обычно кортикального происхождения, плотные, бесструктурные, расположены вдоль длинника кости. В ранней фазе развития туберкулезного коксита может возникнуть необходимость в проведении дифференциальной диагностики с остеохондропатией головки бедренной кости. Клинические симптомы этих заболеваний на ранних стадиях могут быть сходны, и рентгенологическому методу принадлежит решающее значение. Однако в пользу туберкулеза свидетельствуют явления интоксикации, местные воспалительные изменения, атрофия мышц и данные лабораторных исследований. Надо отметить, что и при рентгенологическом исследовании в начальных стадиях остеохондропатия головки бедренной кости может иметь некоторые сходные симптомы с туберкулезным процессом: незначительный остеопороз костей, образующих тазобедренный сустав, смещение бедра кнаружи, деформация запирательного отверстия на пораженной стороне. Однако уже на ранних стадиях остеохондропатии суставная щель представляется расширенной. Эпифиз бедра имеет или нормальную плотность, или структура его несколько уплотнена, а на рентгенограммах с отведением бедра лучше удается выявить деформацию эпифиза и его уплощение. В дальнейшем наблюдается еще большее уплощение эпифиза, его фрагментация. Суставная щель остается расширенной.
Изобретение относится к медицине, к фтизиатрии и ортопедии и может быть использовано для эндопротезирования тазобедренного сустава при прогрессирующем и хроническом деструктивном туберкулезном артрите тазобедренного сустава. Проводят предварительное комплексное интенсивное лечение методом региональной внутриартериальной инфузии противотуберкулезных, дезинтоксикационных и реологически активных препаратов: изониазид 10%-ный 5,0; рифампицин 0,45; гемодез 400,0; реополиглюкин 400,0; реомакродекс 400,0; актовегин 10%-ный 250,0 в сутки в течение 1,5-2 месяцев, при стабилизации процесса выполняют эндопротезирование тазобедренного сустава, в послеоперационном периоде продолжают инфузии вышеуказанными препаратами в тех же дозировках в течение 4-6 недель с последующим продолжением антибактериальной терапии парентеральным и оральным введением изониазида 0,6; рифампицина 0,45 в сутки в течение 4-6 месяцев, при этом по показаниям производят костную пластику. Данное изобретение способствует восстановлению функции тазобедренного сустава, сокращает срок реабилитации больных. 1 з.п. ф-лы, 4 ил.
Изобретение относится к области медицины, а именно к областям фтизиатрии и ортопедии. Способ может быть применен у больных, страдающих прогрессирующей формой туберкулезного артрита и хроническим деструктивным туберкулезным артритом тазобедренного сустава, Известен способ эндопротезирования тазобедренного сустава, состоящий в общей диагностике состояния больного, медикаментозной терапией выявленных сопутствующих заболеваний, самом эндопротезировании и послеоперационном наблюдении (см. , например, Сиваш К.М. Аллопластика тазобедренного сустава. М., Медицина. - 1967).
Этот способ принят за прототип.
Однако известный способ эндопротезирования при прогрессирующем туберкулезном артрите тазобедренного сустава подвержен послеоперационным осложнениям в виде появления деструктивных изменений с отторжением элементов эндопротеза и последующей инвалидностью больного.
Цель изобретения - полноценное восстановление функции тазобедренного сустава, сокращение сроков реабилитации и уменьшение вероятности послеоперационных осложнений.
Достижение указанной цели осуществляется путем выявления у больного заболевания в виде прогрессирующего туберкулезного артрита или хронического деструктивного туберкулезного артрита и проведения предоперационной и послеоперационной лечебно-профилактической противотуберкулезной терапии.
Сущность изобретения состоит в том, что перед эндопротезированием проводится курс лечения, в основе которого лежит метод внутриартериальной инфузии противотуберкулезных препаратов с учетом этиологической диагностики и определения чувствительности возбудителя и послеоперационной специфической терапии.
Предлагаемый способ осуществляется следующим образом.
При выявлении прогрессирующего туберкулезного артрита или хронического деструктивного туберкулезного артрита тазобедренного сустава осуществляется этиологическая диагностика процесса путем гистологического, цитологического, бактериологического исследования и методом полимеразной цепной реакции материала пункционной биопсии тазобедренного сустава. Устанавливается возбудитель и его чувствительность к основным противотуберкулезным препаратам. На основании полученных данных проводится комплексное интенсивное лечение, в основе которого лежит метод внутриартериальной региональной длительной инфузии противотуберкулезных, дезинтоксикационных, реологически активных препаратов (изониазид 10%-ный 5,0; рифампицин 0,45; гемодез 400,0; реополиглюкин 400,0; реомакродекс 400,0; актовегин 10%-ный 250,0 в сутки в течение 1,5-2 месяцев).
По достижении стабилизации процесса выполняется эндопротезирование тазобедренного сустава, при котором удаляются основные депо инфекции. В техническом выполнении эндопротезирования по показаниям используются методы костной пластики.
Исследованием операционного материала осуществляется контроль этиологической диагностики. В послеоперационном периоде внутриартериальные инфузии (изониазид 10%-ный 5,0; рифампицин 0,45; гемодез 400,0; реополиглюкин 400,0; реомакродекс 400,0; актовегин 10%-ный 250,0 в сутки) продолжают в течение еще 4-6 недель с последующим продолжением антибактериальной терапии парентеральным и оральным введением изониазида 0,6; рифампицина 0,45 в сутки в течение 4-6 месяцев.
Преимущества способа Активную терапию проводят в фазу прогрессирования и распада, что позволяет осуществить более радикальную санацию тканей сустава, чем такая терапия в фазу затихания, так как большинство противотуберкулезных препаратов действуют только на размножающиеся микобактерии. Метод внутриартериальной инфузии позволит не только создать местную концентрацию противотуберкулезных препаратов, недостижимую при обычных способах введения, создать бактерицидные концентрации ряда препаратов в тканях сустава, но и осуществить вымывание из тканей медиаторов воспаления и цитокинов, являющихся основными индукторами разрушения экстрацелюлярного матрикса кости, а следовательно, и остеопороза. Ингибиция активации протеаз является профилактикой расшатывания эндопротеза в послеоперационном периоде.
Все это в сочетании с удалением основных очагов деструкции при эндопротезировании послужит предпосылкой для предотвращения рецидива специфического процесса. Продолжение внутриартериальных инфузий в послеоперационном периоде, помимо сказанного, позволит снизить риск грозных тромбоэмболических осложнений путем местного введения реологически активных препаратов в ходе операции и раннем послеоперационном периоде.
Предлагаемый способ предназначен для лечения больных прогрессирующим и хроническим деструктивным туберкулезным артритом тазобедренного сустава. Его применение во фтизиоортопедических клиниках позволяет сократить реабилитационный период, предупредить послеоперационные осложнения при восстановлении функции сустава.
Пример практического применения предложенного метода.
Больной Л. , 28 лет, и/б 985, поступил в клинику костной хирургии НИИФП 12.09.94 г. с диагнозом: очаговый туберкулез легких, БК (-), прогрессирующий туберкулезный артрит правого тазобедренного сустава.
Больным себя считает с июля 1993 г., когда стал отмечать кашель, слабость, периодически подъем температуры тела до 37-37,5 o , потливость. В последующем появились боли в правом тазобедренном суставе. При обследовании у терапевта в поликлинике по месту жительства заподозрен туберкулез легких. Диагноз туберкулеза легких подтвержден бактериологическим методом в противотуберкулезном диспансере. На рентгенограмме правого тазобедренного сустава - признаки прогрессирующего туберкулезного коксита. Этиология последнего подтверждена люминесцентной микроскопией материала, полученного при пункции сустава.
При поступлении: ходит с помощью трости, резко прихрамывая на правую нижнюю конечность. Движения в правом тазобедренном суставе отсутствуют. Атрофия мышц бедра и голени.
На рентгенограмме легких в верхней доле справа единичные плотные очаги, подчеркнута плевра междолевой борозды. Левое легкое прозрачно, корни структурны, реберно-диафрагмальные синусы свободны (фиг.1).
На рентгенограмме тазобедренного сустава: суставная щель не прослеживается. В головке бедра и крыше вертлужной впадины очаги деструктивных изменений. Остеопороз проксимального отдела бедра. Костномозговой канал бедра расширен. Остеопороз седалищных костей (фиг.2).
В течение 3 месяцев больному проводилась внутриартериальная противотуберкулезная терапия (изониазид 10%-ный 5,0, витамин В6 4,0, рифампицин 0,45, актовегин 10%-ный 250,0, реомакродекс 10%-ный 500,0 мм/час.
По рентгенограмме в переднезадней проекции произведен подбор размера бедренного компонента эндопротеза - средняя ножка, длинная шейка, чашки-имплантата - 49 мм. Накануне операции произведена обработка конечности дезинфицирующими растворами, на тазобедренный сустав наложена стерильная повязка.
19.12.94 г. произведена операция - тотальное эндопротезирование правого тазобедренного сустава эндопротезом Poldi-Beznoska. Наружным разрезом через большой вертел длиной 20 см послойно рассечены мягкие ткани. Гемостаз. Средняя и малая ягодичная мышца отведены элеватором. Рубцово-измененная ткань иссечена. Гемостаз. Широким долотом произведена остеотомия шейки бедра в межвертельной области под углом 45 o . Отсеченная головка и шейка бедра с помощью ложек Корнева удалены из вертлужной впадины. Гемостаз. Фрезой диаметром 49 мм обработана вертлужная впадина до кровоточащей поверхности. Гемостаз тампонами с перекисью водорода. На костном цементе укреплена чашка-имплантант в вертлужной впадине под углом 45 o к горизонтальной поверхности и 5-7 o - в антеверсии.
Квадратным пробойником вскрыт костномозговой канал бедра. Малым и средним рашпилем обработан костномозговой канал, в котором на костном цементе закреплен бедренный компонент протеза. Головка протеза вправлена в чашку вертлужной впадины. Движение в суставе в полном объеме. К месту эндопротеза подведено 2 дренажа. Послойное зашивание раны кетгутом. Капроновые швы на кожу. Спиртовая наклейка. Дренажи подключены к вакуум-системе. Конечность фиксирована деротационным сапожком на 7 дней.
Послеоперационный период проведен на фоне ортопедического режима и противотуберкулезной терапии тремя препаратами (изониазид, рифампицин, пиразинамид) в обычных дозировках и пефлоцина 400 мг на 250,0 мл 5%-ного раствора глюкозы внутривенно 2 раза в день в течение 10 суток. Рана зажила первичным натяжением. На контрольной рентгенограмме через 1 месяц после операции элементы эндопротеза стоят правильно (фиг. 3).
Активизация больного начата с 10 дня после операции. Хождение на костылях в течение 2 месяца, не опираясь на оперированную конечность. По мере проведения ЛФК, массажа, адаптации к передвижению, через 2 месяца больной ходил с помощью трости. Еще через 2 месяца больной оставил трость и ходил без помощи опоры.
Контрольный осмотр через 4 года после операции. На рентгенограмме - элементы протеза стоят правильно. Резорбции костной ткани вокруг них нет (фиг. 3). Ходит без помощи опоры, слегка прихрамывая на оперированную конечность. Работает на административной должности. Прогулки в течение 1,5-2 часов не вызывают усталости и болевых ощущений (фиг.4).
1. Способ эндопротезирования тазобедренного сустава при прогрессирующем и хроническом деструктивном туберкулезном артрите тазобедренного сустава, включающий медикаментозную терапию, отличающийся тем, что предварительно проводят комплексное интенсивное лечение методом региональной внутриартериальной инфузии противотуберкулезных, дезинтоксикционных и реологически активных препаратов: изониазид 10%-ный 5,0; рифампицин 0,45; гемодез 400,0; реополиглюкин 400,0; реомакродекс 400,0; актовегин 10%-ный 250,0 в сутки в течение 1,5-2 месяцев, по достижении стабилизации процесса выполняют эндопротезирование тазобедренного сустава, удаляя основное депо инфекции, в послеоперационном периоде продолжают инфузии вышеуказанными препаратами в тех же дозировках в течение 4-6 недель с последующим продолжением антибактериальной терапии парентеральным и оральным введением изониазида 0,6; рифампицина 0,45 в сутки в течение 4-6 месяцев.
2. Способ по п.1, отличающийся тем, что производят по показаниям костную пластику.

Дата публикации: 26.04.2018 2018-04-26
Статья просмотрена: 1582 раза
Актуальность. Туберкулез относится к наиболее значимым инфекционным заболеваниям по всему миру [1, с.445].
По данным Васильева А.В., (2000 г.) по частоте поражения тазобедренный сустав занимает одно из ведущих мест и составляет 20% [2, с. 568].
Туберкулез костей и суставов является вторичным туберкулезом и нередко имеет первичный очаг в легких или в медиастинальных лимфатических узлах. Распространение инфекционного процесса происходит гематогенным путем. Поражение костей и суставов зависит от количества и вирулентности МБТ, а так же состояния клеточного иммунитета больного [3, с.55].
Туберкулезный коксит является сложной комбинацией туберкулезного артрита и остеомиелита [3, с.55]. Трудности диагностики и лечения инвалидизируют до 67% больных, что приобретает особую актуальность, поскольку данная локализация туберкулезного процесса наиболее часто поражает пациентов трудоспособного возраста от 20 до 50 лет.
Цель исследования: анализ ошибок и сложностей в диагностике туберкулеза тазобедренного сустава.
Материалы и методы: Обследовано 50 больных активным туберкулёзом тазобедренного сустава, находившихся на стационарном лечении в клинике РСНПМЦ ФиП в 2013-2017гг. Женщин 18(36%), мужчин – 32(64%). Возраст больных варьировал от 20 до 65 лет. Средний возраст составил 45±2 лет. Обследование больных включало: рентгенография, МРТ и МСКТ, клинико-биохимические, микробиологические, ортопедический статус и по показаниям проведена фистулография (триомбраст 76%). При наличии функционирующих свищей у 5 (10%) больных, и при подозрении абсцесса вокруг сустава – у 20 (40%) больных проводили пункции сустава и патологический материал (синовиальная жидкость – у 9(45%), гной – у 11(55%) подвергался генетическим методам исследований, (Gene Expert/ Hain Test) с последующим определением чувствительности к 1-му и 2-му ряду противотуберкулезных препаратов в жидкой среде – MGIT-960.
Наряду с общими симптомами туберкулеза оценивался ортопедический статус больных.
Открытая биопсия проводилась 25(50%) больным. Биоптат исследовали гистологическим и генно-молекулярным методами.
Всем больным назначали режим противотуберкулезной терапии, включающий изониазид 5-10 мг/кг, рифампицин 15-25 мг/кг массы тела, этамбутол 15-25 мг/кг и пиразинамид 15-20 мг/кг массы тела.
Результаты. У 35(70%) больных давность заболевания отмечена от 1 года до 2 лет, с медленным прогрессированием болей в суставе, редкими подъемами температуры до субфебрильных цифр и постепенным присоединением ограничения движений в суставе. При чем 30(60%) из этих больных лечились с диагнозом коксартроз в общей лечебной сети.
Полное развитие клинической картины в течение 1-2 месяцев, с повышением температуры до фебрильных цифр, быстрым нарастанием контрактуры сустава и потерей массы тела имело место у 15 (30%) больных. Длительность жалоб больных до установления диагноза составила от 1 месяца до 2 лет, в среднем до 6-7 месяцев.
Результаты общеклинических исследований больных туберкулезным кокситом показали отклонения от нормы в функции печени (АСТ, АЛТ, общего билирубина) у 8(16%) больных. Снижение гемоглобина отмечено у 15 (30%) больных, ускорение СОЭ у 9 (18%) больных, повышение серомукоидов, С-реактивного белка, фибриногена – у всех 32 (64%) больных.
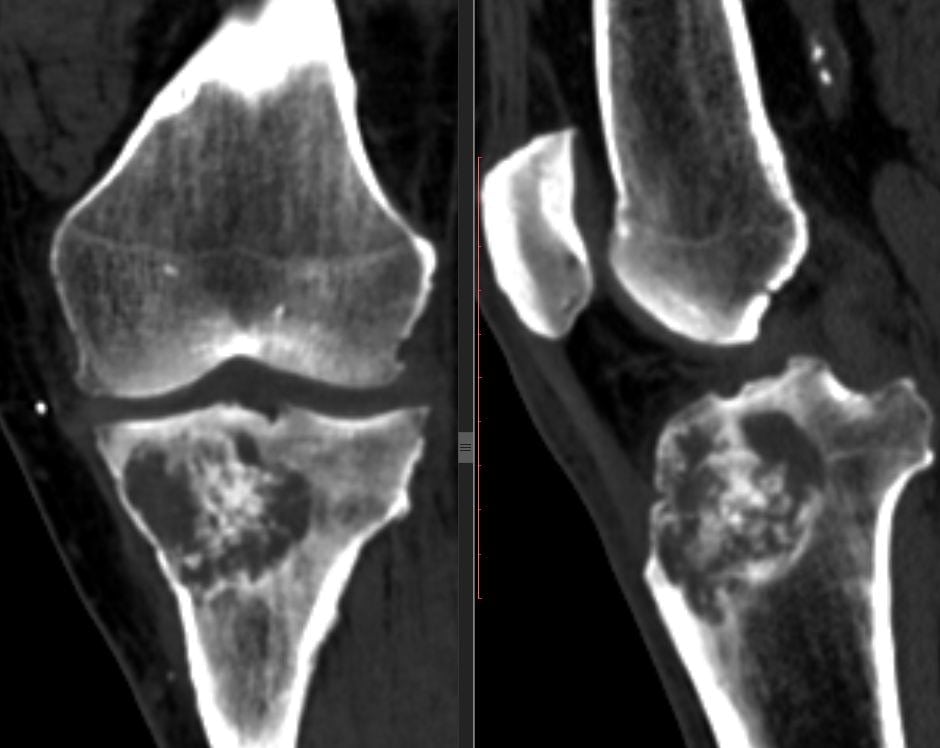
По количеству очагов туберкулезного поражения выявлены 2 (4%) больных с поражением обоих тазобедренных суставов. Костная деструкция характеризовалась очагами округлой формы с наличием различных по количеству, плотности и размерам секвестров, а так же сообщением с полостью сустава; синовитом, что проявлялось утолщением капсулы сустава на КТ, либо патологическим несимметричным сигналом на МРТ и различной степенью экссудата в суставе, который также проявлялся ярким сигналом в Т2 и низким сигналом в Т1 режимах МРТ, а на КТ выглядел как четкое неправильной формы вещество с плотностью меньшей, чем мягкие ткани.
Рентгенологическое и КТ-исследование при туберкулёзном коксите показало, что у взрослых не встречаются первичные очаги в самой головке бедренной кости. Первичные очаги в шейке бедренной кости являются редкостью (4%). У взрослых процесс в суставе, в подавляющем большинстве случаев, распространяется из очагов, локализующихся в костях вертлужной впадины (42%). Они являются зоной первичной деструкции, в то время как изменения в головке бедренной кости деструктивного или реактивного характера развиваются вторично. Прогрессирование воспаления у 27 (54%) больных привело к глубокому разрушению костей вертлужной впадины и формированию различных по размерам губчатых секвестров, структура которых отчетливо склерозируется к 10-12 месяцам заболевания. Подобные секвестры можно считать патогномичными для туберкулезного коксита. У 21 (42%) больного туберкулезный коксит развивался как следствие трохантерита.
Разрушение более трети головки бедренной кости установлено у 5(10%) больных, при этом отмечалось укорочение конечности от 2 до 5 см.
В 23 (46%) случаях имел место остеопороз костей, составляющих сустав, который проявлялся на рентгенограммах повышением прозрачности костной ткани без реакции надкостницы.
Сочетание туберкулезного коксита с активным туберкулезом в легких в виде очагов инфильтрации выявлено у 5 (10%) больных, у 2 из них обнаружены МБТ в мокроте.
Из 50 больных туберкулезным кокситом, бактериоскопически диагноз подтвержден у 16 (32%), у 4 (8%) выделена культура МБТ на исследование GenXpert.
Таким образом, туберкулезный коксит сопровождается выраженными клинико-лабораторными и рентгено-томографическими изменениями. Верификация диагноза носит комплексный характер. Специфическое поражение тазобедренного сустава протекает с тотальным разрушением сустава.
Выводы:
1. Туберкулезное поражение тазобедренного сустава вторично.
2. Диагностика туберкулезного коксита основывается на сопоставлении клинико-лабораторных, бактериологических и рентгенологических данных.
3. Для верификации диагноза требуется проведение открытой биопсии.
Читайте также:


