Туберкулезные палочки культивируют на глицериновом агаре
Для культивирования микобактерии туберкулеза используют различные питательные среды: плотные, полужидкие, жидкие (синтетические и полусинтетические). Однако ни одна из них не обладает качествами, предъявляемыми к ним современной бактериологической диагностикой туберкулеза. В связи с этим для повышения результативности культурального метода рекомендуется применять посев патологического материала одновременно на несколько (2-3) питательных сред. Для выделения чистых культур микобактерии туберкулеза чаще всего применяют различные по составу плотные питательные среды. В качестве стандартной среды для первичного выделения возбудителя и определения его лекарственной чувствительности ВОЗ рекомендована среда Левенштейна-Йенсена. Это плотная яичная среда, на которой хороший рост микобактерии туберкулеза получают на 15-25-й день после посева бактериоскопически положительного материала.
В последние годы широкое распространение в нашей стране получила яичная среда II, предложенная Э.Р. Финном (среда Финна-II). Она отличается от среды Левенштейна-Йенсена тем, что вместо b-аспарагина в ней используется глутамат натрия. На этой среде рост микобайтерий туберкулеза появляется на несколько дней раньше, чем на среде Левенштейна-Йенсена. Процент выделения культур на этой среде на 6—8% выше, чем на среде Левенштейна-Йенсена.
Для повышения вероятности получения роста микобактерии рекомендуется засевать патологический материал на 2—3 различные по составу питательные среды одновременно. В настоящее время, кроме безаспарагиновой среды Финна-И, в практику внедряется еще одна безаспарагиновая среда, разработанная В.А. Аникиным. По данным Московского НИИ туберкулеза, применение сред, сбалансированных по солевому составу и источникам азотистого питания иначе, чем среда Левенштейна-Йенсена, культуральная диагностика туберкулеза улучшается в среднем на 6,7%. Это особенно важно при таких формах туберкулеза, при которых возбудитель паразитирует в условиях ацидоза и анаэробиоза, в частности, при туберкулезе мочеполовых органов.
Для повышения результативности культурального метода наряду с применением одновременно нескольких различных по составу питательных сред для посева рекомендуется повторное многократное исследование материала, так как в настоящее время отмечается состояние олигобациллярности у большинства больных даже со свежевыявленными деструктивными поражениями в легких. Олигобациллярность проявляется не только малым количеством возбудителей в диагностическом материале, но и транзиторностью, эпизодичностью их выделения. Поэтому часто посев даже на 3 различные питательные среды не обеспечивает полной информации о состоянии бактериовыделения.
Для повышения информативности культурального метода практикуется повторное многократное исследование материала от больных. По данным Центрального НИИ туберкулеза, методика 3-кратного первичного комплексного исследования бактериоскопическими и культуральными методами у впервые выявленных больных деструктивным туберкулезом легких дает дополнительно 3,4% положительных результатов, а у больных хроническим деструктивным туберкулезом, лечившихся до поступления в стационар, — 5,8% по сравнению с данными одноразового исследования. Однако, по данным ряда авторов, и 3-кратные посевы недостаточны для выявления истинной картины бактериовыделения. Так, установлено, что при обследовании нелечившихся больных максимальный прирост информации о бактериовыделении можно получить при 6-кратных повторных посевах материала, при этом количество положительных результатов возрастает на 36—37% по сравнению с данными 3-кратного посева. У больных после 3-месячного лечения ценность многократного исследования патологического материала методом посева возрастает и при 6-кратном исследовании показатель прироста положительных результатов может достигать 70%, а после 6 мес лечения он возрастает до 82%.
Таким образом, кратность исследования и состав питательных сред имеют важное значение для культуральной диагностики туберкулеза.
В связи с тем что в процессе интенсивной химиотерапии происходит повреждение различных метаболических систем микробной клетки, ряд микроорганизмов в микобактериальной популяции утрачивает способность нормально развиваться на питательных средах. Отмечается снижение жизнеспособности микобактерий, что может проявляться отсутствием роста на общепринятых питательных средах, а также возникновением способности расти только на осмотически сбалансированных (полужидкие или даже жидкие) питательных средах. Так, по данным И.Р. До рожковой, в процессе интенсивной противотуберкулезной химиотерапии часть микобактериальной популяции, утрачивая способность расти на плотных питательных средах, в то же время приобретает свойство расти на полужидких питательных средах, образуя микроколонии в верхнем наиболее аэрируемом участке питательной среды. Эта потребность в повышенной аэрации четко проявляется также при культивировании микобактерий в жидких питательных средах с увеличенной аэрацией, которая достигается при культивировании посевов во вращающемся термостате (Н.М. Макаревич).
После посева и закрытия пробирок материал должен быть распределен по всей поверхности питательной среды, для этого пробирки наклоняют. Пробирки должны находиться в горизонтальном положении в течение 24—48 ч, после чего их следует перевести в вертикальное положение.
Посевы нужно просматривать еженедельно. При этом обязательно регистрируются параметры:
- а) появление роста — срок появления, начиная со дня посева;
- б) интенсивность роста — число колоний, этот показатель имеет большое диагностическое и прогностическое значение, особенно если посевы производятся в динамике;
- в) загрязнение посева посторонней микрофлорой или грибами;
- г) отсутствие роста.
При первичном посеве бактериоскопически отрицательного материала на плотные среды средняя продолжительность роста составляет 20—46 дней. Отдельные штаммы растут 60 и даже 90 дней. Это заставляет выдерживать посевы в термостате в течение 3 мес, еженедельно проверяя появление роста.
Обычно вирулентные культуры микобактерий туберкулеза растут на плотных питательных средах в виде R-форм колоний различной величины и вида. Колонии сухие, морщинистые, цвета слоновой кости, но в случае диссоциации могут встречаться и влажные, слегка пигментированные колонии, розовато-желтый пигмент которых резко отличается от оранжевого или желтого пигмента сапрофитных или атипичных микобактерий. Последние обычно растут в S-форме. Следует отметить, что на среде Финна-II колонии микобактерий туберкулеза могут быть более влажными.
После курса химиотерапии от больных туберкулезом могут выделяться гладкие колонии с влажным ростом (S-формы). Гладкие колонии характерны также для Mycobacterium bovis, которые также патогенны для человека.
Интенсивность роста обозначают по 4-балльной системе: + единичные колонии; ++ от 20 до 100 колоний; +++ от 100 до 200 колоний; мм несосчитываемое число колоний (сливной рост). В двух последних случаях имеется обильное бактериовыделение, которое является показателем активности процесса и/или неэффективности лечения.
Если морфология колоний или палочек вызывает сомнения в их туберкулезной природе или культуры выделены из материала, который может содержать кислотоустойчивые сапрофиты (моча, гной из ушей и др.), мазки дополнительно обесцвечивают спиртом (в течение 45—60 мин) или жавелевой водой (в течение 1—2 ч). Следует учитывать, что молодые культуры микобактерий туберкулеза могут обесцвечиваться спиртом и жавелевой водой, так как они еще слабо кислотоустойчивы. В таких случаях культуры следует выдержать еще несколько дней (5—10) в термостате и вновь повторить микроскопическое исследование, чтобы убедиться в их кислотоустойчивости.
Авирулентные сапрофитные и атипичные микобактерий обычно грубее, толще, иногда менее интенсивно окрашены и, как правило, не образуют жгутообразных сплетений (корд-фактор отсутствует). Однако некоторые виды атипичных микобактерий (фотохромогенные) могут расти в R-форме. Многие атипичные и сапрофитные микобактерий имеют кислотоустойчивые зерна, весьма сходные с таковыми у вирулентных микобактерий туберкулеза.
В тех случаях, когда выделяются культуры, вызывающие сомнения в плане их принадлежности к микобактериям туберкулеза, их изучают, используя комплекс специальных исследований, позволяющих дифференцировать типичные микобактерий туберкулеза от нетуберкулезных (атипичных) микобактерий и кислотоустойчивых сапрофитов.
Как отмечалось выше, в случае появления на питательных средах роста колоний и установления с помощью микроскопии окрашенных по Цилю — Нильсену мазков факта, что выросшая культура относится к кислотоустойчивым микобактериям, производится количественная оценка результатов посева. С этой целью применяют различные схемы оценки (одна из них приведена выше). В Центральном НИИ туберкулеза используют количественную оценку бактериовыделения методом посева по 3 степеням:
- скудное — на плотных питательных средах вырастает 1—20 колоний во всех пробирках, использованных для данного посева;
- умеренное — от 21 до 100 колоний во всех пробирках;
- обильное — обнаруживается рост более 100 колоний во всех пробирках.
Микробиологическое исследование
Цель исследования: выделение возбудителя для постановки диагноза. Выявление бактерионосителей дифтерии по эпидемиологическим показателям. Выявление экзотоксина у выделенной культуры.
Материал для исследования:
1. Отделяемое слизистой оболочки зева
2. Отделяемое слизистой оболочки носа
3. Отделяемое слизистой оболочки глаза
5. Отделяемое слизистой оболочки влагалища
6. Отделяемое раны
Материал для исследования зависит от локализации процесса
Способы сбора материала:
1. Слизь из зева – собирают тампоном на границе пораженного участка и здоровой слизистой оболочки
2. Слизь из носа – слизь обеих ноздрей можно брать одним тампоном
3. Слизь из глаза – собирают тампоном
4. Гной из уха собирают тампоном, смоченным в изотоническом растворе натрия хлорида
5. Отделяемое слизистой оболочки влагалища – собирают тампоном
6. Отделяемое раны – то же
При любой локализации процесса обязательно исследуют слизистую зева и носа. Материал собирают ватным тампоном, для чего используют металлическую проволоку, желательно алюминиевую, на один конец которой плотно накручивают вату, затем тампон монтируют в корковую пробку, помещают в пробирку и стерилизуют в печи астера при температуре 160 о С 1 тампон в течение часа или в автоклаве при температуре 112 о С.
Основные методы исследования:
Представители семейства микобактерий имеют вид тонких, иногда ветвистых палочек, чем напоминают гриб. Медленный рост на питательных средах также сближает их с грибами. Эти особенности объясняют название семейства, рода – Mycobacterium.
Микобактерии кислотно-щелоче- и спиртоустойчивы, что обусловливается наличием в оболочках их клеток жировосковых веществ.
Род микобактерий включает патогенных и непатогенных представителей. Патогенными для человека являются возбудители туберкулеза и возбудитель лепры.
Туберкулез широко распространен среди животных, птиц, грызунов.
Существуют несколько видов туберкулезных палочек:
5. Встречаются микобактерии, вызывающие заболевания у холоднокровных. К ним относится особая группа атипичных микобактерий.
В настоящее время атипичные микобактерии приобретают особое значение. Их делят по ряду признаков на 4 группы: I, II, III, IV (по Раньону). Они отличаются от микобактерий туберкулеза меньшей требовательностью к питательным средам. между собой они различаются по отношению к питательным средам, скорости роста, по способности образовывать пигмент, а также по каталазной и пероксидазной активности. Вызывают заболевания у человека представтели групп I и III.
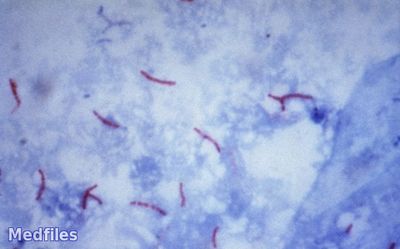
Морфология. Возбудители туберкулеза были открыты Р. Кохом в 1882г. это тонкие палочки величиной 1,5-4х0,3- 0,5 мкм. Они очень полиморфны: встречаются прямые, изогнутые, колбовидные. Как результат изменчивости бактерий, имеются кослотоподатливые формы и очень мелкие, так называемые зерна Муха. Разнообразие форм нередко зависит от состава среды, воздействия на них антибиотиков и химиотерапевтических средств. Бактерии туберкулеза неподвижны, не имеют спор и капсул. Грамположительны, однако они плохо воспринимают анилиновые краски. Хорошо окрашиваются в красный цвет по методу Циля-Нильсена, где используются концентрированные краски и протравливание.
Культивирование. Возбудители туберкулеза – аэробы. Растут при температуре 37-38 о С и рН среды 5,8-7,0. Отличительными культуральными особенностями туберкулезной палочки являются медленный рост и требовательность к питательным средам. первично они растут только на специальных средах: среде Петраньяни, Петрова, Левенштейна-Йенсена. Их можно выращивать на глицериновом бульоне, глицериновом агаре, глицериновом картофеле. Глицерин стимулирует рос микобактерий. M.bovis не нуждаются в глицерине. Наибольшее распространение получила среда Левенштейна-Йенсена, которая рекомендована ВОЗ в качестве стандартной среды для выращивания туберкулезных палочек. В настоящее время пользуются также средой Финна II, которая отличается от среды Левентейна-Йенсена тем, что вместо аспарагина в ней используется глутамин натрия. На этой среде микобактерий туберкулеза растут несколько быстрее, чем на среде Левенштейна-Йенсена, и процент выделения культур выше. Туберкулезные палочки можно культивировать и на синтетических средах, например среде Сотона.
Микобактерии туберкулеза встречаются в R- и S-форме. Более вирулентной является R-форма. На плотных питательных средах возбудители туберкулеза образуют сухие морщинистые колонии кремового цвета с чуть приподнятым центром и изрезанными краями. В жидких питательных средах микобактерии туберкулеза вырастают на 10-15 день в виде пленки, которая постепенно утолщаяется, становится грубой, морщинистой, ломкой и в силу тяжести иногда падает на дно. Бульон под пленкой остается прозрачным.
Ферментативные свойства. Возбудители туберкулеза биохимически мало активны. У них обнаружен протеолитический фермент, который в определенных условиях расщепляет белок. Они расщепляют также некоторые углеводы, образуют уреазу. Но свойства эти непостоянны. Поэтому изучение ферментов не имеет диагностического значения.
Туберкулин обладает свойствами аллергена. Он не оказывает токсического действия на здоровый организм. Его действие проявляется только в зараженном организме.поэтому введение туберкулина используют с диагностической целью, в постановках аллергических проб (Пирке или Манту. Проба Манту - в/к вводят 0,5 Мл очищенного туберкулина. Учет через 72 часа. Положительная реакция – покраснение и припухлость 5-10 мм (имеется иммунитет)). Для этой цели туберкулин готовят из бычьего типа микобактерий туберкулеза.
Вирулентные штаммы возбудителей туберкулеза содержат особый липид корд-фактор, который способствует склеиванию микобактерий и росту их в виде кос и тяжей.
Антигенная структура. Микобактерии туберкулеза содержат антиген, в который входят белковые, липоидные и полисахаридные факторы. Этот антиген вызывает в организме выработку антител. Однако эти антитела обнаруживаются в малых концентрациях, поэтому практически с целью диагностики мало используется.
Устойчивость к факторам окружающей среды. Микобактреии туберкулеза самые устойчивые из неспороносных форм бактерий. Температуру 100 о С они переносят в течение 5 мин. УФ-лучи вызывают их гибель только через несколько часов.
В высохшей мокроте они живут до 10 мес. При низких температурах микобактерии туберкулеза длительно сохраняются.
Дезинфицирующие растворы губят их только через сутки. Наиболее чувствительны к хлорамину и хлорной извести.
Восприимчивость животных. К микобактериям туберкулеза человек очень чувствителен, животные и птица малочувствительны. Их экспериментальных животных к нему высокочувствительны морские свинки, у которых инфекция протекает генерализовано и заканчивается обычно гибелью животного.
К M.bovis чувствительны крупный и мелкий домашний скот и домашние животные (человек мало чувствителен, но дети могут заражаться при использовании молока больных животных).
Их экспериментальных животных наиболее чувствительны кролики, у которых инфекция протекает генерализовано. M.avium вызывает заболевание у птиц: кур, голубей, фазанов и т.д. Однако могут болеть и некоторые животные.
Их экспериментальных животных чувствительны кролики. Инфекция протекает у них остро.
Мышиный вид патогенен главным образом для полевок. У кроликов и морских свинок заболевание протекает в хронической форме.
Источники инфекции. Человек. Реже животные.
Пути передачи. Наиболее частые пути передачи – воздушно-капельный и воздушно-пылевой; реже пищевой. Возможно внутриутробное инфицирование через плаценту.
Заболевания у человека и патогенез. Заболевание туберкулезом характеризуется многообразием клинических форм. Различают легочную (наиболее часто встречающуюся) и внелегочные формы: туберкулез желудка и кишечника, почек, мозговых оболочек, костей и других органов.
При закрытом процессе палочки туберкулеза не выделяются с мокротой, мочой и др.
Таким образом, даже при доброкачественном течении процесса организм не освобождается от возбудителей туберкулеза. Считают, что 80% людей инфицированы туберкулезными бактериями. Однако клинически они здоровы. Когда организм попадает в неблагоприятные условия, защитные функции его снижаются, бугорок подвергается некрозу, бактерии высвобождаются и вовлекают в процесс новые участки, наступает обострение, образуются каверны – открытый процесс. Иногда может быть генерализация процесса, которая приводит организм к гибели. Чаще туберкулез протекает в хронической форме (закрытый процесс). Большое значение при обострении имеют условия труда и быта.
Иммунитет. Человек обладает определенной резистентностью, т.е. при заражении не всегда возникает заболевание, а образуется инфекционный (нестерильный) иммунитет, который обусловливается комплексом защитных факторов: гуморальных, клеточных, а также резистентностью органов и тканей.
Профилактика. Ранняя диагностика, изоляция и т.д.
Для специфической профилактики используется живая вакцина БЦЖ, полученная французскими учеными Кальметтом и Гереном. Эту вакцину вводят новорожденным однократно, внутрикожно в наружную поверхность плеча. Ревакцинацию проводят в 7, 11 лет.
Лечение. Антибактериальные препараты: стрептомицин, рифампицин, ПАСК, фтивазин и др.
Не нашли то, что искали? Воспользуйтесь поиском:
Представители семейства микобактерий имеют вид тонких, иногда ветвистых палочек, чем напоминают мицелий гриба. Медленный рост на питательных средах также сближает их с грибами. Эти особенности объясняют название семейства, рода – Mycobacterium.
Микобактерии кислото-, щёлоче- и спиртоустойчивы, что обусловливается наличием в оболочках их клеток жировосковых веществ.
Род микобактерий включает патогенных и непатогенных представителей. Патогенными для человека являются возбудители туберкулеза и возбудитель лепры (проказы).
Туберкулез широко распространен среди крупных животных, птиц, грызунов.
Существуют несколько видов туберкулезных палочек:
1. Человеческий (М. tuberculosis (лат. – бугорчатка))
2. Бычий (M. bovis)
5. Встречаются микобактерии, вызывающие заболевания у холоднокровных. К ним относится особая группа атипичных микобактерий, некоторые также могут вызывать заболевания у человека.
Морфология. Возбудители туберкулеза были открыты Р. Кохом в 1882г.
§ тонкие палочки, очень полиморфны: встречаются прямые, изогнутые, колбовидные;
§ спор и капсул не образуют;
§ грамположительны, однако они плохо окрашиваются.
Обычно окрашивают кислотоустойчивые микобактерии по методу Циля-Нильсена, где используются концентрированные красители и подогревание.
Культивирование. Возбудители туберкулеза – аэробы. Растут при температуре 37-38 о С и рН среды 5,8-7,0. Отличительными культуральными особенностями туберкулезной палочки являются медленный рост и требовательность к питательным средам.
Поскольку глицерин стимулирует рост микобактерий, их можно выращивать на глицериновом бульоне, глицериновом агаре, глицериновом картофеле.
ВОЗ в качестве стандартной среды для выращивания туберкулезных палочек рекомендована среда Левенштейна-Йенсена. В настоящее время пользуются также средой Финна II. Туберкулезные палочки можно культивировать и на синтетических средах, например среде Сотона.
На плотных питательных средах через 2-3 недели возбудители туберкулеза образуют сухие морщинистые колонии кремового цвета с чуть приподнятым центром и изрезанными краями, напоминающие бородавки или цветную капусту. В жидких питательных средах микобактерии туберкулеза вырастают на 10-15 день в виде пленки, которая постепенно утолщается, становится грубой, морщинистой, ломкой, желтоватой и в силу тяжести иногда падает на дно. Бульон под пленкой остается прозрачным.
Ферментативные свойства. Возбудители туберкулеза биохимически мало активны. К тому же, свойства эти непостоянны, поэтому изучение ферментов не имеет диагностического значения.
Токсинообразование. Возбудители туберкулеза образуют эндотоксин – это белковое вещество впервые выделил Р. Кох (1890) и назвал его туберкулином. Туберкулин обладает свойствами аллергена. Он не оказывает токсического действия на здоровый организм. Его действие проявляется только в зараженном организме. Поэтому введение туберкулина используют с диагностической целью, в постановках аллергических проб (проба Манту - в/к вводят 0,5 мл очищенного туберкулина. Учет через 72 часа. Положительная реакция – покраснение и припухлость 5-10 мм – имеется иммунитет Для этой цели туберкулин готовят из бычьего типа микобактерий туберкулеза.)
Вирулентные штаммы возбудителей туберкулеза содержат особый липид корд-фактор, который способствует склеиванию микобактерий и росту их в виде кос и тяжей.
Антигенная структура. Микобактерии туберкулеза содержат О-антиген.
Устойчивость к факторам окружающей среды. Микобактреии туберкулеза самые устойчивые из неспороносных форм бактерий. Температуру 100 о С они переносят в течение 5 мин. УФ-лучи вызывают их гибель только через несколько часов.В высохшей мокроте они живут до 10 мес. При низких температурах микобактерии туберкулеза длительно сохраняются. Дезинфицирующие растворы губят их только через сутки. Наиболее чувствительны к хлорамину и хлорной извести.
Источники инфекции. Человек. Реже животные.
Пути передачи. Наиболее частые пути передачи – воздушно-капельный и воздушно-пылевой; реже пищевой (с молоком больных животных). Возможно внутриутробное инфицирование через плаценту.
Заболевания у человека и патогенез. Заболевание туберкулезом характеризуется многообразием клинических форм. Различают:
1. легочную форму (наиболее часто встречающуюся);
2. внелегочные формы: туберкулез желудка и кишечника, почек, мозговых оболочек, костей и других органов.
Каждая из этих форм заканчивается генерализацией процесса. При воздушно-капельном и воздушно-пылевом заражении первичный очаг возникает в легком. В пораженном органе образуется бугорок – туберкула (гранулёма). Бугорок представляет собой скопление лейкоцитов и гигантских клеток, внутри которых находятся микобактерии туберкулеза. При хорошей сопротивляемости организма соединительная ткань окружает бугорок, он обызвествляется и бактерии, оставаясь жизнеспособными, не выходят за пределы бугорка (закрытый процесс). При закрытом процессе палочки туберкулеза не выделяются с мокротой, мочой и др.
Таким образом, даже при доброкачественном течении процесса организм не освобождается от возбудителей туберкулеза. Считают, что 80% людей инфицированы туберкулезными бактериями. Однако клинически они здоровы. Когда организм попадает в неблагоприятные условия, защитные функции его снижаются, бугорок подвергается некрозу, бактерии высвобождаются и вовлекают в процесс новые участки, наступает обострение, образуются каверны – открытый процесс. Иногда может быть генерализация процесса, которая приводит организм к гибели. Чаще туберкулез протекает в хронической форме (закрытый процесс). Большое значение при обострении имеют условия труда и быта.
Иммунитет. Человек обладает определенной резистентностью, т.е. при заражении не всегда возникает заболевание, а образуется инфекционный (нестерильный) иммунитет, который обусловливается комплексом защитных факторов: гуморальных, клеточных, а также резистентностью органов и тканей.
Профилактика. Ранняя диагностика, изоляция и т.д.
Для специфической профилактики используется живая вакцина БЦЖ, полученная французскими учеными Кальметтом и Гереном. Эту вакцину вводят новорожденным на 5-7 день жизни однократно, внутрикожно в наружную поверхность плеча. Ревакцинацию проводят в 7, 11 лет.
Лечение. Проводится после определения антибиотикочувствительности возбудителя, поскольку микобактерии отличаются крайне высокой устойчивостью к антибиотикам. Антибактериальные препараты: стрептомицин, рифампицин, ПАСК, фтивазин и др.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Туберкулез (от лат. tuberculum – бугорок) – это инфекционное антропозоонозное заболевание, вызываемое микобактериями и характеризующееся развитием специфического гранулематозного воспаления, чаще хроническим течением, многообразием клинических проявлений и поражением различных органов, главным образом дыхательной системы.
1. Туберкулез – это самая распространенная инфекция.
3. В России один из самых высоких уровень заболеваемости туберкулезом.
4. Туберкулез – это инфекция, которая чаще всего является причиной смерти и инвалидности.
5. Туберкулез может поражать любой орган и систему организма, поэтому врач любой специальности должен знать и уметь распознать туберкулез.
Причины распространенности туберкулеза:
Проблема туберкулеза – на 80% социальная проблема и лишь на 15% зависит от состояния здравоохранения.
1. Снижение социально-экономического уровня жизни граждан.
2. Сокращение объемов финансирования противотуберкулезных программ, дефицит противотуберкулезных препаратов, дорогостоящее лечение.
3. Распространение лекарственно устойчивых штаммов микобактерий туберкулеза.
4. Распространение ВИЧ-ассоциированного туберкулеза (на сегодняшний день в РФ зарегистрировано более 13 тыс. случаев ВИЧ-ассоциированного туберкулеза).
5. Недостатки в работе первичного звена по диагностике и раннему выявлению туберкулеза.
Семейство – Mycobacteriaceae (от греч. myces – гриб, bacteria – палочка).
Виды – M. tuberculosis (92%), M. bovis (5%), M. africanum (3%).
Морфология и тинкториальные свойства.
Характерен полиморфизм и склонность к ветвлению:
· в свежих культурах – прямые или слегка изогнутые палочки размером 0,3-0,6×1-4 мкм;
- зернистые формы (зерна Муха – от 2 до 12 зерен разной величины, не являются КУБ);
Из зерен, фильтрующихся и L-форм могут восстанавливаться в обычные формы, что способствует поддержанию хронического воспаления, возникновению рецидивов.
Жгутики отсутствуют, спор не образуют, имеют микрокапсулу, кислото-спирто-щелочеустойчивые (клеточная стенка на 46% состоит из липидов в 3-х фракциях: фосфатиды, воски и жирные кислоты – туберкулостеариновая, фтионовая, миколовая и др.).
Грамположительны. Окрашиваются по методу Циля-Нильсена в красный цвет, зернистые формы – в фиолетовый. При окраске ауромином приобретают желтый цвет.
Строгие аэробы (M. bovis – микроаэрофилы), оптимальная температура 370С, рН 6,4-7,2, большое содержание липидов замедляет обмен веществ, поэтому видимый рост M. tuberculosis появляется через 12-25 дней, M. bovis – через 21-60 дней, M. africanum – через 31-42 дня (это обусловлено длительным периодом генерации клеток – 14-15, даже до 24 часов, тогда как у большинства бактерий – 20-30 минут). Рост стимулируется 5-10% СО2, 0,5% глицерина и лецитином. Культивируются только на сложных питательных средах с глицерином, витаминами группы В, аминокислотами и глюкозой, а для подавления токсического действия жирных кислот добавляют активированный уголь, сыворотку животных и альбумин, а для подавления роста сопутствующей флоры – красители (малахитовый зеленый).
* среда Левенштайна-Йенсена (яично-картофельная среда с добавлением глицерина и малахитовой зелени для подавления сопутствующей флоры);
* среда Петраньяни (яично-картофельная среда с добавлением глицерина, кусочков картофеля и молока);
* среды Финна 2 (яичная среда), Миддлбрука и др.
* среда Сотона (аспарагин, глицерин, цитрат Fe и фосфат К);
* Миддлбрука, Дюбо, Школьниковой и др.
В жидких средах видимый рост появляется на 5-7 день в виде тонкой нежной желтоватой пленки, которая постепенно утолщается, становится морщинистой, ломкой, раствор остается прозрачным.
Относительно активны. M. tuberculosis обладает каталазной активностью (в отличие от каталазы условно-патогенных микобактерий термолабильна), уреазой, никотинаминидазой, восстанавливает нитраты, накапливает в среде ниацин (ниациновый тест Конно – среда желтеет под действием никотиновой кислоты).
M. bovis и M. africanum обладают только уреазой, не восстанавливает нитраты, не продуцирует никотинаминидазу и не накапливает в среде ниацин, т.к. превращает его в ниацинрибонуклеотид.
Антигены туберкулезной палочки – это полисахаридные (родоспецифические антигены), белковые (туберкулопротеины), липидные компоненты клетки, фосфатиды. Туберкулопротеиды
являются полными антигенами, полисахариды только в соединении с γ-глобулинами. Антигены стимулируют образование антиполисахаридных, антифосфатидных, антипротеиновых и иных антител различной специфичности (но протективной роли не играют). Также антигены индуцируют развитие ГНТ и ГЗТ.
Экзотоксины не вырабатывают.
Токсическими свойствами обладают химические компоненты клетки:
- Корд-фактор (высокотоксичен) – оказывает токсическое действие на ткани, блокирует окислительное фосфорилирование на митохондриях, тем самым нарушая функцию дыхания, защищает от фагоцитоза, подавляет миграцию лейкоцитов.
- Липиды (миколовая, фтионовая и туберкулостеариновая кислоты, фосфатидный фактор, мураминдипептид, воск Д) и полисахариды – стимулируют развитие специфического гранулематозного воспаления в тканях (образование эпителиоидных клеток, гигантских многоядерных клеток Пирогова-Лангханса).
- Туберкулопротеин – индуцирует развитие ГЗТ.
Ферменты патогенности: лецитиназа, каталаза, пероксидаза.
Среди неспорообразующих бактерий самые устойчивые к действию неблагоприятных факторов окружающей среды. Устойчивы к кислотам, щелочам, спиртам, высушиванию (в высохшей мокроте до 2 месяцев). Рассеянный солнечный свет инактивирует микобактерий в течение 1-1,5 месяцев, прямой – 1,5 часа. На белье, книгах – свыше 3 месяцев; в воде – более 1 года; в почве – до 2 лет; в уличной грязи – до 4 месяцев; в желудочном соке – 6 месяцев; в масле – 10 месяцев. Выдерживают температуру жидкого азота (-1900С), при кипячении погибает через 5-7 минут, 500С – 12 часов, в молоке при 90-950С – 5 минут. 5% карболовая кислота, 1:1000 сулема – 1 сутки, 10% формалин – 12 часов, 5% фенол – 6 часов, 0,05% бензилхлорфенол – 15 минут. Чувствительны к УФО (погибают через 2-3 минуты) и хлорсодержащим дезсредствам (3-5 часов). Губительно действуют стрептомицин, рифампицин, тубазид, фтивазид, ПАСК.
Источник инфекции – больной человек и животные.
- Аэрогенный (пути – воздушно-капельный, воздушно-пылевой);
- Фекально-оральный (путь – алиментарный);
- Контактный (путь – непрямой контактный);
- Вертикальный (путь – трансплацентарный, реализуется редко, т.к. микобактерии вызывают развитие тромбоза кровеносных сосудов плаценты).
Инкубационный период – 3-8 недель – 1 год (до 40 лет).
Патогенез и клинические особенности.
К 40 годам 70-90% людей инфицированы, но только у 10% развивается первичный туберкулез.
В 85-95% случаях заболевание начинается в легких и во внутригрудных лимфатических узлах. Остальные случаи – это туберкулез костей, суставов, кишечника, мочеполовой системы и т.д.
При попадании в альвеолы M. tuberculosis вызывает образование первичного аффекта – специфической гранулемы (бугорка, от лат. granulum – зернышко, греч. oma – окончание опухолей): в центре его располагается зона казеозного некроза с M. tuberculosis, окруженная зоной эпителиоидных и гигантских многоядерных клеток Пирогова-Лангханса, далее расположен вал из лимфоцитов и мононуклеарных фагоцитов.
Из гранулемы M. tuberculosis, поглощенные макрофагами (незавершенный фагоцитоз), по лимфотическим сосудам (лимфангоит) проникает в регионарные лимфоузлы (лимфаденит). Т.о. формируется первичный туберкулезный комплекс, состоящий из:
- лимфаденит.
При высокой естественной резистентности первичный очаг окружается соединительнотканной капсулой и обызвестляется – формируется очаг Гона (петрификат). Микобактерии в виде L-форм могут сохранять жизнеспособность в первичном очаге многие годы.
При снижении невосприимчивости развивается прогрессия, которая может осуществляться 4 путями – развивается диссеминированный туберкулез:
2. Гематогенный путь.
3. Рост первичного аффекта вплоть до казеозной пневмонии.
4. Смешанный путь.
В ряде случаев первичный туберкулез может принимать хроническое течение в виде туберкулезной интоксикации, лихорадки и т.д.
Вторичный туберкулез развивается при повторном массивном инфицировании микобактериями, либо эндогенным путем из очага Гона и других локализаций первичного туберкулеза.
Симптомов, характерных только для туберкулеза, нет.
Значительный естественный иммунитет.
Приобретенный иммунитет – ведущее место клеточный нестерильный (устойчивость к суперинфекции). Формируется ГЗТ.
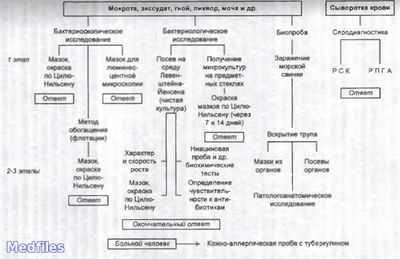
Исследуемый материал – мокрота, гной, моча, СМЖ, плевральная жидкость, промывные воды желудка, кусочки органов, кровь.
1. Бактериоскопический метод.
2. Бактериологичекий метод (основной).
3. Ускоренный метод Прайса на обнаружение корд-фактора.
4. Биологический метод.
5. Серологический метод – РИФ, РСК, РПГА, РДП в геле, ИФА, РИА, иммуноблотинг.
6. Молекулярно-биологический метод – ПЦР, ДНК-гибридизация.
7. Аллергологический метод – проба Манту с 2 ТЕ PPD-L.
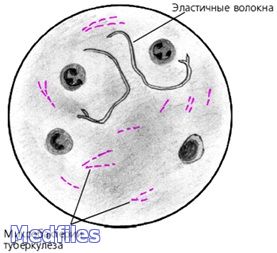
Обнаружение микобактерий туберкулёза при бактериоскопическом методе диагностики (схематично).
В исследуемом материале обнаруживают микобактерии туберкулеза путем микроскопии мазков, окрашенных по Цилю-Нильсену и с применением люминесцентных красителей (чаще всего аурамина). Бактериоскопию рассматривают как ориентировочный метод. Бактериологический метод является основным в лабораторной диагностике туберкулеза.
Посевы делают на среду Левенштейна-Йенсена и инкубируют при 37°С в термостате в течение 3 мес. Выделенные культуры идентифицируют и определяют их чувствительность к химиотерапевтическим препаратам. Для ускоренного обнаружения микобактерий делают посевы по методу Прайса, позволяющего получить микрокультуры туберкулезных бактерий и определить наличие корд-фактора, когда микобактерии располагаются в форме кос и жгутов.
В некоторых случаях, например, при туберкулезе почек, прибегают к биологической пробе -заражению морских свинок с последующим выделением чистой культуры. Кожно-аллергические туберкулиновые пробы (реакция Манту) ставят с целью выявления лиц, инфицированных туберкулезными микобактериями, для оценки течения туберкулезного процесса у больных, а также для контроля эффективности вакцинации и отбора лиц для ревакцинации BCG .
В последние годы большое внимание уделяется новым методам диагностики туберкулеза — цепной полимеразной реакции (ЦПР) и др
Оценка пробы Манту с 2 ТЕ (через 48-72 часа).
- Отрицательная – уколочная реакция (несостоятельность поствакцинального иммунитета, иммунодифицитные состояния).
- Сомнительная – инфильтрат 2-4 мм/только гиперемия любого размера.
- Положительная – инфильтрат 5 мм и более.
- Гиперэргическая – инфильтрат 21 мм и более/везикуло-некротическая реакция независимо от размера инфильтрата.
У здорового вакцинированного человека проба Манту в норме должна быть слабоположительной (папула – 5-12 мм).
Плановая вакцинация в соответствии с национальным календарем прививок в возрасте 3-7 дней жизни живой аттенуированной туберкулезной вакциной БЦЖ (BCG – Bacille Calmette Guerin) – авирулентный штамм M. bovis (длительно культивируют на картофильно-глицериновом агаре с бычьей желчью).
Первая ревакцинация – в 7 лет при отрицательной пробе Манту.
Вторая ревакцинация – в 14 лет при отрицательной пробе Манту и не получившим прививку в 7 лет.
Специфическое лечение – не разработано.
Неспецифическое лечение – АБ, ХТП: изониазид (тубазид), ПАСК, рифампицин, стрептомицин, этамбутол и др.
Читайте также:


