Туберкулез тазобедренного сустава рентгеновские снимки
Основные рентгенологические признаки туберкулезного поражения кости:
- ранние трофические изменения костной ткани — остеопороз, атрофия кости; они выявляются при сравнительной оценке рентгенограмм симметричных отделов скелета;
- изменения величины суставной щели, межпозвоночных пространств: расширение на ранней стадии процесса, сужение вплоть до исчезновения при последующем его развитии;
- очаговый характер первичной костной деструкции: деструктивный очаг овальной или округлой формы располагается преимущественно в метафизе длинных трубчатых костей, в толще губчатой кости, отграничен тонким ободком более плотной кости, имеет плотные включения — кальцинированные казеозные массы;
- контактный характер костной деструкции: развитие очагов деструкции в эпифизе вследствие разрушения эпифизарного хряща, в смежных телах позвонков в результате разрушения межпозвоночного диска, в смежных костях сустава при разрушении покровного хряща; контактные деструктивные изменения выявляются и уточняются при томографическом исследовании костей и суставов;
- изменение степени плотности теней мягких тканей вблизи очага поражения: при туберкулезе суставов — уплотнение и расширение тени капсулы сустава, появление ограниченных плотных теней в толще мягких тканей конечности — абсцессов; при туберкулезе позвоночника — симметричные шаровидные или веретенообразные утолщения пре- и паравертебральных тканей, расширение и деформация контура большой мышцы поясницы с одной или обеих сторон либо исчезновение ее тени с одной стороны;
- ранние нарушения нормальных анатомических соотношений в пораженных отделах скелета: деформации, нарушения правильной оси конечности, сустава, позвоночника; при туберкулезе суставов — децентрация сустава, подвывихи, вывихи суставных концов, эпифизеолиз различной степени, некроз эпифиза; при туберкулезе позвоночника — спадения и смещения тел позвонков, угловые искривления позвоночного столба.
Туберкулез кишечника необходимо дифференцировать от хронического аппендицита, язвенного колита, хронической дизентерии, опухоли кишечника, глистной инвазии и др. Лечение туберкулеза кишечника проводится антибактериальными препаратами в тех же дозировках и комбинациях, что и при лечении туберкулеза легких. Наиболее целесообразной комбинацией препаратов является назначение рифампицина, тубазида и этамбутола. Длительность туберкулостатической терапии составляет 8 … 12 мес и более…
Своеобразно протекает костно-суставной туберкулез у детей младшего возраста. Это обусловлено морфоструктурными особенностями скелета ребенка первых пяти лет жизни — высокой биологической активностью костной ткани, интенсивностью остеогенеза, особой архитектоникой кости и ее сосудистого русла. У 20 … 25 % детей младшего возраста развитие заболевания сходно с проявлениями острого гематогенного остеомиелита: внезапное, острое начало с высокой температурой,…
Эндоскопические методы исследования: цистоскопия, хромоцистоскония, катетеризация мочеточников. Все эти манипуляции девочкам до 5 … 6 лет и всем мальчикам выполняют под общим обезболиванием. У большинства больных цистоскопическая картина представляется нормальной. У 1/3 больных определяются умеренная очаговая либо разлитая гиперемия слизистой, инъецирование сосудов, гранулярные высыпания. И только при деструктивных формах нефротуберкулеза, при вовлечении в процесс мочеточника…
Прогноз Прогноз благоприятный. Рациональная терапия приводит к стойкому выздоровлению без склонности к рецидивированию. Лихеноидный туберкулез (лишай золотушных) чаще развивается у детей старшего возраста, подростков и юношей. Основными морфологическими элементами сыпи являются плоские бугорки величиной не более просяного зерна конусовидной формы желтовато-коричневого цвета, покрытые иногда тонкими чешуйками, находящимися у основания волосяных фолликулов. При проведении рукой по…
Клинические проявления Туберкулезные поражения глаз подразделяются по клинике так же, как и по патогенезу, на две совершенно различные группы — гематогенные и туберкулезно-аллергические заболевания. Гематогенные туберкулезные заболевания глаз. У детей и подростков туберкулез глаз, как правило, возникает при активных проявлениях туберкулеза других локализаций: легких, лимфатических узлов, костей, суставов, кожи [Геймос Е. К., Ковалевский Е. И.,…
Туберкулез костей возникает в результате гематогенного заноса микобактерий в костную ткань при генерализованном инфекционном процессе. Чаще всего туберкулезом костей заболевают дети – в период наиболее интенсивного роста. Поражаются туберкулезом кости, содержащие красный мозг и, как правило, туберкулезные изменения локальны – захватывают одну кость.При туберкулезе поражаться могут любые кости скелета – короткие и длинные, наиболее часто – кости конечностей (эпифизы плечевой, лучевой, большеберцовой, бедренной костей, кости стопы), позвонки, реже – кости черепа (свода и лицевого скелета).
Признаки туберкулеза костей и суставов на рентгенограммах
Туберкулез тазобедренного сустава (туберкулезный коксит)


Туберкулез тазобедренного сустава на рентгенограммах: слева – с локализацией очага в большом вертеле бедренной кости, справа – с вовлечением в процесс сустава целиком

Деструкция седалищной кости при туберкулезе
Туберкулез коленного сустава (туберкулезный гонит)

Туберкулезный гонит на рентгенограммах: видна выраженная деформация коленного сустава, признаки костной атрофии и остеопороза, контактная деструкция суставных поверхностей
Туберкулез голеностопного сустава
На рентгенограммах при туберкулезе голеностопного сустава очаг деструкции выявляется в таранной кости либо в большеберцовой кости (реже). Часто при данной локализации туберкулеза поражается не изолированно голеностопный сустав, а также подтаранный сустав и другие суставы стопы.Остеопоротические изменения костей плюсны и предплюсны, голеностопного сустава резко выражены.

Слева – участок деструкции локализован в пяточной кости, справа – в 1 плюсневой кости
Туберкулез плечевого сустава

Туберкулез локтевого сустава
Очаг деструкции при туберкулезе данной локализации можно обнаружить в локтевой кости, реже – в плечевой кости. Поражение лучевой кости при туберкулезе локтевого сустава нехарактерно, однако может иметь место при распространенной патологии. Очаги в костях по типу казеозного некроза сопровождаются периостальной реакцией, развитием костной атрофии и остеопороза – при хроническом течении.

Очаг деструкции локтевой кости при туберкулезе
Туберкулез лучезапястного сустава
Изменения при туберкулезе лучезапястного сустава могут быть выявлены рентгеновским способом как в лучевой кости, так и в костях запястья и в пястных костях.

Туберкулез лучезапястного сустава. На рентгенограмме виден участок деструкции лучевой кости, тотальное разрушение костей запястья
Туберкулезный спондилит (туберкулез позвоночника)
Туберкулезный спондилит – форма туберкулеза костей, которая наиболее часто встречается у детей в возрасте до 5 лет. Наиболее характерна для туберкулезного спондилита локализация очагов деструкции в грудных позвонках, затем – в поясничных, крестцовых и шейных. Поражение позвонков всегда множественное, локализация каверн у взрослых – по периферии, у детей – в центре тела позвонка (в связи с особенностями кровоснабжения). На рентгенограмме при туберкулезе позвонков можно выявитьнарушение их структуры и формы (позвонок становится клиновидным вследствие патологического перелома), а также изменения паравертебральной клетчатки (уплотнение и расширение ее за счет инфильтрации и отека), а также наличие паравертебральных натечников.

Признаки туберкулеза позвонка на рентгенограмме – слева. Данное состояние небходимо дифференцировать с неинфекционным спондилитом, компрессионным переломом тела позвонка, остеохондропатией Кальве (у детей) или Кюммеля (у взрослых). Справа – обызвествленный туберкулезный натечник в паравертебральной клетчатке
Получите мнение независимого врача по Вашему снимку
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
Туберкулез тазобедренного сустава
У детей раннего возраста (2-6 лет) деструктивный очаг возникает внезапно, через 2-3 недели он виден там, где кость была нормальной. В более старшем возрасте остит вблизи тазобедренного сустава склонен к медленному развитию. При локализации остита в шейке очаг имеет тенденцию к перемещению в дистальном направлении по мере роста кости (от сустава). Поставить ретроспективный диагноз туберкулезного остита по одним рентгенологическим данным невозможно.
Туберкулезный коксит
Рентгенологическое исследование имеет большое значение в диагностике туберкулезного коксита. Снимок должен быть хорошего качества, оба сустава снимаются на одной пленке. Для каждой стадии течения коксита характерны определенные рентгенологические признаки.
Начальная стадия:
• остеопороз костей сустава неуклонно прогрессирует и сохраняется на многие годы;
• незначительное смещение бедра кнаружи и вверх из-за накопления жидкости в суставе;
• изменение структуры костей, локальный остеопороз, который виден при увеличении и сравнении со здоровой конечностью, часто выявляется перерыв костных пластинок в крыле вертлужной впадины;
• отек мягких тканей сустава, утолщение капсулы;
• сужение суставной щели из-за изменения хряща и смещения головки кверху, одновременно возможно расширение щели в медиальном отделе в связи с латеральным смещением бедра;
• у детей возможно большое увеличение эпифиза головки бедра на больной стороне.
Стадия разгара:
• резкое нарастание остеопороза, особенно в головке, шейке бедра, теле подвздошной кости; чем резче боли и тяжесть течения, тем больше выражен остеопороз, на его фоне иногда нельзя различить очаг деструкции даже больших размеров; остеопороз распространяется и за пределы пораженного сустава вплоть до костей стопы и на здоровую конечность;
• деструктивный процесс больше выражен на уровне первичного костного очага, в противостоящем участке сочленованной кости, в месте прикрепления капсулы, очаг шейки бедра при прорыве в сустав приводит к разрушению головки;
• нарастающее сужение суставной щели, суставной хрящ не столько разрушается, сколько атрофируется и гибнет из-за нарушения питания, грануляции смещают хрящ от кости в сторону сустава;
• смещение бедра вверх и латерально различной степени выраженности;
• костная атрофия, проявляющаяся уменьшением поперечного и в меньшей степени продольного размеров кости, кость с годами отстает в росте, одновременно отмечается атрофия соответствующей половины таза.
Стадия затихания:
• репаративный остеопороз нарастает, чем сильнее больной нагружает конечность, тем резче выступает рисунок утолщенных балок с широкопетлистой сетчатой структурой кости;
• утолщение коркового слоя и сужение костномозгового канала, процесс протекает за счет эндоста, атрофия сохраняется долго;
• появление признаков отграничения процесса, на границе пораженной и здоровой ткани появляются четкие перекладины и балки, постепенно формируется замыкающая костная пластинка; контуры костей вначале неровные, зазубренные, затем они сглаживаются, уплотняются, появляется суставная щель на новом месте в результате смешения бедра; сохраняется репаративный остеопороз и атрофия, патологический вывих бедра в период затихания процесса отмечается редко.
Варианты атипичного течения туберкулезного коксита:
• синовиальная форма характеризуется медленным нарастанием остеопороза, деструкция у мест прикрепления капсулы возникает очень поздно — через 2-3 года;
• коксит протекает по типу сухой костоеды, деструкция развивается медленно, без секвестров, казеозных масс, холодных абсцессов; разрушение кости идет медленно, годами, клинически выявляется атрофия сустава;
• коксит может осложниться некрозом головки бедренной кости, при этом эпифиз уплотняется, уплощается, через полгода фрагментируется, некроз носит асептический характер.
Туберкулез большого вертела
Туберкулез большого вертела — трохаптерит. Он может развиваться вторично, путем перехода процесса со слизистой сумки, с костного очага в шейке. При первичном поражении определяется краевая деструкция, мелкие секвестры. Периостальная реакция отсутствует.
Остеохондрит (остеохондропатия). Болезнь Пертеса — деформирующий детский остеохондроз, эпифизарный асептический некроз тазобедренного сустава, остеохондропатия головки бедренной кости. Рентгенологическая картина заболевания зависит от стадии процесса (рис. 317).
I стадия — некроз головки бедренной кости, имеются клинические проявления, на рентгенограмме выявляется локальный остеопороз вследствие уменьшения нагрузки из-за щадящего режима ходьбы. У детей выявить остеопороз трудно из-за возрастных особенностей строения кости. Постепенно структура головки уплотняется, тень се становится более интенсивной. Суставная щель сохранена и постепенно расширяется.
II стадия - импрессионный перелом, тень головки становится еще более интенсивной, отмечается уменьшение ее объема, деформация, увеличение высоты суставной щели.
III стадия — рассасывания, головка бедра определяется в виде темных, изолированных, бесструктурных фрагментов неправильной формы, продолжается ее уплощение и расширение суставной щели. Шейка уплощается и укорачивается вследствие периостальной реакции и нарушения онхондрального эпифизарного роста.
IV стадия — восстановления структуры (репарация), структура восстанавливается постепенно — до 1,5 лет. На этом фоне могут возникать повторные некрозы и патологические переломы.
V стадия — исход заболевания, головка значительно уплотнена, имеет правильный губчатый рисунок. Возможно два типа восстановления: а) головка приобретает правильную яйцевидную форму, увеличена в размерах; б) головка значительно деформирована, грибовидная, валикообразная. Шейка бедра утолщена, укорочена — картина coxa vara. Часто отмечается ретроверсия.
Суставная щель может быть нормальной, расширенной, неравномерно суженной. Нередко имеет место латеральный, не проявлявшийся функционально, подвывих головки бедренной кости, шейка оказывается выше линии Шентона. При болезни Пертеса не бывает выраженных костных разрастаний и костных анкилозов, в то время как при артрозе суставная щель сужена, имеются краевые разрастания.
При подозрении на болезнь Пертеса рентгенография обоих тазобедренных суставов должна производиться на одной пленке в прямой проекции и в положении Лауэнштейна. Вторым методом ранней диагностики этой патологии является ультразвуковое исследование. Этот метод обеспечивает выявление выпота в суставе. Кроме того, можно определить инфильтрацию (утолщение) капсулы, прилежащих мышц и межмьтшечиых промежутков, пролиферацию синовиальной оболочки.
В начальной стадии заболевания большое диагностическое значение имеют специальные методы исследования — магнитно-резонансная томография и компьютерная томография. Определенную диагностическую ценность имеют ультрасонография, радионуклиднос исследование и лечебно-диагностическая пункция с измерением внутрикостного давления. Показатели динамической сциитиграфии зависят от стадии заболевания.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
4. ТУБЕРКУЛЕЗ ТАЗОБЕДРЕННОГО СУСТАВА
Рентгенодиагностика туберкулеза тазобедренного сустава, глубоко расположенного и недоступного непосредственному прощупыванию, в общем значительно ценнее с клинической точки зрения, чем рентгенодиагностика гонита.
Вероятно, чистые первично-синовиальные формы коксита встречаются крайне редко, притом, возможно, только у детей. Чаще всего здесь наблюдаются первично-костные поражения в чистом виде или же одновременное заболевание и кости, и капсулы. 3. Ю. Ролье на основании обширных клинико-рентгенологических наблюдений над туберкулезным кокситом определяет число начальных костных изменений в 63,9%, а число синовиальных — только в 9,4%, и вполне вероятно, что первая цифра все-таки в силу уже указанных выше рентгенологических трудностей значительно занижена. Расположение очагов при туберкулезном коксите сейчас хорошо изучено (рис. 157). Приблизительно в 60—70% всех случаев костной формы костный фокус гнездится в головке бедра, чаще всего в области fovea capitis— места прикрепления круглой связки, или же в медиальной половине головки.
Значительно реже сначала поражается вертлужная впадина, а именно ее дно или верхнезадний отдел, еще реже процесс исходит из шейки бедра (см. рис. 136).
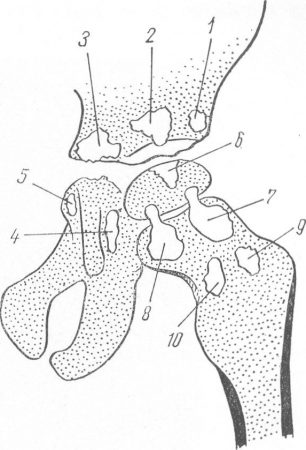
Рис. 157. Схема расположения очагов при туберкулезе тазобедренного сустава. 1 — вертлужный наружный (латеральный), 2 — вертлужный центральный, 3 — вертлужный внутренний (медиальный), 4 — седалищный, 5 — лобковый, 6 — эпифизарный, 7 —шеечный верхненаружный, 8 — шеечный верхневнутренний, 9 — шеечный нижненаружный, 10 — шеечный нижневнутренний (по Г. А. Зедгенидзе, В. П. Грацианскому и Ф. Ф. Сивенко).
Обычно туберкулез тазобедренного сустава имеет казеозный характер, несколько реже встречаются грануляционные очаги. Это, конечно, не формы, а фазы хронического воспалительного заболевания. Сравнительно нередко грануляции располагаются по краю хрящевой головки бедра, а отсюда разрушение распространяется субхондрально, так что вся хрящевая шляпка, более или менее резко изгрызанная изнутри, отслаивается и отстает от поверхности кариозной костной головки.
В далеко зашедших случаях деструктивного туберкулезного коксита изменена и головка, и вертлужная впадина. В результате рефлекторной иммобилизации и непрерывной мышечной тракции головка с известной силой притягивается к впадине и вдавливается в нее. Обычно это происходит в нелеченых запущенных случаях, когда, следовательно, и движения в суставе не прекращаются полностью. Поэтому вследствие трения обширные отделы проросшей грануляциями вертлужной впадины быстро размельчаются. Все новые и новые участки главным образом верхнелатерального квадранта впадины рассасываются. Происходит так называемое перемещение вертлужной впадины (рис. 158). В итоге старая разрушенная вертлужная впадина запустевает, головка бедра сдвигается вверх и наружу, и бедро острым концом упирается в новую впадину, лежащую иногда очень высоко в подвздошной кости. Развивается, таким образом, порочное положение — патологический вывих со своеобразным неоартрозом. Таз на пораженной стороне значительно атрофирован и целиком перевешивается вперед. В сравнительно редких случаях приходится наблюдать обызвествленный холодный абсцесс, который располагается в разных местах, но чаще всего окутывает верхнюю часть бедра ниже большого вертела в виде характерной зернистой тени то спереди, то больше снаружи, то в толще приводящих мышц бедра. Иногда видно несколько натечников различной формы, величины и локализации.
При клиническом подозрении на начальный туберкулезный коксит заключение рентгенолога может быть только крайне сдержанным. Отрицательный диагноз труднее обосновать, чем положительный. Только многократное повторное рентгенологическое исследование с интервалами в 4—б—8 недель, только наблюдение в течение иногда до года дает рентгенологу право исключить туберкулезный коксит.
Никогда не следует при отрицательных данных рентгенологического исследования одного только тазобедренного сустава ограничиться этим исследованием, а надо обратить особое внимание на весь таз, на область подвздошно-крестцовых сочленений, на поясничный отдел позвоночника, а также на коленный сустав.
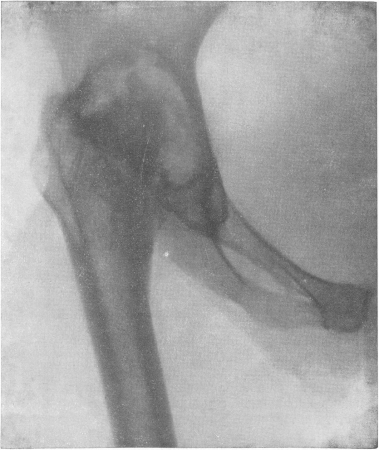
Рис. 158. Правосторонний туберкулезный коксит. Перемещение вертлужной впадины. Порочное стояние правого бедра — патологический подвывих.
Что последнее требование не является чрезмерным или надуманным, можно пояснить, например, таким нашим наблюдением. Опытный клиницист в первоклассном костно-туберкулезном санатории ставит диагноз туберкулезного коксита и сильные боли в области коленного сустава считает иррадиирующими, конечность надолго укладывается в гипсовую повязку, повторное рентгенологическое исследование тазобедренного сустава показывает остеопороз, который толкуется как подтверждение правильности первоначального диагноза, и только запоздалое консультативное рентгенологическое исследование коленного сустава почти через 3 года пребывания в санатории обнаруживает типичную картину кениговской частичной расслаивающей остеохондропатии с внутрисуставной свободной мышью без какого бы то ни было коксита.
Остеопороз при истинном туберкулезном коксите появляется на снимке с известным опозданием по сравнению с клиническими симптомами. Он показывается иногда только как бы сразу после ряда снимков, на которых структурный рисунок оставался совершенно нормальным. Вообще же, чем чаще рентгенолог прибегает к повторным контрольным исследованиям, чем больше он пользуется методом рентгенологического наблюдения, тем реже он совершает ошибки, — рентгенологу нельзя отказывать в праве производить для установки диагноза повторные исследования, подобным правом сейчас пользуются представители всех других клинических специальностей. Напомним здесь между строк, что при этих повторных, безусловно показанных рентгенологических исследованиях области тазобедренного сустава категорически требуется в интересах предотвращения нежелательного действия рентгеновых лучей на половые железы их ограждение свинцовой защитой, особенно у детей и молодых больных.
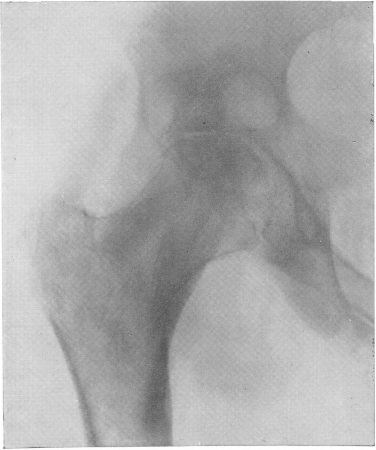
Рис. 159. Туберкулезный коксит. Первично-вертлужная костная форма. Округлый деструктивный очаг в над-вертлужной части подвздошной кости. Распространение процесса на весь тазобедренный сустав. Остеопороз.
Ранний диагноз при первично-костном коксите труден лишь в тех случаях, когда небольшой подхрящевой очаг разрушения лежит на краях углубления круглой связки головки бедра. Обыкновенно же все типичные рентгенологические симптомы фунгозного или деструктивного артрита выражены хорошо именно при коксите.
В настоящее время советскими авторами весьма детально изучены клинико-рентгенологические особенности первично-костных очагов, гнездящихся в костных элементах тазобедренного сустава. Очень ясна и диагностически богата рентгенологическая симптоматика первично-вертлужного (ацетабулярного) поражения тазобедренного сустава. Здесь процесс разрушения определяется на снимках в виде светлых карманов или крупных прозрачных ячеек, замещающих дно или часть вертлужной впадины (рис. 159). Очаг располагается то центрально, то в медиальной, то в латеральной, то в передней, а то и в задней части крыши вертлужной впадины. Контуры дефектов имеют различный характер — то смазанный, то чаще всего ограниченный характер, не обычный для типичных форм туберкулезного коксита; костная ткань вокруг ячеек, отделенных друг от друга линейными тенями перекладин, подчас несколько склерозирована. Все это может заставить несведущего усомниться в туберкулезной природе артрита.
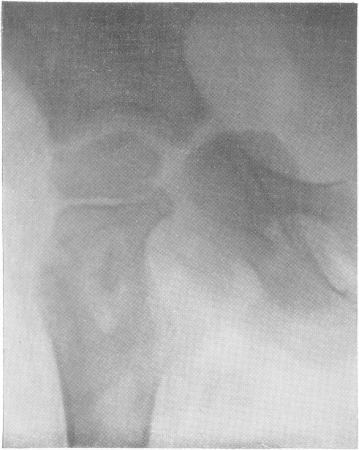
Рис. 160. Внесуставной шеечный туберкулезный очаг с центральным секвестром. Клинически — явления начинающегося туберкулезного коксита.
В этих случаях вначале имеет место довольно доброкачественное медленное (в течение 1 1 /2—2 1 /2 лет) развитие процесса, в дальнейшем же он неудержимо прогрессирует и ведет к полному разрушению сустава.
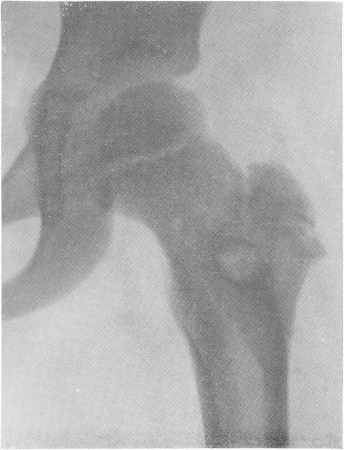
Рис. 161. Внесуставной деструктивный очаг в межвертельной области бедра и у основания большого вертела двухлетней давности с небольшим свищом. Направлена на рентгенологическое исследование с диагнозом диплококкового очага. Диагноз туберкулеза подтвержден оперативно, гистологически и бактериологически.
Большое сходство с первично-ацетабулярным кокситом по клинической картине и диагностическим трудностям до момента рентгенологического исследования представляет и первичнокостный шеечный коксит (рис. 136, 160 и 161). Шеечный очаг, имеющий в большинстве случаев характер грануляционного воспаления, различен по своей форме — то круглой, то овальной, то ландкартообразной, то треугольной с основанием, прилегающим к эпифизарной линии. Он чаще лежит в медиальной части шейки бедра, чем в латеральной. Его контуры то обычно расплывчаты, то поразительно для туберкулеза гладки и резко ограничены узким темным костным ободком. Как правило, ясно выступает довольно плотный губчатый секвестр. Подобная картина еще не означает коксита, ибо очаг лежит в глубине кости, и в этой первой стадии заболевания, которая может длиться многими месяцами, до 1—1 1 /2 лет, истинного артрита еще нет. Это так называемая преартритическая фаза по П. Г. Корневу. Боковая рентгенограмма или стереоскопическое исследование должны выяснить, лежит ли шеечный очаг ближе кзади или кпереди. Сзади суставная капсула прикрепляется к бедру высоко, и почти вся шейка лежит вне суставной полости, поэтому переход на сустав происходит реже. Спереди же синовиальная оболочка низко спускается на шейку бедра, и осложнение шеечного очага кокситом почти неминуемо. Переход на сустав может наступить в виде прорастания, и такое медленное превращение костного туберкулеза в костно-суставной является наиболее обычным (вторая, артритическая фаза по П. Г. Корневу). Значительно реже наблюдается прорыв, прободение. Прорыв в сустав может протекать внезапно при бурных клинических явлениях, симулирующих острый нетуберкулезный коксит.
Интересно, что при обеих формах этого „внесуставного” туберкулезного коксита, т. е. при ацетабулярном и шеечном внутрисуставном очагах, с течением времени эпифизарная головка бедра может заметно увеличиться. Увеличение это, как подчас и утолщение шейки, — не проекционное, а истинное, и может быть отнесено к разряду нервнотрофических влияний на рост и развитие скелета при наличии туберкулезного очага. Это сбивает несведущего с толку, пока не наступили прорастание или прорыв в сустав с последующим разрушением бедренной головки.
Дифференциальная диагностика туберкулеза тазобедренного сустава находит в рентгенологическом методе исследования необычайное обогащение. Кроме тех заболеваний, которые уже разобраны выше при изучении туберкулеза коленного сустава, здесь особое значение приобретают некоторые врожденные деформации, инфекционные нетуберкулезные кокситы и остеохондропатия.
Подобно уже упомянутому контуру дистального эпифиза бедра, и верхний край вертлужной впадины в возрасте от 5 до 12 лет при нормальных условиях может иметь неровный, зазубренный ход. Мы не раз сталкивались и с тем, что в шейке бедра, особенно с медиальной стороны, ближе к головке, среди губчатой структуры ее, совсем не редко на рентгенограммах при нормальных условиях выступают участки просветления треугольной формы, которые, к сожалению, ошибочно принимаются за шеечные туберкулезные очаги со всеми вытекающими отсюда лечебными последствиями.
Coxa vara idiopathica, заподозренная клинически, исключается при первом взгляде на снимок — рентгенологические симптомы обоих заболеваний не имеют почти ничего общего.
Отличить рентгенологически старый врожденный вывих бедра от патологического смещения при туберкулезе, когда коксит протекал сравнительно доброкачественно, без свищей, и не под врачебным наблюдением, также не представляет труда. Туберкулезный коксит, служивший причиной вывиха, всегда оставляет за собой значительные деструктивные изменения, которые обнаруживаются на рентгенограмме и через много лет. Эти разрушения головки и вертлужной впадины не дают повода к смешению с небольшой, но правильной по своей форме и неизмененной в своей структуре бедренной головкой, а также плоской недоразвитой, но не изъеденной вертлужной впадиной при врожденном заболевании.
В дифференциальной рентгенодиагностике между туберкулезным и неспецифическим гнойным кокситом в ранних стадиях развития заболевания нет надобности, так как разница в клиническом течении обыкновенно слишком велика. В более далеко зашедших случаях инфекционного поражения, например после скарлатины, когда нередко имеется патологический вывих, рентгенограммы показывают сравнительно мало разрушений в костных элементах сустава. Лишь более редко исчезает часть головки или даже вся головка бедра. При этом, однако, остающийся проксимальный конец бедра в своей структуре не изменен и ограничен в отличие от туберкулеза плотным компактным слоем с гладкими и ровными контурами. На этом же принципе основывается этиологическая диагностика и в тех старых случаях, когда имеется анкилоз: при туберкулезе всегда остаются следы глубоких деструктивных костных фокусов, которые, как правило, отсутствуют при анкилозе после гнойного коксита, разрушившего преимущественно „мягкие ткани” сустава, в том числе и хрящи.
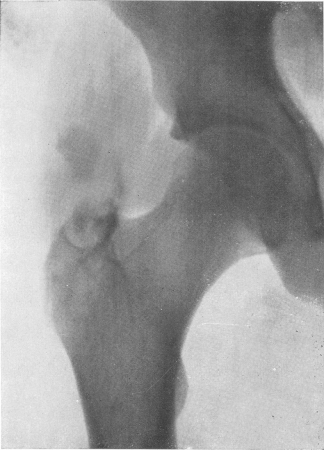
Рис. 162. Туберкулезный трохантерит. Значительное разрушение массива и особенно верхнего полюса большого вертела. Туберкулезный бурсит сумки большой ягодичной мышцы. Тазобедренный сустав патологических изменений не представляет.
До сих пор еще не совсем покончено с ложным представлением о том, что в эпифизарных концах костей, близ суставов, будто бы гнездятся диплококковые остеомиелиты. Представители этого учения принимают характерные для туберкулезного коксита вертлужечные и шеечные очаги за ограниченные диплококковые относительно доброкачественные остеомиелиты. С научной точки зрения этот вопрос решен окончательно: пресловутые близсуставные изолированные гнойно-инфекционные диплококковые очаги при оперативном и бактериологическом контроле, как строгое правило, оказываются специфическими туберкулезными (рис. 161). Конечно, в принципе в шейке бедра может развиваться и внесуставной банальный остеомиелитический очаг. Таково, например, убедительное наблюдение С. С. Соколова. Однако, бесспорно, эти очаги нетуберкулезной природы следует расценивать как очень редкие.
Незаменимы рентгенограммы при исключении остеохондропатии головки бедра — заболевания Легг—Кальве-Пертеса. Наш опыт показывает, что даже опытные клиницисты, хорошо знакомые с заболеванием Легг—Кальве-Пертеса, заподазривают его ошибочно при первично-костном ацетабулярном туберкулезном коксите. Если туберкулезный фокус располагается в начале заболевания на дне или в латеральной части вертлужной впадины, то клинические симптомы туберкулезного коксита могут быть сходны с теми симптомами, которые чрезвычайно характерны для остеохондропатии, а именно сгибание бедра в тазобедренном суставе остается свободным, а отведение резко ограничено. То же самое справедливо и для первично-костных очагов шеечной локализации, хотя они клинически реже симулируют остеохондропатию. Рентгенограммы же сразу вносят ясность — при остеохондропатии (до IV—V стадии) вертлужная впадина вначале не представляет никаких уклонений от нормы.
Некоторое сходство с остеохондропатией приобретает распространенный туберкулезный коксит и в том случае, если имеется поверхностная секвестрация головки, отдаленно напоминающая „секвестроподобную картину” в III стадии остеохондропатии, т. е. некротические асептические костные массы после импрессионного патологического перелома. Тогда в пользу туберкулеза говорят небольшая интенсивность тени секвестра, деструктивные явления в вертлужной впадине, регионарный остеопороз, отсутствие периостальных наслоений на шейке бедра и деформации в смысле соха vara и т. д. Кроме того, значительные изменения на рентгенограмме соответствуют тяжелой клинической картине при туберкулезном процессе, при остеохондропатии же, наоборот, эти богатые рентгенологические симптомы на снимке неожиданно обнаруживаются при сравнительно легко амбулаторно протекающем заболевании.
В связи с кокситом заслуживает нескольких замечаний рентгенодиагностика туберкулезного трохантерита, туберкулезного поражения большого вертела бедра (рис. 162), хотя, разумеется, эта локализация относится не к рубрике костно-суставного, а именно костного внесуставного туберкулеза. Поражения большого вертела наблюдаются не очень редко, преимущественный возраст — от 19 до 29 лет, на долю которого, по Т. А. Кузнецовой, падает 47% заболевших. В подавляющем большинстве случаев туберкулезный трохантерит сочетается с туберкулезным бурситом большой ягодичной мышцы (bursa musculi glutaei maximi), хотя в редких случаях мы наблюдаем специфический костный процесс, не осложненный бурситом, как еще более редко и туберкулезный бурсит, несомненно, без поражения костной ткани большого вертела.
Точная рентгенодиагностика может быть обеспечена лишь при тщательной технике рентгенологического исследования. Очень неприятно, когда на основании обычного обзорного снимка таза или области тазобедренного сустава дается заключение о нормальной картине костно-суставного аппарата, а через несколько дней более квалифицированный или добросовестный рентгенолог находит в полном согласии с клиникой отчетливые патологические изменения, сделав серии прицельных рентгенограмм области большого вертела на больной и здоровой сторонах, с рядом последовательных поворотов конечностей в разных проекциях ротации, при максимальных поворотах стопы кнаружи и кнутри. Тогда, при правильной технике исследования, и оказывается несостоятельной точка зрения, что при туберкулезном трохантерите рентгенодиагностика часто беспомощна.
Рентгенологически различают более частые поверхностные подкорковые очаги с нарушением целости контуров и глубже расположенные, когда контуры кости могут быть целыми. Возможны и сочетания. Выявляются то один, то несколько смежных очагов. Из-за известных весьма широких анатомических вариантов этого массивного костного образования чтение рентгенограмм—подчас нелегкая задача и для опытного специалиста. Ранняя точная диагностика важна потому, что дает обоснование для своевременного эффективного оперативного вмешательства. На операционном столе и при дальнейшем гистологическом контроле объем поражения оказывается сплошь и рядом гораздо большим, чем это можно было сказать на основании рентгенограмм. Объясняется это тем обстоятельством, что корковый слой большого вертела очень толст и плотен, его наружный рельеф сложен, и основные инфильтративные или грануляционные изменения в губчатом веществе поэтому находятся в неблагоприятных для полного выявления условиях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:


