Рентгенологическая характеристика туберкулемы с распадом
Рентгенологическая картина туберкулом различна. Чаще всего обнаруживаются солитарные туберкуломы. На изученном нами клиническом материале они отмечались у 75,3% больных, а у остальных были выявлены множественные фокусы в легких, причем несколько чаще у лиц пожилого возраста. В широких пределах варьируют размеры туберкулом. По нашим наблюдениям, у 37,5% больных диаметр их не превышает 2 см, у 40% он составляет 3 см, у 22,5% — от 4 до 8 см.
Располагаются они обычно в кортикальных слоях, субплеврально, чаще в правом (55%), реже в левом (45%) легком. Излюбленная локализация туберкулом — верхняя доля легкого (83,7%) причем, как правило, в 1-м и 2-м сегментах. Реже они встречаются в нижней (преимущественно в 6-м сегменте) и крайне редко — в средней доле или язычковом отделе верхней доли левого легкого. Примерно такие же соотношения установили Т. Н. Оленева (1946), М. М. Авербах (1969), М. Г. Виннер и М. Л. Шулутко (1971), И. П. Жингель (1974), Н.С. Пилипчук и соавт. (1974), Б. К. Шаров (1974), Ruttimann и Sutter (1953) и др.
Рентгенотомографическая картина туберкулом зависит от их оттоморфологического строения, давности возникновения и фазы процесса. Недавно возникшие и небольшой величины они чаще имеют гомогенный характер и округлую форму. При большей давности болезни и значительных размерах туберкулом их форма скорее неправильно округлая или неправильно овальная, структура неоднородная. В таких случаях в туберкуломе, чаще по ее периферии, нередко обнаруживаются различной величины более плотные и кальцинированные включения. Сравнительно редко наблюдается слоистое ее строение. Помимо этого, особенно при конгломератном типе туберкуломы, в туберкуломе выявляются различной плотности осумкованные очаги.
Контуры ее четкие или не совсем четкие, большей частью гладкие, реже фестончатые. Вокруг туберкуломы или в других отделах легких нередко обнаруживаются единичные или множественные очаги, фиброзные изменения, плевро-пульмональные рубцы, апикальные или костальные плевральные уплотнения. Такой вид имеет стабильная или стационарная туберкулома.
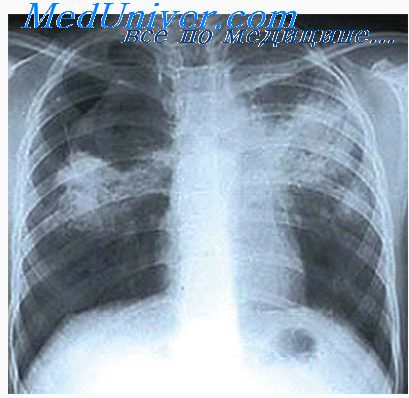
При прогрессировании процесса размеры фокусного образования увеличиваются за счет перифокального воспаления и аппозиционного роста туберкуломы. При ее размягчении и отторжении казеозных масс появляются участки деструкции. При этом может наблюдаться чаще эксцентричный, реже центральный или множественный распад. В (первом случае у полюса туберкуломы, к которому подходит дренирующий бронх, появляется полость распада щелевидной, серповидной или овальной формы.
Во втором — в цептре фокусного образования обнаруживают различной величины округлую, овальную или бухтообразную полость с неровными контурами. Множественные полости распада располагаются в центре или эксцентрично и имеют различную форму.
В результате лимфогенного или бронхогенного распространения инфекции поблизости от распадающейся туберкуломы или в других отделах легкого образуются очаги отсева различной величины и плотности.
При инволюции туберкулома уменьшается в размерах, уплотняется, а иногда фрагментируется, частично или полностью обызвествляется. В ряде случаев она опорожняется, а затем в результате разрастания грануляционной и соединительной ткани на месте сформированной из туберкуломы каверны образуется рубец или плотный небольшой очаг. Возможно и заполнение распавшейся туберкуломы. Такой вид регрессии процесса является наименее благоприятным из-за более частой возможности обострения.
При туберкуломах отмечаются патологические изменения в окружающих бронхах и кровеносных сосудах. Как показали исследования М. Г. Виннера и М. Л. Шулутко (1971), В. Д. Ямпольской и Н. И. Хурамовича (1967) и др., при этом наблюдаются ампутация дренирующего бронха вблизи или в небольшом отдалении от туберкуломы, а также деформация окружающих мелких бронхиальных ветвей. При селективной ангиопульмонографии вокруг нее определяется обеднение артериальной сети за счет сужения и деформации субсегментарных и более мелких сосудов. Такие изменения выражены в меньшей степени при небольших (до 2 см) и в большей мере при крупных туберкуломах.
Выявление этих изменений приобретает известное значение при определении объема резекции пораженной части легкого.
Туберкулемы легких – это инкапсулированные фокусы специфического воспаления в легочной ткани более 1 см в диаметре.
Туберкулемы формируются на почве более ранних форм туберкулеза вторичного или, реже, первичного периода в результате их частичной инволюции под влиянием лечения, а также без предшествующей терапии.
Наиболее частым источником туберкулем является инфильтративный туберкулез. Динамическое наблюдение таких больных дает возможность проследить, как происходит рассасывание перифокального воспаления вокруг казеозного центра инфильтрата; тень инфильтративного фокуса становится интенсивной, приобретает четкие контуры и округлую форму. Реже источниками бывают очаговый, диссеминированный туберкулез, первичный туберкулезный комплекс и другие формы. Срок, необходимый для образования туберкулемы, обычно составляет 1–3 года.
Различают пять анатомических вариантов туберкулем (М. М. Авербах).
1. Инфильтративно-пневмоническая – результат инволюции инфильтративного туберкулеза, характеризуется продуктивно-казеозной тканевой реакцией.
2. Слоистая туберкулема – состоит из концентрических слоев казеозно измененной ткани, отграниченных один от другого слоями циркулярно расположенных коллагеновых волокон.
3. Гомогенная туберкулема – характеризуется наличием осумкованного казеоза. При наличии одного казеозно-некротического фокуса такую туберкулему называют солитарной.
4. Конгломератная туберкулема – имеет округлую или неправильную полициклическую форму. Она образуется в результате слияния нескольких близко расположенных очагов и формирования общей капсулы вокруг них.
5. Псевдотуберкулема (заполненная каверна) – результат нарушения проходимости бронхов, дренирующих каверну, и как следствие заполнения ее казеозом.
В зависимости от размеров выделяют мелкие туберкулемы – диаметром до 2 см, средние – 2–4, крупные – более 4 см.
Клиника. Туберкулемы характеризуются малосимптомным течением и как впервые выявленные формы обычно обнаруживаются при профилактическом обследовании. У некоторых больных отмечаются слабовыраженные симптомы интоксикации, боли в грудной клетке, реже наблюдается кашель, сухой или со скудной мокротой.
Данные обследования . Клинические и лабораторные изменения не выражены. Могут быть небольшие симптомы интоксикации, притупление перкуторного звука, непостоянные сухие хрипы.
Изменения в анализах крови и МБТ в мокроте (промывных водах бронхов) обнаруживаются редко. Проба Манту часто бывает гиперергической.
Дифференциальная диагностика туберкулем
Проводится дифференциальная диагностика с округлыми образованиями различной природы: доброкачественными и злокачественными опухолями, кистами, грибковыми поражениями легких и др.
Раком легкого поражаются люди старшего возраста. Основным симптомом является боль интенсивного характера в грудной клетке, не связанная с актом дыхания. Опухоль чаще локализуется в I и III сегментах и нижних долях легких. Рентгенонологически определяется тень округлой или овальной формы с нечеткими контурами, бугристыми очертаниями, распад отмечается редко. В окружающей ткани нет туберкулезных изменений. Туберкулиновые пробы отрицательные или слабоположительные. При бронхоскопии отмечаются признаки опухолевого роста. В мокроте и промывных водах бронхов обнаруживаются атипичные клетки. Окончательный диагноз устанавливается путем гистологического исследования биопсированного материала.
Округлый туберкулезный инфильтрат (инфильтрат Ассмана) имеет относительно очерченные контуры, что затрудняет его разграничение с туберкулемой легкого. Инфильтрат характеризуется более выраженной клинической симптоматикой. Распад инфильтрата возникает в центре его. Инфильтраты отличаются большей склонностью к рассасыванию под влиянием специфической терапии.
Гамартохондрома (доброкачественная опухоль). При гамартохондромах встречается тотальное и беспорядочное обызвествление, а также единичные включения извести, что вызывает трудности при дифференциальной диагностике с туберкулемами. В отличие от туберкулем для гамартохондром характерно отсутствие распада, контуры более четкие, расположены эти образования на неизмененном фоне (отсутствие фиброза, туберкулезных очагов).
Ретенционные кисты имеют вид растянутого бронха, в них нет полостей распада.
Эхинококковая киста характеризуется очень тонкими стенками и просветлением по верхнему полюсу, а также симптомом двойной арки, обусловленным отслоением хитиновой оболочки от фиброзной с наличием воздуха по обе стороны.
Аспергиллома (грибковое поражение) характеризуется наличием серповидного просветления у верхнего полюса затемнения (симптом серпа или полумесяца). На томограммах, сделанных в горизонтальном положении пациента, удается получить свойственную аспергилломе картину почти полной воздушной окантовки грибкового шарика.
Течение и исход . По клиническому течению туберкулемы делятся на стационарные, прогрессирующие и регрессирующие. Типичной для туберкулем является фаза стабилизации, которая может длиться годами, при этом наблюдается стационарная клинико-рентгенологическая картина.
При неблагоприятных условиях туберкулема переходит в фазу прогрессирования, которое может развиваться по двум вариантам:
• появление перифокальной реакции с увеличением размеров туберкулемы;
• распад туберкулемы (выкрашивание казеоза или кавернизация) с последующим образованием незаживающей каверны, бронхогенным обсеменением.
Распад в туберкулеме обычно имеет краевое расположение. Полость распада приобретает серповидную форму со стенкой неодинаковой ширины, может содержать секвестроподобные включения. При обострении туберкулемы появляются более выраженные симптомы интоксикации, кашель, укорочение перкуторного звука, влажные хрипы и МБТ+ в мокроте.
Регрессия туберкулем при благоприятном течении процесса происходит следующими путями:
• уменьшение размеров туберкулемы;
• фрагментация на более мелкие очаги с их последующим рассасыванием и уплотнением;
• опорожнение казеозных масс через бронхи с последующим заживлением полости, образовавшейся на месте туберкулемы.
Следует отметить, что консервативными методами лечения нечасто удается добиться регрессии туберкулемы и излечения больного. Предотвратить образование туберкулем позволяет своевременное выявление туберкулеза и использование интенсивных методов этиопатогенетического лечения на ранних сроках заболевания с использованием рассасывающей терапии, физиотерапии. Лечение туберкулем чаще хирургическое, особенно при их больших размерах.
Данный текст является ознакомительным фрагментом.
Глава 13:1 - 3; 2 - 2; 3 - 2; 4 - 2; 5 - 3; 6 - 3; 7 - 3; 8 - 1;
9 - 3; 10 - 2; 11 - 4; 12 - 1; 13 - 1; 14 - 2; 15 - 4; 16 - 3; 17 - 3;
18 - 5; 19 - 2; 20 - 3; 21 - 2; 22 - 1; 23 - 4; 24 - 2.
1. Истинная туберкулема - это:
1) казеозный фокус с обширной зоной перифокальной инфильтрации;
2) казеозная пневмония с поражением 2-3 долек легкого;
3) инкапсулированный казеозный фокус;
4) фиброз легочного сегмента с включением инкапсулированных казеозных очагов;
5) каверна, заполненная казеозными массами.
2. Истинная туберкулема характеризуется:
1) наличием трехслойной капсулы;
2) сохранением эластического каркаса легкого в зоне специфического поражения;
3) обилием казеозных масс в зоне поражения;
4) выраженной зоной перифокального воспаления;
5) вовлечением в процесс внутригрудных лимфатических узлов.
3. Удельный вес туберкулемы среди впервые выявленных больных туберкулезом органов дыхания составляет:
4. Появлению туберкулемы часто непосредственно предшествует:
1) милиарный туберкулез;
2) инфильтративный туберкулез;
3) казеозная пневмония;
4) фиброзно-кавернозный туберкулез;
5) первичный туберкулезный комплекс.
5. Ложной туберкулеме обычно непосредственно предшествует:
1) инфильтративный туберкулез;
2) казеозная пневмония;
3) кавернозный туберкулез;
4) цирротический туберкулез;
5) очаговый туберкулез.
6. Туберкулема отличается от округлого инфильтрата:
1) острым началом с выраженными симптомами интоксикации;
2) наличием очагов в окружающей ткани;
3) более скудной клинической симптоматикой;
5) быстрой динамикой при проведении специфической химиотерапии.
7. При прогрессирующей туберкулеме над зоной поражения чаще выслушивают:
1) крепитирующие хрипы;
2) шум трения плевры;
3) мелкопузырчатые влажные хрипы;
4) разнокалиберные влажные хрипы;
5) сухие свистящие хрипы.
8. Перкуторный звук в месте проекции туберкулемы на грудную стенку:
1) притупленный или легочный;
4) громкий с тимпаническим оттенком;
9. Дыхание у больных с туберкулемой чаще:
1) ослабленное везикулярное;
2) усиленное везикулярное;
10. У больных туберкулемой часто отмечают:
1) выраженную туберкулезную интоксикацию;
2) появление клинических симптомов при прогрессировании;
3) одышку при незначительной физической нагрузке;
4) выделение значительного количества слизисто-гнойной мокроты;
5) массивное бактериовыделение.
11. Туберкулема с волнообразным течением:
12. Наиболее частая локализация туберкулем:
2) III-IV сегмент;
3) III-VII сегмент;
5) V-VIII сегмент.
13. Туберкулемы обычно располагаются:
2) по ходу добавочной междолевой борозды;
3) в нижних отделах легких;
4) в наддиафрагмальном пространстве;
5) в прикорневой зоне.
14. Чувствительность к туберкулину у больных туберкулемой нередко:
1) отрицательная в связи с положительной анергией;
4) отрицательная в связи с отрицательной анергией;
15. Олигобациллярность больных туберкулемой обусловлена:
1) наличием у туберкулемы фиброзной капсулы;
2) неспособностью МБТ размножаться в казеозе;
3) быстрым фагоцитозом МБТ в казеозе;
4) поражением бронха и плохим дренированием казеозных масс;
5) быстрой трансформацией МБТ, окруженных казеозом, в L-формы.
16. На рентгенограмме туберкулема обычно имеет вид:
1) кольцевидной тени;
2) распространенного затемнения;
3) ограниченного затемнения;
4) очаговой тени с четкими контурами;
5) очаговой тени с размытыми контурами.
17. Рентгенологические признаки прогрессирования туберкулемы:
1) четкий наружный контур;
2) наличие очаговых теней высокой интенсивности в окружающей легочной ткани;
3) появление просветления серповидной формы;
4) включения высокой интенсивности;
5) перифокальный фиброз.
18. На стационарное состояние туберкулемы указывает:
1) размытость наружного контура;
2) наличие центрального распада;
3) очаговые тени малой интенсивности в легочной ткани ниже туберкулемы;
4) очаговые тени малой интенсивности в легочной ткани выше туберкулемы;
5) четкий наружный контур.
19. При регрессирующем течении рентгенологическое изображение туберкулемы чаще характеризуется:
1) размытостью наружного контура;
2) четким наружным контуром;
4) центральной локализацией деструкции;
5) краевой локализацией деструкции.
20. Неоднородность структуры туберкулемы часто обусловлена:
1) малой плотностью казеозных масс;
2) поражением ветвей дренирующего бронха;
3) включениями солей кальция;
4) неравномерным запустеванием микроциркуляторного русла кровеносными сосудами;
5) неравномерным развитием соединительной ткани.
21. Чаще туберкулемы выявляют:
1) при обследовании лиц, состоящих в контакте с больными туберкулезом легких;
2) при плановой флюорографии;
3) у лиц, госпитализированных по поводу пневмонии;
4) у лиц, обратившихся к врачу связи с кровохарканьем;
5) среди пациентов с ВИЧ-инфекцией.
22. Наиболее благоприятный исход при регрессирующем течении туберкулемы:
1) фиброзный очаг;
2) каверна с утолщенной стенкой;
3) санированная киста;
5) очаг Абрикосова.
23. При прогрессировании туберкулемы чаще формируется:
1) казеозная пневмония;
2) фиброзно-кавернозный туберкулез;
3) цирротический туберкулез;
4) кавернозный туберкулез;
5) очаговый туберкулез.
24. Необходимость хирургического вмешательства при туберкулеме легкого объясняется:
1) высокой эпидемической опасностью больных;
2) недостаточной эффективностью консервативного лечения;
3) частым развитием легочного кровотечения;
4) высокой угрозой генерализации процесса;
5) возможностью развития дыхательной недостаточности.
Не нашли то, что искали? Воспользуйтесь поиском:

В ходе рентгенологических исследований иногда ставят такой диагноз, как туберкулема легких. Врач наблюдает у пациента на рентгеновском снимке выраженное округлое образование, которое очень сильно схоже с опухолью. И часто появляется вопрос: что такое туберкулема легких и насколько опасно это заболевание? Эта статья ответит на интересующие вопросы.
Сущность заболевания
Туберкулемой называются образования в легочной ткани размерами от нескольких миллиметров до 10 сантиметров. Эти образования состоят из аморфного казеозного очага, заключенного в капсулу, которая ограничивает распространение инфекции в легочную ткань. Со временем вокруг центральной зоны казеозного очага формируется слой грануляций, а по периферии , коллагеновые волокна, которые затем фиброзируются.
Важно отметить то, что туберкулема легких чаще образуется в исходе туберкулеза. В зону риска попадают люди, болевшие очаговым туберкулезом инфильтративного процесса.
Туберкулому легких чаще всего провоцирует первичная форма туберкулеза. Так же причиной является неправильное лечение. Возникновение казеозного очага в дыхательных органах происходит из-за некачественной терапии, в результате которой в тканях организма остаются возбудители. Туберкулезные микробы способствуют развитию некротического процесса, который в дальнейшем переходит в туберкулему легких. Появление туберкулом возможно у людей, которые не наблюдаются у фтизиатра. Причиной этого может стать нарушение обмена веществ или эндокринные заболевания.
Современная медицина различает 2 типа туберкуломы легких:
Различаются типы по количеству очагов. Солитарный тип соответствует болезни, при которой развивается один некротический очаг, отделенной капсулой. В ходе течения заболевания происходит образование новых слоев из соединительной ткани. Конгломератный тип туберкуломы характеризуется несколькими казеозными элементами небольших размеров.
Развитие заболевания протекает достаточно длительное время. Для характеристики каждого этапа введено подразделение туберкуломы на 3 формы:
- Регрессирующая.
- Стабильная.
- Прогрессирующая.
Каждая форма туберкуломы характеризуется своим лечением и симптоматикой.
Симптомы туберкуломы
В основном заболевание длительный период никак не проявляет себя. Вызвано это тем, что казеозный очаг ограничен плотной оболочкой, которая не разрешает контактировать с другими участками легкого. И часто обнаруживается случайно в ходе исследований. При продолжительном развитии и воздействии негативных факторов возможно обострение, которое сопровождается следующими симптомами:
- повышенная утомляемость,
- снижение аппетита,
- потеря веса,
- повышенная потливость,
- кашель , сухой или с малым количеством мокроты,
- болевые ощущения в области грудной клетки,
- повышение температуры тела до 38 ?С.
Симптоматика зависит от того, в какой форме находится туберкулема легких. В случае регрессирующей формы проходит бессимптомное течение заболевания. При регрессии происходит уменьшение очага и образование коллагеновых тканей.

В случае, когда диагностирована стабильная форма туберкуломы, возможна интоксикация организма, повышение температуры и кашель с кровью. Отравление происходит из-за выделения большого количества токсинов.
При прогрессирующей форме происходит воспаление, которое может развивать такие заболевания, как казеозная пневмония и диссеминированный туберкулез легких.
Туберкулема легких последствия
В случае своевременного обнаружения и лечения туберкулемы особо сильного влияния на организм человека оказано не будет. Возможно понижение иммунитета и аллергические реакции. Но при прогрессирующей форме происходят сильные нарушения в работе органов. Это может выражаться в нарушении обмена веществ, очень слабом иммунитете, болях в грудной клетке.
Важно обратить внимание, что при прогрессирующих формах туберкуломы возможна передача воздушно-капельным путем. В связи с этим больных помещают на стационар, как и больных туберкулезом.

Диагностика туберкуломы
Основными методами диагностики является флюорография и компьютерная томография. На снимках легких солитарная туберкуломного образования наблюдаться в виде потемнения округлой формы с четкими контурами и однородной структурой. Наличие большого количества очагов неправильной формы говорит о конгломератном виде патологии. Распад туберкулемы на снимке выглядит как темные участки в области бронхов.
Также проводятся следующие процедуры:
- исследование мочи и крови на количество лейкоцитов и лимфоцитов,
- бактериологический анализ мокроты, позволяющий определить вид микроорганизмов в дыхательной системе,
- манту,
- прослушивание фонендоскопом на наличии хрипов, трущихся звуков.

Для подтверждения не онкологической природы заболевания проводятся такие процедуры, как биопсия легких и исследование при помощи торакоскопа.
Лечение
На процесс лечения оказывает влияние большое количество факторов , от размеров до формы течения заболевания. Если размеры не превышают 2-х сантиметров, назначается консервативная терапия. В ее число входит прием следующих препаратов:
- Первая фаза лечения. В течение 2-х первых месяцев , противотуберкулезные препараты (рифампицин, этамбутол, изониазид и другие),
- Вторая фаза лечения.Туберкулостатики после 2-х месяцев лечения.
Вторая фаза лечения ускоряется при помощи таких назначений, как вакцина против туберкулеза, инъекции лидазы, физико-терапевтические процедуры.
В ряде случаев производят хирургическое удаление опасного участка. В число этих случаев входят:
- размер туберкуломы более 2 сантиметров,
- сильная интоксикация или поражение бронхов,
- прогрессивная форма развития,
- отсутствие эффекта от консервативного лечения на протяжение более 4-х месяцев,
- конгломератный тип туберкуломы.
Хирургическая операция является самым эффективным методом, поскольку консервативное лечение оказывает слабый эффект из-за сложности попадания в очаг заболевания. Также не маловажно то, что при химической терапии невозможно полностью излечить патологию, а можно лишь вызвать ремиссию.
Хирургическое вмешательство
Хирургическая операция по удалению туберкуломы легких может быть проведена несколькими методами. В число этих методов входят следующие операции:
- клиновидная резекция,
- сегментэктомия,
- бисегментарная резекция,
- лобоэктомия.
Хирургическое лечение туберкулемы легких, несмотря на высокий риск, является эффективным этапом лечения. Результаты оперативных вмешательств 91,7% хорошего эффекта и 1% летальных исходов, следует считать достаточно высокими.
Каждая из описанных операций обладает положительными и отрицательными сторонами. В случае клиновидной резекции происходит наложение двойных швов с последующим удалением пораженных тканей по линии шва.
При сегментарной резекции происходит удаление минимального количества легочной ткани, что способствует быстрому восстановительному периоду, однако минусом является то, что после удаления невозможно исследовать образование и с высокой вероятностью не получится отличить их от онкологической опухоли.
При бисегментарной резекции выполняется удаление крупного сегмента легочных тканей, что упрощает диагностирование и исследование образования, но замедляет восстановительные процессы.
Лобоэктомия считается самым эффективным методом хирургического вмешательства, но при этом является весьма сложной операцией. В процессе происходит удаление участка легкого, подвергнутого заболеванию. Лобоэктомия разделяется на открытый и закрытый вид. При открытом виде выполняется вскрытие грудной клетки для получения доступа к легкому. В случае закрытой операции производится удаление легочной ткани при помощи отверстия.
После операции назначают противотуберкулезную терапию и антибиотики курсами до 6 месяцев.
В результате операции легкие человека полностью избавляются от туберкулемы, удаляются казеозные образования. Нередко после хирургического вмешательства возможно появление осложнений. В число самых распространённых осложнений после удаления турбекуломы входят:
- внутренние кровотечения,
- развитие сердечной недостаточности,
- пневмония,
- ателектаз.
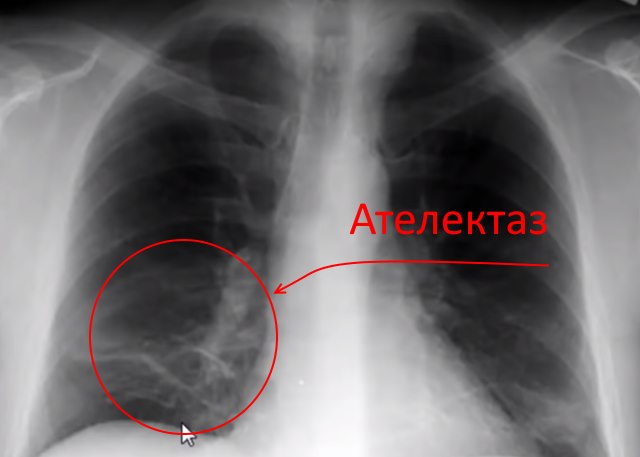
В каждом случае, кроме внутреннего кровотечения, назначается терапевтическое лечение. В случае с кровотечением требуется срочная повторная операция.
Существует ряд противопоказаний к проведению операций. В их число входят:
- наличие патологий почек и печени,
- нарушение дыхания,
- наличие слишком крупных участков поражений легкого,
- пожилой возраст пациента,
- слабый иммунитет.

В случае невозможности проведения хирургического вмешательства выполняется торапластика. В результате этой операции происходит удаление нескольких ребер. Благодаря этому достигается увеличение области для работы легких и повешение уровня их вентиляции, что способствует снижению области поражения и стимуляции регенерации поврежденных тканей.
Эффективный метод лечения
В статье подробно рассказано о том, что такое туберкулема легких, а также разобраны методы её лечения. Наиболее эффективным из них является хирургическое вмешательство – способствует избавлению от патологии, но при этом сопряжено с рядом рисков. Регрессирующее течение туберкуломы легкого отмечается редко, в основном развивается активный туберкулез легких.
С описанной проблемой может столкнуться любой человек. Во избежание её возникновения нужно проводить профилактику, которая заключается в регулярных медицинских осмотрах себя и своих близких.

Рентгенодиагностика туберкулом
Вне фазы обострения структура туберкуломы может быть однородной или неоднородной. Неоднородность структуры в большинстве случаев обусловлена обызвествлением, реже — неравномерным уплотнением участков казеоза либо наличием отдельных очаговых образований при конгломеративных туберкуломах. Обызвествление может быть пятнистоглыбчатым, циркулярным, скорлупообразным и смешанным. При смешанном обызвествлении наряду с глыбчатым отложением солей кальция в капсуле определяются отдельные глыбки извести и в толще казеоза.
Туберкуломы в стационарном состоянии группы имеют относительно четкие контуры. Как показали многочисленные рентгеноморфологические сопоставления, эта относительная нечеткость обусловлена периваскулярным, перибронхиальным и междольковым склерозом, в ряде случаев — неширокой зоной ателектаза, а при субплевральной локализации туберкулом — соединительнотканными тяжами, идущими к плевре. Лишь у небольшого числа больных (6,5%) мы наблюдали четкие контуры туберкулом. Что касается формы контуров, то у 2\3 больных этой группы контуры туберкулом были гладкие, у 1/3 — мелкобугристые и лишь у 2 % — крупнобугристые. Последние отмечались у конгломеративных туберкулом, образовавшихся при слиянии нескольких крупных очагов.
Важным в дифференциально-диагностическом плане представляется также вопрос о наличии других туберкулезных изменений (в первую очередь очагов) рядом с туберкуломой либо в других отделах легких. По нашим данным, у 1\3 больных этой группы рентгенологически не удается выявить другие туберкулезные изменения. У части больных туберкулома в стационарном состоянии связана с корнем тяжами либо парной полоской бронха. В абсолютном большинстве случаев туберкуломы располагаются в периферических отделах легких и не связаны с корнем.
Интенсивность тени туберкуломы зависит от величины тени, наличия известковых включений, степени обызвествления казеозного ядра и др. В основном наблюдается средняя степень интенсивности. При расположении туберкулом у наружных отделов трудной клетки и междолевых границ на рентгенограммах и томограммах видна плевральная реакция: от плевры к туберкуломе тянутся нежные тяжи. При локализации туберкулом вблизи задней либо передней поверхности грудной клетки плевральная реакция проекционно хорошо видна на прямых и плохо различима на боковых томограммах.
На основе патологоанатомических исследований и рентгеноморфологических сопоставлений можно сделать вывод, что для прогрессирования туберкулом характерны распад (кавернизация), увеличение размеров и распространение воспалительных изменений за капсулу, а также появление или усиление очагового обсеменения. Изучение рентгенологических особенностей и вариантов распада туберкулом позволяет разделить их на туберкуломы с эксцентрическим распадом, с центральным распадом, с множественным распадом, с секвестрацией и кавернизовавшиеся.
Туберкуломы с эксцентрическим распадом. Большинство их достигает диаметра 3 см. Полость распада чаще имеет форму круга или овала, реже — щели или серпа. Обычно она располагается у нижневнутреннего полюса туберкуломы, т. е. близ устья дренирующего бронха. Стенки полости распада, как правило, гладкие, значительно более четко очерченные, чем при распавшемся периферическом раке легкого. Лишь в тех случаях, когда часть жидких казеозных масс еще не отторглась, вся полость распада кажется завуалированной. Наружные контуры туберкулом в большинстве случаев местами не совсем четкие.
Туберкуломы с центральным распадом. Величина их по сравнению с туберкуломами предыдущей группы значительно больше. Форма полости распада в большинстве случаев круглая либо овальная. При больших размерах туберкуломы иногда наблюдаются полости распада с подрытыми стенками. Величина распада бывает значительной; нередко он занимает большую часть туберкуломы. Располагается распад обычно несколько эксцентрично — ближе к передней или задней стенке туберкуломы.
Контуры полости распада обычно гладкие, четко очерченные. Однако при очень крупных туберкуломах нередко встречаются полости распада с неровными, фестончатыми, подрытыми контурами. В таких случаях необходимо дифференцировать их от распавшегося периферического рака. Наружный контур туберкуломы не совсем четкий или даже нечеткий, размытый на каком-либо участке, а иногда на всем своем протяжении. Приблизительно у 10 % больных в стенке туберкуломы имеются известковые включения.
Рентгеноморфологические сопоставления показали, что дренирующий бронх в большей или меньшей мере проходим, хотя на рентгенограммах его контуры в виде парной полоски прослеживаются только у половины больных. В 95 % случаев в легких определяются очаговые тени различной величины и плотности, деформация бронхососудистого рисунка, рубцы. Плевральная реакция такая же, как и в предыдущей группе.
Туберкуломы с множественным распадом. Встречаются значительно реже. Диаметр их не превышает в большинстве случаев 3 см. Форма и локализация распада аналогичны таковым при туберкуломах двух предыдущих групп. При множественных полостях распада их расположение может быть как центральным, так и эксцентрическим. При небольших размерах распада внутренние контуры щелевидной, серповидной или неправильной формы обычно нечеткие, при больших — четкие, гладкие.
Известковые включения в стенке туберкулом в этой группе наблюдаются чаще. Просвет дренирующего бронха виден на томограммах в половине случаев, однако это не означает его проходимости для контрастной массы при бронхографии. У большинства больных наблюдаются специфические изменения в легких и в той или иной степени выраженная плевральная реакция. Характерной особенностью туберкулом с множественным распадом является отсутствие стабильности.
Туберкуломы с секвестрацией и с кавернизацией вряд ли можно рассматривать как самостоятельные формы. Как показали многочисленные динамические наблюдения и анализ рентгеноморфологических данных, обычно они являются фазами дальнейшего прогрессирования туберкулом с эксцентрическим, центральным и множественным распадом.
Туберкуломы с секвестрацией. Встречаются довольно редко (5% случаев). Большинство их имеет диаметр 2—5 см. Хотя секвестрация может образоваться при любом виде распада, однако она чаще наблюдается в группе туберкулом с эксцентрическим распадом. По степени связи со стенкой туберкуломы различают свободно лежащие секвестры, секвестры на широком основании, с узкой ножкой и на тяжах. Предлагая такую группировку, мы хотим подчеркнуть, что она не всегда отражает представление о секвестре как об участке казеоза, свободно лежащем в полости распада туберкуломы (казеомы).
Четыре варианта секвестрации соответствуют различным этапам прогрессирования распада туберкулом, изучаемым в динамике. Считая этот процесс единым, мы представляем себе, что участок плотного казеоза, долгое время не поддающийся расплавлению, вначале соединен со стенкой широким основанием, затем узкой ножкой, отдельными тяжами, после чего вообще теряет с ней связь. Впоследствии этот свободно лежащий секвестр может подвергнуться расплавлению и секвестрирующая туберкулома превращается в кавернизировавшуюся.
Наблюдаются секвестры различной величины. Форма их чаще неправильная: круглая, овальная, подковообразная. Интенсивность тени высокая, структура чаще однородная. Иногда в секвестрах видны известковые включения и мелкие полости распада. Контуры их довольно долго остаются четкими. Стенки туберкулом с секвестрацией обычно имеют среднюю толщину. Внутренний их контур длительное время сохраняется четким, а наружный — значительно чаще и раньше становится нечетким из-за распространения распада на капсулу. Почти у всех больных в паренхиме, окружающей туберкулому, определяются множественные мелкоочаговые тени.
Кавернизировавшиеся туберкуломы. Выявляются в 22 % случаев. Представляют собой конечную фазу прогрессирующего течения туберкулом с эксцентрическим, центральным и множественным распадом. Секвестрация является переходным этапом между этими туберкуломами и их исходом в кавернизацию. Кавернизации чаще подвергаются туберкуломы средних и больших размеров (диаметром 2—5 см). Полость распада, занимая почти всю площадь туберкуломы, имеет круглую или овальную форму. В большинстве случаев наружные и внутренние стенки таких туберкулом более или менее четкие. Однако наблюдаются и туберкуломы с нечеткими, чаще наружными контурами. По данным рентгеноморфологических исследований, характер контуров зависит от изменений в капсуле туберкуломы, наличия казеозных масс на ее стенках, а также изменений в окружающей легочной ткани.
Толщина стенки кавернизировавшейся туберкуломы неодинакова в разных участках, что объясняется неравномерным расплавлением казеозных масс; это в известной степени отличает ее от каверны. При прогрессировании процесса стенки все более истончаются, а размеры туберкуломы в ряде случаев, уменьшаются. У части больных в стенке туберкуломы видны очаговые либо известковые включения. Дренирующий бронх чаще всего проходим и довольно четко виден на томограммах. Очаговые изменения в прилежащих отделах легкого и плевральная реакция определяются почти во всех случаях.
Распад. Придавая распаду туберкуломы несомненное прогностическое и дифференциально-диагностическое значение, мы считаем необходимым подробно осветить этот вопрос. Многочисленные клинические наблюдения и клинико-рентгенологические сопоставления свидетельствуют об отсутствии параллелизма между величиной, темпами, динамикой распада и проявлениями заболевания, регистрируемыми клиницистами. Следовательно, в выявлении распада и в наблюдении за его динамикой ведущая роль принадлежит рентгенологу.
Какой-либо закономерности в связи с. возрастом, полом, давностью заболевания и т. д. установить не удается. В одних случаях туберкулома, долгие годы остававшаяся стабильной, внезапно распадается, в других распад появляется вскоре после выявления туберкуломы. Аналогичны и темпы распада: у ряда больных он прогрессирует столь бурно, что за несколько месяцев и даже недель туберкулома полностью кавернизируется, у других же полость распада увеличивается медленно и лишь спустя 2—3 года занимает 1\3 — 1\2 объема туберкуломы.
Целесообразно различать следующие варианты распада:
- Полость постепенно достигает периферии туберкуломы, если она была центральной, либо, имея ранее периферическую локализацию, захватывает центральную часть. Наблюдается более или менее быстрое истончение стенок туберкуломы.
- Увеличение туберкуломы не сопровождается возрастанием объема полости распада. Иными словами, нередко ведущую роль в прогрессировании процесса играет не распад, а аппозиционный рост туберкуломы.
- Увеличение полости распада и истончение стенок туберкуломы происходят параллельно.
- Полной кавернизации предшествует фаза секвестрации.
- Причиной заполнения распавшейся туберкуломы, как и образования раздувшейся каверны из кавернизировавшейся туберкуломы, являются изменения в дренирующем бронхе.
Заполнение туберкуломы может произойти за несколько дней. Рентгенологически такая туберкулома представляется однородной и имеет резкие контуры; спустя некоторое время она, как правило, снова опорожняется.
Увеличение размеров туберкулом. Аппозиционный рост приводит к более или менее равномерному увеличению объема туберкуломы. Как показали М. М. Авербах (1962), А. А. Биркун (1961) и др., при этом отмечается экзацербация капсулы с развитием десквамативно-некротической пневмонии, быстро заканчивающейся казеификацией. Нередко процесс протекает на фоне ателектаза прилежащей легочной ткани. В интервалах между вспышками вокруг основного очага разрастается соединительная ткань в виде небольших пластов коллагеновых волокон и формируется слоистая туберкулома.
Данный вид прогрессирования встречается не часто (по нашим данным, у 2,5% больных с туберкуломами). В большинстве случаев период роста составляет 1,5—3,5 года. Туберкуломы увеличиваются на 35—50%. Как правило, в них имеются полости распада, размеры которых мало изменяются. Иными словами, рост туберкулом значительно опережает увеличение полостей распада. Именно группу туберкулом с аппозиционным ростом наиболее часто необходимо дифференцировать от периферического рака легкого, что, по нашим данным, далеко не всегда легко осуществить. У 3/4 больных с аппозиционно растущими туберкуломами не обнаруживается очаговых изменений в легких, парной полоски дренирующего бронха и других специфических изменений.
Прогрессирование за пределами капсулы туберкулом наблюдалось нами в 21% случаев. По морфогенезу оно весьма близко к аппозиционному росту, однако рентгенологически выявляются характерные особенности ее: нечеткость, размытость контуров туберкуломы, определяемая на большем или меньшем протяжении, отсутствие на сериях рентгенограмм динамики роста. Типично наличие перифокальной пневмонии без признаков отграничения (осумкования). У больных обнаруживаются краевые либо центральные полости распада, иногда столь значительных размеров, что туберкулома может считаться кавернизировавшейся.
Важно еще отметить, что хотя контуры туберкулом полностью или частично теряют четкость, полости распада остаются довольно четко очерченными. От туберкуломы в разных направлениях отходят широкие и длинные тяжи. В пределах пораженной доли определяется довольно значительное обсеменение. Видна широкая неконтурированная дорожка к корню.
Диссеминация. Наличие очаговых образований различной величины и плотности всецело зависит от степени активности туберкуломы. Она бывает минимальной при туберкуломах в стационарном состоянии. Чем более бурно протекает процесс, тем чаще имеет место диссеминация и тем активнее очаговое обсеменение. Туберкуломы с кавернизацией и секвестрацией почти в 100 % случаев сопровождаются появлением очагового обсеменения, захватывающего преимущественно пораженную долю легкого. Это становится понятным, если учесть, что именно при секвестрирующихся и кавернизирующихся туберкуломах сохраняется проходимость дренирующего бронха.
Что касается лимфогенного распространения, то лимфангит наблюдается сравнительно редко. Еще реже удается зарегистрировать симптомы лимфангита на рентгенограмме. Истинная гематогенная диссеминация, как правило, не наблюдается. Появление обсеменения чаще всего сочетается с другими признаками прогрессирования, в частности со свежим распадом и перифокальным воспалением.
По патологоанатомическим данным, обратное развитие (регрессирование) туберкулом проявляется в виде исчезновения туберкуломы, обызвествления или уменьшения размеров. Исчезновение туберкулом может произойти путем рассасывания и через кавернизацию. Обызвествление туберкуломы далеко не всегда свидетельствует об обратном развитии процесса, так как нередко наряду с обызвествлением можно наблюдать полость распада и даже кавернизацию. Уменьшение размеров туберкуломы происходит в результате частичного рассасывания, фрагментации и прорастания казеоза соединительной тканью или его ссыхания. На рентгенограммах и томограммах можно увидеть уменьшение туберкуломы, реже — ее фрагментацию.
Анализируя данные бронхографии можно различать следующие варианты туберкулом:
- ампутация приводящего или дренирующего бронха у капсулы туберкуломы либо на некотором расстоянии от нее с умеренно выраженной деформацией мелких бронхов вокруг туберкуломы;
- проникновение контрастного вещества внутрь распавшейся туберкуломы с умеренно выраженной деформацией мелких бронхов вокруг нее;
- проникновение контрастного вещества внутрь распавшейся туберкуломы, ампутация одного или нескольких дренирующих бронхов рядом с ней;
- ампутация нескольких бронхов на одном и том же, а чаще на различном расстоянии от туберкуломы;
- ампутация мелких бронхов (4—5-го порядка) на границе с туберкуломой, незаполнение мельчайших разветвлений бронхиальных ветвей, огибающих туберкулому;
- деформация бронхов различного порядка в пораженном и соседних сегментах, иногда бронхоэктазы.
Читайте также:


