Пневмония или туберкулез или рак
Клиническая картина
Смертность от туберкулеза в России насчитывает 25 000 человек в год. Нередки случаи, когда, подозревая у себя воспаление легких, больные занимаются самолечением. Улучшения клинической картины не наступает, и на поздней стадии болезни при обращении к врачу вырисовывается совершенно другой диагноз: туберкулез легких.
Тяжелые последствия заболевания вплоть до летального исхода обусловлены несвоевременным его обнаружением.
В то время как при правильной постановке диагноза в начале развития болезни прогноз значительно более благоприятный, и лечение осложняется меньшим количеством побочным эффектов.
Туберкулез и пневмония имеют принципиально разные подходы к лечению. Именно поэтому эти заболевания необходимо четко различать.
В большинстве случаев, верно предположить туберкулез или пневмонию можно по симптоматике. Пневмония начинается острым периодом и развивается бурно. Чаще всего она становится осложнением не пролеченного вовремя насморка, бронхита, вызванного гриппом или иной вирусной, а, возможно, и бактериальной инфекцией дыхательных путей. Причиной может стать ослабление иммунитета после химио- или лучевой терапии.
Болезнь сопровождается высокой температурой, сильным кашлем с отхождением мокроты гнойно-слизистого или слизистого характера. Подъемы температуры чередуются со спадами, в результате пациент чувствует,
- упадок сил,
- слабость,
- вялость,
- боль в груди,,
- усиливающаяся при вдохе одышка.
Течение туберкулеза на ранней стадии обычно протекает незаметно для больного, и поражение легких можно выявить только на рентгене. Позже недуг дает о себе знать кашлем, не проходящим по 3-4 месяца со слизистой, гнойно-слизистой мокротой и кровью. Температура держится в диапазоне 37,1-38 градусов, сопровождается потерей аппетита, снижением веса. Щеки приобретают румянец, а глаза – нездоровый блек. Симптомы проявляются волнообразно, носят циклический характер.
Иногда туберкулез развивается быстро, подобно пневмонии. В таких случаях постановку диагноза определят анализы и рентгенография.
- разнообразные хрипы, в том числе влажные мелкопузырчатые,
- бронхиальное дыхание,
- множественные щелчки, возникающие в конце вдоха (крепитация).
При туберкулезе дыхание может соответствовать здоровому состоянию (везикулярное дыхание), влажные хрипы присутствуют в небольшом количестве или отсутствуют вовсе.
Специфика диагностики и лечения
Если клиническая картина заболеваний при физикальном обследовании не всегда дает возможность сразу различить заболевания, то современные лабораторные и инструментальные методы позволяют это сделать безошибочно. Лабораторная диагностика
Чтобы отличить заболевания, существуют следующие анализы:
Общий анализа крови. В обоих случаях наблюдается увеличение скорости оседания эритроцитов. Но для пневмонии характерно значительное повышение лейкоцитов, в то время как при туберкулезе, лейкоцитоз выражен умеренно, повышены моноциты и низок уровень лимфоцитов.

При длительном течении болезни показатель гемоглобина опускается ниже отметки в 100 грамм-процентов.
Рентгеновские снимки на сегодняшний день являются самым надежным методом в постановке диагноза заболеваний легких. Их поражение присутствует в обоих случаях, однако картина существенно различается.
Рассмотрим основные отличия этих заболеваний на снимках:
- Локализация поражений легочной ткани. При пневмонии инфильтративные тени, характеризующие очаги поражения, просматриваются, как правило, в 3, 4, 5, 7, 8, 9 долях легкого, преимущественно поражая нижние участки. Туберкулез, в свою очередь, имеет одностороннюю локализацию, в большинстве случаев поражая правую долю легких в 1, 2, 6 сегментах.
Очертания теней. При пневмонии инфильтраты (рентгеновские тени) имеют размытые, нечеткие очертания. В острый период заболевания затемнение напоминает дымку, а по мере развития воспаления интенсивность теней возрастает, но нечеткий характер краев сохраняется. Туберкулез же имеет тени с выраженным четким рисунком.
Форма теней. Очаги поражения при пневмонии, как правило, округлой, неправильной, кольцевидной или веретенообразной формы. Площадь поражения зависит от формы заболевания:
- очаговые тени имеют белый цвет и в диаметре не превышают полутора сантиметров, бывают в начале заболевания или при выздоровлении,
- долевая форма характеризуется полным поражением доли легкого,
- сегментарные тени – инфильтрация определенного сегмента,
- крупозная форма – самый тяжелый вариант, при котором воспаляются оба легких, сопровождается различными множественными очагами теней с обеих сторон органов.
Инфильтраты при туберкулезе зависят от формы данного заболевания:
- Диссеминированный туберкулез сопровождается множественными мелкими очагами до 2 мм в диаметре,
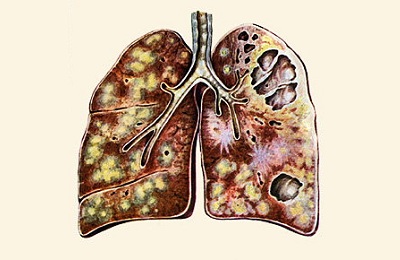
Очаговый , имеет один или несколько теней округлой, эллиптической, реже вытянутой формы с низкой интенсивностью, при которой очаги поражений темнее костной ткани,- Казеозная форма является самой тяжелой и сопровождается затемнением нескольких долей или даже целого легкого, тень изменяется по мере распада от менее интенсивной до более выраженной,
- Кавернозный , характеризуется очаговым затемнением с просветом посередине (каверна).
Рентгеновские снимки может верно интерпретировать только специалист, имеющий опыт работы в данной области.
Основа лечения всех видов пневмонии – антибиотики. Выбор лекарства определяется родом бактерий, вызвавших заболевание. При правильном выборе средства на 3-й день болезни должно наступить улучшение состояния и нормализация температуры.

В терапии применяются также разжижающие мокроту и расширяющие бронхи препараты, как внутрь, так и ингаляционно. Частью лечения является физиотерапия в виде лечебной физкультуры и вибромассажа.
Лечение туберкулеза – процедура значительно более длительная, включающая пребывание в стационаре 3-4 месяца и несколько месяцев амбулаторного наблюдения. Антибиотики часто бессильны против микобактерий, поэтому используются 4 и 5-е схемы лечения химиотерапией. В редких случаях запущенное заболевания требует хирургического вмешательства.
Своевременное обращение к врачу и правильная постановка диагноза, будь то туберкулез или форма пневмонии, ускорит выздоровление и позволит избежать тяжелых последствий.

Туберкулез и рак легких часто развиваются одновременно. Их легко можно перепутать, т. к. заболевания имеют похожие симптомы.
Что такое туберкулез
Данное заболевание представляет собой хроническую инфекцию, вызываемую отдельным видом бактерий (палочкой Коха). Чаще всего поражаются органы дыхания, но болезнь может захватывать и другие участки тела:
- половые органы;
- глаза;
- кости и суставы;
- лимфоузлы.
Лечение заболевания требует много времени. Терапия включает в себя комплекс антибиотиков, в некоторых случаях требуется хирургическое вмешательство. В большинстве случае заражение происходит воздушно-капельным путем после контакта с инфицированным человеком. Реже болезнь передается контактным способом или по причине несоблюдения личной гигиены. Пациент, имеющий данное заболевание в открытой форме, распространяет инфекцию при кашле (вместе с мокротой). Больной за 1 год способен заразить более 10 человек.
Возбудители заболевания устойчивы к воздействию окружающей среды. Они могут некоторое время жить вне человеческого организма. Губительными для них являются солнечный свет и ультрафиолетовые лучи.
Что такое рак легких
Заболевание представляет собой наличие злокачественной опухоли, развивающейся в органах дыхания (бронхах или легких). По статистике данная форма онкологии наиболее часто заканчивается смертельным исходом (в 85% случаев).
Недифференцированный тип заболевания развивается достаточно стремительно и сопровождается обширными метастазами. Дифференцированный отличается медленным развитием. Самым опасным считается мелкоклеточный тип.
Он отличается быстротой развития, невыраженностью симптомов, ранним появлением метастазов.
Опухоль чаще всего образуется в верхней части легкого. Это объясняется более сильным воздухообменом, а также анатомическим строением бронхиального дерева. Все вредные вещества, попадающие в организм вместе с воздухом, надолго задерживаются в верхних долях легких, вызывая развитие заболеваний.
Распространение метастазов проходит 3 путями:
- Лимфогенным. Первыми поражаются лимфатические узлы органов дыхания. Затем болезнь распространяется на все остальные.
- Гематогенным. Опухоль врастает в кровеносный сосуд. В результате зараженные клетки распространяются практически по всему организму.
- Имплантационным. Распространение происходит через плевру.
К причинам возникновения болезни относится курение, загрязнение воздуха и радиация.
Сходства
Онкологическое поражение легких и туберкулез можно спутать, т. к. их симптомы во многом похожи, это:
- одышка (в обоих случаях поражаются органы дыхания);
- тошнота, потеря аппетита, снижение веса;
- кашель (он не поддается лечению, присутствует постоянно или с перерывами);
- кровохарканье (возникает из-за поражения кровеносных сосудов в органах дыхания);
- безразличие, повышенная утомляемость;
- болезненные ощущения в области грудины;
- повышенная скорость оседания эритроцитов;
- анемия;
- визуальное сходство на снимке (рентгенограмма).
Общими являются и причины их возникновения:
- снижение защитных функций организма;
- вредные условия труда;
- загрязнение окружающей среды (воздуха);
- курение (с многолетним стажем);
- наличие хронических заболеваний легких.
При наличии перечисленных симптомов не стоит откладывать визит к врачу, т. к. оба заболевания несут угрозу для жизни.
В чем разница
Отличие туберкулеза от рака легких:
- Причины зарождения болезни. Инфекция передается воздушно-капельным путем. Заражение чаще всего происходит в детском или подростковом возрасте. Опухоль образуется в результате патологических изменений, происходящих в клетках. Среди пациентов большую часть занимают люди среднего и пожилого возраста.
- Характер протекания заболевания. В первом случае патология протекает в 2 стадиях. Первый этап длится много времени, а при наличии хорошего иммунитета заболевание перестает распространяться. В случае с онкологией болезнь развивается стремительно и сопровождается необратимыми последствиями.
- Прогноз. При наличии адекватной терапии и вовремя поставленного диагноза продолжительность жизни у туберкулезных больных намного выше.
Одно заболевание отличается от другого по методам лечения. В первом случае применяется химиотерапия, направленная на уничтожение возбудителя болезни. При наличии опухоли производится хирургическое извлечение пораженного участка ткани с последующим лечением химиопрепаратами.
Как отличить
Какая болезнь присутствует у больного – туберкулез или рак легких – отличить можно, если знать признаки каждой из них. Симптомы инфекционного заболевания, не свойственные для онкологии:
- Тахикардия, повышенное потоотделение, ухудшение аппетита. При наличии опухоли такие симптомы возникают уже на поздней стадии.
- Кашель усиливается утром и во время сна.
- При отсутствии надлежащей терапии появляются бессонница, головные боли, тошнота и проблемы со стулом.
- Микобактерии разрушают костную ткань. Патология сопровождается болевыми ощущениями в суставах, особенно во время физической работы.
- В редких случаях поражаются почки и репродуктивные органы. В результате возникают проблемы с мочеиспусканием, существует вероятность бесплодия.
- Поражаются кожные покровы. Под эпидермисом появляются инфильтраты.
Отличить одну болезнь от другой жизненно важно, но в обоих случаях не обойтись без медицинской помощи.
Сочетание туберкулеза и рака легкого встречается достаточно часто, т. к. первое заболевание создает предпосылки для развития второго. Большинство процессов, характерных для инфекционной болезни, являются благоприятными факторами для появления опухолей.
Условия для развития онкологии:
- Воспалительные процессы, постоянно протекающие в организме.
- Ослабление защитных функций организма. Иммунная система активно борется с инфекцией. У организма не хватает сил противостоять развитию нового заболевания.
- Пораженная ткань не успевает регенерироваться, в результате чего клетки становятся злокачественными.
Даже после выздоровления на протяжении 2 лет сохраняется опасность возникновения опухолей. Существует и обратная зависимость: люди с онкологией рискуют заболеть туберкулезом из-за ослабленного иммунитета.
Отличия при диагностике
Дифференциальная диагностика определяет признаки заболевания с максимальной точностью. Способы детального изучения патологий, применяемые в лечебных заведениях:
- Рентген. При поражении микобактериями легкие содержат одну или несколько однородных структур с хорошо просматриваемыми пустотами. При заболевании раком на рентгенограмме наблюдается расширение легочного корня.
- Фибробронхоскопия. Процедура помогает проанализировать бронхиальный секрет, узнать масштабность поражения слизистых оболочек и стенок дыхательных органов. Представленный метод позволяет взять ткань для анализа и определить наличие новообразований. Проводится биопсия, помогающая диагностировать заболевание и его стадию.
- Видеоторакоскопия. Представляет собой хирургическое вмешательство, выполняющееся под общим наркозом. Полученный материал позволяет выставить диагноз с большой точностью.
- Бактериологические пробы. Для анализа забирается выделяемая при кашле мокрота. Материал подвергается биологическим исследованиям. На генном уровне удается установить возбудителя болезни.
Туберкулез и онкология считаются опасными заболеваниями несмотря на постоянное развитие медицины. Отзывы врачей об этих патологиях сходятся в необходимости регулярно осуществлять медицинское обследование. Ранняя диагностика повышает шансы на выздоровление.

Онкологические процессы, как и туберкулез, характеризуются в последние годы тенденцией к росту заболеваемости. Туберкулез и рак одновременно развиваются в легких относительно нечасто. Для успешной борьбы с этими заболеваниями необходимо понимание механизма их развития и возможной взаимосвязи.
Могут ли возникнуть одновременно?
Туберкулез – это не рак легких. Заболевания имеют различное происхождение, механизмы развития и причины. В XIX веке ученые считали, что эти патологические состояния обладают антагонизмом по отношению друг к другу. Австрийский патологоанатом Карл Рокитанский указывал на подавление туберкулезом онкологии, и наоборот.
Сегодня известно, что комбинированная патология имеет более тяжелое течение, включая туберкулез и рак легких. Разница заключается в том, что по отдельности инфекционный и онкологический процесс характеризуются более медленным ростом патологических очагов и развитием клинической симптоматики.
Патогенез
Механизм развития туберкулеза и онкологического процесса имеет принципиальные отличия. Инфекция является результатом жизнедеятельности микроорганизмов — возбудителей болезни, вследствие чего развивается специфическое воспаление. Впоследствии происходит повреждение тканей (деструкция), в легких образуются полости (каверны), с последующим замещением их соединительной тканью (фиброз). На фоне хронического воспаления развивается метаплазия клеток эпителия, поэтому с высокой долей вероятности может туберкулез перейти в рак.
Онкология характеризуется изменением генетического материала клеток, которое называется мутацией. Клетки становятся чужеродными для организма, начинают быстро размножаться, приводя к формированию новообразования. При раке на поздних стадиях течения появляются дочерние очаги опухоли (метастазы) в отдаленных органах и тканях. Ткани в области новообразования повреждаются, воспаляются. Развивается общая раковая интоксикация с истощением (кахексией) организма.

При туберкулезе раковые опухоли в легких могут иметь различную локализацию:
- в области кавернозных или фиброзно-кавернозных туберкулезных изменений (чаще всего);
- в заживших очагах перенесенного туберкулеза;
- в участках неповрежденной легочной ткани на стороне туберкулезного поражения;
- в неизмененной легочной ткани на противоположной стороне.
Разнообразная локализация рака при туберкулезе затрудняет диагностику заболевания.
Диагностика
Диагностика одновременно развивающихся рака и туберкулеза легких является сложным комплексным мероприятием. Она включает следующие методики исследования:
- Рентгенография органов грудной клетки, дающая возможность выявить грубые изменения.
- Компьютерная томография (КТ) – рентгенологическое послойное сканирование тканей, обладающее высокой разрешающей способностью и дающее возможность выявить и описать минимальные изменения в тканях.
- Магнитно-резонансная томография (МРТ) – послойное сканирование и визуализация тканей осуществляются за счет эффекта резонанса ядер атомов водорода в сильном магнитном поле. Методика дает возможность исследовать большие участки тела, поэтому применяется для выявления метастазов.
- Биопсия – прижизненное взятие участка тканей для исследования под микроскопом и определения тканевой структуры. Метод необходим для верификации опухолевого процесса.
- Лабораторный анализ на определенные онкомаркеры в крови, которые представляют собой специфические антигены и появляются при развитии рака легкого.
- Кожные иммунологические пробы (проба Манту, Пирке) – методики определения напряженности противотуберкулезного иммунитета на основании реакции гиперчувствительности замедленного типа. Исследование преимущественно применяется для детей, в том числе для скрининга туберкулеза.
- Анализ крови на определение противотуберкулезного иммунитета (квантифероновый тест, T-SPOT) – исследование назначается для диагностики инфекции у взрослых и детей.
Для изучения функционального состояния различных органов и систем применяются другие исследования, к которым относятся клинический анализ крови, мочи, биохимические пробы.
Как распознать на ранних стадиях?
Основное сходство хронических заболеваний легких заключается в длительном отсутствии специфической клинической симптоматики. Чтобы отличить рак от туберкулеза, важно обращать внимание на несколько отличительных особенностей клинической картины, которые представлены в таблице:
| Симптомы | Рак легкого | Туберкулез |
| Кашель | Сначала сухой, затем влажный, сильный | Невыраженный, покашливание |
| Выделение мокроты | Начинается на ранних стадиях развития | Нет четкой зависимости между длительностью заболевания и выделением мокроты |
| Кровь в мокроте | Бывает практически всегда | Появляется на фоне деструкции легочной ткани |
| Повышение температуры | Имеет место на поздних стадиях, обычно свыше +38 °С | Повышение до субфебрильных цифр бывает на ранних стадиях развития заболевания |
| Потливость | Отмечается редко | Бывает практически всегда, выражена ночью |
Отсутствие выраженных клинических проявлений не дает возможности поставить диагноз после клинического обследования. Основная роль принадлежит диагностике с применением инструментальных и лабораторных исследований.
Особенности лечения
Лечение рака и туберкулеза легких имеет принципиальные отличия. При онкологическом процессе на ранних стадиях назначается хирургическое удаление пораженной части легкого, регионарных лимфатических узлов. Параллельно назначаются цитостатики и лучевая терапия для подавления роста опухоли. При наличии множественных первичных новообразований и метастазов проведение операции нецелесообразно.
Лечение туберкулеза включает химиотерапию с обязательным назначением комбинации из нескольких противотуберкулезных средств независимо от стадии течения патологического процесса. При выраженной деструкции тканей, образовании каверн, фиброзных изменений с нарушением функции внешнего дыхания проводится частичное (резекция) или полное удаление легкого.
Полезное видео
Подробный доклад про туберкулез и рак легких:
Заключение
Туберкулез и рак легкого при одновременном развитии приводят к тяжелому течению патологического процесса, быстрому прогрессированию изменений и нарушению функционального состояния дыхательной системы. Диагностика затруднена из-за отсутствия выраженных особенностей клинического течения и требует комплексного подхода с использованием различных методов объективного исследования.
Фиброз, туберкулёз или рак?
Многие исследователи и врачи-практики указывают на данные, что 65 – 90 пациентов из ста, страдающих раком легкого, особенно на первых стадиях, подвергаются неграмотному лечению по поводу банальной простуды, пневмонии, астмы, фиброза легких, туберкулёза и других патологий, имеющих сходную симптоматику.

Первичные признаки напоминают проявления обычного воспаления, которые часто игнорируют, и время для полного излечения онкологии оказывается упущенным. Даже явные симптомы рака 3 – 4 стадии, когда нарушается дренажная функция бронхов, спадаются стенки легкого, а воспаление становится агрессивным, путают с проявлениями фиброза лёгких.
Поэтому точная дифференциальная диагностика рака легкого имеет ключевое значение для раннего начала лечения.
Основные методы диагностики
При подозрении на раковые изменения в легочной ткани проводят обязательный стандартный комплекс диагностических исследований:
Физическое обследование и анализ всех, даже слабых признаков, указывающих на легочную патологию;
Цитологическое исследование образца мокроты. Клетки опухоли обычно выявляют при раке центрального отдела (при периферической онкологии их обнаруживают только при многократных анализах).
- Рентгенография грудной клетки в двух проекциях, прицельная рентгенография.
- Крупнокадровая флюорография.
- НСКТ — компьютерная низкодозированная спиральная томография.
- Магнитно-резонансное обследование (томография МРТ)
- ПЭТ или позитронная эмиссионная томография (выполняется при решении вопроса о хирургическом вмешательстве).
- Бронхоскопия (непосредственное визуальное исследование слизистой и бронхов с помощью бронхофиброскопа или эндоскопа).
- Биопсия (морфологическое исследование под микроскопом фрагмента ткани бронха). Применяется для подтверждения диагноза. Назначают после проведения рентгенографии и КТ.
- Трансторакальная плевральная пункция.
- Анализ крови на содержание специфических онкомаркеров.
- Исследование клеток в смывах после проведения бронхоальвеолярного лаважа. По диагностической ценности приравнивается к биопсии.
Отличия новообразований лёгких от других болезней
Чем отличается туберкулез от рака и как распознать болезни по внешним признакам?
Туберкулез и рак легких – совершенно разные патологии, хотя внешние проявления этих заболеваний очень похожи. Злокачественное образование возникает по причине клеточных мутаций и не является заразным, а туберкулез вызван микобактерией (палочкой Коха) и крайне заразен.
Симптомы, свойственные обеим патологиям:
- выраженная потеря веса;
- сильная слабость в мышцах, общая утомляемость;
- кашель разной степени интенсивности, одышка;
- присутствие в мокроте кровянистых включений;
- болезненность в грудной клетке;
- нарушение частоты и ритма биения сердца.

Как же отличить туберкулез от легочной онкологии? Имеется определенная разница в симптомах, которую замечает опытный врач.
Чтобы дифференцировать туберкулез легких и рак, обращают внимание на следующие особенности:
- раковые изменения в клетках при цитологическом исследовании фрагмента ткани очага поражения и лимфоузлов;
- при онкологии наблюдают заметное снижение концентрации лимфоцитов, при туберкулезе, наоборот — увеличенное содержание лимфоцитов;
- при злокачественном процессе существенно снижается количество альбуминов в сыворотке и увеличивается уровень белков-глобулинов;
- диагностика туберкулеза предусматривает также исследование не менее трех проб мокроты под микроскопом по Цилю-Нильсену;
- при туберкулезе проба Манту дает яркую положительную реакцию, при этом отмечается уменьшение фракций альбуминов и увеличение глобулинов; при раке реакция на туберкулин отрицательная или слабоположительная, а изменений в составе белковых фракций не происходит.
Специалисты утверждают, что нередко в результате неверно поставленного диагноза – воспаления легких, больному с начальной стадией легочной онкологии назначаются физиопроцедуры с глубоким прогреванием. Подобные роковые ошибки во много раз усиливают агрессию опухоли.
Обычно для уточнения диагноза начинают лечение противобактериальными средствами, меняя антибиотик через 3 – 5 дней. При этом считается, что если за 10 – 14 дней не выявляется значительного улучшения, то есть основания для онкологического диагноза.
По итогам лечения и обследования, пневмонию подтверждают такие факторы, как:
- острое начало;
- выраженные признаки воспалительных явлений (могут присутствовать и при онкологии);
- выслушивание влажных хрипов;
- более высокий уровень лейкоцитов и СОЭ, которые снижаются в процессе лечения пневмонии;
быстрый лечебный эффект на фоне антибактериальной терапии (но в начальной стадии ракового процесса у 25 – 40 пациентов из ста антибиотики также дают ложноположительный результат); - положительные изменения на рентгенограмме спустя 10 – 14 дней на фоне лечения антибиотиками.
Последний фактор имеет в дифференциации онкологической патологии наибольшее диагностическое значение. Признаки рака и воспаления легких при рентгенографии очень схожи, затемнения при обоих диагнозах бывают однородными и неоднородными.
Но при анализе особенностей рентгенограммы, отмечается:
Фиброз легких – аномальный процесс в легких, при котором их стенки спадаются (сжимаются), а вместо нормальной функционирующей ткани формируется соединительная. Чем агрессивнее она разрастается, тем сильнее выражено развитие фиброателектаза – сближение стенок органа, замена спавшейся ткани фиброзной и нарушение дыхательной функции вплоть до удушья, как при астме.
Внешние симптомы онкологии и фиброза легких почти не отличаются, и многие считают, что фиброз легкого это рак, хотя патологии имеют разную природу.
Хотя базовые признаки на первых стадиях обоих заболеваний аналогичны, однако при прогрессировании фиброза легких и масштабных поражениях ткани наблюдается:

Однако эти признаки не специфичны. Бронхоскопия в случае фиброза также не рассматривается, как показательное диагностическое исследование.
Чтобы точно определить, что это фиброз лёгких, а не рак, среди исследований выделяют:
- Рентгенографию, при которой изменения при фиброзе обнаруживаются с обеих сторон, чаще в нижних сегментах.
- Компьютерную томографию (как второй значимый метод).
- Ангиопульмонографию, позволяющую выявить расширение центральных ветвей в легочных сосудах и сужение периферических.
- Биопсию. Этот метод, применяемый для дифференциации рака от фиброза легких, считают самым достоверным.
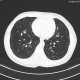
Я кардиолог, 48 лет, но сейчас в качестве пациента прошу Вашей помощи в интерпретации КТ ОГK. 2 недели назад все началось как ОРВИ с температурой не выше 37,5, кашель появился на 3-й день со скудной светлой мокротой. На 7-й день сделала рентген, заподозрили пневмонию в верхней доле слева (правда, разные рентгенологи описывали картинку сильно по-разному), начала антибиотики, на 7-й день лечения антибиотиками кашель стал меньше, но сохраняется субфебрилитет, решила сделать KT (впервые в жизни) - а там. Мнения ученых разделились в интерпретации КТ-изображений, поэтому прошу помощи у специалистов - что это?? что с этим делать. Конечно, параллельно ведется поиск возбудителя, но пока результатов нет.
Спасибо заранее, коллеги, за Ваше мнение.


![]()
Вверху слева, субплеврально - это, вероятно, уже остаточные изменения в виде пневмоплеврофиброза (может и после перенесенного туберкулёза), ну и буллы в S1-2 слева и, наверное, в S6 справа. За пневмонию не вижу ничего.П о моим наблюдениям, на КТ такие изменения разной степени выраженности находят примерно у 20- 30% пациентов. Работайте спокойно дальше, это всё было давно. Ещё конечно всё исследование посмотреть надо, но не грузится.
![]()
Не открывается. Лучше ссылку дайте.
![]()
Не открывается. Лучше ссылку дайте.
![]()
Не открывается. Лучше ссылку дайте.
Ссылка не работает. Перезалейте на яндекс- диск, облако майл.ру, гугл-диск.
![]()
Ссылка не работает. Перезалейте на яндекс- диск, облако майл.ру, гугл-диск.
![]()
Сразу предупреждаю: КТ не ставит диагнозы. КТ- это нолики и единички, которые преобразованы в удобный для глаза вид, и этот вид трактует в силу своей подготовки рентгенолог. В любом случае- это субъективное мнение одного (5,10) специалистов, которые могут отличаться настолько, насколько отличается игра Барселоны и Тосно.
Картинка очень неоднозначная. Набор паттернов: узелки и узлы "матового стекла" с кавитациями и без, солидные узелки, кистовидные поражения (скорее всего, как исход распавшегося узелка). Все это звенья одного и того же процесса. Некоторые поражения ориентированы периваскулярно, некоторые перилимфатически.
В наше время для ДДЗ нужно уметь правильно формировать запросы гуглу. Гуглим pulmonary cavity.
Это так, навскидку. По мнемоническому правилу что я бы сразу отсек? Итак, если у Вас нету ВИЧ-инфекции или иной природы иммуносупрессии, отмел бы туберкулез, микоз (а если есть ИД, то они сохраняют свое место в ддз, хотя туберкулез, наверное, все-таки на одном из последних мест). Метастазы- да, вполне. Например, рака шейки матки, да любого плоскоклеточного рака, саркомы матки (все они склонны к распаду). Неинфекционные гранулематозы и васкулиты (могут быть доказаны только биопсией). Септическая эмболия (должна быть яркая клиника, опять же, если вы не имеете ИД, а если имеете- то может протекать клинически неярко).
В общем, в вашем деле пока ничего не ясно. Нужно обследоваться, начиная с ОАК и т.д.
Пока общее впечатление- мтс, септическая эмболия (бактериальная, микотическая), неинфекционный гранулематоз или васкулит.
Но погодите, придут другие пользователи, расширят Ваш ддз до масштабов Вселенной, и Вы поймете точно, что КТ не ставит диагнозов.
Что может приводить к похожим проявлениям, но встречается реже- ларингеальный папилломатоз (но анамнез тут решает), легочный эндометриоз (цикличность проявлений).
Начинайте паниковать) Шутка, но повод задуматься есть.
Сейчас пишу доклад о ВИЧ, еще один ДДЗ, при его подтверждении- ЛИМФОМА. У ВИЧ-инфицированных протекает с распадом узелков в легких.
Читайте также: