Плевриты дифференциальная диагностика туберкулезных плевритов
Туберкулёзный плеврит — это воспалительный процесс плевральной полости, спровоцированный поражением легких микобактериями. Может протекать как самостоятельное заболевание, но чаще развивается на фоне туберкулёза лёгких. Среди всей массы диагностируемых случаев туберкулёза органов дыхания он составляет от 8 до 13 %. Чаще всего данным заболеванием страдают люди до 40 лет, преимущественно мужского пола.
Стадии развития
- Начальная экссудативная — характеризуется высокой сенсибилизацией, иммунные клетки активно реагируют на возбудителя болезни, но в плевральной полости микобактерий немного. По мере развития заболевания в полости плевры интенсивно продуцируется жидкость. В этой стадии лимфодренаж не допускает скопления чрезмерного количества плевральной жидкости.
- Прогрессирующая — заболевание переходит в стадию образования гнойного экссудата. На отдельных участках плевры возникают спайки, из которых потом формируются рубцы. Лимфатическая система не справляется с нагрузкой, в результате развивается отёк, а жидкость с гноем скапливается в области очага инфекции. При проникновении в плевральную полость большого количества патогенов из лёгких, развивается обширное воспаление с образованием туберкулёзных бугорков.
- Хроническая форма — если удаление патогенов невозможно, формируется фиброз, ограничивающий область воспаления. Тогда туберкулёз плевры переходит в хроническую форму. Фиброз негативно сказывается на функциональных возможностях лёгких, снижая их подвижность, а толщина плевры возрастает.
Механизм проникновения микобактерий в плевральную полость
Микобактерии оказываются в полости плевры разными путями. К ним относятся: гематогенный или лимфогенный путь, а также попадание палочки Коха из лёгочных очагов в плевру при контакте. В редких случаях возбудитель болезни попадает на участки плевры из внешней среды. Это случается при проникающих ранениях или открытых ранах грудины, а также при вскрытии грудной клетки с целью оперативного вмешательства в отсутствие достаточной антисептической обработки.
Формы заболевания и их симптомы
По клинике выделяют плеврит:
По выраженности проявлений туберкулёзный плеврит классифицируется на:
В зависимости от локализации выделяют:
- диафрагмальную;
- костальную;
- медиастенальную;
- верхушечную форму туберкулезного плеврита.
Фибринальный плеврит характеризуется наличием нескольких отдельных очагов воспаления на поверхности плевры, на которые откладывается фибрин.
К симптомам относятся:
- болевые ощущения в груди, локализующиеся в области поражения;
- непродуктивный кашель;
- общее недомогание;
- незначительное повышение температуры.
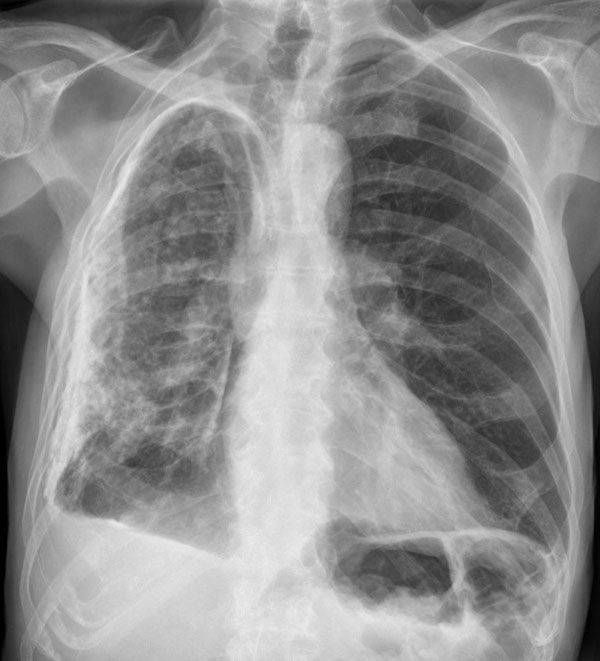
Болевые ощущения становятся более интенсивными при совершении глубокого вдоха, кашле и надавливании в область межреберья. При дыхании наблюдается отставание лёгкого, находящегося с той стороны, где локализуется воспалительный процесс. При выслушивании можно вычленить шумы трения лепестков плевры. На рентгенограмме видна недостаточная подвижность диафрагмы, неровность её очертаний, а также затенённость в очагах поражения.
Протекает фибринальный туберкулёзный плеврит при благоприятном прогнозе и успешно излечивается, однако могут развиваться рецидивы. Терапия проводится с применением стандартных препаратов и схем, с учётом восприимчивости микобактерий и лояльности организма к медикаментозным средствам.
Серозная форма является самой часто встречающейся разновидностью плеврита туберкулёзного происхождения. Для него характерно неторопливое начало с постепенным нарастанием симптомов. Температура на начальной стадии повышается незначительно, чувствуется слабость, вялость, может проявляться кашель, боль в области в груди. По мере развития болезни и накопления жидкости в плевральной полости, боли в грудной клетке нарастают, температура увеличивается, развивается одышка, в дальнейшем не проходящая даже в покое. Это обусловлено сдавливанием трахеи и других органов средостения, а также пневмотораксом лёгкого.
Рентгенологические признаки экссудативного плеврита зависят от области локализации экссудата. При лабораторном исследовании крови выявляется повышение уровня лейкоцитов и ускорение СОЭ. В тестах сыворотки на белковые фракции наблюдаются существенные сдвиги в содержании глобулинов (увеличивается) и альбуминов (уменьшается).
Одна из самых тяжёлых и опасных форм туберкулёзного плеврита. Эмпиема плевры развивается вследствие разрыва туберкулёзной каверномы в полость плевры, и накапливания гнойного экссудата.
Возможно формирование свища в бронхах. Также могут наблюдаться затруднения дыхания на фоне коллапса лёгкого. Наличие таких признаков обычно говорит о необходимости операции.
Туберкулез плевры может проявляться как обособленно, так и в сочетании с другими признаками, в частности с патологическим процессом в легких. Туберкулезная кавернома при субплевральном ее расположении способна прорваться в плевральную полость, вызвать впоследствии обширный казеозный некроз. Последний сопровождается гнойной воспалительной реакцией плевры.
- наличие многочисленных очагов милиарного типа;
- образование одиночных крупных очагов с элементами казеозного некроза;
- обширная казеозно-некротическая реакция.
Общие признаки
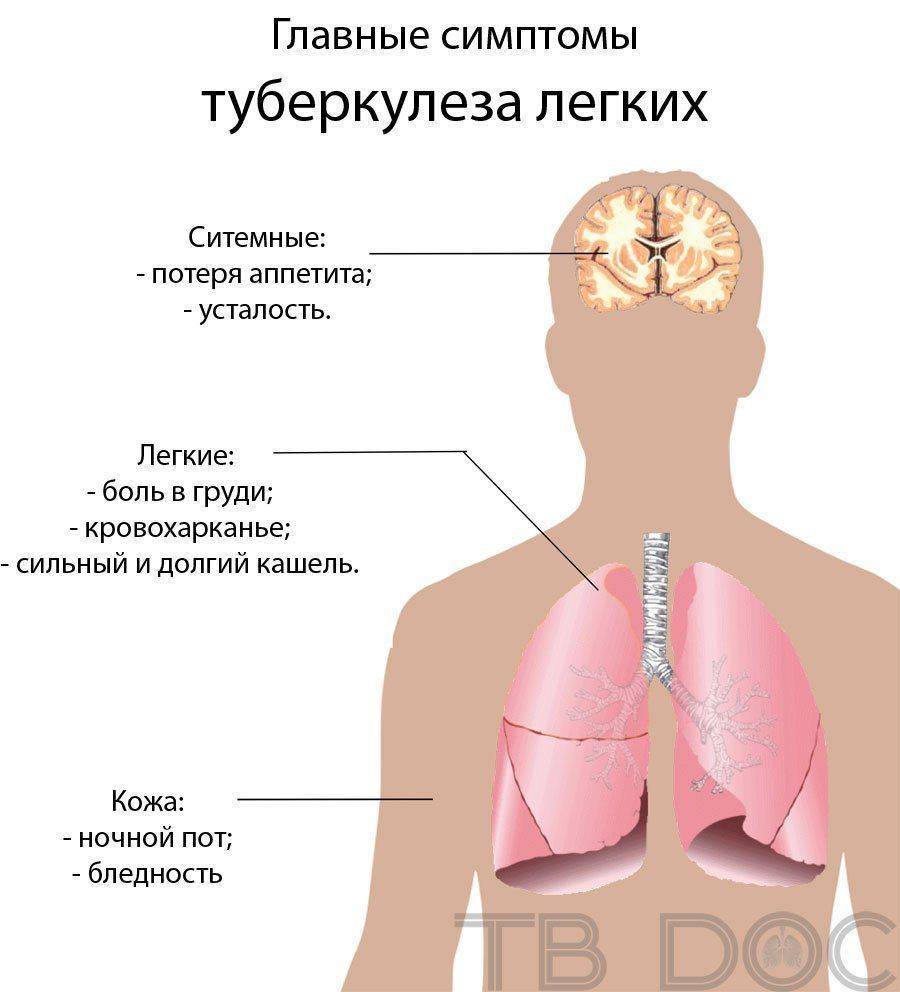
Основным признаком для туберкулёзного плеврита считается одышка. Этот симптом нарастает по мере прогрессирования болезни и не всегда исчезает после излечения. Больного мучают приступы сухого кашля, сопровождающиеся интенсивными болями в грудине. Признаком туберкулёзной этиологии заболевания является наличие в мокроте кровяных включений.
Ещё один характерный для туберкулёзного плеврита симптом — это смещение трахеи, вызванное давлением плевральной жидкости в лёгких. Помимо специфических признаков у больного наблюдаются клинические проявления туберкулёза и других инфекционных заболеваний. К ним относятся повышенная температура, слабость, отсутствие аппетита, низкий жизненный тонус, рвотные позывы.
Диагностика
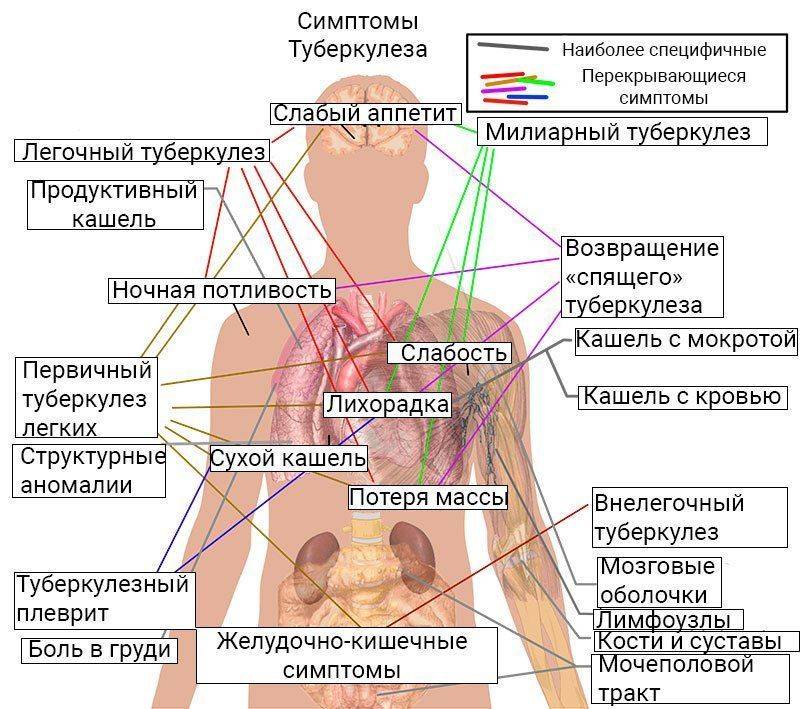
Разновидности туберкулёзного плеврита имеют специфические физиологические, рентгенографические и лабораторные данные. Если возникает подозрение на плеврит туберкулёзной этиологии, требуется консультация фтизиатра. При осмотре лёгкие выслушиваются и простукиваются, при этом наличие свободного плеврального выпота легко определяется. Выпот говорит о том, что патология имеет туберкулёзную этиологию.
В комплекс диагностических мероприятий по исследованию дыхательных путей и лёгких обязательно входит рентгенология, томография и бронхоскопия. Рентгенологически плеврит выглядит как тень, скрывающую бронхи и кровеносные сосуды лёгких. Также весьма информативным методом диагностики является биопсия плевры.
Лечение
Так как больной заразен и представляет опасность для окружающих, лечение проводится в условиях стационара в туберкулёзном диспансере. Это нужно также для осуществления полного спектра диагностических и лечебных мероприятий, и обеспечения контроля за состоянием пациента со стороны медицинского персонала.
Основным методом лечения туберкулёзного плеврита является антибактериальная терапия с применением противотуберкулёзных препаратов. Действенность лечения существенно повышается при применении кортикостероидов, их назначают на начальном этапе лечения. После того, как минует острая фаза, для скорейшего рассасывания применяют лекарственный электрофорез с препаратами кальция.
При гнойной форме туберкулёзного плеврита пациенту требуется регулярное, систематическое промывание плевральной полости с целью удаления гноя. Для промывания используют антисептические и дезинфицирующие растворы. В отсутствие эффекта от консервативной терапии может быть показано оперативное вмешательство.

Пациенту обеспечивается постельный режим, специальное питание (диета №11). Рацион отличается повышенной калорийностью и обеспечивает истощённый болезнью организм необходимыми микроэлементами и витаминами. Вводится ограничение на употребление жидкости и поваренной соли.
Профилактика
Профилактика всех лёгочных патологий, включая туберкулёз и туберкулёзный плеврит, заключается в своевременной вакцинации и регулярном прохождении флюорографии. Также необходимо внимательно следить за самочувствием, и при первых тревожных признаках обращаться к врачу. Ни в коем случае нельзя заниматься самолечением и игнорировать симптомы заболевания. Своевременно начатое лечение является залогом выздоровления и возвращения к полноценной жизни.
Туберкулезный плеврит – это воспалительный процесс плевры туберкулезного происхождения либо по-другому плеврит туберкулезной этиологии. Болезнь способна проходить в сухой форме, а так же с формированием выпота (экссудата) в плевральной полости.
Заболевание может иметь рецидивирующий, острый и хронический характер. Зачастую формируется у людей, предрасположенных к туберкулезу легких.
Поражаются оболочки, покрывающие легкие и образовывающие плевру. В организм попадает лимфогенным (через лимфу) либо гематогенным (через кровь) путем.
- Туберкулёзная эмпиема плевры
Классификация туберкулезного плеврита
Туберкулезный плеврит бывает сухим (фибринозным) и выпотным (экссудативным).
При сухом плеврите очень мало экссудата, но он богат фибрином. Образовавшийся выпот довольно стремительно расходится, а фибрин остается на плевре, со временем от него образовываются фиброзные тяжи, они закупоривают сосуды и просветы легких, тогда сухой плеврит переходит в адгезивный.
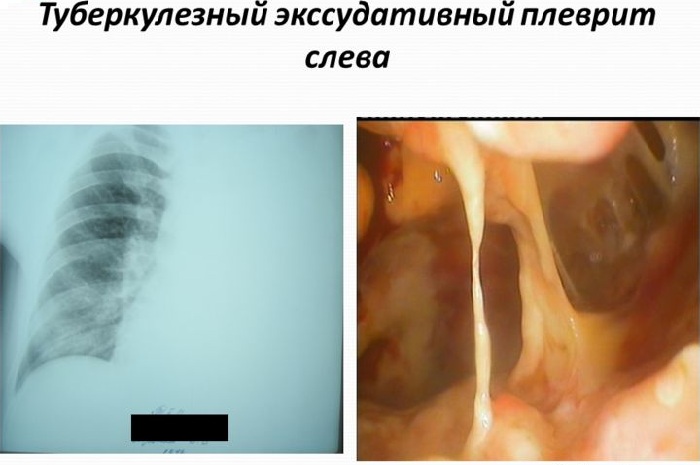
Чаще диагностируется экссудативный туберкулезный плеврит, который отличается большим количеством экссудата. Экссудативный плеврит в то же время подразделяется на:
- серозный,
- геморрагический,
- холестериновый,
- гнойный выпот.
По составу клеток подразделяется на:
- лимфоцитарный,
- эозинофильный,
- нейтрофильный.
Если уровень проницаемости капилляров в плевре резко увеличивается, то выпот преобразовывается в серозно-геморрагический либо геморрагический. При холестериновом выпоте экссудат желтоватого цвета и более густой, отличается высоким уровнем холестерина.
Двусторонний плеврит обнаруживается очень редко (1,5%), чаще односторонний. Также плеврит бывает:
- аллергический,
- перифокальный,
- туберкулезный,
- гнойный.
В развитии туберкулезной этиологии отличают три периода:
- Увеличение объема экссудата, что делает его симптомы более ярко выраженными.
- Стабилизация, выработка экссудата приостанавливается.
- Экссудат рассасывается, клинические признаки отступают.
Эмпиема плевры – гнойный туберкулезный плеврит, который зарождается благодаря нагноению экссудата либо при разложении плевры. Гнойному плевриту свойственно накапливание гноя в полости с поджиманием легкого.
Зачастую в гнойном содержании выявляется присутствие микобактерии туберкулеза, гнойный выпот не рассасывается.
Его можно удалить при помощи оперативного вмешательства либо он прорывается сквозь грудную стенку или бронхи. Все это приводит к тому, что листки плевры начнут утолщаться, образуются рубцы, содействуя склеиванию полости эмпиемы.

Гнойный туберкулезный плеврит характеризуется болью в области груди, ознобом, сильно повышается потливость, нередко появляется одышка. На рентгеновском снимке хорошо видно скопление жидкости.
В анализах крови повышенный уровень лейкоцитов, с большей частью молодых клеток, повышена СОЭ, развитие малокровия. Если лихорадка продолжается долго, то пациент стремительно теряет вес. При тяжелой форме нагноительного развития летальные исходы происходят в 5-15%.
При осложнениях гнойного туберкулезного плеврита происходит формирование свищей, гной прорывается в ткани и начинается заражение крови.
Причины и диагностика
Причиной заболевания становятся вредоносные бациллы, самым опасным значится палочка Коха – бактерия туберкулеза. Чаще возникает у молодых людей до сорока лет, немного чаще болеют мужчины. Возникновение болезни может произойти благодаря таким факторам:
онкология,- сахарный диабет,
- применение глюкокортикоидов,
- контакт с туберкулезными больными,
- переохлаждение,
- плохое питание,
- индивидуальная предрасположенность к туберкулезу.
По той причине, что симптомы очень похожи на признаки других болезней дыхательной системы, по внешним признакам определить туберкулезный плеврит довольно сложно.
Именно поэтому основным диагностическим методом считается проведение рентгена грудной клетки. На рентгеновском снимке больного видны многочисленные белые пятна на темном фоне, наиболее часто они располагаются на верхней части легких.
При малейшем опасении на существование туберкулезного происхождения болезни пациент должен проконсультироваться с фтизиатром.

Но существуют и другие способы диагностики. Например, делается забор слюны и проводится биопсия легкого для дополнительных исследований. Наличие туберкулеза помогает диагностировать туберкулезный плеврит, так как у его бацилл есть способность сохранять некоторые свои свойства в кислотной среде. Также проводятся пробы Манту, исследование мокроты и экссудата.
При обнаружении экссудата в плевральной полости нельзя забывать, что это может быть результат осложнения туберкулеза. Именно поэтому необходимо пройти исследование органов дыхания (рентген, томография, трахеобронхоскопия).
В выпоте изредка обнаруживаются бациллы туберкулеза, хотя на плевре пораженного легкого есть много туберкулезных гранулем в виде выпуклостей, поэтому эффективней провести торакоскопию и биопсию, это будет более достоверным способом диагностики туберкулезного плеврита.
Пневмонический плеврит получает развитие вместе с воспалением легких, экссудат серозный, в несущественном объеме. Если появляется лихорадка, то это говорит о развитии гнойного выпота.
При дифференциальной диагностике туберкулезного и пневмонического плеврита необходимо принимать во внимание присутствие пневмонии легких и существование гноя в выпоте.
Раковый плеврит начинается с обнаружения метастаз в легких, дает возможность установить первичную онкологию. Наблюдается стабильное накопление выпота, независимо от его регулярного удаления.

Если в выпоте есть наличие грибка, то диагностируется микотический плеврит.
Плевральный экссудат при болезнях соединительной ткани способен обнаружиться, если первичная болезнь протекает достаточно давно и будет его начальным симптомом. Как единственное заболевание плеврит обнаруживается очень редко, по этой причине его происхождение определяется по основной болезни. Если диагностика затруднительна, то для постановки диагноза проводят биопсию плевры.
Симптомы
Сухой плеврит обычно имеет вторичную этиологию либо осложнение других болезней дыхательной системы, поэтому его признаки способны маскировать главный очаг заболевания.

Основным симптомом считаются режущие болевые ощущения в области груди, которые значительно увеличиваются во время кашля, резких движений и при тяжелом дыхании. Эти боли вынуждают больного ложиться на больную сторону, чтобы хоть как-то сдерживать движения грудной клетки.
При дыхании больного видно, что пораженная часть отстает. Также отличительным признаком является то, что при аускультации слышно звук трения плевры. Температура тела немного повышается, иногда возникает озноб, ночью повышается потливость, общая слабость. Также больного сопровождают икота, метеоризм – скопление газов желудочно-кишечного тракта, напрягаются мышцы пресса.
Развитие сухого плеврита напрямую зависит от первостепенного заболевания. У многих пациентов все симптомы исчезают через 2-3 недели, часто возвращаются рецидивами. Если у пациента сопутствующий туберкулез, то лечение долгое, причем зачастую сопровождается поступлением выпотного экссудата в плевральную полость.
При экссудативном плеврите появляются ноющие болевые ощущения с пораженной стороны грудной клетки, мучительный кашель без мокроты.
При дыхании пораженная часть отстает от здоровой, слышен звук трения плевры. По мере того, как накапливается выпот, ноющая боль заменяется ощущением тяжести, начинается одышка, зачастую начинается цианоз , посинение кожи.
Также наблюдаются общие симптомы болезни:
- недомогание,
- повышенная температура тела (при сопутствующей эмпиеме плевры – озноб),
- снижение аппетита,
- повышение потливости.
При развитии осумкованного плеврита появляются следующие признаки:
- затруднение глотания,
- отек кожа лица и шеи,
- сиплый голос.
Серозный плеврит, который спровоцирован бронхогенной онкологией, зачастую проявляется кровохарканье. Плевриты, спровоцированные волчанкой, выдают себя перикардитом , воспалительное процесс серозной оболочки сердца, заболеваниями почек и суставов. Метастатическим плевритам характерно замедленное скопление выпота, внешние симптомы не выражены.
Большое содержание выпота приводит к смещению средостения в другую сторону, нарушению дыхания – становится более поверхностным и частым, а также нарушению работы сердца и сосудов, развитие тахикардии.

К главным признакам туберкулезного плеврита можно отнести:
- режущие боли в боку,
- сухой кашель,
- повышенная (37-38 °С) либо высокая (38°С — 39°С) температура,
- недомогание,
- тяжелое дыхание.
Лечение туберкулезного плеврита
Лечение экссудативного туберкулезного плеврита проходит исключительно в стационаре противотуберкулезной больницы. Поскольку состояние таких больных довольно тяжелое, необходимо проводить диагностические и терапевтические мероприятия, которые нельзя проделать в домашних условиях.
Туберкулез и туберкулезный плеврит — это заразное заболевание, которое чаще всего передается воздушно-капельным путем, особенно если в мокроте есть микобактерии болезни.
Лечение туберкулезного плеврита начинается с назначения трех либо четырех препаратов от туберкулеза:
- Стрептомицин.
- Пиразинамид.
- Рифампицин.
- Этамбутол.
- Изониазид.
Иногда также назначается Преднизолон, который позволяет достичь предотвращения накопления экссудата. Если же формирование выпота продолжается, то осуществляются дополнительные плевральные пункции с впрыскиванием антибиотиков в полость плевры. Для ускорения расправления легкого и образования сращений листков плевры способствует дренирование плевральной полости.
Когда начинается рассасывание выпота, используются:
- НПВС (нестероидные противовоспалительные средства),
- электрофорез,
- гимнастика для дыхания.
Если образовался бронхоплевральный свищ, то есть необходимость провести оперативное вмешательство.
При скоплении значительного объема жидкости в плевральной полости назначается плевральная пункция, с ее помощью и выводится экссудат, часто необходимо несколько таких мероприятий. Делается это с целью предупреждения формирования рубцов в полости плевры.
Спустя три месяца после начала лечения определяется достигнутый эффект, если он неудовлетворительный, то происходит замена одних антибиотиков на другие. В общей сложности терапия туберкулезного плеврита продолжается не менее 6-9 месяцев.
Особенно в этот период времени больным необходима хорошая пища с достаточным количеством белка, но с уменьшенным добавлением соли, также необходимо употреблять витамины.
Не следует пить разнообразные травяные отвары, следуя методам народной медицины, так как есть необходимость снизить количество употребляемой жидкости в связи с выделением плеврального экссудата. В период лечения более целесообразно будет принимать лекарственные препараты, назначенные врачом.
При терапии туберкулёзной эмпиемы плевры первоначально требуется приостановить разрушение тканей. Каждый день выполняется выведение гноя, плевральная полость обрабатывается антисептиком, впрыскивается антибиотик. Если положительных результатов в ходе лечения не наблюдается либо гнойный плеврит хронической стадии, то необходимо прибегнуть к хирургическому вмешательству.
Для профилактики болезни проводят вакцинацию и туберкулинодиагностику у детей, взрослые каждый год должны проходить флюорографию и избегать контакта с больными людьми.

Туберкулезный плеврит – дифференциальная диагностика

Перельман М. И., Корякин В. А.
Воспаление листков плевры с выпотом в плевральную полость может возникать при многих заболеваниях легких и других органов.
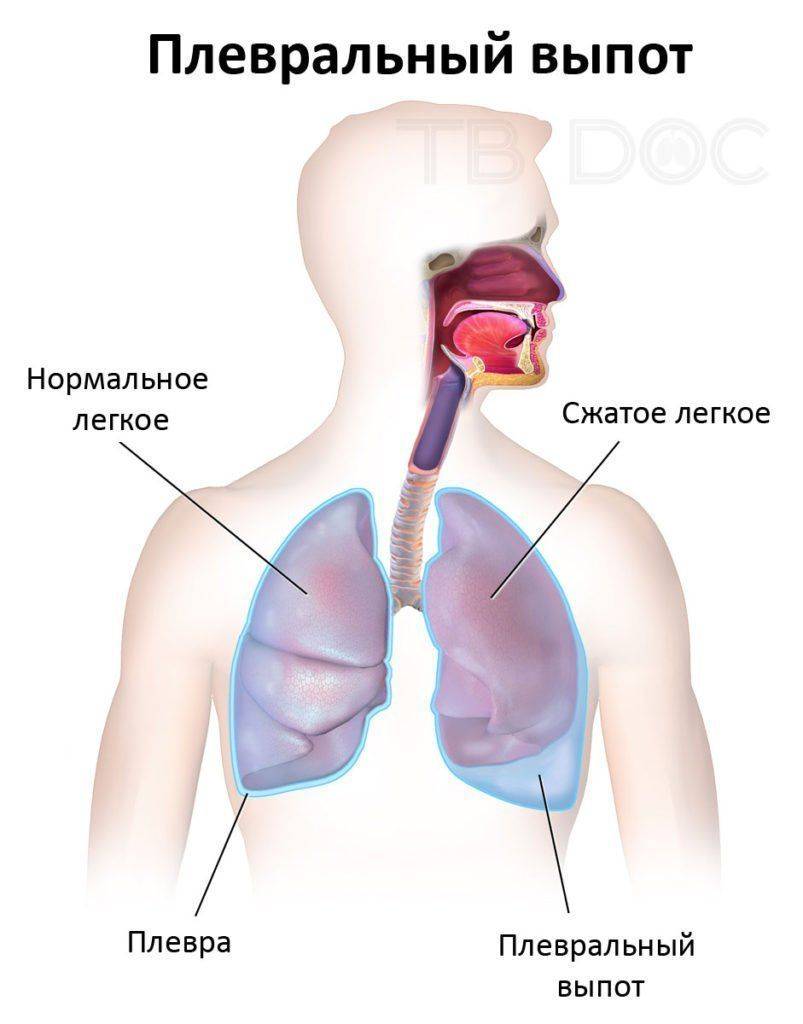
Определение выпота в плевральной полости не вызывает больших затруднений, если он свободный. При перкуссии и аускультации отмечается характерная картина наличия жидкости.
Рентгенологически плеврит представлен однородной тенью, на фоне которой не визуализируются сосуды легкого и бронхи.
При вертикальном положении обследуемого тень (плеврит) располагается на диафрагме и сверху ограничена косой нечеткой границей. В латеропозиции больного экссудат перемещается в нижний отдел грудной полости и на компьютерной томограмме имеет слегка вогнутую верхнюю границу.
Если обнаружен выпот в плевральной полости, обязательно следует думать, о возможном плеврите туберкулезной этиологии.
При этом необходимо учитывать, что туберкулезный плеврит в большинстве случаев является осложнением туберкулеза легких или лимфатических узлов средостения.
Поэтому тщательное исследование органов дыхания (рентгенография, томография, трахеобронхоскопия) является обязательным компонентом комплексного обследования больного плевритом.
В плевральном экссудате редко обнаруживают микобактерии туберкулеза, несмотря на наличие на плевре множественных туберкулезных гранулем в виде бугорков или более крупных очагов. В связи с этим торакоскопия с биопсией плевры является наиболее информативным методом установления диагноза туберкулезного плеврита.
Туберкулезный плеврит развивается остро, подостро или постепенно, начинается с лихорадки, болей в груди, сухого кашля. Иногда он возникает без клинически видимых симптомов и обнаруживается случайно при рентгенологическом исследовании.
Клинико-рентгенологическая картина туберкулезного плеврита во многом схожа с плевритом при пневмонии.
Пневмонический плеврит, развивающийся одновременно с воспалением легких (парапневмонический плеврит) существенно не влияет на клиническую картину пневмонии, выпот при таком плеврите обычно небольшой, серозный.
Плеврит, возникший в результате прогрессирования пневмонии (метапневмонический плеврит) утяжеляет клиническую картину заболевания: у больных увеличиваются симптомы интоксикации, появляется высокая лихорадка, свидетельствующая о появлении гнойного экссудата.
При дифференциальной диагностике пневмонического плеврита и туберкулезного следует учитывать наличие неспецифического пневмонического процесса в легких и нейтрофильный состав цитограммы экссудата.
Раковый плеврит в большинстве случаев возникает в результате метастазирования опухоли в плевру и легкие, реже — как симптом первичной опухоли плевры, например мезотелиомы.
Помогает определить этиологию плеврита обнаружение первичной опухоли, которая чаще локализуется в молочной и поджелудочной железах, почках, желудке. Экссудат при опухолях геморрагический, упорно накапливается, несмотря на его периодическое удаление.
Плеврит, осложнивший туберкулез легких, приходится дифференцировать от плеврального выпота при микозах. В легких находят очаги, инфильтративные поражения, диссеминацию, каверны.
При кокцидоидозе и бластомикозе, кроме того, обнаруживают аденопатии в корне легких и редостении. Диагноз микотического плеврита основывается на обнаружении в экссудате гриба, в биоптате плевры — характерной для того или иного микоза гранулемы, на серологических пробах на антитела.
Инфаркты легких во многих случаях сопровождаются выпотом в плевральную полость. Выпот имеет воспалительный, серозный или геморрагический характер. Наряду с характерной клинической картиной тромбоэмболии легочной артерии, обоснованный диагноз инфаркта и его распространенность устанавливаются ангиографически.
Плевральный выпот при диффузных заболеваниях соединительной ткани может появиться при большой давности основного заболевания и быть первым его признаком. Как единственное проявление плеврит наблюдается крайне редко, поэтому его этиология в основном устанавливается по клинической картине основного заболевания. В затруднительных случаях уточнить диагноз помогает биопсия плевры.
Экссудативный плеврит может быть первым симптомом таких заболеваний органов брюшной полости, как панкреатит, поддиафрагмальный абсцесс, эхинококкоз печени.
Плеврит может быть небольшим и значительным, серозным, серозно-фибринозным и гнойным. Если не диагностируется основное заболевание, возникает необходимость дифференцировать его от туберкулеза, рака легкого.
Постинфарктный плеврит (синдром Дресслера) развивается в течение 8—10 нед после инфаркта миокарда, сопровождается аллергическим пневмонитом и перикардитом. Выпот обычно небольшой, может быть односторонним и двусторонним, с цитограммой эозинофильного состава.
При застойной сердечной недостаточности возможен выпот в плевральную полость. Выпот обычно двусторонний, его накопление происходит постепенно, сопровождается увеличением одышки. Иногда гидроторакс сопровождается субфебрилитетом, кашлем с отделением мокроты и даже кровохарканьем, что может послужить причиной для дифференцирования от туберкулеза.
Если провести углубленное обследование на туберкулез не позволяет тяжелое состояние больного, при установлении этиологии выпота в основном ориентируются на состав плевральной жидкости, которая имеет черты транссудата (содержание белка меньше 30 г/л), и течение основного заболевания.
Сухой (фибринозный) туберкулезный плеврит клинически проявляется различными симптомами. У большинства больных он возникает как осложнение туберкулеза органов дыхания и сопровождается невыраженными симптомами интоксикации, сухим кашлем и во всех случаях болями в боку.
Болевой синдром является причиной ошибочного диагноза межреберной невралгии, приступа стенокардии, инфаркта миокарда. При сухом плеврите у больных нет заметного укорочения перкуторного легочного звука (если не сформировались плевральные спайки), отмечаются несколько ослабленное везикулярное дыхание и характерный шум трения плевры.
Рентгенологически в начальной стадии можно обнаружить неинтенсивное однородное затенение в нижнем отделе плевральной полости, а в дальнейшем при появлении плеврокостальных наслоений — диффузное понижение прозрачности легочного поля. Инфильтрация плевральных листков и фибринозный выпот в плевральную полость хорошо определяются на компьютерной томограмме.

Врачи общей медицинской сети, организаторы здравоохранения, специалисты профилактической медицины постоянно сталкиваются с проблемой туберкулеза, поэтому знание основных разделов фтизиатрии необходимо.
Предлагаемая книга подготовлена в соответствии с программой по фтизиатрии для студентов высших медицинских учебных заведений Республики Беларусь. В ней представлены основные сведения по истории фтизиатрии, а также выделен раздел, касающийся истории борьбы с туберкулезом в Беларуси.
Книга: Фтизиатрия
Дифференциальная диагностика туберкулезного плеврита
Дифференциальная диагностика туберкулезного плеврита
Туберкулезный плеврит следует дифференцировать с заболеваниями, при которых имеются общие черты в рентгенологической и клинической картине. Это прежде всего плевриты другой этиологии (парапневмонические. опухолевые и другие заболевания), приводящие к выпоту жидкости в плевральную полость (сердечная недостаточность), а также процессы, при которых возникают патологические изменения в самом легком (крупозная пневмония, ателектаз, инфаркт и цирроз легких).
Плевриты различной этиологии по клиническим проявлением имеют общие черты.
Начало заболевания при туберкулезном плеврите постепенное, однако у больных с выраженной гиперергией может быть острым; при пневмонических плевритах начало острое, а при опухолевых – постепенное.
Боли в грудной клетке являются первым и наиболее постоянным симптомом плевритов, и правильная их трактовка имеет существенное значение в дифференциальной диагностике заболеваний плевры. Легкое и висцеральная плевра не имеют рецепторов, дающих ощущение боли, поэтому патологически измененное легкое безболезненно. Париетальная плевра имеет болевые рецепторы и является источником болей в груди. При воспалительном процессе наступает отек плевральных листков, появляется экссудат, выпадает фибрин на листки плевры, чем и обусловлено появление боли. При дальнейшем накоплении жидкости легкое оттесняется от грудной стенки, тем самым исключается трение листков плевры и исчезает боль. При туберкулезном плеврите боли вначале бывают в виде покалывания, затем несколько усиливаются, но не достигают большой интенсивности. При опухолевых плевритах боли, связанные с прорастанием опухоли в плевру, метастазами или опухолью самой плевры, например мезотелиомой, довольно быстро нарастают, они постоянны и достигают большой интенсивности. Для пневмонических плевритов характерно резкое появление боли в грудной клетке, довольно интенсивной, но непостоянной. Следует отметить, что боль при всех плевритах, кроме опухолевых, связана с актом дыхания и усиливается на высоте вдоха. Симптомы интоксикации: понижение аппетита, слабость, быстрая утомляемость, потливость, непостоянная субфебрильная температура или малая фебрильная могут длительно (2–4 недели) ощущаться больными при туберкулезном плеврите. При опухолевом плеврите симптомы интоксикации нарастают быстрее и становятся более выраженными. Для пневмонических плевритов характерны выраженные, быстро появляющиеся симптомы интоксикации.
Кашель более характерен для пневмонических плевритов, для туберкулезных – покашливание, при опухолевых плевритах кашель отсутствует, однако если основным заболеванием является центральный рак легкого с метастазами в плевру, то часто возникает сильный надсадный, преимущественно сухой кашель, трудно поддающийся симптоматическому лечению.
Одышка, сердцебиение в начале заболевания могут появиться, а затем усиливаются при накоплении экссудата, который сдавливает легкое, смещает средостение. После аспирации плевральной жидкости одышка и сердцебиение при плевритах различной этиологии исчезают или уменьшаются. Если же в плевральной полости имеется гидроторакс, т. е. транссудат. обусловленный сердечной недостаточностью, то эти симптомы лишь смягчаются, но не прекращаются.
Рентгенологическая картина плевритов различной этиологии в начальных стадиях развития заболевания очень сходна и в дифференциальной диагностике особого значения не имеет. Жидкость начинает накапливаться при свободной плевральной полости в реберно-диафрагмальных синусах и рентгенологическое ее изображение представляется в виде гомогенного затемнения переднего, бокового и заднего синусов. При этом тень сливается с тенью ребер и диафрагмы и увеличивается по мере накопления жидкости. Верхняя граница жидкости расплывчатая, идет сверху вниз, снаружи внутрь (линия Дамуазо).
Для туберкулезных плевритов, в отличие от пневмонических и опухолевых, характерно выраженное образование спаек между листками висцеральной и костальной плевры, медиастинальной париетальной плеврой, что может привести к стой-кому осумкованию – осумкованные плевриты. Последние могут локализоваться в плевральных синусах, междолевых щелях, а также парамедиастинально и на внутренней поверхности реберной части грудной клетки (костальные плевриты).
Для дифференциальной диагностики плевритов большое значение имеет наличие при рентгенологическом исследовании очагов, кальцинированных лимфоузлов, фиброзных изменений в легких, что свидетельствует, в определенной степени, о туберкулезной этиологии плеврита. В случаях обнаружения опухоли или пневмоний последние будут свидетельствовать об опухолевой или пневмонической этиологии плевритов. Наличие свежих туберкулезных очагов или других проявлений активного туберкулезного процесса убедительно свидетельствуют о туберкулезной этиологии плеврита. Для пневмонических плевритов характерно развитие менее выраженных плевральных наложений, для опухолевых – еще менее заметных наложений. Важное значение при дифференциальной диагностике имеет изучение характера и состава плеврального экссудата. При туберкулезном фибринозном и перифокальном плеврите экссудата мало, в нем большое количество фибрина. При аллергическом плеврите экссудат серозный, редко серозно-геморрагический, чаще лимфоцитарный, количество жидкости большое, МБТ в ней обычно не обнаруживаются. При губеркулезе плевры (вариант туберкулезного плеврита) экссудат серозный, в нем больше нейтрофилов, часто обнаруживаются МБТ. Для туберкулезной эмпиемы плевры характерен гнойный экссудат. Цвет экссудата при туберкулезном плеврите в остром периоде соломенно-желтый, а при эмпиеме – грязно-желтый. Зловонный запах не характерен для экссудата туберкулезного генеза, он возникнет при наличии других возбудителей (фузоспирохетоз, синегнойная палочка).
Бесспорным критерием для определения этиологии плеврита является обнаружение в экссудате МБТ или атипических клеток. Целесообразны такие методы исследования, как ПЦР, а при подозрении на опухолевую этиологию – анализ на атипические клетки из большого количества экссудата, который цен-трифугируется, а осадок помещается на несколько стекол для проведения цитологии.
Различные методы биопсии плевры расширяют возможность более точного установления этиологии плеврита. Полученный материал исследуется гистологическими, цитологическими и бактериологическими методами. В настоящее время все более широко применяется видеоторакоскопия с биопсией плевры. По некоторым рекомендациям этот метод является обязательным при неясной этиологии плеврита.
И, наконец, лечение пневмонии дает более быстрый положительный эффект при парапневмоническом плеврите и недостаточный – при туберкулезном, совсем отсутствует – при опухолевом.
Гидроторакс возникает у больных с сердечно-сосудистой или легочно-сердечной недостаточностью. При этом в анамнезе часто имеются указания на наличие сердечно-сосудистой патологии (пороки сердца, ИБС, гипертоническая болезнь и др.) и предшествующее лечение по этому поводу. При обследовании обнаруживаются изменения со стороны сердца, увеличение границ, тахикардия, различные виды аритмий, изменения тонов, наличие шумов т. д. Выявляются и такие признаки декомпенсации, как одышка, отеки, иногда асцит, цианоз, увеличение печени. Жидкость в плевральной полости имеет тенденцию к повторному накоплению после аспирации, однако спайки не образуются. Уменьшение ее количества зависит от эффективности лечения основного заболевания. Данные исследования аспирированной жидкости свидетельствуют о том, что она представляет собой транссудат. Количество белка составляет 5–25 г/л, менее половины белка сыворотки, удельный вес меньше 1020, реакция Ривальты отрицательная, микроскопически определяется незначительное количество клеток, из которых около 2/3 составляют нейтрофилы, 1/3 лимфоциты, содержание глюкозы соответствует таковому в сыворотке крови.
У больных с циррозом легкого также может определяться выраженное затемнение соответствующей половины грудной клетки. В анамнезе обычно отмечается длительное наблюдение и лечение по поводу туберкулеза легких, нередко фиброзно-кавернозного, а также перенесенные ранее плеврит или эмпиема (при плеврогенном циррозе). Интоксикационный синдром чаще отсутствует, хотя в ряде случаев могут наблюдаться обострения хронического бронхита, нередко осложняющего цирроз, с соответствующими клиническими проявлениями. В то же время наблюдаются проявления дыхательной или легочно-сердечной недостаточности. При осмотре у больных с циррозом обнаруживается западение грудной клетки с соответствующей стороны, при плеврите – иногда сглаживание или выпячивание межреберных промежутков. Отставание при дыхании наблюдается при обоих заболеваниях. Притупление перкуторного звука также отмечается при той и другой патологии, однако у больных экссудативным плевритом притупление наиболее выражено в нижних отделах, где оно при значительном скоплении экссудата переходит в тупость, при циррозе же – чаще всего в верхних отделах. При экссудативном плеврите выслушивается ослабленное дыхание, при значительном количестве экссудата дыхание может не прослушиваться. В начале заболевания, когда экссудата еще немного, а также после его аспирации или рассасывания определяется шум трения плевры. У больных с циррозом легкого прослушиваются бронхиальное дыхание, иногда ослабленное, сухие и влажные хрипы.
Данные исследования крови без особенностей, если нет обострения неспецифического воспалительного процесса. При экссудативном плеврите отмечается повышение СОЭ, умеренный лейкоцитоз, сдвиг лейкоцитарной формулы влево.
Рентгенологически, в отличие от экссудативного плеврита, при циррозе легкого тень неоднородна, корень легкого нередко подтянут кверху, органы средостения смещены в сторону поражения, при экссудативном плеврите в противоположную.
Следует помнить, что помимо трех вышеуказанных этиологических факторов плеврит может развиваться и при другой патологии: грибковых заболеваниях, иногда при сепсисе, инфаркте легкого, поддиафрагмальном абсцессе, панкреатите, паранефрите, холецистите, острых инфекционных заболеваниях, сифилисе. Он сопутствует уремии. Может развиваться при системной патологии: ревматических заболеваниях, коллагенозах (СКВ и др.) и т. д. Однако более частой причиной плеврита являются три вышеуказанных патологических процесса.
Читайте также:


