Клиника диагностика лечение диссеминированный туберкулез

Диссеминированный туберкулез легких – патология, характеризующаяся многочисленными очагами воспаления. Это опасное заболевание образуется вследствие расширения инфекции по лимфоузлам, кровеносным сосудам. Как правило, при правильном лечении прогноз благоприятный. А в случае бездействия, недуг переходит в хроническую форму и осложнениям. Встречается чаще всего у пожилых людей.
Что такое диссеминированный туберкулез
Диссеминированный туберкулез – клинически определенный тип течения туберкулеза, где в обеих легких (изредка – в одном), отмечаются множественные очаги воспаления. Болезнь протекает в 3-х формах (острой, подострой, хронической) и усугубляет положение неверная диагностика, а впоследствии – неправильная терапия. Основание очагов может быть гематогенным либо лимфогенным, обусловливается типом размещения микробактерий.
В основном данный процесс не задевает иные внутренние органы. По статистическим определениям лишь у 10% больных микробы проникают за границы легких. Выделяют 3 пути (лимфогенный, гематогенный, лимфобронхогенный), по ним происходит передвижение возбудителя.
Формы диссеминированного туберкулеза легких следующие:
- Острая (милиарная) – распространение раздражителей обычно гематогенное. Здесь свойственны небольшие очаги (не более 3 мм). Патология выявляется путем рентгенографии. Симптоматика такова: сложное дыхание, недомогание, увеличение температуры тела, отсутствие аппетита, иногда помутнение сознания. Если острую форму вовремя не лечить, человек умирает от интоксикации или гипоксии.
- Подострая – характеризуется тем, что на начальном этапе трудно обнаружить. Признаки похожи с проявлениями гриппа, пневмонии. Больного беспокоит боль в горле, хриплость голоса, харканье кровью. При неверной терапии очаги становятся большими, соединяясь между собой, создавая крупную зону повреждения. Запущенная стадия выражается нарушением сосудов, легочной ткани, появлением каверн.
- Хроническая (до 1 см) – образуется при частом повторном заражении микобактериями. Симптомы: одышка, сниженная работоспособность, кашель с отхождением мокроты, повышенная температура тела. Туберкулез проявляется время от времени с промежутками разного интервала. Если его не купировать, инфекция распространяется в кишечник, печень и прочие органы, что в 100% случае ведет к летальному исходу.
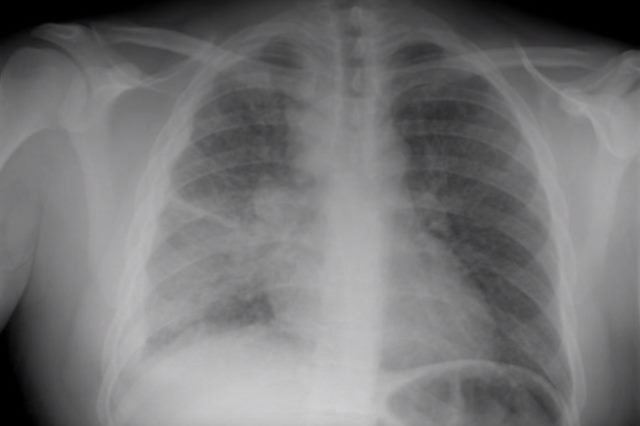
Диссеминированный туберкулез легких является заразным заболеванием, поэтому важно установить степень инфицирования. При высоких показателях человека изолируют от всех и выполняют антибактериальное лечение. Этот вид развивается как самостоятельный недуг, либо может стать осложнением иной формы болезни.
Фазы развития
Любой неблагоприятный процесс в организме имеет свои этапы течения и инкубационный период. Существуют фазы образования очагов и у больных туберкулезом:
- Очаговый – развиваются небольших размеров очаги. Микобактерии располагаются в одной области легкого либо нескольких. Появляется при первичной патологии, симптомов не имеет.
- Распад – вся собравшаяся масса находит выход через бронхи. Здесь происходит расплавление некротических областей тканей.
- Инфильтрация – сопрягается отделением жидкости. По мере того, как развивается недуг отмечаются незначительные зоны некрозных тканей. Диссеминированный туберкулез легких в фазе инфильтрации вызывает появление казеозной пневмонии.
У больных может быть выявлена одновременно 2 и 3 фаза патологического состояния.
Причины возникновения
Главной причиной развития заболевания легких становится инфицирование человека микробом Mycobacterium. Для появления туберкулеза способствуют такие факторы:
- понижение иммунной системы;
- прямое проникновение микобактерий внутрь организма;
- восприимчивость к возбудителям этого вида.
Диссеминированный туберкулез зачастую становится результатом перенесения туберкулезной болезни ранее. И это не связано с тем, когда человек инфицировался, пускай даже год назад.
Предрасполагающими факторами распространения микроорганизмов в легких являются:
- инфекционные патологии (ВИЧ, ОРВИ, грипп, воспаления внутренних органов, корь);
- сахарный диабет, нарушения в работе гипофиза;
- обострение аллергии;
- гормональные нарушения;
- изменение метаболизма;
- витаминная недостаточность;
- вредные привычки (прием алкоголя, наркотических средств);
- контактирование с инфицированными людьми, у которых открытая форма туберкулеза.

Очень часто диссеминированный туберкулез легких возникает у людей с нарушениями эндокринной системы, а также гормональными изменениями. В зону риска входят пожилые люди, беременные женщины.
Многие люди мирно живут с палочкой Коха, их иммунная система способна противостоять микобактериям.
Симптомы
На первом этапе развития туберкулеза симптомов почти нет. Потому болезнь случайно выявляется при выполнении флюорографии. Другие пациенты посещают специалиста уже при выраженных признаках.
На начальной стадии легочной болезни имеются проявления пневмонии, ОРЗ:
- внезапное недомогание;
- кашель сухого характера;
- головная боль;
- увеличение температуры тела до 39°С.
По истечении 2-х недель диссеминированный туберкулез начинает прогрессировать, к имеющимся симптомам присоединяется повышенное потоотделение, расстройство сердцебиения, температура доходит до 41°С, кашель с гнойной мокротой.

Людей с легочной формой беспокоит токсикоз, дыхательная недостаточность. Тифоидная форма проявляется лихорадкой, бредовым состоянием, расстройством сознания.
Хроническая форма не имеет ярких признаков. В соответствии со степенью туберкулеза иногда возникают симптомы интоксикации, а в случае обострений заболевания – легочная недостаточность.
Подострая форма патологии легких схожа с проявлениями бронхита. Здесь отмечается раздражительное состояние, снижение аппетита, недомогание, боль в грудине, влажный кашель.
Диагностика
Обнаружение диссеминированного туберкулеза производится с следующими методами:
- рентгенологического исследования: при остром этапе заболевания в значительном количестве выявляются схожие на цепочки очаговые соединения; хроническая форма выражается ассиметричным размещением разных очаговых теней; диагностика подострого процесса характеризуется при сформировавшихся из объединившихся очагов каверн распада;
- анализа мокроты;
- определения образования первых симптомов;
- бронхоскопии, эндоскопии;
- КТ, дополняющей рентгенографию;
- исследования глазного дна;
- ОАК, анализ мочи;
- физических методов мед. диагностики;
- реакции Манту;
- проведения анализа спинномозговой жидкости.
Если диагностика осложнена, а симптомы заболевания напоминают признаки иных патологий, выполняется дифференцированная проба. После того, как выявился диссеминированный туберкулез, назначается соответствующее лечение легких.
Лечение
Лечение диссеминированного туберкулеза осуществляется в 2 этапа:
- Профилактическая терапия.
- Купирование и уменьшение распространения симптомов острой фазы заболевания.
Специалист при диссеминированном туберкулезе прописывает 3 главных медикамента:
Такие препараты назначаются независимо от формы развития туберкулеза. При сложном течении дополнительно применяется Пиразинамид.
Лечение очагов выполняется до полной их ликвидации и исчезновения симптоматики болезни. В последующем врач прописывает профилактику, предусмотренную на несколько месяцев, заключающуюся в приеме антибактериальных лекарств.

Действенная терапия при диссеминированном туберкулезе легких длится до тех пор, пока не подтвердится полное рассасывание очагов, закрытие каверн, окончание распространения микроорганизмов.
При значительных размерах поражений делают пульмонэктомию, при очень больших очагах – лобэктомию либо резекцию (удаление куска легочной ткани).
Инфицирование у ребенка
Если болезнь развивается у ребенка – это очень опасно. Туберкулез запросто передается от одного малыша другому. Главной опаской становится то, что течение недуга ускорено, и при неверной диагностике и соответственно неправильном лечении, возможна смерть. Причиной неблагоприятного исхода становится интоксикация организма, т. к. малышу тяжело справиться с заболеванием, его иммунитет сформирован не до конца.
Течение болезни у ребенка происходит ярче, нежели у взрослого пациента. Зачастую у детей развиваются признаки почти всех фаз заболевания легкого, либо сочетаются симптомы из разных форм недуга.
У ребенка процесс начинается неожиданно. Отмечается внезапное повышение температуры (доходит до 40°С).
Образование очагов в легких приводит к:
- потере аппетита;
- сложному дыханию;
- приступам сухого кашля;
- бледности кожных покровов.

Больной малыш в тяжелом бредовом состоянии, возможна утрата сознания. Процесс характеризуется увеличением печени и иных внутренних органов. На коже часто возникает сыпь.
При вышеуказанном проявлении течения недуга в любой фазе развития следует быстро произвести диагностику путем рентгенологического исследования. Чем скорее будет определена патология легких, тем выше вероятность благоприятного исхода.
Профилактика
Уменьшить вероятность развития диссеминированного туберкулеза легких можно с помощью:
- регулярной рентгенографии;
- вакцинации детей;
- химической профилактики организма (первичная манипуляция выполняется для здоровых людей, оказавшихся в условиях высокого риска образования туберкулеза (зачастую при прямом контактировании с больным); вторичное лечение производится для зараженных пациентов и людей, в прошедшем времени больных туберкулезом);
- контроль (не менее 2-х лет) за теми, кто пережил одну какую-то форму заболевания легких.
Чтобы не допустить диссеминированный туберкулез легких производятся неспецифические профилактические мероприятия:
- выполнение правил личной гигиены;
- исключение вредных привычек (наркотических средств, алкоголя);
- повышение иммунитета;
- правильное питание (в рационе должны преобладать мясо, кисломолочные изделия, фрукты, овощи);
- поддержание помещения в полной чистоте, ее проветривание.

При верно назначенном лечении диссеминированного туберкулеза легких больной полностью излечивается. Только важно при этом выполнять все вышеперечисленные правила.
Диссеминированный туберкулез последствия
Диссеминированный туберкулез задевает все системы организма. Правосторонний отдел сердца становится увеличенным, повышается риск образования инфаркта миокарда.
К существующему туберкулезу легких присоединяются:
- легочные кровоизлияния;
- эмфизема органа;
- хроническая дыхательная недостаточность.
Хронический диссеминированный туберкулез легких приводит к повреждению ЦНС, пищеварительного тракта, мочевыделительной системы.
Милиарная форма болезни легких, усугубленная казеозной пневмонией, приводит к разладу всех систем организма, пневмотораксу, летальному исходу.
Поражение органов диссеминированным туберкулезом осложнено случайным пневмотораксом – разрывом органа. Воздух собирается в полости плевры, объем легкого становится очень большим, осложнением является остановка дыхания.

Вышеописанные осложнения снижают работу легких, провоцируя серьезные нарушения. Лишь своевременно выполненное лечение даст надежду на выздоровление.
Дорогие друзья, я надеюсь, статья была полезной, и Вы узнали из нее много нового. Если кто-то хочет дополнить своей информацией, может сталкивался с данной проблемой, пожалуйста, не стесняйтесь писать об этом.

- Боль в животе
- Бред
- Галлюцинации
- Головная боль
- Дискомфорт в области грудной клетки
- Интоксикация
- Кашель с мокротой
- Кровохарканье
- Нарушение сердечного ритма
- Недомогание
- Ночная потливость
- Одышка
- Перепады настроения
- Повышенная температура
- Рвота
- Слабость
- Снижение массы тела
- Тошнота
- Увеличение печени
- Увеличение селезенки
Диссеминированный туберкулез — специфическая патология бактериального характера, протекающая с формированием большого количества очагов туберкулезного воспалительного процесса с локализацией в тканях легкого. Считается довольно распространенным заболеванием, которое диагностируется в 15 % случаев поражения органов дыхательной системы.
Диссеминированный туберкулез легких в фазе инфильтрации наиболее часто выступает следствием туберкулезной инфекции, т. е. развивается при отсутствии лечения. Существует несколько путей проникновения патологического агента и предрасполагающих факторов, повышающих риски возникновения такого заболевания.
Клиническая картина неспецифична, но будет отличаться в зависимости от того, в какой форме протекает инфекционный процесс. Наиболее часто пациенты предъявляют жалобы на одышку и влажный кашель, общее недомогание и кровохарканье.
Правильный диагноз ставится с учетом информации, полученной в ходе широкого спектра лабораторных и инструментальных обследований. В процессе диагностирования принимают участие манипуляции, выполняемые лично пульмонологом или фтизиатром.
Лечение диссеминированного туберкулеза легких осуществляется только при помощи консервативных методов терапии, что заключается в приеме лекарственных препаратов по индивидуальной схеме.
Этиология
Диссеминированная туберкулезная инфекция протекает с поражением различных внутренних органов и систем, но более чем в 90 % случаев встречается вовлечение в патологический процесс легких.
Заболевание представляет собой осложнение первичного туберкулеза, но нередко носит вторичный характер, отчего развивается у лиц, которые ранее перенесли первичное туберкулезно-инфекционное воспаление.
Формирование заболевания связано с распространением по человеческому организму микобактерий, что может происходить следующими способами:
- гематогенно — рассеивание бактерий осуществляется вместе с кровью и выступает как наиболее распространенный вариант формирования такой болезни;
- лимфогенно — реализуется при помощи лимфатических сосудов и коллекторов, важнейшие вспомогательные факторы — застой и лимфостаз;
- лимфогематогенно — пограничный вариант, который встречается наиболее редко.
Заболевание развивается у людей, которые не были подвержены первичной туберкулезной инфекции, поэтому ответ на вопрос, заразен или нет диссеминированный туберкулез, будет положительным.
Выделяют следующие пути передачи возбудителя — палочки Коха:
- воздушно-капельный — реализуется наиболее часто и развивается преимущественно в тех случаях, когда в одной семье есть зараженный человек и здоровые люди, не исключается инфицирование в рабочих коллективах и местах скопления большого количества людей;
- контактный — совместное использование или прикосновение к посуде, постельным или банным принадлежностям, одежде больного приводит к проникновению провокатора в организм здоровых людей;
- пищевой — осуществляется через употребление продуктов питания, которые были заражены болезнетворной бактерией;
- внутриутробный — микроорганизм передается от матери к ребенку путем внедрения через плацентарный барьер.
Гематогенно-диссеминированный туберкулез развивается только при наличии соответствующих благоприятных условий:
- туберкулезная бактериемия;
- повышенная восприимчивость к туберкулезной инфекции;
- резкое снижение сопротивляемости иммунной системы.
Рассеиванию МТБ (патогенных микобактерий, опасных для человека) способствуют такие факторы:
- широкий спектр инфекций, например, грипп или корь;
- недостаток витаминов в человеческом организме;
- длительное влияние на организм чрезмерно высоких или низких температур;
- иммунодефицитные состояния, в частности ВИЧ-инфекция;
- многолетнее пристрастие к распитию спиртных напитков или инъекционному введению наркотических веществ;
- протекание патологий эндокринологического характера (сахарного диабета);
- физиологический гормональный дисбаланс.
В основную группу риска входят:
- представительницы женского пола в период беременности;
- лица преклонного возраста;
- люди с ослабленной иммунной системой;
- пациенты, бесконтрольно принимающие лекарственные препараты;
- лица, длительно отказывающиеся от еды;
- больные, вынужденные проходить физиотерапевтические процедуры.
У детей подобное заболевание развивается при отсутствии иммунизации путем вакцинации против БЦЖ.
Классификация
Помимо существования нескольких путей рассеивания микобактерий по человеческому организму, клиницистами принято выделять несколько вариантов течения патологии:
- Острый диссеминированный туберкулез. Наиболее часто имеет гематогенный механизм распространения. Размеры патологических очагов могут варьироваться от 1 миллиметра до 1 сантиметра. По течению делится на 3 формы — тифоидную, легочную и менингеальную. В первом случае резко развиваются лихорадка и интоксикация, во втором — присутствует дыхательная недостаточность, а в третьем — проявляются признаки таких болезней, как менингит или менингоэнцефалит.
- Подострый диссеминированный туберкулез легких. Бывает как гематогенной, так и лимфогенной природы, а патологические очаги могут иметь средние и крупные размеры.
- Хронический диссеминированный туберкулез. Развивается под влиянием повторной микобактериемии.
Симптоматика
Гематогенно-диссеминированный туберкулез имеет различные клинические признаки, которые будут диктоваться вариантом протекания заболевания.
Примерно у каждого 3 пациента, которому впоследствии поставят подобный диагноз, патология выступает в качестве диагностической неожиданности, что происходит во время ежегодного прохождения флюорографии.
Острый диссеминированный туберкулез характеризуется такими симптомами:
- резкое повышение температурных показателей до 38–40 градусов;
- частые головные боли;
- общее недомогание;
- диспепсическое нарушение;
- сильный продуктивный кашель с выделением мокроты гнойно-слизистой консистенции;
- кровохарканье;
- нарушение ЧСС;
- выделение большого количества пота в ночное время суток;
- приступы тошноты и рвоты;
- быстрое снижение массы тела;
- выраженный гипергидроз;
- боли, локализующиеся в области живота;
- аллергическое воспаление сосудов и капилляров;
- галлюцинации;
- гепатоспленомегалия;
- бредовое состояние;
- частая смена настроения.
Симптоматика подострой формы болезни:
- дискомфортные ощущения в области грудной клетки;
- сухой кашель;
- легкая одышка;
- субфебрильная температура;
- ночная потливость;
- незначительная интоксикация организма;
- слабость и повышенная утомляемость;
- снижение работоспособности;
- раздражительность;
- ухудшение аппетита.
Хронический диссеминированный туберкулез легких в стадии ремиссии не проявляется какими-либо признаками. В период обострения могут выражаться такие симптомы:
- кашель;
- одышка — появляется только при эмоциональной или физической нагрузке;
- признаки интоксикации;
- незначительное повышение температуры;
- синдром легочного сердца;
- западение надключичной области.
Поражение легочной ткани нередко сочетается с туберкулезом таких сегментов:
В таких ситуациях клинические проявления будут дополняться симптомами, свойственными для вовлечения в патологический процесс того или иного органа.
Диагностика

Гематогенно-диссеминированный туберкулез не обладает специфическими внешними признаками, поэтому процесс установления правильного диагноза должен носить комплексный подход.
В первую очередь пульмонолог должен самостоятельно выполнить ряд диагностических мероприятий:
- ознакомиться с историей болезни человека — для выявления пускового этиологического фактора;
- собрать и проанализировать жизненный анамнез — для установления пути проникновения или механизма распространения болезнетворного микроорганизма;
- провести тщательный физикальный осмотр;
- прослушать больного при помощи фонендоскопа;
- измерить показатели температуры;
- детально опросить пациента — для составления полной картины протекания болезни, что укажет на форму течения диссеминированного туберкулеза.
Лабораторные исследования — второй шаг диагностирования, который включает:
- общий и биохимический анализы крови;
- смыв с бронхов;
- общеклинический анализ урины, пробу по Нечипоренко;
- ПЦР-тесты;
- бактериальный посев мокроты, выделяемой при кашле.
- рентгенография и ультрасонография легких;
- КТ и МРТ;
- бронхоскопия;
- биопсия бронха, легкого и одного из регионарных лимфатических узлов;
- люмбальная пункция.
Не менее важна дифференциальная диагностика диссеминированного туберкулеза, во время которой заболевание отличают от следующих патологий:
Лечение
Подтверждение болезни требует немедленной госпитализации пациента в противотуберкулезный стационар. Терапия проводится при помощи консервативных методов, основу которых составляют:
- специально предназначенная химиотерапия;
- прием противотуберкулезных и антибактериальных средств — при диссеминированном туберкулезе легких лечение подбирается в индивидуальном порядке;
- применение муколитиков, отхаркивающих веществ, гепатопротекторов и иммуномодуляторов;
- физиотерапевтические процедуры, в частности лекарственный электрофорез, СВЧ-терапия, магнитотерапия, ингаляции и аэротерапия — физиотерапия запрещена при остром протекании туберкулеза;
- использование народных средств медицины, предназначенных для укрепления иммунной системы.
В случае неэффективности лечебных мероприятий и при непереносимости того или иного лекарственного препарата гематогенно-диссеминированный туберкулез устраняют при помощи хирургического вмешательства. Во время операции осуществляют полное или частичное иссечение легкого.
Возможные осложнения
Диссеминированный туберкулез — заболевание, которое вне зависимости от варианта течения приводит к формированию тяжелых осложнений.
Основные последствия игнорирования симптомов и отсутствия лечения туберкулеза:
- формирование каверн в легочной ткани;
- лимфангит;
- диффузный пневмосклероз;
- эмфизема легких;
- туберкулезный менингит;
- фиброзные и цирротические изменения верхних долей пораженного органа;
- дыхательная недостаточность;
- легочное кровотечение.
Профилактика и прогноз
Снизить вероятность формирования болезни может своевременное и адекватное лечение первичной туберкулезной инфекции.
В качестве дополнительных профилактических мероприятий выступают:
- полный отказ от контакта с зараженным человеком и любых предметов, к которым он мог прикасаться;
- ведение здорового образа жизни;
- здоровое и полноценное питание;
- постоянное укрепление иммунитета;
- избегание переохлаждения или перегрева организма;
- употребление достаточного количества витаминов;
- рационализация режима труда и отдыха;
- проведение вакцинации БЦЖ на первой неделе жизни, в возрасте 7 и 14 лет;
- регулярное (несколько раз в год) прохождение полного медицинского осмотра.
Исход диссеминированного туберкулеза будет благоприятным только при своевременной диагностике и комплексном лечении патологии. При остром течении высока вероятность летального исхода из-за развития осложнений. Подострая форма склонна к обратному развитию или переходу в хроническую форму. Хронический вариант протекания заболевания отличается тем, что довольно трудно поддается терапии.
Под словом диссеминация (от латинского disseminatio - рассеивать, распространять) принято понимать распространение возбудителя инфекционной болезни из первичного очага или опухолевых клеток из основного узла по кровеносным, лимфатическим и иным путям в пределах одного органа или всего организма. Диссеминированный процесс может быть гематогенным, лимфогенным, лимфогематогенным. Бронхогенное обсеменение лёгких чаще встречают как фазу прогрессирования заболевания и не считают патогенетически типичной для диссеминированного туберкулёза.
Диссеминированный туберкулёз лёгких - клиническая форма, характеризующаяся образованием множественных туберкулёзных очагов. Под этим названием было собрано несколько разнообразных по клиническим проявлениям заболеваний, объединённых наличием на рентгенограмме органов грудной клетки изменений симметричных в пространстве (двусторонние, приблизительно в аналогичных сегментах, чаще в верхних отделах) и во времени (изоморфность, одинаковая степень развития процесса - очаги, инфильтрация, каверны и т.п.).
По патогенезу различают гематогенно-диссеминированный туберкулёз и диссеминированный туберкулёз, развивающийся вследствие лимфо-бронхогенного распространения микобактерий.
Клинически диссеминированный туберкулёз лёгких может быть острым, генерализованным гематогенно-диссеминированным, подострым и хроническим.
Острый диссеминированный туберкулез
Острый гематогенно-диссеминированный туберкулёз лёгких выделен в отдельную клиническую форму - милиарный туберкулёз. Распространение инфекции в этом случае происходит с током крови, и очаги образуются по ходу мелких сосудов. Своевременно выявленный милиарный туберкулёз даёт положительную динамику в ответ на лечение поскольку проникновение химиопрепаратов из крови происходит достаточно интенсивно. Развитие милиарного туберкулёза при первичном процессе закономерно, поскольку бактериемия типична для раннего периода туберкулёзной инфекции, а специфический иммунитет несовершенен или отсутствует. Источник диссеминации. как правило, - казеозно-изменённые внутригрудные лимфатические узлы, топографически и функционально связанные с кровеносной и лимфатической системами (из лимфатического узла по току лимфы в венозное русло или вследствие эрозии сосуда в зоне воспаления). У взрослых и пожилых людей источником диссеминации может стать реактивация старого процесса в лимфатических узлах. Тогда заболевание носит черты вторичного туберкулёза. Общей для обоих вариантов патогенеза милиарного туберкулёза бывает лимфогенная фаза, поскольку изначально возбудитель двигается от поражённого лимфатического узла по лимфатическим путям, вызывая специфический туберкулёзный лимфангиит, а затем бактериемию.
Первичная диагностика трудна, поскольку мокрота бывает не всегда, она скудна и редко содержит микобактерий. Трансбронхиальная биопсия или биопсия печени часто подтверждает диагноз. Биопсия костного мозга даёт положительный результат примерно в 2/3 случаев. Классический милиарный туберкулёз развивается вследствие гематогенного распространения вслед за первичным инфицированием, то есть пациенты не имеют туберкулёза в анамнезе.
Клиника. Острая форма диссеминированного туберкулёза возникает внезапно, практически без продромального периода, сопровождается тяжёлой интоксикацией, тахикардией и одышкой, гипертермией, увеличением СОЭ, умеренным лейкоцитозом, лимфопенией и моноцитозом. Заболевание часто проявляет себя как лихорадка неясного генеза, иногда с двугорбой температурной кривой, нередко сопровождаемая анемией и спленомегалией. В детском возрасте милиарный туберкулёз способен быть молниеносным. Аускультация и перкуссия первое время остаются неинформативными, выявить очаги на рентгенограмме можно раньше, чем выслушать хрипы. Клиническая картина опережает рентгенологическую картину на 2-6 нед. Трудность первичной диагностики заключается в том, что изменений на рентгенограмме ещё нет, пациенты длительное время могут иметь отрицательные туберкулиновые пробы, а в мокроте (если она есть) не находят микобактерий. Лабораторные данные неспецифичны и характеризуются умеренной анемией, увеличенной СОЭ, лимфопенией и моноцитозом, гипонатриемией и поликлональными нарушениями синтеза g -глобулинов.
Начальная диагностика строится на врачебной логике. Клинически выявляют лёгочную (с преобладанием одышки и других лёгочных симптомов) и тифоидную (с преобладанием симптомов интоксикации вплоть до спутанности сознания) формы. В основу дифференциальной диагностики сначала ставят лихорадочное состояние, наиболее частые причины которого различны в разных странах. Если в странах юго-восточного региона рекомендуют исключать тропические лихорадки, то в отечественных условиях начало заболевания дифференцируют с брюшным тифом, геморрагической лихорадкой с почечным синдромом, тяжёлыми вирусными заболеваниями. Вспомним, что при брюшном тифе, как правило, есть продромальный период, частота сердечных сокращений снижена, несмотря на лихорадку, в периферической крови отмечают лейкопению при относительном лимфоцитозе.
Рентгенография. Если изначально лихорадка длится более 7-10 дней (что редко бывает при большинстве инфекций), то исключение милиарного туберкулёза необходимо. Чаще всего через 10-14 дней возникают изменения на рентгенограмме. Они изначально носят нежный характер, но достаточно быстро нарастают. Морфологическая основа рентгенологической картины - туберкулёзные очаги, образующиеся при слиянии туберкулёзных бугорков. Милиарный туберкулёз характеризуется наличием многочисленных мелкоочаговых теней, равномерно рассеянных во всех отделах лёгких. Очаги локализуются по ходу сосудов цепочками по 4-5 очагов. Как правило, они не превышают 2-3 мм в диаметре, за что их называют просовидными, или милиарными (от латинского milium - просо, просяное зерно).
Иногда создаётся впечатление, что в средних и нижних отделах очагов больше, но это - следствие большей толщины лёгкого в этих отделах и тесного прилежания именно средних и нижних участков к кассете при рентгенографии. Воспалительное уплотнение междольковой и внутридольковой лёгочной межуточной ткани приводит тому, что лёгочный рисунок приобретает мелкосетчатый и петлистый характер. Эксперты ВОЗ при подозрении на милиарный туберкулёз рекомендуют сделать более жёсткий снимок и смотреть его при ярком свете, обращая особое внимание на межрёберные пространства: в этом случае можно разглядеть первые небольшие очаги. Согласно данным североамериканских клиницистов, типичная рентгенологическая картина милиарного туберкулёза - двусторонняя симметричная тотальная мягко- и мелкоочаговая диссеминация, изначально распознаваемая на боковых снимках или на мягких рентгенограммах. Если больной не получает лечения, очаги сливаются, нарастает картина двусторонней инфильтрации, снежной бури. Такие рентгенологические изменения соответствуют обширному казеозу лёгочной ткани.
Наиболее неблагоприятна так называемая ареактивная форма гематогенно-диссеминированного туберкулёза, когда на фоне массивной бактериемии и бактериогистии практически не формируются гранулёмы, развивается панцитопения. В этом случае прогноз остаётся неблагоприятным даже при своевременно начатой химиотерапии.
Отдельно выделяют менингеальную форму острого диссеминированного туберкулёза, или туберкулёзный менингит. Неврологические признаки воспаления мозговых оболочек не имеют этиологической специфичности. У больного поднимается температура тела до 38 0 С и выше, нарастает головная боль, появляется рвота, не связанная с приёмом пищи. По мере прогрессирования болезни развиваются заторможенность, сопор и кома. Важно отметить ригидность затылочных мышц, положительные симптомы Брудзинского и Кернига. При протекании процесса по типу менингоэнцефалита могут возникать гемипарезы, гемиплегии, нарушения функций тазовых органов.
Люмбальная пункция. В дифференциальной диагностике решающее значение имеют результаты исследования спинномозговой жидкости (СМЖ).
При туберкулёзном менингите спинномозговая жидкость прозрачная, вытекает частыми каплями (мутной она бывает при гнойном менингите).
Цитоз составляет 100-600 клеток в 1 мм 3 , преобладают лимфоциты (норма до 3-5 лимфоцитов в 1 мм 3 ); повышено содержание белка до 6-10 г/л и более, понижено содержание сахара и хлоридов. Этот признак сам по себе не очень информативен, поскольку такие результаты анализа могут встречаться и при гнойном менингите.
В собранной СМЖ через сутки выпадает нежная фибриновая плёнка в виде сетки, паутинки, служащей в микробиологических исследованиях материалом для поиска микобактерий.
При интерпретации данных исследований СМЖ очень большое значение имеет типичный для туберкулёзного менингита синдром белково-клеточной диссоциации - результат преобладания застойных явлений над воспалительными изменениями. Этот синдром характеризуется высоким содержанием белка в СМЖ, достигающим 3%, и сравнительно низким цитозом, близким к норме или незначительно её превышающим. Это свидетельствует о так называемом блоке ликворных путей.
Туберкулёзный менингит - неблагоприятная форма, дававшая практически 100% летальность в те времена, когда ещё не применяли антибактериальные препараты; но и сейчас только ранняя диагностика позволяет радикально помочь пациенту. При лечении туберкулёзного менингита важно знать степень проникновения препаратов в СМЖ (табл. 6-1).
Табл. 6-1. Степень проникновения препаратов в спинномозговую жидкость
Препараты
Характер проникновения в СМЖ
Наряду с туберкулёзным менингитом различают туберкулёму мозга, формирующуюся в его субкортикальных отделах. В группе туберкулёзно-аллергических реакций выделяют туберкулёзную энцефалопатию, проявляющуюся нарушением сознания и комой.
Для генерализованного гематогенно-диссеминированного туберкулёза характерно наличие экссудативно-казеозных очагов во многих органах.
Подострый и хронический диссеминированный туберкулез легких
Подострый диссеминированный туберкулёз характеризуется подострым течением. Рентгенологические и клинические признаки появляются одновременно. Клиническая картина близка к таковой при тяжёлой двусторонней пневмонии, хотя возможна и менее выраженная симптоматика. Больные отмечают кашель с различным количеством слизистой или белёсой мокроты. Уже при физикальном обследовании обнаруживают двусторонние изменения, характеризующиеся сначала жёстким дыханием, а затем - различными хрипами. При перкуссии появляется коробочный оттенок. В первые недели болезни туберкулиновые пробы могут быть отрицательными, но через 1,5-2 мес. они становятся положительными.
Достаточно информативно бактериологическое исследование мокроты на М. tuberculosis, особенно при наличии признаков распада лёгочной ткани. При поражении почек целесообразно провести посев мочи. Для рентгенологической картины подострого диссеминированного туберкулёза патогномонично поражение преимущественно верхних отделов, слияние очагов, наличие инфильтрации и формирование штампованных или очковых каверн, располагающихся довольно симметрично в верхних долях обоих лёгких. Увеличенные внутригрудные лимфатические узлы или наличие плеврита также будут свидетельствовать в пользу туберкулёзной этиологии диссеминации. Одновременно возможны экстраторакальные поражения.
Чаще при подострой форме преобладает гематогенный путь обсеменения, но клинико-рентгенологически выделяют также диссеминированный туберкулёз бронхогенного происхождения. В этом случае очаги в лёгких рассеяны неравномерно, их двустороннее распространение асимметрично. Диагноз подострой формы туберкулёза обычно подтверждают при бронхологическом исследовании.
Хронический диссеминированный туберкулёз также может быть гематогенным и лимфобронхогенным. Для него характерны постепенное нарастание клинической картины и длительное волнообразное течение. Даже в период обострения проявления болезни не носят критического характера. В разное время в процесс возможно вовлечение различных органов и систем. Долгое время единственной жалобой могут быть снижение толерантности к физическим нагрузкам, исподволь нарастающая одышка, покашливание.
Если больной измеряет температуру тела, то находят субфебрилитет. При деструкции лёгких довольно вероятно обнаружение микобактерий в мокроте. Иногда процесс выявляют при очередном профилактическом лучевом исследовании. Рентгенологическая картина хронического диссеминированного туберкулёза проявляется, прежде всего, симметричным поражением верхних отделов обоих лёгких, типично наличие полиморфных очагов, старых очагов, включая кальцинаты. Верхние доли со временем уменьшаются в объёме, подтягивая вверх корни лёгких. В нижних отделах развивается эмфизема.
Врач общей практики, особенно представитель амбулаторного звена практического здравоохранения, при выявлении диссеминированного процесса в лёгких не должен брать на себя окончательную диагностику заболевания. Обнаружив этот синдром и оперативно выполнив минимум исследований, он должен направить пациента в центральное пульмонологическое или фтизиатрическое учреждение города, области или республики. Не следует брать на себя проведение пробной терапии.
В специализированных учреждениях дифференциальную диагностику проводят с такими заболеваниями, как саркоидоз, пневмокониоз, канцероматоз, фиброзирующие альвеолиты, гемосидерозы, различные виды гранулематозных поражений лёгких и др.
Читайте также:


