Какие формы туберкулеза внутригрудных лимфатических узлов выделяют
Туберкулез внутригрудных лимфатических узлов (ВГЛУ) или туберкулезный бронхоаденит — специфическое заболевание, характеризующееся изолированным поражением внутригрудных лимфоузлов, либо в составе первичного туберкулезного комплекса, при котором помимо лимфатических узлов поражается легочная ткань. Данная патология наиболее часто развивается у детей, подростков и молодых людей в возрастной категории от восемнадцати до двадцати четырех лет.
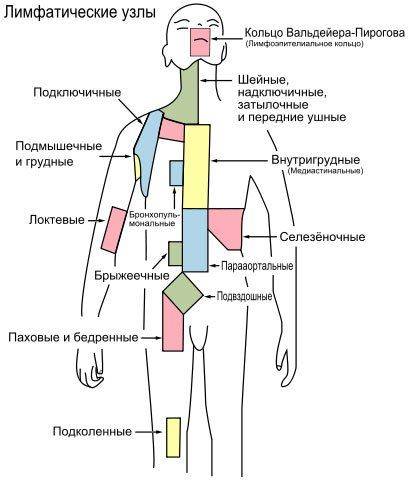
Воспалительный процесс локализуется в области внутригрудных лимфатических узлов, которые классифицируются на пять групп:
- паратрахеальные;
- бифуркационные;
- парааортальные;
- трахеобронхиальные;
- бронхопульмональные.
Причины
Пути передачи инфекции и патогенез
Инфицирование человека может произойти, даже если не было контакта с бактерионосителем, а именно:
- Воздушно-капельным путем. Проникновение микобактерий в таком случае происходит от человека, больным туберкулезом или от больного животного. Человек, зараженный туберкулезом легких, выделяет с кашлем частички мокроты, в которых содержатся палочки Коха. Такие микрочастицы попадают в окружающую среду и, оседая на предметах, могут долго сохранять жизнеспособность. Из внешней среды они могут попадать в верхние дыхательные пути человека, а оттуда — в бронхиальную ткань, где есть специальные механизмы очистки от патогенной микрофлоры, попадающей в нее из внешней среды.

Основным механизмом самоочищения бронхов является мукоцилиарный клиренс, который будет вырабатывать слизь при попадании патогенов внутрь бронхов. Эта слизь вместе с ресничками бронхов (нитями, которые обеспечивают колебательные движения) будет изгонять вредных бактерий, не давая им попасть в легочную ткань. При нарушении этого механизма происходит дальнейшее проникновение микобактерий в альвеолы, где их количество увеличивается в геометрической прогрессии. На защиту организма вступают клетки иммунитета — макрофаги (фагоцитирующие клетки), Т- хелперы и Т-супрессоры. Макрофаги захватывают микобактерий туберкулеза и разрушают их при помощи окислительных ферментов. Т- хелперы распознают палочки Коха и показывают их B-лимфоцитам, которые в свою очередь дают сигнал Т- супрессорам, также задействованным в уничтожении возбудителей. Такой вариант течения заболевания возможен при нормально функционирующем иммунитете. Если организм ослаблен и подвержен вредным воздействиям, то иммунная система не справляется с возложенными на нее обязанностями.
Отсюда есть два варианта развития событий:
- Отграничение микобактерий туберкулеза иммунными клетками, в результате чего формируется туберкулезная гранулема. При этом фагоцитирующие клетки захватывают колонны микобактерий, окружая воспаление. Поглощая туберкулезные палочки, макрофаги превращаются в гигантоклеточные эпителиоидные клетки, которые локализуют воспаление. В центре него — участок казеозного некроза (мертвая ткань, имеющая вид творожистой массы). В дальнейшем очаг кальцинируется (подвергается петрификации), то есть в центре гранулемы накапливаются соли кальция, которые придают ткани плотную, каменистую структуру. Такая реакция организма является наиболее благоприятной, но не гарантирует полного излечения от заболевания, потому что при воздействии на человека факторов риска в фазе кальцинации, бактерии могут снова начать размножаться.
- Проникновение микобактерий в организм. Изначально инфекционный процесс поражает легочную ткань. В основе этого лежит захват макрофагами микобактерий, но в отличие от первого варианта они не справляются со своей работой, и бактерии начинают паразитировать в этих клетках. Ферменты, предназначенные для уничтожения патогенов, в связи с дальнейшим разрушением фагоцитирующей клетки, выделяются наружу и повреждают легочную ткань и сосуды, нарушая их проницаемость. Затем туберкулезные палочки лимфогенным путем проникают в регионарные лимфоузлы, вызывая туберкулез внутригрудных лимфатических узлов.
Нужно отметить, что туберкулезный бронхоаденит может развиться обособленно в том случае, если микобактерии проникнут в регионарные лимфоузлы без предшествующего поражения легких. При таком заболевании, как туберкулез внутригрудных лимфатических узлов, поражение лимфоузлов представляет собой разрушение их капсулы с возможным вовлечением в процесс воспаления клетчатки средостения и окружающих бронхов. Это может закончиться образованием бронхиального свища (фистулы), с последующим его дренированием и распространением казеозных масс лимфогенным и гематогенным способами.
- Алиментарным путем — при приеме пищи, инфицированной микобактериями. Зараженными могут быть такие продукты, как мясо, молоко.
- Трансплацентарным путем, который возможен, если беременная женщина больна туберкулезом вне зависимости от его вида и формы. Заражение ребенка происходит через кровь (гематогенный путь) во время беременности либо при родах (вертикальный путь).
Факторы риска
Выяснение наличия факторов, увеличивающих вероятность заболевания туберкулезом, важно для своевременной диагностики туберкулеза ВГЛУ. Такие провоцирующие агенты ослабляют иммунитет, делая организм более уязвимым для входящей инфекции. К ним относят:
- аутоиммунные заболевания;
- сильный стресс;
- прием иммуносупрессоров;
- иммунодефицитные состояния;
- плохие социальные условия (голод, частя миграция).
Клиническая картина
Симптоматика складывается из следующих факторов: локализация туберкулезного бронхоаденита, количество групп внутригрудных лимфоузлов, захваченных процессом, и вовлечение окружающих тканей в воспалительные изменения. Самые частые проявления туберкулеза внутригрудных лимфатических узлов включают в себя:
- Повышение температуры до субфебрильных и фебрильных цифр (тридцать семь-тридцать девять градусов Цельсия).
- Ночная потливость.
- Быстрая утомляемость, апатия, усталость, нарушение работоспособности, сна.
- Потеря аппетита, вследствие этого быстрая потеря массы тела.
- Кашель двух тонов у детей, обусловленный сдавлением увеличенных лимфоузлов бронхов.
- Приступообразный сухой кашель у взрослых, связанный с раздражением нервных окончаний, расположенных вокруг бронхов. Взрослые болеют реже, однако у них также может возникать туберкулез внутригрудных лимфоузлов.
- У детей возможно возникновение асфиксии, цианоза, впадения межрёберных промежутков, особенно при поражении лимфоузлов бифуркационной группы.
- Боли в грудной клетке.
- Кровохарканье.
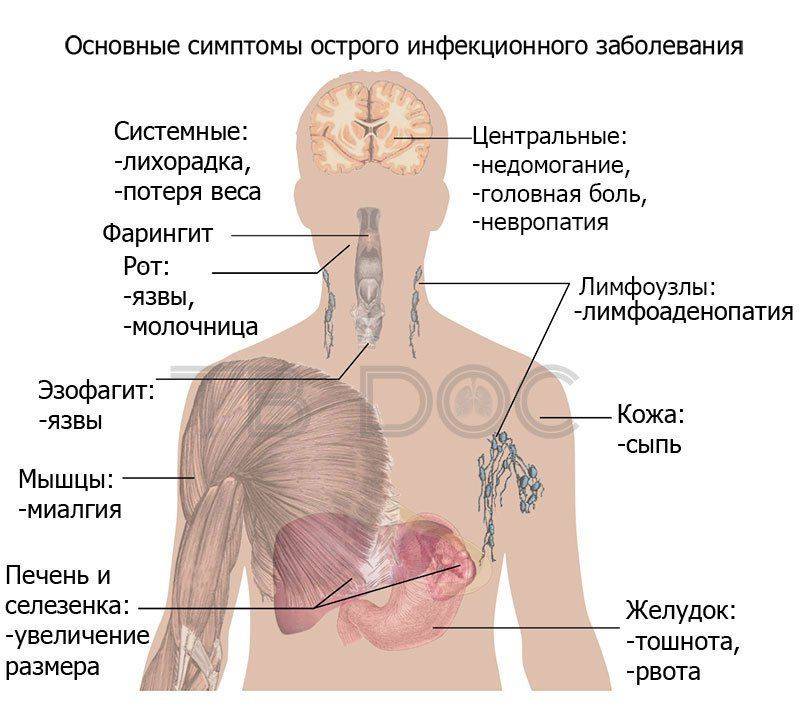
Все эти симптомы складываются в два синдрома, характерных для туберкулеза ВГЛУ: интоксикационный и торакальный. Первые четыре пункта отвечают за интоксикационный, остальные пять — за второй.
Диагностика
Диагностированием и лечением данного заболевания занимается специализированный врач — фтизиатр. При подозрении на туберкулез лимфоузлов необходим тщательный сбор анамнеза, использование физикальных методов исследования, лабораторной, бактериологической и инструментальной диагностики.
Сбор анамнеза включает выяснение информации о контакте с больным туберкулезом. Лечащего врача будет интересовать периодичность и длительность возможного контакта, а также наличие факторов риска, увеличивающих вероятность инфицирования данным заболеванием. У детей заражение может произойти при контакте с игрушками ребенка, больного туберкулезом.
При общем осмотре, который входит в физикальные методы обследования, врач обнаруживает:
- бледные кожные покровы;
- недостаток массы тела;
- увеличение лимфоузлов, которые становятся доступны для пальпации;
- на коже возможны такие изменения, как кольцевидная эритема, вследствие гиперсенсибилизации организма палочками Коха;
- на теле можно увидеть выраженную венозную сеть, локализующуюся в районе груди и на спине (положительные симптомы Видергоффера и Франка).
- выраженная болезненность при надавливании на верхнегрудные позвонки говорит о положительном симптоме Петрушки. При перкуссии легких — притупление перкуторного удара над измененным участком;
- во время пальпации живота будет определяться увеличение печени;
- при выслушивании сердца тоны его будут приглушены, пульс и частота сердечных сокращений увеличены, артериальное давление снижено;
- аускультации легких будет давать жесткое или ослабленное везикулярное дыхание, при вовлечении в процесс бронхов — бронхиальное;
- может прослушиваться бронхофония и мелкопузырчатые хрипы в пораженных отделах легких.
Лабораторные исследования состоят из:
- общего анализа крови, в котором обнаруживают увеличение неспецифических показателей воспаления;
- биохимического анализа крови (увеличение показателей сиаловых кислот, фибрина, серомукоида и С — реактивного белка);
- общего анализа мочи с определением чувствительности к антибиотикам при выявлении в ней микобактерий туберкулеза;
- бактериологического метода, включающего в себя анализа мокроты;
- цитологического и бактериологического исследования с посевом на специальные питательные среды;
полимеразная цепная реакция (ПЦР) с целью нахождения микобактерий туберкулеза.
К инструментальным методам обследования относят бактериоскопию, рентгенографическое исследование органов грудной клетки, а также компьютерную томографию (КТ). Бактериоскопия проводится при подозрении на туберкулез бронхов, а также для дифференциальной диагностики. Рентгеновский снимок на стадиях развития заболевания будет с минимальными изменениями.
Формы
По мере прогрессирования туберкулезного бронхоаденита проявления могут различаться и зависят от формы туберкулеза внутригрудных лимфатических узлов:
Она встречается наиболее часто и сопровождается изменениями тени корня легкого на рентгене. Это обусловлено гиперплазией трахеобронхиальных и бронхопульмональных лимфоузлов. Тень корня легкого увеличивается в размере, верхний контур ее деформируется, наружный край становится более выпуклым. На рентгеновском снимке изменения чаще асимметричные, с хорошо видимой расширенной венозной сетью в следствии сдавления внутригрудных лимфоузлов.
- увеличение частоты сердечных сокращений;
- снижение артериального давления;
- при выслушивании сердца – тоны ясные, ритмичные;
- аускультация легких дает везикулярное дыхание без хрипов и патологических шумов;
- интоксикационный синдром (повышение температуры, потливость) преобладает над торакальным.
Инфицирование этой формой наиболее часто проявляется у детей, подростков и молодых людей. Заболевание развивается медленно, а проявления возникают не сразу. На рентгене возникают незначительные, малозаметные изменения. В лимфоузлах происходит перестройка в виде их гиперплазии от пяти миллиметров до одного сантиметра. Подтверждение данной формы возможно с использованием диагностических методов исследования и тщательного сбора анамнеза. Если у пациента рецидив туберкулеза ВГЛУ, то данное заболевание фтизиатр может подтвердить, если есть история болезни, написанная ранее.
Компьютерная томография — это более точный метод исследования, который визуализирует характер поражения внутригрудных лимфоузлов, будь это казеозный некроз или же болезнь в фазе кальцинации. Он помогает определить, какая группа (группы) лимфоузлов поражена и объем повреждения.
План лечения
Своевременное выявление заболевания, соблюдение режима, непрерывного и длительного приема препаратов позволяет избежать осложнений и гарантирует скорейшее выздоровление пациентов.
Лечение в первые месяцы проводится в противотуберкулезном стационаре. Пациентам назначается диета номер одиннадцать, которая восполняет недостаток питательных веществ и уберегает больных от истощения.
Далее врачом-фтизиатром назначается этиотропное лечение, которое направлено на избавление организма от вредоносных микобактерий. Оно включает курс химиотерапии, который назначается с учетом противопоказаний к определенным группам препаратов.
- Медикаментозными средствами первой линии являются синтетические препараты (Изониазид, Этамбутол) и антибиотики (Рифампицин, Канамицин).
- К препаратам второй линии относятся синтетические препараты (Этионамид, Парааминосалициловая кислота) и антибиотик (Циклосерин).

Классификация препаратов на первую и вторую линию зависит от их токсичности и активности. Препараты первого ряда обладают высокой активностью и меньшей токсичностью, второй – назначаются при непереносимости лекарств из первого ряда и характеризуются либо меньшей активностью, либо большей нефро- и гепатотоксичностью. Обычно назначается комбинация из двух-трех средств, курс лечения составляет от десяти до восемнадцати месяцев.
Совместно с этиотропным лечением используют симптоматическое, которое включает дезинтоксикационную терапию, гепатопротекторы, иммуномодуляторы и витамины. Если эффект от приема препаратов отсутствует, то поводят хирургическое лечение.
Профилактика
Осложнения
Возможные осложнения туберкулезного бронхоаденита состоят из легочных и внелегочных форм, которые приводят к значительному ухудшению состояния пациентов, развитию тяжелых, порой неизлечимых изменений в тканях и органах. К таким осложнениям относят:
- Образование бронхолегочного свища с последующей диссеминацией возбудителя в системе бронхов. В этом случае происходит массивное выделение микобактерий с мокротой.
- Ателектаз легкого вследствие закупорки бронха казеозными массами, либо увеличенным лимфоузлом.
- Диссеминация — образование туберкулезных очагов в различных тканях и органах из-за лимфагенного и гематогенного распространения бактерий.
- Туберкулезный плеврит — вовлечение в воспаление плевры легких, с возникновением одышки и быстрым нарастанием дыхательной недостаточности. В общем анализе крови также будут яркие изменения в виде увеличения числа лейкоцитов и СОЭ.
- Туберкулезная пневмония. Сопровождается выраженными воспалительными изменениями в легочной ткани, хорошо проявляющемся интоксикационным синдромом и высокими неспецифическими показателями воспаления в общем и биохимическом анализах крови.
Туберкулез – высококонтагиозное и распространенное инфекционное заболевание, с которым активно борется современная медицина. Его вызывают различные виды микобактерий. При туберкулезе чаще поражаются легкие. Протекание большинства случаев бессимптомное и скрытое. Приблизительно каждая десятая скрытая инфекция прогрессирует до активной болезни. Если не лечить туберкулез, его последствия бывают трагичными. Туберкулез убивает половину зараженных людей.
Туберкулез внутригрудных лимфоузлов – специфическое поражение лимфоидных узлов корня легких и средостения. Эта форма первичного туберкулеза встречается чаще всего. При туберкулезе поражается одна либо больше разных групп лимфатических узлов с широким диапазоном патологических изменений. Процесс бывает односторонним или двухсторонним (но не симметричным). Поражаются трахеобронхиальные, бифуркационные, бронхолегочные и другие группы. В специфичный процесс втягиваются близлежащие бронхи, сосуды, клетчатка средостения, нервные ганглии и стволы, а так же плевра.
Причина заболевания – патогенный микроб, который принадлежит к роду микобактерий и называется палочкой Коха. Микроб не может двигаться. Бацилла делится каждые шестнадцать-двадцать часов.

Бактерия стойкая к слабым дезинфицирующим средствам и может существовать в сухом состоянии около трех-четырех недель. В природе бактерия растет только в организме хозяина. Микобактерия окрашивается по Цилю-Нильсону и выглядит как красные палочки на голубом фоне. Заболевание передается через воздух, когда люди с активной формой туберкулеза кашляют, чихают или иным образом выделяют возбудитель в окружающую среду.
Несколько факторов риска делают людей более восприимчивыми к туберкулезным инфекциям. Их разделяют на несколько групп:
- ВИЧ – около тринадцати процентов больных туберкулезом, инфицированы ВИЧ. Это осложняет протекание заболевания и делает прогноз касательно здоровья и жизни неблагоприятным.
- Перенаселение и плохое питание – эти факторы делают туберкулез одной из болезней бедности.
- Люди, принимающие инъекционные наркотики.
- Сотрудники территорий, где собираются восприимчивые категории населения (тюрьмы и приюты для бездомных).
- Хронические заболевания легочной ткани (ХОБЛ, силикоз).
- Прием иммунодепрессантов.
Со стороны бактерии развитию заболевания способствует ее вирулентность, устойчивость к антибиотикотерапии, патогенность. Возбудитель туберкулеза хранится на страницах книги от 2 до 3 месяцев, в уличной пыли около двух недель, во влажных подвальных помещениях до полугода.
Около девяноста процентов людей, инфицированных туберкулезной микобактерией, имеют асимптоматические и скрытые инфекции. Туберкулезная инфекция начинается тогда, когда возбудители достигают легочных альвеол, где они начинают активно размножаться. Первичное место инфицирования в легких называют очагом Гона. Далее возбудитель с током крови и лимфы распространяется по организму, инфицируя внутригрудные лимфатические узлы. Туберкулез поражает практически все части тела, кроме сердца, мышц, поджелудочной железы.
Туберкулез называют гранулематозной инфекцией. Клетки иммунной системы (макрофаги, лимфоциты и фибробласты) объединяются в гранулемы. Лимфоциты окружают инфицированные макрофаги. Гранулемы предупреждают распространение микобактерий, и представляют местную среду для взаимодействия клеток иммунной системы. Внутри гранулемы бактерии могут перейти в спящую стадию, что приведет к скрытой инфекции. Также в гранулеме происходит гибель клеток, называемая некрозом. Омертвевшие участки имеют текстуру мягкого белого сыра и называются казеозным некрозом.
Многих людей инфекция изматывает. Разрушение тканей и некроз сопровождаются их заживлением и фиброзом. Пораженная ткань заменяется рубцовой тканью и полостями, заполненными некротическими массами. Лечение антибиотиками убивает бактерии и ведет к выздоровлению. После излечения пораженные участки заменяются рубцовой соединительной тканью.
По характеру патологических изменений в лимфатическом аппарате туберкулез внутригрудных лимфоузлов классифицируют таким образом:
- Гиперпластическая форма – наблюдается гиперплазия лимфоидной ткани, туберкулезные грануляции и небольшие участки казеоза. Форма легко протекает и хорошо поддается лечению.
- Казеозный бронхоаденит характеризируется тотальным казеозом пораженного лимфатического узла. Эта форма хуже поддается лечению, часто является причиной осложнений. В случае неблагоприятного протекания гиперпластическая форма переходит в казеозную.
Существует клиническая классификация туберкулеза внутригрудных лимфоузлов. Соответственно, выделяют такие стадии:
Важно! Почти треть пациентов, болеющих туберкулезом, имеют закрытую форму недуга. Эти люди безопасны и не могут заразить других
Симптомы заболевания зависят от степени распространения микроба, наличия осложнений и возраста пациента. Клиника туберкулеза внутригрудных лимфоузлов не отличается от клинической картины первичного туберкулезного комплекса. Острые проявления с высокой температурой и неукротимым кашлем бывают только при наличии осложнений. К основным симптомам относят:
- Постоянная субфебрильная температура (37-38 градусов по Цельсию).
- Малопродуктивный кашель, который характеризуется приступами.
- Боли в области спины (между лопатками).
- Общая слабость, снижение веса, потливость, анорексия.
Туберкулез внутригрудных лимфоузлов часто выявляют при обследовании детей с виражом туберкулиновых реакций, установленных после массовой туберкулинодиагностики. Часто эти дети из семей, в которых есть больные туберкулезом легких.
При осмотре дети практически не отличаются от здоровых, иногда можно увидеть бледность кожных покровов, сниженную трофику, узелковую эритему. Перкуторных и аускультативных изменений нет. Только при массивном увеличении лимфоузлов можно увидеть парастернальное, паравертебральное притупление перкуторного звука. Также наблюдается учащение частоты сердечных сокращений, незначительное увеличение печени.
При туберкулезе внутригрудных лимфатических узлов наблюдаются осложнения, связанные со специфическим поражением лимфоидного аппарата:
- Гематогенная и лимфогенная диссеминация микобактерии.
- Плеврит.
- Поражение близлежащего бронха с последующей бронхогенной диссеминацией или нарушением бронхиальной проходимости с формированием ателектаза (спавшейся части легкого).
При вовремя выявленном туберкулезе и полноценной терапии прогноз касательно жизни и здоровья благоприятный. Если же болезнь возникла на фоне иммунного дефицита, присоединились осложнения и пациент долгое время не лечился – прогноз неблагоприятный.
Диагностикой и лечением туберкулеза занимаются врачи-фтизиатры в специализированных противотуберкулезных диспансерах. Если заболевание осложняется – к лечению присоединяются оперирующие хирурги.
Диагностировать активный туберкулез только на основе клинических симптомов – сложно. Также непросто выявить туберкулез у людей, имеющих иммунодефицитные состояния. Пациенты, болеющие легочными заболеваниями дольше двух недель, могут иметь туберкулез. Для подтверждения диагноза используются дополнительные методы исследования:
- Рентгенография в прямой и боковой проекции, томография корня легкого.
- Туберкулиновые пробы.
- Бронхоскопия со взятием материала для бактериологического исследования.
- Пункционная или оперативная биопсия увеличенного периферического лимфатического узла, стернальная пункция.
Точная диагностика туберкулеза происходит тогда, когда в клиническом образце (кровь, слизь, мокрота, биопсия тканей) выявляется микобактерия. Этот метод имеет недостаток – чтобы выросла культура, требуется от двух до шести недель. Поэтому лечение начинают до подтверждения наличия микобактериальной культуры.
Также для верификации диагноза используют рентгенологическое исследование. На рентгенограмме контуры лимфатических узлов четкие, выпуклые и бугристые. При малых формах бронхоаденита увеличиваются внутригрудные лимфоузлы.
Совет врача. Не игнорируйте профилактические осмотры и ежегодно проходите флюорографию. Это поможет выявить патологические изменения в дыхательных путях на ранних стадиях развития
Чтобы выявить казеозные массы, используют компьютерную томографию. Она дает полное представление о состоянии всех структур организма.
Больных локальными формами туберкулеза лечат в специализированном противотуберкулезном стационаре. В зависимости от распространения процесса, на начальном этапе назначают три-четыре противотуберкулезных препарата:
Чрез два месяца после интенсивного этапа лечение продолжают двумя химиопрепаратами ежедневно или через день. Общая длительность курса химиотерапии – от шести до девяти месяцев. Кроме этого, назначают витамины группы В, противоаллергические средства, гепатопротекторы.
При поражении туберкулезом бронха – проводят интратрахеальное и аэрозольное введение медикаментозных средств (противотуберкулезных и глюкокортикостероидов). Результаты лечения удовлетворительные. Только в редких случаях наступает полное рассасывание специфических изменений в лимфатических узлах и легочной ткани. Чаще остаются остаточные явления. На месте легочного компонента формируется очаг Гона, а на корне легкого и лимфоузлах – кальцинаты. После перенесенного туберкулеза в них хранятся персистирующие формы микобактерий, которые при благоприятных условиях становятся вирулентными и вызывают развитие вторичных форм туберкулеза.
Профилактика туберкулеза реализуется с помощью таких направлений:
- Профилактические мероприятия среди населения – социальная профилактика, санитарная профилактика, специфическая (вакцинация и ревакцинация БЦЖ), химиопрофилактика.
- Профилактические мероприятия среди групп риска (диспансеризация больных и контактных лиц, химиопрофилактика, оздоровление).
- Профилактика в очагах туберкулезной инфекции (санация очага, дезинфекция, изоляция больных с бактериовыделением, химиопрофилактика).
Специфическая профилактика проводится с помощью вакцинации. Для этого используют живую вакцину БЦЖ. Вакцина выглядит как белая высушенная масса. Прививку вводят внутрикожно в дозе 0,05 мг объемом в 0,1 мл. Вакцинацию проводят здоровым доношенным детям от трех до пяти дней.
Ревакцинации подлежат здоровые дети с негативной реакцией Манту. Интервал между Манту и ревакцинацией не менее 3-х дней и не более двух недель. Первую ревакцинацию проводят в семилетнем возрасте, вторую - четырнадцатилетнем. Введение вакцины под кожу недопустимо, так как это приведет к развитию холодного абсцесса.
Помните, состояние здоровья зависит от личного отношения к нему.
Туберкулез внутригрудных лимфатических узлов
Эта форма первичного туберкулеза является ведущей в структуре заболеваемости туберкулезом детей и составляет 68–80% среди впервые выявленных больных. Туберкулез внутригрудных лимфатических узлов (ТВГЛУ). Развивается преимущественно в течение первого года инфицирования МБТ ребенка и подростка, но диагностика ТВГЛУ происходит большей частью на сроках 15–18 мес инфицирования. В сельской местности еще позже – через 2–3 года инфицирования.
Развитие этой локальной формы происходит после короткого периода бактериемии МБТ (2–3 недели), возникающего после заражения туберкулезом. Вследствие лимфотропности возбудителя МБТ оседают в лимфатической системе, что сопровождается формированием специфических морфологических изменений. ТВГЛУ может протекать в виде инфильтративной, туморозной и малой форм. Это деление в определенной степени условно. При инфильтративной форме преобладает перинодулярное воспаление, очаг туберкулезного поражения в лимфоузле – умеренного размера. Туморозный бронхоаденит характеризуется обширным объемом поражения лимфоидной ткани, зона перифокального воспаления не выражена. Процесс ограничивается капсулой лимфатического узла, увеличивающегося до значительных размеров. Малая форма ТВГЛУ характеризуется незначительным увеличением 1–2 групп (от 0,5 до 1,5 см) лимфоузлов. Согласно данным В. А. Сукенникова, внутригрудные лимфоузлы делятся на паратрахеальные, трахеобронхиальные, бифуркационные и бронхопульмональные [8]. Паратрахеальные расположены между трахеей и пищеводом; трахеобронхиальные лимфоузлы справа лежат на передненаружной поверхности трахеи, верхней поверхности главного бронха и бронха верхней доли, а слева – под дугой аорты, позади легочной артерии в тесной близости с возвратным нервом. Бифуркационные лимфоузлы лежат под местом разделения трахеи. Бронхопульмональные – в корнях легких и в местах разделения бронхов 1–5-го порядка, количество их с обеих сторон различно.
Диагностика бронхоаденитов трудна. Считается, что только вовлечение в процесс окружающей легочной ткани (зона перифокального воспаления) позволяет рентгенологически определить увеличение лимфоузлов средостения. Большое диагностическое значение придают и реакциям междолевой и медиастинальной плевры.
Клиническая картина туберкулеза ВГЛУ зависит от объема поражений, возраста больного, фазы процесса, характера осложнений. Жалобы немногочисленны: 1) кашель сухой – преимущественно у детей раннего возраста; иногда коклюшеподобный или битональный; 2) вялость или раздражительность; 3) неустойчивость аппетита; 4) снижение массы тела; 5) субфебрильная температура тела.
Объективное обследование : бледность кожных покровов, периферическая полиадения (пальпируются 6–10 групп лимфоузлов, безболезненных, эластично-уплотненных), положительные симптомы увеличения внутригрудных лимфоузлов. Аускультативная картина выражена незначительно. Иногда можно выслушать единичные сухие хрипы в верхних отделах легкого. Со стороны сердца при выраженных симптомах интоксикации у больных могут быть приглушены тона сердца, выслушиваться систолический шум.
Лабораторные данные у больных ТВГЛУ изменены умеренно либо в пределах нормы. В периферической крови могут быть: нормо– или гипохромная анемия, умеренный лейкоцитоз, в начале фазы инфильтрации – нейтрофильный сдвиг влево, впоследствии – лимфоцитоз, СОЭ в пределах 15–25 мм/ч.
Биохимические исследования могут подтверждать активность процесса по неспецифическим признакам (СРБ, сналовые кислоты). Серологически определяется высокий титр антител к фосфатидному антигену МБТ в РНГА.
Определение МБТ в мокроте, промывных водах бронхов при неосложненном течении заболевания неинформативно. В сложных диагностических случаях, особенно у детей раннего возраста, целесообразно исследовать промывные воды желудка на МБТ методом простой бактериоскопии и посева.
Рентгенологический метод является ведущим в диагностике ТВГЛУ. Нормальные лимфоузлы вследствие малых размеров у здоровых детей не определяются ни на обзорной, ни на боковой рентгенограмме. Только при увеличении объема или обызвествлении внутригрудные лимфоузлы отображаются на рентгенограмме.
Значительная инфильтрация узлов средостения сопровождается изменением рельефа листка медиастинальной плевры. При воспалительном процессе в лимфоузлах структурность корней легких исчезает, наружный контур корня становится нечетким и выпуклым в сторону легочного поля. Увеличенные лимфоузлы особенно четко видны на послойных томограммах. В сложных случаях выполняется компьютерная томография.
Пораженные специфическим процессом увеличенные лимфоузлы могут оказывать давление на трахею, бронхи, особенно у детей раннего возраста, вызывать стойкое смещение трахеи, сужение ее просвета и просвета главных бронхов. Наиболее часто отмечается сужение просвета среднедолевого бронха, который в норме окружен лимфатическими узлами. Это нередко приводит к осложненному течению ТВГЛУ [31, 33].
Левостороннее поражение ВГЛУ – деформация и выбухание дуги легочной артерии, сглаженность талии сердца, подчеркнутость ее контура, мелкосетчатая деформация легочного рисунка в области головки корня.
Своевременная терапия ТВГЛУ быстро уменьшает перифокальное воспаление, но увеличение самих лимфатических узлов сохраняется длительно.
В большинстве случаев обратное развитие бронхоаденита сопровождается склеротическими изменениями или отложением солей кальция в узле в большей или меньшей степени. Наиболее часто это возникает у пациентов из семейных контактов. Отложения солей кальция в лимфоузле может начинаться в фазе рассасывания и продолжаться длительно до фазы обызвествления. Пациенты при позднем выявлении ТВГЛУ, когда обнаружено обызвествление в узле, требуют обследования с целью оценки активности туберкулезного процесса и определения сроков лечения больного.
Дифференциальный диагноз ТВГЛУ проводится с различными неспецифическими заболеваниями в области корня легкого и средостения. Тимомы, тератомы, неврогенные образования, лимфогранулематоз, лимфосаркома, саркоидоз и неспецифические аденопатии – с этой патологией в ряде случаев приходится проводить диагностику заболевания.
Данный текст является ознакомительным фрагментом.
Читайте также:


