Это можно использовать при лечении туберкулеза заболевании почек
Туберкулез почки – распространенное урологическое заболевание, являющееся вторичным по отношению к туберкулезу легких и одним из наиболее поздних проявлений туберкулезного процесса в организме. Современная медицина существенно снизила заболеваемость туберкулезом легких и большинства других органов, однако частота заболевания туберкулезом почки до сих пор остается очень высокой и занимает первое место среди всех форм не легочного туберкулеза.
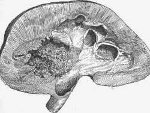
Как правило, туберкулез почки развивается у больных с запущенной формой туберкулеза легких или с костным туберкулезом. Первичные очаги болезни формируются в корковом слое почки. При дальнейшем развитии процесса происходит распад тканей, образуются полости или каверны, почки постепенно разрушаются, уменьшаются в размерах и уже не могут нормально выполнять свои функции. В сильно запущенных случаях может развиться туберкулезный пионефроз – гнойное расплавление почки, с дальнейшим вовлечением в процесс мочеточников, мочевого пузыря и половых органов.
Обычно болезнь начинает развиваться через 3—10 лет после первичного проявления туберкулеза. Женщины болеют ею реже, больше половины больных составляют мужчины старше тридцати лет. Однако в последнее время произошли изменения в составе заболевающих людей и по возрасту и по полу: увеличилось число пораженных недугом старше 50 лет, чаще стали болеть женщины. До настоящего времени высока частота запущенных форм заболевания, требующих удаления почки. Это связано с поздней диагностикой и отсутствием характерной клинической картины.
Симптомы и протекание туберкулеза почки
При туберкулезе почки больные жалуются на общее недомогание, слабость, повышенную утомляемость, тупую боль в области поясницы, иногда на небольшое (всего до 37,5 °С) повышение температуры тела. Заболевание зачастую протекает скрыто, и единственным проявлением болезни является обнаруженная в моче палочка Коха.
Заражение почек туберкулезной инфекцией может произойти сразу после попадания инфекции в организм и распространения ее в легком и соседних лимфатических узлах или случиться гораздо позже. В обоих случаях развивается туберкулезная микобактериемия – инфекция гематогенным путем (то есть с потоком крови) попадает в корковое вещество обеих почек, в зону сосудистых клубочков.
Развитие заболевания и первые деструктивные изменения начинаются в мозговом слое почки. Причем, как правило, только в одной из почек и в большинстве случаев в верхнем почечном сегменте. Вначале происходят язвенно-некротические изменения сосочков почечных пирамид, затем появляются очаги казеозного или творожистого распада, а на их месте возникают каверны. В дальнейшем процесс с почечной паренхимы переходит на стенку мочевых путей, далее – в чашечки, лоханки, мочеточники, мочевой пузырь и мочеиспускательный канал.
Инфицирование почек туберкулезом вовсе не означает, что началось активное развитие болезни. Появившиеся в коре почек мелкие очажки туберкулеза в подавляющем большинстве случаев полностью или почти полностью заживают и рубцуются. Но иногда непогибшие туберкулезные микобактерии остаются в почках и находятся там в пассивном состоянии (так называемый субклинический туберкулез почки). Это очень опасно, так как по какой-либо причине болезнь может активизироваться даже через много лет и начать прогрессировать, переходя на мозговой слой почечной паренхимы, обладающий меньшей устойчивостью к туберкулезной инфекции.
Факторы, которые могут вывести заболевание из субклинического состояния, условно делят на общие и местные. К общим относятся истощение организма, снижение его способности реагировать на различные раздражения, ослабление иммунитета, переохлаждение, инфекционные и другие болезни. К местным – патологии развития мочевыводящих путей, приводящие к нарушению оттока мочи из почки.
Диагностика туберкулеза почки
Диагностика туберкулеза почки сложна. Нередко болезнь обнаруживают уже в запущенной стадии, когда почка в значительной мере утратила свою функцию. Подавляющее большинство больных туберкулезом почек составляют люди, длительное время страдавшие бессимптомной пиурией, то есть наличием гноя в моче, а также наблюдавшиеся по поводу хронических пиелитов, пиелонефритов, циститов и цистопиелитов. А вообще ранняя диагностика заболевания возможна лишь в условиях противотуберкулезных учреждений, где обследуются и лечатся больные с туберкулезом легких, костей, суставов и других органов.
Основное средство ранней диагностики – это бактериологическое исследование мочи на туберкулезные микобактерии. У женщин для клинического анализа мочу обязательно берут катетером. У мужчин берут две порции мочи, предлагая больному опорожнить мочевой пузырь двумя равными порциями в два сосуда, не прерывая процесса мочеиспускания. Присутствие повышенного количества лейкоцитов в первой порции свидетельствует о воспалительном процессе в мочеиспускательном канале, во второй – о заболевании предстательной железы и семенных пузырьков. Только обнаружение пиурии в обеих порциях говорит о патологическом процессе в мочевом пузыре, мочеточниках или почках. Таким способом можно отличить заболевание мочеиспускательного канала и предстательной железы от болезней верхних мочевых путей.
Для туберкулеза почек характерна кислая реакция мочи. Ее щелочная реакция свидетельствует о мочекаменной болезни, распадающейся опухоли или о неправильном получении и хранении мочи. Если ее удельный вес монотонно снижается, это также признак далеко зашедшего туберкулеза обеих или единственной почки при хронической почечной недостаточности.
Туберкулезные микобактерии в моче обнаруживают с помощью микроскопии осадка, микроскопии обогащенного осадка или флотации, флюоресцентной микроскопии осадка, посевами на различные питательные среды и путем заражения морской свинки мочой. Самыми достоверными из указанных методов являются последние два.
Важное место в диагностике туберкулеза почек занимает рентгенодиагностика. Исследование, как правило, начинают с обзорной рентгенографии области почек и мочевого пузыря. Благодаря ей в подавляющем большинстве случаев удается установить точный диагноз почечнокаменной болезни. Характер проекции контуров почек позволяет судить об их величине и о состоянии околопочечной жировой клетчатки.
После обзорной рентгенографии производят экскреторную урографию. Для нее требуется удовлетворительное состояние функции почек: нормальный уровень остаточного азота в сыворотке крови, максимальный удельный вес мочи при пробе по Зимницкому не ниже 1014, отсутствие клинических признаков почечной недостаточности, массивной протеинурии и цилиндрурии. Для выявления туберкулеза также применяют ангиографию, радиоизотопные и ультразвуковые методы исследования.
Лечение туберкулеза почки
Больные туберкулезом почек лечатся в специализированных диспансерах. Лечение может быть консервативным и оперативным (это зависит от стадии заболевания). Консервативная терапия возможна на всех стадиях, оперативное вмешательство – только на III и IV стадиях.
Консервативное лечение состоит в одновременном применении, как минимум в течение 12 месяцев, препаратов трех различных групп: антибиотики, препараты из группы ГИНК – гидразид изоникотиновой кислоты и пара-аминосалициловая кислота (ПАСК). На ранних стадиях заболевания эта схема приводит к полному излечению. Оперативное лечение может включать в себя хирургическое удаление почки, резекцию почки, кавернэктомию (вылуживание каверны) и кавернотомию (хирургическую операцию по рассеканию кавернозной полости). Особенностью послеоперационного периода является необходимость в длительной, до 3—5 лет, специфической терапии.
В настоящее время для лечения туберкулеза почки используются новые эффективные препараты 1-го и 2‑го ряда, в том числе мощнейшие антибиотики; разработаны новые схемы лечения. В частности, при паренхиматозной форме туберкулеза почки можно добиться полного выздоровления. Время полного курса лечения составляет 2—3 года.
Кроме медикаментов для избавления от туберкулеза почки используют физиотерапевтическое лечение: ультразвук, индуктотермию и другие методы, стимулирующие восстановительные процессы в пострадавших органах.
При туберкулезе почек большое значение имеет правильная диета. В медицинском стационаре питание таких больных строится по типу диеты № 11, но с ограничением в ней бульонов, соусов и подливок, приготавливаемых из мяса, рыбы и грибов. Также ограничено количество поваренной соли, эфирных масел и пряностей.
Если больной лечится амбулаторно, то его ежедневный рацион должен состоять из нежирных мяса, рыбы или птицы, печени, овощей, фруктов, коровьего, козьего или кобыльего молока, кисломолочных продуктов, сливочного масла, яиц, бобовых, гречневой или пшеничной каши, зелени. Очень полезны овощные и фруктовые соки, особенно тыквенный – он губителен для микобактерий. Врачи рекомендуют пить его по полстакана ежедневно за 30 минут до еды. Хороший эффект дает санаторно-курортное лечение на Южном берегу Крыма или Черноморском побережье Кавказа – весной и осенью, когда нет жары и сырости.
Профилактика туберкулеза почки
Существует два основных вида профилактики туберкулеза почки: профилактика возникновения и профилактика развития. Каждый из них, в свою очередь, идет по двум путям.
Первый путь профилактики возникновения туберкулеза почки – это борьба с заболеванием в целом с помощью своевременной вакцинации. Второй путь – своевременное распознавание и лечение туберкулеза легких, костей, суставов и других органов. Этот способ включает также и курсы специфической химиотерапии туберкулеза, направленные против рецидивного возникновения заболевания и для предотвращения новых обострений патологического процесса в легких и других органах, а также распространения туберкулезной инфекции из очагов, имеющихся в организме, в том числе и в почках.
Туберкулез почек – это внелегочная инфекция, вызываемая микобактериями туберкулеза и поражающая почечную паренхиму. Клиника неспецифична, может включать недомогание, субфебрилитет, боли в пояснице, макрогемматурию, дизурию. Туберкулез почек диагностируется с помощью лабораторных анализов мочи, туберкулинодиагностики, УЗИ почек, урографии, ретроградной уретеропиелографии, нефросцинтиграфии, морфологического исследования. Лечение предусматривает назначение специфической противотуберкулезной терапии; при деструктивном процессе в почках может потребоваться выполнение кавернэктомии или нефрэктомии.
МКБ-10
Общие сведения
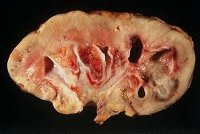
Среди органных внелегочных поражений туберкулез почек (нефротуберкулез) является наиболее распространенной формой заболевания и встречается в урологии в 30-40% наблюдений. Первоначально происходит поражение коркового слоя органа. Дальнейшее прогрессирование инфекции сопровождается распадом тканей, образованием полостей и каверн в почечной паренхиме, нарушением функционирования почек. В тяжелых случаях наблюдается развитие туберкулезного пионефроза (гнойного расплавления почечной ткани), вовлечение в инфекционный процесс лоханки, мочеточника, мочевого пузыря, половых органов.
При туберкулезе почек достаточно часто развивается генитальный туберкулез, поражающий у мужчин простату, яички, придатки яичек (туберкулезный простатит, орхит, эпидидимит); у женщин – придатки, фаллопиевы трубы, матку (туберкулезный сальпингоофорит, сальпингит, эндометрит).

Причины
Возбудителями туберкулеза почек являются микобактерии туберкулеза (М. tuberculosis). Как правило, патология возникает у пациентов с запущенным легочным или костным туберкулезом после 3-10 лет течения первичного туберкулезного процесса. Развитие заболевания, как правило, происходит на фоне имеющихся местных инфекционных или уродинамических процессов – хронического пиелонефрита, камней почек и др.
Патогенез
Проникновение инфекции в почку происходит преимущественно гематогенным путем. Попадая с током крови в клубочковый аппарат, микобактерии формируют множественные мельчайшие туберкулезные очаги. При хорошей местной и общей устойчивости к инфекции и малых размерах первичных очагов, последние могут подвергаться полному обратному развитию. При расстройствах уродинамики и гемодинамики, а также сниженных защитных силах из коркового слоя инфекция распространяется в мозговое вещество, вызывая специфическое воспаление почечных сосочков - туберкулезный папиллит.
По мере дальнейшего развития туберкулеза в процесс вовлекается вся толща почечных пирамид, происходит казеозный распад последних, что сопровождается образованием изолированных или сообщающихся с чашечно-лоханочными комплексами каверн. Прогрессирование туберкулеза почек может привести к формированию в почечной паренхиме множественных полостей (поликавернозная форма) и развитию пионефроза. Последующее заживление каверн протекает с обызвествлением казеозных очагов, в которых, однако, могут сохраняться жизнеспособные микобактерии туберкулеза.
Вторичное вовлечение мочевого пузыря, мочеточников и чашечно-лоханочных комплексов связано с лифогенным или уриногенным механизмом распространения туберкулезной инфекции.
Классификация
В клинической урологии принята классификация, учитывающая клинико-рентгенологические особенности туберкулеза почек. Согласно данной классификации выделяют:
- Туберкулез почечной паренхимы, сопровождающийся образованием множественных очагов в корковом и медуллярном слое почки.
- Туберкулезный папиллит, протекающий с поражением почечных сосочков.
- Кавернозный туберкулез почек, характеризующийся слиянием деструктивных очагов с инкапсуляцией (полостная форма).
- Фиброзно-кавернозный туберкулез почек, сопровождающийся облитерацией чашечек с формированием в них замкнутых деструктивно-гнойных полостей.
- Омелотворение (обызвествление) почки, выражающееся в формировании ограниченных патологических очагов с большим количеством солей кальция (казеом, туберкулем).
Симптомы туберкулеза почек
Патогномоничная симптоматика отсутствует. На ранних стадиях патология может иметь латентное течение или характеризоваться нарушениями общего самочувствия: легким недомоганием, быстрой утомляемостью, субфебрильной температурой, прогрессирующим похуданием. Деструктивные изменения в почках сопровождаются появлением безболевой тотальной гематурии, вызванной эрозией сосудов при изъязвлении почечных сосочков. Кровотечение нередко сменяется пиурией, свидетельствующей о развитии пиелита или пиелонефрита.
При кавернозном туберкулезе почек отмечаются признаки инфекционной интоксикации, боли в пояснице. Болевые ощущения, как правило, выражены умеренно, носят ноющий тупой характер, однако при нарушениях оттока мочи могут прогрессировать до почечной колики. Двустороннее нарушение уродинамики сопровождается признаками хронической почечной недостаточности. При туберкулезном цистите присоединяются дизурические явления – императивные позывы к мочеиспусканию, поллакиурия, странгурия, постоянная боль над лоном, периодическая макрогематурия. В запущенных стадиях болезни нередко развивается артериальная гипертензия.
Диагностика
Учитывая, что туберкулез почек может протекать бессимптомно или в виде различных клинических вариантов, в диагностике первостепенное значение приобретает проведение лабораторных и аппаратно-инструментальных исследований. При подозрении на туберкулез почек показано проведение туберкулиновой пробы и консультация фтизиатра. При сборе анамнеза выясняют факт наличия легочного туберкулеза у самого пациента и его родственников, контакты с туберкулезными больными. У худых больных в ряде случаев удается пропальпировать плотную, бугристую почку. Определяется ярко выраженный симптом Пастернацкого.
Характерными изменениями общего анализа мочи служат стойкая резко кислая реакция, лейкоцитурия, протеинурия, эритроцитурия, пиурия. Достоверно судить о наличии туберкулеза почек позволяет выявление микобактериурии, которая обнаруживается при помощи бактериологического посева мочи или ПЦР-исследования. Проведение ИФА позволяет обнаружить антитела к туберкулезу, гамма-интерферон (квантифероновый тест) или сенсибилизированные Т-клетки (Т-спот.ТБ). В определенных случаях требуется выполнение провокационных тестов с туберкулином. После подкожного введения туберкулезного антигена происходит обострение процесса, что сопровождается выраженной протеинурией, пиурией и микобактериурией.
УЗИ почек при их туберкулезном поражении позволяет выявлять каверны, обызвествленные очаги, оценить степень вовлечения почечной паренхимы и динамику регресса заболевания под действием проводимой терапии. Рентгеновское исследование почек (обзорная урография, экскреторная урография, ретроградная уретеропиелография и антеградная пиелография) помогают комплексно оценить состояние паренхимы и чашечно-лоханочного аппарата почек, мочеточников, мочевого пузыря. Выполнение почечной ангиографии позволяет определить внутриорганную ангиоархитектонику в случае необходимости резекции почки.
Широкими диагностическими возможностями обладают КТ почек и МРТ. Данные о функциональном состоянии почек при туберкулезе получают с помощью радиоизотопной нефросцинтиграфии. Биопсия почки опасна диссеминацией инфекционного процесса, однако по показаниям может выполняться цистоскопия с биопсией слизистой мочевого пузыря. Морфологическое исследование биопатата мочевого пузыря в ряде случаев позволяет обнаружить гигантские клетки Пирогова-Лангганса даже при отсутствии визуальных изменений слизистой. Дифференциальная диагностика необходима с гидронефрозом, неспецифическим пиелонефритом, губчатой почкой, мегакаликозом, поликистозом почки.
Лечение туберкулеза почек
Лечение при туберкулезе почек может быть медикаментозным и комбинированным (хирургическим и медикаментозным). Медикаментозное лечение нефротуберкулеза включает назначение специфических противотуберкулезных препаратов разных групп на срок от 6 до 12 месяцев (рифампицин, изониазид, этамбутол, пиразинамид, протионамид, стрептомицин и др.).
Перспективно сочетание препаратов первого ряда с фторхинолонами (офлоксацином, ципрофлоксацином, ломефлоксацином). Специфическая химиотерапия при туберкулезе почек дополняется назначением ангиопротекторов, НПВС, предотвращающих рубцовое сморщивание почечной ткани. Следует учитывать, что длительное лечение антитуберкулезными препаратами может приводить к тяжелому дисбактериозу кишечника, аллергическим реакциям.
При нарушении оттока мочи из почки требуется установка мочеточникового стента или проведение нефростомии. В случае развития локального деструктивного процесса в почке консервативную терапию дополняют санацией пораженного сегмента (кавернотомией) или частичной резекцией почки (кавернэктомией). При тотальной деструкции органа показана нефрэктомия.
Прогноз и профилактика
Основным прогностическим критерием является стадия заболевания. Раннее выявление нефротуберкулеза, отсутствие деструктивных процессов в чашечно-лоханочной системе, мочеточниках и мочевом пузыре на фоне адекватной специфической химиотерапии может сопровождаться полным излечением. Неблагоприятным в плане прогноза является двусторонний туберкулез почек с выраженным разрушением почечной паренхимы.
Все пациенты, перенесшие данное заболевание, находятся на диспансерном учете у фтизиатра и врача-нефролога с периодическим обследованием. Критериями излеченности служит нормализация показателей мочи, отсутствие рецидива нефротуберкулеза по рентгенологическим данным в течение 3-х лет. Предупреждение туберкулеза почек заключается в соблюдении мер специфической (вакцинация против туберкулеза) и неспецифической профилактики легочного туберкулезе.
Туберкулез почек появляется по истечении от 3 до 10 лет при выявлении непосредственного поражения в дыхательных путях, опорно-двигательной системе и лимфатических узлах. Инкубационный период поражения составляет около 3 лет. Возрастной показатель зараженных варьируется от 20 до 40 лет. Причем туберкулез почек зачастую выявляется у мужской половины человечества. По начальным признакам патологию не выявить. Зачастую все сводится к воспалительному процессу пораженной зоны, которая также ведется к заметной симптоматике:
- высокая утомляемость;
- болевые ощущения (острая или тупая) в пояснице;
- появление гной в мочевой системе;
- увеличение эритроцитов в крови;
- повышенная температура на протяжении длительного времени;
- повышение артериального давления выше 140/90;
- наличие крови при мочеиспускании;
- повышенное мочеиспускание днем и ночью.
Помимо вышеперечисленных симптомов, туберкулез почки может сопровождаться так называемыми кавернами и дефектами в виде нарывов сосочков почек и мочевых путей. Сам по себе процесс заболевания может вызываться за счет оптимальных условий в организме человека, которые позволяют микобактериям размножаться. Данное состояние также свидетельствует об иммунодефиците. Паразитирующие бактерии проникаю, причем сразу в две почки, но при этом развиваться могут по-разному.
К основным причинам поражения организма может относиться переохлаждение, недостаток питания, работа в местах с воздействием вредных производственных факторов, вирусные заболевания дыхательных путей, травма внутренних органов и всевозможные заболевания, связанные с урологией.
Особая симптоматика
Редко когда инфицированный обращается к врачу с подозрением что у него почечный туберкулез из-за усталости и боли в пояснице. В 90% случаев данное обращение сопровождается у пациента появлением крови в моче или коликов в области почек. Впоследствии чего у пациента возникает жжение при мочеиспускании, появление опухоли и гематом.
Туберкулез почек может протекать по ряду направлений:
- в виде открытого образования;
- отказ органа;
- образование рубцов (повсеместное, сегментами или единичное);
- обызвествление;
Специалистами выявлен туберкулез почек в разных проявлениях за счет того, что диагностика проходит на высокотехнологическом оборудовании. На основании проведенных исследований драчи могут диагностировать папиллит, кавернозный туберкулез, пионефроз.
Инфекция сосочка почки (папиллит). Одна из воспалительных форм туберкулеза почек. Характеризуется наличием крови при мочеиспускании, высокое содержание лейкоцитов и возникновение воспалительных процессов в мочевой системе. При этом явно проявляется интоксикация организма, которая сопровождается деформацией чашечек (грушевидной формы).
Кавернозный прогрессирующий туберкулез почки. Форма папиллита, которая сопровождается повреждением коркового отдела паренхимы.
Пионефроз. Выявляют почечный пионефроз за счет разрушения паренхимы, такой туберкулёз сопровождается гнойным образованием. Специалисты назначают при туберкуле почек единственно верное лечение – хирургическое вмешательство (нефрэктомия). При игнорировании почка может преобразоваться в фиброзный мешок полный кальциевой солью.
Поражающий фактор может развиваться по 4 стадиям:
- Первая. Минимальная начальная стадия, при которой строение органа сохранено, и повреждение ткани отсутствует.
- Вторая. Начальная стадия разрушения, при которой может быть выявлен воспалительный процесс, отмирание и образование каверн в структурной части почки.
- Третья. Локальное или единичное образование каверн одного сегмента почки.
- Четвертая. Повсеместное повреждение приводящее к полному разрушению почки (пионефрозу).
Выявление заболевания
Диагностика туберкулеза почек осуществляется на основании лабораторных исследований (урологических), которые могут проводиться при помощи ультразвука, рентгенографии, компьютерной и магнитно-резонансной томографии, радионуклидов, морфологии и дифференциальной диагностики.
Лабораторные исследования могут дать 100% результат, даже если туберкулез почки не выявлен визуально и симптомы не проявляются. При заборе мочи выявляют резкую, стойкую, кислую реакцию белка, но обычная проба может быть и стерильной. Поэтому чаще всего берут пробу на микобактерии, данный способ более точно дает результат. Существует также крайней метод так называемой провокации. Т.е. заведомо вводят туберкулин, который дает 100% понимания об изменения в мочевой системе.
Диагностировать поражение за счет ультразвука на раннем зарождении практически невозможно. Поэтому УЗИ в основном используется для определения очагов и степени заражения. Также позволяет следить за процессом выздоровления больного и качеством проведенной терапии. Обследование на рентгеновском оборудовании позволяет выявить усиление очагов заражения и места обызвествления. Ко всему прочему рентген хорошо выделяет определенные рентгеноконтрастные элементы, введенные в организм, и позволяет видеть верхние мочевые пути при использовании катетера.
Морфологическое обследование слизистой позволяет в половине случаев позволяет определить специфичное воспаление. Туберкулез почек при дифференциальной диагностике проводиться исключительно с гидронефрозом, уретерогидронефрозом и пиелонефритом и при выявлении гнойных образований в поясничном отделе. Такая диагностика позволяет исключить неспецифичные воспалительные процессы. Существует ряд факторов, которые способствуют грамотному проведению дифференциального обследования:
- специфичное клиническое развитие уротуберкулеза;
- изменение мужских половых органов;
- появление изменений при рентгенографии
- некачественная и нерезультативная терапия;
- динамические показатели;
- результаты комплексной диагностики;
- положительный показатель бактериологического анализа мочи на ВК.
Реабилитационный период и терапия

Поскольку туберкулез почек является индивидуальным заболеванием то и лечение подбирается исключительно для каждого пациента свое. Это можно объяснить тем, что врачи в 95% случаев могут лечить при помощи препаратов первого ряда (рифампицин, этамбутол, стрептомицин), а в 5% необходимо хирургическое вмешательство. При этом реакция на препараты индивидуальна для каждого организма. В этой сфере хорошо зарекомендовал себя лимофлоксацин который крайне действенно подавляет выявленные поражения у почек симптомы, диагностированные докторами.
Проведение лечения проходит в совокупности сразу с несколькими препаратами, дозировка которых должна быть заложена в зависимости от сложности и запущенности заболевания. При этом также учитывается работоспособность всей системы в целом и общего состояния больного и его переносимости. Поскольку все препараты имеют в своем составе сильнодействующие вещества, они могут воздействовать и нарушать функции печени и почек, которые приводят к появлению аллергии и к прочим побочным последствиям. В большинстве своем используют изониазид в объеме 300 мг рад в день, рифамицин 300 мг два раза в день и дополнительно прописывают этамбутолом 400 мг три раза в день.
Существует помимо приема препаратов и физиотерапевтическая методика, которая позволяет при помощи колебаний высокочастотных волн, магнитных полей с высокой частотой стимулировать процесс восстановления поврежденных органов. А также хорошее питание с большим содержанием белков, витаминов и минералов играет важную роль в восстановительном и заживляющем процессе.
Оптимальное лечение заключается в преждевременном выявлении симптомов, назначении нужного курса терапии, прием лекарственных средств для комплексной терапии (ангиопротекторы) и неспецифических противовоспалительных препаратов. При этом продолжительность реабилитации составляет от 6 до 12 месяцев.
В том случае если присутствуют признаки нарушения в системе мочеиспускания (оттока мочи от почки) устанавливают специализированный катетер (уретральный) или посредствам дренажной трубки (нефростомии). При усугублении процесса назначается оперативное лечение, которое заключается в прохождении около 4 недель интенсивной терапии при последующем удалении зараженного органа. После чего пациент также проходит соответствующее лечение для сохранения оставшегося органа (почки). При локальном заражении одного участка почки интенсивная терапия сопровождается удалением инфицированного участка, при этом сохранив часть органа (проведение кавернэктомии или кавернотомии).
Завершающий этап реабилитации хорошо проходит в санаторных учреждениях. Для больных оптимально подойдет относительно сухой воздух и прием солнечных ванн. Необходимо исключить пребывает в болотистых местах.
Профилактическое воздействие и возможности сохранения

Выявленные на ранних этапах симптомы и лечение, назначаемое грамотными специалистами, позволяет добиться полного излечения. В том случае если обнаружен двусторонний туберкулез, повлекший за собой повреждение почечной паренхимы, прогноз будет неблагоприятным. Пациенты, перенесшие заболевание, находятся на постоянном диспансерном учете у врачей и периодически обследуются во избежание рецидива. Полное излечение происходит при нормализации мочевой системы и отсутствие рецидивов на протяжении 3 лет.
Профилактика заключается в прохождении вакцинации новорожденных детей, а также соблюдение мер предосторожности при общении с инфицированными. Помимо всего прочего, нельзя исключать профилактические осмотры и противоэпидемических мероприятий. Также профилактическую деятельность можно подразделить на два этапа.
Первый. Предотвращение или предупреждение патологии. Второй. Своевременное лечение для предотвращения клинического заболевания. Данный этап, который проходят посредствам химиотерапии, предотвращает появление новообразований в органах, при этом не допускает, распространите по организму в целом. Существование так называемого субклинического распознавания позволяет выявить на ранних этапах появление туберкулезной инфекции. Т.к. на данном этапе патологических процессов выявить невозможно (отсутствует симптоматика и характерные жалобы) в этом случае специалисты придерживаются общему анализу мочи. Провести данное обследование повсеместно не получиться, поэтому проверяется исключительно инфицированный контингент, прошедшие полный курс реабилитации, состоящие на учете и снятые с него. Также на особом контроле находятся люди нарушениями уродинамикой, аномалиями мочевых органов и прочее.
Ни в коем случае нельзя отказываться от вакцинации БЦЖ новорожденных детей в течение 3 дней после рождения.
Читайте также:


