Для туберкулезного плеврита характерно тесты
серозно-фибринозный характер экссудата
*геморрагический характер экссудата, преобладание нейтрофилов и эозинофилов в экссудате
вираж пробы Манту
преобладание лимфоцитов в плевральной жидкости
перечисленные в пунктах а), в) и г)
Больному с гипотонией желчного пузыря целесообразно назначить
сорбит, ксилит, холагол, никодин
минеральные воды с высокой минерализацией холодные, газированные
*минеральные воды с низкой минерализацией теплые, без газа
перечисленные в пунктах а) и в)
У женщины 50 лет, страдающей ожирением, внезапно возник приступ интенсивных болей в правом подреберье с иррадиацией в правую надключичную область. Больная беспокойна, мечется в постели. При осмотре: кожа обычного цвета, болезненность при пальпации в точке желчного пузыря, положительный симптом Ортнера, температура тела нормальная, анализ крови без патологии. Наиболее вероятно, что у больной
обострение хронического холецистита
*желчнокаменная болезнь, желчно-пузырная колика
обострение хронического калькулезного холецистита
пенетрация язвы желудка в круглую связку печени
Какие антибиотики целесообразно использовать для лечения брюшного тифа?
перечисленные в пунктах б), в) и г)
Укажите характерные гематологические сдвиги при иерсиниозе
перечисленные в пунктах б), в) и г)
Какие методы наиболее информативны для диагностики лямблиоза?
микроскопия дуоденального содержимого
перечисленные в пунктах б) и в)
*посев кала, бактериоскопия
Укажите лекарственный препарат, с которым нецелесообразно сочетать бета-адреноблокаторы:
У пожилого больного с бронхиальной астмой и аденомой предстательной железы для купирования приступа НЕ рекомендуются
перечисленные в пунктах б) и г) препараты
При лечении пневмонии у беременной в 1-м триместре можно использовать
перечисленные в пунктах б) и в)
Лечение артериальной гипертензии у больных с феохромоцитомой целесообразно начинать
с назначения альфа
*с назначения бета
с назначения с гамма
Больной 62 лет, перенесший инфаркт миокарда, обратился к врачу по поводу головных болен и головокружения. При осмотре: пульс - 86 в минуту, артериальное давление - 200/100 мм рт. ст., признаков сердечной недостаточности нет, имеются проявления облитерирующего атеросклероза сосудов нижних конечностей. Для коррекции артериальной гипертензии больному целесообразно назначить
У мужчины 65 лет при оформлении санаторно-курортной карты снята ЭКГ, на которой зарегистрирована атрио-вентрикулярная блокада II степени 2-го типа (Мобитц-2), проведение 2:1, частота сокращений желудочков - 44 в минуту. При целенаправленном расспросе жалоб не выявлено. Больной нуждается
*в имплантации кардиостимулятора, работающего в постоянном режиме
в имплантации кардиостимулятора в режиме "по требованию"
в плановом обследовании и динамическом наблюдении
в экстренной госпитализации в кардиологическое отделение
В клиническом анализе крови у больного неспецифическим язвенным колитом характерны
гиперхромная макроцитарная анемия
лейкоцитоз, сдвиг лейкоцитарной формулы влево
перечисленные в пунктах а) и в)
Из перечисленного для микронодулярного (портального) цирроза печени характерно
печеночная недостаточность и желтуха появляется в ранние сроки заболевания
портальная гипертензия опережает функциональную недостаточность печени
*печень увеличена, безболезненна, поверхность ровная, гладкая, край острый
наличие звездчатых телеангиоэктазий, ладонной эритемы
перечисленные в пунктах б) и г)
У ребенка 10 лет при объективном обследовании в обоих подреберьях пальпируются болезненные, бугристые плотно-эластические образования. Имеются лабораторные признаки хронической почечной недостаточности. В первую очередь следует думать
об удвоении почек
*о поликистозе почек
о мультикистозе почек
о хроническом пиелонефрите
об эхинококкозе почек
Больной 30 лет, страдающий сахарным диабетом I типа, обнаружен в коматозном состоянии через 3 часа после введения инсулина. Какое мероприятие необходимо выполнить в первую очередь?
ввести 5% раствор глюкозы
ввести инсулин (10-20 ЕД)
исследовать уровень креатинина, электролитов и глюкозы в крови
11. Плевральный выпот
11.1. Плевральный выпот можно наблюдать при:
б) компенсированном стенозе устья аорты
в) системной красной волчанке
д) гипертонической форме хронического гломерулонефрита
11.2. Транссудат в плевральной полости характерен для:
а) системной красной волчанки
б) мезотелиомы плевры
г) нефротического синдрома
д) хронической сердечной недостаточности
11.3. На экссудативный характер выпота указывают:
а) наличие мезотелиальных клеток
б) мутный характер жидкости
в) удельный вес 1018
г) содержание белка 4‰
д) отрицательная проба Ривальта
11.4. Для клинической картины плеврита характерно:
а) выслушивание шума трения плевры при массивном плевральном выпоте
б) исчезновение пространства Траубе при левостороннем плевральном выпоте
в) уменьшение болей в грудной клетке при трансформации сухого плеврита в экссудативный
г) усиление бронхофонии при наличии экссудата
д) смещение средостения в здоровую сторону
11.5. При проведении плевральной пункции следует помнить, что:
а) за один раз не рекомендуется эвакуировать более 1500 мл жидкости
б) вмешательство выполняют в положении больного на боку
в) пункционную иглу вводят по верхнему краю ребра
г) вмешательство всегда проводят под ультразвуковым наведением
д) наиболее частым осложнением при пункции правой плевральной полости является повреждение печени
11.6. Установить этнологию плеврита чаще всего помогает: 1. исследование плеврального экссудата; 2. изучение гематологических показателей; 3. биопсия плевры; 4. рентгенологическое исследование органов грудной клетки.
а) если правильный ответ 1,2 и 3;
б) если правильный ответ 1 и 3;
в) если правильный ответ 2 и 4;
г) если правильный ответ 4;
д) если правильный ответ 1,2,3 и 4;
11.7. Основными признаками экссудативного плеврита являются: 1. притупление перкуторного легочного звука в области, соответствующей локализации плеврального экссудата; 2. ослабление дыхательных шумов при аускультации легких в зоне притупления перкуторного звука; 3. смещение органов средостения в сторону, противоположную пораженному легкому; 4. усиление дыхательных шумов при аускультации легких в зоне притупления перкуторного звука.
а) если правильный ответ 1,2 и 3;
б) если правильный ответ 1 и 3;
в) если правильный ответ 2 и 4;
г) если правильный ответ 4;
д) если правильный ответ 1,2,3 и 4;
11.8. Туберкулезная этиология плеврита доказывается: 1. обнаружением микобактерий туберкулеза в плевральном экссудате и мокроте; 2. обнаружением клеток туберкулезной гранулемы в биоптате плевры; 3. обнаружением признаков туберкулеза легких, бронхов или внутригрудных лимфатических узлов; 4. наличием контакта с больным туберкулезом.
а) если правильный ответ 1,2 и 3;
б) если правильный ответ 1 и 3;
в) если правильный ответ 2 и 4;
г) если правильный ответ 4;
д) если правильный ответ 1,2,3 и 4;
11.9. Сухой плеврит сопровождается: 1. болью в груди; 2. сухим кашлем; 3. потливостью; 4. субфебрилитетом.
а) если правильный ответ 1,2 и 3;
б) если правильный ответ 1 и 3;
в) если правильный ответ 2 и 4;
г) если правильный ответ 4;
д) если правильный ответ 1,2,3 и 4;
11.10. Транссудат от экссудата в плевральной полости отличается: 1. количеством жидкости; 2. клеточным составом; 3. наличием включений (холестериновых кристаллов и т.п.); 4. содержанием белка.
а) если правильный ответ 1,2 и 3;
б) если правильный ответ 1 и 3;
в) если правильный ответ 2 и 4;
г) если правильный ответ 4;
д) если правильный ответ 1,2,3 и 4;
11.11. Быстрое повторное накопление жидкости в плевральной полости после ее эвакуации является типичным признаком:
а) хронической недостаточности кровообращения;
б) опухоли плевры;
в) аденокарциномы бронха;
г) туберкулеза легких;
д) системной красной волчанки.
11.12. На дому диагностирован экссудативный плеврит, этиология которого не вполне ясна. Общее состояние больного относительно удовлетворительное. Ваша тактика:
а) проведение лечения на дому антибиотиками широкого спектра действия и кортикостероидными гормонами:
б) госпитализация пациента в терапевтическое отделение в порядке очередности;
в) немедленная госпитализация пациента в пульмонологическое отделение;
г) амбулаторное лечение плевральными пункциями с введением антибиотиков в плевральную полость;
д) проведение лечения на дому антибиотиками широкого спектра действия и наблюдение за больным.
11.13. На дому диагностирован экссудативный плеврит, этиология которого не вполне ясна. Общее состояние больного относительно удовлетворительное. Ваш предварительный диагноз:
б) инфаркт миокарда;
в) эмпиема плевры;
д) тромбоэмболия легочной артерии.
11.14. На дому диагностирован экссудативный плеврит, этиология которого не вполне ясна. Общее состояние больного относительно удовлетворительное. В поликлинике для подтверждения диагноза больному необходимо провести:
Туберкулезный плеврит – это воспалительный процесс плевры туберкулезного происхождения либо по-другому плеврит туберкулезной этиологии. Болезнь способна проходить в сухой форме, а так же с формированием выпота (экссудата) в плевральной полости.
Заболевание может иметь рецидивирующий, острый и хронический характер. Зачастую формируется у людей, предрасположенных к туберкулезу легких.
Поражаются оболочки, покрывающие легкие и образовывающие плевру. В организм попадает лимфогенным (через лимфу) либо гематогенным (через кровь) путем.
- Туберкулёзная эмпиема плевры
Классификация туберкулезного плеврита
Туберкулезный плеврит бывает сухим (фибринозным) и выпотным (экссудативным).
При сухом плеврите очень мало экссудата, но он богат фибрином. Образовавшийся выпот довольно стремительно расходится, а фибрин остается на плевре, со временем от него образовываются фиброзные тяжи, они закупоривают сосуды и просветы легких, тогда сухой плеврит переходит в адгезивный.
Чаще диагностируется экссудативный туберкулезный плеврит, который отличается большим количеством экссудата. Экссудативный плеврит в то же время подразделяется на:
- серозный,
- геморрагический,
- холестериновый,
- гнойный выпот.
По составу клеток подразделяется на:
- лимфоцитарный,
- эозинофильный,
- нейтрофильный.
Если уровень проницаемости капилляров в плевре резко увеличивается, то выпот преобразовывается в серозно-геморрагический либо геморрагический. При холестериновом выпоте экссудат желтоватого цвета и более густой, отличается высоким уровнем холестерина.
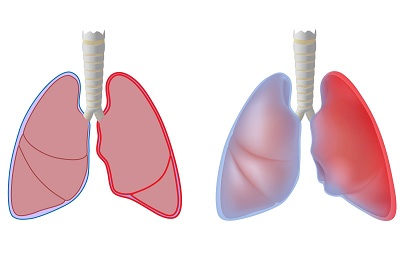
Двусторонний плеврит обнаруживается очень редко (1,5%), чаще односторонний. Также плеврит бывает:
- аллергический,
- перифокальный,
- туберкулезный,
- гнойный.
В развитии туберкулезной этиологии отличают три периода:
- Увеличение объема экссудата, что делает его симптомы более ярко выраженными.
- Стабилизация, выработка экссудата приостанавливается.
- Экссудат рассасывается, клинические признаки отступают.
Эмпиема плевры – гнойный туберкулезный плеврит, который зарождается благодаря нагноению экссудата либо при разложении плевры. Гнойному плевриту свойственно накапливание гноя в полости с поджиманием легкого.
Зачастую в гнойном содержании выявляется присутствие микобактерии туберкулеза, гнойный выпот не рассасывается.
Его можно удалить при помощи оперативного вмешательства либо он прорывается сквозь грудную стенку или бронхи. Все это приводит к тому, что листки плевры начнут утолщаться, образуются рубцы, содействуя склеиванию полости эмпиемы.

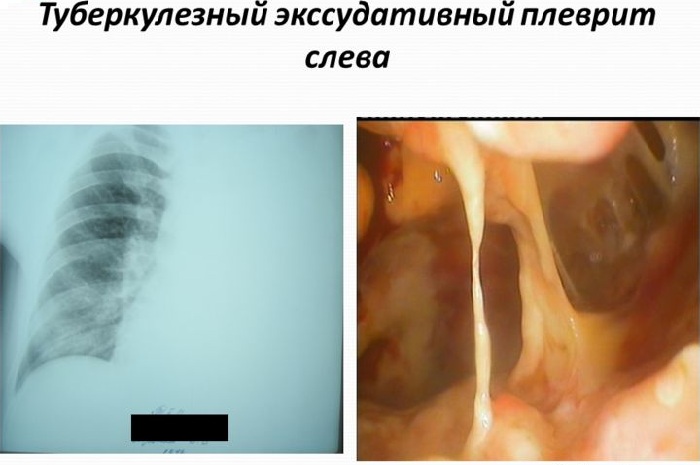
Гнойный туберкулезный плеврит характеризуется болью в области груди, ознобом, сильно повышается потливость, нередко появляется одышка. На рентгеновском снимке хорошо видно скопление жидкости.
В анализах крови повышенный уровень лейкоцитов, с большей частью молодых клеток, повышена СОЭ, развитие малокровия. Если лихорадка продолжается долго, то пациент стремительно теряет вес. При тяжелой форме нагноительного развития летальные исходы происходят в 5-15%.
При осложнениях гнойного туберкулезного плеврита происходит формирование свищей, гной прорывается в ткани и начинается заражение крови.
Причины и диагностика
Причиной заболевания становятся вредоносные бациллы, самым опасным значится палочка Коха – бактерия туберкулеза. Чаще возникает у молодых людей до сорока лет, немного чаще болеют мужчины. Возникновение болезни может произойти благодаря таким факторам:
онкология,- сахарный диабет,
- применение глюкокортикоидов,
- контакт с туберкулезными больными,
- переохлаждение,
- плохое питание,
- индивидуальная предрасположенность к туберкулезу.
По той причине, что симптомы очень похожи на признаки других болезней дыхательной системы, по внешним признакам определить туберкулезный плеврит довольно сложно.
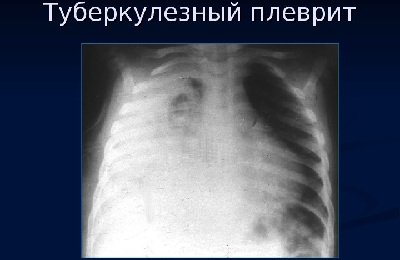
Именно поэтому основным диагностическим методом считается проведение рентгена грудной клетки. На рентгеновском снимке больного видны многочисленные белые пятна на темном фоне, наиболее часто они располагаются на верхней части легких.
При малейшем опасении на существование туберкулезного происхождения болезни пациент должен проконсультироваться с фтизиатром.

Но существуют и другие способы диагностики. Например, делается забор слюны и проводится биопсия легкого для дополнительных исследований. Наличие туберкулеза помогает диагностировать туберкулезный плеврит, так как у его бацилл есть способность сохранять некоторые свои свойства в кислотной среде. Также проводятся пробы Манту, исследование мокроты и экссудата.
При обнаружении экссудата в плевральной полости нельзя забывать, что это может быть результат осложнения туберкулеза. Именно поэтому необходимо пройти исследование органов дыхания (рентген, томография, трахеобронхоскопия).
В выпоте изредка обнаруживаются бациллы туберкулеза, хотя на плевре пораженного легкого есть много туберкулезных гранулем в виде выпуклостей, поэтому эффективней провести торакоскопию и биопсию, это будет более достоверным способом диагностики туберкулезного плеврита.
Пневмонический плеврит получает развитие вместе с воспалением легких, экссудат серозный, в несущественном объеме. Если появляется лихорадка, то это говорит о развитии гнойного выпота.
При дифференциальной диагностике туберкулезного и пневмонического плеврита необходимо принимать во внимание присутствие пневмонии легких и существование гноя в выпоте.
Раковый плеврит начинается с обнаружения метастаз в легких, дает возможность установить первичную онкологию. Наблюдается стабильное накопление выпота, независимо от его регулярного удаления.

Если в выпоте есть наличие грибка, то диагностируется микотический плеврит.
Плевральный экссудат при болезнях соединительной ткани способен обнаружиться, если первичная болезнь протекает достаточно давно и будет его начальным симптомом. Как единственное заболевание плеврит обнаруживается очень редко, по этой причине его происхождение определяется по основной болезни. Если диагностика затруднительна, то для постановки диагноза проводят биопсию плевры.
Симптомы
Сухой плеврит обычно имеет вторичную этиологию либо осложнение других болезней дыхательной системы, поэтому его признаки способны маскировать главный очаг заболевания.

Основным симптомом считаются режущие болевые ощущения в области груди, которые значительно увеличиваются во время кашля, резких движений и при тяжелом дыхании. Эти боли вынуждают больного ложиться на больную сторону, чтобы хоть как-то сдерживать движения грудной клетки.
При дыхании больного видно, что пораженная часть отстает. Также отличительным признаком является то, что при аускультации слышно звук трения плевры. Температура тела немного повышается, иногда возникает озноб, ночью повышается потливость, общая слабость. Также больного сопровождают икота, метеоризм – скопление газов желудочно-кишечного тракта, напрягаются мышцы пресса.
Развитие сухого плеврита напрямую зависит от первостепенного заболевания. У многих пациентов все симптомы исчезают через 2-3 недели, часто возвращаются рецидивами. Если у пациента сопутствующий туберкулез, то лечение долгое, причем зачастую сопровождается поступлением выпотного экссудата в плевральную полость.
При экссудативном плеврите появляются ноющие болевые ощущения с пораженной стороны грудной клетки, мучительный кашель без мокроты.
При дыхании пораженная часть отстает от здоровой, слышен звук трения плевры. По мере того, как накапливается выпот, ноющая боль заменяется ощущением тяжести, начинается одышка, зачастую начинается цианоз , посинение кожи.
Также наблюдаются общие симптомы болезни:
- недомогание,
- повышенная температура тела (при сопутствующей эмпиеме плевры – озноб),
- снижение аппетита,
- повышение потливости.
При развитии осумкованного плеврита появляются следующие признаки:
- затруднение глотания,
- отек кожа лица и шеи,
- сиплый голос.
Серозный плеврит, который спровоцирован бронхогенной онкологией, зачастую проявляется кровохарканье. Плевриты, спровоцированные волчанкой, выдают себя перикардитом , воспалительное процесс серозной оболочки сердца, заболеваниями почек и суставов. Метастатическим плевритам характерно замедленное скопление выпота, внешние симптомы не выражены.
Большое содержание выпота приводит к смещению средостения в другую сторону, нарушению дыхания – становится более поверхностным и частым, а также нарушению работы сердца и сосудов, развитие тахикардии.

К главным признакам туберкулезного плеврита можно отнести:
- режущие боли в боку,
- сухой кашель,
- повышенная (37-38 °С) либо высокая (38°С — 39°С) температура,
- недомогание,
- тяжелое дыхание.
Лечение туберкулезного плеврита
Лечение экссудативного туберкулезного плеврита проходит исключительно в стационаре противотуберкулезной больницы. Поскольку состояние таких больных довольно тяжелое, необходимо проводить диагностические и терапевтические мероприятия, которые нельзя проделать в домашних условиях.
Туберкулез и туберкулезный плеврит — это заразное заболевание, которое чаще всего передается воздушно-капельным путем, особенно если в мокроте есть микобактерии болезни.
Лечение туберкулезного плеврита начинается с назначения трех либо четырех препаратов от туберкулеза:
- Стрептомицин.
- Пиразинамид.
- Рифампицин.
- Этамбутол.
- Изониазид.
Иногда также назначается Преднизолон, который позволяет достичь предотвращения накопления экссудата. Если же формирование выпота продолжается, то осуществляются дополнительные плевральные пункции с впрыскиванием антибиотиков в полость плевры. Для ускорения расправления легкого и образования сращений листков плевры способствует дренирование плевральной полости.
Когда начинается рассасывание выпота, используются:
- НПВС (нестероидные противовоспалительные средства),
- электрофорез,
- гимнастика для дыхания.
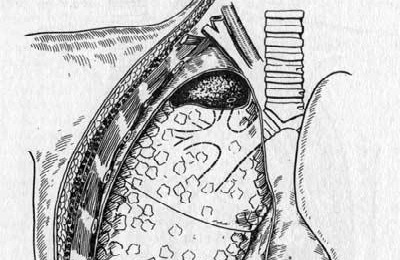
Если образовался бронхоплевральный свищ, то есть необходимость провести оперативное вмешательство.
При скоплении значительного объема жидкости в плевральной полости назначается плевральная пункция, с ее помощью и выводится экссудат, часто необходимо несколько таких мероприятий. Делается это с целью предупреждения формирования рубцов в полости плевры.
Спустя три месяца после начала лечения определяется достигнутый эффект, если он неудовлетворительный, то происходит замена одних антибиотиков на другие. В общей сложности терапия туберкулезного плеврита продолжается не менее 6-9 месяцев.
Особенно в этот период времени больным необходима хорошая пища с достаточным количеством белка, но с уменьшенным добавлением соли, также необходимо употреблять витамины.
Не следует пить разнообразные травяные отвары, следуя методам народной медицины, так как есть необходимость снизить количество употребляемой жидкости в связи с выделением плеврального экссудата. В период лечения более целесообразно будет принимать лекарственные препараты, назначенные врачом.
При терапии туберкулёзной эмпиемы плевры первоначально требуется приостановить разрушение тканей. Каждый день выполняется выведение гноя, плевральная полость обрабатывается антисептиком, впрыскивается антибиотик. Если положительных результатов в ходе лечения не наблюдается либо гнойный плеврит хронической стадии, то необходимо прибегнуть к хирургическому вмешательству.
Для профилактики болезни проводят вакцинацию и туберкулинодиагностику у детей, взрослые каждый год должны проходить флюорографию и избегать контакта с больными людьми.
Тестовый контроль по фтизиатрии для фельдшеров
Скачать:
| Вложение | Размер |
|---|---|
| tuberkulez_testy.docx | 22.98 КБ |
Предварительный просмотр:
Для специальности 060101.52 лечебное дело
Рассмотрена и утверждена
На заседании ЦМК специальных дисциплин
1. Достоверный признак легочного кровотечения
- приступообразный кашель, кровохарканье, бледность кожи
- выделение пенистой алой крови с кашлевыми толчками
- рвота с примесью крови или типа кофейной гущи, тахикардия
- бледность кожных покровов, снижение артериального давления
2. К неотложным состояниям при туберкулезе легких относятся
1. астматический статус
2. кардиогенный шок
3. спонтанный пневмоторакс
4.отек головного мозга
3. . Тактика фельдшера при появлении у пациента алой пенистой крови при кашле вне лечебного учреждения
- амбулаторное наблюдение
- направление в поликлинику
- введение спазмолитиков
- срочная госпитализация
4.Спонтанный пневмоторакс это:
1.появление жидкости в полости перикарда
2. появление свобоного воздуха в плевральных полостях
3.выделение алой пенистой крови с кашлем
4.появление крови в плевральных полостях
5..Инструментальный метод, применяемый для диагностики туберкулезного менингита:
1. стернальная пункция;
2. плевральная пункция;
3.спинномозговая пункция;
4. все выше перечисленное.
6. При спонтанном пневмотораксе больные предъявляют жалобы на:
- общую слабость, субфебрильную температуру тела, редкий кашель
- головную боль, тошноту, рвоту
- боль в грудной клетке, одышку, сухой кашель
- боль в животе, жидкий стул, сухость во рту
7.Легочное кровотечение чаще возникает при
2. фиброзно-кавернозном туберкулезе легких
3. очаговом туберкулезе легких
8. Метод диагностики применяемый при спонтанном пневмотораксе
- ренгенография грудной клетки
9.. Осложнение, возникающие при подкожном введении вакцины БЦЖ
1. холодный абсцесс:
2. келоидный рубец;
3. язва;
4. лимфаденит.
10. установите соответствие:
А активная
Б неактивная
- рассасывание
- рубцевание
- распад
- уплотнение
- инфильтрация
- обсеменение
- обызвествление
ПРОТИВОПОКАЗАНИЯ РЕВАКЦИНАЦИИ БЦЖ
А абсолютные
Б относительные
- инфицированность туберкулезом
- простудные заболевания
- острый лейкоз
- вирусный гепатит
- пневмония
12. Кровоостанавливающие препараты
1.мукалтин, ампициллин, эуфиллин
2. дицинон, кальция хлорид, аминокапроновая кислота
3 изониазид, рифампицин. этамбутол
4 преднизолон, дексаметазон, курантил
13. Закончите предложение . Выделение мокроты с прожилками крови или окрашенной кровью мокроты до 50 мл/сут,-….
1 При казеозной пневмонии выявленной у больного на дому необходимо
1 провести дезинфекцию, ввести анальгин. вызвать участкового терапевта
2. госпитализировать на общественном транспорте в терапевтический стационар
3.сделать в/м амикацин, вызвать фтизиатора на дом
- санитарным транспортом госпитализировть больного в туберкулезный стационар
2. Кровохарканье это:
1 выделение алой, пенистой крови с кашлевыми толчками
2.рвота с примесью крови или кофейной гущей
3.появление прожилок крови в мокроте
4.появление прожилок крови в отделяемом из носа
3. . К неотложным состояниям при туберкулезе легких относятся
1. дегидратационный шок
2. кардиогенный шок
3. легочное кровотечение
4.отек головного мозга
4.При каких заболеваниях кроме туберкулеза легких может быть легочное кровотеченние
2. экссудативный плеврит
5. . Достоверный признак легочного кровотечения
- приступообразный кашель, кровохарканье, бледность кожи
- выделение пенистой алой крови с кашлевыми толчками
- рвота с примесью крови или типа кофейной гущи, тахикардия
- бледность кожных покровов, снижение артериального давления
6.Спонтанный пневмоторакс. при проведении аукультации легких
1.дыхание везикулярное хрипы не выслушиваются
2.дыхание резко ослабленное, не выслушивается на стороне поражения
3.дыхание жесткое, большое количесво влажных хрипов на стороне поражения
4.дыхание жесткое , единичные сухие хрипы, на стороне поражения
7 . Тактика фельдшера при появлении у пациента алой пенистой крови при кашле вне лечебного учреждения
- амбулаторное наблюдение
- направление в поликлинику
- введение спазмолитиков
- срочная госпитализация
8. Какая фаза туберкулезного воспаления сопровождается наиболее массивным выделением МБТ?
1. рубцевания,
2. рассасывания
3. петрификации
4. распада
5. инфильтрации
9.. Возможные осложнения на введение БЦЖ:
1. келоидный рубец;
2. холодный абсцесс;
3. лимфаденит;
4. все выше перечисленное.
А этиотропная
Б патогенетическая
В симптоматическая
- дицинон
- рифампицин
- этамбутол
- аевит
- либексин
- канамицин
- настойка женьшеня
А диагностическая
Б профилактическая
В лечебная
- вакцинация БЦЖ-М
- ревакцинация против туберкулеза
- искусственный пневмоторакс
- проба Манту
- вакцинация БЦЖ
- введение стрептомицина
12. основной метод лечения при спонтанном пневмотораксе
1.внутримышечное введение антибиотиков
2.применение сердечных гликозидов
3.наложение дренажа по Белау, плевральная пункция
4.введение кровоостанавливающих препаратов
Полость в легком, образованная в результате туберкулезного распада, – .
14.введение воздуха в брюшную полость для подъема и ограничения подвижности диафрагмы и иммобилизации легких,-…
Читайте также:


