Динамика заболеваемости туберкулез у детей

Предупреждение заражения туберкулезом детей и подростков является одной из важнейших задач здравоохранения. Приоритетом должна стать вакцинопрофилактика и своевременное раннее выявление туберкулезного процесса с использованием инновационного диагностическ
Prevention of tuberculosis infection in children and teenagers is one of the most important tasks of public health. Vaccine prophylaxis and timely early reveal of tubercular process using an innovative diagnostic method Diaskintest, must become a priority.
Заболеваемость детей туберкулезом считается важным прогностическим эпидемиологическим показателем, отражающим общую эпидемическую ситуацию по туберкулезу в регионе. Это связано с тем, что туберкулез у детей возникает чаще всего непосредственно после контакта с источником инфекции [1].
Проведенный анализ эпидемиологических показателей по туберкулезу (источники: государственные формы РФ № 8 и № 33, население — формы № 1 и № 4) в период с 1992 по 2001 гг. в целом по Российской Федерации показал рост регистрируемой заболеваемости туберкулезом детей в возрасте 0–14 лет более чем вдвое (с 9,4 до 19,1 на 100 тыс. детского населения). В последующие пять лет показатель заболеваемости практически перестал меняться, отмечались лишь небольшие колебания в пределах 16,2–16,4 на 100 тыс. в пределах 95-процентного доверительного интервала. В 2008 г. заболеваемость туберкулезом в России снизилась до 15,3 на 100 тыс. населения, а затем снова стабилизировалась на уровне 14,7–15,3 на 100 тыс. детей. За последние два года было отмечено стабильное увеличение показателя регистрируемой заболеваемости детей туберкулезом с 14,6 в 2009 г. до 16,3 на 100 тыс. детей в 2011 г. (3545 впервые выявленных детей в возрасте 0–14 лет). Доля детей младше 14 лет в структуре показателя заболеваемости всего населения (форма № 8 гос. статистики РФ) снизилась от 3,8% (1999 г.) до 2,7% в 2009 г. и до 3,2% в 2011 г. Заболеваемость детей в возрасте 15–17 лет регистрируется более достоверно, чем детей младше 14 лет, поскольку у первых преобладают выраженные формы туберкулеза, сопровождающиеся значительными рентгенологическими изменениями и бактериовыделением. Значительная часть подростков проходит профилактические осмотры в связи с обучением в организованном коллективе и необходимостью определения пригодности к военной службе. У подростков, в отличие от детей в возрасте 0–14 лет, рост заболеваемости наблюдался до 2005 г. В период 2002–2005 гг. показатель заболеваемости подростков вырос с 32,7 до 40,5 на 100 тыс. населения, незначительно меняясь в пределах 95-процентных доверительных интервалов, и в 2011 г. заболеваемость подростков туберкулезом составила 30,9 на 100 тыс. населения. При анализе заболеваемости детей туберкулезом по федеральным округам отмечено, что на востоке страны, в Сибирском и Дальневосточном федеральных округах значение данного показателя почти вдвое выше, чем на Урале, в центральных, южных и западных субъектах Российской Федерации. Эти сведения еще раз подтверждают факт существенно более тревожной эпидемиологической ситуации по туберкулезу на востоке России, чем в других ее регионах [2].
Существенные различия в значениях показателя в субъектах РФ часто не могут быть объяснены течением эпидемического процесса и не связаны с социально-экономическими и климатогеографическими особенностями регионов, а определяются организационно-методическими характеристиками системы профилактических и лечебно-диагностических мероприятий, проводимых среди детско-подросткового населения, что подтверждается изучением структуры впервые выявленного туберкулеза.
Такая же тенденция к снижению выявляемости заболевания наблюдается у детей с поражениями периферических лимфатических узлов — с 168 больных в 1997 г. до 68 чел. в 2011 г., что свидетельствует о снижении количества профилактических осмотров детей из групп риска по заболеванию данной локализации.
На этом фоне продолжает увеличиваться число детей с костно-суставным туберкулезом — 127 детей в 2011 г. против 98 чел. в 1997 г. В целом в 2011 г. среди детей младше 14 лет, больных внелегочным туберкулезом, преобладает костно-суставной туберкулез (40,2%). Данная форма туберкулеза в 80% случаев отмечена в возрасте до года, что можно объяснить БЦЖ-этиологией (БЦЖ — бацилла Кальметта–Герена (Bacillus Calmette–Guerin, BCG; Mycobacterium bovis BCG) процесса (поствакцинальные БЦЖ-оститы, не подтвержденные бактериологически и не идентифицированные БЦЖ штаммы Mycobacterium tuberculosis (МБТ)).
Отсутствие роста тяжелых генерализованных форм туберкулеза и туберкулезного менингита у малышей, признанного индикатора эффективности вакцинации, показывает высокое качество профилактических мероприятий в данной возрастной группе. Согласно статистическим показателям, после снижения случаев туберкулезного менингита в 2005–2006 гг., последние четыре года частота данной патологии сохраняется примерно на одном и том же уровне (в 1997 г. — 38 случаев, в 2005 г. — 27 случаев, в 2006–2010 гг. — 20–23 случая).
Смертность от туберкулеза у детей крайне низка: она составляет в последние годы около 0,08 на 100 тыс. детского населения (13 случаев по РФ в 2011 г.).
Таким образом, структура и локализация туберкулеза у детей существенно отличаются в разных возрастных группах, при этом структура впервые выявленного туберкулеза отражает работу органов здравоохранения в регионах по профилактике и раннему выявлению заболевания. Все вышеизложенное обосновывает необходимость поиска новых подходов в работе фтизиатров в данном направлении.
В Российской Федерации в течение многих десятилетий проводится большая планомерная работа по предупреждению туберкулеза у детей. Разработана и применяется целая система противотуберкулезных мероприятий. Оказание противотуберкулезной помощи детям и подросткам имеет главным образом профилактическое направление — предупреждение заражения туберкулезом, своевременное выявление впервые инфицированных, диспансерное наблюдение детей и подростков с повышенным риском заболевания туберкулезом и больных туберкулезом с целью предупреждения развития болезни. Изучение влияния факторов риска на общий показатель заболеваемости детей туберкулезом позволило нам выявить определенные закономерности, которые вызывают особую тревогу.
В целом в противотуберкулезных учреждениях на конец 2011 г. наблюдалось 630 496 детей и подростков из всех групп риска по заболеванию туберкулезом (IV и VI группы диспансерного учета (ГДУ)), или 24 ребенка младше 17 лет среди каждой тысячи детей данного возраста (2,4% населения данного возраста). Несмотря на большие материальные затраты государства на работу с данной группой населения, заболело туберкулезом 1315 детей и подростков, что составило 211,5 чел. на 100 тыс. среднегодовой численности контингентов рассматриваемых ГДУ. За последние годы в России сохраняется высокая заболеваемость детей из туберкулезных очагов, которая достигла 546,2 случая к 2011 г. (1/10 от всех заболевших детей). Показатель заболеваемости детей из контактов с бактериовыделителями в 2011 г. превысил заболеваемость в этих возрастных группах в целом по Российской Федерации в 30 раз, подростков — в 25 раз. Высокая заболеваемость детей и подростков из туберкулезных очагов должна настораживать фтизиатров и требовать пересмотра подходов к методике проведения профилактических мероприятий в этой группе лиц.
Первичное инфицирование детей микобактериями туберкулеза отражается в численности VIA ГДУ. Ежегодная доля выявления таких детей составляет чуть более 1% населения в возрасте 0–17 лет (1,2% в 2011 г.). Важной причиной развития туберкулеза в данной группе диспансерного учета служит неэффективная химиопрофилактика. Как правило, химиопрофилактика проводится одним противотуберкулезным препаратом амбулаторно и в короткие сроки, что оказывается недостаточным для предотвращения развития туберкулезного процесса — наступает лишь отграничение специфического воспаления с формированием мелких кальцинатов.
Особенность детского организма заключается в возможности самопроизвольного излечения от туберкулеза путем отграничения очага воспаления с последующим формированием на месте поражения петрификатов или фиброза окружающей ткани. Данный исход туберкулеза наиболее часто наблюдается при поражении лимфатических узлов, печени и селезенки. Дети с остаточными посттуберкулезными изменениями выявляются при рентгенологическом обследовании по поводу положительной чувствительности к туберкулину на 2 ТЕ (туберкулиновые единицы) или другой патологии. По этой причине о качестве диагностической работы среди детско-подросткового населения в Российской Федерации можно судить на основе сведений о доле детей в возрасте 0–17 лет, взятых на учет в IIIA ГДУ по отношению ко всем впервые выявленным детям и подросткам. В целом по стране ежегодно регистрируется около 1 тыс. детей младше 14 лет с остаточными посттуберкулезными изменениями. Только в 2011 г. выявлено 1355 детей с туберкулезом в фазе обратного развития, при этом доля взятых на учет в IIIА ГДУ по отношению к впервые выявленным детям последние два года изменяется в пределах 23–25%. Заметим, что если туберкулезный процесс выявлять своевременно, то официальные статистические показатели заболеваемости детей туберкулезом в РФ увеличатся почти на треть. Самоизлечение от туберкулеза с формированием кальцинатов и рубцовых изменений в очаге поражения часто является неполноценным. У детей сохраняются признаки туберкулезной интоксикации, что может быть одной из причин развития вторичного туберкулеза в подростковом периоде и у лиц молодого возраста. В будущем у таких пациентов возможна реактивация процесса (особенно в подростковом и молодом возрасте), требующая хирургического лечения путем удаления больших остаточных посттуберкулезных изменений.
Острой проблемой в стране является ВИЧ-инфекция. К сожалению, в современных условиях мы не можем защитить ребенка как от инфицирования ВИЧ, так и от последующего заболевания туберкулезом. Если еще 10 лет назад данная сочетанная патология встречалась в единичных случаях, то в настоящее время она диагностируется значительно чаще: только в 2011 г. выявлен 101 ребенок.
Из изложенного следует, что туберкулез у детей и особенно подростков является серьезной проблемой в РФ. Сохраняющиеся высокие показатели заболеваемости в группах риска по туберкулезу требуют пересмотра существующих принципов проведения профилактических мероприятий и серьезной коррекции всей системы противотуберкулезной помощи детям и подросткам.
Основным методом специфической профилактики туберкулеза является иммунизация вакцинами БЦЖ и БЦЖ-М.
По данным Роспотребнадзора охват иммунизацией БЦЖ новорожденных детей в Российской Федерации в 2010 г. составил 93%, всего вакцинировано 1 625 791 детей в возрасте 1 года. Наиболее низкий охват вакцинацией БЦЖ отмечался в Москве (77%), Санкт-Петербурге (80%) и Республике Ингушетия (82%). Первой ревакцинацией было охвачено только 18% детей в возрасте 7 лет, а второй ревакцинацией — 8%. Представленные данные показывают, что иммунизация детей вакциной БЦЖ в целом по Российской Федерации проводится удовлетворительно. Достаточный охват вакцинацией новорожденных позволяет защитить детей от тяжелых генерализованных форм заболевания и смертности малышей от туберкулеза. Крайне низкий охват ревакцинациями БЦЖ обоснован высоким уровнем инфицированности МБТ и необходимостью усиления работы по выявлению наиболее угрожаемой группы населения и проведения в этой группе качественных профилактических мероприятий, позволяющих защитить от развития локального туберкулезного процесса. Одна из проблем иммунизации вакциной БЦЖ — риск возникновения поствакцинных осложнений. Вакцины БЦЖ и БЦЖ-М, как любая живая вакцина, могут вызывать туберкулезный процесс как в месте введения вакцины, так и в виде генерализованных форм заболевания. Дети с осложненным течением вакцинации БЦЖ получают лечение противотуберкулезными препаратами и должны наблюдаться у фтизиатра. Дети с развившимися поствакцинными осложнениями с 2005 г. наблюдаются в V ГДУ. В 2011 г. было впервые взято на учет 607 детей с осложненным течением вакцинации БЦЖ, из них в возрасте 0–14 лет — 589, а в возрасте 15–17 лет — 15 чел. Тяжелые осложнения вакцинации БЦЖ (генерализованная и диссеминированная БЦЖ-инфекция, требующая лечения в условиях стационара) имели место у 159 детей и, как правило, связаны с нарушениями в иммунной системе организма ребенка.
Таким образом, проблема осложнений при вакцинопрофилактике туберкулеза остается актуальной до настоящего времени и требует дальнейшего изучения, но это не является поводом для пересмотра политики в области первичной вакцинации БЦЖ.
В последние десятилетия туберкулинодиагностика является основным методом массового скринингового обследования детей и подростков на туберкулез для выявления специфической сенсибилизации организма. В целом по Российской Федерации на 2011 г. методом туберкулинодиагностики было обследовано около 91,2% детей в возрасте 0–14 лет. В среднем по России эффективность туберкулинодиагностики как метода выявления туберкулеза у детей в возрасте 0–14 лет составила 0,1 выявленных больных туберкулезом на 1 тыс. обследованных детей. Несмотря на достаточно хороший охват детского населения с помощью туберкулинодиагностики выявляется чуть меньше половины (48,1%) детей младше 17 лет. Ежегодно в стране на учет в противотуберкулезные диспансеры (ПТД) по VI группе берется до полумиллиона детей, которые получают профилактическое лечение. Однако, несмотря на затраченные государственные ресурсы, показатель заболеваемости в данной когорте превышает общую заболеваемость детей в 5 раз (в 2011 г. заболеваемость детей в VI группе учета ПТД составила 240 на 100 тыс. соответствующей группы). Столь низкая эффективность метода туберкулинодиагностики требует разработки показаний для дифференцированного его использования при профилактических осмотрах либо поиска новых путей для выявления больных туберкулезом детей.
Заключение
Проведенный анализ эпидемической ситуации в стране показал, что туберкулез у детей и особенно подростков является серьезной проблемой. Туберкулез у детей в XXI веке отличается от подобных проблем в предыдущие годы и требует пересмотра общепринятых мероприятий как в общей педиатрической службе, так и у фтизиатров. Учитывая существующие приоритеты в работе с детским населением, важен дифференцированный подход в работе фтизиопедиатрической и общей лечебной служб в вопросах профилактики и раннего выявления заболевания.
Сегодня закладывается здоровье нации, связанное с туберкулезом, на несколько поколений вперед. Поэтому предупреждение заражения туберкулезом детей и подростков является одной из важнейших задач здравоохранения и государства. В этой связи необходимо разработать соответствующие проекты, направленные на предупреждение заражения туберкулезом и на улучшение диспансерного наблюдения детей и подростков.
Приоритетом должна стать вакцинопрофилактика у неинфицированных МБТ в раннем возрасте и своевременное раннее выявление туберкулезного процесса с использованием инновационного диагностического метода Диаскинтест, а также полноценное профилактическое лечение детей при подтверждении активной туберкулезной инфекции.
Для совершенствования профилактических мероприятий важной задачей специалистов по детскому туберкулезу является защита ребенка от больных заразными формами туберкулеза, поэтому необходимо изменить систему изоляции больного на период лечения и улучшение системы профилактического лечения ребенка из групп риска в условиях санаторно-оздоровительных учреждений.
Литература
- Аксенова В. А. Инфицированность и заболеваемость туберкулезом детей как показатель общей эпидемиологической ситуации по туберкулезу в России // Проблемы туб. 2002. № 1. С. 6–9.
- Туберкулез в Российской Федерации. Аналитический обзор статистических показателей по туберкулезу, используемых в Российской Федерации. 2011. С. 223.
- Arend S. A., Franken W. P., Aggerbeck H. et al. Double-blind randomized Plhase I study comparing rdESAT-6 to tuberculin as skin test reagent in the diagnosis of tuberculosis infection // Tuberculosis. 2008. V. 88. P. 249–261.
- Brosch, R., Gordon S. V., Billault A., Gamier T., Eiglmeier K., Soravito C., Barrel B. G., Cole S. T. Use of Mycobacterium tuberculosis H37 Rv bacterial artificial chromosome library for genome mapping, sequencing, and comparative genomics // Infect. Immun. 1998. V. 66. Р. 2221–2229.
- Harboe M., Oettinger T., Wiker H. G., Rosenkrands I., Andersen P. Evidence for occurrence of the ESAT-6 protein in Mycobacterium tuberculosis and virulent Mycobacterium bovis and for its absence in Myco-bacteriuin bovis BCG // Infect. Immun. 1996. V. 64. Р. 16–22.
- Dfel P., Nienhaus A., Loddenkemper R. Cost effectiveness of interferon-gamma release assay screening for latent tuberculosis infection treatment in Germane // Chest. 2007. V. 131. P. 1424–1434.
В. А. Аксенова, доктор медицинских наук, профессор
Т. А. Севастьянова, кандидат медицинских наук
НИИ фтизиопульмонологии ГОУ ВПО Первого МГМУ им. И. М. Сеченова, Москва
Детский туберкулез остается актуальной проблемой современности. В 2007 году общее количество зараженных этой болезнью подростков и дошкольников, по данным официальной статистики, уменьшилось. Однако ситуация не содействует появлению оптимистичных прогнозов – из года в год туберкулез приобретает все более опасные формы и ставит под угрозу жизни и здоровье детей, возрастом до 4 лет. Одним из возможных путей решения этой проблемы является повышения внимания к ней, в частности, улучшение материально-технического обеспечения противотуберкулезных учреждений, состояние которых на сегодняшний день далеко от идеального.
Туберкулез остается Ахиллесовой пятой , несмотря на то, что сегодня вокруг этой проблемы наблюдается намного меньший ажиотаж, чем, скажем, пять – десять лет назад. Не удивительно, ведь пик заболеваемости туберкулезом нашей стране наблюдался еще в 1998 году, после чего волна заражения начала медленно спадать, а с ней – беспокойство и осторожность украинских граждан.
Между тем проблема, к сожалению, от этого не потеряла своей актуальности и опасности. Специалисты констатируют: в нашей стране на сегодняшний день сохраняется состояние эпидемии туберкулеза.
На конец 2007 года количество умерших от этой болезни превысило 10 тысяч человек, а количество впервые выявленных больных – 37 тысяч человек, что лишь на 4,1% меньше, сравнительно с 2006 годом. Как видим, положительные тенденции не имеют надежного основания под ногами. К величайшему сожалению, эта проблема удваивается, когда речь заходит о детском туберкулезе. В прошлом году общее количество детей, пораженных болезнью, составило 2,5 тысячи.
По словам специалиста, ежегодный риск развития туберкулеза у взрослого человека, инфицированного микобактериями (палочка Коха), составляет 0,4%, а у детей возрастом от одного до четырех лет – 23%. Беспокоит то, что самыми незащищенными являются грудные дети. Риск развития туберкулеза у малышей возрастом до одного года – 40%. Кстати, анализ динамики абсолютного количества заболевших туберкулезом детей по возрасту и полу разрешил констатировать в 2007 году существенное увеличение случаев как среди мальчиков, так и среди девочек возрастом до четырех лет.
Количество больных с деструкцией в легких значительно превышает количество людей, у которых выявлены выделения бактерий. А это, по словам экспертов, является прямым свидетельством того, что проведение микробиологической диагностики находится на недопустимо низком уровне. Огромные сложности в нашей стране возникают и с получением патологического материала, т.е. мокроты у больных детей.
С одной стороны, уже стало тенденцией заражения маленьких украинцев стойкими к медицинским препаратам формами туберкулеза. В то же время, с другой стороны, данные о количестве больных с мультирезистентным туберкулезом отсутствуют.
Детей и подростков с латентной формой этого недуга сегодня 186 тысяч, и это уже, независимо от масштабов государства и количества населения, является огромной проблемой. Развитию болезни в значительной мере содействует не только недостаток внимания к этой проблеме со стороны государства, но и равнодушие родителей. Многие уверены, что их ребенок вполне защищен, а прививка может ему только навредить.
Специалисты отмечают, что именно такая уверенность удваивает риск, степень которого не зависит от благосостояния, социального статуса и образа жизни семьи, в которой растет ребенок. Не обязательно жить в сыром подвале или катакомбах, чтобы заболеть туберкулезом. Далеко ходить не нужно – в больших городах, например, перебывает много больных мигрантов, которые могут заразить этим недугом ребенка. Что и говорить уже о детских садиках, школах, местах общественного питания и городской транспорт. Следует указать, что позже, когда туберкулез начинает приобретать активную форму, выявить его признаки у ребенка намного труднее, чем у взрослого человека. Типичные для последней симптомы, как лихорадка, обильное потовыделение ночью, постепенная потеря массы тела, у детей могут отсутствовать. А явный вестник туберкулеза – кашель – признак, который появляется слишком поздно.
На ранней стадии о наличии туберкулеза у ребенка свидетельствует повышенная утомляемость, раздраженность, головная боль, снижение аппетита, отек лимфатических узлов, тахикардия. У малышей – болезнь выражается через боль в брюшной полости, увеличение размеров печени, повышение температуры. Однако такие же симптомы характерны и для других болезней. Свидетельствовать о том, что ребенок страдает туберкулезом, может лишь положительная проба Манту – проверка чувствительности организма к туберкулину – в объединении с выше указанными симптомами.
Также, если речь идет о туберкулезе легких, обнаружить болезнь поможет обязательная флюорография. Но и она, и проба Манту является скрининговыми обследованиями, обязательными для всех граждан. В то же время на поздней стадии идентифицировать больного ребенка среди инфицированных может лишь анализ мокроты на наличие в ней микобактерий.
Однако усложняет ситуацию тот факт, что особенностью заболеваемости туберкулезом среди детей, в отличие от взрослых, является соотношения поражения легких и внелегочного туберкулеза. И здесь показатели далеко не радужные.
В 2007 году данное соотношение составляло 35% к 65%. Статистика свидетельствует, что в структуре заболеваемости детей внелегочным туберкулезом 74% составляет туберкулез органов дыхания и 26% – туберкулез других органов. В последнем случае наиболее распространены ТБ костно-суставной системы и периферических лимфатических узлов. При этом у детей ТБ костно-суставной системы в прошлом году возрос на 14%.
Между тем, отличается уровень и количество лечебных и профилактических мероприятий в разных регионах нашей страны. И этот вопрос остается одним из самых болезненных в контексте детского туберкулеза. За последний год количество детских туберкулезных больниц осталось неизменным. Самостоятельные стационарные больницы функционируют лишь в Луганской (стационар на 100 кроватей), Херсонской (100 кроватей) и Черновицкой (25 кроватей) областях. В Киеве работает стационар на 140 кроватей, средняя занятость которых в прошлом году составляла почти 296 дней. Сейчас подготовлено к открытию детское туберкулезное отделение в Кировоградской области и решается вопрос об обособлении детского отделения от взрослого в Хмельницкой области.
Что же касается санаторных учреждений для детей, их сеть на конец прошлого года состояла из 51 учреждения. Кроме недостаточного количества противотуберкулезных больниц и санаториев, большой проблемой является отсутствие во многих областях консультативной работы детского фтизиатра при центрах СПИДа. Между тем, по статистике, в последнее время увеличивается количество больных туберкулезом среди ВИЧ – инфицированных детей.
По словам Ивана Григорьевича Ильницкого, заведующего кафедрой фтизиатрии Львовского национального медицинского университета имени Данила Галичского, именно такой контингент нуждается в повышенном внимании. Эксперт уверяет, что, кроме них, в двойной заботе нуждаются в дети, члены семей которых больны ТБ, а также лица с наличием отягощенных соматических факторов, как-то сахарный диабет, хронические заболевания и др.
Однако для этого следует исправить целый ряд ошибок и решить ряд вопросов, большинство из которых связаны с усовершенствованием и расширением ассортиментов материально-технического оборудования и лечебных средств для больных детей. Не менее важным аспектом являются повышение профессионального уровня работников общей лечебной сети (педиатров, семейных врачей, поликлинических специалистов) касательно вопросов диагностики, лечения и профилактики ТБ по программе последипломного образования.
Если же вопросу туберкулеза и в дальнейшем будет уделяться недостаточно внимания, последствия могут быть самыми печальными.
За последние 15 лет во многих странах возросли заболеваемость и распространенность туберкулеза. Отчасти это было обусловлено пандемией СПИДа:: ВИЧ-инфекция является одним из факторов риска туберкулеза у инфицированных Mycobacterium tuberculosis взрослых. Неспособность остановить распространение туберкулеза — один из важнейших недостатков общественного здравоохранения как в развитых, так и в развивающихся странах.
Терминология, описывающая разные стадии туберкулеза, довольно запутанна, но она отражает патогенез заболевания. Заражение туберкулезом происходит, когда ребенок находится в одном помещении со взрослым больным. При попадании Mycobacterium tuberculosis в легкие ребенка клинические проявления инфекции не возникают, а туберкулиновая проба остается отрицательной. Со временем у некоторых зараженных детей происходит вираж туберкулиновых проб. Взрослым на этой стадии инфекции лечение обычно не проводят, однако детям оно необходимо, поскольку у них высок риск быстрого развития болезни.
На стадии латентной инфекции в легких (и, возможно, в других тканях) происходит размножение Mycobacterium tuberculosis, туберкулиновая проба положительна, но рентгенограмма грудной клетки нормальная либо выявляет один лишь первичный очаг (аффект) туберкулеза. Клинических проявлений болезни нет. Всем детям и большинству взрослых на этой стадии болезни показано лечение для предотвращения развития активного туберкулеза.
Об активном туберкулезе говорят при появлении симптомов легочного или внелегочного туберкулеза — клинических, рентгенологических либо обнаруженных другими диагностическими методами.
У детей риск активного туберкулеза определяется двумя факторами. Во-первых, это вероятность контактов с больными туберкулезом, которая зависит главным образом от окружения и условий жизни. Во-вторых, это способность иммунной системы ребенка сдерживать развитие инфекции и не давать ей проявляться. Без надлежащего лечения активный туберкулез развивается у 5—10% инфицированных взрослых с нормальным иммунитетом. У детей младшего возраста риск существенно выше: в отсутствие лечения клинические или рентгенологические симптомы туберкулеза возникают примерно у 40% грудных детей. Медикаментозная профилактика туберкулеза у детей и подростков еще более эффективна, чем у взрослых.
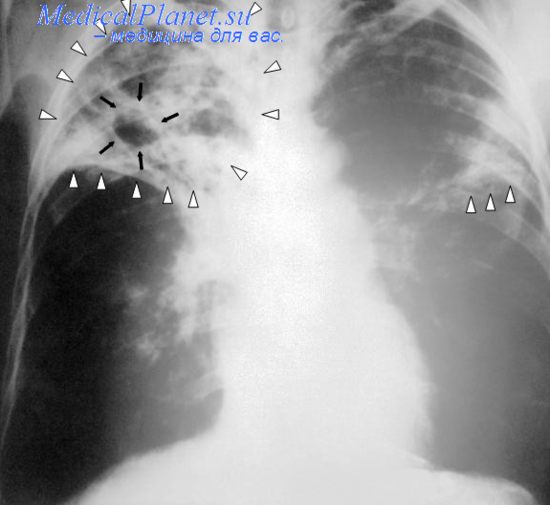
Около 60% случаев туберкулеза среди детей приходится на возраст младше 5 лет. В возрасте от 5 до 14 лет заражение Mycobacterium tuberculosis редко приводит к развитию болезни, и заболеваемость туберкулезом в этой возрастной группе минимальна. Мальчики и девочки болеют туберкулезом одинаково часто, в то время как среди взрослых больных преобладают мужчины. К факторам, увеличивающим риск развития туберкулеза после заражения, относятся возраст менее 2 лет, ВИЧ-инфекция, другие иммунодефициты, иммуносупрессивная терапия и истощение.
В США большинство детей заражаются туберкулезом дома, но наблюдаются и эпидемические вспышки, центром которых служат начальные и средние школы, детские сады, церкви, школьные автобусы и магазины. В США, как и в других странах, детская заболеваемость туберкулезом существенно выше среди этнических меньшинств, представителей цветных рас и малоообеспеченных слоев населения: примерно 85% случаев приходится на долю негров, латиноамериканцев, азиатов, индейцев, эскимосов и алеутов.
Пандемия СПИДа имела два важных последствия для эпидемиологии детского туберкулеза. Прежде всего оказалось, что взрослые, инфицированные одновременно ВИЧ и туберкулезом, могут заражать детей Mycobacterium tuberculosis, при этом у части зараженных детей развивается активный туберкулез. Во-вторых, у ВИЧ-инфицированных детей выше риск развития активного туберкулеза после заражения. Исследования показывают, что заболеваемость детей туберкулезом и распространенность туберкулеза среди ВИЧ-инфицированных взрослых растут параллельно. Многие случаи туберкулеза среди ВИЧ-инфицированных детей, по-видимому, остаются нераспознанными из-за сходства клинических проявлений заболевания с симптомами других оппортунистических инфекций и трудностей подтверждения диагноза бактериологическими методами. Больным туберкулезом детям показано серологическое исследование на ВИЧ, поскольку эти две инфекции тесно взаимосвязаны.
При контакте с инфицированными биологическими жидкостями (мочой, отделяемым из свищей) передача возбудителя происходит редко.
Среди больных туберкулезом наиболее заразны те, у кого в мокроте обнаруживают кислотоустойчивые палочки (Mycobacterium tuberculosis). Однако взрослые могут быть заразны и при отрицательных результатах этого анализа. Многочисленные эпидемиологические исследования показывают, что при типичном течении туберкулеза легких дети практически никогда не заражают других детей и взрослых. Каверны у них образуются чрезвычайно редко, а в отсутствие каверн бронхиальная слизь содержит очень мало микобактерий. При кашле дети редко выделяют мокроту, а сила кашлевого толчка недостаточно велика для распыления инфекционных частиц в воздухе. Вместе с тем подростки с вторичным туберкулезом легких (особенно при наличии каверн или обширных очагов) способны заражать других людей. При обнаружении туберкулеза легких у ребенка в стационаре многие врачи стремятся сразу же его изолировать, особенно если родители и другие взрослые посетители еще не обследованы на туберкулез. Эта мера предосторожности является излишней: риск передачи туберкулеза от детей минимален.
Читайте также:
- Маска медицинская для защиты от туберкулеза
- Что такое алгоритм при туберкулезе
- Какой рентгенологический синдром типичен для милиарного туберкулеза
- Неправильная лихорадка встречается при туберкулезе
- Актуальные вопросы борьбы с туберкулезом
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

