Увеличение селезенки при малярии
Малярия является одной из наиболее опасных болезней человека. Малярийные плазмодии передаются человеку через укусы инфицированных комаров рода анофелес. Plasmodium vivax являются причиной трехдневной малярии, Plasmodium malariae — четырехдневной малярии, Plasmodium ovale — малярии, подобной трехдневной, Plasmodium falciparum — тропической малярии. Каждая форма заболевания имеет свои особенности, но такие симптомы малярии, как приступы лихорадки, анемия и гепатоспленомегалия являются общими для всех.
Жизненный цикл развития малярийного плазмодия слагается из 2-х стадий, протекающих в теле комара и организме человека. В организме человека клинические проявления заболевания связаны только с эритроцитарной шизогонией. Малярия является полициклической инфекцией. В течении заболевания выделяют инкубационный период (первичный и вторичный), период первичных острых проявлений, вторичный латентный и период рецидивов. Если заражение произошло естественным путем (через укус комара), говорят о спорозоитной инфекции. Если заболевание развилось при введении в организм человека крови донора, содержащей плазмодии или в результате прививки, говорят о шизонтной малярии.
Рис. 1. Малярийный комар — переносчик малярийных плазмодиев.
Рис. 2. Малярийные плазмодии — причина малярии.
Инкубационный период
При укусе комара спорозоиты проникают в кровь, где свободно передвигаются в течение 10 — 30 минут, а далее оседают в гепатоцитах (клетках печени). Часть спорозоитов Pl. ovale и Pl. vivax впадают в спячку, другая их часть и Pl. falciparum и Pl. malariaе немедленно начинают печеночную (экзоэритроцитарную) шизогонию, в процессе которой из 1 спорозоита образуется от 10 до 50 тысяч печеночных мерозоитов. Разрушив печеночные клетки, мерозоиты выходят в кровь. Весь процесс длится от 1 до 6 недель. На этом заканчивается инкубационный период малярии и начинается период эритроцитарной шизогонии — период клинических проявлений.
Для разных видов возбудителей своя длительность инкубационного периода малярии:
- При Plasmodium vivax короткий инкубационный период составляет 10 — 21 день, длительная инкубация — 8 — 14 месяцев.
- При Plasmodium malariae — 25 — 42 дня (в некоторых случаях более).
- При Plasmodium falciparum — 7 — 16 дней.
- При Plasmodium ovale — от 11 до 16 суток.
Длительность инкубационного периода малярии увеличивается при неадекватной химиотерапии.
Перед приступом малярии в конце инкубационного периода при Plasmodium vivax и Plasmodium falciparum регистрируется продромальный период: появляются симптомы интоксикации и астении, головная, мышечные и суставные боли, общая слабость, разбитость, познабливание.
Рис. 3. Малярия распространена в более чем в 100 странах Африки, Азии и Южной Америки.
Признаки и симптомы малярии в период лихорадочного приступа
Находясь в эритроцитах, плазмодии усваивают гемоглобин, но не полностью. Его остатки превращаются в зерна пигмента темно-бурой окраски, накапливающиеся в цитоплазме молодых шизонтов.
При разрыве эритроцита вместе с мерозоитами в кровь проникают чужеродные белки, гемоглобин, малярийный пигмент, соли калия, остатки эритроцитов. Они являются чужеродными для организма. Воздействуя на центр терморегуляции, эти вещества вызывают пирогенную реакцию.
Считается, что сильнейшие приступы малярийной лихорадки связаны с выходом в кровь гемма — составной части гемоглобина, содержащей железо. А другая часть веществ, проникших в кровь, обладает общетоксическим действием. К тому же борьба иммунной системы приводит в массовой гибели паразитов и образованию огромного числа токсинов.
Озноб появляется в момент выхода мерозоитов из эритроцитов в кровь. Длительность и цикличность эритроцитарной шизогонии определяет чередование приступов малярийной лихорадки, характерных для ведущей генерации малярийных паразитов.
Малярия в большем числе случаев протекает с характерными лихорадочными приступами. Редко заболевание протекает с постоянной лихорадкой продолжительностью от 6 до 8 суток и лишь потом появляются лихорадочные пароксизмы.
- В начальный период пароксизма лихорадки у больного появляется озноб длительностью от 30 минут до 2 — 3 часов, часто сильный, кожные покровы и слизистые оболочки приобретают бледную окраску, появляется гусиная кожа. Больной мерзнет и укутывается одеялом с головой.
Рис. 5. Подъем температуры при инфекционных заболеваниях всегда сопровождается ознобом.
- Лихорадочный приступ чаще возникает около 11 часов утра. Температура тела повышается до 40°С и более, быстро, возникает тошнота, рвота и головокружение. При тяжелом течении малярии возникают судороги, бред и помрачение сознания. Больной возбужден, кожные покровы гиперемированы, горячие и сухие на ощупь, на губах часто появляются герпесные высыпания. Язык обложен буроватым налетом. Отмечается тахикардия, одышка и задержка мочеиспускания, падает артериальное давление. Больному становиться жарко. Его мучает жажда.
Рис. 6. Приступ малярии у женщины (Индия).
- Спустя 6 — 8 часов, а при тропической малярии к концу первых суток, температура тела снижается. У больного появляется профузное потоотделение. Постепенно исчезают симптомы интоксикации. Больной успокаивается и засыпает. По истечении полусуток состояние больного становится удовлетворительным.
Рис. 7. Снижение температуры сопровождается профузным потоотделением.
- Повторные приступы лихорадки возникают через 2 суток при 3-х дневной, овале и тропической малярии или через 3 суток при 4-х дневной малярии.
Стадия озноба сменяется жаром и далее сильным потением. При инфицировании разными видами плазмодий приступы возникают чаще. Они следуют один за другим через несколько часов.
- Вторичный латентный период наступает после 10 — 12 приступов лихорадки.
- При неадекватном лечении спустя недели (иногда месяцы) возникают ближние (до 3 месяцев) или отдаленные (6 — 9 месяцев) рецидивы.
После нескольких приступов у больных увеличиваются печень и селезенка, развивается анемия, страдает сердечно-сосудистая и нервная системы, появляются симптомы нефрита, страдает кроветворение. После прекращения лихорадочных приступов анемия и гепатоспленомегалия сохраняются довольно продолжительное время.
Рис. 8. Температурная кривая при малярии.
Признаки и симптомы малярии при поражении внутренних органов
При недостаточном лечении в различных органах больного малярией обнаруживаются патологические изменения, причиной которых являются:
- циркулирующие в крови патологические субстанции, приводящие к гиперплазии лимфоидных и ретикулоэндотелиальных элементов селезенки и печени,
- сенсибилизация организма чужеродными белками, часто сопровождающаяся аутоиммунопатологическими реакциями гиперэргического типа,
- распад эритроцитов, приводящий к поражению внутренних органов, развитию анемии и тромбоцитопении, нарушению кровообращения в капиллярах и развитию внутрисосудистого тромбообразования,
- нарушение водно-электролитный баланса.
Рис. 9. В процессе роста в цитоплазме паразитов накапливается пигмент.
Плазмодии, пребывая в эритроцитах, поглощают гемоглобин, но усваивают его не полностью. В результате этого его остатки постепенно накапливаются в цитоплазме молодых шизонтов. При образовании мерозоитов пигмент попадает в кровь и далее захватывается макрофагами печени, лимфатических узлов, селезенки и костного мозга, которые приобретают характерную дымчатую или бурую окраску. При длительном течении пигмент в межуточной ткани образует массивные скопления. Его переработка и утилизация проходят медленно. Специфическая окраска внутренних органов сохраняется длительное время после излечения.
Циркулирующие в крови чужеродные вещества раздражают ретикулярные клетки селезенки, печени, вызывают их гиперплазию, а при длительном течении — разрастание соединительной ткани. Усиленное кровенаполнение этих органов приводит к их увеличению и болезненности.
Отсутствие аппетита, тошнота и чувство распирания в подложечной области, часто понос — основные признаки поражения печени при малярии. Постепенно начинают увеличиваться печень и селезенка. К 12-у дню появляется желтушность кожи и склер.
Печень и селезенка при малярии увеличены и плотные. Возможен разрыв селезенки при небольшой травме. Ее вес часто превышает 1 кг, иногда вес достигает 5 — 6 кг и более.
Рис. 10. Препарат печени, пораженный плазмодиями.
Рис. 11. Увеличение печени и селезенки у больных малярией.
При малярии в костном мозге отмечаются явления фагоцитоза паразитов, отложение пигмента, гиперплазия ретикулоэндотелия, усиленное компенсаторное образование эритроцитов. В некоторых случаях развивается аплазия костного мозга, свидетельствующая о нарушении кроветворной функции.
Распад эритроцитов в период эритроцитарной шизогонии, повышенный фагоцитоз и гемолиз, обусловленный образованием аутоантител — основные причины анемии при малярии. На степень анемии оказывает влияние вид плазмодия. Дефицит железа и фолиевой кислоты у жителей ряда развивающихся стран Африки усугубляет заболевание.
Гаметоциты плазмодиев 3-х дневной, 4-х дневной малярии и малярии овале развиваются в эритроцитах периферических капилляров в течение 2 — 3 дней и после созревания через несколько часов погибают, поэтому анемия при этих видах малярии нередко достигает значительной степени. Значительно замедляется регенерация крови при трехдневной малярии, так как плазмодии поселяются преимущественно в молодых эритроцитах — ретикулоцитах. К тому же Plasmodium vivax вызывают неэффективный эритропоэз костного мозга. Анемия при малярии усугубляется разрушением здоровых (неинфицированных) эритроцитов.
Степень анемии связана с размерами селезенки. Селезенка в организме человека является единственным органом фильтрации крови. Ее увеличение — отличительная черта малярийных инфекций. При повреждениях эритроцитов доброкачественного характера в селезенке запускается работа экстрамедуллярного кроветворения, компенсирующая потери.
Гаметоциты тропической малярии развиваются в глубоко расположенных сосудах внутренних органах, в которых при заболевании развиваются морфологические изменения. Эритроциты, содержащие паразитов, в огромных количествах скапливаются в костном мозге, синусах селезенки, оболочках желудка и кишечника, в сосудах жировой клетчатки и поджелудочной железе. Реже — в капиллярах миокарда и почек. Скопления паразитов в головном мозге и мозжечке приводит к стазу крови, что обуславливает их поражение.
Характерные изменения в крови при малярии появляются с 6 — 8 суток заболевания. А к 12-у дню регистрируется гипохромная анемия, значительная лейкопения, тромбоцитопения, значительно ускоряется СОЭ.
Рис. 12. Эритроциты при инфицировании Plasmodium vivax и Plasmodium ovale деформируются. При инфицировании Plasmodium malariae и Plasmodium falciparum форма и размеры эритроцитов не изменяется.
Рис. 13. Разрушение эритроцитов при выходе мерозоитов в кровь — одна из причин анемии при заболевании.
На работу сердца оказывают влияние токсические вещества и анемия. Расширение границ сердца влево, приглушенность тонов на верхушке и легкий систолический шум на верхушке — первые признаки поражения органа при малярии. Длительное течение малярии негативно сказывается на работе сердечно-сосудистой системы. У больного начинают появляться отеки на стопах и голенях.
При тропической малярии развитие паразитов происходит в капиллярах внутренних органов, в том числе головном мозге. При их большом скоплении нарушается проницаемость стенок капилляров, возникает периваскулярный отек, значительно повышается вязкость крови и замедляется кровоток. Создаются условия для образования паразитарных тромбов. Из-за накопления пигмента кора головного мозга и белое вещество приобретают характерную бурую окраску. Увеличивается объем мозга, о чем свидетельствует уплощение и сглаженность борозд. Появляются мелкоточечные кровоизлияния. При значительном накоплении паразитов у больного развивается кома: кратковременная при наличии паразитов небольших размеров, при наличии взрослых шизонтов длительность комы достигает1 — 1,5 суток. Скопления паразитов приводят к закупорке сосудов и кровоизлияниям, что становятся причиной смерти больного.
При малярии поражается вегетативная нервная система. Раздражительность, головная боль, быстрая утомляемость — основные симптомы малярии при поражении нервной системы у длительно болеющих.
Рис. 14. Поражение головного мозга при малярии. В ткани мозга видны множественные кровоизлияния.
Рецидивы малярии
Причиной ранних рецидивов, возникающих в течение первых 3-х месяцев после предполагаемого выздоровления, являются сохранившиеся шизонты, которые при ослаблении иммунитета вновь активно размножаются.
Часть спорозоитов (гипнозоитов) Plasmodium ovale и Plasmodium vivax, попав в гепатоциты, превращаются в неактивные формы и впадают в спячку. В таком состоянии паразиты могут пребывать месяцы и годы, являясь причиной отдаленных рецидивов, возникающих спустя 6 — 14 месяцев после предполагаемого излечения.
Течение рецидивов обычно доброкачественное. Общетоксический синдром выражен умеренно. Малярийные пароксизмы протекают ритмично. Анемия, увеличенная селезенка и печень являются основными признаками рецидивной малярии.
Длительность заболевания, вызванного Plasmodium vivax, длится 1,5 — 3 года, Plasmodium ovale — от 1 до 4-х лет.
Рис. 15. Дети, больные малярией.
Осложнения малярии
При малярии возникают осложнения, тесным образом связанные с патогенезом заболевания. К ним относятся анемия в тяжелой форме, стойкое увеличение селезенки и ее цирроз, цирроз и меланоз печени, нефрозонефрит, энцефалопатия с развитием психических нарушений и гемоглобинурийная лихорадка.
При остром диффузном нефрозонефрите у больных появляются отеки, белок и эритроциты в моче, в ряде случаев развивается артериальная гипертония. Симптомы которые под воздействием адекватного лечения и диеты.
При малярийном гепатите появляется желтушность склер и кожи, увеличивается печень, при пальпации отмечается ее болезненность, нарастает билирубин в крови, извращаются функциональные печеночные пробы.
Возможен разрыв селезенки при небольшой травме.
Гемоглобинурийная лихорадка является тяжелейшим осложнением тропической малярии, редко встречается при других видах заболевания. При заболевании развивается острый гемолиз эритроцитов, наводнение гемоглобином крови и выделение его с мочой, что происходит под воздействием лекарственного препарата хинина. У больного появляется желтушная окраска склер и кожи, увеличивается печень и селезенка.
Поражение мозга в основном встречается при тропической малярии, так как эритроцитарная шизогония при этой форме заболевания протекает в капиллярах внутренних органов, в которых скапливается огромное количество паразитов. Нарушается проницаемость стенок капилляров, возникает периваскулярный отек, повышается вязкость крови и замедляется кровоток. Все это приводит к образованию тромбов и кровоизлияниям. Увеличивается объем мозга. При значительном накоплении паразитов в капиллярах у больных развивается кома.
Малярийная кома. Перед наступлением комы у больного появляется сонливость (прекома). В течение 2 — 3 часов угасает сознание. Сухожильные рефлексы у больного вначале комы повышаются, а затем снижаются и исчезают. Менингеальные явления резко выражены. Часто появляются тонические судороги и судорожные сокращения жевательной мускулатуры (тризм). Кожные покровы больного сухие, имеют желтоватую окраску, склеры иктеричны. Кратковременная кома развивается при наличии паразитов небольших размеров, при наличии взрослых шизонтов длительность комы достигает от 1 до 1,5 суток.
Рис. 16. Поражение головного мозга (гистологический препарат). Видны скопления паразитов, пигмент и обструкция кровеносных сосудов.
Острый отек легких развивается при тропической малярии. Пусковым механизмом служит повышение проницаемости сосудов в результате воздействия токсинов. Проблема усугубляется повышенным введением жидкости в организм больного.
Гипогликемия развивается в основном при тропической малярии. Ее причиной является нарушение глюкогенеза в печени, увеличение потребления глюкозы плазмодиями и стимуляция секреции инсулина поджелудочной железой. При заболевании в тканях больного скапливается большое количество молочной кислоты. Развившийся ацидоз часто является причиной летального исхода.
Своевременное выявление и адекватное лечение малярии всегда заканчивается выздоровлением. При позднем выявлении и неадекватном лечении тропическая малярия всегда заканчивается смертельным исходом. Три остальных вида малярии являются доброкачественными инфекциями.
Рис. 17. Желтушность склер и кожных покровов говорит о поражении печени
Малярия у беременных
Рис. 18. Плацента, зараженная малярийными плазмоидами.
Малярия у детей
Наиболее уязвимым является возраст детей от 6 месяцев до 4 — 5 лет. Особенно опасна малярия для детей младшего возраста.
В эндемичных по малярии регионах, заболевание у детей является одной из причин высокой смертности. У детей до 6-и месяцев жизни, рожденных от иммунных матерей, малярия не развивается.
Малярия у детей бывает врожденная и приобретенная.
При врожденной малярии паразиты проникают в кровь плода из крови матери через поврежденную плаценту во время беременности и через пуповину во время родов или при родовой травме. Инфицированные внутриутробно дети рождаются гипотрофичными и недоношенными. После рождения вес набирают медленно.
Малярия у детей часто приобретает молниеносное течение. В течение нескольких дней может развиться тяжелая анемия и церебральная форма заболевания. Малярия у детей часто протекает своеобразно:
- кожные покровы бледные, часто с землистым оттенком, желтушность и восковидность держатся, несмотря на лечение, долгое время;
- часто отсутствуют малярийные пароксизмы (приступы лихорадки);
- такие симптомы, как судороги, понос, срыгивание, рвота и боли в животе выходят на первый план;
- при приступах малярии часто вначале отсутствуют ознобы, а в конце приступа лихорадки нередко отсутствует потение;
- на коже часто появляется сыпь в виде геморрагий и пятнистых элементов;
- анемия нарастает быстро;
- при врожденной малярии селезенка увеличена значительно, печень — в меньшей степени.
У детей старшего возраста заболевание протекает, как у взрослых. В межприступный период состояние детей остается удовлетворительным. Молниеносная форма трехдневной малярии встречается редко, крайне редко встречается малярийная кома.
Малярию у детей следует отличать от гемолитической болезни новорожденных, сепсиса, септического эндокардита, милиарного туберкулеза, пиелонефрита, гемолитической анемии, сыпного тифа, бруцеллеза, пищевого отравления, лейшманиоза у детей, проживающих в тропиках.
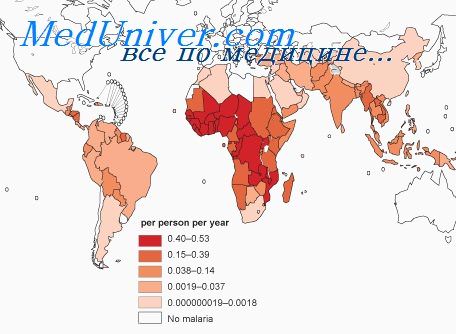
Рис. 19. До 90% случаев малярии и смертей от нее приходится на страны Африканского континента.
Рис. 20. Около 1 млн. детей ежегодно умирает от малярии.
В клинической практике принято выделять понятия "гиперспленизм" и "спленомегалия". Под спленомегалией понимают увеличение селезенки в размерах. Гиперспленизм - чрезмерное разрушение селезенкой клеточных элементов крови, что клинически проявляется снижением числа эритроцитов, лейкоцитов или тромбоцитов в циркулирующей крови. Спленомегалия часто сопровождается гиперспленизмом, но такое сочетание не является обязательным. Гиперспленизм может возникать без выраженной спленомегалии. Спеномегалия является симптомом ряда заболеваний как самой селезенки, так и других органов и систем организма, и далеко не всегда при этих условиях требуется спленэктомия в качестве лечебного мероприятия. Увеличение размеров и массы (более 250—300 г) селезенки обычно связано с патологическими изменениями, которые, однако, могут наблюдаться и в неувеличенном органе. Цвет и консистенция cелезенки зависят от ее кровенаполнения; они изменяются при гиперплазии пульпы, отложении амилоида, различных пигментов, фиброзе, поражении cелезенки при острых и хронических инфекциях, анемиях, лейкозах, злокачественных лимфомах, гистиоцитозах.
Гиперспленизм, являясь выражением нарушений кроворазрушающей функции селезенки, приводит к существенному утяжелению состояния больных, что у большинства больных требует удаления селезенки. Выделяют первичный гиперспленизм, связанный со спленомегалией, вызванной длительной рабочей гипертрофией селезенки, и вторичный, возникающий при некоторых воспалительных, паразитарных, аутоиммунных и других заболеваниях. Первичный гиперспленизм может быть врожденным (врожденная гемолитическая анемия, талассемия, гемоглобинопатии и др.) и приобретенным (тромбоцитопеническая пурпура, первичная нейтропения и панцитопения). Вторичный гиперспленизм может быть обусловлен тифом, туберкулезом, саркоидозом Бека, малярией, циррозом печени, тромбозом воротной или селезеночной вены, ретикулезом (болезнь Гоше), амилоидозом, лимфогранулематозом и многими другими болезнями.
Врожденная гемолитическая анемия (врожденная гемолитическая желтуха, наследственная сфероцитарная анемия, микросфероцитарная анемия). Это заболевание, наследуемое по аутосомно-доминантному признаку, связано с дефектом строения эритроцитарной мембраны. Мембрана становится хорошо проницаемой для натрия, что приводит к увеличению осмотического давления внутри эритроцита, и он приобретает сферическую форму, становится более хрупким. Неполноценные эритроциты захватывает селезеночная ткань и подвергает быстрому разрушению, что и приводит к развитию гемолитической анемии. Существует также точка зрения, что при этом заболевании селезенка продуцирует избыточное количество аутогемолизинов. Спленомегалия возникает за счет усиленной рабочей нагрузки.
Вторичный гиперспленизм при воспалительных инфекционных заболеваниях. При некоторых острых инфекционных заболеваниях наблюдают частичный гемолиз эритроцитов, а также снижение их выработки костным мозгом. Это возникает при гиперреактивности ретикулоэндотелиальной системы, что связано с развитием спленомегалии и впоследствии с вторичным гиперспленизмом. Адекватное лечение острой инфекции приводит к исчезновению симптомов гиперспленизма.
Хронические воспалительные и паразитарные заболевания могут сопровождаться гиперплазией тканей ретикулоэндотелиальной системы, что также ведет впоследствии к спленомегалии и гиперспленизму. Одной из наиболее частых причин вторичного гиперсплениз-ма является малярия. При малярии селезенка может достигать огромных размеров, вызывая выраженные явления гиперспленизма, сдавление окружающих органов. Кроме того, значительно увеличенная селезенка при малярии представляет реальную угрозу спонтанного разрыва. Пульпа становится темной, почти черной; в острой стадии малярии селезенка мягкая, полнокровная, в хронической – плотная вследствие развивающегося склероза.
Наследственные изменения лизосомных ферментов, связанные с передачей продуктов внутриклеточного расщепления, приводят к массивному накоплению таких продуктов в системе мононуклеарных фагоцитов. Развивается спленомегалия, иногда достигающая уровня гиперспленизма. Например при болезни Гоше у взрослых происходит инфильтрация красной пульпы гистиоцитами. Последние имеют раздутый вид из-за накопления в цитоплазме глюкоцереброзидов, которые интенсивно окрашиваются в малиново-красный цвет при PAS-реакции. Сходная картина наблюдается при болезни Нимана—Пика, когда в селезенке и других органах системы мононуклеарных фагоцитов накапливается сфингомиелин. Спленомегалия — один из ведущих признаков опухолевого процесса в кроветворной системе, особенно при хронических лейкозах гранулоцитарного (миелоидного) или лимфоцитарного типа. При этих заболеваниях селезенка подвергается массивной инфильтрации лейкозными клетками.
Диагностика: увеличенная селезенка может быть обнаружена пальпацией (особенно часто увеличенная селезенка пальпируется в положении на правом боку). Обзорная рентгенография органов брюшной полости так же может дать косвенные признаки спленомегалии по характеру смещения соседних органов (желудка, толстой кишки). Для большей информативности исследования рентгенографию выполняют после предварительной инсуффляции воздуха в просвет желудка и толстой кишки. Широко используют и радиологические методики -- сканирование селезенки с радиоактивным технецием или индием. Метод основан на избирательном поглощении препарата ретикулоэндотелиальными клетками селезенки. Функциональные проявления гиперспленизма выражаются снижением количества форменных элементов крови, что может быть обнаружено при рутинном исследовании гемограммы. Следует помнить, что иногда показатели гемограммы могут быть близкими к норме за счет усиления гематопоэтической функции костного мозга, которая при патологических условиях может возрастать в 5- 10 раз. Вот почему часто прибегают к исследованию мазка костного мозга, обращая особое внимание на количество ретикулоцитов, соотношение элементов красного и белого ростка и др. При некоторых заболеваниях можно обнаружить в периферической крови аномальные (сфероцитарные) эритроциты, клетки-мишени (при талассемии). При гемолитических анемиях обращают внимание на повышение уровня непрямого билирубина, увеличение концентрации стеркобилина в кале. Аномальные эритроциты, как правило, в функциональном отношении неполноценны и менее стойки, чем неизмененные эритроциты. Для неполноценных эритроцитов характерно снижение их осмотической стойкости. кризов, что связано с сохраненной функцией других органов ретикулоэндотелиальной системы. Вот почему после операции приходится продолжать стероидную терапию.
Гипоспленизм встречается редко. Хотя в практике наблюдается даже агенезия — врожденное отсутствие селезенки, которое сочетается с декстрокардией. Более того, известно много случаев, когда люди длительное время живут после хирургического удаления селезенки по поводу травмы, гастрэктомии или гематологических заболеваний (например, наследственного сфероцитоза или аутоиммунной тромбоцитопенической пурпуры). Некоторые заболевания сопровождаются атрофией селезенки. Ярким примером служит глютеновая болезнь, при которой гипоспленизм связан с состоянием иммунной недостаточности. Среди прочих заболеваний, сопровождающихся уменьшением селезенки, следует назвать серповидноклеточную анемию и эссенциальную тромбоцитопению. В обоих случаях атрофия органа обусловлена прогрессирующей окклюзией микроциркуляторного русла. Пониженная функция cелезенки (гипоспленизм) наблюдается при атрофии селезенки в пожилом возрасте, при голодании, гиповитаминозах. Снижение функции селезенки, как правило, отражается на состоянии периферической крови. Она сопровождается появлением в эритроцитах телец Жолли и мишеневидных эритроцитов, сидероцитозом. Хорошо известно, что не только удаление, но и атрофия селезенки создают предрасположенность к рецидивирующим бактериальным инфекциям.
Не нашли то, что искали? Воспользуйтесь поиском:
Малярии свойственна смена периодов лихорадочных приступов и межприступного латента, когда исчезает лихорадка и смягчаются другие признаки болезни. При тропической малярии в межприступ-ном периоде ряд клинических проявлений может быть более выражен, чем при других формах малярии.
Наиболее характерным клиническим признаком малярии является лихорадка. Иногда периоду высокой лихорадки предшествуют недомогание, чувство слабости, разбитости, головные боли, нарушение аппетита и др. Лихорадочные приступы возникают после инкубационного периода в 8—10 дней при тропической, 10—14 дней при трехдневной (с короткой инкубацией) и 20—25 дней при четырехдневной малярии. В первые дни лихорадка может носить неправильный, ремиттирующий, иногда даже (при тропической малярии) постоянный характер. Эта так называемая начальная (инициальная) лихорадка наблюдается только при свежем первожизненном заболевании малярией. Через несколько дней устанавливается правильное чередование лихорадочных приступов и периодов нормальной температуры.
В малярийном приступе различают три стадии: периоды озноба, жара к пота. Выраженность озноба и пота у больного связана с быстротой подъема и снижения температуры. При мягком течении болезни, а также при тяжелой малярии с лихорадкой неправильного, постоянного или послабляющего типа озноби пот могут быть мало выражены, а иногда и совсем отсутствовать.
Малярийные приступы, как правило, возникают в первой половине суток, максимум температуры обычно приходится на утренние часы. Эта особенность служит дифференциально-диагностическим признаком малярийной лихорадки. Однако нужно помнить, что для трехдневной малярии, вызываемой P. ovale, характерны вечерние н ночные приступы, С началом снижения температуры и появлением сильного пота состояние больного постепенно улучшается, больной успокаивается и засыпает. Продолжительность приступа обычно не превышает 8— 12 часов. Иногда, особенно при переводе правильного типа лихорадки в ежедневный, приступы могут длиться больше суток.
При правильном чередовании малярийных приступов (при трехдневной малярии через день и четырехдневной через 2 дня) в дни, свободные от приступов, состояние больного может быть удовлетворительным, возвращается аппетит, работоспособность. Однако по мере нарастания количества приступов и в дни апирексии состояние больного может оставаться тяжелым. Более тяжелое течение наблюдается при ежедневных лихорадочных приступах, что часто имеет место при тропической малярии.
Вторым характерным признаком малярии является увеличение к болезненность печени и селезенки. Увеличение печени обычно определяется раньше; селезенка в свежих случаях малярии отчетливо увеличивается только после перенесения нескольких приступов малярии. Вместе с тем увеличение селезенки остается более длительно, чем увеличение печени. Последнее связано с тем, что печень увеличивается главным образом за счет повышенного кровенаполнения и в меньшей степени за счет прироста ретикуло-эндотелиальной ткани. Увеличение селезенки обусловлено не только гиперемией, но и гиперплазией.
Во время малярийного приступа печень и селезенка становятся особенно болезненными. Это связано с повышенным кровенаподнением и растяжением капсулы органов. Размеры печени й селезенки с каждым приступом увеличиваются. При затянувшемся лихорадочном периоде переполнение селезенки кровью и растяжение ее капсулы могут привести к разрыву селезенки. При правильном лечении размеры обоих органов быстро уменьшаются, причем печень сокращается быстрее селезенки.
Диффузное поражение печени при малярии встречается редко; исключительно редко возникает острая или подострая атрофия печени. Частота хронических поражении печени у населения эндемичных по малярии колониальных или развивающихся стран связана прежде всего с постоянным белковым голоданием, гельминтозами, гепатотропными вирусными инфекциями и др.
Читайте также:


