У больных малярией поражены эритроциты
Половые формы плазмодиев — гамонты мужские и женские представляют собой компактные образования без псевдоподий и вакуолей. Женские гамонты отличаются от мужских при окраске по Романовскому более интенсивно окрашивающейся цитоплазмой и компактным ядром.
У P. vivax, P. malariae, P, ovale гамонты округлой или овальной формы с равномерно распределенным пигментом.
У P. falciparum гамонты, достигшие максимального размера, имеют полулунную форму; у молодых гамонтов форма овальная или близкая к овальной. Пигмент женских гамонтов — в виде венчика вокруг ядра, у мужских — более рассеянный. Гамонты P. vivax, P. ovale, P. matariae обнаруживаются в периферической крови больного в начале заболевания одновременно с шизонтами, гамонты P. falciparum — на 8—10 дней позднее, так как они созревают в капиллярах внутренних органов.
Шизонты и гамонты, мужские и женские, по-видимому, образуются из морул разных типов. Так, Ю. А. Куликовым (1962) описано у P. vivax и P. relicturn три типа морул. Из морул первого типа образуются мерозоиты, которые после внедрения в новые эритроциты превращаются в шизонты. Мерозоиты морул второго и третьего типа в новых эритроцитах превращаются соответственно в женские и мужские гамонты. Морулы различаются по расположению мерозоитов и морфологии последних: мерозоиты первой группы морул ближе по своей морфологии к кольцевидным шизонтам, второй и третьей — к гамонтам женским и мужским.
Пораженные эритроциты изменяются в разной степени. При заражении P. vivax, P. ovale изменения в эритроцитах резко выражены — они увеличиваются в размерах, деформируются, обесцвечиваются, в них появляется обильная крупная азурофилъная зернистость, при окраске по Романовскому красновато-фиолетового оттенка: зернистость Шюффнера при P. vivax, зернистость Джеймса — при P. ovale. Эритроциты, зараженные P. falciparum и P. malariae, по величине и форме не изменяются. При интенсивной окраске по Романовскому в эритроцитах, пораженных P. falciparum, выявляется так называемая пятнистость Маурера, небольшое количество пятнышек фиолетового оттенка, в эритроцитах, пораженных P. malariae,—зернистость Цимана, сходная с зернистостью Шюффнера.
Кровь на малярию исследуется в мазках и толстых каплях. В мазках морфология паразитов хорошо сохраняется, так как они до окрашивания фиксируются. Толстые капли окрашиваются нефиксированными. вследствие чего паразиты в них деформируются и распознаются с большим трудом, чем в тонких мазках.
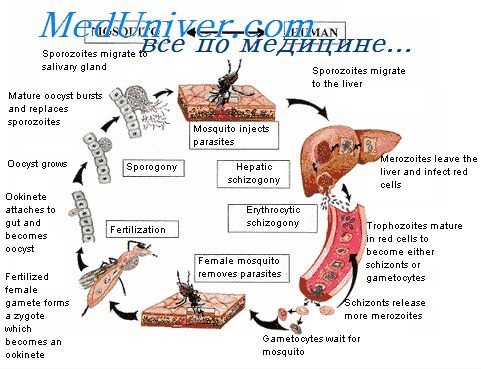
Развитие возбудителей малярии в комаре—спорогония. Комары заражаются в результате насасывания крови, содержащей гамонты (половые формы паразитов). В желудке комара из мужских гамонтов образуется по 4—8 жгутов, содержащих зерна хроматина и представляющих собой мужские гаметы. Спустя некоторое время (10-—15 минут) жгуты отрываются и свободно плавают в содержимом желудка комара. Мужская гамета активно внедряется в женскую гамету и оплодотворяет ее. Оплодотворенная клетка-—зигота—принимает вытянутую червеобразную форму, обозначаемую как оокииета длиной около 15 u, шириной около 2 u.
Оокинета активно проникает через стенку желудка комара и округляется под его наружной оболочкой. Вокруг нее образуется оболочка, и она превращается в ооцисту. Интервал от момента, насасывания комаром крови до образования ооцисты при 28 длится около двух суток. При температуре ниже 16 оплодотворения женской гаметы не происходит. После образования ооцист кратковременное снижение температуры до 4—5 не оказывает губительного влияния на паразитов, происходит лишь приостановка развития. Ооциста в начальной фазе своего развития имеет диаметр 6—8 u зрелая ооциста 50—60 u. В зависимости от числа половозрелых гамонтов, попавших в желудок комара, образуется различное количество ооцист, от единичных до 500.
Содержимое молодых ооцист гомогенное, полупрозрачное, на фоне его видны гранулы пигмента распределение которых различно у разных видов возбудителей малярии. По мере увеличения ооцисты содержимое ее становится зернистым. В ней многократно делится ядро, вокруг вновь образовавшихся ядер распределяется цитоплазма — происходит формирование спорозоитов, конечных стадий полового развития в комаре. Спорозоит имеет форму веретена длиной 10—15 u, шириной в 1—1,5 u. Число спорозоитов в ооцисте может достигать нескольких тысяч. Оболочка созревших ооцист разрывается, спорозоит с гемолимфой разносится по всему организму комара и концентрируется в слюнных железах. С момента проникновения спорозоитов в слюнные железы комар становится способным заражать малярией.
Продолжительность спорогонии различна для разных видов паразита и зависит от температуры.
Плазмодии в мазке крови у здоровых людей отсутствуют. Малярийные плазмодии поочередно паразитируют в 2 хозяевах: в организме самки комара рода Anopheles, где происходит половое размножение, спорогония, и в организме человека, где имеет место бесполое размножение, шизогония. Начальная фаза шизогонии происходит в гепатоцитах (экстраэрит-роцитарная шизогония), последующая — в эритроцитах (эритроцитарная шизогония). Развиваясь в эритроцитах, плазмодии питаются Hb и разрушают поражённые эритроциты. Все патологические проявления малярии [приступы лихорадки, анемия, спленомегалия, поражение центральной нервной системы (ЦНС) при тропической форме малярии] связаны с эрит-роцитарной шизогонией.
■ P. vivax — возбудитель трёхдневной малярии.
■ P. malariae — возбудитель четырёхдневной малярии
■ P. ovale — возбудитель малярии овале (типа трёхдневной).
Цикл эритроцитарной шизогонии повторяется у P. falciparum, P. vivax и P. ovale каждые 48 ч, у P. malariae — 72 ч. Малярийные приступы развиваются на той фазе цикла эритроцитарной шизогонии, когда основная масса поражённых эритроцитов разрушается и вышедшие из них дочерние особи плазмодиев (мерозоиты) инвазируют интактные эритроциты.
Для установления видовой принадлежности малярийных паразитов имеет значение следующее: наличие полиморфизма возрастных стадий или одной ведущей, их сочетание с гаметоцитами; морфология разных возрастных стадий, их размеры по отношению к поражённому эритроциту; характер, размер ядра и цитоплазмы; интенсивность пигмента, его форма, размеры зёрен/гранул; количество мерозоитов в зрелых шизонтах, их размеры и расположение по отношению к скоплению пигмента; склонность паразита к поражению эритроцитов определённого возраста (тропизм); склонность к множественному поражению отдельных эритроцитов несколькими особями паразитов и его интенсивность; размеры поражённых эритроцитов по отношению к непоражённым, форма поражённых эритроцитов, наличие азурофильной зернистости в поражённых эритроцитах; форма гаметоцитов.
При острых приступах малярии прослеживается определённая закономерность изменений крови. Во время озноба появляется нейтрофильный лейкоцитоз со сдвигом влево. В период лихорадки количество лейкоцитов несколько уменьшается. При появлении пота и при апирексии нарастает моноцитоз. В дальнейшем после 2-4 приступов появляется анемия, которая особенно рано и быстро развивается при тропической лихорадке. Анемия носит в основном гемолитический характер и сопровождается повышением содержания ретикулоцитов. В мазках крови обнаруживают пойкило-цитоз, анизоцитоз, полихроматофилию эритроцитов. При присоединении угнетения костного мозга количество ретикулоцитов уменьшается. Иногда отмечается картина пернициозоподобной анемии. СОЭ при малярии значительно повышается.
В межприступный (безлихорадочный) период в крови при всех формах малярии кроме тропической преобладают взрослые трофозоиты. В этот период болезни те или иные стадии плазмодиев присутствуют в крови постоянно, вплоть до полного прекращения эритроцитарной шизогонии. В связи с этим нет необходимости брать кровь на исследование только на высоте малярийного приступа, а можно исследовать её в любое время. Отсутствие плазмодиев малярии в мазках крови и толстой капле больного малярией отражает лишь тщательность проведённого исследования и профессиональную компетентность специалиста лаборатории.
В тех случаях, когда нет возможности определить количество лейкоцитов у данного больного, их число в 1 мкл по рекомендации ВОЗ условно принимают равным 8000.
Контроль за эффективностью лечения проводят путём исследования толстой капли крови с подсчётом паразитов в 1 мкл крови. Исследование необходимо выполнять ежедневно с 1-го по 7-й день от начала химиотерапии. При исчезновении паразитов в течение этого периода дальнейшее исследование крови проводят на 14-, 21- и 28-й день от начала лечения. При выявлении резистентности (оценивают по уровню паразитемии) и соответственно неэффективности лечения противомалярийный препарат заменяют на специфический препарат другой группы и исследование крови проводят по той же схеме [рекомендации ВОЗ, 1994].
За больными, перенёсшими тропическую малярию, устанавливают диспансерное наблюдение в течение 1-2 мес, при этом с интервалом 1-2 нед проводят паразитологическое исследование крови. Диспансеризацию больных, перенесших малярию, вызванную P. vivax, P. ovale и P. malariae, следует проводить в течение 2 лет. При любом повышении температуры тела у этих лиц необходимо лабораторное исследование крови с целью обнаружения малярийных плазмодиев.
Малярия является одной из наиболее опасных болезней человека. Малярийные плазмодии передаются человеку через укусы инфицированных комаров рода анофелес. Plasmodium vivax являются причиной трехдневной малярии, Plasmodium malariae — четырехдневной малярии, Plasmodium ovale — малярии, подобной трехдневной, Plasmodium falciparum — тропической малярии. Каждая форма заболевания имеет свои особенности, но такие симптомы малярии, как приступы лихорадки, анемия и гепатоспленомегалия являются общими для всех.
Жизненный цикл развития малярийного плазмодия слагается из 2-х стадий, протекающих в теле комара и организме человека. В организме человека клинические проявления заболевания связаны только с эритроцитарной шизогонией. Малярия является полициклической инфекцией. В течении заболевания выделяют инкубационный период (первичный и вторичный), период первичных острых проявлений, вторичный латентный и период рецидивов. Если заражение произошло естественным путем (через укус комара), говорят о спорозоитной инфекции. Если заболевание развилось при введении в организм человека крови донора, содержащей плазмодии или в результате прививки, говорят о шизонтной малярии.
Рис. 1. Малярийный комар — переносчик малярийных плазмодиев.
Рис. 2. Малярийные плазмодии — причина малярии.
Инкубационный период
При укусе комара спорозоиты проникают в кровь, где свободно передвигаются в течение 10 — 30 минут, а далее оседают в гепатоцитах (клетках печени). Часть спорозоитов Pl. ovale и Pl. vivax впадают в спячку, другая их часть и Pl. falciparum и Pl. malariaе немедленно начинают печеночную (экзоэритроцитарную) шизогонию, в процессе которой из 1 спорозоита образуется от 10 до 50 тысяч печеночных мерозоитов. Разрушив печеночные клетки, мерозоиты выходят в кровь. Весь процесс длится от 1 до 6 недель. На этом заканчивается инкубационный период малярии и начинается период эритроцитарной шизогонии — период клинических проявлений.
Для разных видов возбудителей своя длительность инкубационного периода малярии:
- При Plasmodium vivax короткий инкубационный период составляет 10 — 21 день, длительная инкубация — 8 — 14 месяцев.
- При Plasmodium malariae — 25 — 42 дня (в некоторых случаях более).
- При Plasmodium falciparum — 7 — 16 дней.
- При Plasmodium ovale — от 11 до 16 суток.
Длительность инкубационного периода малярии увеличивается при неадекватной химиотерапии.
Перед приступом малярии в конце инкубационного периода при Plasmodium vivax и Plasmodium falciparum регистрируется продромальный период: появляются симптомы интоксикации и астении, головная, мышечные и суставные боли, общая слабость, разбитость, познабливание.
Рис. 3. Малярия распространена в более чем в 100 странах Африки, Азии и Южной Америки.
Признаки и симптомы малярии в период лихорадочного приступа
Находясь в эритроцитах, плазмодии усваивают гемоглобин, но не полностью. Его остатки превращаются в зерна пигмента темно-бурой окраски, накапливающиеся в цитоплазме молодых шизонтов.
При разрыве эритроцита вместе с мерозоитами в кровь проникают чужеродные белки, гемоглобин, малярийный пигмент, соли калия, остатки эритроцитов. Они являются чужеродными для организма. Воздействуя на центр терморегуляции, эти вещества вызывают пирогенную реакцию.
Считается, что сильнейшие приступы малярийной лихорадки связаны с выходом в кровь гемма — составной части гемоглобина, содержащей железо. А другая часть веществ, проникших в кровь, обладает общетоксическим действием. К тому же борьба иммунной системы приводит в массовой гибели паразитов и образованию огромного числа токсинов.
Озноб появляется в момент выхода мерозоитов из эритроцитов в кровь. Длительность и цикличность эритроцитарной шизогонии определяет чередование приступов малярийной лихорадки, характерных для ведущей генерации малярийных паразитов.
Малярия в большем числе случаев протекает с характерными лихорадочными приступами. Редко заболевание протекает с постоянной лихорадкой продолжительностью от 6 до 8 суток и лишь потом появляются лихорадочные пароксизмы.
- В начальный период пароксизма лихорадки у больного появляется озноб длительностью от 30 минут до 2 — 3 часов, часто сильный, кожные покровы и слизистые оболочки приобретают бледную окраску, появляется гусиная кожа. Больной мерзнет и укутывается одеялом с головой.
Рис. 5. Подъем температуры при инфекционных заболеваниях всегда сопровождается ознобом.
- Лихорадочный приступ чаще возникает около 11 часов утра. Температура тела повышается до 40°С и более, быстро, возникает тошнота, рвота и головокружение. При тяжелом течении малярии возникают судороги, бред и помрачение сознания. Больной возбужден, кожные покровы гиперемированы, горячие и сухие на ощупь, на губах часто появляются герпесные высыпания. Язык обложен буроватым налетом. Отмечается тахикардия, одышка и задержка мочеиспускания, падает артериальное давление. Больному становиться жарко. Его мучает жажда.
Рис. 6. Приступ малярии у женщины (Индия).
- Спустя 6 — 8 часов, а при тропической малярии к концу первых суток, температура тела снижается. У больного появляется профузное потоотделение. Постепенно исчезают симптомы интоксикации. Больной успокаивается и засыпает. По истечении полусуток состояние больного становится удовлетворительным.
Рис. 7. Снижение температуры сопровождается профузным потоотделением.
- Повторные приступы лихорадки возникают через 2 суток при 3-х дневной, овале и тропической малярии или через 3 суток при 4-х дневной малярии.
Стадия озноба сменяется жаром и далее сильным потением. При инфицировании разными видами плазмодий приступы возникают чаще. Они следуют один за другим через несколько часов.
- Вторичный латентный период наступает после 10 — 12 приступов лихорадки.
- При неадекватном лечении спустя недели (иногда месяцы) возникают ближние (до 3 месяцев) или отдаленные (6 — 9 месяцев) рецидивы.
После нескольких приступов у больных увеличиваются печень и селезенка, развивается анемия, страдает сердечно-сосудистая и нервная системы, появляются симптомы нефрита, страдает кроветворение. После прекращения лихорадочных приступов анемия и гепатоспленомегалия сохраняются довольно продолжительное время.
Рис. 8. Температурная кривая при малярии.
Признаки и симптомы малярии при поражении внутренних органов
При недостаточном лечении в различных органах больного малярией обнаруживаются патологические изменения, причиной которых являются:
- циркулирующие в крови патологические субстанции, приводящие к гиперплазии лимфоидных и ретикулоэндотелиальных элементов селезенки и печени,
- сенсибилизация организма чужеродными белками, часто сопровождающаяся аутоиммунопатологическими реакциями гиперэргического типа,
- распад эритроцитов, приводящий к поражению внутренних органов, развитию анемии и тромбоцитопении, нарушению кровообращения в капиллярах и развитию внутрисосудистого тромбообразования,
- нарушение водно-электролитный баланса.
Рис. 9. В процессе роста в цитоплазме паразитов накапливается пигмент.
Плазмодии, пребывая в эритроцитах, поглощают гемоглобин, но усваивают его не полностью. В результате этого его остатки постепенно накапливаются в цитоплазме молодых шизонтов. При образовании мерозоитов пигмент попадает в кровь и далее захватывается макрофагами печени, лимфатических узлов, селезенки и костного мозга, которые приобретают характерную дымчатую или бурую окраску. При длительном течении пигмент в межуточной ткани образует массивные скопления. Его переработка и утилизация проходят медленно. Специфическая окраска внутренних органов сохраняется длительное время после излечения.
Циркулирующие в крови чужеродные вещества раздражают ретикулярные клетки селезенки, печени, вызывают их гиперплазию, а при длительном течении — разрастание соединительной ткани. Усиленное кровенаполнение этих органов приводит к их увеличению и болезненности.
Отсутствие аппетита, тошнота и чувство распирания в подложечной области, часто понос — основные признаки поражения печени при малярии. Постепенно начинают увеличиваться печень и селезенка. К 12-у дню появляется желтушность кожи и склер.
Печень и селезенка при малярии увеличены и плотные. Возможен разрыв селезенки при небольшой травме. Ее вес часто превышает 1 кг, иногда вес достигает 5 — 6 кг и более.
Рис. 10. Препарат печени, пораженный плазмодиями.
Рис. 11. Увеличение печени и селезенки у больных малярией.
При малярии в костном мозге отмечаются явления фагоцитоза паразитов, отложение пигмента, гиперплазия ретикулоэндотелия, усиленное компенсаторное образование эритроцитов. В некоторых случаях развивается аплазия костного мозга, свидетельствующая о нарушении кроветворной функции.
Распад эритроцитов в период эритроцитарной шизогонии, повышенный фагоцитоз и гемолиз, обусловленный образованием аутоантител — основные причины анемии при малярии. На степень анемии оказывает влияние вид плазмодия. Дефицит железа и фолиевой кислоты у жителей ряда развивающихся стран Африки усугубляет заболевание.
Гаметоциты плазмодиев 3-х дневной, 4-х дневной малярии и малярии овале развиваются в эритроцитах периферических капилляров в течение 2 — 3 дней и после созревания через несколько часов погибают, поэтому анемия при этих видах малярии нередко достигает значительной степени. Значительно замедляется регенерация крови при трехдневной малярии, так как плазмодии поселяются преимущественно в молодых эритроцитах — ретикулоцитах. К тому же Plasmodium vivax вызывают неэффективный эритропоэз костного мозга. Анемия при малярии усугубляется разрушением здоровых (неинфицированных) эритроцитов.
Степень анемии связана с размерами селезенки. Селезенка в организме человека является единственным органом фильтрации крови. Ее увеличение — отличительная черта малярийных инфекций. При повреждениях эритроцитов доброкачественного характера в селезенке запускается работа экстрамедуллярного кроветворения, компенсирующая потери.
Гаметоциты тропической малярии развиваются в глубоко расположенных сосудах внутренних органах, в которых при заболевании развиваются морфологические изменения. Эритроциты, содержащие паразитов, в огромных количествах скапливаются в костном мозге, синусах селезенки, оболочках желудка и кишечника, в сосудах жировой клетчатки и поджелудочной железе. Реже — в капиллярах миокарда и почек. Скопления паразитов в головном мозге и мозжечке приводит к стазу крови, что обуславливает их поражение.
Характерные изменения в крови при малярии появляются с 6 — 8 суток заболевания. А к 12-у дню регистрируется гипохромная анемия, значительная лейкопения, тромбоцитопения, значительно ускоряется СОЭ.
Рис. 12. Эритроциты при инфицировании Plasmodium vivax и Plasmodium ovale деформируются. При инфицировании Plasmodium malariae и Plasmodium falciparum форма и размеры эритроцитов не изменяется.
Рис. 13. Разрушение эритроцитов при выходе мерозоитов в кровь — одна из причин анемии при заболевании.
На работу сердца оказывают влияние токсические вещества и анемия. Расширение границ сердца влево, приглушенность тонов на верхушке и легкий систолический шум на верхушке — первые признаки поражения органа при малярии. Длительное течение малярии негативно сказывается на работе сердечно-сосудистой системы. У больного начинают появляться отеки на стопах и голенях.
При тропической малярии развитие паразитов происходит в капиллярах внутренних органов, в том числе головном мозге. При их большом скоплении нарушается проницаемость стенок капилляров, возникает периваскулярный отек, значительно повышается вязкость крови и замедляется кровоток. Создаются условия для образования паразитарных тромбов. Из-за накопления пигмента кора головного мозга и белое вещество приобретают характерную бурую окраску. Увеличивается объем мозга, о чем свидетельствует уплощение и сглаженность борозд. Появляются мелкоточечные кровоизлияния. При значительном накоплении паразитов у больного развивается кома: кратковременная при наличии паразитов небольших размеров, при наличии взрослых шизонтов длительность комы достигает1 — 1,5 суток. Скопления паразитов приводят к закупорке сосудов и кровоизлияниям, что становятся причиной смерти больного.
При малярии поражается вегетативная нервная система. Раздражительность, головная боль, быстрая утомляемость — основные симптомы малярии при поражении нервной системы у длительно болеющих.
Рис. 14. Поражение головного мозга при малярии. В ткани мозга видны множественные кровоизлияния.
Рецидивы малярии
Причиной ранних рецидивов, возникающих в течение первых 3-х месяцев после предполагаемого выздоровления, являются сохранившиеся шизонты, которые при ослаблении иммунитета вновь активно размножаются.
Часть спорозоитов (гипнозоитов) Plasmodium ovale и Plasmodium vivax, попав в гепатоциты, превращаются в неактивные формы и впадают в спячку. В таком состоянии паразиты могут пребывать месяцы и годы, являясь причиной отдаленных рецидивов, возникающих спустя 6 — 14 месяцев после предполагаемого излечения.
Течение рецидивов обычно доброкачественное. Общетоксический синдром выражен умеренно. Малярийные пароксизмы протекают ритмично. Анемия, увеличенная селезенка и печень являются основными признаками рецидивной малярии.
Длительность заболевания, вызванного Plasmodium vivax, длится 1,5 — 3 года, Plasmodium ovale — от 1 до 4-х лет.
Рис. 15. Дети, больные малярией.
Осложнения малярии
При малярии возникают осложнения, тесным образом связанные с патогенезом заболевания. К ним относятся анемия в тяжелой форме, стойкое увеличение селезенки и ее цирроз, цирроз и меланоз печени, нефрозонефрит, энцефалопатия с развитием психических нарушений и гемоглобинурийная лихорадка.
При остром диффузном нефрозонефрите у больных появляются отеки, белок и эритроциты в моче, в ряде случаев развивается артериальная гипертония. Симптомы которые под воздействием адекватного лечения и диеты.
При малярийном гепатите появляется желтушность склер и кожи, увеличивается печень, при пальпации отмечается ее болезненность, нарастает билирубин в крови, извращаются функциональные печеночные пробы.
Возможен разрыв селезенки при небольшой травме.
Гемоглобинурийная лихорадка является тяжелейшим осложнением тропической малярии, редко встречается при других видах заболевания. При заболевании развивается острый гемолиз эритроцитов, наводнение гемоглобином крови и выделение его с мочой, что происходит под воздействием лекарственного препарата хинина. У больного появляется желтушная окраска склер и кожи, увеличивается печень и селезенка.
Поражение мозга в основном встречается при тропической малярии, так как эритроцитарная шизогония при этой форме заболевания протекает в капиллярах внутренних органов, в которых скапливается огромное количество паразитов. Нарушается проницаемость стенок капилляров, возникает периваскулярный отек, повышается вязкость крови и замедляется кровоток. Все это приводит к образованию тромбов и кровоизлияниям. Увеличивается объем мозга. При значительном накоплении паразитов в капиллярах у больных развивается кома.
Малярийная кома. Перед наступлением комы у больного появляется сонливость (прекома). В течение 2 — 3 часов угасает сознание. Сухожильные рефлексы у больного вначале комы повышаются, а затем снижаются и исчезают. Менингеальные явления резко выражены. Часто появляются тонические судороги и судорожные сокращения жевательной мускулатуры (тризм). Кожные покровы больного сухие, имеют желтоватую окраску, склеры иктеричны. Кратковременная кома развивается при наличии паразитов небольших размеров, при наличии взрослых шизонтов длительность комы достигает от 1 до 1,5 суток.
Рис. 16. Поражение головного мозга (гистологический препарат). Видны скопления паразитов, пигмент и обструкция кровеносных сосудов.
Острый отек легких развивается при тропической малярии. Пусковым механизмом служит повышение проницаемости сосудов в результате воздействия токсинов. Проблема усугубляется повышенным введением жидкости в организм больного.
Гипогликемия развивается в основном при тропической малярии. Ее причиной является нарушение глюкогенеза в печени, увеличение потребления глюкозы плазмодиями и стимуляция секреции инсулина поджелудочной железой. При заболевании в тканях больного скапливается большое количество молочной кислоты. Развившийся ацидоз часто является причиной летального исхода.
Своевременное выявление и адекватное лечение малярии всегда заканчивается выздоровлением. При позднем выявлении и неадекватном лечении тропическая малярия всегда заканчивается смертельным исходом. Три остальных вида малярии являются доброкачественными инфекциями.
Рис. 17. Желтушность склер и кожных покровов говорит о поражении печени
Малярия у беременных
Рис. 18. Плацента, зараженная малярийными плазмоидами.
Малярия у детей
Наиболее уязвимым является возраст детей от 6 месяцев до 4 — 5 лет. Особенно опасна малярия для детей младшего возраста.
В эндемичных по малярии регионах, заболевание у детей является одной из причин высокой смертности. У детей до 6-и месяцев жизни, рожденных от иммунных матерей, малярия не развивается.
Малярия у детей бывает врожденная и приобретенная.
При врожденной малярии паразиты проникают в кровь плода из крови матери через поврежденную плаценту во время беременности и через пуповину во время родов или при родовой травме. Инфицированные внутриутробно дети рождаются гипотрофичными и недоношенными. После рождения вес набирают медленно.
Малярия у детей часто приобретает молниеносное течение. В течение нескольких дней может развиться тяжелая анемия и церебральная форма заболевания. Малярия у детей часто протекает своеобразно:
- кожные покровы бледные, часто с землистым оттенком, желтушность и восковидность держатся, несмотря на лечение, долгое время;
- часто отсутствуют малярийные пароксизмы (приступы лихорадки);
- такие симптомы, как судороги, понос, срыгивание, рвота и боли в животе выходят на первый план;
- при приступах малярии часто вначале отсутствуют ознобы, а в конце приступа лихорадки нередко отсутствует потение;
- на коже часто появляется сыпь в виде геморрагий и пятнистых элементов;
- анемия нарастает быстро;
- при врожденной малярии селезенка увеличена значительно, печень — в меньшей степени.
У детей старшего возраста заболевание протекает, как у взрослых. В межприступный период состояние детей остается удовлетворительным. Молниеносная форма трехдневной малярии встречается редко, крайне редко встречается малярийная кома.
Малярию у детей следует отличать от гемолитической болезни новорожденных, сепсиса, септического эндокардита, милиарного туберкулеза, пиелонефрита, гемолитической анемии, сыпного тифа, бруцеллеза, пищевого отравления, лейшманиоза у детей, проживающих в тропиках.
Рис. 19. До 90% случаев малярии и смертей от нее приходится на страны Африканского континента.
Рис. 20. Около 1 млн. детей ежегодно умирает от малярии.
Возбудителями тропической малярии являетсяPlasmodium falciparum, трехдневной малярии - Plasmodium vivax, четырехдневной малярии -Plasmodium malariaeи трехдневной или овале-малярии - Plasmodium ovale. Малярийные плазмодии претерпевают половой цикл развития в организме комара рода Anophelesи бесполый цикл (шизогония – рис.41) — в организме человека, поражая сначала клетки печени (тканевая шизогония), а затем эритроциты (эритроцитарная шизогония).
Микроскопический метод.Кровь на наличие плазмодиев малярии исследуют на стадии эритроцитарной шизогонии путем микроскопии обычных мазков и толстой капли, окрашенных по Романовскому-Гимзе. Плазмодии, цитоплазма которых окрашена в голубой цвет, а ядро в вишнево-красный, находят в эритроцитах.
Бесполые (эритроцитарные) формы паразитов имеют некоторые морфологические особенности. В частности, мерозоит представляет собой круглую или овальную форму с небольшим участком цитоплазмы около ядра; кольцевидный трофозоит - одноядерную форма сузким ободком цитоплазмы, окружающим небольшую вакуоль; амебовидный трофозоит - одноядерную форму с различным количеством и величиной псевдоподий; шизонт содержитдва или несколько ядер; морула характеризуется полным разделением ядра и цитоплазмы на мерозоиты.
Половые формы плазмодиев (гаметоциты или гамонты) не содержат вакуолей и псевдоподий. Мужские (микрогаметоциты) и женские (макрогаметоциты) формыотличаются по величине и структуре ядра, интенсивности окраски цитоплазмы и размерам.
При микроскопии тонкого мазка при малярии находят обычно кольцевидные трофозоиты. У P. vivax, P. malariae, P. оvale ониимеютразмеры от 2 до 4 мкм, занимают около 1/3 диаметра эритроцита. Ядра у трофозоитов P. vivax и P. malariaeкруглые, у P. ovale — неправильной формы, крупные; ободок цитоплазмы ровный, неширокий, суживается к ядру. Молодые кольцевидные трофозоиты P. falclparumмелкие (1,25-1,50 мкм), занимают примерно 1/6 часть диаметра эритроцита, имеют маленькое круглое ядро с тонким ободком цитоплазмы. Взрослые кольцевидные трофозоиты более крупные, занимают 1/3 диаметра эритроцита, ободок цитоплазмы толстый, резко суживающийся к ядру.
Амебовидные трофозоиты P. vivaxотличаются разнообразием форм, размеров, наличием одной или нескольких псевдоподий, вакуолей, круглого или овального ядра, пигмента в виде темно-коричневых цитоплазматических зерен различной величины и формы. Амебовидные трофозоиты P. malariaeокруглые и овальные (нередко ввиде ленты поперек эритроцита с продолговатым или вытянутым ядром), с короткими и широкими псевдоподиями, более темной цитоплазмой ипигментом, ядром неправильной формы.. Амебовидные трофозоиты P.falciparumв видекруглых или
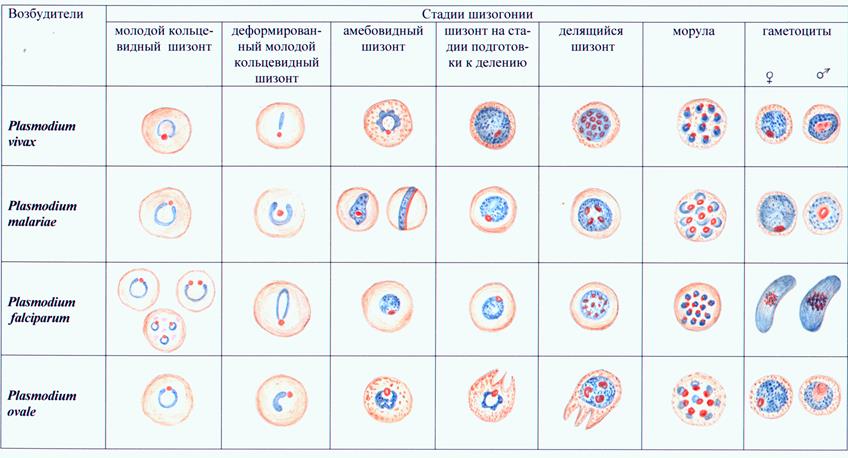
Рис. 41. Основные стадии эритроцитарной шизогонии малярийных плазмодиев
овальных форм лишены вакуоли, имеют ядро круглой или неправильной формы, пигмент черного цвета, расположенный компактно, однако они, как правило, в периферической крови не обнаруживаются. Молодые трофозоиты P. ovaleимеют кольцевидную форму, более взрослые сходны с P. malariae.
Размеры шизонтов у возбудителей малярии увеличиваются по нарастающей в ряду P.vivax, P. ovale, P.falciparum.
Морула P. vivaxсодержит обычно от 14 до 16 беспорядочно расположенных мерозоитов, между которыми лежат глыбки пигмента. В моруле P. malariaeоколо 8 крупных мерозоитов, расположенных в виде розетки; в моруле P.falciparum8-24 мелких мерозоитов, занимающих часть эритроцита; в моруле P. ovaleоколо 8 крупных мерозоитов с ядром неправильной формы. Гаметоциты Р. vivax(крупные), P. malariae (мелкие) и Р.ovaleокруглой или овальной формы;глыбки пигмента крупные, равномерно расположены в цитоплазме гаметоцитов. В женских гаметоцитах у края цитоплазмы обнаруживают компактное ядро темно-голубого цвета. Расположенное центрально ядро мужских гаметоцитов розовато-фиолетового цвета, крупное, рыхлое. Гаметоциты этих видов плазмодиев появляются и исчезают из периферической крови вместе с трофозоитами. Гаметоциты P.falciparumимеютхарактерную полулунную форму с ядром, расположенным в средней части цитоплазмы (у женских форм оно небольшое и компактное, у мужских - крупное и рыхлое). Пигмент окружает ядро в виде коротких палочек. Стадия развития гаметоцитов P.falciparumв эритроците существенно превышает длительность шизогонии. Эти гаметоциты выявляются в периферической крови на 8-10 день после появления кольцевидных трофозоитов, продолжая поступать в кровь через несколько недель после их исчезновения на фоне отсутствия клинических симптомов малярии..
Эритроциты, пораженные P. vivax и P. ovale, увеличиваются в диаметре до 10-12 мкм, хуже окрашиваются по Романовскому —Гимзе; эритроциты, пораженные P. ovale, могут приобретать неправильную форму, иметь бахромчатый край. Морфология эритроцитов, содержащих P. malariaeи P. falciparum, не меняется.
В эритроцитах, содержащих P. vivaxна различных стадиях развития, выявляются множественные мелкие азурофильные зерна (зернистость Шюффнера), при наличии в эритроцитах P. ovaleзерна редкие и крупные (зернистость Джеймса), при обнаружении в эритроцитах кольцевидных трофозоитов P.falciparumможно выявить небольшое количество крупных азурофильных зерен (зернистость Маурера), а в тех случаях, когда возбудителем является P. malariae, в эритроцитах выявляют мелкую зернистость Циманна.
Морфология возбудителей малярии в толстой капле.Кольцевидные трофозоиты P. vivax, P. ovale, P. malariae обычно имеют одинаковую величину, однако в толстой капле они часто дефор-
мируются, превращаясь в форму запятой или восклицательного знака; цитоплазма при этом концентрируется около ядра в виде округлого или треугольного комочка. Наряду с кольцевидными трофозоитами можно найти другие формы плазмодиев и определить вид возбудителя.
Для амебовидных трофозоитов P. vivaxв толстой капле характерна деформация их цитоплазмы в виде двух или нескольких комочков, располагающихся около ядра.
Трофозоиты P. malariaeв мазке выглядят как компактные овальные или округлые образования с большим количеством пигмента.
Женские гаметоциты (гамонты) P. vivax и P. malariaeв толстой капле не удается отличить от взрослых трофозоитов. Мужские гаметоциты имеют крупное ядро, окруженное узким ободком бледно-голубой цитоплазмы с рассеянными по ней зернами пигмента. Гаметоциты P. falciparumимеют характерную полулунную форму.
Серологический метод -определение антител к плазмодиям малярии с помощью РИА или ИФА с диагностическими целями проводится редко.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


