Токсоплазмоз лечение в коралловом клубе
Токсоплазмоз – зоонозная природно-очаговая паразитарная болезнь, вызываемая простейшими, характеризующаяся поражением нервной и лимфатической систем, глаз, скелетных мышц, миокарда и других органов и тканей и протекающая в виде бессимптомного носительства или острого инфекционного заболевания различной степени тяжести.
Распространенность токсоплазмоза в мире невероятно высока.
Выделяют две основные клинико-эпидемиологические формы: врожденный и приобретенный токсоплазмоз.
Возбудитель токсоплазмоза - Toxoplasma gondii относится к типу Sporozoa Leuckart, 1879 (Споровики)
Класс: Coccidea Leuckart 1879
Подкласс: Coccidia Leuckart 1879
Отряд: Coccidea Leuckart 1879
Семейство: Sarcocestidae Poche, 1913
Подсемейство: Toxoplasmatinat Biocca, 1957
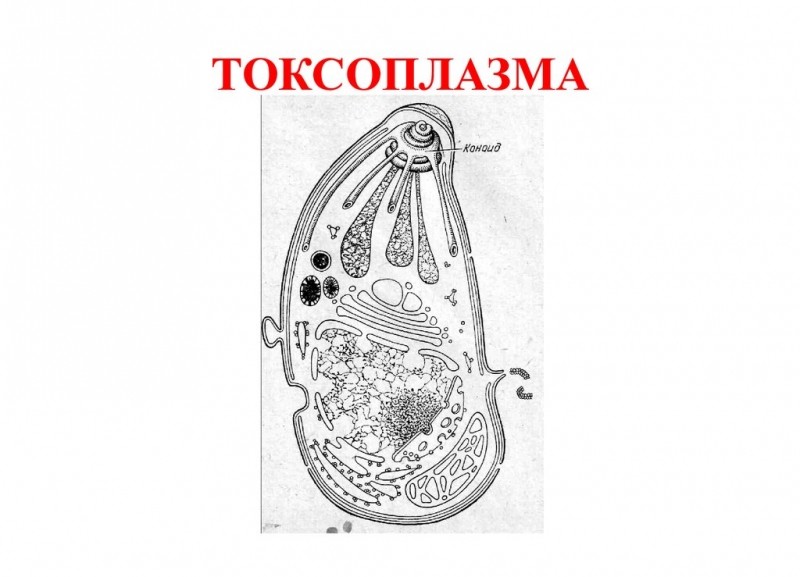
Toxoplasma gondii является облигатным внутриклеточным паразитом и существует в трех формах: тахизоит (эндозоит или трофозоит), брадизоит (цистозоит) и ооциста.
Тахизоит имеет размер 4-7 Х 2-4 мкм., напоминают по форме полумесяц с закругленным задним концом. Они образуются в результате размножения спорозоитов в эпителиальных клетках окончательных и промежуточных хозяев.
Брадизоит (4-7 Х 2-4 мкм.) имеют удлиненную форму, их ядра значительно смещены к заднему концу тела. Они находятся внутри клеток, образуя вокруг себя плотную оболочку. Эти образования, называемые цистами или псевдоцистами, имеют размеры 100 мкм и более. Это основная форма существования токсоплазм в организме промежуточных хозяев.
Ооциста имеют округло-овальную форму, их размеры 9-11 Х 10-14 мкм. В каждой зрелой ооцисте содержится две спороцисты, размером 8,5 Х 6 мкм. В каждой спороцисте находится по 4 спорозоита размерами 8 Х 2 мкм. Ооцисты образуются в результате полового процесса, происходящего в эпителиальных клетках окончательных хозяев (семейство кошачьих).
Жизненный цикл токсоплазм включает стадии мерогонии, гаметогонии и спорогонии.
Мерогония происходит в организме как промежуточных, так и окончательных хозяев.
Промежуточные хозяева могут заражаться при проглатывании спорулированных ооцист или при поедании животных, зараженных токсоплазмами. При заглатывании спорулированных ооцист в верхних отделах кишечника из них выходят спорозоиты, которые внедряются в эпителиальные клетки. Внутри них они растут, делятся, образуя быстро размножающиеся тахизоиты. Наиболее часто скопления токсоплазм, включающие по 10-30 и более тахизоитов, образуются в клетках лимфатических узлов, печени и легких (макрофаги). Оболочкой вокруг них является мембрана паразитофорной вакуоли. Такие скопления паразитов одной генерации ранее часто назывались псевдоцистами.
В результате накопления паразитов клетка разрушается и освободившиеся при этом тахизоиты внедряются в соседние клетки, а также гематогенно и лимфогенно разносятся по различным органам.
По мере формирования иммунного ответа число токсоплазм, циркулирующих в крови, уменьшается. В дальнейшем они полностью исчезают из крови, проникая внутрь клеток, где тахизоиты трансформируются в медленно размножающиеся брадизоиты. Их скопления содержат до 10 тыс. паразитов и окружены плотной оболочкой. Эти внутриклеточные цисты могут достигать в размере до 200 мкм. Они локализуются преимущественно в головном мозге и скелетных мышцах. Формирование цист происходит через 9 дней после заражения.
Брадизоиты в цистах могут сохранять жизнеспособность в течение десятилетий. Однако иногда оболочки цист могут разрушаться. Освободившиеся при этом паразиты проникают в соседние интактные клетки или (при иммунодефицитных состояниях) гематогенно диссеминируют, вновь формируя тахизоиты.
Окончательные хозяева заражаются токсоплазмами при поедании тканей промежуточного хозяина, содержащих цисты токсоплазм, или в результате случайного заглатывания ооцист из внешней среды. В кишечнике оболочка цисты разрушается и брадизоиты внедряются в клетки эпителия, где размножаются посредством мерогонии. Образовавшиеся мерозоиты величиной 5-8 Х 1-2 мкм., при попадании в клетки организма трансформируются в тахизоиты и брадизоиты. Часть мерозоитов, внедряясь в энтероциты, дает начало мужским и женским половым клеткам (гамонтам), которые после их трансформации выходят их энтероцитов в просвет кишки. Мужские гамонты многократно делятся, образуя микрогаметы. Из женских гамонтов формируются макрогаметы. В результате слияния микро- и макрогаметы образуется незрелая ооциста, которая с фекалиями попадает во внешнюю среду.
Спорогония (созревание ооцист) продолжается от 2 дней до 3 недель и происходит во внешней среде при достаточной влажности и температуре от 4 до 37 градусов С. В ооцисте формируются две спороцисты, в каждой из которых образуются по 4 спорозоита. Зрелые ооцисты устойчивы к неблагоприятным воздействиям и могут сохранять жизнеспособность во внешней среде до 1,5 лет.
Заболеваемость токсоплазмозом во много раз ниже показателей инфицированности, но трудности диагностики, несмотря на обязательную регистрацию, не позволяют судить об истинном уровне инфекции.
Основной источник инфекции при токсоплазмозе — беспризорные, дикие и домашние кошки, которые выделяют возбудителя во внешнюю среду, в среднем до трех недель с момента заражения. За это время во внешнюю среду поступает до 1,5 млрд. токсоплазм.
Основной и наиболее частый путь передачи инфекции — пероральный. Заражение происходит при съедании сырого или недостаточно термически обработанного мяса, мясных продуктов, с находящимися в нем цистами токсоплазм. Источником заражения также могут служить плохо вымытая зелень, овощи, фрукты (с земли), грязные руки с находящимися на них ооцитами возбудителя. Известны случаи внутрилабораторного заражения человека высоковирулентными штаммами токсоплазм при нарушении целостности кожных покровов. Описаны случаи заболевания при трансплантации органов.
Выделяют две стадии токсоплазмоза: острую и хроническую.
Острая стадия при приобретенном токсоплазмозе может протекать в манифестной и субклинической форме. Хроническая стадия протекает в латентной и манифестной форме. В течении манифестной формы хронической стадии выделяют периоды обострения (клинически выраженные и стертые) и ремиссии. При врожденном – особенности течения острой стадии зависят от времени заражения матери во время беременности.
У лиц со СПИДом, как правило, развивается септическая форма заболевания (независимо от стадии), характеризующаяся тяжелым течением, развитием угрожающих жизни осложнений. При проведении адекватной терапии и отсутствии прогрессирования иммунной недостаточности, септическая форма токсоплазмоза может перейти в латентную или манифестную формы хронической стадии болезни.
Инкубационный период продолжается от 5 до 23 дней (в среднем около двух недель).
Острая стадия приобретенного токсоплазмоза у лиц без иммунодефицита протекает, как правило, в латентной форме, которая характеризуется повышением уровня специфических IgM, который постепенно падает и на этом фоне проявляются IgG.
Манифестная форма острой стадии приобретенного токсоплазмоза встречается реже и характеризуется постепенным началом, развитием шейного или аксиллярного лимфаденита, умеренно выраженным синдромом общей интоксикации. Иногда заболевание начинается с озноба, повышения температуры тела до выше 38,5°С, головных болей, проявлений острого энтерита или гастроэнтерита.
Со второй недели болезни значительно уменьшаются проявления общей интоксикации, исчезает диарейный синдром, прогрессируют признаки поражения опорно-двигательного аппарата, сердечно-сосудистой системы, органов ретикулоэндотелиальной системы, которые проявляются лимфаденитами, мезаденитом и гепатолиенальным синдромом.
На 3-4 неделе в большинстве случаев купируется синдром общей инфекционной интоксикации, становятся менее выраженными артралгии и миалгии, из периферической крови исчезают мононуклеары. Но сохраняются лимфаденопатия и гепатолиенальным синдромом.
При развитии манифестной формы острой стадии приобретенного токсоплазмоза могут поражаться различные органы и ткани.
Случаи самопроизвольной санации организма от токсоплазмы являются недоказанными, но теоретически они возможны.
При действии различных иммуносупрессивных факторов, у пациентов латентная форма хронической стадии может перейти в манифестную форму, которая характеризуется наличием периодов обострений (клинически выраженных и стертых) и ремиссий.
Для периода обострения наиболее характерными являются признаки лимфаденопатии (встречаются у всех больных), поражения ЦНС и сердечно-сосудистой системы, проявления общей интоксикации, гепатолиенальный синдром и нарушения функции вегетативного отдела нервной системы.
-
Чаще всего больные предъявляют жалобы на:
- Общую слабость различной степени выраженности;
- Длительный субфебрилитет;
- Снижение физической работоспособности;
- Головную боль различной интенсивности, характера, продолжительности и локализации;
- Психоэмоциональную лабильность;
- Поражение лимфоидной ткани, выражающееся умеренным увеличением и болезненностью нескольких групп периферических лимфатических узлов (иногда признаками мезаденита, или генерализованным лимфаденитом);
- Нарушение сердечного ритма и проводимости (блокады ветвей пучка Гиса и незначительные признаки нарушения метаболизма миокарда);
- Возможна склонность к гипотонии;
- Может быть, увеличение селезенки и печени без клинико-лабораторных признаков гепатита;
- Длительные, непостоянные, мигрирующие болевые ощущения в суставах, несущих повышенную нагрузку, без объективных и лабораторных признаков артрита, а также боль в икроножных мышцах, мышцах бедер и плечевого пояса
У трети больных в веществе головного мозга выявляются кальцификаты. У 25% пациентов отмечается наличие очагов хориоретинита.
Биохимические показатели периферической крови в этот период заболевания остаются в пределах физиологической нормы.
Общеклинический анализ крови характеризуется тенденцией к лейкопении, относительному лимфоцитозу.
Результаты внутрикожной пробы с токсоплазмином становится положительными.
У таких больных при неадекватной терапии периоды обострений (длительностью от 1 до 4 месяцев) чередуются с ремиссиями (от 8 месяцев до 1,5 лет).
При заражении женщины во время беременности ребенок рождается с врожденным токсоплазмозом. Врожденный токсоплазмоз может протекать в острой и хронической (латентной или манифестной) формах.
При заражении матери токсоплазмами менее чем за 6 месяцев до зачатия риск передачи возбудителя очень мал. Риск заражения плода возрастает по мере увеличения срока беременности (в связи с повышением проницаемости плаценты), а тяжесть проявлений – уменьшается (вследствие развития иммунной системы плода). Заражение в I триместре, как правило, заканчивается выкидышем. Наиболее тяжелые проявления врожденного токсоплазмоза развиваются при заражении матери во II триместре беременности. При заражении в III триместре врожденный токсоплазмоз протекает, как правило, латентно.
-
Манифестная форма острой стадии врожденного токсоплазмоза проявляется:
- Лихорадкой;
- Выраженной интоксикацией;
- Симптомами энцефалита;
- Увеличением печени, селезенки;
- Пневмонией;
- Желтухой;
- Макулопапулезной сыпью;
- Поражением глаз (центральный хориоретинит).
-
Если острая стадия врожденного токсоплазмоза протекает внутриутробно и заканчивается рождением ребенка, то у новорожденного выявляются:
- Гидроцефалия;
- Микроцефалия;
- Олигофрения;
- Парезы, параличи;
- Эпилепсия;
- Поражение органа зрения (микрофтальм, хориоретинит, слепота и др.).
После стихания инфекционного процесса могут сохраняться стойкие необратимые изменения: микроцефалия, дефекты органа зрения, отставание в психомоторном развитии.
У лиц со СПИДом, как правило, развивается септическая форма заболевания (независимо от стадии).
-
Она характеризуется тяжелым течением и развитием угрожающих жизни осложнений:
- Поражение ЦНС (диффузный энцефалит или менингоэнцефалит);
- Сильная головная боль;
- Нарушение сознания и очаговая неврологическая симптоматика.
В спинномозговой жидкости наблюдается мононуклеарный плеоцитоз с повышенным содержанием белка.
Некоторое диагностическое значение имеет появление антител в ликворе при отсутствии их в сыворотке крови.
Можно обнаружить ДНК токсоплазм методом ПЦР.
При компьютерной томографии обнаруживаются участки некротизированной ткани мозга. В процесс могут вовлекаться и другие органы – легкие, сердце, печень, поджелудочная железа.
Септические формы токсоплазмоза могут развиваться при заболеваниях, требующих длительной и/или массивной иммунодепрессивной терапии (онкологические, коллагенозы, трансплантация органов). У этих больных также развиваются генерализованные формы токсоплазмоза, которые при отсутствии этиотропного лечения, быстро приводят к летальному исходу.
-
При септическом токсоплазмозе наблюдаются:
- Инфекционно-токсический шок;
- Отек-набухание головного мозга;
- Эпилептиформный синдром;
- Атрофия зрительных нервов;
- Отставание детей в развитии;
- Параличи;
- Парезы и т.д.
Токсоплазмоз следует дифференцировать с инфекционным мононуклеозом, доброкачественным лимфоретикулезом, туберкулезом, бруцеллезом, микоплазмозом, хламидиозом, цитомегалией, герпесом и рядом других бактериальных, вирусных и паразитарных инфекций. Следует исключить онкологические и системные заболевания (например: лимфогранулематоз, ревматизм и т. д.).
В настоящее время ведущая роль в диагностике токсоплазмоза принадлежит лабораторным и аллергическим методам исследований.
Отсутствие специфических IgM и IgG, при проведении серологических методов исследования (ИФА, ПЦР), позволяет исключить токсоплазмоз.
Метод непрямой иммунофлюоресценции - наиболее распространенный метод диагностики, выявляющий IgG и IgM к Toxoplasma gondii. Диагностически значимым считается титр 1:64.
IgG к токсоплазмам могут сохраняться на протяжении всей жизни.
Реакция непрямой гемагглютинации - простой метод, который часто применяется для выявления IgG к токсоплазмам. В большинстве лабораторий диагностически значимым считается титр 1:256. Эта реакция может оставаться положительной в течение нескольких лет.
Внутрикожная проба на гиперчувствительность проводится токсоплазмином, который разводят физиологическим раствором 1:10 и вводят 0,1 мл раствора внутрикожно. Проба считается положительной при формировании на месте инъекции гиперемии более 10 мм в диаметре, которая сохраняется в течение 48 часов.
Особые трудности возникают в диагностике токсоплазмоза, протекающего с поражением органа зрения. У таких больных в крови часто обнаруживаются низкие титры специфических IgG, а изменения на глазном дне не носят специфического характера. Для токсоплазмоза, протекающего с поражением органа зрения, характерным является развитие хориоретинита. Поражения переднего отдела глаза может наблюдаться только у больных с генерализованным токсоплазмозом, например при СПИДе.
Для диагностики токсоплазмоза у больных СПИДом широко используют прямые методы выявления возбудителя (микроскопия крови, ликвора, биопсийного материала лимфатических узлов, тканей головного мозга и других органов, а также бронхоальвеолярной жидкости). Препараты окрашиваются по методу Романовского – Гимза и микроскопируются при увеличении Х 1000.
В некоторых случаях для обнаружения и идентификации Toxoplasma gondii производится биопроба на лабораторных животных.
Большое значение также имеют инструментальные методы исследования (рентгенологические и офтальмологические).
Особых рекомендаций по режиму и питанию больных токсоплазмозом нет, все зависит от степени выраженности сопутствующей соматической патологии.
В лечении острой стадии приобретенного токсоплазмоза наиболее эффективной является комбинация пириметамина с сульфадиазином. В качестве альтернативы могут быть использованы доксициклин в комбинации с спирамицином.
При лечении больных этими препаратами в 60-70% случаев могут наблюдаться побочные реакции в виде кожных высыпаний, угнетения костномозгового кроветворения, вследствие чего возникает тромбоцито- и лейкопения. Для предотвращения этих реакций курс лечения целесообразно разбить на несколько циклов с 10-дневным перерывом между ними. Назначают фолиновую (но не фолиевую!) кислоту (кальция фолинат) по 2-10 мг/сут. в течение всего цикла лечения. Можно использовать также содержащие фолиновую кислоту пивные или хлебопекарные сухие дрожжи по 5-10 г/сут. взрослым и по 100 мг/сут. – детям.
Лечение и дальнейшее диспансерное наблюдение за больными должно проводиться у специалистов в зависимости от характера преобладающей патологии — врачей-инфекционистов, врачей-невропатологов, врачей-окулистов, акушеров-гинекологов и др. Госпитализация осуществляется в стационар соответствующего профиля (инфекционный, неврологический, офтальмологический, акушерско-гинекологический, детский и т. д.). Это обусловлено особенностями органной патологии, спецификой обследования и назначением дополнительных средств лечения.
С целью профилактики врожденного токсоплазмоза, всем женщинам, планирующим беременность, следует проводить обследование с определением в крови специфических антител (IgG и IgM) к токсоплазмам.
-
При отрицательных результатах необходимо в течение всего периода беременности соблюдать следующие правила:
- Избегать любого контакта с животными семейства кошачьих;
- Тщательно мыть руки после работы с землей и сырым мясом;
- Не употреблять в пищу сырые и полусырые мясные блюда, а также не пробовать сырой фарш;
- Тщательно мыть овощи, фрукты и огородную зелень, обдавать их кипятком;
- Каждые три месяца следует проводить серологическое обследование на токсоплазмоз.
Определенное значение в профилактике токсоплазмоза имеет уничтожение грызунов, мух и тараканов, которые могут являться механическими переносчиками ооцист.
Приглашаю к сотрудничеству, а также на обучение программам сохранения и восстановления здоровья с применением натуральных препаратов.
Дополнительная информация по тел.: 8-967-197-76-37 или по E-Mail
Врач Восстановительной медицины Шипова Елена Игоревна
Токсоплазмоз - лечение при острой форме заболевания предопределяет использование химиотерапевтических препаратов. Заболевание в любой форме очень опасно. Особенность многих паразитарных заболеваний в том, что зачастую они никак себя проявляют, медленно подрывая ваше здоровье. Токсоплазма – один из таких паразитов. Самую большую опасность токсоплазма представляет для беременных женщин и новорожденных детей.
Что такое токсоплазмоз
Токсоплазмоз – это инфекционное заболевание, вызываемое простейшим паразитом Toxoplasma gondii и характеризующееся преимущественно хроническим течением, увеличением лимфатических узлов, печени, селезенки, поражением мышц, нервной системы, сердца и глаз.
Токсоплазмоз весьма распространен. По некоторым данным, в США к 50-летнему возрасту инфицируется около 67% людей, в странах СНГ — около 30%. Заболевание относится к зоонозам — инфекциям, основными хозяевами и распространителями которых являются животные, в нашем случае представители семейства кошачьих, а точнее, домашние кошки.
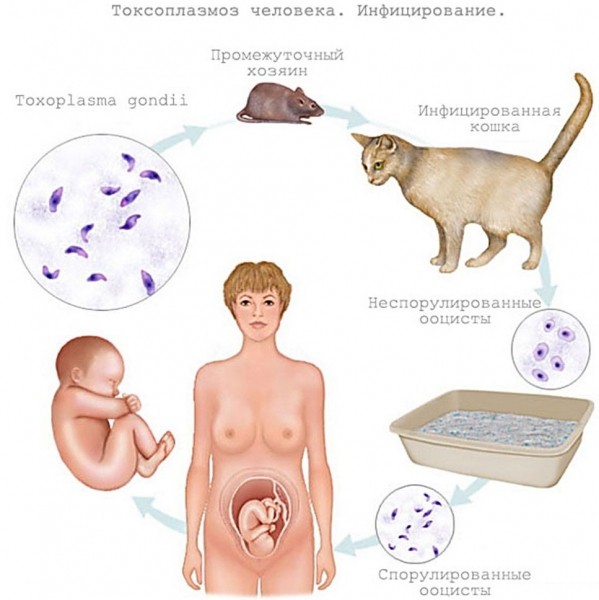
Именно в организме кошки возбудитель проходит полный цикл своего развития с образованием половозрелой клетки. Другие животные и человек являются лишь промежуточными хозяевами паразита.
Кошки заражаются токсоплазмой, поедая больных мышей и птиц. Оказавшись в пищеварительном тракте, возбудитель внедряется в клетки эпителия тонкого кишечника и начинает размножаться. Токсоплазмы в огромном количестве выделяются с испражнениями наружу, и животное становится заразным.
Пути заражения токсоплазмозом
Оказавшись во внешней среде, в благоприятных условиях паразит может сохраняться в течение нескольких месяцев, представляя опасность для человека и млекопитающих. Токсоплазмы, одетые в плотные толстые оболочки, защищены от многих химических веществ, в том числе от дезинфицирующих растворов, и только высушивание, термообработка и замораживание способны обезвредить микроба.
Заражение человека происходит при употреблении мясных продуктов и яиц, не прошедших достаточную термическую обработку.
Токсоплазмоз - лечение. Не исключена возможность заражения при попадании возбудителя на слизистые оболочки и поврежденные кожные покровы, трансмиссивным и др. путём. Наблюдается и внутриутробное заражение. В организме человека токсоплазмы размножаются в кишечнике, распространяются лимфогенным и гематогенным путем. Фаза лимфогенного заноса (увеличиваются и воспаляются лимфатические узлы) сменяется гематогенной диссиминацией.
Стадия нахождения паразита в крови короткая (несколько дней). Попадая во внутренние органы, токсоплазмы вызывают в них воспалительные явления. Особенно часто поражаются нервная система, сетчатка, печень, миокард. В этих органах токсоплазмы находятся внутриклеточно и экстрацеллюлярно. Скопления паразитов называются псевдоцистами.
Токсоплазмы способны образовывать цисты в тканях, вызывая состояние латентной инфекции. Активизация паразита происходит при неблагоприятных для макроорганизма условиях и снижении его иммунологической реактивности.
Морфологические проявления токсоплазмоза мозга у взрослых многообразны. При микроскопическом исследовании наиболее характерны рассеянные по всему головному и спинному мозгу милиарные гранулемы, состоящие из больших эпителиоидных клеток, лимфоцитов, моноцитов, иногда эозинофилов.

Гранулемы содержат многочисленных паразитов, окружены зоной отека с некротическими очажками, обусловленными васкулитом. Типично для токсоплазмоза обызвествление мелких очагов. При наличии токсоплазм в субарахноидальном пространстве возникает серозно-продуктивный лептоменингит.
Наиболее грубые морфологические изменения нервной системы наблюдаются у детей. При макроскопическом исследовании выявляется расширение желудочков с перивентрикулярной зоной некроза. Обнаруживаются рубцы, замещающие участки некроза, облитерация межжелудочкового отверстия и латеральной апертуры IV желудочка. Гидроцефалия может быть выражена, приводя к истончению и деформации вещества полушарий.
У большинства зараженных нет клинических проявлений заболевания. У части больных наблюдается вялотекущие хронические формы и крайне редко — острые, с тяжелым течением заболевания. При внутриутробном заражении в первые месяцы беременности часто происходит выкидыш и гибель плода.
Токсоплазмоз - лечение. Не исключается возможность внутриутробных уродств плода и рождения детей с дефектами развития. Если заражение произошло в поздние сроки беременности, рождается ребенок с генерализованным токсоплазмозом.
Диагностика токсоплазмоза
Диагностика токсоплазмоза основана на определении следов инфекции в организме (антител против токсоплазмы), а также на инструментальных методах исследования (например, УЗИ, компьютерная томография и т.д.).
Анализ крови на токсоплазмоз представляет собой определение антител к токсоплазме и называется серологическим методом диагностики (серология). Серологический метод является основным методом диагностики токсоплазмоза.
Чтобы понять суть серологического метода диагностики токсоплазмоза, необходимо знать, как организм человека реагирует на любую инфекцию, в том числе и на токсоплазмоз: сразу после попадания паразита в кровь человека, иммунная система распознает его как чужеродное вещество (антиген) и начинает против него борьбу.
Токсоплазмоз - лечение. Специальные клетки иммунной системы вырабатывают вещества (антитела), направленные против определенного вида паразита. Антитела, или иммуноглобулины (Ig) имеют специфичность строго к определенному антигену и, узнавая его, немедленно соединяются с ним.
Даже после того, как иммунная система победила инфекцию, антитела против этой инфекции сохраняются в организме еще несколько лет (а иногда и на всю жизнь).
IgM появляются в организме примерно через 2 недели после заражения токсоплазмой, их количество постепенно достигает пика, а затем снижается до нуля примерно к 8-10 неделе после заражения.
Наличие в крови IgM указывает на то, что это острая инфекция, то есть в настоящее время человек болен токсоплазмозом. Обнаружение в крови IgG наоборот, говорит о том, что организм встречался с инфекцией раньше, но уже победил ее.
Если в крови были обнаружены и IgM и IgG, это означает, что заражение произошло в течение последних 12 месяцев. Докторами также учитывается такая характеристика антител, как разновидность.
Разновидность антител представляет собой свойство антитела прочно связываться с антигеном (чужеродным веществом). Чем раньше организм встретился с инфекцией, тем выше разновидность антител.
Окончательная интерпретация анализа на токсоплазмоз может быть сделана только врачом, знакомым с историей болезни больного и референтными значениями, которые используются в работе лаборатории, которая провела анализ.
Врожденный токсоплазмоз
Токсоплазмоз - лечение. Особую опасность представляет вероятность внутриутробного заражения плода. Токсоплазма способна проникать через плаценту и вызывать болезнь у еще не родившегося ребенка. Но это возможно только в том случае, когда мать заражается токсоплазмозом во время беременности. В случае, если она заразилась еще до беременности, будущему ребенку ничего не угрожает.
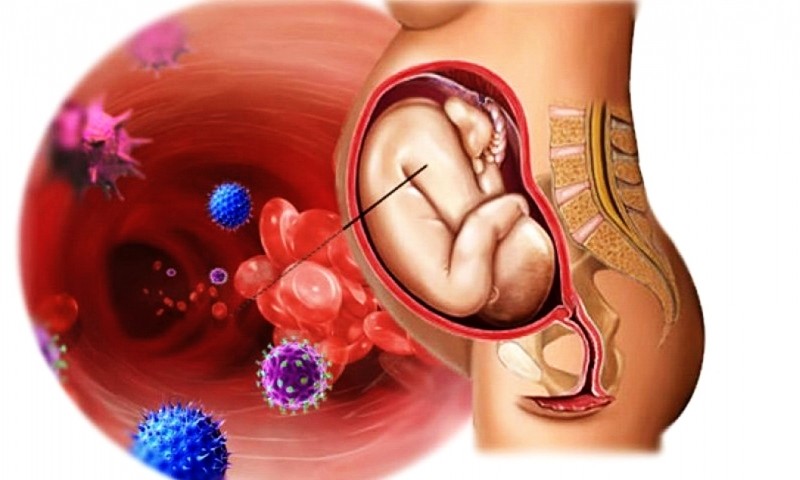
При врожденном токсоплазмозе поражение органов очень значительно. Так, возможны врожденные уродства глазного яблока, вплоть до развития слепоты, недоразвитие головного и спинного мозга. Тяжесть поражения плода тесно связана со сроками беременности — чем моложе плод, тем тяжелее болезнь.
В результате врождённого токсоплазмоза плод либо погибает в результате возникновения уродств, несовместимых с жизнью, либо рождается с симптомами острого врождённого токсоплазмоза — интоксикацией, лихорадкой, желтушностью, поражениями печени, селезёнки, лимфатических узлов и центральной нервной системы (энцефаломиелит).
Но токсоплазмоз может поражать плод только один раз, все последующие беременности будут надежно защищены образовавшимися у матери антителами.
Острый токсоплазмоз
Острый токсоплазмоз у взрослых людей, не страдающих другими заболеваниями, как правило, протекает бессимптомно.

Однако в редких случаях могут появиться следующие симптомы:
- увеличение размеров подмышечных лимфатических узлов – это наиболее частый признак токсоплазмоза. Увеличенные лимфатические узлы прощупываются в виде округлых плотных образований в подмышечной области. Может отмечаться увеличение и других групп лимфоузлов (шейных, подчелюстных, паховых и т.д.);
- повышение температуры тела до 38-39 С.;
- слабость, боли в мышцах;
- увеличение размеров печени и/или селезенки, которое проявляется тупой болью в правом боку (в правом подреберье);
- нередко заболевание протекает незаметно для больного и самостоятельно проходит без лечения в течение одной-двух недель.
Церебральный токсоплазмоз (токсоплазмоз головного мозга)
Токсоплазмоз - лечение. Церебральный токсоплазмоз – это форма токсоплазмоза, протекающая с воспалением головного мозга.
У лиц, чей иммунитет ослаблен СПИДом и другими заболеваниями, токсоплазма откладывается в нервной системе, приводя к появлению характерных симптомов:
Приобретённый токсоплазмоз
Инкубационный период — от 3 до 14 дней. Продромальный период с общим недомоганием, мышечными и суставными болями — обычно несколько недель, иногда месяцев. Острая стадия заболевания проявляется повышением температуры, ознобом, лимфоаденопатией. Появляется генерализованная макулопапулезная сыпь, отсутствующая только на подошвах, ладонях, волосистой части головы.

Наряду с общими признаками инфекционного заболевания имеется клиническая картина поражения различных органов: миокардит, пневмония, очаговый некротический нефрит, гепатит. Поражение нервной системы проявляется менингитом, энцефалитом, менингоэнцефалитом, энцефаломиелитом. Редко наблюдаются радикулоневритическая и малосимптомная формы (последняя может быть обнаружена лишь с помощью серологических реакций).
Наиболее типичной формой токсоплазмоза является менингоэнцефалит, в клинической картине которого имеются общемозговые и менингеальные симптомы, парезы конечностей, тонико-клонические судороги, глазодвигательные (диплопия) и координаторные нарушения. Иногда развиваются одиночные или множественные токсоплазмозные абсцессы в головном мозге.
Токсоплазмоз - лечение. Характерны расстройства сознания, летаргия, утрата памяти и ориентировки в пространстве. В крови обнаруживаются лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, в цереброспинальной жидкости — лимфоцитарный плеоцитоз, умеренное увеличение содержания белка.
Выделяют острую, хроническую и латентную формы с подразделением последней на первично-латентную, без клинических проявлений, и вторично-латентную, возникающую после острой формы или рецидива хронической.
Токсоплазмоз при беременности
Об опасности токсоплазмоза у беременных наслышаны многие. Отсюда и советы выбросить кошку из дома, и паника от любой царапины. Однако не все так страшно.
Риск для плода представляет только первичное заражение матери токсоплазмозом при беременности. То есть, если вы им переболели когда-то давно, то на плод он не окажет никакого влияния. При этом даже при первичном заражении риск инфицирования плода не 100%. В первом триместре риск заражения при заболевании матери составляет 15-20%, во втором — 30%, в третьем — 60%. Однако, несмотря на то, что риск заражения со сроком беременности увеличивается, тяжесть клинических проявлений снижается.
В том случае, если инфицирование произошло до 24 недель, рекомендуется прерывание беременности. Если женщина от него отказывается, возможно проведение лечения.
После заболевания у человека вырабатывается иммунитет, поэтому повторная встреча с паразитом ему не страшна. После первичного заражения токсоплазмозом планировать беременность можно через полгода.
Чем опасен токсоплазмоз для ребенка

При инфицировании плода в 1-2 триместре развивается эмбриопатия (множественные пороки, преимущественно центральной нервной системы и глаз), что нередко приводит к его гибели. При заражении в более поздних сроках может быть недоношенность, задержка внутриутробного развития, ребенок рождается с клинической картиной сепсиса и поражением многих органов и систем.
К тому же, вовремя назначенное лечение беременной способствует предотвращению заболевания у ребенка. Обследование иммуно-негативных беременных (когда в крови отсутствуют специфические антитела) проводится каждые 2 мес.
При выявлении острой инфекции назначается специфическое лечение, но не ранее, чем в сроке 12 недель, т.к. большинство из применяемых препаратов — это антибиотики, способные вызвать нарушения развития и формирования плода (т.е. обладающие тератогенным эффектом).
У беременных с хроническим токсоплазмозом или носителей возбудителя даже при обострении заболевания не происходит выхода инфекционных агентов в кровь, и поэтому угрозы заражения плода нет.
Диагностика токсоплазмоза у беременных женщин и новорожденных
Наиболее тяжелые формы токсоплазмоза встречаются у детей, которые заразились от матери во время внутриутробного развития. Таким образом, наибольшее значение имеет диагностика токсоплазмоза именно во время беременности.
Если у беременной женщины в крови обнаружены антитела IgM и IgG, то рекомендуется сделать тест на разновидность IgG. Высокая разновидность IgG (обычно более 40 %) на 12-14 неделе беременности практически исключает возможность заражения во время беременности (и соответственно, вероятность заражения плода).

Однако низкая разновидность антител еще не является показателем недавней инфекции – в этом случае через 2-3 недели тест повторяют и определяют насколько выросло количество антител (титр антител).
Что бы выяснить, передалась ли инфекция от беременной женщины к плоду, нередко осуществляют анализ околоплодных вод на наличие ДНК токсоплазмы.
Токсоплазмоз - лечение. Метод диагностики, который носит названия полимеразной цепной реакции (ПЦР). Если ПЦР отрицательна – плод совершенно здоров. Для уточнения диагноза токсоплазмоза и определения степени распространения инфекции проводятся дополнительные обследования:
- инструментальные методы диагностики включают множество методов, позволяющих выявить проявления токсоплазмоза. Так, если имеются симптомы поражения ЦНС (головного мозга), делают компьютерную томографию или магнитно-ядерный резонанс, которые позволяют определить очаги воспаления мозга, вызванного токсоплазмой;
- биопсия – взятие участка ткани, зараженной токсоплазмой, для изучения под микроскопом используется редко.
Токсоплазмоз - лечение
При остром токсоплазмозе используются химиотерапевтические препараты.
Делагил (по 0,5г 2 раза в сутки) в сочетании с сульфаниламидами (по 0,5г 2 раза в сутки) в течение 10 дней. Фансидар назначается в количестве 5 таблеток на курс: по 1 табл. через 2 дня или в виде внутримышечных инъекций по 1 ампуле в 2,5 мг один раз в 2 дня в количестве 5 инъекций. Проводится один или два курса лечения.
Из антибиотиков назначаются: линкомицина гидрохлорид (по 0,5г 2 раза в сутки); метациклина гидрохлорид (по 0,3г 2 раза в сутки) в течение 5-7 дней в сочетании с сульфаниламидами; ровамицин.
Лечение хронического токсоплазмоза во много раз труднее, чем острого, так как химиопрепараты не оказывает значительного эффекта. Главное место занимает гипосенсибилизирующая и иммуномодулирующая терапия. В комплекс лечения включают витамины, десенсибилизирующие средства, лидазу, церебролизин и пр.
Имеются данные о положительном действии левамизола в терапии хронического токсоплазмоза. Левамизол назначается по 150 мг 3 дня подряд с перерывами 1 нед между циклами, всего 2 — 3 цикла.
Профилактика токсоплазматоза
Профилактика наиболее важна при беременности, причем тем женщинам, которые никогда ранее не встречались с токсоплазмой и не имеют к ней иммунитета:
- при работе на огороде надевайте перчатки, чтобы земля не попадала на кожу. На коже могут быть микротрещинки, а в земле — токсоплазмы. Тщательно мойте овощи и фрукты;
- разделывать сырое мясо также лучше в перчатках, по крайней мере, после этого нужно помыть руки. Тщательно прожаривайте или проваривайте мясо, от бифштексов с кровью в период беременности откажитесь;
- если у вас живет кошечка, поручите уборку ее туалета кому-нибудь другому, а то вдруг на кошачьей ванночке имеются следы старых фекалий;
- не стоит целовать любимого питомца, так как при остром заражении кошки токсоплазмы могут выделяться у нее со слюной и с выделениями из носа;
- можно сдать на анализ кошкины фекалии, чтобы установить, не заражена ли она токсоплазмозом. Если ваша кошечка оказалась насколько чистоплотной, что никогда с токсоплазмозом не сталкивалась, то необходимо защитить ее от заболевания и в дальнейшем (по крайней мере, на период вашей беременности): не кормить сырым мясом, не давать общаться с сородичами и не выпускать на улицу.
Читайте также:


